Классификация болезней нижней челюсти
- Причины травмы
- Классификация вывихов
- Симптоматика
- Особенности диагностики
- Методы лечения
- Особенности реабилитации
- Профилактика
Вывих нижней челюсти — состояние, которое характеризуется сдвигом сустава. Сопровождается нарушением функции височно-нижнечелюстного сустава (ВНЧС). Этой травме больше подвержены женщины ввиду небольшой глубины нижнечелюстной ямки, малого размера сустава, слабости связок. Лечением этой патологии занимаются стоматологи-ортопеды, челюстно-лицевые хирурги. По системе Международной классификации болезней (МКБ-10) этой травме присвоен код S03.0.
Причины травмы
Обычно вывих нижней челюсти сопровождается нарушением структуры и функции связочного аппарата и/или деформацией поверхности суставов. Основной причиной вывиха являются неосторожные резкие движения: большая амплитуда движений при открытии рта во время употребления пищи, зевоты, разговора, смеха, чихания.
Среди других причин отмечают:
- давно перенесенную или свежую травму: механические повреждения, удар по лицу, падение на подбородок;
- некачественное оказание стоматологических или других медицинских услуг, требующих широкого открытия рта: эндоскопические процедуры, обследование ЖКТ;
- заболевания ВНЧС: воспалительные, дегенеративно-дистрофические;
- вредные привычки: открывание зубами бутылок и упаковок, привычка грызть предметы и пр.
К привычным вывихам могут приводить и общие заболевания:
- ревматоидный или подагрический артрит;
- эпилепсия;
- онкология;
- остеомиелит и др.
Предрасполагающими факторами являются адентия, скученность зубов и дефекты прикуса, возрастные изменения, гипермобильность ВНЧС. В результате истончается связочный аппарат, что и приводит к вывиху.
Классификация вывихов
Различают полный и неполный вывих. В первом случае связь суставных поверхностей нарушена полностью, суставная сумка находится вне пределов ямки височной кости. Во втором — контакт нарушен только частично.
Также вывихи классифицируют на врожденные и приобретенные. Последние могут быть привычными, патологическими и связанными с травмой.
Разделение на передние и задние вывихи определено направлением смещения головки челюсти. По симметричности нарушения различают одно- и двусторонние вывихи.
Об острой патологии говорят, если она развивается за короткий промежуток времени — в течение 5−10 суток. Если прошло более полутора недель до возникновения симптомов, речь идет о хроническом или застарелом вывихе.
Простой вывих характеризуется только патологией сустава. Если травма сопровождается разрывом кровеносных сосудов, мягких тканей, кожных покровов, она считается осложненной.
Симптоматика
Симптомы двустороннего вывиха нижней челюсти следующие:
- постоянное приоткрывание рта, невозможность сомкнуть губы и зубы;
- сухость языка;
- затрудненная речь;
- обильное слюнотечение;
- острая боль в околоушной зоне;
- заметный сдвиг подбородка вперед.
Врач отмечает напряжение жевательной мускулатуры, выравнивание (уплощение) щек. Попытки пациента сомкнуть рот не заканчиваются успехом, при этом боль усиливается.
Односторонний вывих имеет те же симптомы. При привычном вывихе возникает треск или характерное пощелкивание.
В отличие от переднего вывиха, смещение челюсти назад приводит к патологическому закрытию рта. Отсюда — затруднение процессов дыхания и глотания. Речь также отсутствует. Наблюдается резкая боль в околоушных областях. Пациент занимает вынужденное положение, наклонив голову вперед. Подбородок смещен назад, как и корень языка. Может возникать кровотечение из уха в результате повреждения стенки слухового прохода. Осложненные травмы сопровождаются синяками, отеками, переломом костных тканей.
Особенности диагностики
Рентген при вывихе нижней челюсти — основной метод диагностики. Несмотря на то что для постановки диагноза достаточно визуального осмотра и пальпации врачом, важно исключить осложнения и уточнить состояние. Рентгенография может быть заменена на КТ.
На снимке специалист видит пустую суставную впадину и смещение головки челюсти — такая картина наблюдается при переднем вывихе. Задний вывих характеризуется сдвигом головки кзади, она расположена под нижней костной стенкой слухового прохода. Полученные данные позволяют отличить травму от переломов, трещин и других последствий механического воздействия.
Методы лечения
Основная цель лечения — вправление вывиха и последующая иммобилизация челюсти на срок до 14 суток с помощью повязки. Применяются следующие методы вправления:
- метод Гиппократа. Им владеют и травматологи, и стоматологи-ортопеды. Врач обезболивает ткани, наматывает на руки бинт, обхватывает нижнюю челюсть и давит на костную ткань, смещая подбородок вниз. Уходит избыточное напряжение мускулатуры, происходит сдвиг челюсти в правильном направлении. О том, что техника применена правильно, говорит специфический щелчок — челюсть встает на место;
- метод Блехмана-Гершуни. Предполагает воздействие на венечные отростки в полости рта: врач оказывает на них давление, направляя вниз, и отводит в сторону, благодаря чему происходит вправление;
- метод Попеску. Чаще применяется при застарелых вывихах. Врач выполняет анестезию, пациент укладывается на кушетку. В полость рта помещают валики из ткани, специалист давит на подбородок пациента, сдвигая его назад и вверх, возвращая сустав в нормальное положение;
- метод Гершуни. Вправление осуществляется путем давления на нижнюю челюсть пальцами снаружи. Врач воздействует на верхушки венечных отростков по направлению кзади и вниз;
- хирургическое вмешательство. Используется только в случае неэффективности консервативных методов. Операция предполагает качественное обезболивание. В скуловой дуге выполняется надрез размером до 2,5 см, выделяется вырезка нижней челюсти. В отверстие вводится крючок и фиксируется за край вырезки. Врач оказывает давление на подбородок рукой, в результате челюсть занимает нормальное положение, а на ткани накладываются швы.
Хронические вывихи подлежат лечению с помощью протезирования. Это актуально при отсутствии зубов, когда травма возникает даже в процессе зевания. Несъемные или временные ортодонтические конструкции призваны ограничить широкое открывание рта, избавить сустав от нагрузок.
Лечение привычного переднего вывиха челюсти может осуществляться с помощью аппаратов и шин. Так, аппарат Петросова ограничивает открытие рта. Он представляет собой две коронки на верхних зубах и две на нижних. На коронках закрепляется шарнир, ограничивающий амплитуду движения.
Привычный вывих нижней челюсти может корректироваться аппаратом Бургонской и Ходоровича. Аппарат также представляет собой четыре коронки для верхней и нижней челюстей — по две на каждую, к которым припаиваются отрезки иглы. Через отверстие трубок проводят нить из полиамида и завязывают ее, что позволяет ограничить открытие рта. Преимущество такого аппарата состоит в возможности регулирования амплитуды движений путем изменения длины нити.
Важно! Заниматься самостоятельным вправлением или пытаться помочь другому человеку на дому не стоит. Это может повлечь ухудшение состояния, неудачные попытки спровоцируют отек тканей и осложнения. Кроме того, без рентгенографии или компьютерной томографии нельзя точно определить отсутствие осложнений, таких как перелом или трещина. Заниматься вправлением должен только травматолог или стоматолог-ортопед.
Особенности реабилитации
Своевременное получение врачебной помощи пациентом позволяет дать благоприятный прогноз. В большинстве случаев грамотное вправление и соблюдение сроков обездвиживания челюсти позволяет исключить рецидив. Если проигнорировать рекомендации врача и дать раннюю нагрузку, могут развиться привычные вывихи, тугоподвижность сустава. Иммобилизация состоит в наложении на срок до 14 дней специальной повязки, ограничивающей подвижность челюсти.
Профилактика
Профилактика травмы состоит в следующем:
- контроль амплитуды движений: не стоит слишком широко открывать рот во время еды, зевания, выполнения гигиенических процедур;
- своевременное устранение стоматологических дефектов и заболеваний: протезирование при адентии, лечение воспалительных процессов и пр.;
- предупреждение травм: по возможности отказ от потенциально опасной деятельности.
Укрепить мышцы и связочный аппарат можно с помощью упражнений. Врач может порекомендовать упражнение на сопротивление: при открытии рта необходимо упереться двумя пальцами под подбородок, а при закрытии — на него (под нижней губой). Важно также уметь расслаблять челюсть, открывать и закрывать рот, удерживая язык на небе. Это позволяет снять избыточное напряжение мускулатуры.
К общим профилактическим рекомендациям относят контроль за заболеваниями суставов и системными патологиями. Следует регулярно посещать лечащего врача при эпилепсии, ревматоидном артрите, подагре и пр. Эффективное лечение или приостановление патологических процессов играют большую роль в профилактике вывихов, связанных с поражением суставов.
Как лечат остеомиелит челюсти – и что нужно знать, чтобы не допустить развития этого заболевания
Своевременное и адекватное лечение не только возвращает здоровье человеку, но и уберегает от последствий, которые могут быть очень тяжелыми. К таким осложнениям относится остеомиелит челюсти – опаснейшая болезнь, характеризующаяся разрушением челюстных костей. В сегодняшнем материале речь пойдет о том, что это такое – остеомиелит челюсти (верхней или нижней), чем он опасен, и как его лечить.
Что такое остеомиелит? Остеомиелит челюсти – это патология, характеризующаяся гнойно-воспалительными и некротическими процессами (отмирания тканей) в костном веществе челюсти. Близость зубов, десен, лицевых мышц, челюстных суставов и других важных органов лица/головы относит остеомиелит 1 в разряд крайне опасных патологий, требующих тщательного лечения. Как выглядит остеомиелит челюсти, можно узнать при рассмотрении нижеприведенного фотоснимка.
Особую опасность представляет как появление гноя (который может распространиться на окружающие области), так и необратимые некротические процессы (иногда кость приходится даже удалять).
Согласно МКБ-10 (Международной классификации болезней, разработанной Ассамблеей ВОЗ 2 ), остеомиелит челюсти имеет коды с М86.0 по М86.9 (в зависимости от типа заболевания).

В основе заболевания всегда лежит инфекция. Чаще всего оно возникает при попадании в кость стрептококков и стафилококков, сальмонеллы, брюшнотифозных палочек. Реже – синегнойной палочки, грибков, возбудителей туберкулеза. Причем, чем слабее иммунитет и снабжение тканей челюстной системы кислородом, полезными веществами, тем выше шанс инфицирования.
Патогенная микрофлора обычно проникает в кость тремя путями – через больной зуб, через кровоток, через травму лица или кости. Кстати, один из способов классификации остеомиелита челюсти основывается именно на причинах – поэтому подробнее рассмотрим их в следующем разделе.
Различают как минимум 9 различных подвидов заболевания, каждый из которых может одновременно относиться к разным группам. Например, диффузный хронический гематогенный остеомиелит челюсти – чтобы понять, что это означает, предлагаем ознакомиться с дальнейшей классификацией.
- очаговый: болезнь затрагивает небольшой участок, протяженностью примерно 1-3 зуба,
- диффузный: воспаление распространяется на большие костные участки, куда вовлечены сегменты зубов (вплоть до целого ряда) или челюстные суставы, лицевые кости.
Одонтогенный означает, что причина в больном зубе – это может быть как периодонтит (воспаление у корней), так и киста или гранулема. Причем, шансы появления остеомиелита челюстных костей возрастают в несколько раз, если у пациента уже неоднократно случались рецидивы периодонтита хронического типа.

Интересный факт! Чаще всего одонтогенный остеомиелит бывает у людей в возрасте 20-40 лет – и у мужчин патологию диагностируют в 2 раза чаще, чем у женщин.
Также одонтогенный остеомиелит челюсти может возникнуть после удаления зуба – особенно после удаления зуба мудрости. Здесь гнойно-некротический процесс начинается при попадании в лунку удаленного зуба микробов – с инструмента стоматолога или при несоблюдении правил гигиены пациентом. Также в лунке может остаться кусочек больного корня – в котором есть кариес, или же вокруг имеется гранулема или киста.
Причиной появления травматического поражения челюстных костей становится какое-либо механическое воздействие:
- падения и удары головой,
- неудобные протезы или завышенные коронки, пломбы: здесь сначала начинается периодонтит, который при отсутствии лечения вызывает воспаление костной ткани,
- огнестрельные ранения в область лица,
- последствия челюстно-лицевых операций,
- последствия неудачной операции по наращиванию кости: обычно такую процедуру проводят перед двухэтапной имплантацией зубов, хотя многие клиники отказались от наращивания из-за его низкой эффективности.

Гематогенный остеомиелит челюсти означает, что инфекция проникла в челюстную кость через кровеносную систему из какого-либо инфекционного очага в организме. Например, во время тяжелой болезни – гриппа, менингита или скарлатины, хронического тонзиллита или урогенитальной инфекции. Болезнь начинается внезапно и развивается быстро.
Чаще всего гематогенный тип диагностируют у детей (в 75% случаев), причем у мальчиков в 3-5 раз чаще, чем у девочек. У новорожденных воспалению челюстных костей предшествует инфицирование пупочной ранки или кожи.

Еще один способ классификации остеомиелита челюсти основывается на стадиях, через которые протекает заболевание в процессе своего развития – это острая, подострая и хроническая. Рассмотрим их подробнее, а также остановимся на симптомах.

Острый остеомиелит челюсти в первые 2-3 дня заболевания имеет смазанную симптоматику, поэтому могут возникнуть сложности с диагностикой. Человек чувствует общую слабость, теряет аппетит, поднимается температура до 39-40 градусов Цельсия, возникает озноб, увеличиваются лимфоузлы. За это же время постепенно появляются, а затем стремительно нарастают болевые ощущения в голове и в области челюстной кости, которые могут отдаваться в висок, в глазницу.
На 2-3 день острой стадии десны становятся отекшими, нарастает боль. А на 3-4 день из-под десны в области концентрации боли появляются гнойные выделения (при надавливании). Еще спустя несколько дней отек распространяется на жевательные мышцы, возникают сложности с открыванием и закрыванием рта. Структурные изменения в костном веществе становятся видны на рентгене только спустя 10-14 дней после начала болезни. Анализы показывают повышенное количество лейкоцитов и СОЭ, снижение гемоглобина.
Важно! При остром диффузном воспалении (в зависимости от его места положения) может неметь подбородок, теряться чувствительность мышц, возникать острый гайморит, абсцессы и флегмоны.
В упрощенном понимании подострая стадия – это продолжение острой, и наступает она примерно через 10-12 дней после начала болезни. Здесь наблюдается угасание сильной боли, состояние больного улучшается, анализы нормализуются. Но появляется заметная шаткость зубов, особенно в непосредственной близи к патологическому очагу, а на деснах образуются свищи. На рентгене определяются нечеткие очаги разрушения костного массива.

Хроническая стадия начинается после подострой (примерно через 2 недели) и может длиться от нескольких недель до нескольких лет. Состояние человека нормальное, нет жалоб на боль. Но это при условии, что патология находится в ремиссии – причем шаткие зубы могут даже немного укрепиться, десны менее отечны, чем при острой и подострой стадии (однако приобретают синюшный оттенок из-за некротических процессов под ними).
На заметку! Именно в хронической стадии начинаются процессы образования секвестров – омертвления челюстной кости, могут выпадать зубы над патологическим очагом.

Если же хронический остеомиелит челюсти находится в стадии обострения, то снова возвращается боль, хотя и не такая сильная как при острой стадии в самом начале болезни. Возникают дополнительные свищевые ходы, через которые из кости эвакуируется гной. Причем, если свищевой ход закрывается, то гнойные массы остаются внутри кости – и это негативный признак. Общее состояние человека ухудшается, опять возрастает температура, анализы свидетельствуют о сильном воспалительном процессе. Визуально меняется лицо из-за отека, абсцесса или флегмоны.
Данная форма еще называется альбуминозной и отличается от остальных отсутствием гноя, вместо которого образуется серозный экссудат (жидкость) или слизь, насыщенные белком. Диагностика редко бывает информативна, обычно диагноз ставится в ходе хирургической операции, когда обнаруживаются протяженные отслоения надкостницы от альвеолярного отростка. В целом, заболевание отличается слабой симптоматикой, обширные воспаления и отеки отсутствуют.

Разновидность гематогенного остеомиелита (чаще встречается у подростков, и локализуется обычно в костях ног, а не лица). Особенностью абсцесса Броди считают ограниченное омертвение губчатой кости с последующим ее расплавлением – в итоге в этом месте образуется костная полость. Патология характеризуется вялой симптоматикой, т.к. боль и отек довольно слабы.
Склерозирующая форма патологии, характеризующаяся уплотнением костного вещества. Провоцирует его появление золотистый стафилококк, проникающий в кость после травм (внезапных или регулярных), сильных переохлаждений. Выявить заболевание помогает рентген-диагностика – на снимке хорошо определяются участки уплотнения костного вещества и патологические полости.

Одна из редчайших форм, встречающаяся чаще всего у детей примерно 10-летнего возраста. Патология имеет неясное происхождение, но эксперты склоняются к тому, что ее вызывают травмы (даже незначительные). Особенность в том, что над пораженными участками кости находятся припухлости и множественные очаги болезненности.
У детей течение остеомиелита челюсти чаще всего происходит стремительно. За очень короткое время (буквально – за часы) появляются следующие симптомы:
- общая вялость и бледность кожи,
- скачок температуры до 39-40 градусов Цельсия,
- жалобы на боль в зубе или голове,
- отказ от пищи,
- сонливость,
- болезненность при жевании.

При распространении токсинов по организму, появляется рвота, спутанность сознания, судороги. Поэтому при первых симптомах нужно как можно скорее обращаться за профессиональной медицинской помощью и не заниматься самолечением.
Asya93, отзыв с форума woman.ru

Также пациента нередко направляют на ультразвуковую диагностику (УЗИ) для оценки состояния лицевых мышц, кровотока, прилежащих лимфатических узлов.
Задумываясь о том, чем лечить патологию, нужно знать, что лечение остеомиелита челюсти всегда комплексное и проводится в условиях стационара. Для снятия воспаления пациенту прописывается курс антибиотиков. Причем иногда даже сразу нескольких – например, цефуроксим детям, взрослым – гентамицин + оксациллин, а после основного курса – офлоксацин.
Такой курс лечения длится 4-6 недель (при острой форме) и более – при хроническом течении болезни. Также назначаются общеукрепляющие и иммуномодулирующие препараты для ускорения реабилитации. При угрозе сепсиса необходимы меры, направленные на очищение крови пациента от токсинов и инфекции – например, переливание плазмы.

Вылечить патологию только лишь медикаментозно нельзя – обязательно требуется хирургическое вмешательство для удаления причинных зубов, вскрытия гнойных очагов (ставится дренажная трубка для оттока жидкости) и/или отсечении отмершей кости (секвестрэктомия). После чего в прооперированную область подсаживается костная крошка – если очаг был небольшим, либо массивный костный блок, накладываются специальные мембраны для регенерации. Здоровые, но подвижные из-за болезни, зубы шинируют стекловолокном или металлической нитью.
На заметку! В целом, при своевременном обращении к стоматологу, прогноз лечения благоприятный. Однако возвращение к привычной жизни может занять несколько месяцев, т.к. кость восстанавливается долго и могут возникнуть трудности с открыванием/закрыванием рта.
В качестве дополнительных мер для ускорения выздоровления пациенту предлагают физиотерапию – УВЧ, УФО, электрофорез, магнитотерапию. Как разрабатывать челюсть после остеомиелита, тоже расскажет лечащий врач. Для этого чаще всего назначается массаж, пережевывание жевательных резинок. В среднем период восстановления занимает до 3-х лет, но тут все индивидуально.

Также пациентам, которым удаляли зубы, нужно решать вопрос о протезировании. На период реабилитации показано ношение съемных протезов, а после полного восстановления можно провести ортодонтическую коррекцию брекетами или поставить импланты. Для сложных случаев показана базальная и скуловая методика имплантации.

Последствия отказа от лечения, равно как и неполноценное лечение патологии или прерывание курса антибиотиков, могут привести к очень опасным последствиям, о которых обязательно следует знать. Список осложнений остеомиелита челюсти выглядит следующим образом:
В целях профилактики важно тщательно проводить гигиену полости рта, вовремя лечить – причем не только зубы (кариес, пульпит), но и любые другие инфекционные патологии организма. А после выздоровления не забывайте про укрепление иммунитета – полноценно питайтесь и больше времени проводите на свежем воздухе.
Также следует избегать травм лица, а при их появлении своевременно обращаться за медицинской помощью. Особое внимание нужно уделить детям во время смены прикуса (в возрасте 5-12 лет) – ведь воспаление кости может повредить формирующийся зачаток постоянного зуба.
- Харьков Л.В., Яковенко Л.Н., Чехова И.Л., Хирургическая стоматология и челюстно-лицевая хирургия детского возраста, 2005 г.
- Всемирная организация здравоохранения.
Здравтсвуйте! У меня сынок несколько дней назад укусил пуговицу на кофте, а теперб плачет постоянно и кушает плохо. Что делать, вдруг это остеомиелит, а то так страшно про него написано? лучше сходить к зубному или к детской врачу?
Здравствуйте, Ирина. Конечно, обратиться к врачу нужно не откладывая, но что касается остеомиелита, то это спорный диагноз. Поскольку данная патология обычно развивается 2-3 недели. Возможно, что вашего сына травма периодонта или пульпит, но может быть и перелом корня зуба. Однако, в любом случае, у детей болезни протекают стремительно, поэтому сейчас важно поставить верный диагноз и принять адекватные меры.
Адентия или отсутствие зубов на обеих челюстях – достаточно распространенная ситуация, которая может встречаться не только у пациентов преклонного возраста, но и у довольно молодых людей.
Такая патология требует незамедлительного устранения, как по причине отсутствия эстетики ротовой полости, так и вследствие возможности развития большого количества осложнений.
Однако для выбора верной тактики терапии специалисту необходимо правильно изучить особенности строения челюсти пациента с отсутствующими зубами, что значительно упрощается при использовании имеющихся в стоматологической практике классификаций беззубых челюстей.
Содержание статьи:
Общее представление
Классификации челюстей, не имеющих зубов, играют важную роль в стоматологической науке. Они позволяют специалистам придерживаться единой терминологии и особенностей определения имеющихся аномалий строения зубочелюстных рядов.
Благодаря общепринятым классификационным признакам, разработанным известными учеными и докторами медицинских наук, специалисты в области ортопедии имеют возможность точно составить план дальнейшего лечения и заранее определить, с какими проблемами можно столкнуться во время проведения терапевтических мероприятий. 
Типы и особенности
Одной исчерпывающей классификации беззубых челюстей не существует до сих пор. Это связано с тем, что помимо граничных форм челюстей, названных в известных группировках, имеется множество переходных типов, обладающих определенными особенностями строения.
В настоящее время наибольшей популярностью пользуются пять группировок беззубых челюстей, названных по имени разработчиков.
С какой целью проводится перебазировка съемного протеза и применяемый материал.
Просчитаем здесь, сколько стоят зубные протезы на присосках.
Согласно классификации Шредера верхние челюстные ряды с отсутствующими зубами могут разделяться на три типа, что обусловлено различной уровнем истощения костной ткани в области альвеол:
-
Iтип челюсти предполагает несущественное истончение зубонесущего участка. В данной ситуации бугры челюсти и области верхнего ряда, предназначенные для удержания зубов, ярко проявляются, а нёбный свод является глубоким.
Сгибы слизистой и области крепления мышц находятся достаточно высоко. По мнению специалистов, такая разновидность челюстного ряда является самой желательной для постановки протезной конструкции, потому что его элементы не препятствуют креплению искусственных зубов. IIтип распознается при наличии среднего уровня истончения альвеолярного отростка и не очень четкой его выраженности. У пациента наблюдается умеренная глубина нёбной плоскости.
Переходная складка смещена в сторону альвеолярного гребня. Во время прикрепления протеза при данной разновидности челюсти присутствуют риски снижения качества его фиксации, в результате спазмов мимических мышц. IIIтип обозначается избыточным уровнем атрофии костного основания челюсти. Альвеолярные гребни и бугры полностью сглажены. Нёбо приобретает плоскую форму.
Складка слизистой размещена низко в той же плоскости, что и нёбо. При размещении протезов данная форма челюсти вызывает больше всего сложностей, что связано с высокой подвижностью конструкции в результате анатомических особенностей элементов зубного ряда.
По мнению специалистов, нижняя челюсть вызывает больше сложностей при протезировании, чем верхняя. Это связано с ее анатомическими и физиологическими особенностями.
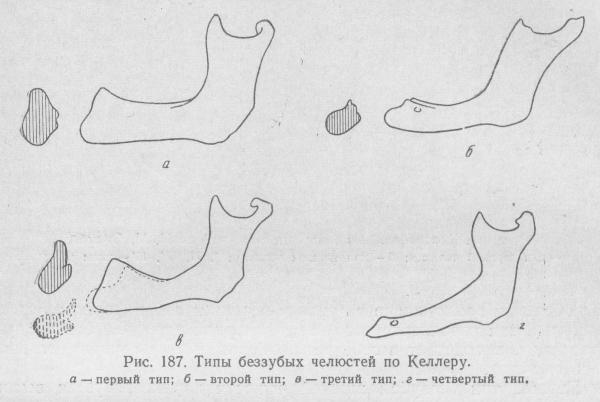
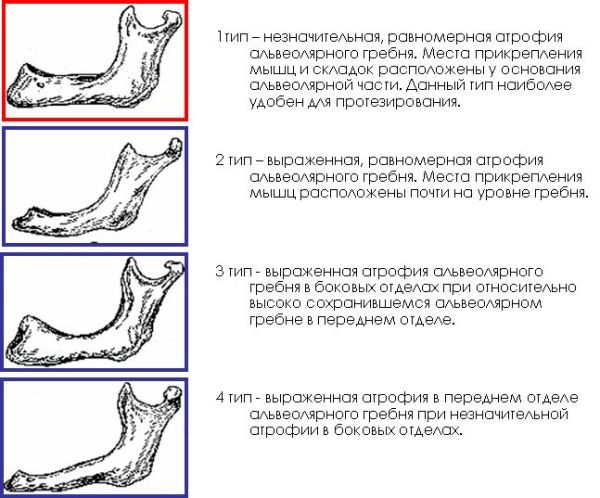
Для упрощения процесса восстановления элементов нижнего челюстного ряда была разработана классификация Келлера, которая предполагает возможность наличия у пациента одного из четырех типов челюсти:
-
Первая разновидность нижнего зубного ряда предполагает незначительную атрофию и одинаковое сглаживание альвеолярных частей.
Это создает идеальную основу для фиксации протезной конструкции и предотвращает ее перемещение вперед и в различные стороны.
Крепление складок слизистой оболочки и мышц находится в области основания альвеолярного участка.
Стоматологи отмечают, что данный вариант встречается у пациентов довольно редко, в основном, при одновременном вырывании зубов и замедленном протекании процесса истончения костной ткани. Вторая форма челюсти характеризуется равномерным и четко выраженным атрофическим процессом, протекающим в зоне альвеолярного участка.
Гребень незначительно выделяется на фоне дна ротовой полости, однако имеет довольно острую поверхность, что усложняет процедуру фиксации протеза.
Мышцы в данном случае крепятся в области расположения альвеолярного гребня. Из-за особенностей анатомического строения челюсти, использование протеза часто вызывает болезненные ощущения и дискомфорт из-за возможности его смещения. Третий тип челюсти стоматологи выделяют у пациентов с ранней экстракцией боковых зубов. Его характеризует истончение альвеолярного отростка в зоне премоляров и моляров, при сохранении объема костной ткани в центральных отделах.
Протезирование при этом варианте классификации считается допустимым, так как в латеральных отделениях зубного ряда имеются ровные поверхности, подходящие для фиксации искусственных моляров.
Помимо этого сохранение альвеолярного бугра в центральном отделе предотвращает соскальзывание искусственных зубов вперед при нагрузке во время жевания. Четвертая форма челюстей без зубов по классификации Келлера предполагает сильную атрофию альвеолярного участка в зоне фронтальных резцов.
При этом в боковых областях зубного ряда костная ткань сохраняется гораздо лучше. Фиксация протеза в данном случае не слишком надежна, поскольку конструкция может терять устойчивость и смещаться.
По мнению стоматологов, фиксация протеза на нижней челюсти допустима при каждом из вариантов классификации по Келлеру, однако при втором и четвертом типах зубного ряда она вызывает множество сложностей, связанных со строением полости рта.
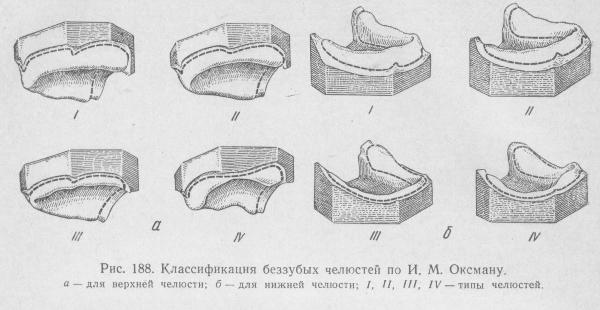
Известный советский доктор медицинских наук И.М. Оксман преподнес собственный вариант классификации верхнего и нижнего челюстных рядов, на которых отсутствуют все зубы.
По его мнению, верхнюю зубную линию можно условно разделить на следующие типы:
- Первый тип предполагает присутствие высокого отростка альвеолы и бугров. Поверхность нёба в этом варианте ярко выражена, мышцы крепятся достаточно высоко.
- При втором типе уменьшение толщины кости происходит равномерно и выражено гораздо заметнее. Нёбо имеет меньшую глубину, нежели в предыдущем варианте, а оболочка слизистой поверхности крепится в центральном секторе альвеолярной части.
- Челюсть третьего типа имеет значительный показатель атрофии области альвеолы, которая протекает равномерно на всех ее участках. Нёбная поверхность выглядит плоской, а слизистая оболочка фиксируется на гребне.
- Четвертому типу соответствует неразмеренная атрофия альвеолярных участков верхней челюсти. Патологические признаки изменения зубного ряда захватывают предыдущие три типа.
Беззубая нижняя челюсть имеет 4 разновидности на основании стадии атрофии кости. Каждый из видов имеет характерные анатомические особенности:
- Первый тип. Альвеолярный отросток имеет большую высоту, складка слизистой оболочки и области крепления уздечек расположены низко.
- Второй тип. Изменение плотности ткани альвеолы протекает равномерно, имеет среднюю степень выраженности.
- Третий тип. Альвеолярная часть практически не выражена или совсем отсутствует. Сама челюсть зачастую деформирована.
- Четвертый тип. Истончение кости развивается скачкообразно на разных участках ряда в результате разрозненной во времени экстракции зубов.
Клинико-лабораторные этапы изготовления бюгельного протеза и методы фиксации.
В этой публикации мы расскажем об особенностях изготовления съемных зубных протезов.
Классификация, разработанная в 1953 году В.Ю. Курляндским, учитывает не только уровень снижения толщины костной ткани при адентии, но и смену расположения и закрепления мышечных тканей.
По данной систематизации было выделено четыре группы беззубых челюстей:
- 1 группа предполагает выступание альвеолярного отростка свыше уровня фиксации мышц;
- 2 группа характеризуется истончением костной ткани в области отростка и тела челюсти, а также их размещением на уровне прикрепления мышц;
- 3 группа свидетельствует о сильной атрофии участков челюсти, расположенных ниже места крепления мышц;
- 4 группа предполагает истончение кости в области, где ранее располагались моляры и премоляры;
- 5 группа атрофический процесс затрагивает костную ткань в месте размещения фронтальных зубов.
Классификация беззубых челюстей по Дойникову перекликается с группировкой, предложенной Шредером, однако имеет некоторые отличия, основанные на неравномерности истончения участков костной ткани:
- 1 тип. На обеих челюстях прослеживается четкая выраженность альвеолярных отростков и гребней. Слизистая оболочка расположена равномерно на нёбной плоскости и имеет хорошую податливость. Складки слизистой оболочки находятся в небольшом удалении от вершины гребня.
- 2 тип. У пациента диагностируется средняя степень атрофии челюстных бугров. Глубина нёбной плоскости немного уменьшена по сравнению с предыдущей формой, а торус выражен достаточно хорошо.
- 3 тип. Альвеолярные области зубного ряда не прослеживаются, размер тела челюсти и бугров резко уменьшен по сравнению с вариантом нормы. Нёбо имеет плоскую форму, а торус достаточно широкий.
- 4 тип. Выраженность альвеолярного отростка наблюдается только во фронтальной области зубной линии. Боковые участки подвержены сильной атрофии.
- 5 тип. Атрофии подвержена передняя область челюсти, в то время как в боковых участках плотность костной ткани сохраняется.
Оттиски
Оттиск представляет собой обратный отпечаток поверхности мягких и твердых тканей ротовой полости, которые расположены в зоне протезного ложа.
Их выполнение способствует изготовлению диагностических и рабочих моделей, служащих основой для отливки протезных конструкций.
Существует несколько разновидностей оттисков.
Снимается при помощи стандартных оттискных ложек и большого количества стоматологического гипса. Имеет высокие края.
Функциональные пробы в данном случае не применяются, вследствие чего не учитывается состояние тканей, граничащих с протезным ложем.
Для изготовления этой разновидности оттиска применяется персональная ложка и специальные функциональные пробы, при помощи которых отражается подвижность складок слизистой.
Края оттиска несколько ниже, чем у предыдущего типа, а граница изготовленного протеза покрывает слизистую оболочку не более чем на 2 мм.
По мере давления на слизистую оболочку ротовой полости функциональные оттиски делятся на три разновидности:
- разгружающие – снимаются при помощи гипсовой массы с применением минимального давления на слизистую;
- компрессионные – применяют при высокой податливости слизистой, и выполняют под давлением при помощи силиконовой, гипсовой или термопластической массы;
- комбинированные – позволяют сжать участки слизистой с высокой податливостью, при этом, не перегружая области с низкой податливостью.
Слизистая протезного ложа

Во время подготовки к протезированию беззубой челюсти, помимо ее разновидности, специалисты обращают внимание на характеристики слизистой оболочки, находящейся в протезном ложе.
Выделяют три основных вида слизистой:
- Нормальная обладает умеренной податливостью и высокой степенью увлажнения. Цвет слизистой оболочки светло-розовый. Такой вариант является оптимальным для протезирования.
- Гипертрофированная имеет повышенную рыхлость и большое содержание промежуточных веществ. Характеризуется хорошей степенью увлажнения, однако из-за повышенной податливости нередко наблюдается подвижность зафиксированного протеза.
- Атрофированная – имеет высокую плотность и низкую степень увлажнения. Цвет, как правило, беловатый. На верхнечелюстном отростке слизистая прикреплена к надкостнице. Данный вариант является самым неподходящим для протезирования.
Выводы
Стоматологи едины во мнении, что при полной адентии с протезированием затягивать нельзя. Длительное отсутствие зубов со временем приводит к необратимым изменениям в анатомии зубочелюстных рядов:
- истончению костной ткани;
- изменению податливости и полной атрофии слизистой оболочки;
- нарушениям в функционировании височно-нижнечелюстного сустава;
- развитию в ротовой полости воспалительных процессов;
- невозможности полноценного питания;
- нарушению дикции;
- деформации лицевых тканей и мышц.
Поэтому стоматологи отмечают, что одной из гарантий восстановления эстетики и функциональности зубного ряда являются регулярные профилактические осмотры, позволяющие своевременно выявить имеющиеся нарушения и устранить их.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:


