Клиника пирогова артроскопия коленного сустава
Заведующий отделением: Небелас Роман Петрович, врач-травматолог-ортопед.

На самом высоком уровне проводится оперативное лечение по следующим направлениям:
- Эндопротезирование крупных суставов (тазобедренного, коленного, плечевого, голеностопного)
- Остеосинтез при переломах различной локализации и сложности
- Реконструктивные операции при плоскостопии, Hallux valgus и других деформациях стоп
- Применение малоинвазивных и эндоскопических технологий
- Корригирующие остеотомии
- Малоинвазивная и артроскопическая хирургия повреждения суставов
- Реконструктивно-пластические операции и хирургия повреждения мышц и сухожилий
- Оказание экстренной помощи при травмах
Специалисты клиники владеют самыми современными технологиями оперативного лечения.
Также к Вашим услугам возможность прохождения реабилитации после перенесённых операций.
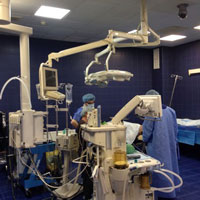
Ещё не так давно проблемы с крупными суставами нижних конечностей, такие как артроз, дисплазия или системные заболевания, такие как ревматоидный артрит или системная красная волчанка, а также некоторые специфические заболевания (асептический некроз головки бедренной кости) и последствия травм являлись практически неразрешимой проблемой и становились непреодолимым препятствием для нормальной, полной активности и позитивных впечатлений жизни.
Лечение, конечно, проводилось. Однако доступные тогда методы не решали главной задачи — полностью восстановить нарушенную подвижность, навсегда избавиться от хромоты и боли, вернуться к нормальной жизни.
Сегодня эти задачи решает эндопротезирование суставов, которое представляет собой высокотехнологичную операцию, при которой вместо поражённых суставов пациенту устанавливаются эндопротезы — долговечные и полностью совместимые с тканями организма искусственные суставы. На долгие годы и десятилетия человек забывает о боли. Ему не нужно постоянно пить лекарства и ходить на лечебные процедуры, ведь сустава, доставляющего страдания, больше нет.
Современные эндопротезы надежны, долговечны и не вызывают негативного воздействия на организм за счет так называемой биологической и механической совместимости. Применяемые в них материалы обеспечивают нормальное функционирование искусственного сустава, как Вашего собственного.
Эндопротез сконструирован таким образом, чтобы обеспечивать нормальную функцию сустава, то есть предоставлять возможность свободных и безболезненных движений с достаточной амплитудой. Этому требованию, в принципе, отвечают практически все современные эндопротезы.
Необходимость замены пораженного сустава возникает когда перспективы улучшения его состояния отсутствуют и нарушение его функции затрудняет привычный Вам ритм жизни (затруднения при выполнении своих рабочих обязанностей и повседневных дел, занятий спортом и т.п.).
Основными показаниями к эндопротезированию являются:
- Коксартроз (деформирующий артроз тазобедренного сустава)
- Гонартроз (деформирующий артроз коленного сустава)
- Асептический некроз головки бедренной кости
- Ложный сустав шейки бедренной кости
- Поражение суставов при системных заболеваниях (ревматоидный артрит, системная красная волчанка и т.п.)
- Дисплазия тазобедренного сустава
В отделениях НМХЦ операции эндопротезирования выполняются ежедневно. Наши специалисты обладают достаточными навыками и опытом выполнения этих высокотехнологичных операций. Ежегодно около 2500 пациентов проходят через руки наших специалистов и после лечения возвращаются к нормальной жизни. Мы применяем современные, качественные эндопротезы надёжных производителей с мировым именем. Наши специалисты всегда подберут подходящий именно вам эндопротез, который обеспечит полное восстановление нарушенных функций и прослужит долгие годы.
Конечно же, иногда выполнение эндопротезирования невозможно.
Противопоказаниями к операции могут быть, например:
- Недавно перенесённый инфаркт миокарда или инсульт
- Острые инфекционные заболевания
- Почечная недостаточность высокой степени
- Декомпенсированный сахарный диабет
- Высокая активность системного заболевания (например, ревматоидного артрита)
- Наличие открытых трофических язв или ран, а также гнойничковых поражениях кожи в области операции
Для того, чтобы обезопасить пациента от возможных осложнений, перед операцией проводят комплексное обследование, направленное на выявление возможных противопоказаний. Вопрос о возможности операции всегда решается индивидуально и при очном осмотре пациента.
Остеосинтез, произведенный через миниинвазивный доступ, позволяет уменьшить болевой синдром в послеоперационном периоде, ускорить заживление мягких и костной тканей, уменьшить вероятность послеоперационных осложнений (воспаление и нагноение в области перелома).
Стабильный остеосинтез, применяемый в нашей клинике, с использованием современных пластин с угловой стабильностью, блокируемых штифтов обеспечивает надежную фиксацию отломков, что позволяет в ранний послеоперационный период активизировать пациентов, улучшить функциональные результаты лечения, сократить сроки пребывания в стационаре и нетрудоспособности.
Применяемые методы оперативного лечения являются золотым стандартом во всем мире выполнения оперативных вмешательств, при повреждениях конечностей.
Современные подходы к хирургической коррекции деформации стоп детально учитывают все тонкости возникновения и развития заболевания. Периодически встречающееся мнение о бесполезности хирургического лечения — следствие применения несовершенных методик, не учитывающих особенности формирования деформации и ненадлежащего применения тех или иных приемов без учета индивидуальных особенностей стопы у конкретного пациента. Страх перед хирургическим лечением обусловлен еще и тем, что применение некоторых методик предполагало длительный и мучительный послеоперационный период, в ходе которого необходимо было носить громоздкие гипсовые повязки и длительно ограничивать нормальную ходьбу.
Для поддержания фрагментов костей в нужном положении применяются современные фиксирующие устройства — винты и специальные скобы. Кроме достаточной для предотвращения нежелательных смещений фиксации, эти конструкции, как правило, не требуют удаления и их наличие не вызывает каких-либо негативных последствий для пациента.
Грамотное применение современных методик и технологий позволяет значительно облегчить нашим пациентам послеоперационный период. В большинстве случаев уже на следующий день возможна ходьба, при этом достаточно пользоваться специальной обувью без гипсовых повязок.
Остеотомия — операция, которая направлена на улучшение функции сустава за счет устранения деформации суставов путем искусственного перелома или рассечения кости с последующей фиксацией. Главной целью остеотомии является не только восстановление опороспособности, но и уменьшение нагрузки на суставные поверхности и замедление дегенеративно-дистрофического процесса, происходящего в суставе при артрозе.
Как правило, остеотомию проводят в тех случаях, когда другие методы хирургического лечения не могут устранить болезненные ощущения и восстановить функцию сустава. Кроме того, остеотомия показана тем пациентам, кому, по каким-либо причинам, невозможно провести тотальную артропластику (эндопротезирование сустава). Чаще всего остеотомию проводят на костях конечностей.
Также остеотомию применяют для исправления врожденной и приобретенной деформации костей, неправильного положения конечностей при различных патологиях и заболеваниях, костных сращениях в суставах.
Остеотомия проводится, как правило, под регионарной или общей анестезией. Во время операции происходит распиливание (рассечение) костей с последующей их фиксацией в новом положении при помощи различных приспособлений (пластины, костные трансплантанты, специальные аппараты). Это помогает равномерно распределить статическую и динамическую нагрузку на суставную поверхность, нормализовать внутрикостное давление, устранить венозный застой и, как следствие, значительно уменьшить болевой синдром и замедлить развитие артроза.
Остеотомия может быть открытой и закрытой. Закрытая остеотомия проводится через небольшие разрезы она является менее травматичной и эстетически более правильной, чем остеотомия открытая, при которой оперативный доступ осуществляется через 10-12-сантиметровый разрез. Закрытую остеотомию применить можно далеко не всегда. Также различают полную и неполную остеотомии.
В зависимости от цели операции, остеотомия может быть корригирующей, и остеотомией для создания опоры. Как правило, остеотомию, направленную на восстановление опорной функции, применяют по редким показаниям при переломах бедренной кости. Корригирующие остеотомии используют как для исправления деформации кости, так и для устранения деформации и улучшения функций сустава.
В некоторых случаях, при наличии дополнительных повреждений, остеотомию объединяют и с другими хирургическими вмешательствами.
Остеотомия является прекрасным средством лечения на ранних стадиях развития артроза, при которых еще не произошло полного разрушения сустава. Как правило, при своевременном проведении остеотомии, эффект может сохраняться в течение длительного времени.
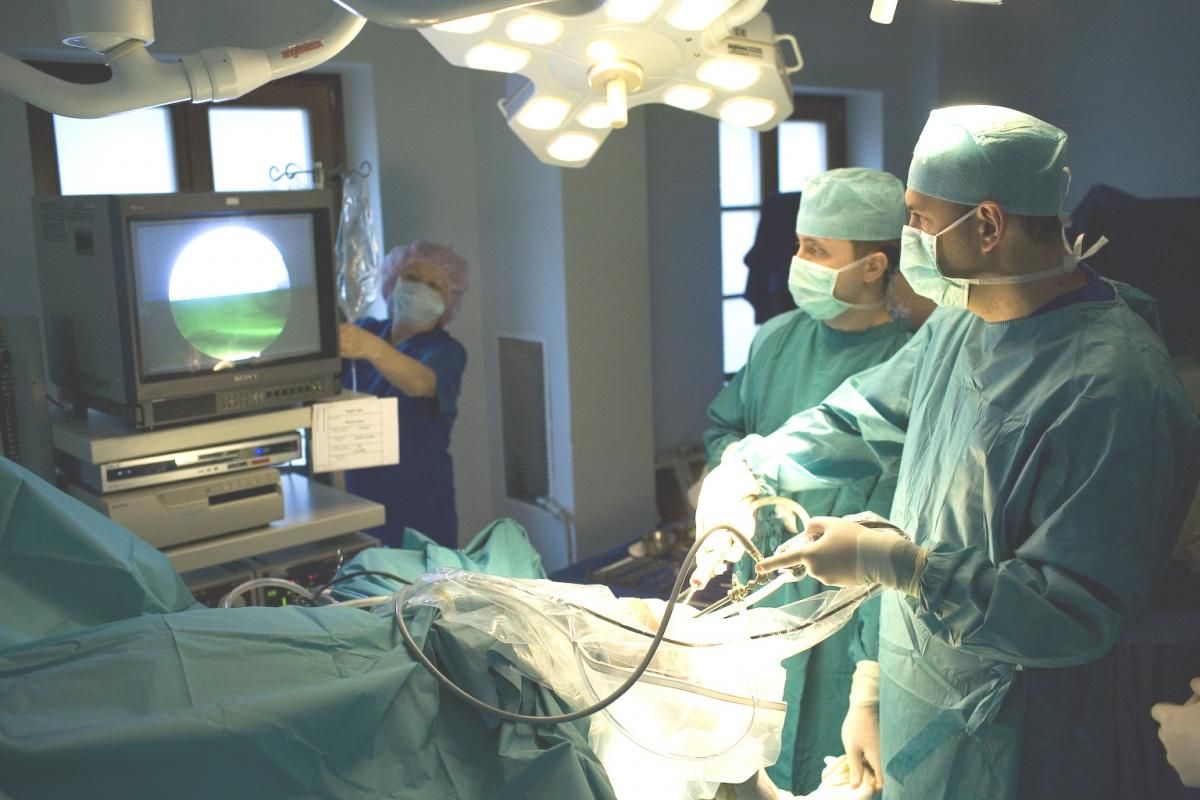
Артроскопия суставов - одна из самых распространенных ортопедических операций. Через маленькие проколы в полость сустава вводится высокоточная оптика и инструменты, при помощи которых врачи могут осуществлять хирургические манипуляции. Артроскопические операции проводятся в случаях, когда повреждены связки, сухожилия, хрящи, мениски и другие мягкотканные и костные структуры внутри суставов. Артроскопические операции чаще всего выполняются на коленном, плечевом, голеностопном, тазобедренном, локтевом и кистевом суставах. При помощи артроскопических методик возможно выполнение реконструктивных операций на связках, сухожилиях, менисках, хрящах.
Перед операцией артроскопии
Предоперационное обследование, которое в условиях EMC пациент может пройти всего за несколько часов, включает в себя сдачу необходимых анализов, проведение рентгенографии органов грудной клетки (флюорографии), консультацию врача-анестезиолога-реаниматолога, терапевта и иных специалистов при наличии определенных заболеваний.
В случае, если пациент принимает какие-либо препараты, в том числе влияющие на свертываемость крови, или эстроген-содержащие препараты (для женщин-оральные контрацептивы, средства гормон-заместительной терапии и т.п.), а также в случае, если у женщины существует вероятность беременности, необходимо обязательно предупредить об этом лечащего врача и анестезиолога как можно раньше для проведения соответствующего дополнительного обследования.
Госпитализация производится утром в день операции, последний прием воды и твердой пищи должен происходить не менее, чем за 6 часов до оперативного вмешательства.
Обычно при артроскопии используются следующие виды анестезии:
Общая внутривенная анестезия
Эпидуральная (спинномозговая) анестезия
На время проведения артроскопии пациента погружают в искусственный медикаментозный сон.
Ход операции
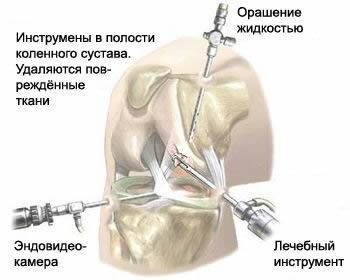
После антисептической обработки через мельчайшие проколы в сустав вводится камера и инструменты, при этом сустав раздувается стерильным физиологическим раствором.
За счет того что операция проводится мини-инвазивно (малотравматичным способом), период реабилитации протекает быстрее, и пациент испытывает меньше болевых ощущений в послеоперационном периоде.
В Европейской клинике спортивной травматологии и ортопедии ECSTO при помощи высокоточной оптики и тонких инструментов можно осмотреть и оперировать сложнодоступные области суставов, которые не видны и не доступны при использовании открытых методик.
Артроскопия в Москве
Одним из главных преимуществ проведения артроскопии суставов в Европейской клинике спортивной травматологии и ортопедии является возможность лечения множественных повреждений в суставе (комбинированной патологии) одномоментно, не открытым, а малотравматичным артроскопическим способом.
Например, в отличие от многих клиник в Москве, реконструкция массивных полнослойных разрывов вращательной манжеты в ECSTO выполняется артроскопически.
В сложных случаях, когда по данным клинического осмотра, рентген-, КТ- и МРТ-исследований верифицировать диагноз окончательно невозможно, проводится диагностическая артроскопия сустава с целью подтверждения или опровержения диагноза, однако в большинстве случаев проведение артроскопии предполагает не только диагностику, но и лечение патологии.
В случаях, при которых необходим рентген-контроль, в ECSTO он выполняется в условиях операционной. Рентген-контроль позволяет хирургу удостовериться в том, произошла ли полная резекция мешающего костного фрагмента, проконтролировать правильное положение установленных фиксаторов и т.д.
После артроскопии
После операции пациента переводят в палату пробуждения отделения интенсивной терапии. Персонал отделения будет наблюдать за состоянием пациента до тех пор, пока он не придет в сознание. После пробуждения и стабилизации состояния пациента, его переводят в палату стационара. Пациент выписывается, как правило, на первые или вторые сутки после операции. Он получает назначения и рекомендации лечащего врача и врача-реабилитолога. Швы удаляют через 14 дней, до этого момента следует соблюдать осторожность при проведении гигиенических процедур, чтобы не намочить место операционного поля.
Артроскопия. Реабилитация
Реабилитация после артроскопии начинается сразу, в щадящем режиме. Врач-реабилитолог начинает заниматься с пациентом еще в палате. После выписки пациенту будет необходимо посещать отделение реабилитации для прохождения необходимых процедур согласно графику, оговоренному ранее с врачом-реабилитологом.
Восстановление после артроскопии в зависимости от объема хирургического вмешательства может занять от нескольких недель до нескольких месяцев. Занятия с реабилитологом нацелены на постепенную разработку адекватного объема движений в суставе, уменьшение болевого синдрома и постепенное возвращение к привычному, активному образу жизни.
Артроскопия. Стоимость
Цены на операции артроскопии, а также восстановление после артроскопии в отделении реабилитации ECSTO вы можете уточнить у ассистентов ECSTO.
Если у вас есть заключение о необходимости операции из другого ЛПУ, вы можете обратиться к нам за вторым мнением - доктор на приеме подскажет, действительно ли нужна операция, какая техника операции лучше подойдет, какие европейские стандарты существуют. При желании вам рассчитают смету на операцию в Европейском медицинском центре.
Отделение оказывает специализированную помощь больным с заболеваниями и повреждениями опорно-двигательного аппарата, в частности коленного сустава, голеностопного, переднего и заднего отделов стопы; плечевого сустава, кисти.
- Отделение восстановления репродуктивного здоровья
- Гинекологическое отделение
- Павленко Андрей Николаевич - основатель отделения
- Абдоминальная онкология
- Лекарственная терапия
- Онкомаммология
- Онкоурология
- Травматология и ортопедия № 2
- Травматология и ортопедия № 3
- Эндокринология поликлинического отделения № 2 (пл. Стачек, д. 5)
- Эндокринный центр на ул. Кораблестроителей д. 20, к. 1
- Лучевая диагностика
- Ультразвуковая диагностика
- Функциональная диагностика
- Эндоскопия
- Молекулярно-генетические исследования
- Отделение гемодиализа № 1 (Циолковского, 3)
- Отделение гемодиализа № 2 (Кадетская л. 13-15)
- Экстракорпоральная гемокоррекция
- Лечение кариеса
- Лечение и профилактика для беременных
- Ортодонтическое лечение
- Парадонтологическое лечение
- Лечение пародонта посредством аппарата "Вектор"
- Профессиональная гигиена полости рта
- Зубосохраняющие операции
- Имплантация
- Хирургическая пародонтология
- Операции по удалению зубов
- Концепция лечения All-on-4®
- Съёмное протезирование
- Эстетическое протезирование
- Протезы из керамики Emax
- Протезирование металлокерамическими коронками на сплавах с содержанием золота
- Протезирование коронками из диоксида циркония
- Профосмотр и комиссия плавсостава
- Водительская и оружейная комиссия
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10












- Описание
- Отзывы
Современное оснащение клиники позволяет проводить сложнейшие операции с минимальной травматичностью для пациента, что позволяет добиваться наилучшего функционального, клинического и эстетического результата за короткие сроки пребывания в стационаре. Операционные, находящиеся в клинике, по праву считаются одними из самых современных и технически оснащённых. Они оборудованы сложнейшей медицинской техникой и работа в операционных ведётся в соответствии с высокими стандартами качества. Анестезию и контроль систем жизнеобеспечения во время операций осуществляют опытные врачи отделения анестезиологии-реанимации.
повреждение передней крестообразной связки колена,
повреждение задней крестообразной связки колена,
привычный вывих надколенника,
привычный вывих плеча,
повреждение ротаторной манжеты плечевого сустава,
кальцинирующий тендинит мышц ротаторной манжеты,
ипиджмент-синдром подакромиального пространства,
повреждение проксимального и дистального конца сухожилия бицепса,
закрытые переломы длинных трубчатых костей,
вальгусная деформация 1-го пальца стопы, hallux valgus, поперечное и продольное плоскостопие,

Команда врачей подобрана и состоит из лучших российских специалистов, прошедших стажировки в клиниках Европы и Америки, имеющих квалификационную категорию.
Все специалисты владеют усовершенствованными оперативными технологиями и регулярно принимают участие в конгрессах и конференциях на территории РФ и за рубежом, имеют все необходимые сертификаты по хирургии и травматологии для оказания любого вида травматологической и ортопедической помощи.
Операции при деформации стоп,
Эндопротезирование крупных суставов,
Операции по оказанию срочной травматологической помощи,
Артроскопические операции при внутрисуставной патологии,
Манипуляции нехирургического профиля.
Отличительная особенность заключается в том, что мы обеспечиваем максимально комфортные условия лечения для пациентов и минимизируем влияние стрессовых ситуаций на пациента.
Отделение располагает комфортными 2,3-местными палатами со всеми удобствами. В каждой палате - телевизор, кондиционер, холодильник, сан. узел. Трехразовое комплексное качественное питание. Круглосуточное наблюдение медицинского персонала. В коридорах расположены кулеры с питьевой водой. На территории клиники обеспечен бесплатный доступ к WiFi.
Своевременная реабилитация – залог успеха
Помимо травматологов-ортопедов в нашей клинике есть врачи – реабилитологи, врачи ЛФК, физиотерапевты, которые помогают нашим пациентам как можно быстрее вернуться к привычному образу жизни.
Для желающих продолжить курс восстановительного лечения после операции в стационарных условиях имеется отделение реабилитации и восстановительного лечения.

Клиника, на соответствие требованиям стандарта ГОСТ Р ИСО 9001-2015 (ISO 9001:2015) применительно ко всем видам оказываемых клиникой услуг, каждый год проходит процедуру подтверждения соответствия системы менеджмента качества. Наличие такого добровольного сертификата во многих странах является знаком качества оказываемых услуг для потребителя, дополнительной гарантией надежности и профессиональной компетентности не только на национальном, но и на международном уровне.
Артроскопия коленного сустава является малоинвазивной хирургической операцией, используемой в диагностических и лечебных целях. В процессе артроскопии колена врач применяет специализированное оборудование для исследования сустава изнутри. Чаще всего процедура выполняется в рамках оценки степени поражения внутренних тканей при травмировании сустава.
В чем преимущества артроскопии коленного сустава?
Артроскопия колена исключает риск обширных повреждений тканей, не поврежденных вследствие заболевания или травмы. Таким образом, на сегодняшний день артроскопия колена является наиболее распространенным лечебно-диагностическим методом. Благодаря малой травматичности, артроскопия колена имеет широкий список показаний к проведению операции.
Когда и зачем назначается артроскопия коленного сустава?
Артроскопию колена назначают при наличии таких болезней, симптомов или состояний, как:
- Повреждение мениска. В случае поражения мениска артроскопия коленного сустава применяется в целях диагностики размеров и локализации травмы. Кроме того, артроскопический метод обследования способствует выбору оптимальной тактики лечения повреждения мениска. Так, на основании результатов диагностики, лечение мениска может осуществляться хирургическими или консервативными методами.
- Травмы и болезни синовиальной оболочки. В данном случае процедура артроскопии колена способствует определению объема оперативного вмешательства для устранения проблемы.
- Повреждение связок. Посредством артроскопии коленного сустава врач получает информацию, необходимую для постановки точного диагноза и выявления локализации травмы. Процедура позволяет определить схему и объем последующей операции.
- Болезни суставных хрящей. Наличие такой патологии предусматривает использование артроскопии колена в целях постановки точного диагноза. Учитывая воздействие патологических процессов в суставе на область между надколенником и костью бедра, альтернативные методы не позволяют качественно исследовать колено. Кроме того, диагностическая артроскопия коленного сустава обеспечивает возможность оценки характера болезни или травмы, а также устранения некроза асептического типа в области мыщелков кости бедра.
- Киста Бейкера. Артроскопическая операция выполняет роль щадящего хирургического метода лечения для возвращения привычного образа жизни без классического хирургического вмешательства.
- Патологическое разрастание жирового тела в области коленного сустава. Артроскопию назначают в качестве диагностического метода и используют в рамках удаления образования.
- Другие проблемы – ревматоидный артрит, артроз с сопутствующей деформацией сустава, вывих сустава, перелом внутри сустава и так далее.
Артроскопическая операция в суставной полости выполняется только квалифицированными врачами-хирургами.
Противопоказания к артроскопии
Проведение артроскопии колена невозможно в следующих случаях:
- При нахождении пациента в тяжелом состоянии. Тяжелое физическое состояние является противопоказанием для абсолютного большинства хирургических операций, выполняемых в условиях введения анестезии.
- При наличии у пациента аллергии на определенные препараты для анестезии.
- При наличии спаек в суставной полости. Спаечные процессы внутри сустава не позволяют свободно перемещать артроскоп в процессе операции. Также выполнение процедуры невозможно при склерозе связок или спазме мышц.
- При наличии воспалительного процесса внутри сустава или в области его нахождения. Хирургическое вмешательство в данном случае может усугубить ситуацию и обострить воспаление.
Возможность проведения артроскопии коленного сустава и эффективность процедуры определяется в индивидуальном порядке после тщательного обследования пациента врачом.
Артроскопия колена: как подготовиться к операции?
Процедура артроскопии коленного сустава относится к категории достаточно простых оперативных вмешательств. Специальная подготовка к операции не требуется. Комплекс рекомендаций ограничивается теми, что используются в рамках подготовки к анестезии. Непосредственно перед началом операции пациенту обеспечивается локальное обезболивание или общий наркоз.
Как проходит артроскопия колена?
Схема действий в процессе операции выглядит следующим образом:
- Нога пациента сгибается в области колена под прямым углом.
- Врач выполняет микроразрез кожных покровов на 5 миллиметров выше того места, где находится сустав.
- В полученный разрез вводится специальная канюля.
- Врач разгибает ногу пациента, после чего вводит внутрь суставной полости артроскоп через канюлю.
- После того как врач обследует суставную полость и выполнит необходимые манипуляции, инструмент удаляется, а область суставов обрабатывается физраствором.
После извлечения канюли место разреза (прокола) обрабатывается антисептиком и защищается лейкопластырем. Процедура помогает получить подробную информацию о состоянии суставной полости и вернуть больному суставу подвижность.
Особенности реабилитации после артроскопии коленного сустава
Сразу после завершения артроскопической операции на ногу пациента накладывают плотную давящую повязку для фиксации. Кроме того, используются холодные компрессы в виде пакетов со льдом. Это необходимо для предотвращения открытия кровотечения и образования отека в области проведения операции.
Как правило, артроскопическая операция предусматривает пребывание пациента в стационаре в течение 1-2 дней, в зависимости от типа наркоза и сложности операции. При сохранении болевого синдрома пациенту назначаются анальгетики и противовоспалительные препараты. Уже спустя пару дней с момента проведения операции пациент может уверенно стоять на ноге, а через неделю возможно постепенное увеличение естественных нагрузок. Важным условием для достижения положительного эффекта является лечебная гимнастика под контролем врача ЛФК.
Соблюдение рекомендаций врача поможет избежать вероятных негативных последствий и избавиться от беспокоящей проблемы без рисков. Строго следуйте предписаниям специалистов, чтобы результат операции не сопровождался побочными эффектами.
Артроскопия колена в клинике в Москве: каковы цены процедуры?

При записи через сайт для впервые обратившихся пациентов действует скидка 10% на консультацию!
Читайте также:





