Костно-фиброзные каналы голеностопного сустава
Подвздошно-поясничная мышца в пределах живота покрыта fascia iliаса, которая, составляя часть общей подбрюшинной фасции, fascia subperitonealis, прикрепляется к скелету по краям всей области, занятой m. iliopsoas, образуя для этой мышцы замкнутое вместилище. Ниже паховой связки fascia iliaca спускается на бедро, переходя в широкую фасцию бедра, fascia lata, окружающую мышцы бедра.
Тотчас ниже паховой связки в пределах бедренного треугольника (см. ниже) она расщепляется на два листка: глубокий и поверхностный. Первый идет сзади бедренных сосудов. Поверхностный листок проходит впереди бедренных сосудов и сбоку от бедренной вены оканчивается свободным серповидным краем, margo falciformis.
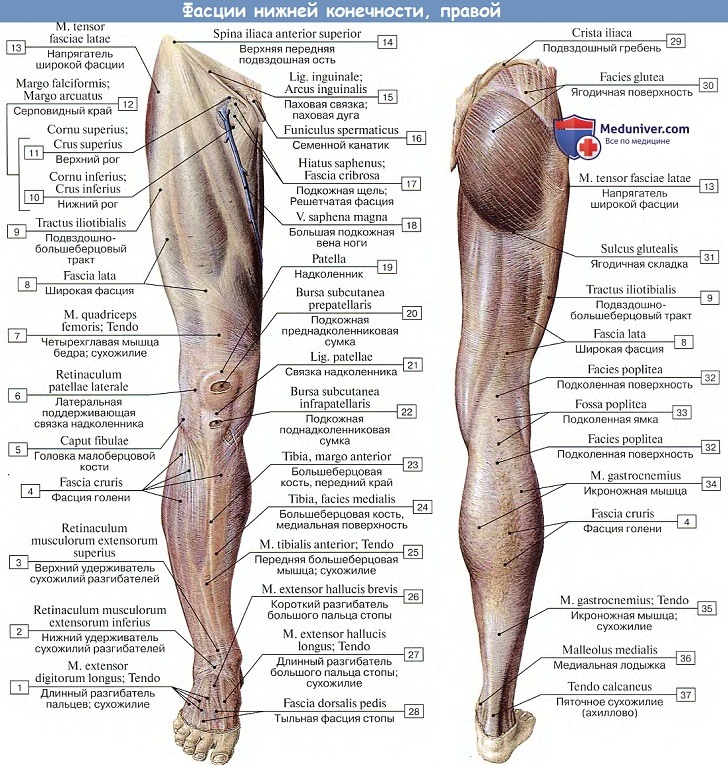
Край этот ограничивает собой углубление, называемое подкожной щелью, hiatus saphenus. В margo falciformis различают два так называемых рога. Через нижний рог, cornu inferius, сливающийся с глубоким листком fasciae latae, перекидывается vena saphena magna, впадающая в бедренную вену. Верхний рог, cornu superius, прикрепляется к паховой связке и, подворачиваясь под нее, срастается с lig. lacunare. Hiatus saphenus прикрыта fascia cribrosa (подкожная клетчатка бедра, как решето продырявленная проходящими сквозь нее лимфатическими сосудами), которая прирастает к margo falciformis.
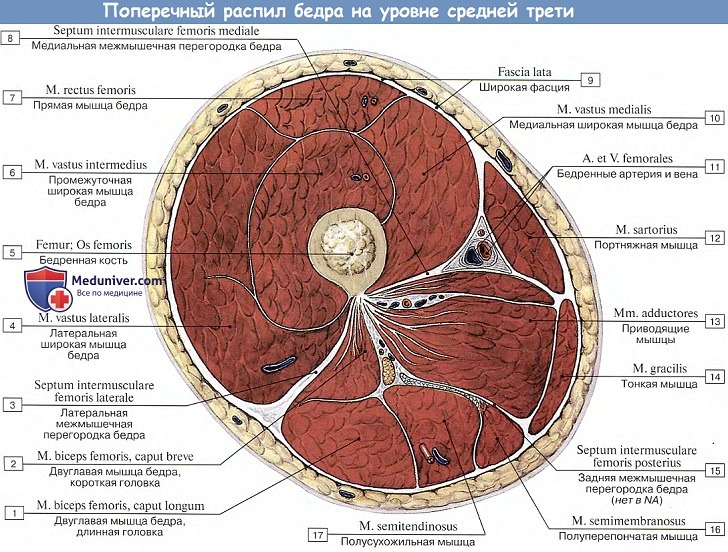
Fascia lata, окружая мускулатуру бедра, дает вглубь отростки между мышцами, прикрепляющиеся к кости. Из этих отростков один находится на боковой стороне бедра и называется латеральной межмышечной перегородкой, septum intermusculare femoris laterale. Он прикрепляется вдоль латеральной губы linea aspera femoris, отделяя m. vastus lateralis от задних мышц бедра (в частности, от m. biceps femoris). Другая межмышечная перегородка, septum intermusculare femoris mediale, располагается с медиальной стороны бедра и прикрепляется на labium mediale linea aspera спереди от приводящих мышц.
Кроме межмышечных перегородок, fascia lata, расщепляясь по краю некоторых мышц на две пластинки, образует для них замкнутые влагалища. Fascia lata обладает значительной плотностью, в особенности на боковой поверхности бедра, где в нее вплетаются сухожильные волокна. Здесь она образует широкую утолщенную полосу, tractus iliotibialis, идущую во всю длину бедра. Полоса эта выполняет роль сухожилия m. tensor fasciae latae и m. gluteus maximus. Дистально fascia lata распространяется на переднюю поверхность коленного сустава и переходит затем в фасцию голени; сзади она продолжается в fascia poplitea, покрывающую fossa poplitea и представляющую собой промежуточный участок между фасцией бедра и голени. Таким образом, широкая фасция бедра в разных местах имеет разное строение: наряду с весьма прочными участками (например, tractus iliotibialis) имеются и слабые (fascia cribrosa).
Этот удерживатель, начавшись от латеральной поверхности пяточной кости, а глубоким своим слоем — в sinus tarsi, разделяется затем на две ножки, из которых верхняя идет к медиальной лодыжке, а нижняя прикрепляется к ладьевидной и медиальной клиновидной костям. Местами он разделяется на пластинки, поверхностную, и глубокую, охватывающие сухожилия разгибателей, вследствие чего для прохождения последних образуются четыре фиброзных канала (три сухожильных и один сосудистый). Самый латеральный и самый широкий канал, находящийся под общим началом retinaculum mm. extensorum inferius, пропускает сухожилие m. extensor digitorum longus и m. peroneus tertius. Следующий канал пропускает сухожилие m. extensor hallucis longus, а третий, самый медиальный, — сухожилие m. tibialis anterior. Сухожилия, проходя через каналы, окружаются синовиальными влагалищами. Четвертый канал, лежащий позади среднего, содержит сосуды (a. et v. dorsales pedis) и нерв (п. peroneus profundus).
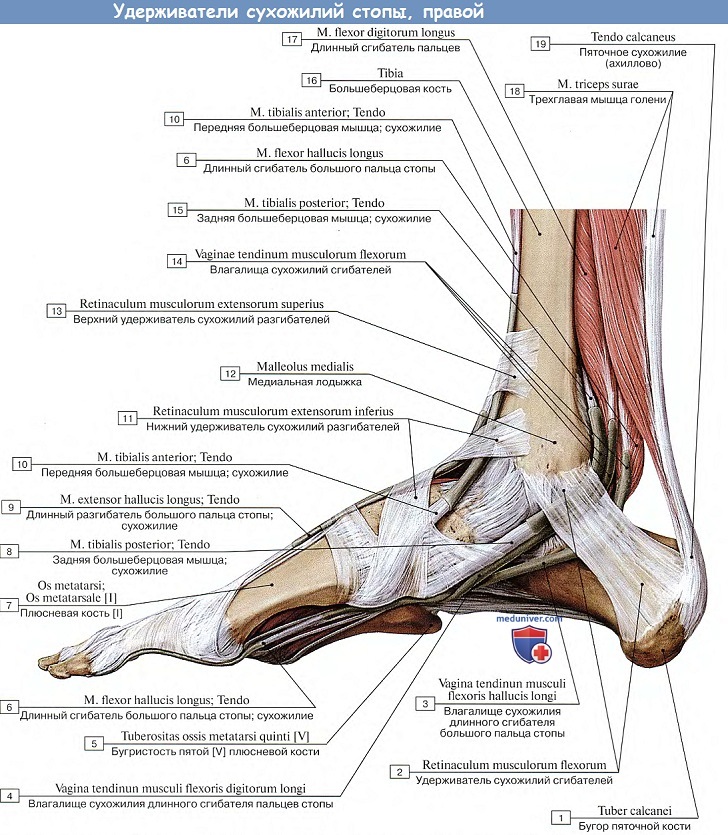
Позади той и другой лодыжки находятся также утолщения фасции, прижимающие сухожилия к костям. Утолщение на медиальной стороне образует удерживатель сухожилий сгибателей, retinaculum mm. flexorum, перекидывающийся к медиальной лодыжке от пяточной кости через сухожилия m. tibialis posterior, т. flexor digitorum longus и m. flexor hallucis longus. Он отдает в глубь перегородки и образует для прохождения означенных сухожилий три костно-фиброзных канала, а также один фиброзный, более поверхностно лежащий канал для a. tibialis posterior и п. tibialis. Сухожилия в каналах под связкой заключены в три отдельных влагалища. Позади латеральной лодыжки находится утолщение фасции — верхний удерживатель сухожилий малоберцовых мышц retinaculum mm. peroneorum superius, протягивающееся от лодыжки к пяточной кости поверх сухожилий mm. peronei longus et brevis, которые под ним лежат в одном костно-фиброзном канале.
Дистально и несколько книзу оба сухожилия проходят под нижним удерживателем сухожилий малоберцовых мышц — retinaculum mm. peroneorum inferius, который прикрепляется на латеральной поверхности пяточной кости. Пространство под retinaculum mm. peroneorum inferius разделяется перегородкой на два канала, пропускающих порознь каждое сухожилие. Сухожилия mm. peronei заключены в одном общем синовиальном влагалище, которое внизу разделяется на две части сообразно двум каналам под retinaculum mm. peroneorum inferius.
Тыльная фасция стопы, fascia dorsalis pedis, дистально от retinaculum mm. extensorum inferius довольно тонка.
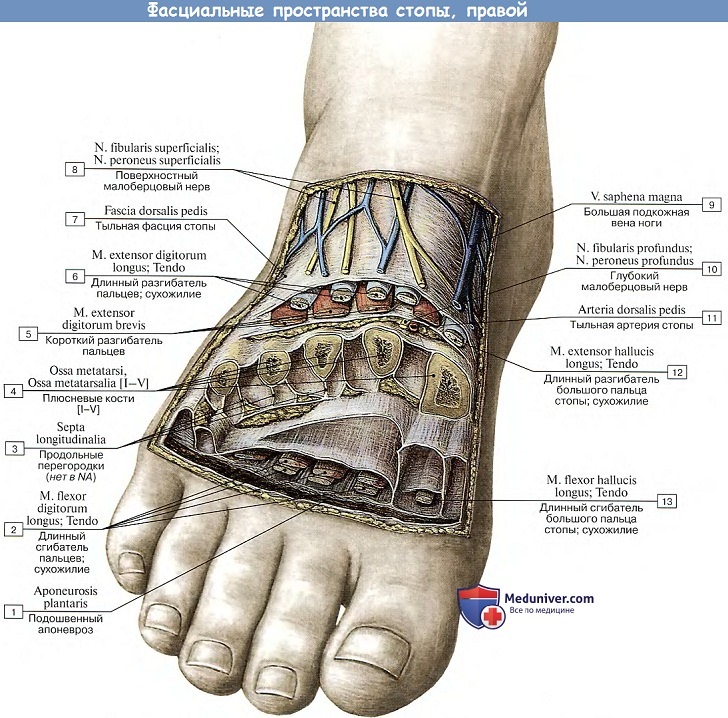
Фасция подошвы, подобно фасции ладони, сильно утолщена и образует в средней своей части подошвенный апоневроз, aponeurosis plantaris, натягивающийся от пяточного бугра к основанию пальцев и срастающийся в своей проксимальной части с m. flexor digitorum brevis, который он покрывает. По направлению к пальцам апоневроз становится шире и разделяется на пять пучков, между которыми проходят поперечные волокна. Пучки эти оканчиваются на фиброзных влагалищах сухожилий на пальцах.
По краям от подошвенного апоневроза отходят в глубину между мышцами две вертикальные перегородки, прикрепляющиеся к глубокой фасции, покрывающей межкостные мышцы. Эти перегородки разделяют подошву на три не вполне замкнутых вместилища, которые в общем соответствуют трем группам мышц подошвы: латеральное, медиальное и промежуточное, что подтверждается путями распространения гноя на подошве. На подошве находится несколько влагалищ, окружающих сухожилия . Одно из них, vagina tendinis m. peronei longi plantaris, залегает в глубине подошвы вокруг сухожилия m. peroneus longus, там, где последнее проходит в борозде кубовидной кости под lig. plantare longum. Пять других влагалищ, vaginae tendinum digitales pedis, окружают сухожилия сгибателей на подошвенной стороне пальцев, простираясь от области головок плюсневых костей до дистальных фаланг.
Границы области голеностопного сустава могут быть определены двумя плоскостями: верхняя, горизонтальная, проходит через основания обеих лодыжек, нижняя – косо, от верхушки одной лодыжки через подошву к верхушке другой лодыжки, а затем через тыл стопы.
Мягкие ткани, прикрывающие голеностопный сустав, окружают его со всех 4-х сторон, и соответственно этому можно подразделить описываемую область на 4 отдела: передний (между обеими лодыжками), медиальный (между медиальной лодыжкой и краем ахиллова сухожилия), латеральный (между латеральной лодыжкой и ахилловым сухожилием), задний (соответствует ахиллову сухожилию).
Передняя область голеностопного сустава
Кожа тонкая, подвижная.
Подкожная жировая клетчатка развита слабо. В клетчатке кпереди от медиальной лодыжки проходят большая подкожная вена ноги (v. saphena magna) вместе с подкожным нервом (n. saphenus), а латеральнее ветви поверхностного малоберцового нерва (n. peroneus superficialis).
Собственная фасция уплотняется и формирует 2 связки: верхний и нижний удерживатели сухожилий-разгибателей (retinaculum mm. extensorum superius et retinaculum mm. extensorum inferius). От retinaculum mm. extensorum вглубь отходят перегородки, которые делят пространство под удерживателями на 3 костно-фиброзных канала. В них проходят сухожилия разгибателей, окруженные синовиальными влагалищами. Медиальный канал содержит сухожилие передней большеберцовой мышцы, латеральный – сухожилия длинного разгибателя пальцев. В срединном канале проходят сухожилие длинного разгибателя большого пальца и a. tibialis anterior с двумя венами и n. peroneus profundus (сосудисто-нервный пучок лежит кнаружи от сухожилия). Влагалища сухожилий между собой и с полостью голеностопного сустава не сообщаются.
Глубже сухожилий-разгибателей лежит капсула голеностопного сустава.
Область медиальной лодыжки
Подкожная жировая клетчатка представлена слабо.
Собственная фасция утолщается, формирует удерживатель сухожилий-сгибателей (retinaculum mm. flexorum), натянутый между медиальной лодыжкой и пяточной костью.
Область xарактеризуется наличием костно-фиброзного лодыжкового канала (canalis malleolaris). Стенками канала являются: медиально – удерживатель сухожилий-сгибателей, латерально – медиальная лодыжка и пяточная кость.
Канал пропускает, идущие на подошву, сухожилия мышц глубокого слоя задней поверхности голени и сосудисто-нервный пучок задней поверхности голени. Сразу за медиальной лодыжкой лежит сухожилие задней большеберцовой мышцы, затем сухожилие длинного сгибателя пальцев, за ним – задняя большеберцовая артерия с венами, кзади от нее – большеберцовый нерв и еще кзади и глубже – сухожилие длинного сгибателя I пальца.
Сосудисто-нервный пучек проецируется на середине расстояния между медиальной ладыжкой и пяточной костью. Артерия и нерв делятся в канале на медиальные и латеральные подошвенные ветви (aa. et nn. plantares medialis et lateralis), которые вместе с сухожилиями длинного сгибателя пальцев и I пальца проникают на подошвенную поверхность стопы в пяточный канал (canalis calcaneus).
Задний отдел области
Кожа утолщена, образует поперечные складки.
Подкожная клетчатка развита слабо. В ней и на фасции находится артериальная пяточная сеть, образованная пяточными ветвями задней большеберцовой и малоберцовой артерий, а также ветвями подошвенных артерий.
Собственная фасция охватывает ахиллово сухожилие двумя пластинками, образуя футляр. Ахиллово сухожилие прикрепляется широким основанием к пяточному бугру. Между сухожилием и пяточным бугром располагается bursa tendinis calcanei.
Латеральный отдел области
В подкожной клетчатке позади латеральной лодыжки проходят малая подкожная вена ноги (v. saphena parva) и икроножный нерв (n. suralis).
Собственная фасция утолщается и формирует 2 связки, идущие от латеральной лодыжки к пяточной кости: верхний и нижний удерживатели сухожилий малоберцовых мышц (retinaculi mm. peroneorum superius et inferius).
Под верхним удерживателем проходят сухожилия малоберцовых мышц в одном общем синовиальном влагалище. Синовиальное влагалище не сообщается с полостью голеностопного сустава. Под нижним удерживателем сухожилия малоберцовых мышц заключены в отдельные синовиальные влагалища.
Сухожилия мышц голени на стопе заключены в особые каналы, которые носят название фиброзных. В зависимости от уровня фиброзные каналы образованы или связками, или собственной фасцией стопы. Стенки каналов, образованных связками, толстые, плотные, непрозрачные.
Нижний удерживатель тыльной стороны стопы держит четыре тыльных сухожилия стопы прижатыми к костям предплюсны на уровне вогнутости подъема, т.е. действует наподобие петли блока для этих сухожилий независимо от степени сгибания в голеностопном суставе
№ 54 Мышцы стопы: их топография, функции, кровоснабжение, иннервация.
Короткий разгибатель запястья, m. extensor digitorum brevis.
· Начало: передние отделы верхней латеральной поверхности пяточной кости.
· Прикрепление: оснвоания средних и дистальных фаланг.
· Функция: разгибает пальцы стопы.
· Иннервация: n. fibularis profundus.
· Кровоснабжение: a. tarsalis lateralis, a. fibularis.
Короткий разгибатель большого пальца стопы, m. extensor hallucis brevis.
· Начало: верхняя поверхность пяточной кости.
· Прикрепление: тыльная поверхность основания прокисмальной фаланги большого пальца стопы.
· Функция: разгибает большой палец стопы.
· Иннервация: n. fibularis profundus.
· Кровоснабжение: a. dorsalis pedis.
Мышца, отводящая большой палец стопы, m. abductor hallucis.
· Начало: бугор пяточной кости, нижний удерживатель сгибателей, подошвенный апоневроз.
· Прикрепление: медиальная сторона основания проксимальной фаланги большого пальца стопы.
· Функция: отводит большой палец стопы от срединной линии подошвы.
· Иннервация: n. plantaris medialis.
· Кровоснабжение: a. plantaris medialis.
Короткий сгибатель большого пальца стопы, m. flexor hallucis brevis.
· Начало: медиальная сторона подошвенной поверхности кубовидной кости, клиновидные кости, связки на подошве стопы.
· Прикрепление: сесамовидная кость, проксимальная фаланга большого пальца.
· Функция: сгибает большой палец стопы.
· Иннервация: n. plantaris lateralis, n. plantaris medialis.
· Кровоснабжение: a. plantaris medialis, arcus plantaris profundus.
Мышца, приводящая большой палец стопы, m. adductor hallucis.
· Начало: косая головка – кубовидная кость, латеральная клиновидная кость, основания II, III, IV плюсневых костей, сухожилия длинной малоберцовой мышцы. Поперечная головка – капсулы плюснефаланговых суставов III-V пальцев.
· Прикрепление: основание проксимальной фаланги большого пальца стопы, латеральная сесамовидная кость.
· Функция: приводит большой палец к срединной линии стопы, сгибает большой палец стопы.
· Иннервация: n. plantaris lateralis.
· Кровоснабжение: arcus plantaris profundus, aa. metatarsales plantares.
Мышца , отводящая мизинец стопы, m. abductor digiti minimi.
· Начало: подошвенная поверхность пяточного бугра, бугристость V люсневой кости, подошвенный апоневроз.
· Прикрепление: латеральная сторона проксимальной фаланги мизинца.
· Функция: сгибает просимальную фалангу.
· Иннервация: n. plantaris lateralis.
· Кровоснабжение: a. plantaris lateralis.
Короткий сгибатель мизинца, m. flexor digiti minimi brevis.
· Начало: медиальная сторона подошвенной поверхности V плюсневой кости, влагалище сухожилия длинной малоберцовой мышцы, длинная подошвенная связка.
· Прикрепление: проксимальная фаланга мизинца.
· Функция: сгибает мизинец.
· Иннервация: n. plantaris lateralis.
· Кровоснабжение: a. lantaris lateralis.
Мышца, противопоставляющая мизинец, m. opponens digiti minimi.
· Начало: длинная подошвенная связка.
· Прикрепление: V плюсневая кость.
· Функция: укрепляет латеральный продольный свод стопы.
· Иннервация: n. plantaris lateralis.
· Кровоснабжение: a. plantaris lateralis.
Короткий сгибатель пальцев, m. flexor digitorum brevis.
· Начало: передняя часть пяточного бугра, подошвенный апоневроз.
· Функция: сгибает II-V пальцы.
· Иннервация: n. plantaris medialis.
· Кровоснабжение: a. plantaris lateralis, a. plantaris medialis.
Червеобразные мышцы, mm. lumbricales.
· Начало: поверхности сухожилий длинного сгибателя пальцев.
· Функция: сгибает проксимальные и разгибает срудние и дистальные фаланги II-V пальцев.
· Иннервация: n. plantaris lateralis, n. plantaris medialis.
· Кровоснабжение: a. plantaris lateralis, a. plantaris medialis.
Подошвенные межкостные мышцы, m. interossei plantares.
· Начало: основание и медиальная поверхность тел III-V плюсневых костей.
· Прикрепление: медиальная поверхность проксимальных фаланг III-V пальцев стопы.
· Функция: приводят III-V пальцы копальцу, сгибают проксимальные фаланги этих пальцев.
· Иннервация: n. plantaris lateralis.
· Кровоснабжение: arcus plantaris profundus, aa. metatarsals plantares.
Тыльные межкостные мышцы, mm. interossei dorsales.
· Начало: поверхности плюсневых костей.
· Прикрепление: основания проксимальных фаланг, сухожилия длинного разгибателя пальцев.
· Функция: отводит пальцы стопы, сгибают проксимальные фаланги.
· Иннервация: n. plantaris lateralis.
· Кровоснабжение: arcus plantaris profundus, aa. metatarsals plantares.
1. Развитие пищеварительной системы. Производные передней, средней и задней кишки. Аномалии развития.
Развитие полости рта связано с формированием лица зародыша и преобразованием жаберных дуг и карманов.
Язык образуется из парных и непарных закладок на вентральной стенке глотки в области первой и второй жаберных дуг.
Зубы у зародыша человека развиваются из эктодермы, покрывающей края верхнечелюстных и нижнечелюстных отростков.
У эмбриона в конце 1-го месяца развития туловищная кишка ниже диафрагмы прикреплена к передней и задней стенкам эмбриона дорсальной и вентральной брыжейками, которые формируются из спланхноплевры. Вентральная брыжейка рано исчезает и остается только на уровне закладки желудка и двенадцатиперстной кишки.
Усиленный рост в длину кишечной трубки приводит к образованию кишечной петли, выпуклой стороной обращенной кпереди и книзу.
Одновременно с ростом кишки и желудка происходит их поворот в брюшной полости. Происходит поворот желудка вправо таким образом, что его левая поверхность становится передней, а правая — задней. Вместе с поворотом желудка происходит изменение положения его дорсальной и вентральной брыжеек. Дорсальная брыжейка в результате поворота желудка из сагиттального положения переходит в поперечное. Усиленный ее рост приводит к усилению влево и книзу, постепенному выходу дорсальной брыжейки из-под большой кривизны желудка и образованию карманообразного выпячивания (большой сальник).
Поджелудочная железа развивается из двух энтодермальных выпячиваний стенки первичной кишки – дорсального и вентрального.
Аномалии развития.
При несрастании верхнечелюстного и нижнечелюстного отростков получается поперечная щели лица со значительным увеличение ротового отверстия -макростома, при чрезмерном сращении- микростома.
· Волчья пасть- несращение небных валиков верхнечелюстных отростков.
· Заячья губа-несращение медиального носового отростка с верхнечелюстным.
· Срединная щель верхней губы- несращение 2-х медиальных носовыхотростков.
· Боковая расщелина носа- несращение медиального и латерального отростков.
· Косая щель лица-колобома нижнего века.
· Атрезия — полное отсутствие просвета пищевода на каком-либо участке его или на всем протяжении
· Стеноз пищевода может быть в результате гипертрофии мышечной оболочки, наличия в стенке пищевода фиброзного или хрящевого кольца, образования слизистой оболочкой тонких мембран. Небольшие стенозы длительное время протекают бессимптомно и проявляются дисфагией лишь при приеме грубой пищи.
· Удвоение пищевода — редкая аномалия. Просвет удвоений может быть изолированным или иметь сообщение с основным каналом пищевода. Просвет изолированных удвоений заполнен секретом, выделяемым их слизистой, иногда они имеют вид кист, в других случаях сообщаются с трахеей или бронхом.
· Врожденный короткий пищевод. При этом пороке развития часть желудка оказывается расположенной выше диафрагмы.
· Врожденный трахеопищеводный свищ.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Нижний удерживатель тыльной стороны стопы (рис. 98) держит четыре тыльных сухожилия стопы прижатыми к костям предплюсны на уровне вогнутости подъема, т.е. действует наподобие петли блока для этих сухожилий независимо от степени сгибания в голеностопном суставе.

Он берет начало от верхней стенки синуса предплюсны, идя к верхней поверхности большого отростка пяточной кости, и подразделяется на два расходящихся тяжа:
- Средний удерживатель а , сливающийся с глубокой фасцией внутреннего края стопы;
- Верхний тяж b , прикрепляющийся к переднему краю большеберцовой кости вблизи внутренней лодыжки. Изнутри верхний тяж выстлан сухожилием передней большеберцовой мышцы 1 , которое заключено в синовиальное влагалище от точки, отстоящей на два пальца кверху от верхнего края удерживателя s .
Снаружи он покрыт нижним удерживателем, который берет начало и прикрепляется в пазухе предплюсны, образуя две петли:- внутренняя петля вмещает сухожилие длинного разгибателя большого пальца 2 , заключенное в синовиальное влагалище, которое с трудом покрывает кольцевую связку сверху;
- наружная петля представлена сухожилиями длинного разгибателя пальцев 3 и третьей малоберцовой мышцы 4 , расположенными в общем синовиальном влагалище, начинающемся чуть выше предыдущего.
Все другие сухожилия проходят через каналы, лежащие позади лодыжек.
Кзади от наружной лодыжки расположен наружный позадилодыжечный канал (рис. 99, вид снаружи): сухожилия короткой малоберцовой мышцы 6 кверху и кпереди и длинной малоберцовой мышцы 7 кзади и книзу проходят через костно-фиброзный канал 5 . Эти сухожилия расположены параллельно друг другу, первое лежит кзади и книзу от последнего. Ниже верхушки лодыжки они резко изгибаются кпереди и натягиваются в двух костно-фиброзных каналах 8 и 9 , опираясь на малоберцовый бугор 10 . Здесь их общее синовиальное влагалище разделяется на два слоя. Сухожилие короткой малоберцовой мышцы прикрепляется к шиловидному отростку пятой плюсневой кости 11 и к основанию четвертой плюсневой кости. Небольшой сегмент 12 этого сухожилия на рисунке иссечен, чтобы показать, как сухожилие длинной малоберцовой мышцы меняет свое направление и входит в бороздку на нижней поверхности кубовидной кости 13 . Затем сухожилие длинной малоберцовой мышцы 14 , заключенное в новое синовиальное влагалище, проходит косо кпереди и кнутри по подошвенной поверхности стопы (рис. 100 вид на кости стопы снизу) через другой костно-фиброзный канал, образованный сверху костями предплюсны, а снизу - поверхностными волокнами подошвенной пяточно-кубовидной связки (глубокие волокна, 15 ), идущей от пяточной 16 к кубовидной кости, а оттуда к основаниям всех плюсневых костей ( + ). В образовании этого канала также принимают участие волокна конечного растяжения сухожилия задней большеберцовой мышцы 17 . Сухожилие длинной малоберцовой мышцы преимущественно прикрепляется к основанию первой плюсневой кости 18 , но также к растяжениям, направляющимся ко второй плюсневой и к внутренней клиновидной костям. Входя в подошвенный канал, оно, как правило, вступает в контакт с сесамовидной костью 19 , что позволяет ему легче изменить свое направление.

Таким образом, подошвенная поверхность стопы выстлана тремя группами фиброзных растяжений (рис. 100):
- продольными волокнами, расположенными в два слоя большой пяточно-кубовидной подошвенной связки; на рисунке показан только глубокий слой 15 ;
- волокнами сухожилия длинной малоберцовой мышцы 14 , идущими косо кпереди и кнутри;
- фиброзными растяжениями сухожилия задней большеберцовой мышцы 17 , проходящими косо кпереди и кнаружи от всех костей предплюсны и плюсны за исключением двух последних плюсневых.
Кзади от внутренней лодыжки (рис. 101, вид изнутри) расположены три сухожилия, заключенные в костно-фиброзный канал и имеющие раздельные сухожильные влагалища. Эти сухожилия проходят спереди назад и изнутри кнаружи следующим образом:
- сухожилие задней большеберцовой мышцы19 идет близко к внутренней лодыжке и резко изгибается кпереди 20 у ее верхушки, после чего прикрепляется к бугристости ладьевидной кости 21 , посылая многочисленные фиброзные растяжения к подошвенной поверхности костей предплюсны и плюсны 17 ;
- сухожилие длинного сгибателя пальцев22 проходит вблизи сухожилия задней большеберцовой мышцы вдоль внутренней поверхности sustentaculum tali ( 23 ; см. также рис. 103), а затем пересекается с глубокой поверхностью 24 сухожилия длинного сгибателя большого пальца;
- сухожилие длинного сгибателя большого пальца25 проходит между задневнутренним и задненаружным буграми таранной кости, а затем - под sustentaculum tali ( 27 ; см. также рис. 103). Таким образом, оно дважды меняет свое направление.
Два фронтальных среза (передний срез, правая стопа) на уровнях А и В на рис. 99 и 101 демонстрируют расположение этих сухожилий и их синовиальных влагалищ в позадилодыжечных каналах: срез А (рис. 102) сделан через лодыжки, срез В (рис. 103) - более кпереди: через sustentaculum tali и малоберцовый бугор. Также тут видны мышцы, приводящие большой палец стопы 28 , отводящие мизинец 31 , квадратная подошвенная мышца 29 и короткий подошвенный сгибатель пальцев стопы 30 .
"Нижняя конечность. Функциональная анатомия"
А.И. Капанджи
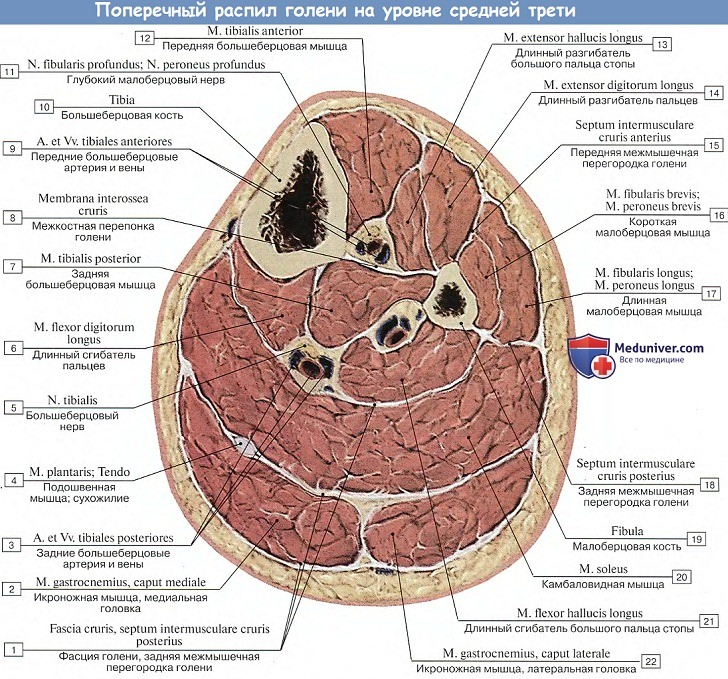
2. глубокими – локализующимися в межмышечных промежутках голени и canalis cruropopliteus. Флегмоны глубокого фасциального ложа задней области голени могут рас-пространяться по ходу сосудов в соседние области (подколенную ямку, переднюю область голени, стопу).
Область голеностопного сустава
Границы:
1. верхняя – круговая линия, проведенная над основаниями лодыжек;
2. нижняя – две линии, проведенные между верхушками лодыжек через подошву и тыл стопы.
Из практических соображений выделяют переднюю, медиальную, латеральную и заднюю области.
1. В передней области кожа тонкая, подвижная.
2. Подкожная клетчатка выражена слабо, в ней проходят притоки v. saphena magna, ветви n. saphenus, n. peroneus superficialis.
3. Собственная фасция уплотнена, имеет вид связок – удерживателей разгибателей. Крестообразная связка отдает отроги к капсуле сустава, образуя 3 фиброзных канала, в которых лежат сухожилия разгибателей, окруженные синовиальными влагалищами. Через средний канал на тыл стопы проходит передняя большеберцовая артерия с глубоким малоберцовым нервом.
В медиальной области собственная фасция образует удерживатель сухожилий-сгибателей, который перекидывается между медиальной лодыжкой и пяточной костью, формируя лодыжковый канал (canalis malleolaris). В канале проходят сухожилия сгибателей пальцев, а также задняя большеберцовая артерия с венами и большеберцовый нерв. Сухожилия отделены друг от друга фиброзными перегородками и окружены синови-альными влагалищами. Сосудисто-нервный пучок имеет собственный фасциальный футляр, на выходе из канала делится на медиальный и латеральный сосудисто-нервные пучки подошвы.
В латеральной области голеностопного сустава в подкожной клетчатке расположены истоки v. saphena parva и n. suralis. Собственная фасция образует два удерживателя (верхний и нижний) малоберцовых мышц, ограничивающих латеральный лодыжковый канал. В нем проходят сухожилия длинной и короткой малоберцовых мышц, окруженные общим синовиальным влагалищем.
В задней области кожа толстая, складчатая. В подкожной клетчатке находятся артериальные анастомозы между пяточными ветвями задней большеберцовой и малоберцовой артерий. Собственная фасция образует футляр для пяточного сухожилия, под которым в области пяточного бугра находится синовиальная сумка.
Область стопы
На стопе различают тыльную и подошвенную поверхности.
На тыле стопы кожа тонкая, легко травмируется (ссадины, потертости). Кожа иннервируется ветвями nn. peroneus superficialis, suralis, saphenus, peroneus profundus. В подкожной клетчатке находится венозная сеть, от которой начинаются истоки vv. saphena magna et parva. В дистальной части стопы расположена связанная с названной сетью венозная дуга, в которую впадают вены пальцев.
Под плотной собственной фасцией проходят сухожилия длинных разгибателей пальцев, короткие разгибатели пальцев, а также ствол a. dorsalis pedis (продолжение передней большеберцовой артерии) с одноименными венами и n. peroneus profundus. Самые глубокие мышцы – 4 тыльные межкостные, покрытые межкостной фасцией.
A. dorsalis pedis отдает следующие ветви: латеральные и медиальные предплюсневые артерии; дугообразную артерию, из которой начинаются три тыльные плюсневые артерии; глубокую подошвенную ветвь, анастомозирующую с латеральной подошвенной артерией.
Послойная топография
1. На подошвенной поверхности стопы кожа плотная, толстая.
2. Подкожная клетчатка развита хорошо, пронизана фиброзными пучками, соединяющими кожу с подошвенным апо-неврозом.
3. Подошвенный апоневроз, натянутый между пяточным бугром и основаниями пальцев, играет существенную роль в формировании и удержании сводов стопы.
4. Подапоневротическое пространствостопы разделено двумя продольными фасциальными перегородками на вместилища для мышц: медиальное, латеральное и срединное.
Медиальное подапоневротическое ложе содержит m. flexor hallucis brevis, m. abductor hallucis и сухожилие длинного сгибателя большого пальца. В проксимальном отделе ложа выделяют пяточный канал, образованный m. abductor hallucis и пяточной костью и содержащий медиальный сосудисто-нервный пучок подошвы.
В латеральном подапоневротическом ложе находятся мышцы V пальца: mm. abductor, flexor, opponens digiti minimi.
Срединное ложе фасциальной перегородкой делится на поверхностное и глубокое. В поверхностном ложе находятся: m. flexor digitorum brevis, m. quadratus plantae, сухожилия m. flexor digitorum longus с червеобразными мышцами и m. adductor hallucis. Глубокое ложе содержит межкостные мышцы. Сосудисто-нервные пучки подошвенной области представ-лены медиальной и латеральной подошвенными артериями, венами и нервами. На уровне основания V плюсневой кости подошвенные артерии образуют arcus plantaris. От дуги начинаются плюсневые подошвенные артерии, из которых возникают пальцевые подошвенные артерии.
Топографо-анатомические особенности верхних и нижних конечностей у детей
Верхние и нижние конечности у детей грудного возраста относительно короткие и имеют почти одинаковую длину.
Кожа тонкая, эластичная и легко подвижна за счет хорошо развитой подкожной клетчатки. Характерно наличие поперечных кожных складок, выраженных в области плеча и бедра.
Собственная фасция на конечностях тонкая. Мышцы развиты слабо, при этом сгибатели выражены сильнее разгибателей. Относительно короткие сухожилия широко прикрепляются к надкостнице. После 13–15 лет удлинение сухожильной части мышц идет более интенсивно. Костные выступы, к которым прикрепляются сухожилия, не выражены.
Тело ключицы к моменту рождения окостеневает, эпифизарный хрящ сохранен лишь вблизи концов. Диафиз плечевой кости является окостеневшим, однако эпифизы хрящевые. На первом году жизни появляется ядро окостенения в области головки, от года до трех лет – в районе большого бугра, а на 3–5 году – в области малого бугра плечевой кости. В нижнем эпифизе в разное время возникают четыре точки окостенения, слияние которых происходит в возрасте 12–18 лет. Кости предплечья к моменту рождения недоразвиты, эпифизарные концы их хрящевые, а шиловидные отростки слабо выражены.
Кости запястья у новорожденного хрящевые, в центре каждой из них в разные сроки (1–15 лет) определяются очаги окостенения. Эпифизы метакарпальных костей хрящевые, и пункты окостенения появляются в них лишь в период от 1-го до 3-х лет; эпифизы фаланг окостеневают от 1-го до 4-х лет.
Диафизы длинных трубчатых костей нижней конечности у новорожденных представлены костной тканью, а эпифизы, входящие в коленный сустав, кости предплюсны (пяточная, таранная и кубовидная) уже имеют костные ядра. Бедренные кости располагаются параллельно друг другу, а не конвергируют книзу, как у взрослых. В отличие от взрослых, внутренний мыщелок бедра менее развит, чем наружный. Стопа новорожденного обычно уплощена.
Костномозговая полость в длинных трубчатых костях у новорожденных почти отсутствует, и интенсивное ее развитие начинается от 2 до 7 лет. У детей, в отличие от взрослых, в ка-налах располагается красный костный мозг. Между диафизом и эпифизом до окончания роста кости сохраняется прослойка росткового хряща (метаэпифизарная зона).
Рост трубчатых костей в длину идет неравномерно. Плечевая, лучевая и локтевая кости растут, в основном, за счет проксимального эпифиза, причем лучевая кость растет интенсивнее локтевой. На нижней конечности наиболее интенсивный рост происходит в области концов костей, образующих коленный сустав. Малоберцовая кость растет значительно быстрее, чем большеберцовая. Неравномерность роста трубчатых костей необходимо учитывать при оперативных вмешательствах на конечностях у детей, а именно – при ампутациях.
Надкостница у детей относительно толстая, обладает особой прочностью и редко повреждается при переломах (переломы происходят по типу "зеленой ветки").
Суставы к моменту рождения ребенка не сформированы. Капсула и связки тонкие, содержат мало соединительных волокон. Размеры полости суставов у детей относительно большие, чем у взрослых. С возрастом у детей формируются суставные поверхности костей, утолщается капсула, изменяется ее форма и линия прикрепления.
Суставная поверхность плечевой кости к моменту рождения слабо выражена и головка ее формируется с возрастом ребенка. Незаконченное развитие костей, образующих локтевой сустав, более позднее формирование наружного мыщелка плечевой кости, сочленяющегося с головкой луча, слабые мышцы, тонкая, больших размеров капсула сустава способствуют подвывиху головки. У детей часто наступает перелом в месте росткового хряща, при этом эпифиз остается в полости сустава. Такие переломы называют эпифизеолизами.
По мере функциональной нагрузки модулируется головка бедренной кости и углубляется вертлужная впадина. Шейка бедренной кости короткая, а угол, образованный ею и телом кости, тупой. Головка, дистальный эпифиз и шейка бедренной кости у новорожденных почти целиком хрящевые и полностью окостеневают лишь к 18 годам.
В коленном суставе коленная чашечка хрящевая. Крестообразные связки короткие и препятствуют полному разгибанию в суставе. С возрастом происходит удлинение этих связок и формирование суставных поверхностей коленного, голеностопного суставов и суставов стопы.
Читайте также:


