Лечение деформации пяточной кости

- Причины
- Симптомы
- Лечение
- Самое важное
- Видео по теме
Деформация Хаглунда представляет собой поражение пяточной кости в задней части, когда выше прикрепления ахиллова сухожилия появляется нарост – остеофит. Этот вид патологии вместе с бурситом и ревматоидным артритом является одним из самых распространенных видов заболевания и требует преимущественно хирургического лечения. Встречается преимущественно у взрослых старше тридцати лет, у детей диагностируется редко.
Причины
Болезнь Хаглунда является приобретенной патологией. Возникновение патологического отростка пяточной кости связано со следующими причинами:
- высокий свод стопы – эта анатомическая особенность у некоторых людей способствует развитию деформации Хаглунда, поскольку в данном случае изменена нормальная анатомия стопы. Пяточная кость наклонена назад и ахиллово сухожилие гораздо больше трется об пяточный бугор. Незаметно для пациента ранее нормальная пятка начинает приобретать характерные черты для деформации Хаглунда и увеличивается в размерах. Следствием этого становится постоянное раздражение задней стороны пяточной кости, воспалительный процесс в синовиальной сумке и сухожилии;
- ригидность ахилла также усиливает частоту появления случаев деформации Хаглунда, поскольку сухожилие намного сильнее обычного трется об пяточный бугор, а его эластичность способствует уменьшению давления на бурсу;
- плосковальгусная деформация стопы и варус пяточной кости – наличие у пациента таких дефектов способствует изменению биомеханики стопы, увеличению давления на пяточную кость ахилловым сухожилием, вследствие чего кость увеличивается в размерах, воспаляется и на ней появляется нарост.
Патогенез заболевания достаточно прост. При постоянном трении ахиллового сухожилия развивается воспаление бурсы. Ситуация может развиваться в течение нескольких месяцев, в течение которых медленно формируется хрящевой нарост на пяточном бугре.
В результате давления на синовиальную сумку и ахиллово сухожилие у человека все больше усиливается воспалительная реакция. При этом увеличивается отечность пятки, появляется болезненность, покраснение. В зоне пятки ощущается повышенная температура.
Долгое время пациенты могут не обращать внимания на небольшой нарост, пока он не приносит резко болезненных симптомов. Обычно на этом этапе консервативное лечение уже не помогает, поэтому врачи советуют, как можно раньше обращать внимание на появление подобных наростов и своевременно устранять их.
Симптомы
Деформация Хаглунда долгое время протекает без каких-либо видимых изменений со стороны нижней конечности. Первые проявления патологии не беспокоят пациентов, поскольку негативные изменения со стороны пятки развиваются довольно медленно. Иногда синдром Хаглунда может представлять из себя лишь патологический экзостоз и не более того, даже не нарушая функцию стопы.
При развитии воспалительного процесса симптоматика становится более явной и приносит пациентам множество неприятных ощущений. Поначалу боли появляются только тогда, когда человек начинает ходьбу, но вскоре визуализируются патологические изменения со стороны пятки.
Косточка на пятке распухает, краснеет, прикосновение становится сильно болезненным. Присоединяется воспаление синовиальной сумки, которое может перерасти даже в гнойный бурсит. Нога отекает, трудно носить обувь. Боль становится постоянной – при ходьбе и в состоянии покоя. Появиться болезнь Хаглунда может как на одной ноге, так и на обеих.
Лечение
Лечение патологии возможно как консервативными, так и оперативными методами. Выбор методики во многом зависит от стадии, на которой больной обратился к врачу. При выраженном воспалительном процессе консервативные методики неэффективны, приходится прибегать к операции, а вот на раннем этапе многие пациенты успешно останавливают патологический процесс при помощи народных методов лечения.
Консервативное лечение может справиться исключительно с незначительными по объему деформациями. Лечение деформации Хаглунда включает в себя в первую очередь превентивные меры:
- ношение специальной обуви с мягких задником или вовсе без него, чтобы не натиралась пятка;
- применение при воспалении нестероидных противовоспалительных препаратов – Вольтарен, Долобене, Траумель;
- использование обезболивающих средств – Нурофен, Найз, Кеторол;
- при повышенной нагрузке применение ортеза;
- прикладывание льда каждые полчаса после физической нагрузки, если наблюдается усиление боли и отечности в пятке;
- проведение физиотерапевтического лечения – лазеротерапия, ударно-волновое лечение, магнитотерапия, массаж.
Выраженные деформации лечению плохо поддаются. В данном случае консервативные методы терапии малоэффективны и врачи предлагают пациентам лечение оперативным путем. Операция может быть проведена двумя способами – при помощи классического оперативного доступа или эндоскопическим путем.
Заболевание Хаглунда на раннем этапе можно лечить народными средствами. Судить об эффекте лечения можно через несколько месяцев, если же положительной динамики не наблюдается, необходимо обратиться к доктору.

Ножные ванны помогут снять болезненность и будут профилактикой развития воспаления.
Среди рецептов народного лечения заболевания отметим наиболее эффективные:
- ножные ванны с солью, в которые необходимо добавить несколько капель йода, ромашковый настой и 200 г хвои, только свежей, и залить все это пятью литрами горячей воды. Время ванночек – 20 минут;
- компрессы – на область деформации необходимо прикладывать компресс из тертого чеснока или редьки. Жидкую массу выкладывают на марлю и приматывают компресс к ноге, утепляя пищевой пленкой. Подобные компрессы можно делать из меда и спирта в равных пропорциях, из капустных тертых листьев и капустного сока с цветками сирени. Прикладывать массу необходимо на всю ночь;
- болезненное место на пятке можно смазывать свиным жиром, можжевеловым маслом, розмарином или эвкалиптом;
- настой прополиса с маслом, приготовленным в пропорции один к семи, необходимо принимать внутрь по одной ложке до приема пищи в течение двух недель;
- йодная сеточка – эффективное средство с целью профилактики воспаления, наносить необходимо каждый вечер в течение десяти дней;
- сырой картофель – применяется в виде аппликаций. Необходимо натереть одну крупную или две средних картофелины и выложить массу на бинт или марлевую повязку и примотать к пятке сзади, сверху утеплив пищевой пленкой. Выдерживают компресс целую ночь, делая аппликации две недели;
- помогает и рецепт с черносливом – необходимо разварить небольшое количество крупных плодов чернослива, чтобы они стали очень мягкими, после чего разрезать плоды надвое и внутренними частями прикладывать чернослив к пятке в месте боли.

Техника проведения открытого вмешательства состоит в удалении части пяточной кости. Проводится обычно под общим наркозом. Преимущественно это задневерхний отдел. И также возможно проведение остеотомии пятки. При проведении операции преимущественно используется боковой и задний доступы. Послойно разрезаются мягкие ткани, и врачи получают доступ к пяточной кости, где четко просматривается пяточный бугор.
При помощи долота или пилы отсекается разросшаяся часть кости, которая и провоцировала симптоматику заболевания. При проведении оперативного вмешательства обязательным элементом операции является удаление синовиальной сумки. Обычно воспаление бурсы – типичный симптом деформации Хаглунда, поэтому оставлять воспаленную синовиальную сумку не представляется возможным – она снова станет причиной появления болей.
Негативными следствиями оперативного вмешательства открытым доступом является высокая чувствительность послеоперационного рубца и неэстетичность кожи в области проведения операции. Различным по времени бывает и период восстановления – некоторые пациенты еще долго не могут чувствовать себя комфортно в обуви, хотя срок больничного истек.
При неадекватной резекции может развиться тугоподвижность ахилла и проблемы со сгибанием стопы. У каждого третьего пациента возникают проблемы с заращением послеоперационной раны, нагнаиваются или расходятся швы.
После операции пациенты могут передвигаться самостоятельно, ограничивать нагрузку нужно лишь на прооперированную конечность. Иногда могут потребоваться костыли, если самостоятельное передвижение приносит дискомфорт. В период после операции назначаются антибактериальные средства и обезболивающие препараты. Перевязки делаются до полного заживления раневой поверхности. С целью уменьшения отечности пациентам рекомендована физиотерапия.
Швы снимаются приблизительно на десятый день, при возникновении осложнений – через две недели. Если швы деланы внутрикожным саморассасывающимся материалом, то вынимать нитки не нужно. Если у пациента только удален нарост на пятке, то восстановление займет примерно полтора месяца, а при переломе пяточной кости, что нередко бывает при выполнении вмешательства, реабилитация проходи до трех месяцев, пока не срастутся отломки.
Эндоскопическое оперативное вмешательство, как и любая малоинвазивная техника, приносят пациенту меньше страданий и повреждений, нежели операция с открытым доступом. Раневая поверхность после внедрения инструментария настолько мала, что без проблем и быстро заживает, пациенту могут своевременно или даже раньше предполагаемого срока приступить к трудовой деятельности или вернуться к занятию спортом. Это крайне важно для тех больных, чья профессиональная деятельность связана с высокой физической активностью.

Оперативное вмешательство позволяет устранить проблему, но пациентам необходима двухмесячная реабилитация.
Операция проводится либо под местным, либо под общим наркозом. Пациент укладывается на операционный стол в позиции на живот, чтобы пятка была доступна врачам. Стопа при проведении операции фиксируется и располагается в положении умеренного сгибания подошвы.
На коже маркером отмечается проекция ахиллова сухожилия и пяточной кости, а также медиальный и латеральный порт. Латеральный порт формируется со стороны наружного края ахилла так, чтобы быть наравне с верхним краем пяточной кости.
В пространстве сзади пятки делается отверстие троакаром. Все оперативное вмешательство проводится под визуальным контролем при помощи артроскопа. Сквозь медиальный порт вводится шейвер, насадка которого помогает удалить бурсу. Когда воспаленная бурса уже удалена, гораздо лучше становится обзор костных элементов. Визуально врачи осматривают пятку, убирают надкостницу и фиброзную ткань.
Удаление бурсы происходит крайне аккуратно. Резектор ставится в положение, направленное в сторону пятки, чтобы при случайном неосторожном движении не повредить ахиллово сухожилие. Поверхность кости довольно мягкая, поэтому при удалении не возникает сложностей. Край кости после удаления закругляется и заглаживается.
После проведения всех манипуляций операционное поле промывается. Врачи тщательно следят за тем, чтобы не осталась костная стружка, которая впоследствии может вызвать воспаление. Весь ходе операции контролировался не только визуально, но и при помощи рентгенографии, чтобы контролировать объем удаленной кости.
Все колотые раны ушиваются, а пациенты выписываются из клиники в среднем на пятые сутки – именно к этому времени раны затягиваются первичным натяжением и пациентам не грозят осложнения. Можно даже частично опираться на поврежденную ногу.
Самое важное
Деформация Хаглунда является не только косметическим дефектом, но и серьезной патологией, которая может привести к серьезным осложнениям. Появление остеофита на задней стороне пятки неизбежно приводит к воспалению синовиальной сумки, поражению ахиллового сухожилия.
При возникновении первых симптомов необходимо обращаться в клинику, где будет назначено лечение. На первых порах оно может быть и консервативным, но при начале воспалительного процесса врачи склоняются к удалению нароста хирургическим путем, поскольку медикаментозное лечение грозит появлением рецидивов.

Мойсов Адонис Александрович
Хирург-ортопед, врач высшей категории
Москва, ул. Дмитрия Ульянова 6, корп. 1, метро "Академическая"
Москва, ул. Арцимовича, 9 корп. 1, метро "Коньково"
Москва, ул. Берзарина 17 корп. 2, метро "Октябрьское поле"
Образование:
В 2009 году окончил Ярославскую Государственную Медицинскую Академию по специальности "лечебное дело".
С 2009 по 2011 г. проходил клиническую ординатуру по травматологии и ортопедии на базе клинической больницы скорой медицинской помощи им. Н.В. Соловьева в г. Ярославле.
С 2011 по 2012 г. работал врачом травматологом-ортопедом в больнице скорой помощи №2 г. Ростова-на-Дону.
В настоящее время работает в клинике г. Москва.
Стажировки:
2012 год – обучающий курс по Хирургии стопы, Париж (Франция). Коррекция деформаций переднего отдела стопы, миниинвазивные операции при подошвенном фасциите (пяточной шпоре).
Ноябрь 2014г. - Повышение квалификации "Применение артроскопии в травматологии и ортопедии"
Научные и практические интересы: хирургия стопы и хирургия кисти .
Остеофит пяточной кости
Остеофит (костный нарост), который появляется на задней части пяточной кости немного выше места прикрепления ахиллова сухожилия, носит название деформация Хаглунда, по имени автора, впервые описавшего данное заболевание. Болезнь Хаглунда является достаточно распространенной причиной заднепяточной боли. Клинический диагноз синдрома чаще всего путают с бурситом ахиллова сухожилия и ревматоидным артритом, так как клиническая картина довольно схожа у этих патологий. Симптомы см. ниже.
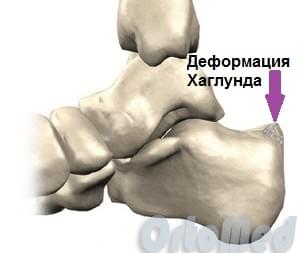
Анатомия пяточной области
Патогенез деформации Хаглунда
Во время постоянного трения ахиллова сухожилия начинается воспаление слизистой сумки. Это хроническое многомесячное воздействие передаётся заднепяточному бугру и медленно начинается образовываться патологический хрящ, изменённые, зачастую с острыми шипами. Это можно увидеть даже на рентгенограмме. Образование этого хряща происходит ввиду защитной реакции организма. Желании укрепить зону постоянного раздражения и улучшить скольжение сухожилия. Но, к сожалению, патологический хрящ на это не способен. Получается замкнутый круг.
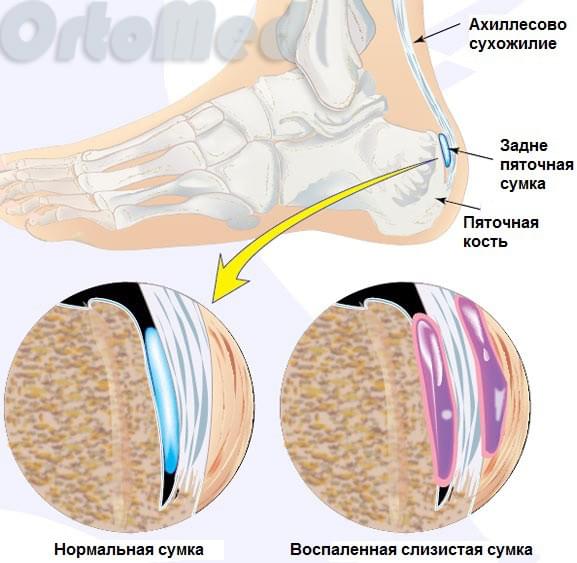
Давление на сумку и ахиллово сухожилие ещё больше увеличивается, что усиливает воспаление, боль и отек. Воспаление слизистой сумки и ахиллова сухожилия без костной деформации называется ахиллобурсит (заднепяточный бурсит). Как правило бурсит предшествует деформации Хаглунда.
Причины деформации Хаглунда
- Высокий свод стопы может способствовать деформации Хаглунда, так как у человека с высокими сводами, пяточной кости наклонена кзади и ахиллово сухожилие сильнее трется о нормальный пяточный бугор, вызывая его увеличение. В конце концов, за счет этого постоянного раздражения, сумка и сухожилие воспаляются.
- Ригидность (уменьшение эластичности) ахиллова сухожилия может также увеличивать риск деформации Хаглунда, так как оно сильнее трется о пяточный бугор. В противоположность этому, сухожилие, которое является более гибким, приводит к уменьшению давления на заднепяточную слизистую сумку.
- Плосковальгусная деформация стопы или варусное отклонение пяточной кости – меняет биомеханику движения стопы и увеличивает давление ахиллова сухожилия на пяточную кость, запуская этот патологический механизм.
Симптомы деформации Хаглунда
Сама деформация Хаглунда может протекать без болевой и воспалительной симптоматики. Отмечается лишь патологический экзостоз (шишка на пятке) на задней поверхности пятки. Деформация обычно не вызывает никаких проблем с функцией стопы. Но в большинстве случаев деформация сопровождается воспалением слизистой сумки и оболочки сухожилия, отеком. Тогда пациенты испытывают боль при ходьбе, а иногда и в покое.
Синдром может проявиться как на одной, так и на обеих стопах.
Признаки и симптомы деформации Хаглунда включают в себя:
- Заметная шишка на задней поверхности пятки;
- Боли в области, ахиллова сухожилия;
- Отек, мозоли на задней части пяточной области;
Именно боль заставляет пациента обратиться к врачу.
Диагностика деформации Хаглунда
Диагностика начинается с опроса пациента и детального физикального обследования. Обязательно нужно посмотреть на пятки сзади, чтобы убедиться, что нет варусной деформаций пятки (пятка направлена внутрь).
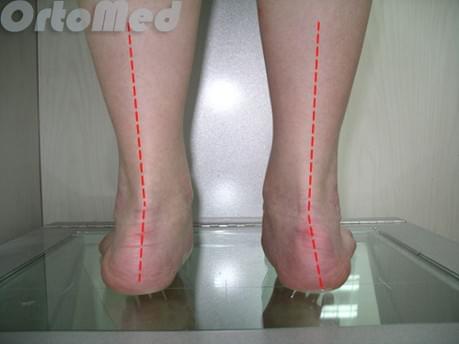
В случае варусного отклонения пяточной кости применяют определенную методику операции – корригирующую остеотомию. Стандартные методы операции не исключат возможность рецидива (повтора заболевания). Обычно диагноз очевиден без дополнительных методов диагностики. Но обязательно выполняются рентгенограммы, для исключения других причин боли в пятке.
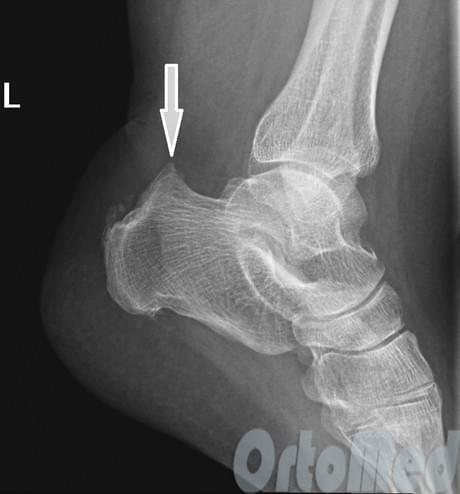
В спорных ситуациях прибегают к магнитно-резонансной томографии (МРТ), чтобы исключить похожее по симптомам заболевание ахиллотендинит. Например, после травм ахиллова сухожилия, появляется плотный рубец (в виде шишки) в месте повреждения и, как правило, он болезненный. Его можно спутать с деформацией Хаглунда, в случае, если пациент не помнит момент травмы.
Лечение деформации Хаглунда
Лечение деформации Хаглунда можно разделить на консервативное и хирургическое. В подавляющем большинстве случаев, лечение начинается с консервативных методик. Операция обычно выполняется, когда консервативное лечение безрезультатно и остается болевой синдром.
Консервативное лечение
Если болезнь Хаглунда сопровождается болевым синдромом, то первым делом необходимо снять воспаление с пораженной слизистой сумки и ахиллова сухожилия:
- В период обострения носить обувь с мягким задником либо без задника (сабо);
- Местное использование противовоспалительных обезболивающих мазей (например: долобене гель, вольтарен, траумель);
- Прием нестероидных противовоспалительных препаратов (например: кетонал, нурофен, найз);
- Физиотерапевтические методы: магнитотерапия, лазеротерапия, ударно-волновая терапия (УВТ)
- Ношение ортеза голеностопного сустава, ограничивающего движения.
Эти простые и широкодоступные методы позволят Вам вернуться к нормальной ходьбе как можно скорее.
Не рекомендуем выполнять инъекции гормональныХ противовоспалительных препаратов, в частности Дипроспана в зону воспаления, так как это многократно увеличивает риск разрыва сухожилия.
Хирургическое лечение
При неэффективности консервативных методов лечения деформации Хаглунда, выполняют оперативное лечение различными методиками, которые зависят от формы и степени деформации. Целью большинства операций является удаление костного экзостоза задней части пятки, чтобы устранить давление на слизистую сумку и ахиллово сухожилие. Воспаленные, отекшие ткани примут нормальный объем, когда давление будет устранено.
Если в клинической картине преобладает боль, отек, воспаление щаднепяточных структур, то в дополнение к резекции (спиливанию) экзостоза, удаляют слизистую сумку. Так как она будет сохранять боль даже после операции.
Удаление экзостоза (шпоры) пяточной кости. Эта операция может проводится под проводниковой или местной анестезией открытым традиционным способом через небольшой (4-5 см) разрез кнаружи от ахиллова сухожилия, либо миниинвазивно через 2 разреза по 5 мм с помощью видео эндоскопической техники.
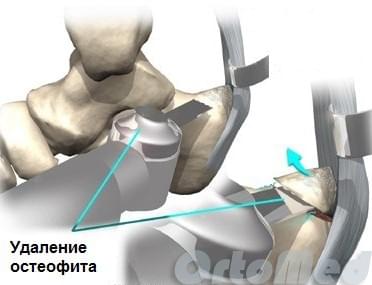
Во время операции ахиллово сухожилие инструментами отодвигается медиально (кнутри), чтобы исключить вероятность его повреждения. Далее экзостоз спиливается медицинской пилой. Острые края зачищают врезой с боковой заточкой. При необходимости иссекается слизистая сумка. Рана зашивается и накладывается стерильная повязка.
Как правило пациенты первую неделю передвигаются в ортезе, для уменьшения подвижности стопы а следовательно, отека, боли, гематомы.
Клиновидная остеотомия пяточной кости.
Данная методика оперативного лечения синдрома Хаглунда применяется, если у пациента высокий свод стопы и как следствие угол пяточной кости больше. Из это следует, что давление заднепяточного бугра на ахиллово сухожилие будет больше. Для этого хирург во время операции выпиливает клин в заднем отделе пяточной кости и фиксирует титановыми винтами, как показано на схеме. Тем самым происходит относительное уменьшение угла и бугор уже не оказывает сильного давления на сухожилие.
Корригирующая остеотомия пяточной кости.
Это третий вид операции - устранение варусного отклонения пяточной кости.
После операции
Как правило, первую неделю после операции при деформации Хугланда пациенты передвигаются самостоятельно, ограничивпя нагрузку на оперированную ногу, но иногда требуются костыли. В раннем послеоперационном периоде назначаются протиовоспалительные обезболивающие препараты, антибиотики. Проводятся перевязки до заживления раны. Физиотерапия может выполняться уже с первых суток после операции. Эти методы позволяют уменьшить отек и болевой синдром после операции. В основном назначают 10 сеансов магнитотерапии, лазеротерапии. Швы, как правило, снимают на 10 - 14 день. Иногда шов выпоняют внутрикожно рассасывающимися нитками. В таком случае ничего снимать не нужно. Полная реабилитация проходит за 4-6 недель при первом типе операции (удаление экзомтоза). При осталтных двух типаХ операции восстановление может занять 2-3 месяца. Пока срастается пяточная кость.
Профилактика деформации Хугланда
- Ношение обуви с мягким задником.
- Использование обуви с каблуком 2-4 см при высоком своде стопы.
- При плоскостопии или плосковальгусной деформации необходимо повседневное ношение индивидуальных ортопедических стелек.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Одной из разновидностей остеохондропатии является деформация Хаглунда, которая обусловлена окостенением апофиза пяточной кости. Своему сложному строению ахиллово сухожилие обязано размерам – оно считается самым объемным. В месте его фиксации к пяточной кости отмечается пространство, которое состоит из своеобразной смазки, благодаря которой во время движения не стирается костная структура.
Под воздействием негативных факторов на пятке формируется нарост, образующий, так называемую, шпору. Деформация Хаглунда представляет серьезную проблему для привычной жизнедеятельности человека.
В чем суть патологии?
Клиническая картина заболевания имеет сходства с воспалением ахиллова сухожилия и ревматоидным артритом, поэтому болезнь Хаглунда или Хаглунда – Шинца нередко путают с данными патологиями.

Под деформацией Хаглунда современная ортопедия подразумевает развитие стойкого болевого синдрома с локализацией на участке заднего свода пяточной кости. Визуальный осмотр выявляет в данной области костный выступ.
Причины и механизм возникновения деформации

Функция пяточного сухожилия – осуществление сгибания стопы. Систематическая активная нагрузка провоцирует развитие воспаления, которое, в свою очередь, ведет к формированию нароста из костной структуры.
Данная патология не отличается перечнем специфических причин появления и считается генетическим нарушением.
Выделяют следующие факторы, которые способствуют ускорению образования патологического очага:
- Нарушения строения ступней (косолапость, плоскостопие). Заболевание тяжело диагностировать, особенно при заваливании стоп внутрь. У пациентов с плоскостопием болезнь прогрессирует на обеих конечностях. Зачастую лечебные мероприятия начинаются при достижении наростом ощутимых размеров и возникновении дискомфорта во время ходьбы.
- Завышенный свод стопы. Подобное строение увеличивает нагрузку на нижние конечности, создавая условия для развития воспаления.
- Вальгусная деформация стоп. Заболевание характеризуется нарушением биомеханики движений стоп и последующего нарастания давления сухожилия на пяточную кость.
- Низкая эластичность сухожилия. Влияние внешних факторов обуславливает воспаление синовиальной сумки, а постоянная нагрузка не позволяет восстановиться сухожилию.
- Ношение неправильно подобранной обуви. Длительное использование обуви с высоким задником препятствует питанию тканей, провоцируя воспаление. В результате формируется нарост.
![]()
При генетической предрасположенности болезнь Хаглунда возникает у детей на этапе развития и укрепления скелетной структуры. Современные методы лечебного воздействия гарантируют прерывание роста шпоры и предотвращают отрицательное влияние на сухожилие в последующем.
Патологические проявления
Изменение структуры пяточного бугра иногда протекает при отсутствии воспалительного процесса и болевых ощущений. Врачебный осмотр выявляет исключительно патологический экзостоз, который напоминает шишку на задней части пяточной кости.
Деформация встречается двух типов:
- Невоспаленный костный выступ;
- Поражение тканей с воспалением в синовиальной сумке и сухожилии.
В ряде случаев пациент испытывает болевые ощущения и в состоянии покоя. Клиника деформации Хаглунда отличается наличием таких симптомов, как:
- Образование костного выступа на поверхности пятки сзади;
- Отечность и появление мозолей на пяточной кости;
- Усиление болевого синдрома при ходьбе или в расслабленном состоянии.
![]()
Традиционно, до появления сильной болезненности пациенты не планируют посещение врача.
Диагностика
Для постановки диагноза необходимо проведение врачебного осмотра и анализа анамнестических характеристик. Заболевания пяточной кости различны, также, как их лечение, поэтому следует провести ряд инструментальных исследований:
- Магнитно – резонансная томография, позволяющая оценить характер изменений костной структуры;
- Компьютерная томография;
- Рентгенодиагностика, выявляющая костный выступ и патологическую деформацию стопы.
Методы лечения
Терапевтическое воздействие направлено на уменьшение воспаления, избавление пациента от боли в нижних конечностях и дискомфорта при движении. Чаще всего лечение ограничено консервативным подходом, но в некоторых ситуация невозможно обойтись без оперативного вмешательства.
Лечение пяточной шпоры отличается комплексным воздействием и зависит от выраженности клинических проявлений и стадии патологического процесса.
Консервативный подход основан на применении следующих методов:
- Подбор анатомически правильной обуви с мягким задником или вовсе без него;
- Ежедневное использование силиконовых вкладышей или ортопедических стелек;
- Выполнение гимнастического комплекса для растяжки ахиллова сухожилия;
- Прием нестероидных противовоспалительных средств (Ибупрофен, Ксефокам, Мовалис);
- Применение гелей и мазей для местного снятия воспаления (Вольтарен, Индовазин, Долобене);
- Холодовое и физиотерапевтическое воздействие;
- Иммобилизация конечности ортезом.
![]()
При деформации Хаглунда противопоказано внутрисуставное введение гормональных препаратов в очаг воспаления, так как подобное воздействие может послужить причиной разрыва сухожилия.
При отсутствии положительной динамики на фоне консервативного лечения, показано оперативное вмешательство. Методика проведения обусловлена степенью тяжести и типом деформации. Операцию проводят с целью иссечь пяточную шпору и восстановить правильное давление на синовиальную сумку и сухожилие.
Осуществление подобной манипуляции требует проведения местного или проводникового обезболивания. Хирург – ортопед выполняет разрез тканей размером около 4 – 5 см в проекции сухожилия с последующим спиливанием шпоры.

Данная операция предполагает аккуратное смещение ахиллова сухожилия, что полностью исключает вероятность его травматизации. Затем экзостоз иссекается специальной пилкой.
Острые и неровные края костного выступа обязательно зачищают, при необходимости иссекая синовиальную сумку. Операция завершается наложением швов и накладыванием асептической повязки.
Данная методика применяется в случае наличия у пациента высокого свода стопы, способствующему расширению угла пяточной кости. Длительное нахождение в таком состоянии неизбежно приводит к повышению давления бугра задней поверхности пятки на ахиллово сухожилие.
Вмешательство хирурга подразумевает выпиливание клина в пятке и крепление титановыми винтами. Такой способ способствует уменьшению угла и, следовательно, снижению давления на сухожилие.
После проведения оперативного вмешательства у пациента сохранено движение в стопе с учетом минимизации общей нагрузки. Реабилитационный период включает в себя следующие рекомендации:
- Использование антибактериальных, анестезирующих и противовоспалительных препаратов;
- Проведение перевязок до момента полного рубцевания надреза;
- Назначение физиотерапевтических процедур, в частности, применение лазерной и магнитной терапии.
Оперативное вмешательство, проведенное открытым способом, характеризуется непродолжительным периодом восстановления – около 1 – 1,5 месяцев. Однако, при запущенной стадии заболевания, реабилитация может затянуться до 2 -3 месяцев, то есть, до момента формирования костной мозоли пяточной кости.
Применение рецептов народной медицины характерно и для болезни Хаглунда. Важно помнить о пользе обильного питья в период лечения и помимо воды принимать отвары березовых листьев, толокнянки, зверобоя и брусники.
При данной патологии широко применяются следующие народные средства:
- Йод. Известен рассасывающим и противовоспалительным эффектом, поэтому способен кратковременно ослабить болевой синдром. Положительного эффекта можно достичь, добавляя пару капель йода в раствор для компресса.
- Камфорное масло. Натереть пяточную шпору маслом, дождаться впитывания и нанести йодную сеточку.
- Хозяйственное мыло. Измельчить и размочить в воде хозяйственное мыло. Полученную массу нанести на костный выступ, выдержать 10 – 15 минут смыть теплой водой, затем нанести йодную сетку
- Прополис. Для ежедневного применения допустимо использование прополиса в чистом виде, либо его спиртовой настой. Необходимо натереть шариком прополиса участок воспаления или на некоторое время приложить салфетку, смоченную в спиртовой настойке. Вещество оказывает противовоспалительное и обезболивающее действия.
- Отвар картофеля. В достаточном количестве воды отварить картофельную кожуру. Выждать 30 – 40 минут – за это время отвар настоится и приобретет подходящую температуру. Перелить жидкость в удобную емкость и распарить в ней ноги.
- Компресс. Для приготовления компресса необходимо взять йод, лимон и аспирин в равных пропорциях. Полученную массу тщательно размешать и в течение трех дней ежедневно прикладывать к костному наросту. По истечении трех дней следует прервать курс на 3 -4 дня и снова его повторить.
![]()
Профилактика
Предотвращение заболевания требует ответственного соблюдения простых рекомендаций:
- Приобретать обувь с исключительно мягким задником;
- При наличии вальгусной деформации стоп или плоскостопия – подобрать ортопедическую обувь или стельки и использовать их каждый день;
- Пациентам с невысоким сводом стопы к ношению рекомендована обувь с каблуком, но не выше 4 сантиметров;
- При занятиях спортом пациентам с плоскостопием важно избегать упражнений с опорой на пяточную область. Бег допускается только по жесткому покрытию;
- Появление первых симптомов деформации Хаглунда не стоит откладывать визит к ортопеду или хирургу. Патология на ранних этапах поддается коррекции при помощи медикаментозной терапии, обеспечивая продолжение жизни в полноценном ритме.
Образование пяточной шпоры лишь в запущенных случаях угрожает тяжелыми последствиями. Лишь безответственное игнорирование проявлений заболевания провоцирует утяжеление патологического процесса.
Усугубление заболевания в обозримом будущем потребует существенных экономических и временных затрат для полного устранения болезненных симптомов и возвращения полноценного качества жизни.
Читайте также:






