Лечение неврозов коленного сустава
Такое заболевание, как невропатия коленного сустава, может развиваться независимо от возраста. Его причиной становятся травмы, дегенеративные изменения, сдавливание нервных волокон. Провоцирующие факторы могут быть разными – простудные заболевания в тяжелой форме с длительным течением, ушибы, защемление нерва. Но боли в коленном суставе надо лечить под наблюдением врача, после проведения соответствующей диагностики.
Врач уточняет диагноз, назначает направленное лечение, дифференцирует начинающееся заболевание с другими патологиями, дающими схожие симптомы, например, артрит. Важно вовремя распознать и пролечить невропатию, чтобы заболевание не привело к ограничению подвижности и потере трудоспособности.
Невропатия бедренного нерва на коленном суставе – это заболевание, относящееся к неврологическому профилю. Формируется как деформация пути импульсов, идущих к ногам по нитям нервной ткани. Проявление невропатии дестабилизирует функции разных частей тела, в первую очередь – ног.
Причины патологии коленных суставов

Патология неврологического характера на коленных суставах обычно возникает как осложнение основного заболевания, и крайне редко развивается в форме самостоятельной болезни.
Распространенные факторы невропатии коленного сустава:
Среди причин патологии нервных волокон в коленях может оказаться почечная недостаточность, при которой нарушается обмен веществ.
Клинические симптомы
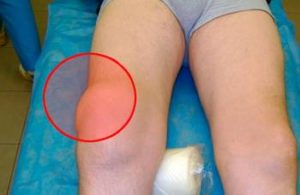
Проявления заболевания связаны с локализацией нервного повреждения. Симптоматика зависит от стадии патологии. Симптомы делятся на классы: основные и сопутствующие.
Основными признаками невропатии коленей следует считать:
- нарушается чувствительность; человек перестает ощущать тактильные прикосновения, не распознает температурные ожоги и болевые сигналы;
- появляются сильные боли.
Сопутствующими признаками невропатии коленей считаются:
Симптоматика развивается на двух коленях примерно одинаково, если допустить длительную болезнь без надлежащего лечения, это может привести к атрофии мышц. Нарушается чувствительность, нервная проводимость, это передается на подошвы ног, где могут образоваться глубокие натоптыши, мозоли, потому что человек не ощущает их появления.
Как протекает заболевание

В зависимости от болевых симптомов в коленях врач предполагает степень развития болезни. Так, резкие, ноющие боли или неприятные ощущения, дискомфорт после двигательной нагрузки, обычной ходьбы, или тренировок, дают явный сигнал о наличии отклонений в функциях коленных суставов, причем в разной степени развития.
Поражение нервных волокон на коленных суставах проявляется с разной силой:
- острой;
- медленного прогресса;
- рецидивирующей;
- хронического течения.
Болезнь в острой форме развивается быстро, с яркими симптомами. Это говорит либо о пережатии нервного волокна, либо о травме колена, сильном ушибе. Медленно развивается заболевание при диабете, или наследственных патологиях нервных тканей.
При вторичном воздействии фактора-провокатора начинается очередное обострение, и тогда уже понятно, что это суставный неврит, который требует направленного лечения, особого подхода со стороны невропатолога.
Диагностические меры
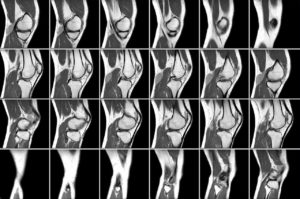
Доктор выставит диагноз после осмотра и беседы с пациентом, определения наличия нарушений в сухожильных рефлексах, решается вопрос о возможной генетической предрасположенности. Цель обследования – уточнить причину невропатии.
Это всегда самая сложная задача – определить, какая причина привела к нарушению нервных функций. Для этого врач тщательно рассматривает все жалобы пациента, сопоставляет их с проявляющейся симптоматикой. Цель такого пристального внимания – исключить другие заболевания.
- пальпация пораженного участка;
- проверка рефлексов;
- биохимия крови;
- УЗИ суставов;
- Рентген коленей в нескольких проекциях;
- биопсия нервного волокна;
- исследование спинальной жидкости;
- ЭМГ.
Метод биопсии нерва, также как и проверка цереброспинальной жидкости проводятся в особых случаях, после консультации со смежными специалистами и коллегиального заключения о необходимости проведения такого обследования.
Лечение заболевания
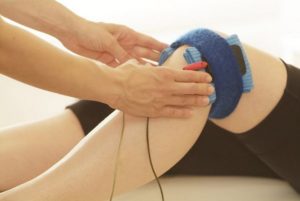
Главное в лечении – устранить провоцирующие факторы, из-за чего изначально пролечивается основное заболевание, удаляются из организма токсины, поддерживается в норме сахар.
- обезболивающие препараты;
- нейротропные препараты;
- средства от судорог;
- витаминные комплексы группы В;
- препараты против депрессии.
Позитивный результат достигается комплексным лечением, когда вместе с медикаментозными препаратами используются физиотерапевтические процедуры, иглоукалывание, ЛФК, массаж.
Физиотерапевтические процедуры при невропатии коленей:
- магнитотерапия;
- электростимуляция;
- рефлексотерапия.
Успешное лечение зависит от правильного выбора направления терапии, составления плана комплексного подхода к избавлению от болезни. Если невропатия является сопутствующей другому заболеванию, то терапия должна быть направлена на основное заболевание, и вместе с его лечением исчезнет и симптоматика невропатии коленей.
При генетической расположенности лечение невропатии будет длительным и настойчивым, чтобы получить заметный результат. Успешного выздоровления в такой ситуации не будет, надо будет постоянно принимать поддерживающие препараты, регулярно пить противосудорожные и нейротропные лекарства.

Развитие внезапного резкого болевого ощущения в нижней конечности, которое генерализирует на зону коленного сустава, иногда свидетельствует о защемлении нервных волокон. Такое состояние в любом случае выступает тревожным проявлением, которое говорит о развитии серьезных патологических процессов и требует диагностирования и терапии.
Однако, не всегда описанные признаки свидетельствуют об обширном повреждении. Болевой синдром может возникать в случае локального действия на нейроткани, т.е. в случае ее патологического ущемлении. При продолжительном защемлении нерва и отсутствии должной терапии происходит угроза отмирания нейроокончаний.
Когда защемляется нервное волокно, развивается механическое сдавливание нервных волокон. Под воздействием компрессии нейроткань претерпевает процесс воспаления (неврит), а это провоцирует отрицательные последствия по типу полной либо частичной утери работоспособности нерва.
При неврите (невропатии):
- формируется каузалгический синдром;
- развивается нарушение нейропроводимости;
- происходит потеря чувствительности;
- развивается атрофический процесс в мышцах.
Зачастую проблемы коленного сустава имеют связь с ущемлением седалищного, большеберцового, затворного, бедренного либо ягодичного нервного ствола. Процесс компрессии никогда не выступает спонтанным и всегда говорит о развитии какой-то болезни, которая некоторым образом действует на нейроволокно.
К такому можно отнести травмирования, такие, как переломы, непосредственное воздействие на мениск, чрезмерные физнагрузки. К компрессии иногда приводят и достаточно серьезные патологии, локализующиеся именно в коленном либо тазобедренном суставном сочленении (новообразования, воспаления).
Выделяется ряд причин, ведущих к защемлению:
- Воспалительные процессы в суставном сочленении (артрит, полиартрит, далеко зашедший артроз), которые возникают при обострениях патологий, сопровождаются тканевой отечностью и увеличением колена. В этом случае создаются условия для патологического влияния на нейроокончания.
- Травмирования разной локации. Сдавление в этом случае может возникнуть вследствие двух причин. Во-первых, такое явление сопровождается формированием тканевого отека, который развивается вследствие повреждения мениска, сухожильных волокон либо связочного аппарата. Во-вторых, в этом случае происходит сдавливание нейроволокна отломками костной либо хондральной ткани либо заворота мениска. В такой ситуации зачастую прибегают к оперативному вмешательству, чтобы устранить это воздействие.
- Отечность. При генерализованной тканевой отечности вследствие сосудистых, суставных, травматических, гормональных, аутоиммунных явлений отмечается патологический прессинг на рядом расположенные с суставным сочленением нейроткани.
- Новообразования. В случае разрастания опухолевой ткани в области коленного артрсоединения и таза иногда образуется передавливание близ локализованного нервного ствола.
- Избыточные физнагрузки. В этой ситуации может наблюдаться не только травмироование колена, но и мышечные спазмирования, чтов свою очередь приводит к компрессии нервов.
- Гиподинамичный образ жизни, когда отсутствуют достаточные физнагрузки, продолжительное нахождение в статической позиции, излишний вес имеют тесную связь с некоторым нарушением функции коленного сустава. Описанные ситуации зачастую выступают провокатором ущемления нервного волокна.
Достаточно часто болевой синдром при воспалительных процессах нерва в области колена, распространяющийся по всей конечности, провоцируется ущемлением седалищного нерва. Поскольку он начинается от позвоночника, его компрессия бывает не связана с болезнями колена. Патологические состояния седалищного нерва развиваются в результате любых патпроцессов воспалительного, травматологического характера в нижнем отделе позвоночного столба.
Корешковый синдром, приводящий к воспалению седалищного нерва, может развиваться на фоне грыжевых выпячиваний, протрузий, остеохондроза, спондилеза и иных заболеваний позвоночника. Отечность в нижних отделах спины тоже негативно воздействует на состояние седалищного нерва.
Распространенные симптомы
При неврите иногда отмечаются разные проявления, которые характерны для вовлекаемого в патпроцесс нервного ствола. Кроме проявлений в коленном суставе возникают признаки по всей протяженности нейроствола.
Классические проявления при невропатии:
- Боль в областях проекции нервных волокон. Когда болит коленный либо тазобедренный суставные соединения, возможно ущемление седалищного нерва. Болезненность может интенсифицироваться при совершении конечностью определенных двигательных актов либо удержании ее в определенной позиции.
- Болезненное пальпирование. Трансформированный нерв становится гиперчувствительным. Таким образом, пальпирование его всегда усиливает болезненность.
- Потеря подвижности. В ноге ощущается не только болевое ощущение, но и потеря двигательной способности. Иногда отмечаются затруднения при сгибании либо отведении ее в бок.
- Онемение. При снижении нейропроводимости тянущие ощущения иногда заменяются онемением, вплоть до полной сенсорной потери.
- Нервный тик. Конечность или миоткани иногда непроизвольно подергиваются. Это объясняется повреждением именно седалищного ствола.
Лечебный процесс

До подбора схемы лечения следует определить точную причину такого состояния нервных волокон. В этом поможет рентгенологическое обследование или МРТ.
Комплекс лечебных мер отличается разнообразностью.
Терапия начинается с купирования болевого синдрома. С этой целью пациенту следует соблюдать покой. В качестве лекарственного обезболивания зачастую назначаются НПВС ( Мовалис, Нимесулид, Диклофенак и пр.).
При сильно выраженном болевом синдроме возможно применение новокаиновой либо кортикостероидной блокады. При миоспазмированиях используются миорелаксанты.
Хороший болеутоляющий эффект оказывают физиопроцедуры – лазеро-, магнитотерапия, электрофорез и УВЧ, компрессы с парафином. Далее лечебный комплекс направлен на снятие отечности (противоотечные средства).
Хороший эффект также достигается и с помощью массажа, иглоукалывания, ЛФК.
Онкологическую причину сдавливания нервного волокна должен лечить профильный специалист. Также следует поступать и при различного рода травматической нейрокомпрессии.
Болят суставы из-за стресса
Стрессы не проходят бесследно для организма. Суставы тоже страдают от такого воздействия. Изменения в работе нервной системы под влиянием шока нарушают осанку человека, вызывают гипертонус и спазм в мышцах, нарушают циркуляцию крови. Это отзывается болевым синдромом в теле и развитием остеохондроза, артроза или артрита. Лечение индивидуально и комплексно. Медицинские препараты устраняют только симптомы заболеваний, но без борьбы со стрессом они не избавляют от недуга.
Появления болевого синдрома в опорно-двигательном аппарате развивается по разным причинам. При неврозе самым вероятным недугом, который может развиться, является остеохондроз. Определить первопричину появления боли в коленях, шее, позвоночниках, локтях фактически невозможно. Но медики утверждают, что вполне вероятно чувствовать боль в мышцах при неврозе. Каждый 3-й житель планеты с артрозом получает этот недуг от воздействия стрессового фактора.
Артрит, ревматизм, хондроз, артроз и другие суставные недуги могут быть спровоцированными или усиленными стрессом, особенно при сильном шоке или длительном нервном перенапряжении. Нередко болят ноги, руки, спина после пережитого морального потрясения.
При депрессии или психоэмоциональном перенапряжении увеличивается давление на корешки нервных волокон в суставных тканях. Из-за стресса нарушается кровообращение, и сустав начинает болеть. Если речь идет об осанке, то физиологически человек сжимается при ощущении стресса. Мышцы шеи и поясницы начинают характерно сокращаться вызывая сколиоз. Смещение позвоночных дисков и деформация скелета от нервов провоцирует остеохондроз. Все это вызывает спазмирование мышечных и хрящевых тканей, из-за чего могут болеть колени, локти, шейный отдел.
Иммунитет на нервной почве снижается, а риск попадания и развития инфекции в организме увеличивается. Таким образом может развиться артрит. Длительная депрессия вызывает усиленную выработку кортикостероидных гормонов, большое количество которых понижает концентрацию гиалуроновой кислоты. Суставы не получают необходимой смазки, уменьшается их эластичность, функциональность, усиливается трение, что провоцирует воспалительные процессы и боли в мышцах. При ВСД (веготососудистой дистонии) характерно развитие гипертонуса и спазма мышц, которые зажимают суставы, провоцируя их деформацию.
Нервные стрессы склонны вызывать:
- хондроз;
- остеохондроз;
- артроз;
- артрит;
- коксартроз;
- ревматизм;
- сколиоз.
Боли в суставах не возникают без причины. Они являются предвестниками или сигналами о развитии заболевания опорно-двигательной системы. Изменения в осанке, нарушения кровообращения, гормональный дисбаланс негативно воздействуют на общее состояния здоровья. Психологические сбои провоцируют частые головные боли, быструю утомляемость, ломоту и зажимы в теле.
Симптомы заболевания устраняются с помощью медицинских препаратов, массажей или средств народной медицины. Но вылечить болящие суставы на нервной почве может только искоренение причины развития. Главным помощником в борьбе против стресса является спорт. Лечебная физкультура, гимнастика, йога, упражнения, одобренные доктором, помогут не только укрепить осанку и восстановить двигательные функции, но и переключить нервную систему от стресса. Немаловажным фактором в лечении является правильный режим сна, питание и отказ от вредных привычек, которыми люди заглушают нервозность (алкоголь, табак, жирная пища). Нужно чаще гулять на свежем воздухе, заняться медитацией, а в особо сложных случаях обратиться за помощью к психологу.
Использованные источники: osteokeen.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ :
Астено-депрессивный невроз это
Срыв и невроз
Предрасположение к неврозу навязчивости
На нервной почве болят ноги
Во время эмоциональных переживаний в человеческом организме происходят изменения, которые в основном связанны с расширением и сужением кровеносных сосудов. Реакцией на сильное эмоциональное переживание может быть спазм сосудов головного мозга. Реакция может пройти, а может перерасти в заболевание, например артрит. А происходит это по следующей причине – мозг об эмоциональном напряжении сообщает мышцам, а затем и суставам по нервным окончаниям. Кровеносные сосуды, которые их снабжают, в свою очередь на стрессовые ситуации реагируют нарушением кровообращения. Стресс, продолжающийся много времени, может привести к поражению тканей сустава.
Нарушение кровоснабжения приводит к недостатку питательных веществ в тканях, а так же кислорода. Вследствие этого замедляется обмен веществ. А это приводит к таким заболеваниям как: тромбофлебит, варикозное расширение вен, атеросклероз нижних конечностей.
Тромбофлебит — это заболевание сосудов, воспаляются венозные стенки, и образуется тромб. Необходимо при первых признаках этой болезни обратиться к сосудистому хирургу. Нервно- психические травмы способствуют возникновению атеросклероза нижних конечностей. Важно остановить эту болезнь на ранней стадии развития, так как методов лечения, способных остановить прогрессирование болезни, нет. Ещё одно заболевание, связанное с нарушением кровообращения – это варикозное расширение вен. К расширению вен приводит слабость венозных стенок и высокое давление крови в венах. Существует много способов лечения варикозного расширения вен – это грязелечение, фитотерапия, электромагнитная терапия, применение антибиотиков, в некоторых случаях хирургическое вмешательство. При всех этих заболеваниях требуется пересмотреть свой рацион питания. Включить в меню побольше фруктов, ягод и овощей: землянику, калину, облепиху, хурму, морковь, свёклу. Необходимо выполнять лечебную гимнастику, заниматься спортом: плавание, ходьба, езда на велосипеде. Исключить тяжёлые виды спорта: тяжёлая атлетика, бодибилдинг и т.д. При варикозном расширении вен нельзя принимать горячие ванны, посещать сауны.
Людям, которые испытывают боль в ногах, рекомендуется отказаться то курения, если они курят, так как никотин является главным фактором риска ишемии сосудов. Особенно при таком заболевании как эндартериит – это воспаление внутренних оболочек артерий. При эндартериите больные испытывают боль и онемение в голенях, которая возникает при ходьбе, буквально через 50 шагов. Человек вынужден периодически останавливаться, чтобы боль прошла. Лечение назначает сосудистый хирург, иногда необходимо хирургическое вмешательство, чтобы сделать пластику сосудов.
Теперь вы знаете, что делать, если на нервной почве болят ноги.
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ :
Невроз нетрадиционная медицина
Симптомы невроза и его проявления
Симптомы невроза по ночам
НЕВРОЗ, ВСД ИЛИ ДЕЙСТВИТЕЛЬНО СЕРЬЕЗНОЕ ЗАБОЛЕВАНИЕ.
Заранее огромное спасибо и извините за такой объем текста, просто это уже крик души и вы моя последняя надежда.
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ :
Невроз нетрадиционная медицина
Симптомы невроза и его проявления
Астено-депрессивный невроз это
Предрасположение к неврозу навязчивости
Неврозы и костно-мышечные синдромы
Нестойкие мигрирующие полиартралгии постоянно сопровождают синдром артериальной гипотензии и объясняются обычно транзиторным расстройством регионарного кровообращения, наступающим при длительном неподвижном положении больного (особенно на фоне профессиональной гипокинезии, у лиц, ведущих недостаточно физически активный образ жизни), в ночные часы или вследствие острого снижения артериального давления (так называемого гипотонического криза). Всевозможные ал-гии, парестезии и дисестезии становятся неистощимым источником жалоб больных на диффузные или локальные тягостные ощущения по ходу позвоночника и в конечностях, межлопаточной и пояснично-крестцовой областях.
Упорные полиартралгии и летучие миалгии расцениваются как одна из широко распространенных масок депрессии. Почти гипнотическое влияние заболеваний типа ревматизма, остеохондроза и др. делает подобные ощущения особенно популярными среди эмоционально неустойчивых лиц, фиксирующих внимание на мыслях об имеющихся у них нарушениях в области межпозвоночных дисков, крупных (преимущественно тазобедренных и коленных) или, реже, мелких суставов конечностей. В последние годы одной из наиболее излюбленных локализаций болезненных ощущений становится шея (так называемый цервикальный синдром). Выраженная частота патологических ощущений в области позвоночника (особенно в шейном и поясничном его отделах) и опорно-двигательного аппарата вообще заставляет рассматривать их как одно из частных проявлений психосоматических нарушений.
Симптомы

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Гонартроз 3 степени имеет характерные симптомы, которые отличают его от других заболеваний. Прежде чем приступить к лечению, необходимо определить их наличие:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- боль в состоянии покоя и при движении;
- гиперемия, локальное повышение температуры области коленного сустава;
- отек мягких тканей вокруг колена;
- ограничение активных и пассивных движений в коленном суставе;
- визуальная деформация сустава.
Понятие и причины артроза коленного сустава
Артроз представляет собой не что иное, как деструктивные изменения хрящевой ткани, то есть ее разрушение, истощение, сопровождающееся уменьшением объема синовиальной жидкости.
то может быть вызвано многими причинами:
- Перенесенные травмы и постоянные нагрузки на суставы, изнуряющий физический труд;
- Наследственные факторы;
- Нарушения обмена веществ;
- Избыточный вес;
- Плохое питание, недостаток необходимых витаминов и микроэлементов.
Причины развития заболевания у взрослых и детей
Бурсит сустава колена – воспалительный процесс, затрагивающий синовиальные сумки, одну или сразу несколько. По различным причинам в них накапливается синовиальная жидкость, которая предназначена для защиты суставных хрящей от чрезмерных нагрузок. Как недостаток, так и избыток этого вещества ведет к появлению неприятных симптомов у человека. Заболевание можно распознать самостоятельно, так как у мужчин и женщин возникает припухлость колена и начинаются боли в воспаленных областях.
Именно суставная сумка позволяет колену полностью сгибаться. В ее области расположено три синовиальные сумки, которые наполнены синовиальной жидкостью. Оболочка очень чувствительна к травмам, перегрузкам и инфекциям, поэтому склонна к воспалению. Каждый человек должен разбираться в причинах появления заболевания, чтобы максимально снизить вероятность возникновения воспаления.
Из-за частых травм и ушибов возможен бурсит коленного сустава
Причины развития у взрослого и ребенка:
- ушибы;
- повреждение или разрыв мениска;
- травмы;
- длительные физические нагрузки на сочленение;
- подагра или артрит;
- ожирение или сахарный диабет;
- аутоимунные заболевания;
- осложнения от гриппа и ОРВИ;
- туберкулез;
- гормональные нарушения;
- сбои в работе обмена веществ.
Специалистами принято разделять причины появления на две группы – инфекционные и неинфекционные. Наиболее вероятно, что острый тип болей возникает по причине травм и ушибов.
Больше всего к ним склонны:
- профессиональные футболисты;
- бодибилдеры;
- хоккеисты;
- волейболисты;
- люди, имеющие профессиональную необходимость длительно находиться в одном положении на коленях (всевозможные строители).
Хроническая форма чаще проявляется вследствие артрита.
Особенности подагры коленного сустава
Подагрой коленного сустава принято называть воспалительный процесс, вызванный скоплением большого количества мочевой кислоты. Патологии отведено свое место в международной классификации болезней. Ее можно отыскать под кодом М10.
Мочевая кислота отрицательно сказывается на хрящевой ткани, сухожилиях и связках. Она ответственна за появление на них кристаллов солей, из-за которых сочленения попросту теряют прежнюю подвижность. На этом фоне начинают воспаляться околосуставные ткани. Постепенно патологический процесс распространяется на другие части скелета.
Подагрический артрит перебирается на коленный сустав, когда приобретает запущенную форму.
Подагру колена вызывают разные причины, которые отрицательно сказываются на состоянии здоровья человека. К ее развитию приводят следующие неблагоприятные факторы:
- Наследственная предрасположенность.
- Постоянное употребление продуктов и напитков, которые содержат в своем составе повышенное количество пуринов (алкогольная продукция, кофе, полуфабрикаты).
- Мочекаменная болезнь.
- Почечная или сердечная недостаточность.
- Болезни крови.
- Сахарный диабет.
- Лишний вес.
- Длительное лечение диуретическими и гипотензивными медикаментами.
Соли в течение длительного времени накапливаются в области расположения коленного сустава. Поначалу этот процесс не вызывает болевого синдрома, поэтому человек не придает данному нарушению особого значения. Из-за этой особенности лишь изредка медики своевременно диагностируют подагрический артрит на ранних этапах. Чаще всего пациенты приходят к ним на прием после того, как заболевание приобретает хроническую форму.
Основные признаки подагры в коленном суставе могут проявиться на фоне переживания, сильных стрессов или перенапряжения во время выполнения спортивных упражнений. К числу неблагоприятных факторов также относятся голодание, резкая смена климатических условий и инфекционные поражения организма.
Подагрический артрит относится к группе хронических заболеваний. Отложение соли в повышенном количестве приводит к приступу. В данном состоянии человека беспокоят характерные симптомы:
- Резкие боли, которые ощущаются в области пораженного сустава в колене. Они могут длиться достаточно долго. Не всегда болеутоляющие препараты помогают справиться с неприятным симптомом. Как правило, болевой синдром обычно наблюдается у подагриков в ночное время суток.
- Сустав становится красным и опухшим. Эти симптомы дополняются повышением температуры в том месте, где активно развивается воспалительный процесс. Она может подниматься до 40 градусов.
Именно ночью большинство больных сталкиваются с проявлениями болезни. Днем симптоматика подагры значительно стихает.
Приступ подагры может длиться от 2 до 7 суток. В особо сложных случаях симптомы болезни преследуют человека более продолжительный период времени.
Характерные для суставов заболевания, как показывают клинические исследования, у мужчин проявляются после 40 лет. Женщины сталкиваются с ними обычно после достижения 55 лет. В данном случае речь идет о людях, которые находятся в группе риска, то есть имеют предрасположенность к болезни.
Подагра коленного сустава будет продолжать развиваться, если не начать ее лечение. Отсутствие адекватного терапевтического курса приводит к образованию пробойников. Так называют патологические полости, которые возникают в костных структурах больного сустава. Они полностью заполняются кристаллами солей. Из-за новообразований кости теряют свою природную прочность. Подобные изменения приводят в инвалидности.
Если пациенту не удалось избежать осложнений, то дальнейшее лечение подагры медикаментами не будет иметь никакого результата. Справиться с проблемой ему поможет только хирургическое вмешательство.
Причины возникновения артроза коленного сустава
Гонартроз подразделяется на первичный (возникший самостоятельно) и вторичный, который возникает вследствие других заболеваний коленного сустава.
Гонартроз коленного сустава — характеристика
Гонартроз коленного сустава находится в пятерке самых распространенных заболеваний опорно-двигательного аппарата. Симптомы гонартроза наблюдаются у 20% населения старше 40 лет, причем наиболее распространен гонартроз коленного сустава 2 степени.
Гонартроз – это прогрессирующая болезнь, при которой происходит разрушение хрящевой ткани коленного сустава, предохраняющей костные структуры от повреждений. Гонартроз еще называют артрозом коленного сустава.
При артрозе (остеоартрозе) хрящ прогрессивно разрушается, и в процесс постепенно вовлекаются и кости. В кости сначала возникает участок склероза (уплотнения), как результат потери хрящом амортизирующих свойств. Затем возникают заострения по краям кости (экзостозы). При дальнейшем течении заболевания кость начинает искривляться, деформироваться, в ней образуются кисты: часто заболевание называют деформирующим артрозом (остеоартрозом).
В большинстве случаев артрозом затрагивает оба коленных сустава, при этом один из суставов может быть разрушен сильнее. В таком случае диагноз звучит как двусторонний гонартроз с преимущественным поражением правого (или левого) коленного сустава.
Часто артрозом поражены не один, а несколько суставов, поэтому используют еще один термин — полиостеоартроз, который означает поражение трех и более суставов (двух симметричных, например, обоих коленных, и еще какого-нибудь). В таком случае диагноз обычно звучит следующим образом: полиостеоартроз с преимущественным поражением коленных суставов (или одного из них).
Гиалиновый хрящ обеспечивает гладкое скольжение суставных поверхностей, уменьшает трение между ними. У хряща многослойное строение. Такая структура позволяет ему сохранять эластичность и противостоять нагрузкам.
Из-за гонартроза коленного сустава в хрящевой ткани происходят изменения. В результате гиалиновый хрящ становится тоньше, расслаивается и трескается. А соприкасающиеся поверхности костей, которые, не будь покрыты хрящом, не смогли бы нормально выдерживать вес почти всего тела (и тяжестей, которые мы поднимаем), да еще и обеспечивать ходьбу.
При прогрессировании гонартроза хрящ исчезает полностью, обнажая кость. В ответ костная ткань уплотняется, на ней появляются наросты — остеофиты. Они приводят к деформации сустава, вызывают боль при нагрузке на колено.
Общая характеристика
Установленные болезни коленного сустава классифицируются на несколько видов:
- деформирующие патологии;
- воспалительные заболевания;
- травмы и повреждения.
Воспалительный процесс в зависимости от генезиса может быть двух типов:
- первичным, вызванным инфекционными, септическими, ревматоидными, обменными факторами;
- вторичным, обусловленным последствиями травм и дистрофических процессов.
Причинами распространенных болезней являются следующие факторы:
- Травматизм и различные ушибы. Симптомы заболевания могут проявиться непосредственно как после травмы, так и в дальнейшем от не устраненного ранее повреждения в суставе.
- Системные заболевания, провоцирующие разрушение различных тканей в колене.
- Инфекции. Болезненные агенты проникают в суставные капсулы контактным или лимфогенным путем из других органов и вызывают воспалительные процессы инфекционного характера. Это является основной причиной образования гнойного экссудата.
Аналогичные симптомы при воспалении коленного сустава проявляются на фоне аллергической реакции организма, сильного переохлаждения или вследствие укусов насекомых.
Важное о заболевании
Начнем раздел с описания причин, стадий, симптомов, а затем углубимся в вопросы лечения артроза коленного сустава. Пациентам важно перед изучением лечебных тактик ознакомиться с нижеизложенным материалом, чтобы владеть в полном объеме информацией относительно механизма зарождения и клинических проявлений патологии. Сразу отметим, что артроз и артрит тесно связаны между собой, поскольку рассматриваемая болезнь является последствием артритной болезни. Но откуда же появляются злополучные недуги, которые беспощадно разрушают важнейшее костное соединение? Какой степени тяжести бывает гонартроз и по каким проявлениям можно его распознать?
- некогда перенесенные травмы – переломы голени, вывихи колена, повреждения тела мениска, надрывы и разрывы связок, падения на колени, всевозможные ушибы и пр.;
- избыточные физические нагрузки;
- малоподвижный образ жизни;
- высокий индекс массы тела;
- системные патологии по ревматоидному, подагрическому, псориатическому типу, а также болезнь Бехтерева, системная красная волчанка;
- генетически унаследованная слабость связочно-мышечной системы или врожденная недоразвитость структурных элементов сочленения;
- нарушения обмена веществ и кровотока;
- гормональный сбой, сахарный диабет и другие эндокринные патологии;
- перенесенные или хронические инфекционно-воспалительные недуги.
Довольно часто люди сами становятся виновниками того, чтобы развилось трудноизлечимое суставное заболевание. Нередко, получив травму, они игнорируют обращение к специалисту, предпочитая обойтись первым попавшимся препаратом от боли, самодельными примочками и тому подобным. А спустя несколько лет, ввиду проведенного в прошлом неадекватного лечения, они приходят на прием к врачу уже с гонартрозом, в лучшем случае – средней тяжести. И тут уже одной физической профилактикой и обезболивающими мазями, как в самом раннем течении, не обойдешься, действовать зачастую приходится уже радикально, применяя хирургические тактики.
Читайте также:


