Лфк при анкилозе коленного сустава

Анкилоз – заболевание, в результате которого развивается полная неподвижность сустава. Возникает она в результате происходящих в суставе патологических изменений. Как правило, толчком к развитию заболевания становится травма, артрит или артроз.
В ходе анкилозирования пораженного сустава он вначале становится тяжело подвижным, а со временем и вовсе лишается подвижности. Анкилозы суставов бывают костными с разрастанием костной ткани и фиброзными с разрастанием соединительной фиброзной ткани.
Признаки анкилоза суставов
Анкилозы и контрактуры имеют схожие признаки. Самым главным симптомом анкилоза является ограниченная подвижность сустава. Другие симптомы зависят в основном от того положения, в котором произошла фиксация. Например, если анкилоз коленного сустава случается, когда нога находится в полусогнутом состоянии под углом, то больной ходить не сможет. Если же нога зафиксируется в выпрямленном состоянии, то пациент сможет вполне свободно и ходить, и работать.
При фиброзном анкилозе сустава самым главным симптомом является его болезненность при совершении качательных движений. При костном анкилозе больной, как правило, не испытывает боли.
Причины возникновения анкилоза
Существует несколько причин возникновения анкилозов и контрактуры. Главными причинами являются тяжелые внутрисуставные переломы, происходящие в результате нарушения суставных поверхностей, воспалительные изменения суставов (артрозы и артриты), открытые травмы сустава, при которых наблюдается длительный гнойный процесс, приводящий к дегенерации хрящевого покрова суставных поверхностей и разрастанию соединительной фиброзной или костной ткани.
Также возникновению анкилоза сустава нередко способствует длительное пребывание в гипсе.
Диагностика анкилоза
При подозрении на анкилоз и контрактуру больному необходимо обратиться к хирургу или травматологу, который проанализирует историю болезни, задаст пациенту необходимые вопросы и определит степень подвижности пораженного сустава. С целью уточнения диагноза пациента направят на рентген сустава, а также компьютерную томографию или магнитно-резонансную терапию.
Лечение анкилоза

В зависимости от степени поражения сустава лечение анкилоза может быть консервативным или оперативным. При данном заболевании большое значение имеет как можно более ранняя диагностика и лечение.
Консервативное лечение анкилоза направлено на восстановление подвижности сустава, снятие болевых ощущений при движении и повышение тонуса мышц. С этой целью в обязательном порядке пациенту назначают лечебную гимнастику, направленную на ритмическое напряжение больной ноги или руки в гипсовой повязке, мануальную терапию, мышечный массаж. Медикаментозное лечение подразумевает прием нестероидных противовоспалительных препаратов, гормонов и анальгетиков, вводящихся в полость сустава.
Широко применяют для лечения анкилоза и контрактуры физиотерапию. Электрофорез, УВЧ, СМТ эффективно помогают убрать воспаление, отечность, снять болезненные ощущения в суставах и восстановить его подвижность.
Фиброзный анкилоз лечится специально разработанными качательными движениями (с предварительным обезболиванием). При фиброзном анкилозе преимущественно показано оперативное лечение. Распространено применение артропластики, при которой суставные концы костей разъединяются и формируются новые суставные поверхности. Между новыми суставными поверхностями помещают специальные прокладки из пластической ткани. Неудобное положение конечности при анкилозе устраняется при помощи ее выпрямления (остеотомия). В особо тяжелых случаях возможно проведение полной замены сустава (эндопротезирование).
Профилактика анкилоза
Чтобы избежать развития данного заболевания, необходимо с особым вниманием относиться к больному суставу. Желательно как можно раньше начать его комплексное лечение и лечение внутрисуставных переломов с применением внутренней и наружной лекарственной терапии и лечебной гимнастики, направленной на разработку мышц и больного сустава.
Для профилактики возникновения и развития артроза в соседних суставах при анкилозе рекомендуются регулярные занятия физкультурой, физиотерапия, лечебный массаж и санаторно-курортное лечение.
Чтобы избежать функционально невыгодного анкилоза, рекомендуется правильная иммобилизация конечности, поврежденной в результате травмы.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!

ЧТО ТАКОЕ ПОСТТРАВМАТИЧЕСКАЯ КОНТРАКТУРА СУСТАВОВ?
Посттравматическая контрактура суставов представляет собой тугоподвижность, которая возникла в результате травмы. Помимо данной разновидности существует также и неврогенная контрактура – она появляется из-за проблем с ЦНС и стрессов.
На сегодняшний день контрактура – это один из наиболее часто встречающихся видов осложнений в современной хирургии, однако данная патология поддаётся эффективному лечению, если пациент вовремя обратился к специалисту.
Основная задача доктора – выяснение причин появления контрактуры. Нельзя начинать лечение тугоподвижности и ограничения движений без постановки полноценного диагноза. Порой данная проблема является последствием вывиха и перелома, а в некоторых случаях она обусловлена наличием артроза или других заболеваний суставов. Таким образом, первостепенно необходимо воздействовать на источник проблемы – в этом случае симптомы болезни (которые могут выражаться и в форме контрактуры) уйдут самостоятельно. Однако, снизить болевые ощущения и повысить подвижность того или иного сустава можно практически сразу – для этого существуют различные лекарственные препараты и физиотерапевтические процедуры. Так, пациенту могут быть назначены: лечебная гимнастика, массажи, магнитотерапия. В качестве диагностического метода могут быть выбраны: компьютерная томография, МРТ, рентгенография, а в более трудных случаях – артроскопия (в ходе которой также осуществляют и лечение пациента).
Коленный сустав является важным компонентом опорно-двигательной системы человека. В повседневной жизни на него ложится наибольшая нагрузка, а поэтому риск развития повреждений также будет значительным. При этом существует возможность ограничения двигательной активности пациента, что неблагоприятно сказывается на качестве его жизни.
В результате травм и различных заболеваний приходится использовать иммобилизационные и хирургические методы лечения, которые нормализуют анатомическую структуру коленного сустава. Однако, после прохождения этого этапа крайне важно восстановить функциональные возможности сочленения, что является главной задачей реабилитационных мероприятий. При этом большое значение имеет адекватная разработка суставов.

При лечении переломов верхних и нижних конечностей проводится временная рациональная лечебная иммобилизация: скелетное вытяжение, гипсовая повязка, остеосинтез. Иммобилизация проводится для того, чтобы создать благоприятные условия для консолидации костных фрагментов. Однако вследствие обездвиженности конечности возникает ряд осложнений. Таким образом, очень часто после переломов нижних конечностей можно наблюдать ограничения амплитудных характеристик, другими словами - контрактуры коленных суставов. Именно обездвиженность конечности в иммобилизационном периоде наиболее часто становится причиной образования контрактур. Поэтому, при реабилитации больных с повреждениями нижних конечностей, в одну из основных задач постиммобилизационного периода входит борьба с контрактурами.
По типу ограничения амплитуды движения в суставных сочленениях выделяют три вида контрактур:
1. разгибательные – патологическое изменение процесса разгибания, при котором невозможно разгибать ногу, согнутую в колене;
2. сгибательные – нарушение процесса сгибания, т.е. состояние, при котором тяжело полностью согнуть ногу в колене;
3. комбинированные – самая тяжелая форма заболевания, характеризующаяся отсутствием движения конечности в обоих направлениях.
Классическими проявлениями контрактуры сустава считаются:
- болезненность во время движения;
- вынужденное положение ноги;
- отечность мягких тканей;
- выпячивание голени наружу;
- визуальное укорачивание конечности;
- нарушение опоры;
- деформации в месте суставных соединений костей.
Не исключено появление воспалительных процессов в поврежденном суставе при травмировании тканей. По этой причине в хрящевых и мягких тканях могут возникнуть абсцессы и, как следствие, остеомиелит.

Временная контрактура
------------------------------------------
В данном случае тугоподвижность суставных сочленений вызвана недостаточной разработкой мышц и связок после иммобилизации и травмы. Контрактура появляется в результате рефлекторного сокращения мышц, при котором нога удерживается в наименее болезненном положении.
По мере уменьшения дискомфортных ощущений в конечности кровообращение в тканях нормализуется, фиброзные спайки рассасываются, благодаря чему восстанавливается подвижность суставов.
Стойкая контрактура
-------------------------------------
Согласно практическим наблюдениям, стойкая тугоподвижность суставных сочленений является следствием длительной иммобилизации и врожденных патологий. Контрактура развивается по причине деформации функциональных элементов конечностей при нарушении их естественного положения. Примером заболевания данного типа может стать косолапость.
При разгибательной и сгибательной контрактуре коленного сустава может потребоваться дополнительная консультация нейрохирурга, психиатра, травматолога или невролога.

Лечение контрактур - процесс нелегкий. Когда речь идет о лечении контрактур суставов нижних конечностей, перед врачами возникает ряд трудностей, которые надо решить: с одной стороны поврежденному суставу для заживления требуется продолжительный покой, а сдругой стороны - суставу необходимы ранние движения для того, чтобы восстановить свои нормальную функцию. И чем скорее начать движения в пораженном суставе, тем лучше, тем быстрее восстановится его функция. Ведь, благодаря совершаемым движениям в суставах, поддерживается физиологический тонус мышц, движения препятствуют атрофии мышц, образованию спаек, облитерации суставной щели, оссификации суставных тканей, а также, что немаловажно, предупреждают контрактуры в суставах.
В результате длительной иммобилизации происходит торможение воостановления функции сустава, так, неделя иммобилизации приводит к тому, что мышцы теряют до 20% своей силы, по истечении шести недель иммобилизации суставная сумка становится жесткой до такой степени, что для выполнения какого-либо движения нужно приложить десятикратное усилие. После того, как пройдет восемь недель иммобилизации, может произойти так, что жизненно важный суставной хрящ на концах костей больше никогда не вернется к своему нормальному функционированию, также, после восьми недель иммобилизации, связки могут потерять до 40% своей прочности, и для того, чтобы функция сустава полностью восстановилась, может потребоваться не один год.
В основном, объем движений в суставе восстанавливается в период времени до 1 года. Затем значительного увеличения объема движений в суставе, как правило, не наблюдается. И если не проводить соответствующее лечение, то может наступить полная утрата подвижности сустава - анкилоз. Но из-за того, что иногда иммобилизация при переломах костей нижних конечностей длится месяцами, происходит стойкое ограничение подвижности в суставах нижних конечностей, в результате чего требуется продолжительное комплексное лечение, и акцент в этом лечении должен ставиться на кинезотерапию - лечение движением. Ведь именно средства и методы ЛФК (лечебная физкультура) при контрактуре, которые рационально сочетаются между собой, имеют первоначальное значение в лечении контрактур коленного сустава.

Отсутствие правильной разработки приводит к неблагоприятным последствиям, которые не позволят возобновить прежнюю активность, а в ряде случаев могут стать причиной утраты возможностей для полноценной жизни. Поэтому реабилитация является неотъемлемым компонентом лечебного воздействия при таких состояниях:
1. Травмы сустава, требующие иммобилизации (переломы, разрывы мышц и связок).
2. Артроскопия коленного сустава.
3. Эндопротезирование колена.
4. Пластика связок.
5. Контрактуры сустава.
Необходимость восстановительного лечения после длительной неподвижности коленного сустава обусловлена предупреждением и устранением тугоподвижности, поддержанием нормального мышечного тонуса, адекватного кровообращения и трофических процессов в нижних конечностях. Все это необходимо для того, чтобы вернуть пациента к прежней активности и дать возможность ему получать удовольствие от жизни.
Лечение любого повреждения колена не обходится без восстановительных мероприятий. Их объем и интенсивность зависят от состояния сустава и предыдущего лечения
Из препаратов применяют гормоны и обезболивающие (новокаин, лидокаин). Их вводят в больной сустав, боль отступает, из-за этого мышцы снова приобретают здоровый тонус, и процесс существенно замедляется.
Выполняя массаж при ограничении подвижности колена, необходимо активно воздействовать на слабые мышцы и осторожно – на мышцы-антагонисты. ЛФК при выполняют осторожно. Сначала выполняют спокойные движения, затем — активные.
Только спустя какой-то период вносятся элементы сопротивления. Имеется ряд достаточно действенных упражнений:
Лечение и разработка колена
---------------------------------------------------
Методы терапии определяются степенью тяжести заболевания и сопутствующими осложнениями. Лечение контрактуры коленного сустава может быть как неоперативным, так и хирургическим. К использованию медикаментов, ЛФК и других физиопроцедур прибегают при временной тугоподвижности суставных сочленений. Оперативное вмешательство показано при стойких контрактурах, которые могут быть вызваны образованием рубцов.
Неоперабельная терапия показана на начальных стадиях развития патологии. Она заключается в ручном насильственном исправлении деформаций, применении ортезов и фиксирующих гипсовых повязок. Также консервативное лечение назначается пациентам, у которых есть противопоказания к операции.
Восстановить подвижность конечностей позволяет ручная редрессация коленного сустава, которая проводится в несколько этапов:

Рассматривать реабилитационные методы нужно в контексте комплексного лечения патологии коленного сустава. Они включают различные средства, которые могут использоваться как самостоятельно, так и в сочетании с другим терапевтическим воздействием на пораженные участки конечности. Наилучшего эффекта, безусловно, стоит ожидать при использовании всех возможностей современного восстановительного лечения, которые включают:
1. Медикаментозную поддержку.
2. Лечебную физкультуру.
3. Массаж.
4. Физиотерапию.
Применение каждого метода определяется конкретной ситуацией и показаниями. Лечебное воздействие проводится в соответствии с клиническими рекомендациями и стандартами терапии патологии коленного сустава.

Разработка коленного сустава должна проводиться только после устранения острых признаков патологии. Если, начиная проводить упражнения лечебной гимнастики, пациент ощущает боль или другие неприятные ощущения, это может быть следствием как воспалительных изменений, отечности, мышечного спазма, так и более серьезных – неполного сращения перелома или недостаточного заживления мягких тканей. Поэтому для устранения таких проявлений рекомендуют использовать лекарственные средства:
1. Обезболивающие и противовоспалительные (диклофенак, мовалис, нимесил).
2. Проотивоотечные (L-лизина эсцинат).
3. Миорелаксанты (мидокалм).
4. Улучшающие кровообращение (пентоксифиллин).
5. Рассасывающие (лидаза, трипсин).
6. Препараты кальция и витамина D.
Оправдано местное применение лекарств в виде мази, геля, бальзама или официнальных смесей для компрессов, растирок.
Все препараты назначаются только врачом. Самостоятельный прием лекарств может стать причиной неблагоприятных последствий.

Лечебная физкультура
---------------------------------------
Главным компонентом реабилитационных мероприятий после травм и операций на коленном суставе является лечебная гимнастика. Время начала занятий определяется видом повреждения и применяемыми методами лечения. Если проводилась иммобилизация колена – вид гимнастики будет отличаться в периоды до и после снятия гипса. Проведение артроскопической операции или эндопротезирования сустава в большинстве случаев не требует длительной фиксации. Но в любом случае основное внимание уделяется ранней активизации двигательного режима пациента.
Период иммобилизации
----------------------------------------—
На этапе фиксации колена гипсовой повязкой, независимо от того, по какой причине она наложена – из-за перелома или после операции – необходимо применять несложные гимнастические приемы. Они охватывают:
- Общеразвивающие упражнения для всех мышц.
- Движения в здоровой ноге: статические и динамические (во всех суставах, включая напряжение мышц, удержание конечности на весу).
- Упражнения для свободных участков поврежденной ноги: активные, изометрическое напряжение.
- Идеомоторные движения (мысленные).
В период иммобилизации допускается ходьба на костылях с постепенным увеличением преодолеваемого расстояния.
Постиммобилизационный период
-----------------------------------------------------------
После снятия гипса объем лечебной гимнастики значительно расширяется. При этом нагрузка должна наращиваться постепенно, необходимо избегать резких движений, которые могут провоцировать боль. Сначала используют пассивные движения, когда риск избыточного давления на пораженные ткани минимален, а затем переходят к активным занятиям. Ранняя реабилитация после перелома состоит из таких основных упражнений:
- Пассивное сгибание и разгибание ноги в колене (при помощи рук, здоровой конечности, лямок, тканевого валика, собственного веса ноги, скользящей поверхности).
- Изометрическое сокращение бедренных мышц.
- Движения в стопе (тыльное сгибание и разгибание, вращение).
- Отведение и приведение пораженной ноги.
- Поднимание и опускание конечности из положения лежа на спине и животе.
- Сгибание и разгибание пальцев стопы, захватывание ими мелких предметов.
- Перекатывание с носка на пятку.
Упражнения сначала выполняют в облегченном варианте – лежа или сидя, затем можно начинать гимнастику стоя, с отягощением, различными предметами, у гимнастической стенки или на тренажерах. Для восстановления после перелома используют ходьбу с препятствиями и по неровной поверхности, осевую нагрузку на сустав.
Снятие гипса является очередным этапом в лечении перелома, когда необходимость гимнастических упражнений многократно возрастает. Многие из них можно выполнять и в домашних условиях по рекомендациям врача.
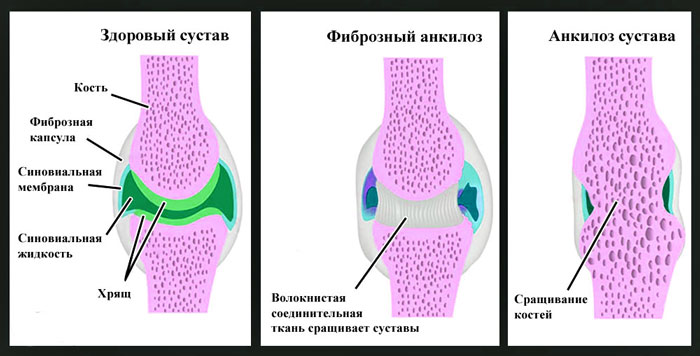
Анкилозом называется неподвижность сустава вследствие сращения суставных поверхностей.
В зависимости от характера ткани, которая развивается между суставными поверхностями, различают следующие анкилозы:
- костные (истинные);
- фиброзные (рубцовые);
- хрящевые (обычно врожденного характера).
В зависимости от распространенности процесса в суставе, анкилозы могут быть:
- полными;
- частичными.
В зависимости от расположения сращений, различают анкилозы:
- внутрисуставные (центральные) – сращение сочленяющихся суставных поверхностей между собой;
- внесуставные (периферические) – образование внесуставной костной перемычки между костями, которые образуют сустав.
Сращение суставных концов при анкилозе может носить следующий характер:
- врожденный (первичный);
- приобретенный (вторичный).
Положение, в котором зафиксирован сустав при анкилозе, может быть:
- функционально выгодным (удобным);
- функционально невыгодным (неудобным).
Наиболее частыми причинами анкилозов являются:
- острые или хронические инфекционные процессы в суставе;
- разрушение суставных концов при закрытых травмах и ранениях;
- инфицированные открытые раны;
- дегенеративно-атрофические процессы в суставе (артрозы);
- неправильное лечение переломов и травм (особенно внутрисуставных) с чересчур длительной иммобилизацией сустава;
- операционные вмешательства (резекция суставных концов костей).
При всех перечисленных процессах происходит разрушение хрящевого покрова суставных поверхностей костей грануляционной тканью, разъедающей хрящевую пластинку и организующей кровяные сгустки. Происходит метапластическая перестройка патологических продуктов в полости сустава, и он становится неподвижным. 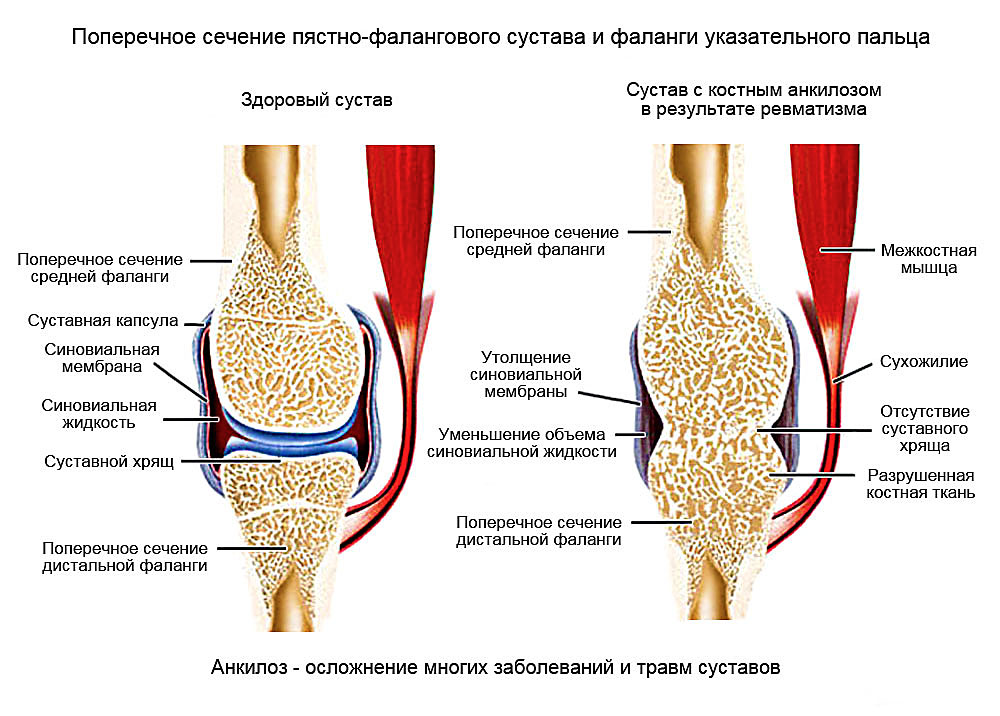
Способствует развитию процесса покой поврежденного сустава (например, при длительной его иммобилизации).
Особенно характерно возникновение анкилозов при повторяющихся повреждениях, закрытых переломах или ранениях, ушибах и травмах с кровоизлиянием внутрь тканей. Также способствуют формированию анкилозов наличие хронических инфекционных процессов в суставе и дегенеративных изменений (артроза). Открытые ранения могут инфицироваться, что приводит к длительному гнойному процессу, разрушению хрящевой ткани и разрастанию костной или фиброзной. Образуется костный и фиброзный анкилозы, соответственно.
Нередко новообразованная фиброзная ткань подвергается оссификации. Т.е. в ней начинают откладываться соли кальция, и со временем она начинает напоминать костную.
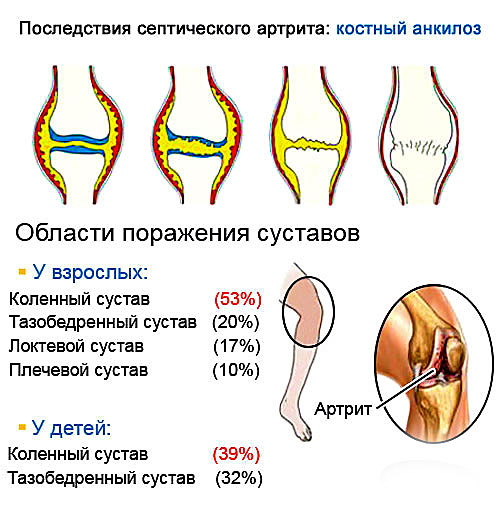
Наиболее часто анкилозы возникают при инфекционных артритах (гнойных, туберкулезных, гонорейных и других). При их возникновении происходит значительное разрушение аппарата сустава, что способствует возникновению анкилоза. Слипчивые формы артритов, встречающиеся при некоторых ревматических, инфекционных или токсических поражениях суставов, также могут привести к формированию анкилозов.
Очень часто анкилозирующие процессы возникают в суставах позвоночника. При этом происходит слияние тел позвонков или их отростков. Воспалительные заболевания челюсти (например, остеомиелит), некоторые инфекционные болезни (скарлатина и другие) могут приводить к возникновению анкилозов височно-нижнечелюстного сустава. Обычно процесс бывает односторонним, но примерно в 25% случаев встречается двустороннее поражение.
Врожденные (первичные) анкилозы могут возникать при дефектах формирования костной и/или хрящевой ткани во внутриутробном периоде. При этом ребенок рождается с фиброзно анкилозированными суставами. Такая патология сустава является разновидностью анкилоза и называется артрогрипозом. Врожденные костные анкилозы встречаются редко и часто являются проявлением генетической формы патологии.
При неврогенных артропатиях центрального происхождения никогда не возникает анкилозов.
Симптомы анкилоза
Главным симптомом анкилоза является отсутствие движений в суставе вследствие сращения его поверхностей. Причем в ходе образования анкилоза сустав может вначале стать тугоподвижным, а затем совсем теряет возможность двигаться.
Другими проявлениями могут быть:
- Нарушение основной функции сустава. В зависимости от характера пораженного сустава, это может быть нарушение походки или полное отсутствие возможности ходить (анкилозы в суставах нижних конечностей), осанки (анкилозы в суставах позвоночника), жевания и речи (анкилозы височно-нижнечелюстного сустава) и другие.
- Хронические боли, возникающие вследствие нарушения статики. Особенно их возникновение характерно для фиброзных форм анктилозов.
- Деформация сустава. Происходит изменение суставных поверхностей. Они могут стать выпуклыми, неровными, значительно утолщенными. Выглядит процесс эстетически неприятно, особенно если поражается височно-нижнечелюстной сустав (характерна асимметрия лица).
- Патология осанки – возникает при анкилозах суставов позвоночника, нижних конечностей.
- Атрофия мышц конечности происходит при длительно существующих анкилозах.
- Если анкилоз возник в период роста организма (в детском возрасте), то пораженная конечность может отставать в росте от здоровой (визуально – она меньше по размеру). При анкилозе височно-нижнечелюстного сустава может развиваться микрогения (недоразвитие нижней челюсти), боле выраженная на стороне поражения.
Симптомы анкилоза зависят от того, в каком положении сустав зафиксирован. Если оно функционально невыгодное (например, коленный сустав согнут под углом), то ходить человек не сможет. Если положение более выгодно функционально – сохраняется способность к некоторым движениям и возможность работать.
Фиброзные анкилозы отличаются от костных тем, что для них характерно возникновение хронических болей в суставе и сохранение некоторой способности к качательным движениям. При костных анкилозах обычно боли нет, а движения отсутствуют полностью.
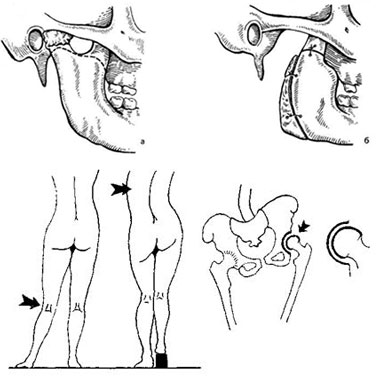
Различные виды анкилозов, в зависимости от их функциональной выгодности, могут быть представлены следующим образом:
- положение плеча в отведении – функционально выгодное, так как сохраняется функция приведения и отведения конечности;
- положение плеча в отведении – функционально невыгодно, при этом функция верхней конечности практически невозможна.
- положение под прямым углом – функционально выгодно;
- выпрямленное положение верхней конечности – функционально невыгодно, резкое нарушение функции конечности.
- умеренное тыльное сгибание кисти – функционально выгодно;
- анкилоз в ладонном отведении кисти – функция кисти резко нарушается.
- выпрямленное положение конечности с небольшим отведением – функционально выгодно;
- согнутое и приведенное положение – функционально невыгодно, больной вынужден пользоваться костылями.
- положение разгибания – функционально более выгодное;
- положение сгибания – резко нарушает функцию конечности, появляется необходимость пользоваться костылями.
- положение стопы под прямым углом – более выгодно;
- положение подошвенного сгибания – ведет к удлинению конечности и нарушению ходьбы.
Такое деление на функционально выгодные и невыгодные типы анкилозов – относительно. Все зависит от вида анкилоза, сопутствующей патологии и других факторов. При любых анкилозах функция будет значительно нарушена при сравнении со здоровым суставом, и будет нарушаться работоспособность больного.
При подозрении на анкилоз обращаются к травматологу или хирургу.
Целями диагностики является установление этиологии процесса и характера анкилоза (костный, фиброзный, хрящевой).
Предположить диагноз анкилоза обычно бывает не сложно, но часто возникают сложности в дифференцировке его от рубцовой контрактуры. Особенно это характерно для тех случаев, когда сохранен небольшой объем пассивных движений в суставе (обычно – качательные движения).
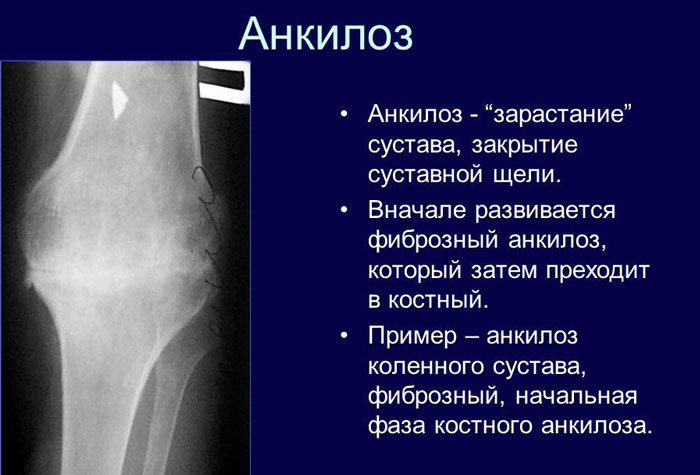
Рентгенологическое исследование – основной метод для дифференциальной диагностики между костным анкилозом и фиброзным, а также другими формами патологии. В ряде случаев оно помогает выявить причину, приведшую к возникновению анкилоза (например, воспалительный процесс в суставе).
Костный анкилоз на рентгене проявляется отсутствием суставной щели, переходом одной кости в другую, отсутствием видимых суставных поверхностей. Если анкилоз затрагивает не всю суставную поверхность, то он является неполным.
Фиброзный анкилоз рентгенологически выявляется на основании сужения суставной щели, изменения конфигурации (уплощения) суставных поверхностей.
Более информативными и современными методами для диагностики анкилозов являются компьютерная и магнитно-резонансная томография.
Вспомогательный характер носят данные лабораторных и других исследований, позволяющие подтвердить этиологию процесса (например, воспалительные изменения в крови при инфекционном артрите).
Лечение анкилоза
Основная цель терапии – максимальное восстановление функции сустава. Лечение должно быть полноценным и начинаться как можно раньше.
Терапия анкилозов может быть:
- оперативной (хирургическая коррекция);
- консервативной (медикаментозные средства, физиотерапевтические процедуры и другие методы).
Если в суставе есть воспалительный процесс, то его купирование выходит на первый план.
Хирургическое лечение в первую очередь проводится в тех случаях, когда сустав зафиксирован в функционально невыгодном положении.
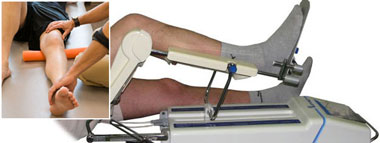
- редрессация – растяжение тканей или сдавление с последующим восстановлением их нормальной конфигурации;
- остеотомия – выпрямление конечности для придания ей более выгодного положения;
- артропластика – разъединение суставных поверхностей с формированием новых, между которыми помещаются прокладки из пластической ткани;
- эндопротезирование сустава – полная замена сустава на искусственный при тяжелых случаях анкилозов.
Противопоказаниями к хирургическому вмешательству являются опасность рецидива основного заболевания, полная атрофия мышц, обширные рубцовые изменения тканей. После купирования воспалительных явлений операция возможна не ранее чем через 6-8 месяцев при отсутствии других противопоказаний. В случае инфицирования послеоперационной раны (нагноения) анкилоз может возникнуть вновь.
- комплексное ортопедическое лечение;
- медикаментозная терапия (нестероидные противовоспалительные средства, антибактериальные и обезболивающие, а также другие препараты, которые часто вводятся внутрь сустава);
- физиотерапевтические процедуры (СМТ, УВЧ, электрофорез);
- лечебная физкультура (ритмическое напряжение мышц руки или ноги в гипсовой повязке);
- массаж;
- мануальная терапия.
При фиброзных анкилозах разрабатываются качательные движения на фоне использования обезболивающих препаратов.
В лечении важны сознательное и последовательное участие больного в процессе терапии, выполнение всех рекомендаций специалистов. Только в этом случае можно рассчитывать на максимальное восстановление функции сустава.
К мерам профилактики возникновения анкилоза относятся:
- рациональное лечение травм;
- применение способов иммобилизации, не нарушающих тонуса мышц, не затрудняющих кровоток и позволяющих ранние активные движения;
- лекарственная терапия, физиотерапевтические процедуры и лечебная гимнастика, направленные на разработку больного сустава и повышения тонуса мышц.
![]()
Своевременное и правильное использование современных методов лечения анкилоза позволяет добиться благоприятного исхода. Однако восстановление полного объема движений в пораженном суставе, особенно после воспалительных процессов, затруднительно.
Чтобы предотвратить развитие артроза в соседних суставах, больному с анкилозом рекомендованы регулярные занятия лечебной физкультурой, массаж, физиотерапевтические процедуры, санаторно-курортное лечение.
Читайте также: