Нимесулид при подагре как принимать
Аннотация научной статьи по клинической медицине, автор научной работы — Елисеев М. С., Желябина О. В.
В статье на конкретном клиническом примере продемонстрированы сложности при выборе симптоматической терапии острого приступа подагры , возникающие в связи с частым сочетанием заболевания с обменными нарушениями и сердечно-сосудистыми болезнями. Представлены особенности применения конкретных препаратов при данной патологии. Рассмотрены возможные варианты действенной терапии, позволяющие минимизировать нежелательные явления, показана эффективность нимесулида при лечении острой боли у пациентов с приступом подагрического артрита.
Похожие темы научных работ по клинической медицине , автор научной работы — Елисеев М. С., Желябина О. В.
The article on a specific clinical example illustrates difficulties in the selection of symptomatic therapy of acute attack of gout arising in connection with the common combination of diseases with metabolic disorders and cardiovascular diseases. The peculiarities of the use of certain drugs in this pathology are set forth. Possible options for effective therapy, minimization of adverse events are considered, the efficacy of nimesulide in the treatment of acute pain in patients with gouty arthritis attack is shown.
М.С. ЕЛИСЕЕВ, к.м.н., О.В. ЖЕЛЯБИНА
Лаборатория микрокристаллических артритов Научно-исследовательского института ревматологии им. В.А. Насоновой, Москва
В ЛЕЧЕНИИ ПОДАГРЫ
В статье на конкретном клиническом примере продемонстрированы сложности при выборе симптоматической терапии острого приступа подагры, возникающие в связи с частым сочетанием заболевания с обменными нарушениями и сердечно-сосудистыми болезнями. Представлены особенности применения конкретных препаратов при данной патологии. Рассмотрены возможные варианты действенной терапии, позволяющие минимизировать нежелательные явления, показана эффективность нимесулида при лечении острой боли у пациентов с приступом подагрического артрита. Ключевые слова: подагра, острый подагрический артрит, нестероидные противовоспалительные препараты, глюкокор-тикоиды, колхицин, нимесулид.
M.S. ELISEEV, PhD in medicine, ОМ ZHELYABINA
Microcrystalline Arthritis Laboratory of Nasonova Scientific and Research Institute of Rheumatology, Moscow USE OF NIMESULIDE IN TREATMENT OF GOUT
The article on a specific clinical example illustrates difficulties in the selection of symptomatic therapy of acute attack of gout arising in connection with the common combination of diseases with metabolic disorders and cardiovascular diseases. The peculiarities of the use of certain drugs in this pathology are set forth. Possible options for effective therapy, minimization of adverse events are considered, the efficacy of nimesulide in the treatment of acute pain in patients with gouty arthritis attack is shown.
Keywords: gout, acute gouty arthritis, nonsteroidal anti-inflammatory drugs, glucocorticoids, colchicine, nimesulide.
Болезни опорно-двигательной системы - одна из актуальных проблем современности. С ними связано существенное сокращение продолжительности жизни, инвалидизация огромного числа людей. Весьма существенные материальные затраты на лечение и реабилитацию таких больных тяжким бременем ложатся на государство и общество. Поэтому повышение эффективности лечения РЗ (ревматические заболевания) является не только медицинской, но и серьезной социальной задачей [1].
В ряду терапевтических подходов, используемых при ведении пациентов с РЗ, важное место занимает эффективное обезболивание. Не вызывает сомнений, что наиболее удачным средством для симптоматической терапии РЗ являются нестероидные противовоспалительные препараты (НПВП). При этом основным достоинством, выделяющим НПВП среди других анальгетиков (парацетамол, опиоиды), является сочетание обезболивающего и противовоспалительного эффектов.
Во врачебной практике нередки ситуации, когда адекватное обезболивание - основная задача, которую пациент ставит перед лечащим врачом и которую последний должен решить максимально быстро. Это преимущественно касается острой боли. Наиболее ярким примером может служить подагра, которая характеризуется максимальной интенсивностью болевых ощущений во время приступа (в сравнении с другими заболеваниями опорно-двигательного аппарата).
Острый приступ артрита является основным клиническим проявлением подагры. Он начинается внезапно и характеризуется сильной болью, быстро нарастающей до
нестерпимой (в течение нескольких часов признаки артрита достигают максимальной интенсивности), яркой гиперемией и гипертермией. В половине случаев артрит сопровождается лихорадкой [2].
Главным критерием выбора препарата для купирования острого приступа подагрического артрита является сочетание следующих качеств: быстрого и сильного анальгетического действия, противовоспалительного эффекта, хорошей переносимости и ценовой доступности. Мы приводим описание случая естественного течения подагры и эволюции потребности в симптоматической терапии.
Нимесулид зарекомендовал себя как весьма действенное средство, обеспечивающее купирование артрита даже в тех случаях, когда предшествующая терапия иными НПВП была недостаточно эффективной (чаще всего назначался диклофенак натрия), в том числе и у пациентов с олиго- и полиартритом и при значительной длительности артрита (более трех месяцев)
Пациент А., 46 лет, страдает подагрой с 2007 г., в первые годы болезни при приступах артрита (это были 1-е плюснефаланговые суставы стоп, пястно-фаланго-вые суставы кистей, коленные, голеностопные суставы) по рекомендации врача применял инъекционные формы диклофенака натрия 75 мг/сут, приступы артрита купировались, как правило, в течение 2-5 дней. Уровень
через 7 дней приема нимесулида
мочевой кислоты (МК) превышал 500 мкмоль/л. Уратоснижающие препараты назначались, но от их приема пациент воздерживался. С 2011 г. в качестве альтернативы диклофе-наку при приступах стал использовать локальные инъекции бетамета-зона, так как применение диклофена-ка стало менее действенным: интенсивность болей существенно не снижалась, а попытки приема колхицина сопровождались диареей. Частота приступов в среднем составляла 3-4 раза в год, но постепенно увеличивалась, стали вовлекаться новые суставы. Примерно с этого времени началось повышение АД до 150/100 мм рт. ст. Тем не менее рекомендуемые терапевтом гипотензивные препараты пациент принимать не стал, так как подъемы АД не сопровождались развитием каких-либо симптомов.
В октябре 2016 г. развился очередной приступ артрита, впервые в виде полиартрита (коленные, голеностопные суставы, суставы стоп) с вовлечением суставов правой кисти, локтевых суставов (бурситы). Последовательно назначались ибупрофен в суточной дозе 2400 мг, диклофенак 150 мг/сут, целекоксиб 600 мг/сут, которые больной принимал непрерывно вплоть до середины января 2017 г. В декабре 2017 г. в правый локтевой сустав вводился бетаметазон 7 мг, однако существенного эффекта от проводимого лечения не отмечалось (был купирован только бурсит указанной локализации), но интенсивность болей и выраженность воспалительных явлений в других суставах оставалась высокой.
В январе 2017 г. было проведено обследование в ФГБНУ НИИР им. В.А. Насоновой, в ходе которого, помимо высоких сывороточных уровней МК (616 мкмоль/л) и С-реактивного белка (СРБ) (15 мг/л), впервые у пациента была выявлена гипергликемия (уровень глюкозы натощак 9,1 мкмоль/л) вкупе с высоким уровнем гликированного гемоглобина (6,5%) и инсулина (37,1 мкЕд/мл). Артриты коленных, голеностопных суставов, суставов правой кисти сохранялись и сопровождались выраженными функциональными нарушениями (рис. 1). Интенсивность боли по визуально-аналоговой шкале (ВАШ) составляла 75 мм, СРБ 19,2 мг/л, СОЭ 36 мм/ч.
В качестве симптоматической терапии был назначен Нимесил® (гранулированная форма нимесулида) по 100 мг 2 раза в сутки. Уже через 24 часа после приема отмечалось снижение интенсивности боли, через неделю приема артрит был купирован, функция суставов правой кисти восстановлена (рис. 2). В дальнейшем была инициирована уратоснижающая терапия (аллопуринол в стартовой дозе 100 мг/сут с последующим увеличением).
Рисунок 1. 20.01.2017. Пациент А
Рисунок 2. 27.01.2017. Пациент А
Изложенная история болезни весьма поучительна, но, к сожалению, отражает характерную для страдающих подагрой пациентов тенденцию пренебрегать регулярным приемом адекватных доз уратоснижающих препаратов, что практически всегда приводит к хронизации заболевания, формированию тофусов, функциональным нарушениям и инвалидиза-ции [3]. И если решение данной проблемы предполагает использование довольно простого алгоритма титрования дозы аллопуринола до достижения целевого уровня мочевой кислоты, то выбор симптоматической терапии при всей кажущейся простоте не столь однозначен. Рассмотрим возможные варианты.
Согласно различным международным рекомендациям, препаратом выбора может быть колхицин, в том числе благодаря возможности его безопасного применения у пациентов с повышенным АД. Однако подобное лечение не всегда хорошо переносится (как и в нашем случае), кроме того, препарат не обладает прямым анальгетическим действием, и его несвоевременное назначение (не в первые часы после развития приступа артрита) может быть недостаточным для пациента, так как необходимо не только справиться с приступом артрита, но и достигнуть быстрой и эффективной аналгезии 6.
Главным критерием выбора препарата для купирования острого приступа подагрического артрита является сочетание следующих качеств: быстрого и сильного анальгетического действия, противовоспалительного эффекта, хорошей переносимости и ценовой доступности
Хотя многие сравнительные исследования не показали неоспоримого преимущества неселективных или селективных к циклооксигеназе-2 НПВП друг перед другом при лечении острой боли, есть данные, свидетельствующие, что при подагре использование именно нимесулида может быть оправданным даже при неэффективности предшествующей терапии. Так, нимесулид зарекомендовал себя как весьма действенное средство, обеспечивающее купирование артрита даже в тех случаях, когда предшествующая терапия иными НПВП была недостаточно эффективной (чаще всего назначался диклофенак натрия), в том числе и у пациентов с олиго- и полиартритом и при значительной длительности артрита (более трех месяцев).
Свойством нимесулида, определяющим его назначение при остром артрите, является максимально быстрое начало действия. Уже через 30 мин после перорального приема достигается значимая концентрация препарата в крови, составляющая не менее 25% от максимальной, а обезболивающее и противовоспалительное действие нимесулида полностью реализуется всего через 1-3 ч после приема
Двукратное снижение боли наступало у этой, самой тяжелой, группы больных уже спустя 5 дней после замены ранее принимаемого НПВП на нимесулид [8]. В другом сравнительном рандомизированном исследовании эффективности диклофенака натрия (75 мг дважды в
сутки) и нимесулида (100 мг дважды в сутки), назначаемого в форме саше и таблеток, у пациентов с острым подагрическим артритом расхождения имелись как по первым точкам сравнительной оценки (скорости наступления эффекта аналгезии), так и при конечной оценке (полностью артрит купировался чаще при применении обеих форм нимесулида) [9].
1. Ревматология. Клинические рекомендации. Под ред. академика Насонова Е.Л. М.: ГЭОТАР-Медиа, 2010, 752.
2. Елисеев М.С Алгоритм диагностики и лечения подагры. РМЖ, 2015, 23 (7): 410-414.
3. Елисеев М.С., Барскова В.Г., Денисов И.С. Динамика клинических проявлений подагры у мужчин (данные 7-летнего ретроспективного наблюдения. Терапевтический архив, 2015, 87(5): 10-15.
4. 4. Елисеев М.С. Новые международные рекомендации по диагностике и лечению подагры. Научно-практическая ревматология. 2014, 52(2): 141-146.
5. Zhag W., Doherty M., Barskova V. et al. EULAR evidence based recommendations for gout. Part II: Diagnosis. Report of a task force of the standing committee for international clinical studies including therapeutics. Ann Rheum Dis, 2006, 65: 1301-1311.
6. Khanna D, Fitzgerald JD, Khanna PP, et al. 2012 American College of Rheumatology
guidelines for management of gout. Part 1: Systematic nonpharmacologic and pharmacologic therapeutic approaches to hyperuricemia. Arthritis Care Res (Hoboken), 2012, 64(10): 1431-46.
Janssens HJ, Janssen M, van de Lisdonk EH, van Riel PL, van Weel C.Use of oral prednisolone or naproxen for the treatment of gout arthritis: a double-blind, randomised equivalence trial. Lancet, 2008, 31, 371(9627): 1854-60. Барскова В.Г., Якунина И.А. Противовоспалительная терапия острого и хронического подагрического артрита. Consilium Medicum, 2005, 7(2): 103-106. Кудаева Ф.М., Елисеев М.С., Барскова В.Г., Насонова В.А. Сравнение скорости наступления анальгетического и противовоспалительного эффектов различных форм нимесулида и диклофенака натрия при подагрическом артрите. Тер. арх., 2007, 5: 35-40. Rainsford K. Current status of the therapeutic uses and actions of the preferential cyclo-oxy-genase-2 NSAID, nimesulide. Inflammopharmacology, 2006, 14(3-4): 120-137.
11. Bennett A. Nimesulide a well established cyclooxygenase-2 inhibitor with many other pharmacological properties relevant to inflammatory diseases. In: Therapeutic Roles of Selective COX-2 Inhibitors. Editors Vein JR, Botting RM, William Harvey Press, 2001: 524540.
12. Каратеев А.Е. Российский опыт применения нимесулида: обзор клинических испытаний. Consilium Medicum, 2011, 9: 89-95.
13. Kress H, Baltov A, Basinski A, Berghea F, Castellsague J, Codreanu C, Copaciu E, Giamberardino MA, Hakl M, Hrazdira L, Kokavec M, Lejcko J, Nachtnebl L, Stancik R, Svec A, Toth T, Vlaskovska MV, Woron J. Acute Pain: A Multifaceted Challenge - The Role of Nimesulide. Curr Med Res Opin, 2016, 32(1): 23-36.
14. Елисеев М.С., Барскова В.Г., Насонов Е.Л. Канакинумаб (ингибитор интерлейкина 1р -прорыв в возможностях противовоспалительной терапии при подагре. Научно-практическая ревматология, 2013, 51, 4: 428-431.
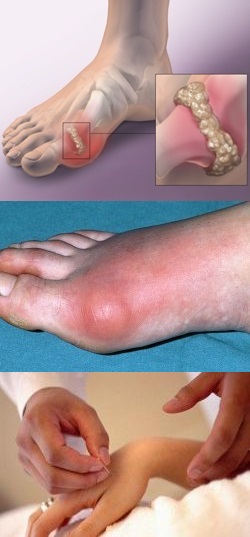
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Введение
Подагра – это заболевание, связанное с избытком мочевой кислоты в организме и отложением ее солей в тканях (преимущественно в почках и суставах).
В настоящее время полностью излечить подагру невозможно. Это заболевание вынуждает проводить постоянный прием медикаментов в течение всей жизни. Длительный прием препаратов, нормализующих уровень мочевой кислоты в крови – основной принцип лечения подагры, ибо отмена препаратов приводит к возобновлению приступов заболевания.
Существует два направления лечения подагры:
- лечение острого приступа подагры;
- постоянное противоподагрическое лечение.
Лечение острой подагры
Лечение острого приступа подагры проводится нестероидными противовоспалительными препаратами, глюкокортикоидами, колхицином.
Выбор препаратов для лечения острого приступа подагры зависит от степени тяжести заболевания, от наличия сопутствующей патологии, наличия осложнений хронических заболеваний, аллергии и индивидуальной переносимости препаратов.
Во время острого приступа подагры нужно обеспечить больной ноге (руке) возвышенное положение и полный покой.
Колхицин – широко применяется в странах Европы. Препарат является экстрактом луковицы шафрана лугового. Раньше назначались высокие дозы колхицина, но такой метод лечения имел ряд осложнений (почечная недостаточность, реактивный гепатит и другие). Сейчас применяют альтернативную схему лечения колхицином (малые дозировки его), получают хороший эффект и хорошую переносимость препарата даже при наличии почечной патологии у пациента.
При неэффективности нестероидных противовоспалительных препаратов и колхицина или имеющихся противопоказаниях к их назначению применяют глюкокортикоиды.
Гормональные препараты (глюкокортикостероиды) рекомендовано использовать в виде 1 или 2-кратного внутривенного введения (в зависимости от тяжести процесса и количества пораженных суставов) Метилпреднизолона (Метипреда). Могут применяться также Преднизолон, Дексаметазон, Преднизон, Реозолон (комбинированный препарат Преднизолона и Бутадиона). Кроме быстрого, выраженного и стойкого противовоспалительного эффекта, препарат оказывает еще и урикозурическое действие (способствует выведению солей мочевой кислоты).
Учитывая вероятность повторного обострения на фоне лечения кортикостероидными препаратами и их побочные действия, применение глюкокортикоидов проводится в условиях стационара.
При сильных болях назначаются обезболивающие препараты.
Больному подагрой следует иметь в домашней аптечке какие-либо противовоспалительные и обезболивающие препараты, потому что приступ подагры может начаться внезапно в любое время.
Противоподагрическое лечение
Длительное противоподагрическое лечение и поддерживающая терапия в индивидуально подобранной дозировке предотвращает прогрессирование подагры и способствует обратному развитию тофусов (отложений кристаллов мочевой кислоты в тканях в виде плотных узлов). Узлы могут размягчаться и даже исчезать.
Рекомендуется принимать противоподагрические средства на протяжении года, а потом (при нормализации уровня мочевой кислоты в крови) можно прервать лечение на 2 месяца.
Начинать принимать противоподагрические препараты следует только в межприступный период. Если же приступ подагры развился на фоне уже проводимого лечения, то отменять препараты не нужно. При приеме противоподагрических препаратов необходимо употреблять ежедневно не менее 2-2,5 л жидкости.
Для правильного лечения подагры надо определить ее тип (метаболический, почечный или смешанный).
При метаболическом типе подагра развивается вследствие избыточного образования мочевой кислоты в организме. При почечном типе заболевание связано с недостаточным выведением мочекислых соединений почками. При смешанном типе имеют место обе эти причины; этот тип подагры протекает наиболее тяжело.
Для определения типа подагры пациенту назначается специальная диета и полное исключение алкоголя на 7 дней. На 6 и 7 сутки надо собрать отдельно мочу, выделенную за сутки. В каждой порции определяется количество выделенной мочевой кислоты, а также среднесуточное ее выделение. Если за сутки выводится 600 мг и более (3,6 ммоль) – метаболический тип, если 300 мг и менее (1,8 ммоль) – почечный тип.
Антиподагрические средства разделяют на 3 группы:
- урикодепрессивные (снижают образование мочевой кислоты);
- урикозурические (увеличивают выделение мочевой кислоты);
- смешанного действия (снижают образование и повышают выделение мочекислых соединений).
При метаболическом типе подагры назначаются урикодепрессивные средства, а при почечном типе – урикозурические средства. Если же по результатам обследования имеет место нормальное выделение мочевой кислоты (300-600 мг или 1,8-3,6 ммоль), то заболевание может быть обусловлено сочетанием повышенного образования и недостаточного выведения уратов (солей мочевой кислоты). В таком случае при выделении мочевой кислоты за сутки меньше 450 мг (2,7 ммоль) назначают урикозурические средства, а если же выделяется 450 мг и больше – урикодепрессивные средства.
Урикодепрессивные средства
К урикодепрессивным средствам относятся Аллопуринол, Тиопуринол, Гепатокаталаза, Оротовая кислота.
Показаниями для их назначения являются:
- подагра с поражением крупных суставов и крупными узлами;
- подагра (первичная или вторичная) при заболеваниях крови;
- нефропатия (заболевания почек) с повышенным выделением мочевой кислоты;
- мочекаменная болезнь с уратными камнями;
- химиотерапия при заболеваниях крови (лейкемия), лимфомах, злокачественных новообразованиях с целью профилактики повышенного выделения мочевой кислоты и проявлений подагры.
Аллопуринол – таблетированный препарат. Дозы Аллопуринола зависят от тяжести течения подагры, содержания мочевой кислоты в крови и функции почек. Поэтому дозу лекарства может подобрать только врач. Нормализация показателей уровня мочевой кислоты в крови достигается после приема лекарства в течение 4-6 месяцев, а уменьшение частоты и тяжести приступов, рассасывание узлов – через 6-12 месяцев.
Лечение Аллопуринолом проводится многие годы с небольшими перерывами (на 2-3 недели), т.к. с каждым обострением подагры нарастает тяжесть течения заболевания и увеличивается возможность развития осложнений с угрозой для жизни. Переносимость препарата хорошая.
В первые 10 дней начала лечения Аллопуринолом возможно проявление суставных кризов (это связано с выведением уратов из тканей и их кристаллизацией). Для профилактики их возникновения назначают Колхицин или нестероидные противовоспалительные препараты до нормализации показателей мочевой кислоты в крови.
Принимать одновременно с Аллопуринолом препараты урикозурического действия не следует, т. к. они снижают эффективность первого. Аллопуринол противопоказан при беременности и при нарушении функции печени.
Тиопуринол (также таблетированный препарат) обладает такой же активностью, как и Аллопуринол, но переносимость препарата пациентами лучшая.
Гепатокаталаза (препарат из говяжьей печени) по сравнению с Аллопуринолом менее активен, вводится внутримышечно 2-3 раза в неделю.
Оротовая кислота, так же, как и Аллопуринол, снижает синтез мочевой кислоты и одновременно усиливает ее выведение, но менее активное средство по сравнению с Аллопуринолом. Применяется до еды в виде гранул или в виде таблеток. Препарат принимают 20 дней, затем делают перерыв 20 дней и проводят повторный курс. Переносимость препарата хорошая, но эффективность слабая. Оротовая кислота понижает и содержание холестерина в крови. Обычно назначается препарат тогда, когда противопоказан Аллопуринол или при плохой его переносимости.
Урикозурические средства
Урикозурические средства понижают обратное всасывание уратов в канальцах почек и повышают вследствие этого выделение почками мочевой кислоты.
Показания для назначения урикозурических препаратов:
- почечный тип подагры (при отсутствии выраженных проявлений подагрической нефропатии);
- смешанный тип подагры (при суточном выделении мочевой кислоты меньше 450 мг или 2,7 ммоль;
- непереносимость Аллопуринола.
Дозы урикозурических средств подбираются врачом индивидуально. При приеме урикозурических средств надо обязательно употреблять 2-2,5 л жидкости за сутки. Кроме того, нужно ощелачивать мочу путем употребления 1 чайной ложки питьевой соды каждое утро и щелочными минеральными водами. Эти меры необходимы для предупреждения образования в почках камней.
К урикозурическим препаратам относятся салицилаты в больших дозах (Аспирин, Бутадион), Антуран, Кетазон, Бенемид (Пробенецид), Флексин, Атофан, Уродан.
Применение салицилатов, а тем более в больших дозировках, ограничено из-за выраженности побочных явлений со стороны желудочно-кишечного тракта. В небольших же дозах они, наоборот, увеличивают уровень пуриновых соединений в моче и повышают их содержание в крови.
В начальный период лечения могут развиваться суставные кризы, для предупреждения их возникновения рекомендуется прием Колхицина или Колбенида (содержит и Колхицин, и Бенемид в 1 таблетке).
Целесообразно комбинированное назначение Бутадиона и Бенемида. Бенемид обычно хорошо переносится, но также может иметь побочные действия со стороны органов пищеварения и аллергические реакции. Назначение Бенемида противопоказано при частых суставных кризах, при беременности, хронической почечной недостаточности и при высоких показателях содержания мочевой кислоты в крови (выше 800 мг за сутки).
Аллопуринол замедляет распад Бенемида в организме и поэтому усиливается эффект их совместного применения.
Антуран (сулфинпиразон) следует принимать после еды, запивать молоком, но он тоже имеет побочные действия на желудочно-кишечный тракт. Поэтому язвенная болезнь двенадцатиперстной кишки или желудка является противопоказанием для его назначения. Не назначается он и при тяжелых поражениях почек и печени.
Сочетанное применение Антурана и Бенемида оказывает более выраженный эффект, чем при их изолированном назначении.
Этамид также способствует снижению содержания в крови мочевой кислоты и ее выведению с мочой. Назначается на 10-12 дней, затем перерыв на 5-7 дней и повторный прием препарата. В течение года такое лечение проводится 3-4 раза. Переносится препарат хорошо.
Дезурик (Бензобромарон) обладает сильным урикозурическим действием за счет снижения обратного всасывания мочевой кислоты в почечных канальцах и, кроме того, блокирует ферменты, принимающие участие в синтезе мочевой кислоты. Препарат способствует также выделению мочекислых соединений через кишечник. В первые дни лечения может отмечаться усиление болей в суставах. В таком случае надо принимать нестероидные противовоспалительные препараты. Препарат хорошо переносится, но могут быть побочные реакции со стороны желудочно-кишечного тракта или аллергии. Бензобромарон противопоказан при почечно-печеночной недостаточности.
Уродан (легкорастворимые гранулы) способствует выведению мочевой кислоты и ощелачиванию мочи. Курс лечения 30-40 дней (при необходимости повторяется).
Кетазон усиливает выделение с мочой пуринов и оказывает противовоспалительное действие.
Улучшение самочувствия наступает через 3-4 недели от начала приема урикозурических препаратов.
Антиподагрические средства смешанного действия
Антиподагрическим средством смешанного действия является Алломарон (комбинированный препарат, содержащий Бензобромарон и Аллопуринол). Действие препарата двоякое: снижает синтез мочекислых соединений и увеличивает выделение их с мочой. Такое сочетание двух препаратов позволяет исключить образование в почках камней и снизить риск побочных действий Аллопуринола. Прием этого препарата не требует обязательного обильного питья и ощелачивания мочи. Только при наличии у больных мочекаменной болезни им необходимо в первые 2 недели употреблять 2,5 л жидкости и ощелачивать мочу. Прием Алломарона более эффективен, чем монотерапия Аллопуринолом или Бензобромароном. Через 3-4 недели достигаются нормальные показатели уровня мочевой кислоты в крови. Продолжительность курса определяется врачом индивидуально (3-6 месяцев и более).
Алломарон применяется при любом происхождении подагры. Препарат противопоказан при беременности, кормлении грудью, при хронической почечной недостаточности, при индивидуальной непереносимости и в возрасте до 14 лет. Препарат хорошо переносится, побочные реакции отмечаются редко. В начале лечения могут усилиться боли в суставах за счет потребления солей мочевой кислоты из подагрических узлов (тофусов). В этих случаях используют Индометацин или Колхицин.
Нетрадиционные методы лечения подагры

Из нетрадиционных методов лечения подагры следует назвать иглорефлексотерапию, фитотерапию, санаторно-курортное лечение.
Иглорефлексотерапия при подагре способствует устранению воспалительного процесса в больном суставе, а значит, уменьшает боли, испытываемые пациентом. Под влиянием этого вида лечения нормализуется обмен веществ в пораженном суставе. Но применять иглорефлексотерапию можно лишь вне обострения подагры.
Санаторно-курортное лечение также проводится только в межприступный период. В санаториях используется лечение минеральными водами и грязелечение. Назначаются радоновые, йодо-бромные и хлоридно-натриевые ванны (общие, 4-камерные, 2-камерные). Под действием этих процедур улучшается кровоснабжение и питание тканей в суставах, улучшается работа почек, повышается выделение мочевой кислоты, улучшаются движения в суставах. Широко используются души (Шарко, подводный, струевой). Широко применяют физиотерапевтические методы, лечебную физкультуру, массаж.
Больным с подагрой показаны такие курорты: Пятигорск, Тинаки (Астраханская область), Ялта, Одесса, Евпатория, Янган-Тау (Башкирия) и другие. Противопоказано санкурлечение при хронической почечной недостаточности и трудно корригируемом повышении артериального давления.
Фитотерапия: народная медицина рекомендует использовать для лечения подагры рябину, бруснику, багульник, зверобой, березу, иву, герань, мяту, полынь, одуванчик, тысячелистник, шиповник, сельдерей. Прописей сборов из трав народная медицина рекомендует очень много.
Нельзя употреблять травяные чаи во время лечения Колхицином.
При остром приступе подагры используют такой сбор (по 1 стакану отвара каждые 2 часа): цветки календулы, василька синего и пиона – по 5 г, плоды можжевельника и коры крушины – по 5 г, цветки черной бузины и листья крапивы двудомной – по 10 г, коры ивы, травы хвоща полевого и листьев березы – по 20 г.
Благоприятный психоэмоциональный климат в семье и на работе, достаточный сон и физическая активность также способствуют нормализации обменных процессов в организме.
Диетотерапия при подагре

Исключительно важную роль в лечении подагры играет соблюдение диеты. Зачастую четкое соблюдение диеты может даже избавить пациента от приступов подагры.
Крайне важным является полный отказ от употребления алкоголя. Это необходимое условие надо соблюдать и при лечении Аллопуринолом. Если эффект от лечения отсутствует, значит, пациент употребляет спиртные напитки.
Исключить из питания рекомендуется жирное мясо, говядину, субпродукты (легкие, печенку, почки, мозги), мясные, рыбные и грибные бульоны, белые грибы, горох, спаржу, жирную рыбу, сардины и шпроты, копченую рыбу, сельдь, свиной и кулинарный жир, цветную капусту, шпинат и щавель.
Ограничить желательно: употребление кофе, крепкого чая, какао, шоколада, изделий из сдобного и слоеного теста, соусов, кетчупов, инжира, свежих помидоров, томатной пасты и соли. Количество потребляемых жиров следует сократить, т.к. они снижают выделение мочевой кислоты. Из жиров разрешены растительное масло и сливочное. Нежирные сорта мяса и рыбы разрешается употреблять в вареном и слегка обжаренном виде (1-2 раза в неделю).
Разрешены в питании различные каши, куриные яйца (1 в день), швейцарский сыр, икра, белый и черный хлеб, молоко, сметана, кефир, творог, грецкие и лесные орехи, картофель, лук, редька, баклажаны, фасоль. Очень полезно употребление ягод и фруктов, таких, как: апельсины, виноград, лимон, вишня, кизил, черника, яблоки, земляника, сливы, груши, арбуз. Фрукты можно употреблять и свежие, и в виде компотов, киселей, морсов. Из приправ разрешается лимонный сок, лавровый лист, уксус, корица, ванилин.
Пищу следует принимать дробно, небольшими порциями, 5-6 раз в день. Щелочную минеральную воду, отвар шиповника - пить в промежутках между приемами пищи.
Пациентам, страдающим подагрой, рекомендуется контролировать свой вес. Если имеется лишний вес, то желательно применять разгрузочные дни 1-2 раза в неделю. Можно проводить фруктово-овощные (1,5 кг), кефирные (1-2 л) или творожно-кефирные (нежирного творога 400 г и кефира 500 мл) дни. Полное голодание не рекомендуется.
Читайте также:


