Обезболивающая мазь для мышц ног при защемлении нерва
Гомеопатические
В лечении воспалительных процессов при поражении седалищного нерва широко используют гомеопатические средства. Их эффект связывают с положительным влиянием на иммунную регуляцию и обмен веществ в пораженной зоне. Гомеопатические мази активно влияют на защитные силы организма, повышают уровень иммунитета, нормализуют нарушенные функции. Их главное достоинство – мягкое устранение воспаления. Наиболее популярные лекарства из этой группы:
Из этого видео вы узнаете, как за 10 минут уменьшить боль при воспалении седалищного нерва.
Разогревающие и раздражающие
Разогревающие средства обладают мощным эффектом, направленным на усиление кровообращения. Местное воздействие сопровождается улучшением трофики и поступлением кислорода в воспалительные ткани. Мази с раздражающим действием применяют при состояниях после переохлаждений, ущемлениях нерва, декомпрессии.
Распространенная мазь при защемлении седалищного нерва. Оказывает замечательный обезболивающий и противовоспалительный местный эффект. Локально разогревает ткани и улучшает кровоток пораженной области. Состав комплексный, основные элементы – диметилсульфоксид, ваниллилнонамид, камфора.
Хорошо помогает справиться с выраженной болью. Улучшает питание и кровоснабжение тканей. Устраняет болезненность не только в месте выхода нерва, но и по всей его протяженности. Основной компонент – яд гадюки. С осторожностью применяют у пациентов, склонных к аллергии.
Эффективное средство для наружного применения. Имеет комбинированный состав. Основные воздействия – разогревающее, обезболивающее, сосудорасширяющее. Устраняет местное воспаление и болезненность. Содержит пчелиный яд, поэтому при непереносимости продуктов пчеловодства перед применением обязательно консультируются с врачом.
Мазь с выраженным местнораздражающим и болеутоляющим действием, широко применяется при невралгиях, ущемлениях и переохлаждениях седалищного нерва. Вызывает длительное расширение капилляров. Действие начинается через пару минут после смазывания, максимальный эффект наступает через полчаса.

Спазмолитическое и местнораздражающее средство. Согревающее действие возникает из-за выраженного усиления кровотока. Наносится тонким слоем, оказывает стойкое отвлекающее и обезболивающее влияние.
Хондопротекторы
Препараты этой группы вводят в лечение при обнаружении симптомов деструкции костно-хрящевых структур. Их назначают в комплексе с таблетированными препаратами для восстановления соединительнотканных нарушений. Они помогают снять местные симптомы и предотвращают появление новых приступов ишиаса. Несмотря на различные названия лекарств, главные действующие компоненты – глюкозамин и хондроитин.
Наиболее популярные мази данной группы:
Нестероидные противовоспалительные
НПВП мази любят и ценят врачи за высокую эффективность в лечении ущемлений и воспалений седалищного нерва. После их применения боль и воспалительные проявления уходят практически сразу. Их часто назначают в ситуациях, когда причиной ишиаса стало охлаждение или травма.
Комбинированные
Чтобы лечить ишиас и другие формы невралгии, разработаны мази, которые содержат в основе несколько целебных компонентов, а также обладают превосходным болеутоляющим, антиэкссудативным, противовоспалительным действием.
Наиболее известные из них:

Противопоказания и меры предосторожности
Не рекомендовано заниматься самолечением. Перед применением мазей обязательно следует проконсультироваться с невропатологом. Врач поможет правильно выбрать мазь нужной группы. К противопоказаниям относятся такие патологические состояния:
- индивидуальная непереносимость;
- язвы желудка и 12-перстной кишки;
- патология печени почек;
- тяжелые обменные заболевания.
Беременным показаны далеко не все группы лекарственных мазей. При вынашивании младенца запрещаются НПВП средства, разогревающие и раздражающие препараты.

- 1 Классификация ущемления нерва по локализации
- 2 Причины защемления нерва
- 3 Симптомы защемления нерва
- 4 Как снять боль при защемлении нерва
- 4.1 Таблетки от боли при защемлении нерва
- 4.2 Мази от боли при защемлении нерва, растирки, кремы, гели
- 4.3 Фитотерапия от боли при защемлении нерва
- 4.4 Народные средства

Основным признаком защемления нерва является острая боль – жгучая или стреляющая. Редко бывает ноющей. Как правило, боль при защемлении нерва проявляется в ногах, пояснице, шее, плечах, руках, в грудине или в крупных суставах.

Классификация ущемления нерва по локализации
Нервов в человеческом организме много, и защемиться могут многие из них. Самые распространенные виды – защемление седалищного нерва и шейного.
| Название | Где болит |
| Люмбалгия | Боль в пояснице, в спине |
| Ишиалгия | Болит в области крестца, в ягодице, отдает в ногу |
| Люмбоишиалгия | Боль в спине, пояснице, в ягодичной области, отдает в ногу |
| Цервикалгия | Шейные боли |
| Цервикобрахиалгия | Болит шея, плечо, рука |
Причины защемления нерва
Что может вызвать защемление нервных окончаний:
Опухоли позвоночника, средостения. Местное или общее переохлаждение. Длительное воздействие низких температур.
Гормональные изменения, острый или хронический стресс. Вирусные инфекции. Малоподвижный образ жизни, резкие движения, травмы.
Нестабильность позвонков. Спондилолистез (соскальзывание позвонка). Остеоартрит, нарушение осанки.
Перенапряжение мышц и длительная нагрузка на позвоночник. Сон в неудобной позе, избыточный вес. Работа, связанная с подъемом тяжести.
Гипертонус мышц, окружающих позвоночник. Межреберная невралгия и опоясывающий лишай. Беременность.

Симптомы защемления нерва
Симптоматика по расположению несколько отличается, но можно выделить общие признаки заболевания.
Возникновение боли – острой, носящей жгучий характер, или ноющей, усиливающейся при движениях.
При защемлении нерва в шее – при наклоне и повороте головы, поднятии рук.
В груди – при дыхании и кашле.
В пояснице – боль в нижней части спины, ягодицах и задней поверхности бедра.
- Ограничение двигательной функции.
- Мышечная слабость, парезы.
- Судороги.
- Онемение кожи по ходу поврежденного нерва.
- Гиперемия, небольшая отечность, покалывание.
- Изменение чувствительности – снижение или повышение.

Как снять боль при защемлении нерва
Максимально разгрузить пораженную область и обеспечить полный покой. Лучше – лечь на жесткую поверхность и не двигаться.
Положить на поврежденную область теплую грелку – это снимет сопутствующий спазм мышц и улучшит кровоток в пораженном месте. При возможности – принять теплую ванну.
Для купирования боли в течение короткого времени – Темпалгин, Нейродолон – довольно сильный ненаркотический аналгетик и Найз с минимумом побочных действий.
Хороший эффект отмечается от приема салицилатов – Аспирина, Салицилата натрия. Неплохим вариантом является применение комбинированных препаратов, имеющих в своем составе аспирин – Седальгин.
Помимо обезболивающего эффекта, они оказывают тромболитическое действие и уменьшают вязкость крови, что позволяет использовать их для профилактики тромбоза, особенно, у пожилых.
Широко применяются от боли при защемлении нерва противовоспалительные препараты, производные изопропионовой кислоты – Вольтарен, Кетопрофен, Бруфен. Для более быстрого купирования боли рекомендуется Вольтарен в капсулах, имеющий более жидкое содержимое и быстрее всасывающийся в желудке.
Хорошо помогают производные пиразолона – Анальгин, Бутадион, Реопирин. Обладают выраженным анальгезирующим эффектом, а Бутадион действует даже сильнее салицилатов.
Значительный результат отмечается от приема препаратов уксусной кислоты – Индометацина, Триптофана, Кетанова. Последний, не являясь наркотическим аналгетиком, оказывает довольно сильное морфиноподобное действие.

Все перечисленные препараты принимаются строго после еды. Общими противопоказаниями являются бронхиальная астма, заболевания желудка и кишечника, беременность, болезни крови и индивидуальная непереносимость препарата.
Для снятия сопутствующего спазма мышц – миорелаксанты: Катадолон форте – пролонгированные препарат, обладающий и анальгезирующим действием. Может применяться также и при экстренном снятии боли в случае наличия противопоказаний для приема других ненаркотических аналгетиков.
Хорошее действие оказывают Мидокалм и Баклофен.
Помогают от боли при защемлении нерва мази Випросал и Випратокс со змеиным ядом, Апизартрон – с пчелиным.
Охлаждающие – Меновазин, ДИП Рилиф, имеющий в составе охлаждающий левоментол и противовоспалительный ибупрофен. Это позволяет воздействовать комплексно на пораженную область.
Согревающие – Финалгон, Капсикам, Скипидарная. После нанесения мази избегать попадания воды на кожу.
Хорошо всасываются и оказывают противоотечное действие гели – Вольтарен Эмульгель, Быструм гель и Лиотон гель. К тому же совершенно не пачкают одежду.
Минимальными побочными эффектами обладают Амелотекс гель и Найз. При выборе терапии специалисты руководствуются прежде всего критерием безопасности для здоровья пациента.

Амелотекс обладает высокой противовоспалительной и анальгетической эффективностью, низкой частотой гастроинтестинальных и кардиоваскулярных нежелательных явлений. В отличие от препаратов 1 поколения хорошо переносится при заболеваниях ЖКТ, а также сердечно-сосудистых заболеваниях.
Гепариновая мазь и Долобене снимут боль и усилят обмен веществ.
Приклеить пластыри, снимающие боль – Нанопласт форте и Zb Pain Relief, в составе которого полностью натуральные вещества.
Сделать щадящий массаж с использованием аналгезирующего препарата – крем Долгит, мазь Диклофенак, Фастум гель.

Одну столовую ложку соцветий черной бузины залить стаканом кипятка. Настоять, процедить, принимать внутрь по 100 мл дважды в день.
Две чайных ложки брусничных листьев залить двумя стаканами кипятка, проварить на слабом огне пятнадцать минут. Пить по 100 мл три раза в день.
Смешать равные части корня валерианы, пустырник, семена тмина и укропа. Две столовые ложки смеси залить стаканом кипятка. Настоять. Принимать внутрь по 100 мл трижды в день.
Одну столовую ложку свежего измельченного корня сельдерея залить стаканом кипятка. Настаивать три часа в тепле. Принимать внутрь по две столовых ложки три раза в день за полчаса до еды.
Для ванн: триста грамм ромашки, шалфея или спорыша на выбор залить пятью литрами кипятка, настаивать два часа, профильтровать, влить в теплую ванну.
250 граммов высушенного корня аира проварить в течение получаса в трех литрах воды. Профильтровать, использовать как добавку к теплой ванне.
Кору дуба или ели в количестве 500 граммов прокипятить полчаса с тремя литрами воды. Использовать для ванны.

Чтобы снять боль при защемлении нерва, можно смешать одну столовую ложку измельченных шишек хмеля с одной столовой ложкой сливочного масла. Втирать в пораженную зону.
Сделать медовую лепешку из равного количества меда и муки. Прикладывать к больному месту на ночь, фиксировать повязкой или теплым платком.
Залить одну столовую ложку медвежьих ушек стаканом водки, настоять две недели, использовать для растирания.
Смешать в равных пропорциях растопленный воск и оливковое масло. Использовать для компрессов.
Проварить в течение 30 минут в стакане воды одну чайную ложку соцветий полыни цитварной. Использовать для протирания пораженных мест – обладает аналгезирующим эффектом.
Одну чайную ложку чесночного масла тщательно размешать в стакане водки, применять для растирания.
Снимет боль при защемлении нерва очищенный керосин: дать отстояться, профильтровать через активированный уголь, использовать для растирания.
Защемлённый нерв часто вызывает острую боль. Какие симптомы бывают при защемлении? Какие таблетки можно принимать? Эти вопросы волнуют многих, столкнувшихся с подобной проблемой.
Можно ли действительно защемить нерв
Зажатие нерва может произойти в любом отделе позвоночника – грудном, шейном, поясничном. Проблемы с поясничным отделом возникают чаще. Здесь защемление может образоваться из-за сжатия нервных окончаний позвонков или в результате спазма. Воспаление седалищного нерва или ишиас — невралгическое заболевание пояснично-крестцового отдела позвоночника.
Типичные симптомы

При защемлении человек либо испытывает сильную, острую боль, либо симптомы развиваются постепенно. Но не только болевой синдром доставляет неудобства в подобной ситуации. Всё зависит от того, какой нерв затронут.
Некоторые нервные волокна человеческого тела при нарушении своей функции проявляют себя менее болезненно (например, слуховой нерв). Повреждение других (например, двигательных) вызывает сильное раздражение, боль и тошноту. В дополнение может появиться онемение, покалывание, головокружение. Типичный диагноз комплекса этих явлений — шейный синдром, когда поражены и раздражены нервные волокна в области шеи.
Если затронут седалищный нерв, то человек чувствует боль, начинающуюся в пояснице и распространяющуюся по задней поверхности бедра в голень. При защемлении нерва в области плеча, боль распространяется на руку.
- сильная боль (покалывания, жжение);
- нарушения движения;
- онемение;
- напряжение окружающих мышц;
- потеря рефлексов;
- паралич;
- боль обостряется при кашле или глубоком вдохе;
- часто боль выходит за пределы поражённой области;
- головокружение;
- дурнота;
- обильное потоотделение;
- слабость мочевого пузыря.
Лечение защемлённого нерва

Когда нерв защемлён, на первом месте при терапии стоит устранение болевых ощущений. Важным является благополучие пациента и возвращение двигательной активности.
В зависимости от причины зажатия, в распоряжении врача есть разные методы лечения. Сам пациент имеет возможность положительно повлиять на исход лечения. Если боль исчезает после первых процедур, не стоит прекращать терапию, так как это не означает, что причина была устранена. Иногда, чтобы избежать повторного ущемления, требуется долгосрочное лечение.
Лечение защемлённого нерва может проходить в несколько этапов.
- Придание покоя повреждённому участку
В некоторых случаях советуется проводить специальные упражнения для упрочнения мышц, в других случаях помогает иммобилизация.
- Противовоспалительные и обезболивающие препараты

Когда нерв зажат, он раздражается и повреждается. В дополнение к боли может наступить воспаление поражённого нервного волокна. Врач может назначить таблетки при защемлении. Обычно это противовоспалительные болеутоляющие лекарства (например, таблетки с такими активными веществами как, ацетилсалициловая кислота, ибупрофен или диклофенак). При сильной боли и серьёзном повреждении (например, грыжа межпозвоночного диска) могут быть назначены инъекции. Для того чтобы облегчить боль и снять воспаление в непосредственной близости от повреждённого нерва вводится местный анестетик (например, лидокаин и кортизон). Наружные средства в виде мазей, кремов, гелей также хорошо помогают при зажатии нерва.
- Расслабление мышц
Многих пациентов, столкнувшихся с данной проблемой, волнует вопрос, можно ли делать массаж при защемлении нерва? С одной стороны, нерв зажимается из-за напряжения мышц, с другой стороны, в результате сильной боли это может привести к мышечной герметичности. Следовательно, лечение должно включать в себя устранение мышечного напряжения и упрочнения. Это достигается с помощью термообработки и массажа.
Правильно проведённый массаж поможет снизить боль и давление в области защемлённого нерва, улучшит кровообращение, поможет вернуть двигательную активность. Полный курс массажа поможет избежать дальнейшего развития болезни и неприятных последствий.
Обратите внимание, в некоторых случаях не разрешается проводить массаж!
Например, массаж при защемлении седалищного нерва в остром периоде болезни проводить нельзя. Так как это может привести к ухудшению ситуации. Чтобы избежать негативных последствий, обращайтесь только к квалифицированному массажисту.
- Лечебная физкультура

Такие элементы физиотерапии, как специальный комплекс лечебных упражнений, полезны для лечения нервных волокон. При этом проводятся упражнения, с помощью которых можно целенаправленно нарастить необходимую мышечную массу, чтобы облегчить защемление нервного волокна. Научившись делать такие упражнения под руководством опытного человека, их можно проводить в дальнейшем самостоятельно в домашних условиях. Хорошим бонусом к избавлению от ущемления будет красивая осанка.
Ни в коем случае нельзя самому выбирать метод лечения, медикамент, проводить упражнения или массаж! Только специалист (физиотерапевт) может назначить подходящее лечение после диагностирования проблемы!
Установить точный диагноз врачу помогает тщательный осмотр пациента, рентгенография, компьютерная томография и магнитное резонансное исследование.
Избегайте перенапряжения

Нужно постараться не напрягать тело, двигаться, не раздражая нерв. Становится сразу понятно, какие движения вызывают боль. Нужно избегать этих движений, когда это возможно.
Между моментальным избавлением от болевых синдромов и длительным лечением, выберите второе. Так как это поможет полностью решить проблему. Если беспокоящие симптомы утихли, нужно продолжать принимать медикаменты до конца курса, делать массаж и специальные упражнения, прописанные врачом. Обратите внимание на здоровый образ жизни, движение и позитивный настрой. Заживление раздражённого нерва зависит от многих факторов, от силы повреждения нерва, соблюдения терапии, прогрессирования одновременно другого заболевания.
Острая поясничная боль, вызванная защемлением нерва, исчезает через шесть недель у 90% больных при надлежащем лечении.
Характер боли
В случае с ишиасом болевые ощущения по большой части локализуются в пояснице, но могут отдавать в нижние конечности (вплоть до стопы). Неприятные ощущения могут проявлять себя по-разному (все симптомы):
- нарастающие приступы (как по длительности, так и по степени проявления болевого синдрома);
- короткие и сильные приступы (возникают внезапно в виде сильных болей, которые при этом не усиливаются с течением времени).
Характер неприятных ощущений имеет индивидуальную природу и может быть выражен покалыванием, простреливающей, тянущей, ноющей и жгучей болью.
Комплекс мер при болевом приступе

Если приступ боли уже начался, можно немного ослабить ее, если:
- вес тела перенести на ту ногу, которая не поражена в результате ишиаса;
- двигаться без резких движений;
- не поднимать тяжелые предметы;
- не садиться на низкую и мягкую опору;
- лечь на твердую ровную поверхность и подложить полотенце, скатанное валиком под колени;
- приложить лед к месту локализации болевых ощущений и/или пояснице;
- не допускать перегрева тела (слишком теплая одежда, одеяло, горячая ванна и т.д.);
- воспользоваться медицинским фиксирующим поясом.
Как снять острую боль

Чтобы быстро снять боль при ишиасе нужно сразу же после начала приступа принять обезболивающие препараты. Очень хорошо помогают дыхательные упражнения (один глубокий вдох на два коротких выдоха). Не стоит забывать и про холодный компресс. Если под рукой нет льда, можно воспользоваться полотенцем, смоченным в холодной воде.
Какие препараты помогут при болях
Справиться с болевыми ощущениями во время приступа ишиаса помогут медикаментозные средства и народные средства. Однако они лишь принесут непродолжительное облечение, после которого боль вернется. Поэтому так важно пройти курс лечения под наблюдением специалиста.

Анальгетики обладают менее выраженным эффектом, чем НПВС препараты. Но при этом они эффективно обезболивают и частично снимают воспаление. Анальгин – самый известный препарат группы анальгетиков.
Если у пациента низкий болевой порог врач может назначить наркотические обезболивающие препараты:
Применяемые при ишиасе мази делятся на обезболивающие (избавляют от симптомов) и противовоспалительные (обладают лечебным эффектом). Есть также препараты смешанного действия.
Эффективные противовоспалительные мази нестероидного типа: 
Физиотерапевтические процедуры

Физиотерапевтические процедуры являются важнейшим составляющим лечения ишиаса. Чаще всего больным с воспалением седалищного нерва назначают электрофорез. Эффективность метода обусловлена введением лечебного состава в мягкие ткани, сообщенные с нервом.
Процедура УВЧ восстанавливает кровообращение, оказывая противовоспалительное и обезболивающее действие.
Магнитотерапия воздействует непосредственно на нерв и мягкие ткани вокруг нерва. Благодаря направленному магнитному полю в организме ускоряются процессы регенерации.
Лазерная терапия оказывает разогревающее действие и способствует ускорению кровотока, а также хорошо справляется с отеками и болями.
Упражнения при ишиасе
- Сидя на полу обопритесь на руки, отведенные за спину. Не поднимая стопы от пола подтягивайте ноги к себе, а затем разгибайте, приводя в исходное положение. Повторять 10 раз.
- Лежа на полу на спине подтяните колени к груди. Медленно выталкивайте таз вверх. Повторять 10 раз.
- Лежа на животе (на ровной и твердой поверхности) вытяните руки в разноименные стороны. Одновременно приподнимайте руки и ноги, затем возвращаясь в исходное положение. Повторять 15 раз.
- Опираясь на 4 точки (ладони и колени) поочередно прогибайте и округляйте поясницу. Повторять 10 раз.
- Встаньте прямо и максимально вытяните позвоночник, вытягивая руки вверх. Затем опустите руки и слегка округлите спину. Повторять 8 раз.
- Очень полезно висеть на турнике по 2–4 минуты в день.
Видео
Два эффективных упражнения, чтобы быстро снять боль:
Ишиас можно победить, если комплексно подойти к лечению. Но даже после выздоровления не стоит пренебрегать профилактическими мерами. Старайтесь вести активный образ жизни, избегайте переохлаждения и травм спины.

Общие сведения
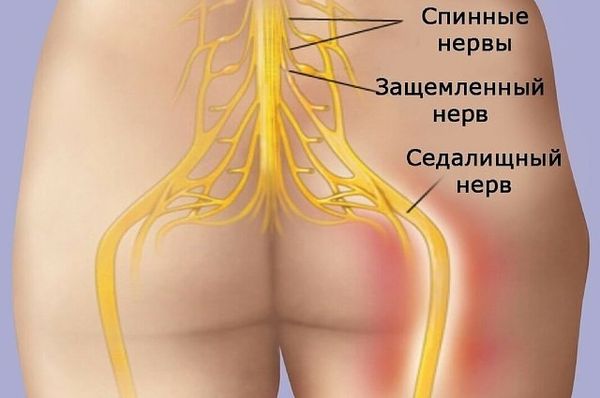
Защемление седалищного нерва (компрессия) представляет собой синдром его сдавления окружающими тканями, характеризующийся специфическим симптомокомплексом с двигательными, болевыми и трофическими расстройствами в зоне иннервации. Поскольку седалищный нерв является самым крупным периферическим нервом, в том числе и по протяженности (рис. ниже) его защемление может происходить на различных уровнях.
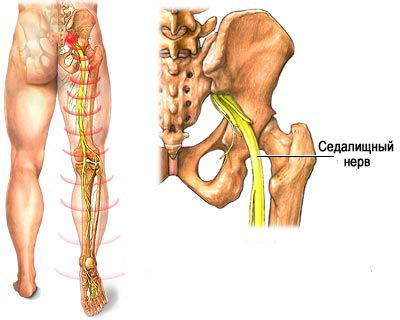
Седалищный нерв берет начало в крестцовом сплетении и образован ветвями поясничных и крестцовых (L4-L5/S1-S3) спинномозговых нервов. Проходит по внутренней поверхности малого таза и выходит из него через грушевидное отверстие. Проходит через ягодичные мышцы и выходит на заднюю поверхность бедра, где он прикрывается двуглавой и приводящей мышцей и мышцей бедра. В области подколенной ямки делится на малоберцовый и большеберцовый нервы. Иннервирует в двуглавую, полусухожильную и полуперепончатую мышцу бедра.
Компрессионные расстройства седалищного нерва наиболее часто обусловлены вертебральным фактором, то есть, патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба (грыжа межпозвоночного диска, стеноз спинномозгового канала, остеохондроз, спондилолистез и др.).
Однако, в ряде случаев компрессия седалищного нерва обусловлена экстравертебральным фактором — ущемлением нерва между спастически сокращенной грушевидной мышцей и крестцово-остистой связкой (рис. ниже) или при другом варианте развития седалищного нерва (при прохождении нерва непосредственно через мышцу) — сдавлением седалищного нерва измененной грушевидной мышцей.
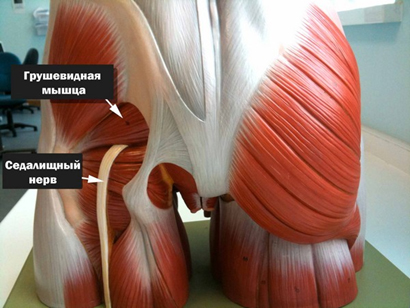
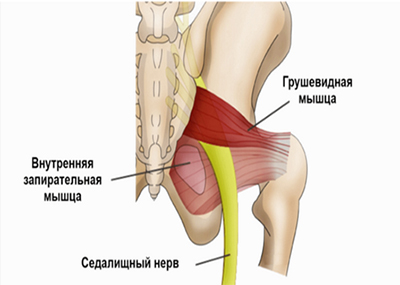
Патогенез
Классификация
- Первичную компрессию седалищного нерва, обусловленную поражением непосредственно мышечной ткани (травмы различного генеза, физические перегрузки).
- Вторичные — обусловлены патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба, тазобедренных суставов, заболеваниями органов таза.
Причины
Причинами развития стойкого патологического спазма грушевидной мышцы и изменений в ней (утолщение ее брюшка) могут быть:
- Миофасциальный болевой синдром, обусловленный травмами различного вида (неудачные инъекции лекарственных веществ, ушиб/растяжение мышц таза).
- Хроническая статическая/динамическая перегрузка (пребывание в одной позе длительное время, высокие физические нагрузки на мышцы таза).
- Синдром скрученного таза различного генеза (разная длина нижних конечностей, S-образный сколиоз).
- Блокада функции крестцово-подвздошного сочленения.
- Патология тазобедренного сустава (коксартроз).
- Заболевания инфекционно-воспалительной природы (гинекологические заболевания)/патология урогенитальной зоны, способствующие рефлекторному спазму грушевидной мышцы.
- Переохлаждения области таза.
- Вертеброгенная патология (остеохондроз пояснично-крестцового отдела, пояснично-крестцовые дорсопатии, поясничный стеноз).
Симптомы ущемления седалищного нерва
Все симптомы защемления седалищного нерва можно разделить на локальные проявления и непосредственные признаки компрессии седалищного нерва. Локальные симптомы защемления нерва в тазобедренном суставе проявляются ноющей/тянущей болью в ягодице, крестцово-подвздошном и тазобедренном суставах, интенсивность которой увеличивается при приведении бедра, в положении стоя, полуприседе на корточках, ходьбе, однако в положении сидя/лежа с разведенными ногами боль уменьшается. Синдром грушевидной мышцы часто сопровождают незначительные сфинктерные нарушения, проявляющиеся паузой перед началом мочеиспускания.
Непосредственными симптомами компрессии седалищного нерва в подгрушевидном пространстве и прилегающих сосудов являются:
- Тупые боли в бедре с характерной вегетативной окраской (ощущения зябкости, жжения, одеревенения).
- Иррадиация боли чаще по зоне иннервации большеберцового/малоберцового нервов или же по всей ноге.
- Снижение поверхностной чувствительности, реже — ахиллова рефлекса.
- При преимущественном вовлечении в патологический процесс волокон, формирующих большеберцовый нерв, болевой синдром локализуется в икроножных мышцах голени и усиливается при ходьбе.
При одновременной компрессии седалищного нерва нижней ягодичной артерии отмечается резкий спазм сосудов нижней конечности, что приводит к развитию перемежающейся хромоты с необходимостью для пациента периодически останавливаться во время ходьбы, онемению пальцев и выраженной бледности кожных покровов ноги.
Анализы и диагностика
Диагноз синдрома грушевидной мышцы устанавливается на основе характерных жалоб и клинических тестов, позволяющих выявить специфическую симптоматику заболевания. В качестве инструментальных методов исследования могут использоваться данные электромиографии, компьютерной томографии и магнитно-резонансной томографии, что позволяет выявить характерные миопатические и нейропатические изменения и увеличение размеров грушевидной м-цы.
Лечение, защемления седалищного нерва
Для того, чтобы вылечить защемление нерва в тазобедренном суставе используются методы как медикаментозной, так и немедикаментозной терапии.
При чрезвычайно интенсивных болях можно назначать препараты с выраженным действием — Трамадол, Дексалгин (уколы внутримышечно). Однако, при назначении нестероидных противовоспалительных препаратов следует помнить об их негативном воздействии на ЖКТ и при наличии соответствующих проблем у пациента назначать коротким курсом селективные ингибиторы ЦОГ-2 (Нимесулид, Кеторол, Целекоксиб, Целебрекс), не оказывающие значимого влияния на ЖКТ.
Обязательный компонент лечения — нейротропные витамины группы В, как в виде отдельных витаминов, так и в виде комбинированных препаратов (Нейробион, Мильгамма). При необходимости для усиления анальгетического действия назначаются лекарства, в составе которых содержатся пиримидиновые нуклеотиды (Келтикан).
Для купирования спазма грушевидной мышцы может проводится ее блокада. Как показывает практика, блокада мышцы является чрезвычайно эффективным методом обезболивания. Для ее проведения используется анестетик (Лидокаин, Прокаин) с кортикостероидами (Дексаметазон/Гидрокортизон).
Как правило, достаточно 3-4 блокад (делать 1 раз в 3 дня). Также, для купирования воспаления, отека и боли могут назначаться глюкокортикоиды в инъекциях непосредственно в брюшко грушевидной мышцы. Особенно эффективно использование двухкомпонентного препарата с выраженным пролонгированным действием (Депос).
Препараты могут использоваться в различных лечебных формах. При невыраженной боли вне острого периода могут широко использоваться кремы, гели и мазь, которые должны обязательно содержать противовоспалительный компонент — кетопрофен/диклофенак (Кетопрофен гель, Диклоран гель, Кетопром гель, Фастум гель, Диклак гель, Вольтарен, мазь Индометацин, Бутадион, крем Ибупрофен). В остром периоде при сильной боли предпочтение следует отдавать внутримышечным инъекциям.
Также рекомендуется назначать препараты нейрометаболической терапии с целью улучшения трофики мышц. Какие уколы делают при защемлении седалищного нерва для нормализации трофики? Как правило, для этой цели назначается Актовегин в/м в комплексе с витаминами группы В, а также пиримидиновыми нуклеотидами.
В случаях перехода острого процесса в хронический, манифестирующий рецидивирующей болью в течении длительного периода для профилактики развития депрессивного состояния требуется назначение антидепрессантов курсом на срок 3-4 месяца (Венлафаксин, Дулоксетин, Амитриптилин).
Проводится в период ремиссии и направленно на местное воздействие на мышцы таза и поясничной зоны (мануальная коррекция таза, миофасциальный релиз, глубокотканный кинезио-массаж, лечебная гимнастика) и коррекцию мышечно-связочного аппарата мышц, задействованных в патологическом процессе (постизометрическая релаксация мышц, миофасциальный релизинг, упражнения на растяжение/расслабление и укрепление мышц).



Массаж при защемлении седалищного нерва (сегментарный, классический, соединительнотканный миофасциальной массаж) является чрезвычайно эффективной процедурой для снятия спазма с мышц и фасций. Широко используется постизометрическая релаксация грушевидной мышцы, в основе которой упражнения на отведение/наружную ротацию бедра, лечебная гимнастика (авторская гимнастика по Уильямсу), лечебное плавание, йога, тренинг на тренажерах, плавание.
Можно ли, чем лечить и как лечить защемление седалищного нерва и его проявления в домашних условиях — часто задаваемый вопрос на различных форумах. На различных веб-ресурсах при желании можно найти множество видео упражнений при ущемлении седалищного нерва с комментариями авторов, а также приводится специальная зарядка для растяжки мышц таза, которую рекомендуется выполнять. Некоторые их упражнений приведены выше.
Однако, видео не всегда дает полное представление о правильной технике выполнения упражнения при защемлении седалищного нерва в ягодице, поэтому оптимальным вариантом будет посещение кабинета ЛФК, где можно освоить технику упражнений под руководством специалиста и уже потом выполнять их самостоятельно в домашних условиях.
Лекарства
- Препараты с обезболивающим действием (Анальгин, Парацетамол, Дексалгин, Трамадол, Трамал).
- Анестетики (Лидокаин, Новокаин).
- НПВС (Диклофенак, Мелоксикам, Ибупрофен, Индометацин, Кетопрофен, Диклоберл, Фламакс).
- Селективные ингибиторы ЦОГ-2 (Целебрекс, Нимесулид, Кеторол, Целекоксиб).
- Миорелаксанты (Диспорт, Баклосан, Мидокалм, Толперизон, Баклофен).
- Анестетики (Лидокаин, Прокаин).
- Витамины (В1, В6, В12, Нейробион, Мильгамма).
- Кортикостероиды (Депо-Медрол, Дексаметазон, Депос, Гидрокортизон).
- Препараты нейрометаболического действия (Актовегин, Нейробион).
Процедуры и операции
В остром периоде показаны электрофорез, фонорез, диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. В период ремиссии — массаж, кинезотерапия, лазеромагнитотерапия, светолечение, иглорефлексотерапия, тепловые процедуры (грязи, озокерит), электрофорез АТФ, подводный массаж, ЛФК.
Защемление седалищного нерва при беременности
Защемление седалищного нерва у женщин во время родов и при беременности достаточно частое явление, что обусловлено:
- Существенным увеличением нагрузки на мышечно-связочный аппарат таза, вызванной давлением увеличившейся матки на близлежащие органы и ткани.
- Резким набором собственного веса, особенно при многоплодной беременности.
- Переохлаждением тазовой области.
- Отсутствием физических нагрузок на организм женщины.
Симптомы защемления у женщин в период беременности аналогичны, однако зачастую происходит и одновременное ущемление срамного нерва, что формирует дополнительную симптомы в виде боли в зоне его иннервации (от ануса по всей промежности включая наружные половые органы).
При этом, лечение ущемления седалищного нерва при беременности является более сложным, особенно в остром периоде, когда симптомы ущемления сильно выражены, поскольку врач ограничен в назначении лекарственных препаратов. Поэтому, лечение при беременности проводится крайне осторожно и преимущественно без использования сильнодействующих медикаментов, решение о применении которых решает врач в каждом конкретном случае. Показан массаж для беременных и упражнения на растяжку грушевидной мышцы и мышц бедра (рис. ниже).

Диета
Специально разработанного диетического питания нет.
Профилактика
Профилактика ущемления седалищного нерва включает предупреждение мышечных перегрузок, травматических повреждений мышц таза и крестцово-поясничной области, остеохондроза позвоночника, коррекцию костно-мышечных аномалий нижних конечностей/таза, своевременное выявление и лечение вертеброгенных заболеваний, а также предупреждении рецидивов ущемления путём исключения высоких физических нагрузок, регулярных занятий ЛФК, спортом, прохождения курсов массажа.
Последствия и осложнения
При хронизации процесса болевой синдром может провоцировать эмоциональную лабильность, депрессию, нарушение сна, повышенную утомляемость, ограничение трудоспособности.
Прогноз
В целом, при адекватном лечении и реабилитации прогноз благоприятный с полным восстановлением работоспособности, однако, длительность восстановления может варьировать в широких пределах.
Список источников
- Баринов А.Н. Тоннельные невропатии: обоснование патогенетической терапии / А.Н. Баринов // Врач. — 2012. — № 4. — С. 31-37.
- Яхно Н.Н. Невропатическая боль: особенности клиники, диагностики и лечения / Н.Н. Яхно, А.Н. Баринов // Врач. — 2007. — № 3. — С. 16-22.
- Кукушкин М. Л. Патофизиологические механизмы болевых синдромов. Боль. 2003. № 1. С. 5—13.
- Синдром грушевидной мышцы/Романенко В.И., Романенко И.В., Романенко Ю.И.// Международный неврологический журнал. – 2014.
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.

Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.
Читайте также:


