Операции при деформации стоп в нии ревматологии
480 руб. | 150 грн. | 7,5 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Диссертация, - 480 руб., доставка 1-3 часа, с 10-19 (Московское время), кроме воскресенья
Автореферат - бесплатно , доставка 10 минут , круглосуточно, без выходных и праздников
Хренников, Ярослав Борисович. Комплексное лечение деформаций переднего отдела стоп у больных ревматоидным артритом с использованием реконструктивных и суставосберегающих операций. : диссертация . кандидата медицинских наук : 14.01.22 / Хренников Ярослав Борисович; [Место защиты: ГУ "Институт ревматологии РАМН"].- Москва, 2013.- 78 с.: ил.
Введение к работе
Актуальность темы.
Ревматоидный артрит (РА) – хроническое системное заболевание соединительной ткани с поражением преимущественно периферических суставов, с формированием симметричного прогрессирующего эрозивно-деструктивного полиартрита [1].
Хроническое, неуклонно прогрессирующее течение заболевание с развитием деформаций суставов, как правило, приводит к развитию выраженной функциональной недостаточности опорно-двигательного аппарата, что является одной из основных причин уменьшения трудоспособности, инвалидизации и значительного снижения качества жизни больных РА.
При этом анализ зарубежной литературы позволил нам сделать вывод о довольно широком использовании суставосберегающих операций, в разных модификациях, на переднем отделе стопы при РА.
Существует большое количество видов суставосберегающих операций в разной комбинации, которые позволяют вернуть утраченную функцию тому или иному суставу, а в ряде случаев – восстановить костную ткань и добиться стойких отдалённых результатов. К, сожалению, научных трудов по решению данных вопросов в отечественной литературе найти не удалось.
Всё это в совокупности и явилось поводом для избрания темы данного исследования, цель которого определить роль суставосберегающих операций на переднем отделе стопы в комплексном лечении больных РА с последующей послеоперационной разработкой.
Поиск и внедрение в практику дополнительных методов и методик, позволяющих сохранить нормальное функционирование суставов является весьма и актуальным аспектом разработки суставо – сберегающей ревмоортопедии стоп.
ЦЕЛЬ
Оптимизация комплексного восстановительного лечения поражений переднего отдела ревматоидной стопы с использованием высокотехнологических хирургических методов на фоне антиревматической медикаментозной терапии.
ЗАДАЧИ
Изучить характер и частоту деформаций переднего отдела стоп при РА, с учётом проводимой АМТ заболевания.
Определить наиболее оптимальные методы фиксации при артродезировании I ПФС у больных РА.
Оценить эффективность различных видов фиксаций при артродезировании ревматоидной стопы.
Оценить эффективность укорачивающих остеотомий плюсневых костей при РА.
Оценить вклад суставосберегающих ревмоортопедических операций на переднем отделе стопы в комплексное лечение больных РА.
Впервые в России на большой группе больных ревматоидным артритом изучены объективные результаты стандартной глобальной реконструктивной операции (СГРО) и модернизированного варианта (МГРО).
Разработаны показания и противопоказания к суставосберегающей операции косой скользящей подголовчатой остеотомии – Вейл - остеотомии у больных РА.
Впервые в России, произведена объективная оценка эффективности оперативного лечения поражений переднего отдела ревматоидной стопы с использованием международного опросника AOFAS.
1. Впервые в России разработана методика артродеза I ПФС в условиях остеопороза этого сочленения с помощью дифференцированных способов фиксации.
2. Определены 4 степени выраженности типичной деформации переднего отдела ревматоидной стопы: Hallux valgus, подвывихи (вывихи) II-V ПФС с латерализацией II-IV пальцев, варусная установка V пальца.
Положения выносимые на защиту.
Дифференцированное хирургическое лечение переднего отдела ревматоидной стопы с учётом степени деформации и использованием стандартной глобальной реконструктивной операции (СГРО) и модернизированного варианта (МГРО) способствует значительному уменьшению рецидивов деформации и быстрому восстановлению в послеоперационном периоде.
Применение сутавосберегающих методов оперативного лечения, на переднем отделе стопы у больных РА, позволило повысить качество жизни и сократить процентное количество рецидивов деформаций в отдалённом после операционном периоде.
Конкретное участие автора в получении научных результатов.
Автором проведен анализ литературных данных, посвященных исследуемой проблеме. В соответствии с целью работы определены задачи и выбраны методы для проведения исследования. Проведён ретроспективный анализ характера и частоты деформаций переднего отдела стоп у больных РА. Осуществлялся отбор пациентов согласно плану проспективного исследования и заполнена электронная база данных.
Автором были внедрены в клиническую практику ФГБУ НИИР им В.А. Насоновой РАМН стандартная глобальная реконструктивная операция (СГРО) и модернезированная глобальная реконструктивная операция (МГРО) при РА.
Полученные результаты статистически обработаны автором, сформулированы научные положения и выводы на основании обследования больных, включенных в исследование.
Научные положения, выводы и рекомендации, сформулированные в диссертации, обоснованы достаточным объемом исследуемого материала, проведением тщательного клинического и статистического анализа полученных результатов.
Внедрение результатов исследования в практику
Основные положения, выводы и рекомендации по ведению больных с деформациями переднего отдела стоп у больных с РА используются в практической работе ФГБУ НИИР им. В.А. Насоновой РАМН.
Публикации
По теме диссертации опубликовано 5 статей, в т.ч. 2 статьи в журналах рецензированных ВАК.
Апробация работы
Основные положения диссертации доложены на II Всероссийском съезде ревматологов России, Ярославль, 2011г.
Первичная экспертиза диссертации проведена на заседании ученого совета ФГБУ НИИР РАМН 15 ноября 2011г., протокол №
Объем и структура диссертации
Аннотация научной статьи по клинической медицине, автор научной работы — Хренников Я. Б., Павлов В. П.
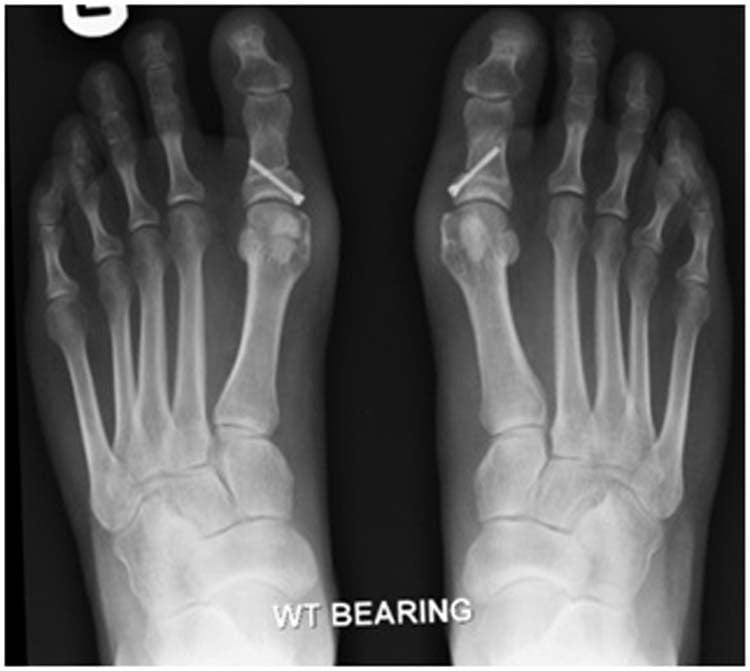
Цель определение роли и места суставосберегающих оперативных вмешательств на переднем отделе стопы у больных ревматоидным артритом (РА). Материал и методы. Проведено обследование и лечение 86 больных РА, большинство женщин молодого и среднего возраста (n=84), преимущественно с минимальной активностью заболевания, с поздними стадиями РА и умеренным ограничением функциональной способности. Произведено 130 операций артродеза I плюснефалангового сустава (ПлФС), 80 резекций головок II-V плюсневых костей, 58 Вейл-остеотомий . Результаты. Оценка артродеза I ПлФС, резекции головок II-V плюсневых костей производилась по шкале AOFAS (n=141). Данное сравнение показывает увеличение количества баллов в оперированной конечности в послеоперационном периоде, но такая динамика не позволяет говорить о полном восстановлении функции оперированных стоп. Оценка артродеза I ПлФС, Вейл-остеотомии II-V плюсневых костей также производилась по шкале AOFAS (n=141). При оценке данного вида оперативного вмешательства, по сравнению с предыдущим методом, мы отмечали увеличение количества баллов для II-V пальцев почти до нормы, что говорит о практически полном восстановлении функции оперированных стоп. Выводы: 1.. В группе, где применялась Вейл-остеотомия , отмечалось сохранение и частичное восстановление остеотомированных головок, что способствовало восстановлению перекатной функции стопы. 2. Новые методики позволили предотвратить рецидивы вальгусной и молоткообразной деформации пальцев и образование натоптышей в отдаленном послеоперационном периоде, улучшить качество жизни больных, а также сократить сроки реабилитации и пребывания в стационаре.
Похожие темы научных работ по клинической медицине , автор научной работы — Хренников Я. Б., Павлов В. П.
Objective: to define the role and place of joint-sparing surgical interventions into the anterior foot in patients with rheumatoid arthritis (RA). Subject and methods. Eighty-six patients, the majority (n = 84) of young and middle-aged women, mainly with minimal disease activity, late-stage RA, and moderate limitation of functional capacity were examined and treated. One hundred and thirty arthrodeses of the first metatarsophalangeal joint (MPJ), 80 resections of the heads of the second-to-fifth metatarsal bones, and 58 Weil osteotomies were performed. Results. The American Orthopaedic Foot and Ankle Society (AOFAS) scale was used to assess arthrodesis of the first MPJ and resection of the second-to-fifth metatarsal bones (n = 141). This comparison shows higher scores for the operated limb in the postoperative period, but these changes cannot suggest the complete function of the feet operated on. Arthrodesis of the first MPJ and Weil osteotomy of the second-to-the first metatarsal bones were assessed by the AOFAS scale (n = 141). While assessing this surgical technique versus the previous method, there was an increase in scores for the second-to-fifth toes to almost normal values, which is in favor of the practically complete function recovery in the feet operated on. Conclusion. The Weil-osteotomy group showed the preservation and partial salvage of osteotomized heads, which promoted the recovery of swinging function of the foot. The new procedures made it possible to prevent recurrent valgus and hammer toe deformities and callus formation in the late postoperative period, to improve quality of life, and to reduce the time of rehabilitation and the length of hospital stay.
Я.Б. Хренников, В.П. Павлов
Учреждение Российской академии медицинских наук Научно-исследовательский институт ревматологии РАМН, Москва
КОМПЛЕКСНОЕ ЛЕЧЕНИЕ ДЕФОРМАЦИЙ ПЕРЕДНЕГО ОТДЕЛА СТОП У БОЛЬНЫХ РЕВМАТОИДНЫМ АРТРИТОМ С ИСПОЛЬЗОВАНИЕМ РЕКОНСТРУКТИВНЫХ И СУСТАВОСБЕРЕГАЮЩИХ ОПЕРАЦИЙ
Контакты: Ярослав Борисович Хренников yaroslav79@yandex.ru
Цель — определение роли и места суставосберегающих оперативных вмешательств на переднем отделе стопы у больных ревматоидным артритом (РА).
Материал и методы. Проведено обследование и лечение 86 больных РА, большинство женщин молодого и среднего возраста (n=84), преимущественно с минимальной активностью заболевания, с поздними стадиями РА и умеренным ограничением функциональной способности. Произведено 130операций артродеза Iплюснефалангового сустава (ПлФС), 80резекций головок II—V плюсневых костей, 58Вейл-остеотомий.
Результаты. Оценка артродеза IПлФС, резекции головок II—Vплюсневых костей производилась по шкале AOFAS (n=141). Данное сравнение показывает увеличение количества баллов в оперированной конечности в послеоперационном периоде, но такая динамика не позволяет говорить о полном восстановлении функции оперированных стоп.
Оценка артродеза I ПлФС, Вейл-остеотомии II—V плюсневых костей также производилась по шкале AOFAS (n=141).
При оценке данного вида оперативного вмешательства, по сравнению с предыдущим методом, мы отмечали увеличение количества баллов для II—Vпальцев почти до нормы, что говорит о практически полном восстановлении функции оперированных стоп. Выводы:
1. В группе, где применялась Вейл-остеотомия, отмечалось сохранение и частичное восстановление остеотомированных головок, что способствовало восстановлению перекатной функции стопы.
2. Новые методики позволили предотвратить рецидивы вальгусной и молоткообразной деформации пальцев и образование на-топтышей в отдаленном послеоперационном периоде, улучшить качество жизни больных, а также сократить сроки реабилитации и пребывания в стационаре.
Ключевые слова: ревматоидный артрит, артродез Iплюснефалангового сустава, резекция головки плюсневой кости, Вейл-ос-теотомия
COMBINATION TREATMENT FOR ANTERIOR FOOT DEFORMITIES VIA RECONSTRUCTIVE AND JOINT-SPARING SURGERY IN PATIENTS WITH RHEUMATOID ARTHRITIS Ya.B. Khrennikov, V.P. Pavlov
Research Institute of Rheumatology, Russian Academy of Medical Sciences, Moscow
Contact: Yaroslav Borisovich Khrennikov yaroslav79@yandex.ru
Objective: to define the role and place of joint-sparing surgical interventions into the anterior foot in patients with rheumatoid arthritis (RA).
Subject and methods. Eighty-six patients, the majority (n = 84) of young and middle-aged women, mainly with minimal disease activity, late-stage RA, and moderate limitation of functional capacity were examined and treated. One hundred and thirty arthrodeses of the first metatarsophalangeal joint (MPJ), 80 resections of the heads of the second-to-fifth metatarsal bones, and 58 Weil osteotomies were performed.
Results. The American Orthopaedic Foot and Ankle Society (AOFAS) scale was used to assess arthrodesis of the first MPJ and resection of the second-to-fifth metatarsal bones (n = 141).
This comparison shows higher scores for the operated limb in the postoperative period, but these changes cannot suggest the complete function of the feet operated on.
Arthrodesis of the first MPJ and Weil osteotomy of the second-to-the first metatarsal bones were assessed by the AOFAS scale (n = 141). While assessing this surgical technique versus the previous method, there was an increase in scores for the second-to-fifth toes to almost normal values, which is in favor of the practically complete function recovery in the feet operated on.
Conclusion. The Weil-osteotomy group showed the preservation and partial salvage of osteotomized heads, which promoted the recovery of swinging function of the foot. The new procedures made it possible to prevent recurrent valgus and hammer toe deformities and callus formation in the late postoperative period, to improve quality of life, and to reduce the time of rehabilitation and the length of hospital stay.
Key words: rheumatoid arthritis, arthrodeses of the first metatarsophalangeal joint, metatarsal head resection, Weil osteotomy
Ревматоидный артрит (РА) — хроническое системное заболевание соединительной ткани с прогрессирующим поражением преимущественно периферических (синовиальных) суставов по типу симметричного прогрессирующего эрозивно-деструктивного полиартрита [1]. В дебюте РА отмечается преимущественное поражение синовиаль-
ной оболочки суставов. При патоморфологическом исследовании обнаруживаются пролиферация кроющих синовиальных клеток, гипертрофия ворсин, инфильтрация лимфоцитами, макрофагами или плазматическими клетками с отложением фибрина и образованием очагов клеточного некроза [2, 3].
Особая роль в развитии деструктивных процессов в хряще и субхондральной кости принадлежит формированию в ходе ревматоидного процесса грануляционной ткани — паннуса [4]. При хроническом воспалении основную роль играют провоспалительные цитокины — интерлейкины (ИЛ) 1 и 6, фактор некроза опухоли (ФНО) [5]. Продукты деструкции хряща, образующиеся под влиянием протеолитических ферментов, и в первую очередь коллагеназы, обладают антигенными свойствами, что способствует персистенции аутоиммунного воспаления на фоне имеющегося при РА нарушения иммунного ответа [2].
Воспалительные изменения наблюдаются также в капсуле сустава. В исходе воспаления эти ткани уплотняются, склерозируются, что приводит к деформации сустава, образованию подвывихов и контрактур [2, 6, 7].
Поражение суставов стоп, по данным разных авторов [4, 8, 9], встречается у 60—80% всех больных РА. Выраженность поражений, а также связанная с этим потеря функциональной способности может быть различной [4, 6, 9, 10]. Наиболее частыми видами деформаций стоп у больных с РА являются вальгусная деформация I пальца, молоткообразные пальцы, подвывихи и вывихи плюснефаланговых суставов (ПлФС) с формированием болезненных натоптышей на подошвенной стороне, чаще в области проекции головок II—V плюсневых костей.
В патогенезе молоткообразной деформации II—V пальцев важную роль играет длительный спазм внутренних мышц стопы как ответная реакция на хронический артрит суставов переднего отдела стопы и пальцев. Этот спазм влечет за собой дисбаланс капсульно-связочного аппарата ПлФС и образование стойкой молоткообразной деформации [4, 7, 9].
Наряду с косметическим дефектом, болями при ходьбе и в покое, изменяется перекатная функция стопы, что неизбежно приводит к нарушению всех нормальных биомеханических соотношений в опорно-двигательном аппарате скелета, включая голеностопный, коленный, тазобедренный суставы, а также позвоночник [4, 6—8].
К сожалению, предупредить развитие суставных деформаций стоп с помощью антиревматической терапии, включая использование генно-инженерных биологических препаратов, пока не удается.
Наиболее эффективной операцией на переднем отделе стоп у больных РА, по мнению многих авторов, являются артродезирование I ПлФС и резекция головок плюсневых костей. Данная методика позволяет устранить деформацию переднего отдела стоп, которые после операций становятся опорными, и у больных нормализуется ритм ходьбы. Артродез I ПлФС является операцией выбора при РА [9]. По данным зарубежных авторов [11—14], у больных РА с выраженными деформациями переднего отдела стоп (Hallux valgus 40° и более) артродез I ПлФС у женщин необходимо осуществлять под углом 20° тыльной флексии и вальгусном отклонении10°, а у мужчин — 10° тыльной флексии и вальгусном отклонении 8° [4, 8, 9, 15, 16].
По мнению многих зарубежных авторов, артропла-стические операции нецелесообразны из-за частых рецидивов вальгусной деформации [17]. Сохраняющаяся воспалительная активность в капсульно-связочном аппарате
I ПлФС приводит к рецидиву вальгусной деформации в раннем послеоперационном периоде [13].
В большинстве случаев использование данной методики приводит к восстановлению функциональной активности, но наличие у больных хронического воспалительного процесса и дальнейшее прогрессирование заболевания нередко приводят к необходимости повторных оперативных вмешательств [4, 7—9, 15].
У больных РА в ряде случаев может применяться Вейл-остеотомия, позволяющая сохранить опороспособ-ность переднего отдела стопы и предотвратить образование краевых остеофитов [11, 12, 18].
Вейл-остеотомия — косая, подголовчатая остеотомия 11—У плюсневых костей со смещением остеотомированной головки в проксимальном направлении с последующей фиксацией костных опилов канулированным или кортикальным винтом.
Данный вид остеотомии возможен при сохранных по данным рентгеновского исследования головках и при отсутствии клинических признаков воспаления [12, 18]. При разрушенных более чем на 2/3 от первоначального размера головках производится их резекция [11]. Также резецируются головки при наличии клинических признаков воспаления — подошвенных бурситов, отечности, выраженных болей при пальпации головок с тыльной стороны.
Под нашим наблюдением находились 86 больных РА, которым произведены реконструктивные операции на переднем отделе стоп. Распределение больных по полу, возрасту, основным клинико-рентгенологическим показателям приведено в табл. 1.
Анализ данных табл. 1 показывает, что контингент больных РА в основном состоит из женщин молодого и среднего возраста, преимущественно с минимальной активностью заболевания, с поздними стадиями РА и умеренными ограничениями функциональной способности.
Распределение больных РА по полу, возрасту,
Расписание:
Доктор Процко В.Г. - понедельник с 15.00-16.30 по предварительной записи
Доктор Тамоев С.К. - среда, пятница с 16.00 до 19.00 по предварительной записи
Доктор Чернышев А.А. понедельник, вторник, четверг с 14.00-15.00 по предварительной записи
Возможно иное время консультации по договоренности
Расположение: ул. Коломенский проезд, д. 4, 1 этаж главного корпуса, кабинет 65
Профильные заболевания:
- продольно-поперечное плоскостопие
- Hallux valgus (вальгусная деформация первого пальца стопы)
- артроз первого плюснефалангового сустава
- Hallux valgus interphalangeus (вальгусная деформация фаланги первого пальца)
- центральная метатарзалгия
- молоткообразная и когтеобразная деформация пальцев стопы
- брахиметатарзия (укорочение плюсневой кости)
- quintus varus (варусная деформация пятого пальца стопы)
- болезнь Фрайберга (остеохондропатия головки плюсневой кости)
- артроз мелких суставов переднего отдела стопы
- болезнь Келлера (остеохондропатия ладьевидной кости стопы)
- артроз сустава Лисфранка
- артроз в суставе Шопара (артроз подтаранного, таранно-ладьевидного суставов)
- вальгусная и варусная деформация стопы
- синдром тарзального синуса
- нестабильность голеностопного сустава
- плантарный фасциит (пяточная шпора)
- болезнь Хаглунда (экзостоз пяточной кости)
- ахилобурсит
- артроз голеностопного сустава
- варусные и вальгусные деформации голени (нижняя треть)
- эквинусная деформация стопы (“конская стопа”)
- болезнь Леддерхозе
- последствия заболеваний, приведших к деформации стопы или голеностопного сустава
Специалисты центра берутся за самые сложные ситуации, их труд недавно был высоко оценен мэром Москвы С.С. Собяниным.
Выполняемые операции:
- суставосберегающие коррегирующие операции при деформациях переднего и заднего отделов стопы эндопротезирование мелких и крупных суставов стопы
- восстановление сводов стопы
- удлинение коротких плюсневых костей
- артроскопия стопы и голеностопного сустава (диагностическая и лечебная)
- восстановление связочного аппарата стопы
- миниинвазивная хирургия переднего отдела стопы
Диагностические возможности: все диагностические возможности больницы (рентгенография, КТ, МРТ, ультразвуковые методы исследования, клинико-диагностическая лаборатория)
Научная деятельность: на базе Центра хирургии стопы работают научные сотрудники, в том числе 3 кандидата медицинских наук. Выполняются учебные командировки на российские и зарубежные (Япония, Сингапур, Корея, США, Германия) конгрессы профильного направления. Непрерывно проводятся научные работы по разработке и внедрению новых методов лечения (24 патента на новые методы лечения и изобретения). Все хирурги центра являются Членами российского общества хирургов стопы и голеностопного сустава и занимаются проведением обучающих курсов по данному направлению.
Госпитализация: по каналу ОМС / на основе платных медицинских услуг.
Плановая госпитализация осуществляется после предварительной консультации. Консультации при обращении проводятся бесплатно при наличии направления из поликлиники или травмпункта. При отсутствии направления консультации проводятся на коммерческой основе. Все консультации для удобства пациентов проводятся по предварительной записи. Госпитализация в отделение проводится после согласования даты оперативного вмешательства.
Перечень документов для плановой госпитализации:
- Анализы: общий анализ крови, биохимический анализ крови (билирубин прямой и не прямой, мочевина, креатинин, АЛТ, АСТ, глюкоза, холестерин, общий белок), коагулограмма (МНО, АЧТВ, протромбин, фибриноген) -срок годности 2 недели; анализ крови на ВИЧ, гепатит В, С, RW (сифилис) - срок годности 3 месяца; общий анализ мочи - срок годности 2 недели. Группа крови и резус фактор сдаются только в больнице (для ПМУ платно).
- Исследования: ЭКГ (действительно в течении 3 недель), УЗДГ сосудов нижних конечностей, рентгенограммы стоп в прямой проекции, отметка о флюорографии или рентгенограмма грудной клетки с описанием (действительна в течение 12 месяцев)
- Консультации специалистов: заключение терапевта и кардиолога - срок годности 4 недели (если имеется хроническое заболевание, то заключение специалиста по данной патологии), справка от терапевта по кори (титр IgG после 25 лет /справка о прививке до 25 лет), направление (с номером) из поликлиники на госпитализацию от хирурга по месту жительства.
Не допускаются пациенты с накрашенными ногтями на руках и ногах. При поступлении в больницу необходимо иметь с собой одноразовый станок для бритья операционного поля и х/б нижнее белье на операцию.
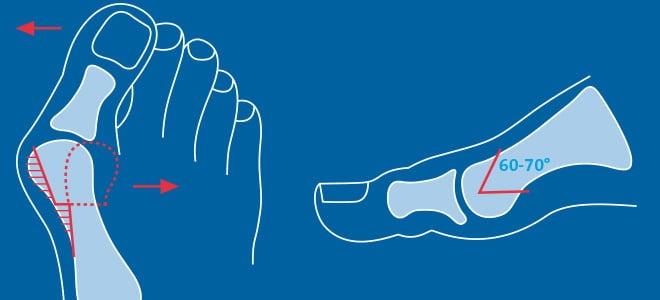
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
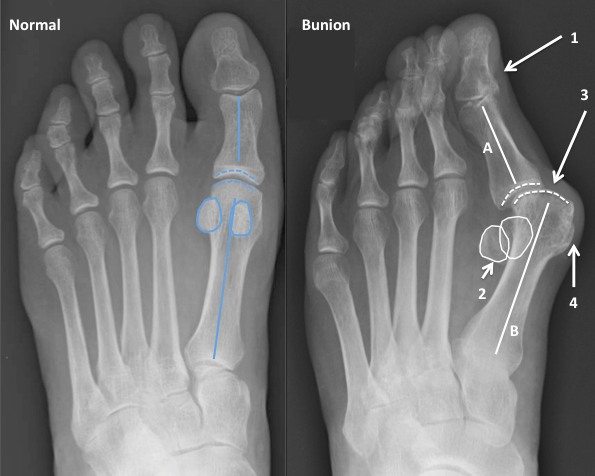
Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
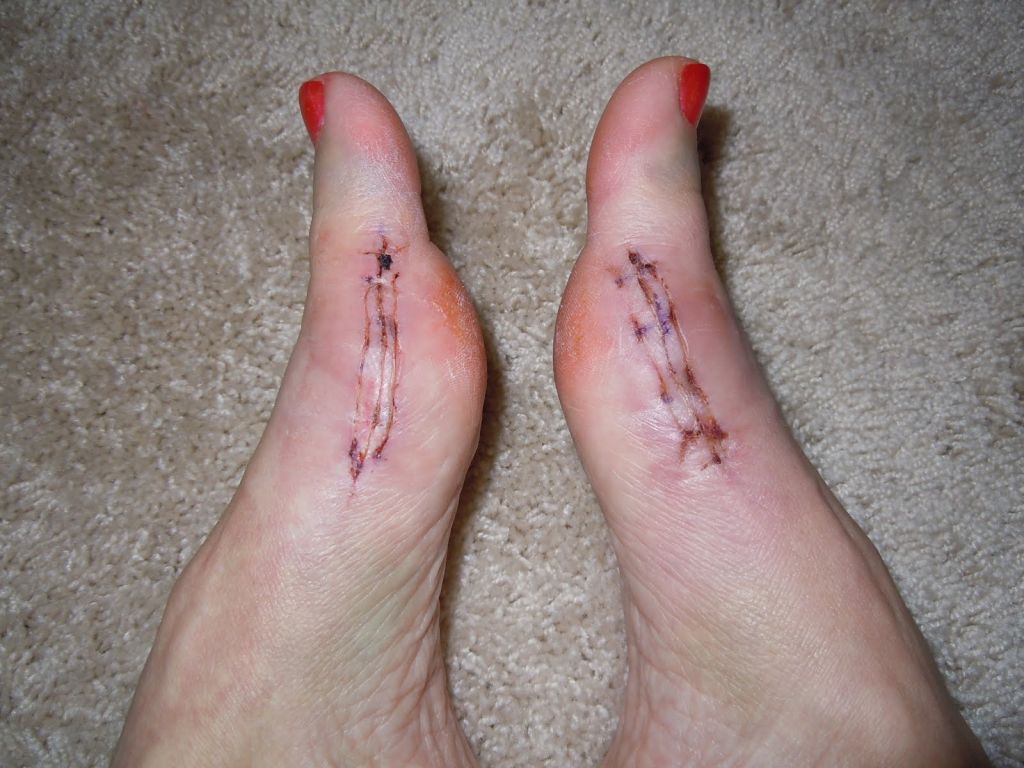
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
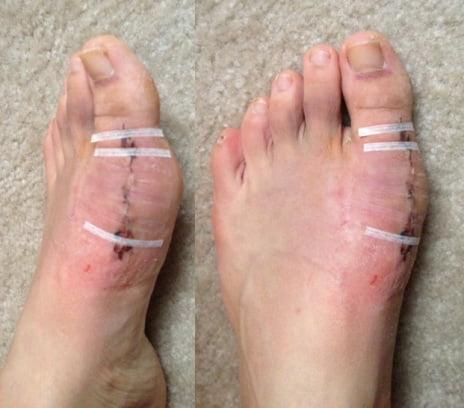
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
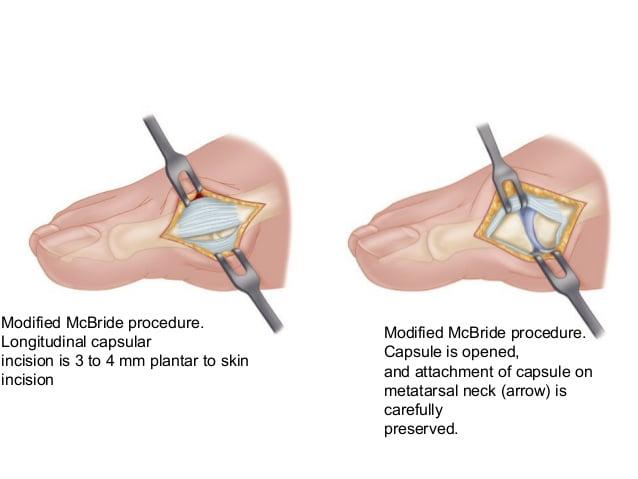
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
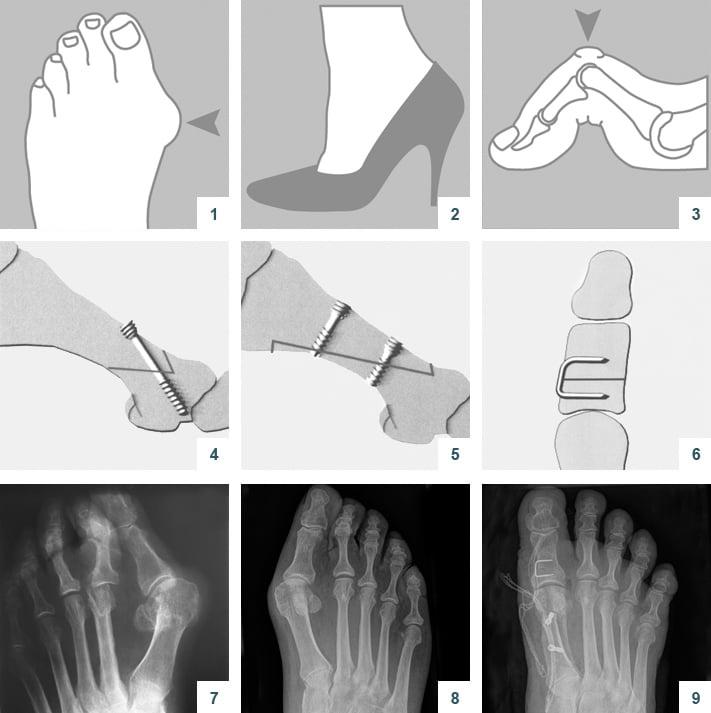
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
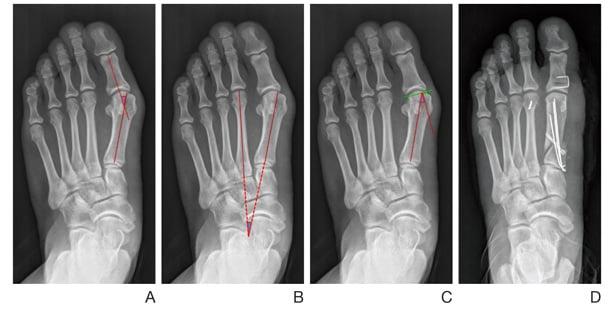
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.

К ним относятся:
- Закрытая редрессация. Суть методики заключается в насильственном исправлении дефекта нехирургическим путем. К сожалению, редрессация дает незначительный эффект, а после нее нередко возникают рецидивы.
- Тенотомия или транспозиция сухожилий. Операции выполняют на связках стопы. Их умелое пересечение или перемещение позволяет исправить молотообразную деформацию пальцев.
- Резекция костей. Во время хирургического вмешательства врачи иссекают основание средней или головку основной фаланги. Это позволяет избавиться от избыточной костной массы и устранить деформацию.
- Остеотомии Вейля или Уилсона. Напоминают операции Scarf и Chevron, однако выполняются на II-V плюсневых костях. Хирурги рассекают их, после чего фиксируют костные фрагменты титановыми винтами.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
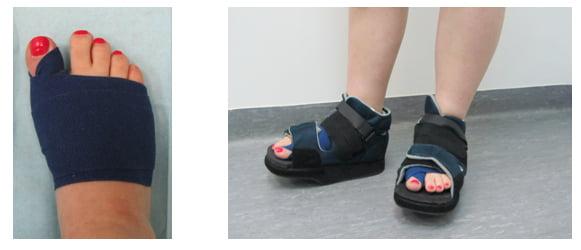
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Читайте также:


