Операция на коленном суставе плеча

Артроскопия плеча – малоинвазивное хирургическое вмешательство, при котором через несколько проколов внутрь сустава и подакромиальное пространство вводится оптика, освещение, хирургический инструментарий. Все манипуляции проводятся под контролем видеокамеры. Врач отслеживает изображение на экране и использует инструменты с помощью манипуляторов.

Показания
Плечо – аниболее подвижный сустав. В этом состоит одна из причин того, что он подвержен травматизации и различным заболеваниям. Многие из них лечатся путем артроскопии.
Основные показания к выполнению артроскопической операции плеча:
- последствия травм;
- повреждения суставной поверхности;
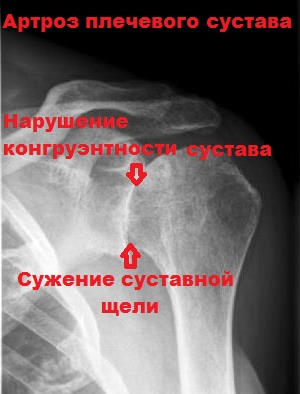
- остеоартроз;
- тендинит длинной головки бицепса;
- отрыв суставной губы лопатки;
- появление внутрисуставных тел;
- разрывы связок или сухожилий;
- привычный вывих;
- повреждение ротаторной манжеты.
Артроскопию делают при появлении болей в плече или ограничении его подвижности неясного происхождения. В таком случае операция является диагностической. В случае выявления источника проблемы она сразу же может стать лечебной.
Преимущества
Иногда операция на сустав плеча выполняется с открытым операционным доступом. Но артроскопия обладает несколькими весомыми преимуществами. Она может заменить открытое хирургическое вмешательство (артротомию) в подавляющем большинстве клинических ситуаций. При этом такая операция:
- несет меньше рисков для здоровья человека;
- меньше кровопотеря;
- реже возникают осложнения;
- улучшает переносимость послеоперационного периода;
- сокращает реабилитацию;
- обеспечивает лучший эстетический эффект.
В ходе операции обеспечивается хорошая визуализация внутрисуставных тканей, которые врач может рассмотреть под увеличением. Не рассекается дельтовидная мышца и сухожилия, что обеспечивает хороший функциональный эффект.

Привычный вывих
Наиболее частым показанием к выполнению артроскопии плеча остается нарушение стабильности сустава. Плечо имеет высокую амплитуду движений. Это обусловлено тем, что суставная поверхность лопатки плоская, а не вогнутая. Движения ограничиваются только губой, имеющей хрящевую структуру. Несомненно, свобода движений является преимуществом, однако она несет в себе и определенные недостатки. Плечо достаточно легко вывихнуть. А при отсутствии адекватного лечения вывихи повторяются, прогрессируют дегенеративные изменения сустава.
Показанием для артроскопии является не только привычный вывих, но также первый его эпизод, если возраст пациента меньше 30 лет. Это связано с тем, что у лиц молодого возраста рецидивы случаются гораздо чаще. Если у пожилых пациентов риск рецидива вывиха составляет лишь 2-3%, то у пациентов до 30 лет он достигает 38%.
При повреждении плеча часто травмируется хрящевая губа. В итоге теряется стабильность сустава. Её потеря также связана с дефектом костного компонента суставной впадины лопатки (гленоида).
Ход операции
В процессе операции могут использоваться разные виды обезболивания. Обычно артроскопия плеча выполняется под общим наркозом. Может применяться и комбинированная анестезия. В этом случае врачи делают внутривенный поверхностный наркоз. Дополнительно проводится проводниковая анестезия (обкалывание плечевого сплетения препаратами, блокирующими проведение нервных импульсов).
Практически всегда такая операция проходит успешно. Рецидивы наблюдаются лишь в 4% случаев. В основном – у спортсменов, которые продолжают заниматься контактными видами спорта и рискуют травмироваться. При адекватных физических нагрузках рецидива не происходит.
Ещё одной проблемой лечения остается дефицит гленоида. Для её решения может использоваться трансплантация подвздошной кости. Но методика имеет ряд недостатков. Требуется проведения двух операций: одна для лечения привычного вывиха плеча, другая – для взятия донорского материала. Это дополнительная операционная травма и эстетический дефект. У части пациентов формируется хронический болевой синдром.
Применяется также способ замещения костных дефектов пористым никелидом титана. Показанием является размер дефекта гленоида от 25%. Трансплантат изготавливается ещё до операции. Для этого используется трехмерная реконструкция.
При дефекте головки плечевой кости (повреждение Хилл-Сакса) проводится его замещение фрагментами заднего отдела капсулы, сухожилием подостной мышцы. Риск рецидива вывиха плеча в течение 2 лет составляет около 15%.

Повреждение манжеты
Ротаторная манжета образована четырьмя мышцами и их сухожилиями. Они необходимы для стабилизации сустава или вращения кости. При повреждении манжеты часто используются артроскопические операции.
Они также назначаются в случае хронической боли в плече. Болевые ощущения могут устраняться консервативными методами или с помощью блокад. Но эти процедуры дают лишь временные результаты. Исправить ситуацию может только хирургия.
Механические причины боли:
- разрыв сухожилий;
- формирование нестабильного края манжеты;
- конфликт её элементов с другими внутрисуставными структурами;
- подакромиальный стеноз;
- оссификация ключицы.
Встречаются также биологические причины боли. К ним относятся гипертрофия подакромиальной сумки, воспалительное поражение сухожилий, появление в них кальцификатов.
В ходе артроскопической операции проводится удаление тех частей, которые являются источником асептического воспаления или провоцируют механическое трение элементов вращательной манжеты с другими структурами плеча. В зависимости от ситуации может применяться частичное удаление субакромиальной сумки, изменение точек фиксации сухожилий, фиксация поврежденных краев вращательной манжеты.
Процесс повреждения этой структуры всегда индивидуален. Считается, что нет двух одинаковых случаев. Поэтому артроскопическая операция на плече – процесс творческий. Стандартных операций, подходящих для всех пациентов с повреждением ротаторной манжеты, не существует.
Эффективному лечению способствуют:
- адекватная предоперационная диагностика (предпочтение отдают МРТ);
- дифференциальная диагностика с другими причинами боли;
- установление причины и механизма формирования боли.
Перед артроскопией оценивается длина и ширина разрывов, степень жировой дистрофии мышц, протяженность и локализация травмы. При наличии признаков значительного жирового перерождения мышечной части манжеты в сочетании с некрозом головки плечевой кости артроскопическая операция не поможет. В таком случае рекомендовано эндопротезирование плечевого сустава.

Послеоперационное восстановление
Пациенты после артроскопии плеча пребывают в стационаре обычно 1 или 2 дня, реже – до 3-4 суток.
Значительных болевых ощущений после операции нет. Большинство опрошенных пациентов оценивают уровень боли на 2-3 балла из 10. В этом случае даже нет необходимости в применении обезболивающих препаратов.
Швы снимают в среднем через 2 недели. В течение этого времени следует избегать попадания на них воды. Принять душ можно, только прикрывая швы водонепроницаемым пластырем. После удаления швов следует защищать рубцы от воды в течение 24 часов.
В первый месяц больному приходится носить повязку (ортез). Она необходима для того, чтобы зафиксировать руку в удобном для восстановления плечевого сустава положении. Таким способом предотвращается избыточное напряжение мышц и сохранность связочного аппарата плеча. Создаются лучшие условия для регенерации тканей. Бандаж нужно носить постоянно. Её нельзя даже снимать ночью. Во сне человек себя не контролирует и может повредить сустав, ухудшив результаты артроскопического хирургического вмешательства.
Уже со второго дня после артроскопии человек начинает разрабатывать прооперированный плечевой сустав. Упражнения выполняются ежедневно, в несколько подходов.
Динамика восстановления:
- 2 дня – разрешается заниматься работой, без нагрузки на плечо;
- 3 дня – можно садиться за руль (при автоматической коробке передач);
- 14 дней – разрешается спать на прооперированном плече, ходить в баню;
- 4 недели – уходят даже минимальные боли при нагрузке;
- 1 месяц – разрешатся посещать спортзал и бассейн, носить сумки в прооперированной руке весом от 1 кг (он постепенно увеличивается);
- 3 месяца – будет восстановлен объем движений в плече на 90%.
Сроки полного восстановления индивидуальны. Они зависят от причины, по которой выполнялась артроскопия плеча, а также от особенностей организма пациента (возраста, состояния здоровья, наличия сопутствующей патологии). Большинство людей спустя 3 месяца после артроскопической операции могут полноценно нагружать сустав в бытовых условиях. Спустя 4-5 месяцев можно приступить к спортивным тренировкам, а через полгода допускается максимальная нагрузка на плечо – такая же, какая была до момента травмы или развития заболевания.
Артроскопия представляет собой малоинвазивную методику, прекрасно заменившую традиционную открытую операцию на плечевом суставе (ПС). Она позволяет проводить одновременно диагностику заболевания и устранять имеющиеся проблемы при минимальном ущербе. При процедуре не требуется разрезов, всего несколько небольших проколов, что дает возможность избегать повреждения соединительной ткани.
Обычно используется два/три прокола. В один вводится артроскоп, оснащенный источников света и микроскопической видеокамерой, которая передает изображение на монитор. Это позволяет подробно разглядеть все структуры. Одна или два других пункции используются для введения микрохирургических инструментов, необходимых для проведения операции.
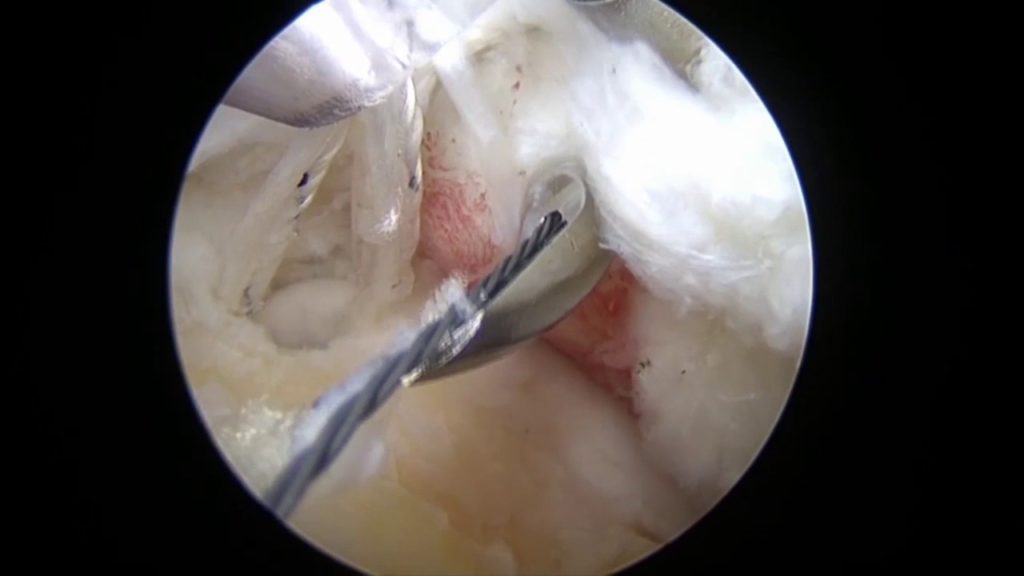
Вид изнутри на сустав.
Такая методика обеспечивает высокую точность оперирования, минимальность вмешательства, отсутствия послеоперационных осложнений и быстрый период реабилитации. Особой актуальностью процедура пользуется среди спортсменов, которым необходимо быстро восстановиться и продолжить тренировки.
Особенности операции
Путь пациента перед операцией начинается с консультации анестезиолога, который предложит возможные варианты анестезии. Чаще всего производится регионарная анестезия руки или только области плеча. Вещество (наркоз) вводится в основание шеи или по ходу чувствительных нервов, относящихся к плечу. В некоторых случаях врачи применяют комбинированную анестезию с седативными препаратами или легкими анестетиками общего действия, так как пациент может испытывать неприятные ощущения во время операции. Также необходимо будет сдать анализы крови, ЭКГ и флюорографию.
Важно сообщить лечащему врачу о лекарственных препаратах и/или пищевых добавках, которые принимаются. Вероятно, некоторые из них придется прекратить принимать на время до и после операции.
Вмешательство проводится в двух позициях: полулежащее положение и положение, лежа на боку. Каждое положение позволяет проводить разные операции, поэтому хирург выбирает более подходящий доступ для каждого пациента.
Во время хирургического процесса сначала вводится жидкость, увеличивающая размер сустава. Это позволяет получить более качественное и четкое изображение. Затем делаются проколы (от 1 до 3), в один из которых вводится артроскоп. После постановки диагноза в другие доступы вводятся микроинструменты для проведения операции. В конце операции хирург накладывает швы или пластырные полоски для бесшовного сведения краев ран, закрепляя их мягкой повязкой.
Операция обычно не занимает больше часа.
Видео операции
Показания к артроскопии
Использовать данное вмешательство предлагается хирургами в следующих ситуациях:
Когда операция не поможет
Любая процедура имеет свои ситуации, когда она бессильна. Не рекомендуется прибегать к этому методу лечения и диагностики при:
- фиброзном или костном анкилозе;
- наличии инфицированной раны;
- гнойно-воспалительных процессов в околосуставных тканях;
- печеночной, почечной, сердечно-сосудистой недостаточности;
- деформирующий остеоартроз III-IV стадии.
В некоторых случаях, на усмотрение специалиста, операция может быть проведена:
- обширные повреждения (порванные связки и суставные капсулы, нарушение герметичности сустава);
- обильное кровоизлияние в суставную полость.
В случаях анкилоза и артроза плечевого сустава рекомендовано проводить эндопротезирование (замену пораженных суставных поверхностей на протез).
Какой наркоз
Существует несколько видов и тактик анестезии исходя из особенностей повреждения плечевого сустава.
- Проводниковая анестезия при помощи межлестничной блокаде. Вводимый анестетик достигает каудальной порции шейного сплетения (С3, С4), верхних и средних отделов плечевого сплетения (С5, С6, С7), нижнего ствола препарат достигает позже и в значительно меньших концентрациях, поэтому блокада срединного и локтевого нервов чаще всего не наступает. Данный вид анестезии используется при остеосинтезе ключицы, устранения привычного вывиха плеча (ПВП), вправлении вывиха плеча, при операциях на верхней трети плеча.
- Проводниковая анестезия через надключичный доступ. Местный анестетик хорошо взаимодействует со всеми стволами плечевого сплетения, однако в 80% случаев не достигает локтевого нерва. Показана такая анестезия при операциях на верхней конечности, локтевом суставе. Применяется при остеосинтезе плечевой кости.
- Эндотрахеальный (ингаляционный) наркоз. Такая анестезия погружает пациента в состояние глубокого медикаментозного сна, близкого к физиологическом.
- Комбинированная анестезия. Самый частый выбор врачей-хирургов. Применяется эндотрахеальный наркоз вместе с проводниковым. Это позволяет потенцировать эффективность методов и увеличить обезболивающий эффект после операционного вмешательства.
Боли и осложнения артроскопии плечевого сустава
Если хирург соблюдал все нормы безопасности, а в период реабилитации выполнялись рекомендации – осложнений обычно не наблюдается. Однако всегда существуют риски. К ним относятся:
- повреждение нервов или сосудистого сплетения, сгустки в области операционного доступа;
- кожные заболевания (экзема, гнойники, псориаз);
- воспалительный процесс в самом суставе;
- могут повреждаться хрящевые ткани, в результате чего может произойти полное
- срастание костных тканей (вплоть до развития клинической картины артроза IV стадии);
- боли разного характера в самом суставе и тканях вокруг него;
тромботические осложнения.
Чаще остальных из осложнений встречается послеоперационное инфекционное осложнение. Возбудителями являются Propionibacterium acnae и Staphylococcus aureus. Такая инфекция дает более острое начало, быстрое развитие яркое картины инфекционного поражения: отечность и припухлость сустава, местная гиперемия (которая без должного лечения может перейти в генерализованную форму), болезненность и ограничение подвижности сустава.
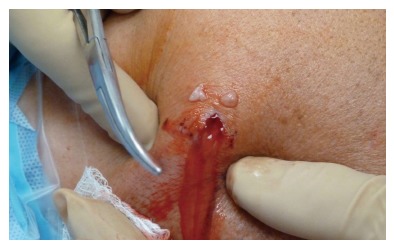
Болевой синдром практически всегда сопровождает прооперированного в первые дни после операции. В этом периоде важно максимально зафиксировать прооперированную конечность и пользоваться любыми доступными препаратами для снятия болевых ощущений – НПВП, глюкокортикоиды и их внутрисуставные инъекции, внутрисуставные инъекции гиалуроната натрия (в зависимости от выраженности болей). Продолжительность этого периода у каждого пациента разная, однако, чаще всего состояние улучшается к концу первой недели после артроскопии.
Общие принципы реабилитации
Реабилитация после артроскопии – дело терпеливых и целеустремленных пациентов. Ощущение полного восстановления придет через полгода (
4-6 месяцев). Наибольшую опасность в период восстановления может сыграть прогрессирующая атрофия мышечного каркаса и застойные явления. Для предотвращения развития таких состояний необходимо заниматься лечебной гимнастикой, цель которой — укрепление плечевого сустава и его мышечных слоев.
Самые первые движения плечевым суставом должны проходить под присмотром лечащего врача. Основная цель – донести до пациента правила и технику выполнения упражнений лечебной физкультуры. На 2 день упражнения выполняются в трех положениях: лежа на здоровом боку, лежа на спине и стоя. С 3-4 дня занятия продолжаются в зале ЛФК.
С конца первой недели необходимо начинать задействовать и активизировать травмированную конечность. Упражнения нацелены на улучшение локального кровоснабжения и предупреждение гипотрофии мышц плеча.
Первыми движениями пациента становятся последовательные активные и пассивные движения здоровым плечом. Такая методика сформирует двигательный стереотип, который поможет прооперированной стороне выполнять упражнения правильно. Важно прислушиваться к собственным ощущениям. Если во время занятий и после них появляются/усиливаются болевые ощущения – необходимо проконсультироваться с лечащим врачом. По итогам беседы может быть изменен комплекс упражнений на другой.
Для достижения максимального укрепляющего эффекта необходимо соблюдать определенные правила.
Всем хочется восстановиться скорее, чтобы вернуться в повседневную жизнь. Но следует набраться терпения – дать плечу и мышцам набрать свои необходимые кондиции.
Активные физические нагрузки допускаются через 3-6 недель после проведения операции. К этому моменту пациент уже может работать с отягощениями, резиновыми амортизаторами и блоковыми тренажерами. ЛФК условно разделено на три направления:
- простые действия для поддержания мышечного тонуса;
- силовые активные нагрузк, затрагивающие всю плечевую зону;
- нагрузки с применением дополнительных приспособлений (эспандеров).
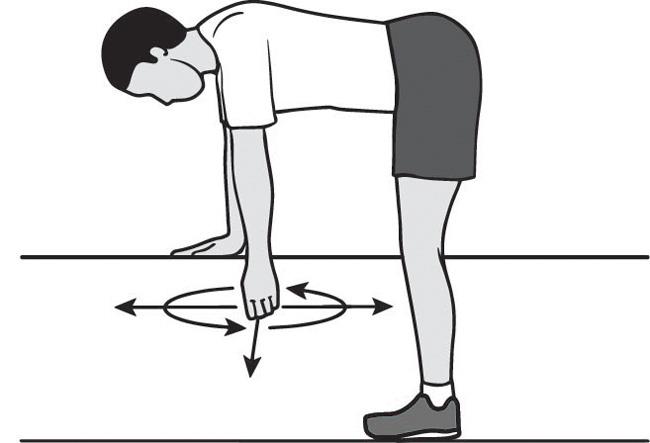
Пациент опирается здоровой рукой о стол, в то время как больная свободно свисает вниз. Упражнение заключается в покачивании туловищем, а рука при этом полностью расслаблена. Со временем движение туловищем прекращаются, а свисающая рука продолжает раскачиваться по типу маятника. Движения выполняют в разных направлениях: влево-вправо, вперед-назад, по кругу.
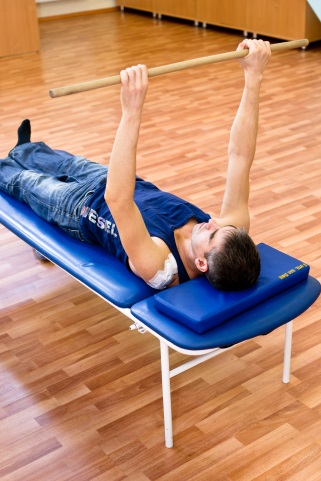
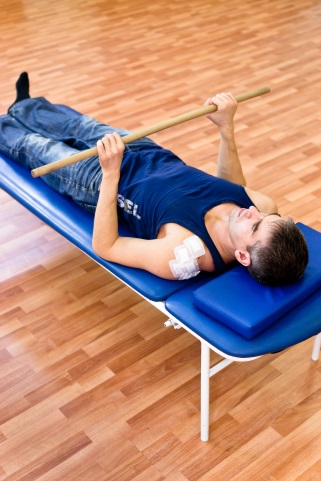
Далее проводится пассивная наружная ротация плеча с помощью здоровой руки. В качестве вспомогательного инструмента используется гимнастическая палка, с помощью которой пассивно вовлекается пораженная рука в наружную ротацию.
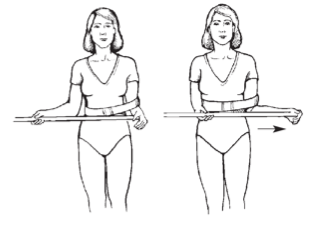
Затем выполняют упражнения для раннего пассивного растяжения плеча в замкнутом контуре сидя за столом.
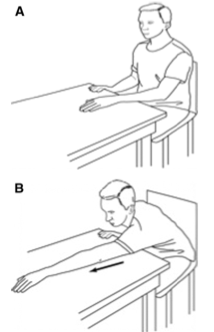
Задачи на этот период: увеличить амплитуду движений в плечевом суставе и начать постепенно тренировать мышечную силу верхней конечности (для возможности поднятия руки до горизонтального уровня). Добавляются пассивно-активные движения с использованием упражнений с укороченным рычагом.
Упражнения выполняются с помощью здоровой руки:


В облегченных положениях:


В закрытой кинематической цепи (гимнастическая палка):
Для увеличения амплитуды в плечевом суставе применяют упражнения с отведением верхней конечности по скользящей поверхности:


С помощью фитбола:


При помощи укладов (лечение положением):

Когда плечо будет достаточно укреплено, можно подключать изометрические и активные упражнения:
На заключительном этапе (8-12 недель) рекомендуется заниматься в зале при помощи амортизаторов и блоковых тренажеров. Наибольшим спросом пользуется механотерапия (Kinetec).
Спорт после артроскопии плеча
Травмы особенно часто преследуют спортсменов, особенно олимпийских видов спорта. Встает вопрос: а когда и реально ли вернуться на прежний уровень своих кондиций после артроскопии плечевого сустава? Реально, при грамотном и обязательном выполнении рекомендаций лечащего врача и необходимого периода восстановления.
Средние сроки (при соблюдении непрерывной реабилитации, удовлетворительного состояния сустава до травмы) восстановления составляют 6 месяцев. После проведения декомпрессии субакромиального пространства: 2-3 месяца. После реконструктирующей операции на суставной губе (в том числе и лопатки) и акромиопластике: 6 месяцев. После шва манжеты ротаторов: 8-10 месяцев.
Чем тяжелее и выше нагрузка на плечевой сустав в определенном виде спорта, тем тщательней необходимо восстанавливать мышцы и их координацию.
Лучшие врачи Москвы и СПб

Миленин Олег Николаевич
Врач травматолог-ортопед. Кандидат медицинских наук. Специализируется на хирургическом лечении повреждений связочного аппарата и нестабильных состояний плечевого и коленного суставов.

Джоджуа Алхас Вальтерович
Врач травматолог-ортопед кмн, доцент, заведующий отделением травматологии НМХЦ им.Н.И.Пирогова. Специализируется на хирургии переломов, остеосинтезе и эндопротезировании крупных суставов.

Игорь Александрович Кузнецов
Профессор, доктор медицинских наук. Врач хирург, травматолог-ортопед. Один из лучших специалистов Российской Федерации в сфере ортопедии и травматологии. 35 лет стажа, из них 30 лет отданы именно артроскопии, проведено более 10 000 операций.

Белоусов Евгений Иванович
Травматолог-ортопед, хирург. Врач высшей квалификационной категории. Прием детей от 12 лет и взрослых. Выполняет пластику ПКС с использованием СТ, ВТВ, и сухожилия 4-х главой мышци бедра, шов мениска, хондропластику, операции при нестабильности надколенника, плечевого сустава и повреждении ротаторной манжеты, удаление хрящевых тел из локтевого и голеностопного суставов.
Общие особенности строения суставов
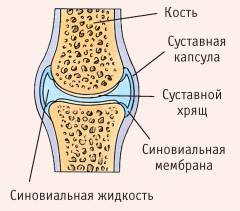
Суставы представляют собой подвижные соединения костей. Всего в теле человека их насчитывается около 230. Суставы имеют разную форму. От неё зависит направление и объем движений.
Основные части любого сустава:
- Суставные поверхности – поверхности костей, участвующих в образовании сустава. За счет их скольжения относительно друг друга происходят движения.
- Суставной хрящ – покрывает суставные поверхности, делает их гладкими и обеспечивает скольжение.
- Суставная щель – небольшой промежуток между суставными поверхностями.
- Суставная жидкость – естественная смазка, которая помогает суставным поверхностям скользить, уменьшить трение и защитить их от истирания.
- Суставная капсула – защитная оболочка из соединительной ткани, которая покрывает сустав снаружи.
- Синовиальная оболочка – внутренний слой суставной капсулы, который вырабатывает суставную жидкость.
- Связки – волокна соединительной ткани, которые проходят в виде пучков и укрепляют сустав, предотвращают чрезмерные движения, вывихи.
- Дополнительные элементы – суставные диски, мениски, губы и пр. Они имеются только в некоторых суставах.
Особенности строения коленного сустава
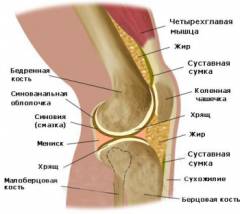
Коленный сустав образован тремя костями:
- Мыщелки бедренной кости.
- Мыщелки большеберцовой кости.
- Надколенник.
- сгибание на 135°;
- разгибание на 3°;
- вращение вокруг вертикальной оси примерно на 10°.
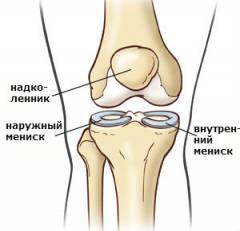
Особые элементы коленного сустава:
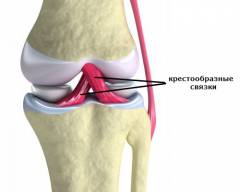
- Суставные мениски – справа и слева. Мыщелки бедра имеют большие размеры по сравнению с мыщелками большеберцовой кости. Это несоответствие устраняется за счет хрящей, которые находятся в полости сустава – наружного и внутреннего коленных менисков. Верхняя поверхность мениска идеально сочетается по форме и размерам с мыщелком бедренной кости, а нижняя – с мыщелком большеберцовой кости. Кроме того, мениски работают как амортизаторы. Нередко артроскопию проводят при подозрении на их повреждение.
![]()
Внутрисуставные крестообразные связки. Они крест-накрест соединяют бедро с большеберцовой костью, укрепляя сустав. Подозрение на повреждение крестообразных связок также нередко становится показанием к артроскопии.![]()
Синовиальные сумки (небольшие мешочки из соединительной ткани, заполненные синовиальной жидкостью). Вокруг коленного сустава их находится около 10 штук. Некоторые из них сообщаются с суставной полостью.
Кровоснабжение коленного сустава осуществляется из подколенной артерии. Она проходит позади, в подколенной ямке. То, насколько хорошо кровоснабжается сустав, зависит от образа жизни, физической активности человека.
Вокруг коленного сустава располагаются скопления жировой ткани, которые называются жировыми телами коленного сустава. Их главная функция – амортизация.
Особенности строения плечевого сустава
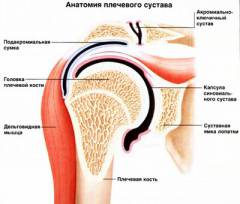
Плечевой сустав образован двумя костями:
- Головка плечевой кости.
- Суставная впадина лопатки.
Плечевой сустав имеет шаровидную форму.
Возможные движения:
- сгибание и разгибание;
- отведение от туловища и приведение;
- вращение вокруг вертикальной оси наружу и внутрь.
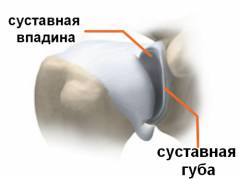
Особые элементы плечевого сустава:
- Суставная губа. Головка плеча имеет форму шара, а суставная впадина на лопатке – чаши. Она имеет небольшие размеры и не может охватить головку полностью. Поэтому суставная впадина дополняется суставной губой – хрящом, который проходит по ее краю.
- Суставная капсула. Она тонкая и может сильно растягиваться. Если капсула прикрепляется к лопатке достаточно высоко, то она образует карман, сообщающийся с суставной полостью.
Кровоснабжение плечевого сустава осуществляется из подмышечной артерии, которая является продолжением подключичной артерии.
Какие еще суставы можно исследовать при помощи артроскопии?
Современное оборудование позволяет выполнять артроскопию практически любого сустава.
Помимо коленного и плечевого суставов, часто исследуют:
- лучезапястный сустав;
- локтевой сустав;
- суставы позвоночника;
- голеностопный сустав;
- суставы стоп.
Подготовка к артроскопии
- Перед операцией нужно пройти обследование, включающее общий анализ крови, мочи, ЭКГ, другие исследования, а также осмотр некоторых врачей.
- После полуночи накануне и с утра в день операции запрещается есть, пить.
- Накануне вечером делают очистительную клизму.
- Перед операцией сбривают волосы в области сустава.
- Если планируется проведение артроскопии коленного сустава, то нужно заранее позаботиться о покупке или прокате костылей.
- Вечером накануне пациенту дают легкое снотворное.
Какое обезболивание проводят во время артроскопии?
Обычно вмешательство выполняют под общим масочным или эндотрахеальным (через трубку, введенную в трахею) наркозом. Можно проводить артроскопию под местной анестезией, когда раствором анестетика обкалывают сустав. Этот способ применяют редко, так как местная анестезия действует недостаточно долго и не избавляет от неприятных ощущений.
Иногда проводят спинномозговую анестезию – анестетик вводят в позвоночный канал, и обезболивание достигается на уровне спинного мозга.
Какое оборудование используется для артроскопии?
![]()
Артроскоп. Представляет собой разновидность эндоскопа, жесткую металлическую трубку толщиной 4-5 мм, в которой находится система линз. Это устройство позволяет получить изображение и вывести его на экран. К артроскопу подсоединяют световой кабель.![]()
Троакар. Острый инструмент, предназначенный для прокалывания тканей. После того как хирург делает небольшой надрез кожи, он прокалывает жировую клетчатку и суставную капсулу при помощи троакара.![]()
Канюля для подачи жидкости в сустав. Для лучшего обзора сустав должен быть заполнен жидкостью под определенным давлением – чаще всего для этого используют стерильный физраствор. Металлическая канюля, которая предназначена для подачи жидкости, оснащена специальным краником для регуляции напора.- Канюля для отвода жидкости. Используя две канюли – для подачи и отвода, - можно промывать полость сустава. Это необходимо, например, когда имеется кровотечение, из-за которого не удается рассмотреть внутрисуставные структуры. Можно промывать сустав растворами антисептиков.
![]()
Артроскопический зонд. Представляет собой изогнутый металлический стержень. При помощи него хирург может отодвинуть различные структуры, чтобы лучше осмотреть полость сустава. На артроскопическом зонде нанесены метки, благодаря которым можно оценить размеры образований.- Различные эндоскопические инструменты.
Артроскопия коленного сустава: ход операции
- Пациента укладывают на операционном столе на спину. Колено, на котором будет проводиться вмешательство, должно быть согнуто под углом 90°. Для этого ногу помещают в специальный держатель, либо бедро укладывают на край стола, а голень свободно свисает с него.
- После того как наркоз начинает действовать, и пациент засыпает, на его голень и бедро накладывают эластичный бинт, чтобы уменьшить кровенаполнение сосудов.
- Затем на бедро накладывают жгут, а бинт снимают.
- Первым в полость коленного сустава вводят артроскоп. Хирург делает надрез на коже скальпелем, а затем прокалывает подкожный жир и суставную капсулу при помощи троакара, и попадает в полость сустава.
- Обычно вместе с основным проколом делают еще два. Через них можно ввести инструменты и канюлю для промывания сустава. Всего в области коленного сустава существует 8 точек, в которых могут быть сделаны проколы во время артроскопии.
- Врач последовательно осматривает все внутрисуставные структуры. При необходимости может быть проведена артроскопическая операция.
Сроки пребывания пациента в стационаре зависят от заболевания и вида операции. Они могут составлять от нескольких часов до 1-3 суток. Чаще всего – 15-30 часов.
Основные реабилитационные мероприятия:
- Ноге нужно обеспечить полный покой. Для этого применяется гипсовый лангет или специальная ортезная повязка.
- Для нормализации оттока крови, предотвращения отеков и образования тромбов врач назначает бинтование ноги эластичным бинтом, ношение специального компрессионного белья (обычно в течение 3-5 дней после артроскопии). Нога должна как можно чаще находиться в приподнятом положении.
- Пациенту вводят антибиотики. Как правило, один или два раза. Это предотвращает развитие инфекции.
- Если пациента беспокоят боли – вводятся обезболивающие препараты.
- Массаж. Проводится по назначению врача, предназначен для улучшения оттока лимфы.
- Лечебная гимнастика. В первый день после артроскопии с пациентом начинает заниматься врач ЛФК.
Подвижность в коленном суставе нужно восстанавливать постепенно, начиная с простых упражнений.
Ранки в местах введения артроскопа и других инструментов обычно заживают через 2 дня. До полного восстановления функций сустава может пройти 2-3 месяца.
Артроскопия плечевого сустава: ход операции
- Пациента укладывают на операционном столе таким образом, чтобы хирургам было удобно получить доступ к плечевому суставу. Чаще всего его помещают на здоровый бок, а больную руку отводят вверх и осуществляют ее вытяжение при помощи подвешенного груза.
- Осуществляют пункцию плечевого сустава: в него вводят иглу от шприца и подают через нее физиологический раствор. Это нужно для того, чтобы полость сустава растянулась, и в нее можно было ввести артроскоп, не повредив хрящи.
- Затем делают надрез на коже, и суставную полость прокалывают троакаром. Вводят артроскоп и осуществляют осмотр. Через артроскоп в полость сустава подают физиологический раствор для промывания и улучшения видимости.
- При необходимости делают дополнительные проколы и вводят через них хирургические инструменты.
Показания к проведению диагностической артроскопии
При помощи артроскопии можно выявить:
Читайте также: