Опухоль у ребенка на нижней челюсти
Опухоли челюстей - новообразования челюстных костей, исходящие непосредственно из костной ткани или структур одонтогенного аппарата. Опухоли челюстей могут проявлять себя клинически болевым синдромом, деформацией кости, асимметрией лица, смещением и подвижностью зубов, нарушением функции ВНЧС и глотания, нередко - прорастанием в полость носа, верхнечелюстную пазуху, орбиту и т. д. Диагностика опухолей челюстей предполагает рентгенологическое обследование, КТ, сцинтиграфию; при необходимости консультации окулиста, отоларинголога, риноскопию. Лечение доброкачественных опухолей челюстей - только хирургическое (выскабливание, резекция фрагмента челюсти, удаление зубов); злокачественных – комбинированное (лучевая терапия и операция).
МКБ-10

- Причины
- Классификация
- Симптомы опухолей челюстей
- Доброкачественные одонтогенные опухоли челюстей
- Доброкачественные неодонтогенные опухоли челюстей
- Злокачественные опухоли челюстей
- Диагностика
- Лечение опухолей челюстей
- Прогноз
- Цены на лечение
Общие сведения
Опухоли челюстей - остеогенные и неостеогенные, доброкачественные и злокачественные новообразования челюстных костей. На долю опухолей челюстно-лицевой области приходится около 15% всех заболеваний в стоматологии. Опухоли челюстей могут возникать в любом возрасте, в т. ч. довольно часто они встречаются у детей. Опухоли челюстей разнообразны по своему гистогенезу и могут развиваться из костной и соединительной ткани, костного мозга, тканей зубного зачатка, околочелюстных мягких тканей.
По мере своего роста опухоли челюстей вызывают значительные функциональные нарушения и эстетические дефекты. Лечение опухолей челюстей представляет собой технически непростую задачу, требующую объединения усилий специалистов в области челюстно-лицевой хирургии, отоларингологии, офтальмологии, нейрохирургии.

Причины
Вопрос о причинности возникновения опухолей челюстей находится в процессе изучения. На сегодняшний день доказана связь опухолевого процесса со следующими состояниями:
- одномоментной или хронической травмой (ушибом челюсти, повреждением слизистой оболочки полости рта разрушенными кариесом зубами, зубным камнем, краями пломб, некорректно подогнанными коронками и протезами и пр.)
- длительно текущими воспалительными процессами (хроническим периодонтитом, остеомиелитом челюсти, актиномикозом, синуситами и т. д.)
- не исключается вероятность развития опухолей челюсти на фоне инородных тел верхнечелюстной пазухи: пломбировочного материала, корней зубов и пр.
- воздействием неблагоприятных физических и химических факторов (ионизирующего излучения, радиойодтерапии, курения и пр.).
Вторичные злокачественные опухоли челюстей могут являться метастазами рака молочной железы, предстательной железы, щитовидной железы, почки, результатом местного распространения рака языка и др. Рак челюсти может развиваться на фоне предраковых процессов – лейкоплакии полости рта, доброкачественных опухолей полости рта (папиллом), лейкокератоза и т. п.
Классификация
Среди опухолей челюстей различают одонтогенные (органоспецифические) новообразования, связанные с зубообразующими тканями, и неодонтогенные (органонеспецифические), связанные с костью. Одонтогенные опухоли челюстей, в свою очередь, могут быть доброкачественными и злокачественными; эпителиальными, мезенхимальными и смешанными (эпителиально-мезенхимальными).
- Доброкачественные одонтогенные опухоли челюстей представлены амелобластомой, обызвествленной (кальцифицирующейся) эпителиальной одонтогенной опухолью, дентиномой, аденоамелобластомой, амелобластической фибромой, одонтомой, одонтогенной фибромой, миксомой, цементомой, меланоамелобластомой и др.
- Злокачественные одонтогенные опухоли челюстей включают одонтогенный рак и одонтогенную саркому. К остеогенным опухолям челюстей относятся костеобразующие (остеомы, остеобластомы), хрящеобразующие (хондромы), соединительнотканные (фибромы), сосудистые (гемангиомы), костно-мозговые, гладкомышечные и др.
Симптомы опухолей челюстей
Амелобластома – наиболее частая одонтогенная опухоль челюстей, склонная к инвазивному, местно-деструирующему росту. Поражает преимущественно нижнюю челюсть в области ее тела, угла или ветви. Развивается внутрикостно, может прорастать в мягкие ткани дна полости рта и десны. Чаще проявляется в возрасте 20-40 лет.
В начальном периоде амелобластома протекает бессимптомно, однако по мере увеличения размеров опухоли возникает деформация челюсти, асимметрия лица. Зубы в области поражения часто становятся подвижными и смещаются, может отмечаться зубная боль. Опухоль верхней челюсти может прорастать в полость носа, гайморову пазуху, орбиту; деформировать твердое нёбо и альвеолярный отросток. Нередки случаи нагноения, рецидивирования и малигнизации амелобластомы. Клиническое течение таких опухолей челюсти, как амелобластическая фиброма и одонтоамелобластома, напоминает амелобластому.
Одонтома чаще возникает у детей в возрасте до 15 лет. Обычно опухоли имеют небольшие размеры, протекают бессимптомно, однако могут вызывать задержку прорезывания постоянных зубов, диастемы и тремы. Опухоли большой величины могут приводить к деформации челюсти, образованию свищей.
Одонтогенная фиброма развивается из соединительной ткани зубного зачатка; чаще возникает в детском возрасте. Рост опухоли медленный; локализация – на верхней или нижней челюсти. Одонтогенная фиброма обычно бессимптомна; в некоторых случаях могут отмечаться ноющие боли, ретенция зубов, воспалительные явления в области опухоли.
Цементома – доброкачественная опухоль челюсти, практически всегда спаянная с корнем зуба. Чаще развивается в области премоляров или моляров нижней челюсти. Протекает бессимптомно или с нерезко выраженной болезненностью при пальпации. Изредка встречается множественная гигантская цементома, которая может являться наследственным заболеванием.
Остеома может иметь внутрикостный или поверхностный (экзофитный) рост. Опухоль может распространяться в верхнечелюстную пазуху, полость носа, глазницу; препятствовать припасовке зубных протезов. Остеомы нижнечелюстной локализации вызывают боль, асимметрию нижней части лица, нарушение подвижности челюсти; верхнечелюстной локализации – нарушения носового дыхания, экзофтальм, диплопию и другие нарушения.
Остеоид-остеома сопровождается интенсивным болевым синдромом, обостряющимся по ночам, во время приема пищи; асимметрией лица. При осмотре полости рта определяется выбухание кости (чаще в области премоляров и моляров нижней челюсти), гиперемия слизистой оболочки.
Остеобластокластома (гигантоклеточная опухоль челюсти) преимущественно встречается в молодом возрасте (до 20 лет). Развитие клинической картины характеризуется нарастанием боли в челюсти, асимметрии лица и подвижности зубов. Ткани над опухолью изъязвляются; образуются свищи; отмечается повышение температуры тела. Истончение кортикального слоя приводит к возникновению патологических переломов нижней челюсти.
Гемангиома челюсти сравнительно редко бывает изолированной и в большинстве случаев сочетается с гемангиомой мягких тканей лица и полости рта. Сосудистые опухоли челюстей проявляются повышенной кровоточивостью десен, кровотечениями из корневых каналов при лечении пульпита или периодонтита, из лунки при удалении зуба и пр. При осмотре может выявляться флюктуация, расшатанность зубов, синюшность слизистой оболочки.
Злокачественные опухоли челюстей встречаются в 3-4 раза реже доброкачественных. При раке челюсти рано возникают боли, имеющие иррадиирующий характер, подвижность и выпадение зубов, возможны патологические переломы челюсти. Злокачественные опухоли челюстей разрушают костную ткань; прорастают околоушные и поднижнечелюстные железы, жевательные мышцы; метастазируют в шейные и поднижнечелюстные лимфоузлы.
Карцинома верхней челюсти может прорастать в глазницу, полость носа или решетчатый лабиринт. В этом случае отмечаются рецидивирующие носовые кровотечения, односторонний гнойный ринит, затруднение носового дыхания, головные боли, слезотечение, экзофтальм, диплопия, хемоз. При вовлечении ветвей тройничного нерва беспокоят оталгии.
Злокачественные опухоли нижней челюсти рано инфильтрируют мягкие ткани дна полости рта и щек, изъязвляются, кровоточат. Вследствие контрактур крыловидной и жевательной мышц затрудняется смыкание и размыкание зубов. Остеогенные саркомы отличаются стремительным ростом, быстро прогрессирующей инфильтрацией мягких тканей, асимметрией лица, нестерпимой болью, ранним метастазированием в легкие и другие органы.
Диагностика
В большинстве случаев опухоли челюстей диагностируются уже в поздних стадиях, что объясняется неспецифичностью симптоматики или бессимптомным течением, низкой онкологической настороженностью населения и специалистов (стоматологов, отоларингологов и др.). В выявлении опухолей челюстей могут помочь тщательный сбор анамнеза, визуальное и пальпаторное исследование мягких тканей лица и полости рта. Обязательным этапом диагностики является:
- Рентгенологическое обследование. Рентгенография и КТ челюстей, рентгенография и КТ придаточных пазух носа. Определенную диагностическую ценность может представлять сцинтиграфия, термография.
- Биопсия. При обнаружении увеличенных шейных или подчелюстных лимфоузлов выполняется пункционная биопсия лимфатического узла.
- Консультации смежных специалистов. При подозрении на злокачественную опухоль челюсти необходима консультация отоларинголога с проведением риноскопии и фарингоскопии; офтальмолога с комплексным офтальмологическим обследованием.
- Диагностические операции. В ряде случаев приходится прибегать к диагностической гайморотомии или диагностической пункции околоносовой пазухи с последующим цитологическим исследованием промывных вод. Окончательная гистологическая верификация осуществляется с помощью морфологического исследования биоптата.

Лечение опухолей челюстей
Лечение большей части доброкачественных опухолей челюстей – хирургическое. Наиболее оптимальным является удаление новообразования с резекцией челюстной кости в пределах здоровых границ; такой объем вмешательства позволяет предотвратить рецидивы и возможную малигнизацию опухоли. Зубы, прилегающие к опухоли, также часто подлежат экстракции. Возможно удаление некоторых доброкачественных опухолей челюстей, не склонных к рецидивированию, щадящим методом с помощью кюретажа.
При злокачественных опухолях челюстей используется комбинированный метод лечения: гамма-терапия с последующим хирургическим лечением (резекцией или экзартикуляцией челюсти, лимфаденэктомией, экзентерацией глазницы, операцией на околоносовых пазухах и пр.). В запущенных случаях назначается паллиативная лучевая терапия или химиотерапевтическое лечение.
В послеоперационном периоде, особенно после обширных резекций, больным может потребоваться ортопедическое лечение с помощью специальных шин, реконструктивные операции (костная пластика), длительная функциональная реабилитация для восстановления функций жевания, глотания, речи.
Прогноз
При своевременном и радикальном лечении доброкачественных одонтогенных и неодонтогенных опухолей челюстей прогноз для жизни хороший. В случае нерадикально выполненной операции или неправильной оценки характера опухоли есть вероятность рецидива или малигнизации. Течение злокачественных опухолей челюстей крайне неблагоприятное. При раке и саркоме челюсти пятилетняя выживаемость пациентов после комбинированного лечения составляет менее 20%.
Стоматология инновационных технологий SMILE-AT-ONCE
Опухоли челюстей - это новообразования в челюстных костях разного происхождения и течения. Среди всех заболеваний в стоматологии опухоли челюстей занимают около 15%. Они развиваются в любом возрасте и нередко встречаются у детей.
Опухоли челюстей различаются по гистогенезу, и развиваются из соединительной и костной ткани, костного мозга, околочелюстных мягких тканей и тканей зубных зачатков. В процессе роста опухоли челюсти провоцируют эстетические дефекты и серьезные функциональные нарушения.
Причины развития опухолей челюстей
Врачи до сих пор активно изучают вопрос о причинах появления опухолей челюсти. Сегодня опухоли чаще всего связывают с хроническими или одномоментными травмами и длительно протекающими воспалительными процессами, а также с проникновением в верхнечелюстную пазуху инородных тел, однако иногда опухоли развиваются и без влияния этих факторов.
Также не исключается влияние различных неблагоприятных факторов внешней среды: курения, радиойодтерапии, ионизирующего излучения и т.п.
Иногда злокачественные опухоли челюсти могут быть вторичными, вызванными раком языка, почки, щитовидной или предстательной железы и молочной железы. Иногда к разу приводят предраковые процессы: лейкокератоз, доброкачественные опухоли и лейкоплакии ротовой полости.
Классификация опухолей челюстей
Опухоли челюстей в первую очередь делят на однотогенные и неодонтогенные - первые развиваются из зубообразующих тканей, а вторые - из костей. Одонтогенные опухоли бывают доброкачественными и злокачественными, а также мезенхимальными, эпителиальным и смешанными.
Симптомы опухолей челюстей
Симптомы опухолей челюсти меняются в зависимости от их разновидности.
Самая часто встречающаяся одонтогенная доброкачественная опухоль - это амелобластома. Она поражает в основном нижнюю челюсть в ее ветви, углу или теле, и склонна к местно-деструирующему инвазивному росту. Развивается амелоблатома внутрикостно, иногда прорастает в десны и мягкие ткани на дне полости рта. Чаще всего встречается в возрасте 20-40 лет.
Сначала амелобластома протекает бессимптомно, но со временем она увеличивается, из-за чего лицо становится асимметричным, а челюсть деформируется. Зубы в пораженной области смещаются, иногда возникает зубная боль. Если опухоль локализуется на верхней челюсти, то она иногда прорастает в гайморову пазуху и полость носа, деформирует альвеолярный отросток и твердое небо. Достаточно часто амелобластома гноится и рецидивирует, а также возможно ее превращение в злокачественную опухоль.
Такие опухоли, как одонтоамелобластома и амелобластическая фиброма протекают примерно так же, как амелобластома.
Еще одна опухоль, одонтома, обычно поражает детей до 15 лет. Она небольшая, часто проходит бессимптомно, и лишь иногда становится причиной проблем с прорезыванием постоянных зубов, трем и диастем. Если опухоль достигает большой величины, то могут образовываться свищи и деформироваться челюсть.
Одонтогенная фиброма - еще одна опухоль, которая возникает еще в детстве и развивается из соединительных тканей зубного зачатка. Опухоль растет медленно и обычно бессимптомно, хотя иногда и отмечается ретенция зубов, ноющие боли и воспаления в районе опухоли.
Последняя встречающаяся опухоль - цементома, спаянная с зубным корнем. Она развивается на нижней челюсти, в районе моляров или премоляров. Течет также бессимптомно, иногда возможна болезненность при прощупывании. Редкой формой является гигантская множественная цементома, передающаяся обычно по наследству и доставляющая серьезные неудобства.
Остеома - это опухоль, иногда распространяющаяся на глазницу, полость носа или верхнечелюстную пазуху. Может иметь как внутрикостный, так и поверхностный рост. Нередко препятствует припасовке протезов. При развитии на нижней челюсти провоцирует болевые ощущения, нарушает подвижность челюсти и вызывает асимметрию лица. Располагаясь же сверху вызывает диплопию, экзофтальм, проблемы с носовым дыханием и т.п.
Остеоид-остеома по течению напоминает простую остеому, но для нее характерна интенсивная боль, особенно при приеме пищи и по ночам, а также выбухания кости в районе моляров и премоляров нижней челюсти. Слизистая оболочка часто гиперемированная.
Остеобластокластома, или гигантоклеточная опухоль, обычно встречается у молодых людей до 20 лет. Для нее характерно постепенное нарастание боли в челюсти, подвижность зубов и асимметрия лица. Над опухолью появляются свищи, ткани покрываются язвами, может повышаться температура тела. Кортикальный слой истончается, из-за чего возникают патологические переломы нижней челюсти.
Гемангиома челюсти изолированной бывает редко - она чаще всего сочетается с гемангиомой полости рта и мягких тканей лица. А сосудистые опухоли активизируют кровоточивость десен, кровотечение из каналов и лунок удаленных зубов, а также провоцируют расшатанность зубов и посинение слизистых оболочек.
Злокачественные опухоли челюстей встречаются реже доброкачественных в 3-4 раза. Боли при раке челюсти возникают рано, отличаются иррадиирующим характером. При этом отмечается подвижность, а иногда и выпадение зубов, и даже патологические переломы челюсти. Из-за злокачественных опухолей разрушается костная ткань челюстей. Возможно прорастание опухоли в поднижнечелюстные и шейные лимфоузлы, а также в железы и жевательные мышцы.
Карцинома верхней челюсти иногда прорастает в решетчатый лабиринт, полость носа или глазницу. Тогда возникает гнойный ринит, постоянно повторяющиеся носовые кровотечения, головные боли, проблемы с носовым дыханием, хемоз, диплопия, экзофтальм и слезотечение. Если вовлекаются ветви тройничного нерва, то развивается оталгия.
Для злокачественных опухолей нижней челюсти характерна ранняя инфильтрация в мягкие ткани щек и дна полости рта, кровотечение и изъязвление. Из-за контрактур жевательной и крыловидной мышц возникают проблемы со смыканием и размыканием зубов.
Развивающиеся остеогенные саркомы отличаются очень быстрым ростом, асимметрией лица, чрезвычайно быстрой инфильтрацией мягких тканей, а также нестерпимой болью. Этот тип опухолей рано метастазирует в легкие и другие органы тела.
Диагностика опухолей челюстей
Чаще всего опухоли челюстей диагностируют очень поздно из-за из бессимптомного течения и невысокой онкологической настороженности как пациентов, так и специалистов.
Опухоль выявляется после тщательного сбора анамнеза, визуального и пальпаторного исследования тканей полости рта и лица, а также рентгенографии и КТ челюстей и пазух носа.
Если обнаруживаются увеличенные подчелюстные или шейные лимфоузлы, то осуществляется их биопсия.
Зачастую для точной диагностики требуется консультация многих специалистов: стоматологов, отоларингологов, онкологов и т.п.
Лечение опухолей челюстей
Практически все доброкачественные опухоли челюстей лечатся хирургически. Чаще всего новообразования удаляются с одновременной резекцией челюстной кости немного за пределы опухоли. Это нужно, чтобы не дать опухоли рецидивировать и предотвратить ее превращение в раковую опухоль. Зубы, которые прилегали к удаленной опухоли, также зачастую требуется удалять, тем более что они обычно становятся нефункциональными.
Некоторые доброкачественные опухоли, не склонные к рецидивам, можно удалять более щадяще, при помощи кюретажа.
Если опухоль злокачественная, то применяется комбинированное лечение: сначала гамма-терапия, а потом хирургическое удаление опухоли. В самых запущенных случаях показано химиотерапевтическое лечение или паллиативная лучевая терапия.
После операции больным иногда требуется ортопедическое лечение, костная пластика, а также реабилитация для восстановления всех функций челюстей.
- Киста или опухоль челюсти у ребенка: когда пора бить тревогу
- Разновидности кист зубов
- Самые частые причины образования кист в детском возрасте
- Потенциальные осложнения
- Особенности лечения у детей
- Лучшая защита – это профилактика
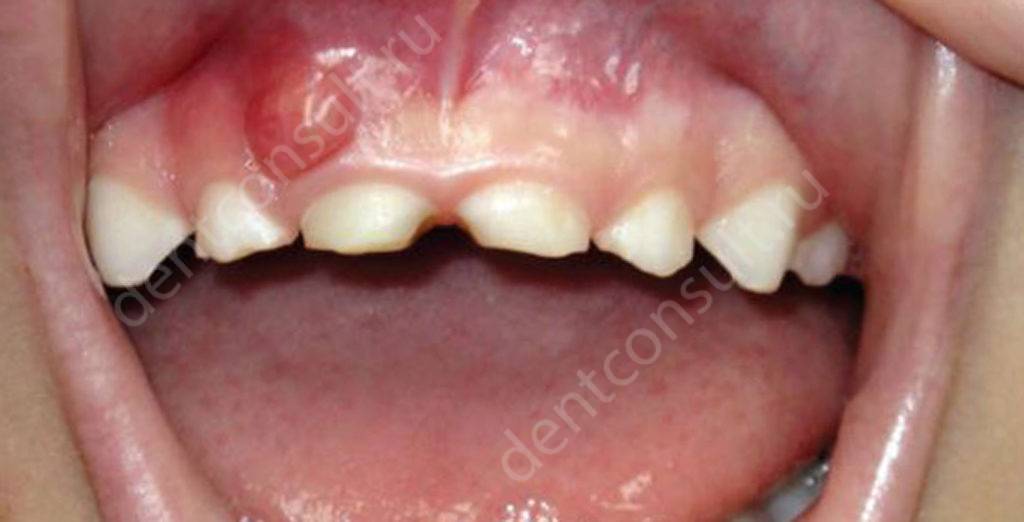
Киста или опухоль челюсти у ребенка: когда пора бить тревогу
Киста зуба у ребенка – отнюдь не редкое явление среди маленьких пациентов. К самым частым причинам его появления специалисты относят челюстно-лицевые травмы, низкое качество стоматологического лечения и проникновение инфекции. Вся беда в том, что киста молочного зуба может оказать пагубное влияние на формирование зачатков постоянных зубов. О том, что это такое и как заболевание можно вылечить, и пойдет речь далее.
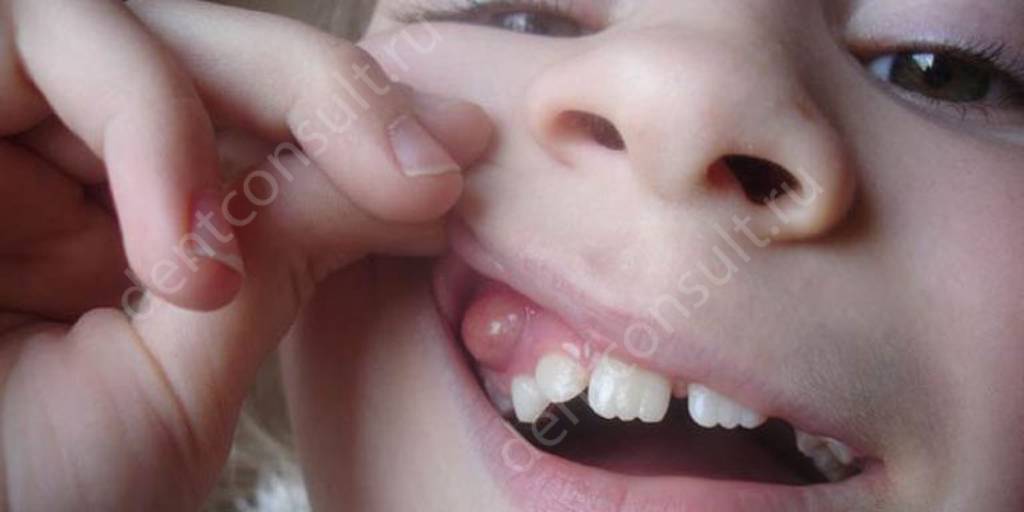
Разновидности кист зубов
В стоматологии киста представляет собой явление, при котором около верхушки зубного корня возникает новообразование в виде округлой полости. Локализуется в костной ткани, поэтому замещает ее клетки. Постепенно она увеличивается в размерах и заполняется гнойными массами. В отдельных случаях проявляет себя в виде гнойной шишки, возникающей непосредственно на десне.
Принято выделять следующие виды этого неприятного явления:
- пародонтальная киста: появляется возле непрорезавшихся зубов в результате повреждения тканей десны. Обычно встречается при прорезывании неправильно расположенных зубов мудрости,
- радикулярная: формируется около зуба с пульпитом, незалеченным кариесом или плохо запломбированными каналами,
- фолликулярная киста: отдельная разновидность, которая характеризуется появлением полости у зачатков поврежденных зубов. Нередко приводит к формированию крупных флюсов и свищей, может спровоцировать распространение воспалительного процесса в более глубокие слои тканей,
- кератокиста: данный вид является врожденным – полость возникает около дефективных зачатков,
- киста прорезывания: распространенный среди детей тип патологии, который обычно встречается при прорезывании постоянных зубов в возрасте от 6 до 14 лет,
- резидуальная: возникает на фоне травмирования зубных корней, неудачного удаления зуба и проникновения инфекции в открытую лунку,
- киста глазных зубов: особый вид осложнения воспаления гайморовых пазух.
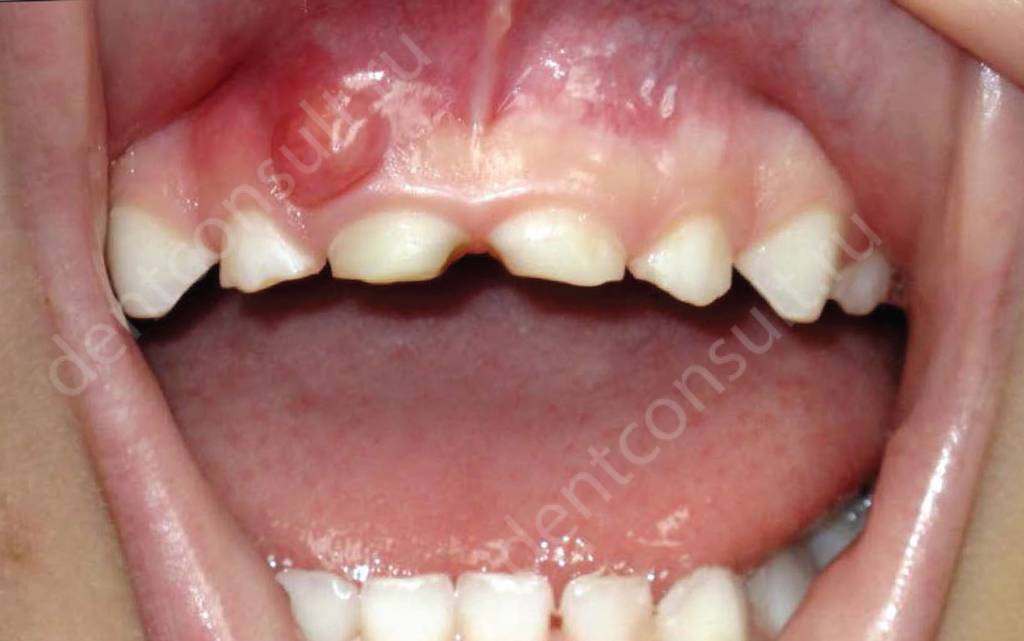
На фото – киста зуба у ребенка
Самые частые причины образования кист в детском возрасте
- кариес в запущенной форме: довольно часто у маленьких детей диагностируют периодонтит. Данное заболевание обычно становится следствием запущенной формы кариеса или незалеченного пульпита. Согласно статистике, в 6% случаев следствием запущенного пульпита становится фолликулярная киста 1 . В результате на десне у молочного зуба появляется характерная гнойная шишка,
- врачебные ошибки, допущенные при пломбировании зубных каналов: здесь речь идет о поражении коренных и постоянных зубов у детей в старшем возрасте. Если врач не запломбировал до конца один из каналов, возникает риск появления очага инфекции. Из-за того, что гнойные массы выходят наружу, на десневой ткани формируется выраженная шишка,
- случайная перфорация элемента зуба: еще одной распространенной врачебной ошибкой является перфорация стенки зубного канала, что также может привести к появлению гнойной полости около корня,
- пародонтит: нередко киста становится симптомом воспаления тканей пародонта, которое, в свою очередь, возникает как следствие запущенной стадии пульпита. Нередко на фоне нарушения оттока гнойных масс формируется гнойный абсцесс.
На заметку! Довольно частым явлением среди детей считается киста прорезывания. В данном случае речь идет о появлении гнойной шишки у еще непрорезавшегося зуба. Среди распространенных причин специалисты выделяют кариес, аномалии в строении зубных рядов и травмирование десны, например, после удаления молочного зуба.
Потенциальные осложнения
Как правило, на первых порах киста не доставляет ребенку никакого выраженного дискомфорта. Однако постепенно полость увеличивается в размерах, после чего возникает нагноение возле причинного зуба. Если по каким-то причинам нарушится целостность новообразования, гнойные массы попадут на костную ткань и могут спровоцировать проникновение в них инфекции. В результате у ребенка может опухнуть десна и щека.
Мировые эксперты в области пародонтологии и детской стоматологии утверждают, что если вовремя не исключить риск распространения гноя, то может появиться одонтогенный периостит – серьезная патология, которая приводит к постепенному разрушению челюстной кости. К тому же инфекция может распространиться на внутренние органы малыша и стать причиной развития еще более серьезных проблем для организма в целом.
Особенности лечения у детей
Что касается лечения кисты зуба у ребенка, то здесь обычно применяют хирургические методы. На основании исходной клинической картины специалист может выбрать один из следующих вариантов:
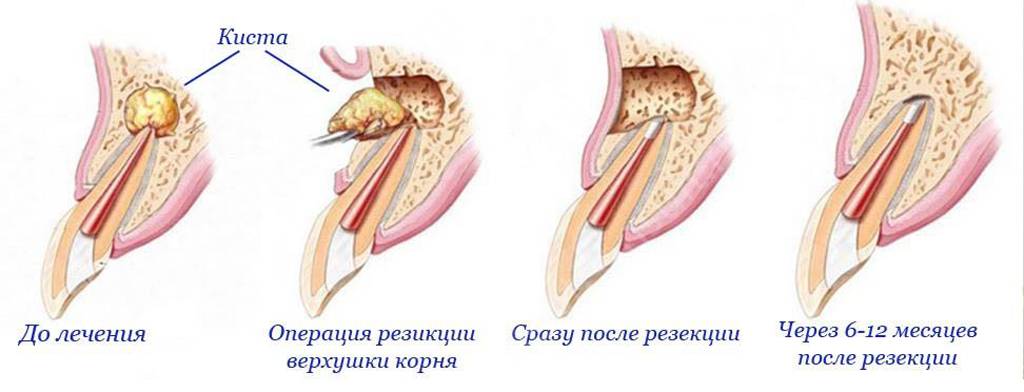
- цистэктомия: разрезание десны и полное удаление кистозного образования. При размерах полости более полутора сантиметров может понадобиться резекция верхушки корня. Из минусов стоит выделить высокую травматичность метода, но, с другой стороны, операция характеризуется минимальными сроками реабилитации,
![]()
Елена Ф., г. Москва, фрагмент сообщения из переписки на форуме
- цистотомия: хирургическое вмешательство предполагает удаление только передней стенки новообразования. Данный метод позволяет провести лечение с минимальным риском повреждения зачатков постоянных зубов, поэтому такую операцию чаще всего назначают именно детям,
- лазерный диализ: удаление кисты проводится посредством особого световода, который вводится внутрь кистозной полости. Этот метод не подходит при больших размерах новообразований, однако является наиболее предпочтительным, когда речь заходит о лечении кист у детей. Правда, встречается редко – в клинике должно быть установлено соответствующее оборудование, плюс специалист должен уметь с ним работать, т.е. пройти обучение.
![]()
Не стоит забывать и о важности терапевтического лечения, которое предполагает, прежде всего, тщательную обработку каналов антисептиками. Лечение должно проводиться исключительно в кабинете врача под руководством детского стоматолога.
Лучшая защита – это профилактика
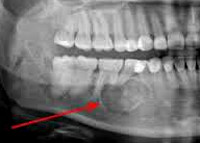
Обнаружить кисту на ранних стадиях поможет рентген-обследование, которое рекомендуется проводить каждые полгода, особенно тем деткам, которые уже успели столкнуться с пульпитом и периодонтитом. Чаще всего киста возникает в зоне первых моляров на нижней челюсти.
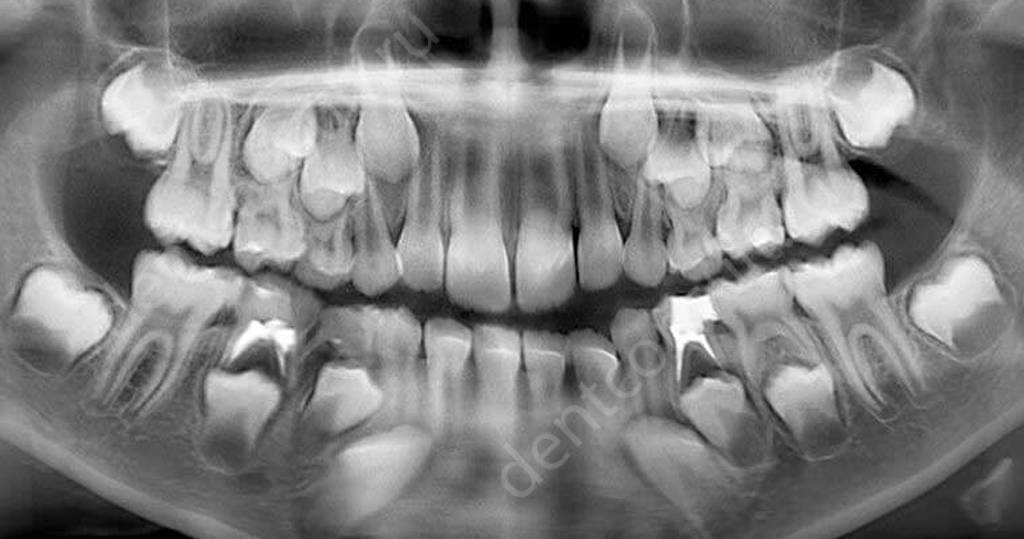
Рентген снимок зубов ребенка
Важно с малых лет приучать малыша к качественной и регулярной гигиене полости рта. Обязательно следует посещать все плановые профилактические осмотры в кабинете стоматолога – только такой ответственный подход позволит вовремя распознать проблему и предпринять своевременные меры по ее устранению.
- Никитин А.А., Титова Н.В. Хирургическое лечение кистозных образований челюстей у детей с использованием биокомпазиционных материалов, 2005.
Любые непонятные опухоли и уплотнения на теле вызывают у человека закономерное чувство паники. Но на самом деле, их возникновение далеко не всегда связано с раком. Попробуем разобраться, почему может появляться шишка под челюстью.
Причины появления уплотнения на подбородке
Наиболее распространенная причина появления уплотнения на шее под подбородком — это увеличение лимфатического узла, которое обозначается медиками, как лимфаденопатия. Это очень распространенное состояние, развитие которого связано с естественной работой иммунитета. Как известно, лимфатические узлы — это своеобразные фильтры нашего организма, они расположены в разных уголках тела. На шее под подбородком расположена целая группа таких органов. В основном лимфоузлы локализуются справа и слева — по бокам от гортани. Они являются важными органами иммунитета и могут отреагировать увеличением на многие заболевания:
- Бактериальные.
- Грибковые.
- Вирусные и пр.
При лимфаденопатии увеличенный лимфатический узел не болит и не доставляет дискомфорта. Он может обнаружиться на шее совершенно случайно — во время ощупывания.
После стабилизации общего состояния пациента размер лимфоузла нормализуется сам по себе, без направленного лечения.

Болезненное опухолевое образование под подбородком также может быть увеличенным лимфоузлом. Но боль говорит о развитии лимфаденита — воспаления лимфатического узла. Подобное состояние чаще всего становится осложнением первичного воспаления различной локализации, когда патогенные возбудители вместе с током лимфы переносятся к регионарным (местным) лимфатическим узлам и провоцируют развитие в них воспалительного процесса. Однако иногда вызвать лимфаденит может проникновение инфекционных агентов сквозь кожу либо слизистые оболочки. Простое воспаление сопровождается лишь болезненностью и увеличением лимфоузла, его становится легко прощупать — он похож на подвижный шарик под кожей. Помимо того, больного беспокоят признаки основного заболевания.
Опасность лимфаденита состоит в том, что он может осложниться нагноением лимфатического узла, что проявляется:
- Общей интоксикацией: ростом температурных показателей, головной болью, выраженной слабостью, исчезновением аппетита.
- Развитием отека и покраснения над пораженным участком.
- Сильной болезненностью в области воспаления, при этом интенсивность боли возрастает при движениях.
Признаки гнойного воспаления лимфоузла — повод немедленно обратиться за медицинской помощью. Обычно такое состояние становится показанием для оперативного вмешательства.
Родители могут очень сильно напугаться, нащупав на горле у ребенка шарик. Но чаще всего такое новообразование не является поводом для паники. Это всего лишь увеличившийся лимфоузел — у детей такое состояние фиксируется очень часто. Спровоцировать его развитие может любое инфекционное заболевание, начиная от ОРВИ и оканчивая детскими инфекциями, например, корью, краснухой или ветрянкой.
Если шарик на нижней челюсти не доставляет малышу особенного дискомфорта, не нужно как-то лечить его. Врачи настоятельно не рекомендуют мазать его чем-то или греть.
После стихания признаков интоксикации размеры лимфоузла нормализуются и он исчезнет сам по себе. Если же этого не происходит, важно проконсультироваться с врачом.
Лимфоузлы — это не единственная причина возможного появления опухолей на шее под подбородком. Такая симптоматика также может быть связана с формированием доброкачественных опухолей:
- Липомы. Такая опухоль образуется из жировых клеток, ее размеры могут варьироваться от 1 см до 5 и более. Липома отличается подвижностью — перемещается на коже при надавливании, а также тенденцией к медленному росту. Это совершенно безболезненное новообразование, которое не нарушает самочувствия человека. При травмировании оно может воспаляться и нагнаиваться.
- Атеромы или эпидермальной кисты. Это опухолевидное образование появляется при закупорке протока сальной железы. Для нее характерно поверхностное расположение, подвижность, плотная и эластичная структура. Чаще всего атерома не вызывает дискомфорта, но может нагнаиваться и прорываться наружу.
Иногда возникновение болезненной шишечки на горле может быть связано с развитием фолликулита или банального подкожного прыща. Гнойник в таком месте может доставлять массу дискомфорта, поэтому лучше не игнорировать его признаки, а лечить подобное новообразование. Для успешной терапии нелишним будет обратиться за врачебной помощью.

Лимфатические узлы не могут привести к уплотнению посередине горла. Такая симптоматика может быть связана с:
- Формированием липомы или атеромы.
- Перенесенными травмами гортани.
- Возникновением гнойника (подкожного прыща).
Самостоятельно определить, чем именно является шишка на горле в средней его части, бывает непросто. Лучше всего доверить диагностику специалисту — записаться на прием к терапевту или дерматологу.
Появление опухолевого образования на шее, как и под подбородком, может быть связано с:
- Увеличением лимфатических узлов. Они могут обнаруживаться на шее как спереди, так и сзади — на затылке.
- Прогрессирующими нарушениями в деятельности щитовидной железы. Такое состояние может также проявляться перепадами настроения, осиплостью голоса, ощущением инородного тела в горле, кашлем и трудностями с глотанием. Стоит отметить, что шишка при увеличении щитовидной железы локализуется не сразу под подбородком, а ниже.
- Перенесенными травмами, ушибами и пр.
- Появлением липомы, атеромы, фибромы.
Поставить точный диагноз и определить необходимость лечения под силу только опытному врачу.

Раковая опухоль может проявляться увеличением лимфатических узлов на шее. Подобная симптоматика объясняется метастазированием новообразования, когда его клетки разносятся по лимфатическим сосудам и достигают близрасположенных лимфоузлов. В них частицы опухоли частично обезвреживаются, но другая часть начинает размножаться, формируя вторичный опухолевый очаг — метастаз в лимфоузел. Именно по причине его возникновения происходит увеличение такого органа. Метастазы в шейных лимфоузлах могут наблюдаться при онкологии разной локализации, но чаще всего такая симптоматика обнаруживается при поражении:
- Гортани.
- Ротовой полости.
- Щитовидной железы.
- Молочной железы.
- Легких.
- Кожных покровов верхних конечностей.
- Желудка.
Также метастазирование в шейные лимфоузлы возможно при лимфогранулематозе и неходжкинской лимфоме.
При раке под кожей может визуально определяться одно либо несколько округлых или же овальных образований. Кожные покровы над ними остаются неизмененными. Пораженные лимфатические узлы становятся плотными, ограниченно смещаемыми и относительно безболезненными. Их диаметр может колебаться от 2 до 8 см. В некоторых ситуациях происходит увеличение групп лимфоузлов.
Медики настоятельно не рекомендуют оставлять беспричинное увеличение лимфоузлов на шее без внимания, так как метастаз вполне может проявляться раньше, чем само первичное опухолевое образование.
Что делать, если внизу подбородка появилась опухоль?

Появление опухолевидного образования на шее под подбородком точно не стоит оставлять без внимания. Если такая шишка возникла на фоне инфекционного заболевания и не доставляет особенного дискомфорта, нужно уделять время и силы терапии основной болезни. Скорее всего, опухоль в таком случае является лишь увеличенным лимфоузлом и после стабилизации состояния пройдет сама по себе. При этом ее ни в коем случае нельзя лечить — греть, мазать какими-то мазями, рисовать йодом и пр. Но если кожа над уплотнением становится горячей и красноватой, нельзя медлить с обращением к врачу. Ведь нагноение лимфоузла может быть опасным для жизни и здоровья.
Проконсультироваться с терапевтом и выяснить природу уплотнения нужно, если новообразование возникает без видимых на то причин и не исчезает. Даже если речь идет о вполне доброкачественной опухоли, врачи чаще всего настаивают на ее удалении.
Читайте также: