Ортопедическое обеспечение при деформации стопы
Лечение деформаций переднего отдела стопы
Позвольте прежде всего рассказать о некоторых заболеваниях, причиной которых являются различные виды деформации переднего отдела стопы и их лечении.
Познакомимся с некоторыми наиболее часто встречающимися проблемами переднего отдела стопы.
Это, например:
2.Молоткообразная деформация пальцев и боли в переднем отделе стопы, или метатарзалгия, кстати, часто напрямую связанная с Hallux Valgus.
3.Hallux Rigidus, локализованный остеоартрит большого пальца стопы. Деформация, тугоподвижность и хронические боли в области основания первого пальца.
4.Пяточная шпора, или подошвенный фасциит.
В большинстве случаев мы отдаем предпочтение консервативным методам лечения, и только при отсутствии эффекта, рассматриваются хирургические технологии.

Не стоит забывать о генетической предрасположенности, т.е. если ваша мама или бабушка имела подобные проблемы, то вероятность развития этой патологии у вас высока.

Почему отклонение первого пальца неуклонно прогрессирует?
В норме при ходьбе значительную часть нагрузки принимает первый палец стопы. Вы как бы отталкиваетесь от поверхности с опорой на первый палец. Усилия, вызванные сокращением мышц голени через сухожилие-сгибатель, передаются на ногтевую фалангу первого пальца.
НО! Если имеется ощутимая деформацмя (смотри на рисунок), то сухожилие сгибателя первого пальца становится подобно тетиве лука, т.е. натяжение увеличивает кривизну лука.
Таким образом, каждый шаг усиливает деформацию первого пальца, вызывая все большую деформацию и отклонение кнаружи.

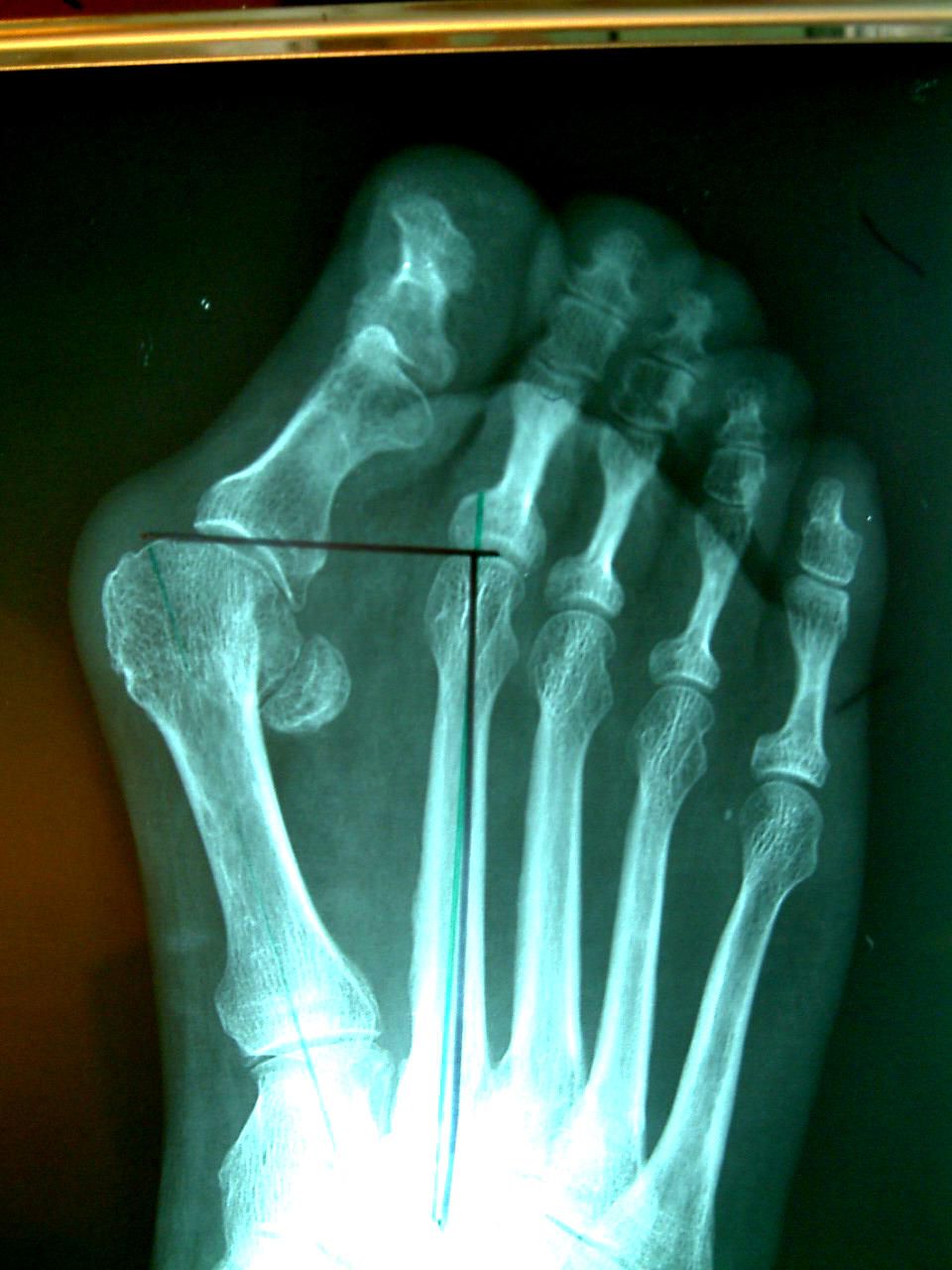
На рисунке и рентгенограмме между плюсневыми костями видна маленькая круглая косточка- сесамовидная. Она располагается в толще сухожилия сгибателя первого пальца, и в норме расположена под головкой первой плюсневой кости, но прогрессирующее отклонение первого пальца приводит к смещению этого сухожилия, а натяжение сухожилия при ходьбе увеличивает отклонение пальца.



На рисунке выше представлены виды деформаций стопы, как они видны на рентгенограммах, и то, как нагрузка распределяется по лучам (т.е. по плюсневым костям) стопы.
Рисунок А – норма. Самая массивная кость – первая плюсневая, она и снабжена сесамовидными костями для перераспределения нагрузки. Остальные плюсневые кости довольно тонкие (взгляните на свои пальцы на руках) и нагрузку весом тела выдержать не могут. Строгая система амортизации ударных нагрузок (т.е. при каждом шаге стопа амортизирует удар о поверхность земли) нарушается, возникает боль, деформация, натоптыши.
Консервативное лечение
Начинается с подбора удобной обуви, изготовления индивидуальных ортопедических стелек, лечебной физкультуры, массажа, физиотерапии.
Продвинутым трендом физиотерапевтического лечения является:
УДАРНО-ВОЛНОВАЯ ТЕРАПИЯ - особенно при выраженном болевом синдроме, связанным с метатарзалгией.
Но следует понимать, что при значительной деформации консервативные меры будут иметь только временный эффект, либо частично облегчат болевой синдром и неудобства. Поэтому в таких ситуациях показано - оперативное лечение!
Оперативное лечение





Хирургическое лечение молоткообразной деформации пальцев стопы
Хирургическое лечение молоткообразной деформации пальцев стопы и болевого синдрома, называемого метатарзалгией, сводится к двум важным целям:
Эта операция иногда сопровождает исправление деформации первого пальца.




Разумеется, объем хирургического вмешательства определяется значительно большим количеством факторов и особенностей каждого пациента.
Послеоперационный период
В послеоперационном периоде не используется гипсовая иммобилизация.
После 1-2 суток возвышенного положения стопы пациент начинает ходить с нагрузкой на конечность, используя туфли Барука -специально изготовленную ортопедическую обувь, с разгрузкой переднего отдела стопы.


Длительность применения специальной обуви зависит от индивидуальных особенностей, обычно 4 - 6 недель.
Особое значение придается постоянному самостоятельному (или с помощью родственников) занятию лечебной физкультурой, постоянным пассивным движениям в оперированных пальцах для профилактики возможной тугоподвижности.
По данным медицинской статистики 80 - 85 % оперированных с применением описанной технологии удовлетворены результатом.
Этапы лечения
• Операции плановые, т.е. проводятся в большей степени, когда более удобно пациенту (поскольку реабилитация после операции занимает 3-6 недель).
• Перед операцией необходимо сделать рентгенограммы стоп в 2 проекциях (прямая, боковая).
• С выполненными рентгенограммами необходимо посетить врача-ортопеда для клинического осмотра стоп, постановки диагноза, выбора оперативного лечения, получения исчерпывающей информации по проведению операции и реабилитации.
• Пройти стандартное предоперационное обследование (анализы крови, мочи, рентгенограмма грудной клетки, консультация терапевта).
• Операция проводится на следующий день после госпитализации.
• Анестезия: в большинстве случаев – спинальная (эпидуральная) анестезия.
• Длительность операции от 50 минут до 2 часов.
Hallux Rigidus (артроз первого плюсне-фалангового сустава)
Эта патология первого плюсне-фалангового сустава, возникающая по разным причинам, часто приносит значительный дискомфорт, особенно пациентам, ведущим активный образ жизни.
Характерной особенностью является значительное ограничение объема движений в этом суставе. Боли беспокоят при ходьбе, когда возможность необходимо-достаточного объема тыльного сгибания первого пальца существенно ограничена. Причиной такого ограничения является выраженная деформация хрящевых поверхностей сустава, краевые костные разрастания, оссификация (отложение солей) околосуставных тканей.
В начальных проявлениях этой патологии мы успешно применяем ударно-волновую терапию. Но, нередко, хирургическая помощь становится единственным эффективным решением.
Принципиально можно выделить 4 хирургические направления.
Наш клинический опыт применения артродеза в лечении Hallux Rigidus позволяет с уверенность ожидать хороших результатов.
Однако, причина боли - в перегрузке подошвенного апоневроза, который при нагрузке испытывает существенное напряжение.

Имеется значительный клинический опыт результативного лечения с применением ударно-волновой терапии, являющейся консервативным методом выбора при данной патологии.
Мы располагаем достаточным опытом хирургического лечения пяточной шпоры с применением малоинвазивной методики. Операция через прокол обычной инъекционной иглой занимает не более 10 мин, не требуется госпитализация. Пациент покидает клинику в обычной обуви, без дополнительных средств опоры.
Многие люди страдают от деформаций стопы. Деформация стоп без коррекции приводит не только к болям в стопах, но и ускоряет износ выше расположенных суставов: коленных, тазобедренных и даже межпозвонковых. Поэтому очень критично скорректировать биомеханику как можно раньше, оптимально в детском возрасте.

Наши ноги - шедевры эволюции
В среднем, мы делаем около 5000 шагов каждый день. Ходьба - сложный биомеханический процесс, который возможен благодаря сложной анатомии нижних конечностей. Кости, суставы, мышцы, связки и сухожилия обеспечивают уверенную и безболезненную ходьбу - до тех пор, пока наши ноги здоровы.
При продольном плоскостопии уплощается продольный свод стопы. Без лечения продольное плоскостопие обычно прогрессирует до продольно-поперечного плоскостопия или плосковальгусной деформации. Основными факторами риска продольного плоскостопия являются наследственная предрасположенность, а также слабость мышц и связок. Коварность деформации заключается в том, что даже при отсутствии боли в стопах, она негативно влияет на коленные суставы и позвоночник, в частности на межпозвонковые диски.
У многих малышей можно наблюдать приведение одной или обеих стоп. В этом случае передний отдел стопы как бы загибается внутрь и стопа имеет вид сабли или серпа. В большинстве случаев приведение стоп проходит самостоятельно. Необходимость лечения определяет ортопед, основываясь на выраженности деформации.
Полая стопа - это противоположность плоскостопию. При полой стопе внутренний и наружный своды стопы аномально увеличены. В результате, с поверхностью соприкасается только пятка и передний отдел стопы. При этом, они испытывают значительные перегрузки, что ведет к образованию натоптышей и мозолей. Кроме этого, может развиться деформация плюснефаланговых суставов - патологическое разгибание пальцев. Полая стопа может быть врожденной, но чаще это приобретенное состояние. До настоящего времени причины, вызывающие данную деформацию, достоверно неизвестны.
Плоско-вальгусная стопа может быть врожденным или приобретенным состоянием. Избыточный вес, экстремальные спортивные нагрузки или отсутствие физических нагрузок могут способствовать проявлению заболевания. Данное состояние - это сочетание двух деформаций. Во-первых, голень и пятка отклоняются от прямой линии. Во-вторых, уплощаются своды стопы.
При этом нарушается амортизируются функция стопы. В результате дискомфорт или боль могут возникать в икрах, коленных суставах, бедрах, тазобедренных суставах и даже в позвоночнике. У взрослых вылечить деформацию консервативными методами невозможно, но с помощью стелек можно уменьшить ударную нагрузку на стопы и восстановить высоту сводов, что повышает комфорт при ходьбе.
При уплощении поперечного свода стопы состояние называют поперечным плоскостопием. В результате нарушения распределения нагрузки при ходьбе часто возникает боль в переднем отделе стопы и в пальцах. В передней части стопы часто формируются мозоли и натоптыши. Факторами риска являются слабость связочного аппарата, тяжелый физический труд, избыточная масса тела и использование очень тесной обуви или обуви на высоком каблуке.
Плантарый фасциит, также известный как пяточная шпора, - это болезненность подошвенного апоневроза (соединительная ткань под костями, формирующими свод стопы). Во многих случаях в соединительной ткани обнаруживаются участки окостенения, которые поддерживают воспаление. Без надлежащего лечения ходьба становится болезненной. Причинами плантарного фасциита могут стать использование неподходящей обуви, избыточная масса тела, чрезмерные спортивные нагрузки и необходимость длительно находиться в положении стоя.
Артроз первого пальца стопы характеризуется болезненность и тугоподвижностью. Состояние возникает в результате износа и старения суставного хряща. При артрозе первого пальца стопы походка становится болезненной, а сам сустав деформируется. У артроза есть наследственная предрасположенность, но в первую очередь он возникает в результате длительного действия внешних неблагоприятных факторов.
Вальгусная деформация первого пальца стопы - это состояние, при котором первый палец стопы отклоняется наружу в плюсне-фаланговом суставе. Поскольку сухожилие большого пальца не способно растягиваться, оно тянет отклоняет палец. При вальгусной деформации первого пальца стопы происходит увеличение ширины переднего отдела стопы, и создаются условия для прогрессирования поперечного плоскостопия. В ряде случаев, при использовании обуви большей полноты и с помощью ортопедических стелек можно облегчить состояние.
Профилактика деформаций стопы
Профилактика деформации стопы в детстве лучше, чем пожизненная коррекция деформаций стопы. Ходьба босиком - самая значимая профилактическая мера.
***Упражнения для ног очень полезны для укрепления мышц и увеличения подвижности. Чрезвычайно важен и выбор правильной обуви. Согласно исследованию, проведенному в Германии Университетом Тюбингена, двое из трех детей носят слишком тесную обувь. При этом, слишком тесная обувь может привести к необратимой деформации. Легкая обувь с гибкой подошвой для реализации динамичного переката при каждом шаге - лучший выбор. Также важно наличие достаточного пространства между носком обуви и пальцами ног.
Коррекция деформаций стопы
Если необходимо исправить деформацию стопы, то стельки igli на карбоновой основе компании medi - это отличный выбор. Это специализированные ортопедические приспособления, которые были разработаны в сотрудничестве с врачами и специалистами по биомеханике. Гибкая карбоновая основа стелек сохраняет физиологическую подвижность и активизируют собственные мышцы стопы. Это оптимизирует биомеханику ходьбы и улучшает координацию.
Обеспечение детей ортопедическими ортопедическими стельками представляет собой особую проблему. Стельки должны быть эффективны, не препятствовать развитию стопы и не мешать ребенку в его повседневной жизни. При этом важен подбор обуви, ведь стельки должны быть надежно фиксированы в обуви, когда ребенок активно двигается.
Специальные стельки igli Junior компании medi имеют высокий потенциал индивидуализации, корректируют и стабилизируют стопу, активизируют мышцы ног. С их помощью можно исправить деформацию на этапе развития ребенка.
Получите исчерпывающую консультацию у специалистов, работающих со стельками igli. Специалист подберет Вашему ребенку индивидуальную стельку, а при необходимости выполнит коррекцию.
стельки igli на карбоновой основе
Если необходимо исправить деформацию стопы, то стельки igli на карбоновой основе компании medi - это отличный выбор. Это специализированные ортопедические приспособления, которые были разработаны в сотрудничестве с врачами и специалистами по биомеханике. Гибкая карбоновая основа стелек сохраняет физиологическую подвижность и активизируют собственные мышцы стопы. Это оптимизирует биомеханику ходьбы и улучшает координацию.
Обеспечение детей ортопедическими ортопедическими стельками представляет собой особую проблему. Стельки должны быть эффективны, не препятствовать развитию стопы и не мешать ребенку в его повседневной жизни. При этом важен подбор обуви, ведь стельки должны быть надежно фиксированы в обуви, когда ребенок активно двигается.
Специальные стельки igli Junior компании medi имеют высокий потенциал индивидуализации, корректируют и стабилизируют стопу, активизируют мышцы ног. С их помощью можно исправить деформацию на этапе развития ребенка.
Получите исчерпывающую консультацию у специалистов, работающих со стельками igli. Специалист подберет Вашему ребенку индивидуальную стельку, а при необходимости выполнит коррекцию.

Индивидуальные стельки на карбоновой основе igli junior от medi
Деформация стопы — это искривление подошвы, изменяет анатомическую форму. Бывают врожденными или приобретаются в течение жизни. Без терапевтического вмешательства патология мешает нормальному функционированию конечностей, приводит к развитию проблем с опорно-двигательным аппаратом. Существуют разнообразные виды лечения деформации стопы. Чтобы подобрать эффективную методику, нужно разобраться с особенностями каждой.

Схожесть в лечении разных видов деформации стоп
В современной медицине различают несколько видов деформации:
- плоскостопие – продольное и поперечное;
- косолапость;
- вальгусная деформация;
- плосковальгусная деформация;
- артрозы голеностопного сустава;
- варусная деформация;
- полая стопа – аномально высокий свод;
- молоткообразные пальцы (часто наблюдается при ДЦП).
Независимо от разновидности искривления, применяются общие методы лечения. Входит лечебный массаж, ЛФК, прием препаратов, ношение специальных фиксаторов, физиотерапия (лазер и т.п.), ношение ортопедической обуви или стелек. В тяжелых случаях, при выраженных деформациях, мешающих нормальному передвижению человека, применяется хирургия. Практически для всех типов искривлений характерно использование медикаментозного лечения – прием кортикостероидов, противовоспалительных средств. Для облегчения болезненности используют мази, гели и растворы, обладающие анальгезирующими свойствами.
Методы лечения деформации
Варианты лечения связаны со степенями тяжести заболевания, возрастом, индивидуальными особенностями пациента. В большинстве случаев, терапия представляет собой комплекс консервативных и радикальных мероприятий, наиболее сложное – хирургическое вмешательство.

Операция при деформации стопы подразумевает индивидуальный подход к каждому конкретному случаю. Во внимание принимают вид, стадию, на которой находится заболевание.
При вальгусных деформациях удаляют верхнюю часть сустава плюсневой кости. Кости крепятся специальной проволокой, шурупами. Существуют малоинвазивные операционные методы по устранению косточки на ноге. Операцию проводят без разрезов, при помощи проколов. Внутрь сустава внедряются специальные винты (штифты, минипластины, саморезы), выравнивают костные искривления. Процедура позволяет избежать масштабного повреждения мягких тканей, сокращает реабилитационный период.
При плоскостопии хирургическое вмешательство подразумевает полную реконструкцию подошвы. Ранее операция проводилась путем пластической коррекции сухожилий. В настоящее время используется менее инвазивный метод — внедрение титанового имплантата в подтаранный синус через минимальный разрез.
Лечение косолапости происходит двумя хирургическими методами. Первый – способ Зацепина, подразумевает удаление медиальной связки, коррекции пяточного и большеберцового сухожилия. Второй заключается в смещении расположения большеберцовой мышцы в сторону медиального края кубовидной кости. После проведения хирургии положение фиксируется при помощи шины и гипсовой повязки.
Ортопедическая коррекция деформации производится при помощи специальных приспособлений. Фиксируют конечность в необходимом положении. Используются как составляющие компоненты лечения, применяются в реабилитационный период.
Корректирующие средства используют при заболеваниях в ортопедии для лечения деформации стоп:
- Брейсы. Устройство являет собой ботинки, закрепленные на прочной планке с отверстиями. Конструкция применяется для лечения детской косолапости.
- Ортезы – сложная конструкция, предназначенная для прочной фиксации стопы, голеностопного сустава и голени. Внешне напоминает высокий носок с множеством ремней, регулирующих плотность фиксации. Снимать ортез разрешено только для купания.
- Бандаж – фиксирующее приспособление из прочного материала. Крепится на ноге при помощи специальных застежек. Обычно бандажи оснащены мягкими гелевыми или силиконовыми вкладками, предотвращающими трение бандажа о кожный покров.
- Тутор – конструкция, внешне напоминающая ортез, отличается плотностью фиксации. Выполнен из прочного многослойного материала, позволяет коже дышать.
- Шина ортопедическая – конструкция для лечения вальгусной деформации. Представляет собой крепление, соединяет большой палец и поперечный свод. При ношении выравнивается поврежденный сустав, устраняется боль.
- Бурсопротектор – силиконовая накладка на большой палец. Используется в качестве фиксатора при воспалениях бурс, актуально применение для коррекции вальгусной шишки.
- Ортопедическая обувь – универсальное средство профилактики и лечения большинства патологий стопы. Обувь разрабатывается с учетом анатомически правильного положения подошвы. Ношение рекомендуется при плоскостопии, вальгусе и варусе.
- Ортопедические стельки – приспособление для коррекции и профилактики искривлений подошвы. Стельки можно делают обувь более удобной, препятствуют развитию патологий, исправляют существующую деформацию. Можно совмещать с практически любой обувью для ежедневного ношения.
- Гипсовая повязка считается наиболее надежным методом фиксации конечности при различных повреждениях костей. Применяют в ортопедии и травматологии. Длительность ношение гипса напрямую зависит от возраста пациента и степени тяжести повреждения.

Выполнение упражнений — основная составляющая успешного исправления патологий. Методику выполнения терапевтической гимнастики разрабатывает ортопед. Существуют упражнения, которые подходят для большинства нарушений.
Собрать пальцами ноги косынку от одного края к другому.
Достичь положительного результата можно, используя специальные тренажеры. Относятся специальные коврики с рельефной поверхностью, мячики с шипами, колесики. После занятий с приспособлениями стимулируется кровоток и работа мышц. Устраняется нагрузка, исчезает болезненность.
Большое внимание уделяется массажу. Актуально применение в детском возрасте. Правильно выполненный массаж – эффективное средство для лечения опорно-двигательного аппарата.
Народная медицина советует лечить искривления в домашних условиях компрессами и примочками. Наиболее популярное средство, которое подходит в терапии вальгуса и плоскостопия – йод. 10 капель смешивают в равных пропорциях с лимонным соком. В раствор добавляют 2 таблетки измельченной ацетилсалициловой кислоты. Смешивают до получения однородной кашицы. Смесь наносят на подошву и проблемные участки, укутывают теплой материей. Курс лечения – не более 3 дней. Народные знахари говорят о пользе хождения по утренней росе, песчаному берегу и каменистым дорогам.
Когда убирают шуруп после операции
Устранение шурупов, штифтов или титановых пластин происходит после полного восстановления оперируемого участка. Процесс выздоровления индивидуален. Зависит от глубины повреждения, метода операции, возраста человека.
В среднем, извлечение металлических конструкций происходит во временном промежутке от 2 месяцев до 1 года, при условии нормального заживления.
В некоторых случаях врач, наблюдающий пациента, порекомендует не убирать шурупы. Происходит такое по нескольким причинам. Иногда металлические элементы врастают в кость, дальнейшее извлечение несет опасность. Повторную операцию проводят под наркозом (местным, общим или эпидуральным). Наркоз угнетает работу всего организма, может повлечь за собой осложнения. Если шурупы не мешают человеку в повседневной жизни и функционировании конечности, от лишней операции предпочтительнее отказаться.
Лучше извлечь шуруп после операции по коррекции стопы если:
- конечность отекает;
- наблюдается болезненность оперируемой области;
- саморезы мешают при ходьбе;
- операция проводится ребенку.
Возможные осложнения
Деформация ступни – серьезное патологическое состояние, требует лечения. При отсутствии вмешательства, симптомы болезни прогрессируют и усугубляются. Развиваются осложнения, одно из которых – инвалидность. Кривизна подошвы приводит к искривлению всего опорно-двигательного аппарата, нарушению работы организма. Люди сталкиваются с артрозом, артритом, сколиозом, остеохондрозом, неврологическими расстройствами.
Искривление ног – болезнь, нельзя игнорировать. Своевременная диагностика заболевания позволит начать актуальное лечение на ранней стадии, повысит вероятность полного исцеления.
Протезирование — это замещение отсутствующей конечности или лечение специальными аппаратами нарушения функции опоры и движения опорно-двигательного аппарата пострадавшего. Эта проблема охватывает множество задач, решать которые необходимо врачу. К ним относятся изучение общего состояния больного, профессии, его будущее трудоустройство, с одной стороны, состояние культи конечности или сегментов, ее уровень, проблемы возможной реампутации — с другой. Учитывая все вышеизложенное, хирург-ортопед должен хорошо знать вопросы предоперационной подготовки больного, показания к ампутациям, владеть основами самой операции, формированием культи, а также способами обработки всех тканей и послеоперационного ведения больного.
Прежде всего обратимся к общим вопросам проблемы ампутаций и реампутации.
Различают круговые и лоскутные ампутации. К первым относятся гильотинный способ, когда все ткани и кость пересекают в одной плоскости, и круговая ампутация (одно-, двух- и трехмоментный способ).
В клинической практике различают ранние и поздние ампутации, повторные ампутации и реампутации. Ранние ампутации проводят по неотложным показаниям до развития в ране клинических признаков воспаления. Поздние ампутации осуществляют при развитии тяжелых гнойных осложнений, представляющих опасность для жизни, и невозможности сохранить конечность. Повторные ампутации производят при неудовлетворительном исходе ранней ампутации. Реампутация — это плановая операция для подготовки культи конечности к протезированию. Показанием к последней чаще служат порочные культи.
К первичной ампутации относятся операции, выполняемые по экстренным и неотложным показаниям, а также первое хирургическое вмешательство в виде усечения конечности при патологических ее состояниях, включая наличие злокачественной опухоли. Ампутацию по типу первичной хирургической обработки обычно выполняют при отрыве сегмента конечности.
Наиболее рациональным способом ампутаций и реампутации в настоящее время признан лоскутно-гильотинный способ с выкраиванием кожно-фасциальных лоскутов и пересечением мышц в одной плоскости. Этот способ предотвращает возникновение конической культи или избытка мягких тканей, а также способствует заживлению раны и быстрому формированию культи.
Одним из наиболее важных моментов в подготовке больного к протезированию является комплексное восстановительное лечение и реабилитация инвалидов с поражением опорно-двигательного аппарата. Оно направлено на устранение или уменьшение нарушений функций, вторичных деформаций, лечение пороков и болезней культи конечности.
В восстановительном лечении, а также на этапах подготовки и освоения протезно-ортопедических изделий применяют ЛФК, механотерпапию, массаж, плавание, ФТЛ и трудотерапию. Суть лечебных мероприятий сводится к подготовке больного к протезированию и обучению пользованию протезно-ортопедическими изделиями. В этот период для больного изготавливают лечебно-тренировочный или постоянный протез. Его обучают пользоваться искусственной конечностью, вырабатывая новый двигательный стереотип, одновременно приспосабливая к жизненным условиям.
Различают протезы для верхней и для нижней конечности. Изготавливают ортопедические аппараты, ортопедические средства для туловища, ортезы для конечностей, ортопедическую обувь, вкладыши и стельки в обувь.
Протезы верхних конечностей по функциональному признаку разделяют на активные, рабочие и косметические (рис. 1, а, б). Активные, в свою очередь, делятся на механические с внешними источниками питания и комбинированные. Их используют наиболее широко, так как цель протезирования — восстановление функций конечности или ее сегментов, утраченных в результате ампутации (рис. 1, в). Это протез кисти на беспалую культю (рис. 343, в) и протез предплечья конструкции Руденко (ПР-2-45 — рис. 1, г).

Рис. 1. Протезы: а — функционально-косметические протезы пальцев ПРО-14; б — функционально-косметический протез кисти ПРО-15; в — протез кисти на беспалую культю; г — протез предплечья конструкции Руденко ПР-2-45; д — протез плеча с активным охватом ПР-4-38; е — протез предплечья с биоэлектрическим управлением; ж — протез предплечья с миотоническим управлением
Противопоказаниями к назначению протезов являются боль в культе, незаживающие раны и свищи, неокрепшие рубцы и выстояние кости культи.
Протезы верхних конечностей с внешним источником питания делятся на электрические, пневматические, гидравлические и комбинированные. Протезы с электрическим приводом по способу управления делятся на биоэлектрические, миотонические и комбинированные. Протезы с биоэлектрическим управлением после ампутации плеча и предплечья впервые разработаны в нашей стране. Они повышают функциональные возможности конечности за счет возвращения мышцам культи сократительной функции (рис. 1, е). Применяются также протезы, в которых электрический привод совмещен с миотонической системой управления; при этом управляющий сигнал появляется при произвольном сокращении группы мышц, выбранных для управления протезом (рис. 1, ж).
Функция протеза предплечья с миотоническим управлением приближается к естественной функции здоровой руки. Мышцам культи возвращается сократительная функция, что способствует уменьшению атрофии мышц и улучшению кровообращения в культе, одновременно улучшается координация движений протезированной конечности.
Протезирование после ампутации нижней конечности является более сложной проблемой, так как при этом необходимо решать вопросы восстановления опорной функции конечности и восполнения функции коленного и голеностопного суставов.
Известные ранее шинно-кожаные протезы бедра, имеющие кожаную гильзу для бедра со шнуровкой, боковыми шинами и шарнирами, имеют большую массу и менее удобны при пользовании. Протезы бедра с деревянной гильзой применяются до сих пор в отечественном и зарубежном протезировании, как и протезы с металлическими и полимерными приемными гильзами. При протезировании бедра важную роль играет длина культи, которая обычно охватывается гильзой протеза и помогает больному активно пользоваться конечностью. Основная функция приемной гильзы протеза состоит в размещении культи в специальной полости для восприятия нагрузки при стоянии и ходьбе, передаче усилий по управлению всем протезом и удержании его на культе бедра. Обычно гильзы выполняют по индивидуальному слепку с культи. На рис. 2, а представлен больной в протезе бедра ПН-6-Э2. Эта конструкция имеет коленный модуль с фиксирующей скобой для установки гильзы, а также регулируемый голенооткидной механизм, что позволяет коленному узлу перемещаться при попытке больного сесть. При короткой культе бедра применяется полноконтактная приемная гильза, а современные технические решения уменьшают громоздкость протеза и повышают комфортность при его использовании (рис. 2, б).
Рис. 2. Протезирование в травматологии и ортопедии: а — пациент на протезе бедра ПН-6-Э2; б — вид протеза бедра с дополнительным модулем под приемной гильзой; г — разновидности протеза ПН9-07 для детей при аномалии развития голени; д — протез ПН9-08 при врожденном недоразвитии нижней конечности на уровне бедра
При врожденных аномалиях развития нижних конечностей уменьшается количество или размеры сегментов костей конечности, что приводит к укорочению ее, атрофии мышц и изменению формы. Одновременно нарушается функция суставов (от контрактуры до полного отсутствия движений), что, естественно, снижает опорно-двигательную функцию конечности.
Для восстановления ее могут быть использованы протезы типа ПН9-07 и ПН9-08 (рис. 2, в, г).
Ортезирование при деформации и заболеваниях опорно-двигательного аппарата
Ортез — техническое средство, применяемое для фиксации, разгрузки, коррекции, улучшения функции конечности больного при патологических изменениях опорно-двигательного аппарата. По назначению они могут быть профилактическими, лечебными и постоянными при стойкой утрате формы и функций конечности.
По функции ортезы бывают фиксационные, разгружающие, корригирующие и функционально-корригирующие.
Ортезы изготавливают в виде реклинаторов, бандажей, корсетов, туторов, ортопедических шин, ортопедических аппаратов и т. д. С их помощью осуществляют также лечебное воздействие на ту или иную часть тела с помощью не только механических свойств применяемого материала, но и одновременного воздействия физическими методами (тепло, электростимуляция мышц, микромассаж и т. д.). Фиксационный ортез в виде головодержателя, применяемый при травме шейного отдела позвоночника, осуществляет его стабилизацию в функционально выгодном положении и разгрузку шейных позвонков (рис. 3, а). Функциональные корсеты для стабилизации и разгрузки при повреждениях и заболеваниях позвоночника представлены на рис. 3, б, в. При нарушении осанки применяют реклинаторы (рис. 3, г), спинодержатели, ортезы различной конструкции.
Ортезы верхних конечностей по функциональному назначению делятся на фиксационные, корригирующие, разгружающие и функциональные (тренировочные). Их изготавливают в виде ортопедических шин, туторов и аппаратов (рис. 345, д, е), при этом применяют различные материалы (металл, кожа, пластмассы, текстиль и др.). Их разделяют на жесткие, полужесткие, мягкие, эластичные. Показанием к назначению являются определенные виды травм и заболеваний в зависимости от возраста больного, локализации, тяжести поражения, результатов неоперативного и оперативного лечения. Их применяют также для профилактики контрактур, деформаций конечностей, закрепления результатов восстановительного лечения.
Противопоказаниями к назначению ортезов являются фиксационные контрактуры, спастичность мышц или гиперкинезы, а также повреждения кожи, незаживающие раны кожи, кожные заболевания и нарушение интеллекта.
Ортезирование при заболеваниях и деформациях нижних конечностей позволяет улучшить функцию конечности, получить возможность самостоятельного передвижения, осуществлять профилактику вторичных деформаций и восстановление нарушенной функции конечности. Ортезы назначают при спастических и вялых параличах, парезах нижних конечностей, избыточной подвижности в суставах, ложных суставах трубчатых костей, рекурвации в коленном суставе, косолапости, после реконструктивных операций и при врожденном укорочении конечности.
Некоторые ортезы изображены на рис. 3 и 4.

Ортопедическое обеспечение при продольном плоскостопии и распластанности переднего отделастопы
Ортопедическое обеспечение при продольном плоскостопии и распластанности переднего отдела стопы зависит от тяжести деформации стопы и осуществляется преимущественно для неоперативного лечения наряду с массажем мышц стопы и голени, ЛФК, а также после реконструктивных операций на стопе. Так, при I степени плоскостопия, когда клинически уплощается продольный свод, что выявляется при нагрузке, боль в стопе возникает к концу дня, при функциональном исследовании выявляется отсутствие фиксации высоты продольного свода стопы в положении стоя на носках с поднятыми пятками. В этом случае показано ношение ортопедических стелек или полустелек с жестким межстелечным слоем (рис. 5, а).
Рис. 5. Ортопедические стельки и полустельки: а — индивидуализированная ортопедическая полустелька: 1 — вид со стороны кожаной полустельки; 2 — вид со стороны межстелечного слоя (стельки вкладываются в стандартную обувь); б — ортопедическая стелька с высоким жестким внутренним козырьком (фигурная стелька)
При плоскостопии II степени больные жалуются на боли в стопах и голени при нагрузке. Продольный свод снижен, частично фиксирован, мышцы недолго удерживают стопу в правильном положении стоя на носках, и продольные своды уплощаются. Больные с плоскостопием этой степени могут пользоваться стандартной обувью с вкладной ортопедической стелькой, жестким или комбинированным межстелечным слоем (рис. 347, б). Однако лучше всего для таких больных изготавливать индивидуальные стельки по слепку подошвенной поверхности стопы.
При плоскостопии III степени видно резкое изменение формы стопы. Снижение продольного свода стопы сочетается с вальгусной деформацией пяточного и среднего отделов стопы (на уровне поперечного сустава предплюсны), ладьевидная кость выступает на медиальной поверхности стопы. Боль становится постоянной, начинается под I пальцем, идет по внутреннему краю пятки вследствие перегрузки, затем постоянная боль распространяется по стопе, задней поверхности голени, по бедру к пояснице; отмечается ограничение движений в голеностопном суставе и мелких суставах стопы. При функциональной пробе уплощенный свод не изменяется. На рентгенограмме видны уплощение продольного свода стопы, уменьшение угла наклона пяточной кости и уменьшение угла наклона таранной кости по отношению к площади опоры. В этом случае рекомендуется изготавливать ортопедическую обувь с индивидуальной стелькой с межстелечным слоем из мягких эластичных материалов, которая разгружает болезненные участки подошвенной поверхности стопы, а также с низкой выкладкой продольных сводов.
Рис. 6. Ортопедическая стелька ОС-ЗЖ: а — вид снизу: 1 — ортопедический валик (валик Зейтца); 2 — межстелечный слой; б — вид сверху
Рис. 7. Ортопедические изделия из пенорезины или полиуретана: а — цельноформованная стелька; б — межстелечный слой; в, г — ортопедические валики; д — разгружающее приспособление под пятку
При сочетании продольного плоскостопия с распластанностью переднего отдела стопы корригируют каждую деформацию путем изготовления индивидуальной обуви. Высота каблука в обуви зависит от ведущей деформации. Так, если преобладает распластанность переднего отдела стопы, то рекомендуется низкий каблук; при выраженности продольного плоскостопия — средний каблук.
Читайте также:


