Пкс вбс коленного сустава
Травматическое повреждение связочного аппарата коленного сустава является одной из самых распространённых, после голеностопного сустава и стопы и присуща активному молодому населению и спортсменам.
Данный характер повреждения охватывает вышеуказанный контингент людей из-за своих высокоэнергетичных механизмов травмы, как: переразгибание голени, скручивание по оси, чрезмерное отведение, приведение голени или прямого воздействия травмирующей силы на голень.

Существует всего 3 степени повреждения:
- Перерастяжение и повреждение отдельных волокон связки.
- Частичное повреждение связки, иногда ее большей части, с сохранением ее функции и стабильности.
- Завершенный полный разрыв или отрыв связки вместе с костным фрагментом в месте прикрепления сопровождающийся нарушением ее функции.
Стабильность коленного сустава преимущественно обеспечивается:
- Передней и задней крестообразными
- Внутренней и наружной боковыми связками.

"Лидирующую" позицию занимает следующее состояние:
Повреждение передней крестообразной связки (далее ПКС)

берет свое начало от внутренней поверхности латерального мыщелка бедренной кости и прикрепляется к полю, кпереди от межмыщелкового возвышения большеберцовой кости. Состоит связка из 2х спирально расположенных коллагеновых пучков: Передне – внутренний и задне – наружный. ПКС удерживает голень от смещения кпереди и кнутри.
Механизмы повреждения весьма разнообразны – от редких (контактных): ударов или воздействии травмирующей силы на голень, приводящих к чрезмерному отклонению ее кпереди, кнаружи, кнутри или к переразгибанию, до более частых (не контактных) - горнолыжных травм во время падений, при внешнем вращении голени или смещения бедра кзади во время фиксированной стопы.
Нередко ПКС повреждается путем отрыва от места прикрепления с фрагментом переднего межмыщелкового поля.
Клиническая картина
В момент травмы пациент ощущает резкую боль и нередко характерный хруст в суставе, после которой следует чувство нестабильности и нередко распирания – в связи с развивающимся гемартрозом (выпот крови в сустав). Движения в коленном суставе резко ограничены из-за боли, либо заблокированы вовсе.
Диагностика

Для постановки диагноза очень важен локальный осмотр коленного сустава травматологом, который дает большую часть информации и при котором оценивается характер и степень повреждения. В случае отсутствия гемартроза, затрудняющего осмотр сустава, врач проводит тесты (переднего выдвижного ящика, Лахмана, pivot shift) отображающие состоятельность ПКС. Осмотр в обязательном порядке проводится в сравнении со здоровой конечностью.
Деление по степени передней нестабильности:
- Подвижность голени в сравнении со здоровой ногой от 1-5 мм.
- 6-10 мм.
- Более 10 мм.
Среди дополнительных методов обследования применяются МРТ, УЗИ и рентгенография сустава.
Лечение
Первая помощь заключается в обездвиживании коленного сустава, местное применение холода и прием обезболивающих препаратов. В случае развившегося гемартроза – проводится эвакуация крови из сустава, снижающая болевой синдром, и накладывается гипсовая шина.
Выставленный диагноз повреждения передней крестообразной связки не свидетельствует о необходимости проведения операции, так как тактика лечения зависит как от проявления степени стабильности коленного сустава, давности травмы, характера повреждения, возраста пациента и его образа жизни и физических запросах.
В настоящее время наиболее щадящий и распространенный способ хирургического лечения – эндоскопическое восстановление целостности связки (артроскопическая пластика) с использованием аутотрансплантата (собственных тканей) и биодеградируемых (саморассасывающихся) фиксирующих винтов.
Ориентировочный срок нетрудоспособности – от 6-14 недель.
Ориентировочный срок восстановления после операции для возврата в спорт – от 6 до 9 месяцев
Повреждение внутренней боковой связки

Повреждение занимает второе место по частоте встречаемости травматического повреждения связок коленного сустава.
Внутренняя боковая связка (далее ВБС) проходит по внутренне - боковой поверхности коленного сустава и начинается от внутреннего мыщелка бедренной кости и прикрепляется к внутреннему мыщелку большеберцовой кости.
ВБС состоит из 3х пучков: 1) Поверхностный - который подходя к месту прикрепления делиться на 2 ножки - короткую и длинную 2) Задний косой пучек 3) Глубокий пучек - который, тесно связан с близлежащим внутренним мениском.
Функция связки заключается в статической стабилизации отклонения голени кнаружи.
Выделяют 3 степени повреждения связанные с раскрытием медиальной суставной щели:
- 1-5 мм.
- 6-10 мм.
- Более 10 мм.
Механизм травмы очень разнообразен, а изолированное повреждение ВБС встречается довольно редко и исключительно в случаях частичного разрыва.
В отличии от ПКС, механизмом повреждения ВБС является именное воздействие прямого удара в наружную или переднюю область голени, коленный сустав при его разгибании - в момент натяжения связки. Непрямые механизмы травмы зачастую связаны с падением или подворачиванием конечности при отклонении корпуса наружу и фиксированной стопе.
Клиническая картина
Данное повреждение вызывает резкую боль по внутренней поверхности коленного сустава, локализацию которой часто определить не удается, и чувство "соскальзывания" голени и неуверенности походки.
Интенсивность боли, а также развитие гемартроза (кровоизлияния в сустав) напрямую зависит от степени и характера повреждения. Нередко сочетается повреждение медиального мениска, крестообразных связок, вывиха надколенника или перелома.
Первая помощь имеет стандартный подход как и при других повреждениях связок коленного сустава - обездвиживание, холод и прием обезболивающих препаратов
Диагностика
При осмотре травматолог оценивает характер повреждения, при необходимости проводит пункцию сустава для удаления скопившейся крови. Для определения степени повреждения ВБС используется стресс - тест - насильственное отведение голени кнаружи при сгибании 30 гр в коленном суставе. Осмотре проводится всегда в сравнении со здоровым коленным суставом.
В качестве дополнительных методов обследования используется МРТ,УЗИ и рентгенография сустава. С целью уточнения степени повреждения возможно проведении функциональной рентгенографии при выполнении стресс - теста.
Лечение
Тактика лечения всегда индивидуальна, так как имеется ряд факторов, определяющих желаемый конечный результат.
В случаях изолированного повреждениях ВБС 1 и 2 ст, а иногда и 3й степени используется консервативный метод лечения, состоящий из наложения пластиковой полимерной повязки (Scotchcast) или ортеза с устранением отклонения голени кнаружи и с возможностью начала ранней функции сустава, профилактируя быстро нарастающую гипотрофию мышц и контрактуру.
В случаях сочетанного повреждения и изолированного повреждения ВБС 3 ст, как правило применяется оперативное лечение, направленное на пластику (восстановление целостности) связок.
При пластике ВБС существует много вариантов оперативного лечения и осуществляются они зачастую открытым доступом (т.е. через классический хирургический разрез) с использованием аутотрансплантата (собственных тканей человека) и только глубокая порция может быть восстановлена при помощи артроскопии через 2 прокол - разреза по 1 см.
При отрыве связки - выполняется металлоостеосинтез перелома при помощи винта с компрессирующей шайбой.
Повреждение наружной боковой связки коленного сустава
Находится на третьем месте по частоте повреждения связок коленного сустава.
Наружная боковая связка (далее НБС) берет свое начало от наружного мыщелка бедренной кости и прикрепляется к головке малоберцовой кости, из-за чего ее также именуют малоберцовой коллатеральной связкой
НБС работает совместно с задне – наружным связочным комплексом состоящий из длинной и короткой головок двуглавой мышцы бедра, дугообразной связки, подвздошно-большеберцового тракта и задней части капсулы сустава. Функция которых заключается в ограничении отклонения голени кнутри, а также ее вращение.
Степени повреждения связки аналогичны вышеуказанным повреждениям и также делятся на 3 степени.

Механизм повреждения - воздействие прямого удара или сильное воздействие приводящее к чрезмерному отклонению голени кнутри в момент натяжения связки – при выпрямленной и вытянутой вперед конечности. Повреждение НБС и заднего – наружного комплекса происходит при дополнительном сочетании механизма переразгибания голени и ротации тела кнутри при фиксированной стопе.
Клиническая картина:
Пострадавший в момент травмы отмечает резкую боль и отек по наружной поверхности коленного сустава, а также чувство нестабильности и ограничение движений из-за боли. При сочетанном повреждении НБС и задне – наружного комплекса проявляется гемартроз, а при повреждении 3 ст или переломе головки малоберцовой кости и явления посттравматического неврита малоберцового нерва сопровождающийся снижением или отсутствием активных сгибательных движений стопы и пальцев и нарушением чувствительности по передне – наружной поверхности голени и тыла стопы.
Первая помощь оказывается аналогично как при повреждении других связок коленного сустава.
Диагностика
При осмотре травматолог оценивает характер повреждения, при необходимости проводит пункцию сустава для удаления скопившейся крови. Для определения степени повреждения НБС используется стресс - тест - насильственное отведение голени кнутри при сгибании 30 гр в коленном суставе, а также тест на предмет повреждения задне – наружного угла. Пациенту лежащему на животе производят сгибание в коленных суставах с последующей наружной ротацией стоп. Положительным тест принято считать при разнице в 5 мм и более. Проведение осмотра всегда в сравнении со здоровой конечностью.
В качестве дополнительных методов обследования используется МРТ,УЗИ и рентгенография сустава. С целью уточнения степени повреждения возможна функциональная рентгенография во время проведения стресс – теста при отклонении голени кнутри.
Лечение
При повреждении НБС 1 и 2 ст, лечение заключается в применении анальгетиков, венотоников и наложении полимерной повязки сроком до 4- 5 недель с последующим началом реабилитации и ношении ортеза.
В случаях сочетанного повреждения нескольких структур, во избежание развития осложнений или получения отрицательного результата консервативного лечения - применяется оперативное лечение, направленное на пластику связок, как НБС так и задне – наружного комплекса.
Вариантов оперативного лечения достаточного много и выбор тактики лечения лежит на оперирующем хирурге. При пластической хирургии связок, аналогично другим повреждениям используются собственные ткани пациента.
При отрыве связки от места прикрепления выполняется металлоостеосинтез перелома.
Также на выбор тактики лечения влияют развитие посттравматических осложнений – такие как повреждение малоберцового нерва или подколенной артерии. В этих случаях лечение осуществляется совместно с нейрохирургами (невропатологами) и ангиохирургами.
Повреждение задней крестообразной связки

Начало ЗКС берет от внутреннего мыщелка бедренной кости и прикрепляется к полю, кзади от межмыщелкового возвышения большеберцовой кости.
ЗКС состоит из 3х Опучков : 1) Передне-наружного 2) Задне-внутреннего 3) Пучок Хамфри, который прикреплен к наружному мениску.
Основная функция ЗКС является обеспечение коленного сустава от смещения голени кзади.
Механизмом повреждения служит бамперная травма – высокоэнергетичная травма прилагающаяся на переднюю поверхность в/3 голени.
Клиническая картина:
Диагностика:
В первую очередь исключаются возможные бампер – перелом, повреждение подколенной артерии, повреждения связок, наружного мениска. При наличии гемартроза – производится пункция сустава с последующей иммобилизацией конечности, в связи с затруднением осмотра. Назначаются аналгетики и противоотечные средства, местно прикладывают холодную грелку в первые сутки. При возможности локального осмотра травматолог проводит тест заднего выдвижного ящика – патологическое смещение голени кзади при согнутом под прямым углом коленным суставом и тест Годфри – при сгибании травмированной конечности в т/бедренном и коленном суставах, определяется западение между б/берцовой костью и надколенником. Одновременно проводятся тесты на наличие сопутствующих повреждений в сравнении со здоровой конечностью.
Существуют 3 степени задней нестабильности:
- Подвижность голени в сравнении со здоровой ногой от 1-5 мм
- 6-10 мм
- Более 10 мм
Среди дополнительных инструментальных методов обследования применяются МРТ, УЗИ и рентгенография сустава.
Лечение:
При частичных повреждениях ЗКС используется консервативный метод лечения в полимерной шине жесткой фиксации с последующим ношением ортеза, однако, как показывает практика данный метод лечения является малоэффективным из-за сохраняющейся хронической боли и чувства нестабильности. В большинстве случаев заднюю нестабильность голени устраняют путем лечебно – диагностической артроскопии, пластики ЗКС с использованием аутотрансплантата (собственных тканей) и биодеградируемых (саморассасывающихся) фиксирующих винтов.
Ориентировочный срок нетрудоспособности – от 6-14 недель.
Этиология
Комплексное нарушение внутрисуставных взаимоотношений коленного сустава возникает:
- В результате сильного повреждения коленного сустава, возникшего в дорожно-транспортном происшествии,
- Во время занятий спортом.
Жалобы варьируют от небольшой нестабильности во время физической активности до постоянного чувства неустойчивости при обычных движениях. Некоторые пациенты не могут полноценно передвигаться.
Выполняются тесты переднего и заднего выдвижного ящиков. При клиническом исследовании невозможно определить истинное нейтральное положение в коленном суставе. Также важно выявить сопутствующую недостаточность заднемедиальной и/или заднелатеральной капсулы и связок (варус- и вальгус-тест в положении разгибания, обратный тест ротационного выдвижного ящика).
Для определения степени нестабильности следует выполнить рентгенографию с нагрузкой в положении переднего и заднего выдвижных ящиков при сгибании в коленном суставе на 30° и 90°. Смещение большеберцовой кости кзади более чем на 13 миллиметров говорит о сопутствующих повреждениях заднемедиальной и заднелатеральной капсулы и связок.
Артроскопические данные
Передняя крестообразная связка и задняя крестообразная связка могут отсутствовать, либо представляют собой остатки несостоятельных волокон, значительно затрудняющих оценку степени нестабильности и определение нейтрального положения в коленном суставе, даже под артроскопическим контролем. Диагноз очевиден, только если обе связки отсутствуют.
Лечение
Прежде всего, необходимо выяснить, какие структуры подлежат восстановлению. Возможны следующие варианты:
- Изолированная реконструкция задней крестообразной связки;
- Реконструкция задней крестообразной связки и заднелатеральная стабилизация, реконструкцию передней крестообразной связки откладывают;
- Реконструкция задней и передней крестообразных связок;
- Реконструкции задней и передней крестообразных связок, а также заднелатеральная стабилизация.
Окончательный план лечения зависит от сопутствующих повреждений (в том числе и другого коленного сустава) и доступных трансплантатов.
Избегайте изолированной реконструкции передней крестообразной связки в суставе с сочетанными разрывами ПКС и ЗКС, так как это приведет к формированию фиксированного заднего выдвижного ящика – состоянию, которое крайне трудно устранить.
При тяжёлой задней нестабильности, превышающей 13 миллиметров, в первую очередь, следует восстановить заднюю крестообразную связку и заднелатеральную капсулу.
Если заднелатеральной нестабильности сопутствует варусное отклонение конечности, вначале рекомендуется выполнить вальгизирующую остеотомию, чтобы устранить угловую деформацию.
Материалом выбора для реконструкции задней крестообразной связки являются сухожилия ST и GR, взятые с повреждённой конечности. Переднюю крестообразную связку можно восстановить, используя сухожилие ST или среднюю треть связки надколенника с противоположной конечности.
Использование связки надколенника с повреждённой конечности не рекомендуется, так как это приведёт к ослаблению задней крестообразной связки. Кроме того, при комплексной нестабильности такого рода высока частота проблем, возникающих в бедренно-надколенниковом суставе.
Техника операции зависит от конкретной ситуации, но в целом соответствует описанным методикам изолированной реконструкции ПКС и ЗКС.
Описаны следующие методики реконструкции ЗКС с использованием сухожилий ST и GR:
- Один большеберцовый и один бедренный канал с бедренной фиксацией при помощи пуговицы,
- Изолированная реконструкция переднелатерального пучка (одиночные каналы),
- Изолированная реконструкция заднемедиального пучка (одиночные каналы),
- Два большеберцовых и два бедренных канала с бедренной фиксацией при помощи пуговицы.
При необходимости реконструкцию можно подкрепить заднелатеральной стабилизацией.
Преимуществами одиночных каналов над двойными являются:
- Техническая простота,
- Меньшая продолжительность операции,
- Меньшая важность длины сухожилий.
Единственным недостатком является:
- Трудность установки бедренного канала.
Оптимальное расположение бедренного канала до сих пор остаётся предметом разногласий. Ни один аутотрансплантат не может полностью восстановить сложную анатомию ЗКС, особенно её широкое место прикрепления к бедренной кости. Для установки одного бедренного канала существует только два показания:
- Необходимость изометрического расположения аутотрансплантата,
- Реконструкция только главного анатомического пучка ЗКС (переднелатерального), которая приводит к неизометрическому расположению аутотрансплантата.
Это обстоятельство служит основным поводом для предпочтения двухпучковой пластики при достаточной толщине трансплантата.
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
Добрый день, уважаемые участники форума.
Прошу прощения за "многабукв", но надеюсь на профессиональный комментарий и консультацию.
10.02.2016 падение на лыжах. После падения почувствовал легкий дискомфорт в районе внутренней боковой связки. Подумал ушиб и продолжил кататься дальше. Через несколько аккуратных спусков почувствовал нестабильность колена и резкую боль при определенных движениях (осевое кручение голени к бедру). Понял, что это более серьезное обстоятельство, чем ушиб и уехал со склона. По дороге домой начал чувствовать, что колено трудно сгибается, а выйдя из машины шел хромая на прямой ноге. Нога отекла, но не сильно, как при ушибе.
11.02.2016 осмотр у травматолога. По просьбе врача согнул ногу, но с трудом, до 90 градусов. Сделав тест на выдвижной ящик и боковые отклонения диагностировал разрыв внутренней боковой связки левого колена. Рентген отклонений в костной ткани не показал. Назначил консервативное лечение: ортез с боковыми вставками на 4-6 недель, мази флексен и траумель, откачивать сказал ничего не надо - отек небольшой.
23.02.2016 сделал МРТ. Выдержка по отклонениям:
1) ПКС прослеживается на всем протяжении, утолщена, структура ее несколько не однородная - частичное повреждение;
2) Внутрення боковая связка разволокнена в области прикрепления к бедреной кости, имеет повышенный МР-сигнал, волокна прослеживаются на всем протяжении - частичное повреждение;
3) Медиопаттелярная складка несколько удлинена, утолщена;
4) Отмечается незначительное повышение количества жидкости в полости сустава;
5) Визуализируется отек подкожно жировой клетчатки в области медиальной поверхности коленного сустава.
После этого было 2 осмотра у травматолога. Отек минимален. Мышцы ослаблены, высохли и сдулись, стоять на ноге без ортеза страшно и трудно, весь вес переношу на здоровую ногу, хожу в ортезе сознательно подхрамывая. Продолжаем консервативное лечение до 5-6 недель иммобилизации. С 4-ой недели можно выполнять легкие упражнения на закачку мышц.
Состояние на сегодня. Прошло чуть больше 5-ти недель. Мышцы потихоньку восстанавливаю поднятием ноги с утяжелителями, ступни на/от себя. Хожу в ортезе медленно с небольшой амплитудой сгибания, стараюсь восстановить естественную походку без наклона спины и хромоты - потихоньку получается. Без ортеза тоже могу медленно ходить почти без хромоты, но страшновато, есть дискомфорт и легкие покалывания в области боковой связки. Долго стоять на прямой ноге, перенося на нее вес, не могу - нога поднывает.
Вопросы, на которые мне хотелось бы получить ответы:
1) По срокам состояние ноги в норме? Боязнь ее нагрузить, дискомфорт и покалывания, означают ли, что боковая связка не срослась? Как проверить срослась боковая связка или нет? Или всему виной высохшие мышцы, которые разучились в унисон движениям напрягаться, а нога держится сейчас только на связках?
2) МРТ показало надрыв ПКС, но на второй день тест на выдвижной ящик данный факт не подтвердил. Как еще можно подтвердить или опровергнуть данный факт?
3) Нога полностью разгибается, в конце есть небольшая боль, но терпимая. Пробовал согнуть ногу. На данный момент нога сгибается на 40-45 градусов от прямого состояния. Дальше боль чуть правее коленной чашечки, но уже не легкая. Это боль еще несросшейся связки или здесь по другому и быть не может и нужно разрабатывать именно через боль?
P.S. Нога левая. Копия МРТ 23.02.2016 с диска по ссылке - [ Ссылки доступны только зарегистрированным пользователям ]. Посмотрите, пожалуйста, не сочтите за труд.
Заранее благодарю за ответы и уделенное время!
Коленный сустав имеет достаточно сложную структуру по сравнению с остальными сочленениями. Его образуют несколько костей: верхнюю часть – бедренная, нижнюю – большеберцовая и переднюю – надколенник (коленная чашечка). Он состоит из 2 половин (крупнее внутренняя), что обеспечивается парными костными выступами и особым расположением внутренних связок. Какую роль несет особенное функциональное строение колена?
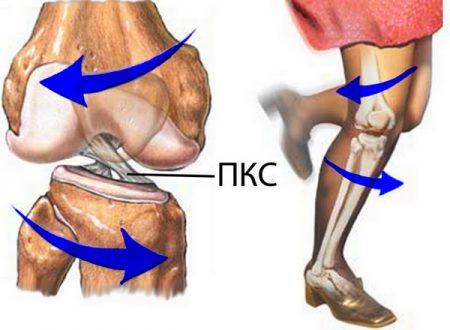
Во-первых, такое устройство связано с необходимостью выдерживать вес тела и переносимые нагрузки. Это обеспечивается толстыми и прочными сухожилиями, со всех сторон покрывающими сустав снаружи, и крестообразными связками, укрепляющими его изнутри. Поэтому кроме сгибания и разгибания других движений в колене в норме не встречается.
Во-вторых, занимая центральное положение на ноге, колено испытывает большую двигательную нагрузку. Следовательно, достаточно круглая форма сустава и растяжимость крестообразных связок (передней и задней) обеспечивают небольшие вращательные движения в нём. Так как это наиболее подвижные и непрочные образования, то их повреждение происходит чаще всего.
От 70 до 92% от всех травм сухожильного аппарата коленного сустава занимают полные или частичные разрывы передней крестообразной связки (ПКС).
Причины
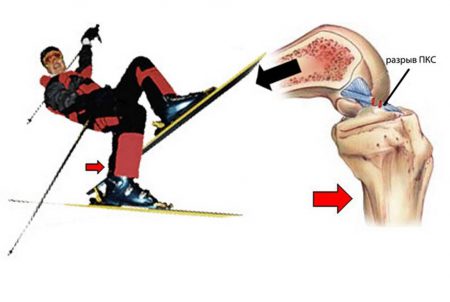
Анатомические особенности строения ПКС уже предрасполагают к большей частоте повреждений – она намного длиннее и тоньше задней крестовидной связки. Сказывается также её функция – предотвращать переразгибание голени. И если сгибание назад ограничено бедром, то отсутствие преграды впереди при чрезмерной нагрузке приводит к частому растяжению и надрыву ПКС. Имеется 4 механизма возникновения разрыва.
- При согнутом колене выполняется резкая попытка разгибания, но сустав отклоняется в наружную сторону. Это чаще всего встречается при поднятии тяжестей, например, у тяжелоатлетов.
- Появляется опять же при резком напряжении ПКС, но происходит подгибание голени с падением на колено. Характерно для падения с небольшой высоты на прямые ноги или в состоянии алкогольного опьянения.
- Как следствие чрезмерного разгибания – встречается обычно при беге, когда люди пытаются резко затормозить.
- Возникает после сильного удара по передней поверхности колена тяжелым предметом. Типично для повреждений на производстве и автомобильных аварий.
Одиночный разрыв ПКС – явление редкое, поэтому её травма всегда сочетается с надрывами других связок или внутреннего мениска.
Симптомы
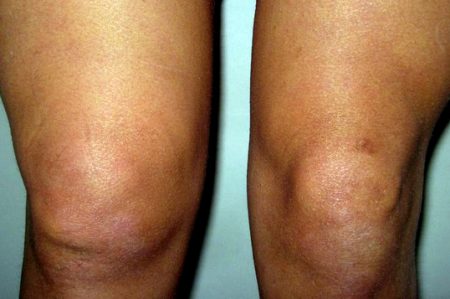
Разделяются на общие (внешние) проявления и выявляемые специальными приёмами. Диагностические методы позволяют достоверно определить наличие надрыва ПКС.
Внешние признаки неспецифичны и могут сопровождать любую травму коленного сустава (от ушиба до разрыва).
- Резкая боль внутри сустава, которая затем распространяется на бедро и голень.
- Подвижность в колене резко ограничивается или полностью отсутствует, нога находится в вынужденном разогнутом положении.
- Мышцы на передней поверхности бедра напряжены.
- Кожа вокруг сустава сильно отекает, что заметно по сглаживанию контуров коленной чашечки.
Методы выявления разрыва ПКС
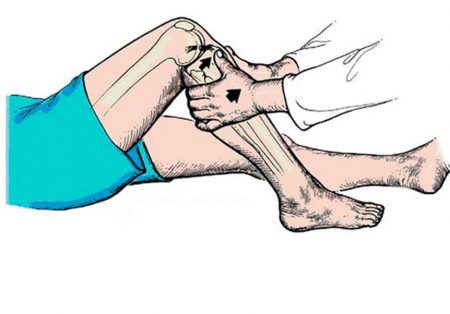
Существует ряд специальных тестов, в основе которых лежит выявление патологических движений, возникающих исключительно после надрыва ПКС.
Лечение
В зависимости от того, полным был разрыв или частичным выбираются разные методы терапии. Если имеет место надрыв, то выполняются только консервативное лечение и непродолжительная реабилитация. При полном повреждении ПКС необходимо срочное проведение операции с последующим длительным восстановлением.
Крестообразные связки в силу своего строения имеют незначительную способность к восстановлению. Это связано с растяжением концов сухожилия после надрыва, а, так как они не соприкасаются, образования рубцовой ткани между ними не происходит. Немалую роль играет повреждение синовиальной оболочки – основного источника питания ПКС. Поэтому без операции можно обойтись только в случае её частичного повреждения. Варианты терапии:
- Производится адекватное обезболивание с помощью уколов анальгетиков или новокаиновых блокад. За счёт расслабления напряженных мышц крестообразные связки перестают растягиваться.
- На область коленного сустава прикладывается пакет со льдом, обернутый полотенцем или повязка с хлорэтилом. Холод оставляют на 2 часа, после этого делают перерыв 30 минут и затем повторяют. Положительный эффект заключается в уменьшении отёка и объёма кровоизлияния в суставную сумку.
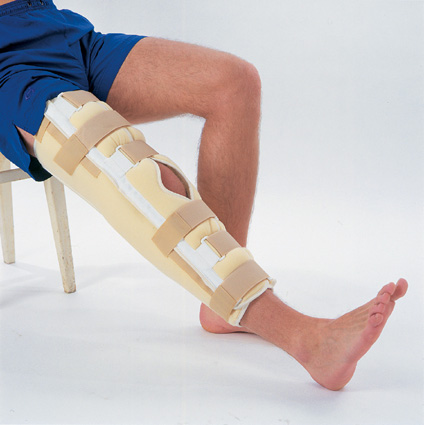
- Создается неподвижное положение конечности (в разогнутом положении) с помощью гипсовой повязки до паховой складки. Гипс можно снимать через 2 недели.
- Выполняются пункции сустава с целью удаления лишней жидкости и сгустков крови из его полости.
- В виде уколов или таблеток применяются стимуляторы восстановления тканей (афлутоп, актовегин, солкосерил, хондроитин с глюкозамином).
Все перечисленные методы сочетаются с ранним началом реабилитации, полноценным питанием и витаминотерапией.
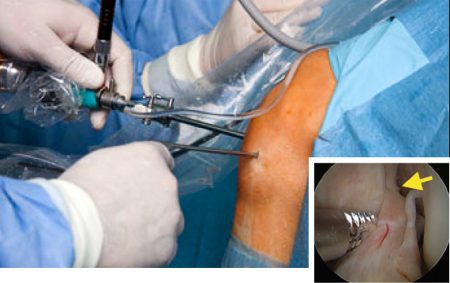
Для проведения операции необходимо наличие четких показаний. Они разделяются на две основные группы: для периода после травмы и отдаленные. Непосредственно после повреждения операция выполняется в случае:
- Полного разрыва сухожилия в точке прикрепления с участком кости.
- Абсолютной неподвижности в суставе и неэффективности других методов лечения при этом.
В отдаленном периоде к операции прибегают при сильной нестабильности и болях в колене, которые сопровождаются периодическими его воспалениями.
После операции создаётся неподвижное положение для коленного сустава ортезом с шарниром или гипсовой повязкой на срок до 6 недель. В настоящее время большинство таких вмешательств делается артроскопически, то есть через небольшие отверстия. Это значительно упрощает уход за больным и уменьшает длительность восстановления.
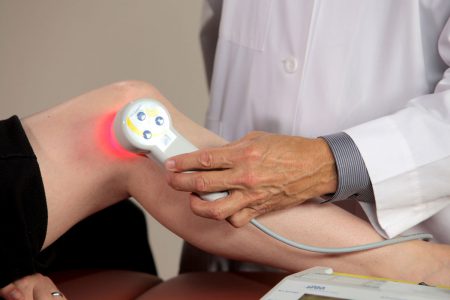
Реабилитация
Основной целью всех мероприятий является восстановление нормальной подвижности коленного сустава. Применяются упражнения лечебной физкультуры (ЛФК) и физиопроцедуры.
- Уже на 3 день после наложения гипса можно вставать и ходить с помощью костылей, немного опираясь на поврежденную ногу. Упражнения являются изометрическими (напряжение мышц бедра в положении лежа без движений в конечности).
- С 3 недели необходимо заменить гипс на ортез или повязку эластичным бинтом. Ходить можно полностью опираясь на ногу или с тростью. Лечебная физкультура включает постепенное увеличение нагрузки и направлена на восстановление сгибания голени.
- Через 6 недель после травмы занятия ЛФК приобретают вид спортивных. Укрепление мышц бедра достигается ежедневным плаванием, использованием тренажеров или велосипеда.
- Через 3 месяца наблюдается полное восстановление, но тренировки необходимо продолжать. Идеальным является бег на расстояния не менее 3 километров. Перед пробежкой или другой физической нагрузкой всегда необходимо надевать мягкий наколенник.
Методы физиотерапии также начинаются как можно раньше и продолжаются в среднем 3 недели. Чаще всего используют токи УВЧ и магнит на область колена – они улучшают кровообращение и восстановление тканей. Для уменьшения боли можно применять электрофорез с новокаином и ферментами.
Читайте также:


