Пластика внутренней боковой связки коленного сустава
Одними из главных стабилизаторов коленного сустава являются большеберцовая коллатеральная связка (внутренняя боковая связка) и малоберцовая коллатеральная связка (наружная боковая связка).

Внутренняя боковая связка (большеберцовая связка, медиальная коллатеральная связка) является одним из главных стабилизаторов коленного сустава. Снизу она прикрепляется к большеберцовой кости. Сверху связка начинается от внутреннего мыщелка бедренной кости. Главной её функцией является удержание голени от отклонения кнутри.
Разрывы медиальной коллатеральной связки (МКС) происходят чаще, чем разрывы других связок коленного сустава. Их встречаемость достигает 3 случаев на 1000 человек. В отличие от наружной боковой связки внутренняя связка прочно соединена с внутренним мениском коленного сустава. Поэтому повреждение внутренней боковой связки часто сочетается с повреждением внутреннего мениска.

Типичный механизм разрыва — удар по наружной стороне ноги при разогнутом коленном суставе. Также повреждение может произойти в результате непрямой травмы, когда человек оступается или поскальзывается, или при падении с кручением на ноге, когда голень и стопа фиксированы, а корпус тела отклоняется наружу. При таких травмах может произойти не только повреждение внутренней боковой связки, но и других структур коленного сустава, например, может произойти разрыв мениска, разрыв передней крестообразной связки, перелом мыщелков большеберцовой кости и др.


Во время травмы пациент ощущает резкую боль, щелчок, появляется подкожное кровоизлияние, отечность в проекции связки. При изолированном разрыве вследствие внесуставного расположения связки выраженного гемартроза не бывает. Из-за болевого синдрома, а также возникшей нестабильности, пациент щадит поврежденную ногу.
При осмотре выявляется болезненность при пальпации в проекции связки, подкожная гематома, положительный вальгус-тест: повышенное отклонение голени к наружи по сравнению с противоположной стороной. Для исключения внутрисуставных переломов производится рентгенография в двух проекциях. Степень разрыва МКС, а также наличие сопутствующих разрывов менисков и других связок определяется при помощи МРТ.


Тактика лечения, даже при полном разрыве МКС, в большинстве случаев консервативная: эластичное бинтование, холод местно, возвышенное положение конечности, ограничение нагрузки на поврежденную ногу, ношение брейса с жесткими боковыми вставками в течение 3-4 недель. За этот срок большинство разрывов МКС срастаются. Так, по данным научных исследований, 98% футболистов с изолированной травмой большеберцовой коллатеральной связки, прошедших консервативное лечение, вернулись в профессиональный спорт.

В редких случаях старых несросшихся разрывов и выраженной нестабильности в суставе применяется хирургическое лечение – пластика медиальной коллатеральной связки аутотрансплантатом из сухожилий мышц задней поверхности бедра.

Латеральная коллатеральная связка (ЛКС, наружная боковая связка) располагается по внешней поверхности коленного сустава и соединяет наружный надмыщелок бедра с головкой малоберцовой кости. Её основная функция – препятствовать избыточному смещению голени кнутри. В отличие от внутренней боковой связки наружная связка не связана с мениском, а между ними находится тонкая жировая подушка. ЛКС работает в комплексе с задне-наружным связочным аппаратом колена, принимая участие в обеспечении стабильности коленного сустава.
Разрывы ЛКС случаются намного реже, чем разрывы медиальной коллатеральной связки. Наиболее вероятный механизм травмы – прямой удар по внутренней поверхности колена – при этом голень отклоняется кнутри, а ЛКС растягивается и разрывается. Также возможен непрямой механизм травмы при подворачивании конечности во время смены направления движения. Во многих случаях разрывы наружной боковой связки сочетаются с другими повреждениями (разрывы менисков, разрывы передней и задней крестообразной связок, разрывы задней капсулы коленного сустава)

После травмы возникает боль по наружной поверхности коленного сустава, обширная подкожная гематома в проекции связки. Пациент может испытывать ощущение неустойчивости. Выраженного внутрисуставного выпота обычно не бывает в силу внесуставного расположения связки. При клиническом обследовании выявляется болезненность при пальпации, положительный тест внутреннего отклонения голени. При частичном разрыве возникает болезненность в проекции связки, при полном разрыве – избыточное отклонение голени. Обязательно выполняется рентгенография, в сомнительных случаях – под нагрузкой. Окончательно установить характер разрыва и наличие сопутствующих повреждений менисков и других связок коленного сустава позволяет МРТ.

Тактика лечения неполных разрывов ЛКС консервативная – холод местно, исключение нагрузки на 4 недели и возвышенное положение конечности, эластическое бинтование, анальгетики. При полном разрыве ЛКС, особенно в сочетании с повреждением других структур заднелатерального отдела сустава, крестообразных связок и менисков, показано оперативное вмешательство. В случае свежего разрыва может быть показано сшивание связки, однако для более стабильной фиксации чаще используется пластика с использованием аутотрансплантата из сухожилия нежной мышцы

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
S83.4. Растяжение и разрыв (внутренней/наружной) боковой связки коленного сустава.
Что вызывает разрывы боковых связок коленного сустава?
Разрывы боковых связок коленного сустава возникают при непрямом механизме травмы - избыточном отклонении голени кнутри или кнаружи, при этом разрывается боковая связка, противоположная стороне отклонения.
Симптомы разрывов боковых связок коленного сустава
Пациентов беспокоят боль и неустойчивость в коленном суставе, причём боль локальная - в месте разрыва.
Диагностика разрывов боковых связок коленного сустава
Характерная травма в анамнезе.
Осмотр и физикальное обследование
Сустав отёчен, контуры его сглажены. На 2-е-З-и сутки после травмы появляется кровоподтёк, иногда обширный, спускающийся на голень. Определяют наличие свободной жидкости (гемартроз): положительный симптом зыбления и баллотирования надколенника. Пальпация выявляет локальную болезненность в проекции повреждённой связки.
При разрыве боковой связки отмечают избыточное отклонение голени в сторону, противоположную повреждённой связке. Например, если есть подозрение на разрыв внутренней боковой связки, врач одной рукой фиксирует наружную поверхность коленного сустава пациента, а второй отклоняет голень кнаружи. Возможность отклонить голень кнаружи значительно больше, чем на здоровой ноге, указывает на разрыв внутренней боковой связки. Нога пациента при исследовании должна быть разогнутой в коленном суставе. При острой травме эти исследования выполняют после введения прокаина в полость коленного сустава и его анестезии.
Лабораторные и инструментальные исследования
Если началось развитие деформирующего гонартроза, клинический диагноз можно подтвердить рентгенологическим исследованием с помощью устройства, предложенного в клинике. На рентгенограмме отчётливо видно расширение суставной щели на стороне травмы.

[1], [2], [3], [4], [5], [6], [7]
Лечение разрывов боковых связок коленного сустава
Показания к госпитализации
Лечение острого периода травмы проводят в стационаре.
Консервативное лечение разрывов боковых связок коленного сустава
При изолированном разрыве одной боковой связки применяют консервативное лечение. Проводят пункцию коленного сустава, устраняют гемартроз, в полость сустава вводят 25-30 мл 0,5% раствора прокаина. На 5-7 дней (до исчезновения отёка) накладывают гипсовую лонгету, а затем - циркулярную гипсовую повязку от паховой складки до концов пальцев в функционально выгодном положении и с избыточным отклонением голени (гиперкоррекция) в сторону поражения. УВЧ и статическую гимнастику назначают с 3-го дня. Иммобилизация длится 6-8 нед. После её устранения назначают восстановительное лечение.
Хирургическое лечение разрывов боковых связок коленного сустава
Существует несколько способов операционного восстановления коллатеральных связок коленного сустава.
Пластика коллатеральной большеберцовой связки. Разрывы коллатеральной большеберцовой связки встречаются чаще, чем разрывы коллатеральной малоберцовой. Нередко они сочетаются с повреждениями внутреннего мениска и передней крестообразной связки (триада Турнера).
Для восстановления стабильности коленного сустава при разрыве коллатеральной большеберцовой связки раньше наиболее часто применяли операцию Кемпбелла. Материалом для пластики служит полоска из широкой фасции бедра.
В последующем было предложено немало способов оперативного восстановления коллатеральной большеберцовой связки: гофрирование, пластика связки лавсаном, консервированным сухожилием.
В 1985 г. А.Ф. Краснов и Г.П. Котельников разработали новый способ аутопластики этой связки.
Делают разрез мягких тканей в проекции нижней трети нежной мышцы и выделяют её сухожилие.
В области внутреннего надмыщелка бедра формируют костно-надкостничную створку, под неё перемещают сухожилие. Затем подшивают его к надкостнице у входа и выхода. Створку укрепляют трансоссальными швами. Ушивают рану.
Накладывают циркулярную гипсовую повязку от кончиков пальцев до верхней трети бедра на 4 нед. Угол сгибания в коленном суставе составляет 170°.
Эта операция выгодно отличается от применявшихся ранее малой травматичностью и несложностью техники исполнения. Трансплантат под костно-надкостничной створкой фиксируется надёжно за счёт тенодеза, что доказано клиническими и экспериментальными работами А.Ф. Краснова (1967). Вторая точка фиксации у большеберцовой кости остаётся естественной.
Пластика коллатеральной малоберцовой связки. В застарелых случаях стабильность коленного сустава при разрывах коллатеральной малоберцовой связки восстанавливают с помощью её пластики ауто- или ксеноматериалами. Как правило, предпочтение отдают аутопластическим вмешательствам. Примером может служить операция Эдварса, где связку формируют из лоскута широкой фасции бедра.
Наряду с известными методиками пластики при разрывах коллатеральной малоберцовой связки используют и способ её аутопластики, предложенный Г. П. Котельниковым (1987). Применяют его при разрывах коллатеральной малоберцовой связки у больных с компенсированными и субкомпенсированными формами нестабильности коленного сустава. При декомпенсированной форме нестабильности взятие трансплантата из широкой фасции нежелательно из-за резкой атрофии мышц бедра.
Из широкой фасции бедра выкраивают трансплантат размером 3x10 см с основанием у наружного мыщелка. В области надмыщелка бедра формируют костно-надкостничную створку основанием кзади под ширину трансплантата.
Второй продольный разрез длиной 3-4 см делают над головкой малоберцовой кости. В ней формируют канал в переднезаднем направлении, помня об опасности повреждения общего малоберцового нерва. Укладывают трансплантат под створку, натягивают и проводят его через канал. Прошивают у места входа и выхода. Костно-надкостничную створку фиксируют чрескостными швами. Свободный конец фасции подшивают к трансплантату в виде дубликатуры. Раны ушивают наглухо. Накладывают гипсовую циркулярную повязку от кончиков пальцев до верхней трети бедра под углом в коленном суставе 165-170° на 4 нед.
Приблизительный срок нетрудоспособности
При консервативном лечении изолированного разрыва одной боковой связки трудоспособность восстанавливается через 2-3 мес.

[8], [9]

- Способы лечения
- Консервативное лечение
- Хирургическое лечение
- Артротерапия
Разрыв боковых (коллатеральных) связок коленного сустава происходят по непрямому механизму. На саму связку повреждающий фактор не воздействует. Причиной становится отклонение голени внутрь или наружу. При этом разрывается боковая связка колена, располагающаяся на противоположной стороне. Для лечения травмы используются как консервативные, так и хирургические методы.
Способы лечения
При частичном разрыве (растяжении), и даже при полном разрыве только одной боковой связки возможно консервативное ведение пациента. Тем не менее, более предпочтительной является хирургическая операция в случае полного разрыва. Потому что далеко не всегда разорванные связочные структуры срастаются сами по себе.

Последствия неправильно выбранной тактики терапии могут быть печальными для пациента. У него формируется стойкая нетрудоспособность. После окончания острого периода боль проходит. Но сохраняется нестабильность сустава. При разорванной внутренней боковой связке колено легко отклоняется наружу, потому что нет силы, удерживающей сустав в правильном положении. Чтобы иметь возможность нормально ходить, человек фиксирует колено либо бинтом, либо специальными ортезами. Но это лишь временно решает проблему. Со временем развивается атрофия мышц голени, а длительно существующая нестабильность сустава приводит к гонартрозу.
Чтобы в будущем избежать подобных проблем, требуется правильный выбор метода лечения. Для этого проводятся инструментальные исследования: не только рентген, который позволяет установить факт разрыва, но и МРТ, дающую врачу уточняющую информацию. За пациентом ведется наблюдение после консервативного лечения. Если сохраняется нестабильность сустава, то его оперируют.
Консервативное лечение
Суть консервативного лечения сводится к тому, что внутренней (большеберцовой) связке колена обеспечивается полный функциональный покой. В результате создаются необходимые условия для сращивания разорванных волокон. Одновременно в острый период идёт борьба с симптомами (обезболивание, устранение отечности).
В острый период сразу после получения травмы человека тщательно обследуют. Обычно боковая внутренняя связка разрывается при ударе в латеральную поверхность колена. Как правило, это спортивная травма. Она может сопровождаться повреждением и других внутрисуставных структур (менисков, капсулы сустава, связок).
Иногда операцию проводят в короткие сроки после травмы. Но если повреждена одна только внутренняя боковая связка, применяют консервативную терапию. Колено пунктируют, промывают, удаляют кровь. Внутрь вводят местные анестетики для устранения боли. Обычно используют 0,5% прокаин. Гипсовая лонгета накладывается на 1 неделю. После устранения отечности сустава её меняют на циркулярную гипсовую повязку от паха до пальцев.
При разрыве внутренней боковой связки коленного сустава голень устанавливают в положение приведения. Такая фиксация обеспечивает сниженную подвижность ноги в поврежденном суставе. Положение конечности способствует снижению нагрузки на травмированную связку. Она длительное время находится в расслабленном состоянии, что обеспечивает нормальное протекание регенераторных процессов.

Дополнительные методы лечения:
физиотерапия – применяется множество методов, которые позволяют улучшить кровообращение в суставе, ускорить устранение отека, нормализовать регенераторные процессы;
лечебная физкультура – статическую гимнастику назначают уже с третьего дня, в восстановительном периоде (после снятия гипса) переходят к динамическим упражнениям, направленным на укрепление мышц конечности;
артротерапия – уколы внутрь сустава гиалуроната и богатой тромбоцитами плазмы, позволяют ускорить регенерацию тканей и предотвращают дегенерацию хрящей.
Хирургическое лечение
Хирургическое лечение разрыва внутренней связки колена требуется при её полном разрыве, если сохраняется нестабильность сустава. Она может быть частично компенсирована при помощи специальных ограничивающих ортопедических приспособлений. Однако рано или поздно заболевание станет причиной гонартроза, атрофии мышц. Поэтому чем раньше проведено хирургическое вмешательство, тем лучше его результаты.
Существует несколько способов стабилизации колена при разрыве внутренней связки. Один из них – это пластика. Материалом для неё служит аутотрансплантат. То есть, берутся похожие по своим свойствам ткани человеческого тела. Они имплантируются на место разорванной связки. Часто для этой цели берут фрагмент широкой фасции бедра.
Используется аутопластика сухожилием нежной мышцы. В зоне медиального надмыщелка бедренной кости формируется костно-надкостничная створка. Под неё помещается сухожилие. Затем створка укрепляется швами. Рана ушивается. Конечность обездвиживается гипсовой повязкой на 4 недели. Повязка накладывается от верхней трети бедра до пальцев ноги. При этом колено должно быть согнуто под углом 170 градусов.
Часто эту операцию выполняют в острый период травмы – не позднее 8 суток после её получения. Её проведение возможно и в течение первых трех суток. То есть, практически сразу после повреждения, хотя ещё сохраняется отек и гематома. Раннее вмешательство улучшает результаты операции.
При разрыве поверхностного листка медиальной коллатеральной связки колена место разрыва сшивают. Врач обнаруживает в месте локализации разрыва гематому. К тому же, он может обнаружить это место путем отведения и приведения голени: концы при этом расходятся. Врач сшивает связку в поперечном направлении, захватывая 1 см выше и ниже зоны повреждения. После этого связка на всём её протяжении прошивается продольно. При отрыве костного фрагмента его фиксируют винтом с шайбой.
После операции конечность иммобилизируют ортезом. Срок – до полутора месяцев. В послеоперационном периоде человеку назначают антибиотики, обезболивающие препараты. В большинстве случаев уже через 3 месяца после хирургического вмешательства у человека полностью проходит хромота, а через 6 месяцев функция сустава восстанавливается полностью.
Артротерапия
Часто как при консервативном ведении пациентов, так и в случае проведения операции используется артротерапия. Эта методика предотвращает дегенеративно-дистрофические процессы в хрящевой ткани колена. Она ускоряет регенерацию внутрисуставных структур.
Методика предполагает выполнение инъекций в сустав двух препаратов:

1. Богатая тромбоцитами плазма. Используется с целью ускоренного восстановления поврежденных структуру. Устраняются как последствия травмы, если человек лечится консервативно, так и последствия хирургического вмешательства, при котором дополнительно травмируются мягкие ткани колена.
Богатую тромбоцитами плазму готовят из крови пациента непосредственно перед выполнением укола. Процедура занимает около 20 минут. У больного берут из вены кровь. Её центрифугируют. Лишние клетки и часть плазмы удаляют. В результате уменьшения объема жидкой части крови, удаления лейкоцитов и эритроцитов, получается плазма, в которой повышена в несколько раз концентрация тромбоцитов (по сравнению с цельной кровью).
Зачем это нужно? Тромбоциты – это форменные элементы, которые отвечают за свертывание крови, формирование тромба в месте повреждения и последующую регенерацию тканей под кровяным сгустком. Клетки выделяют большое количество факторов роста. Именно они стимулируют восстановление внутрисуставных структур. Поэтому под действием артротерапии человек быстрее восстанавливается после травмы или операции.
2. Гиалуроновая кислота. Является естественным веществом для организма человека. Синтезируется во многих тканях. В том числе содержится внутри любого сустава. Гиалуроновая кислота для внутрисуставных инъекций широко используется в ортопедии и травматологии. Она позволяет добиться таких результатов:
смягчение трения сутавных поверхностей;
улучшение состава синовиальной жидкости;
нормализация метаболических процессов внутри сустава;
трофики суставного хряща.
Однако основная задача гиалуроната состоит в том, чтобы предотвратить дистрофические изменения в хрящевой ткани. Гонартроз становится частым осложнением повреждения боковой внутренней связки колена. Поврежденные хрящи практически не восстанавливаются. Поэтому лучше избежать их повреждения, чем затем всю жизнь страдать от хронической боли.
Артротерапия дает долговременный эффект. После нескольких уколов в сустав результаты терапии сохраняются в течение 6-12 месяцев.
Повреждение боковых связок колена лишь при незначительных повреждениях лечится консервативными методами. При полном разрыве, и тем более при сочетании с повреждением внутреннего мениска и передней крестообразной связки (триада Турнера) проводится хирургическое лечение. Консервативное ведение таких пациентов возможно, только если операция им противопоказана из-за неудовлетворительного состояния соматического здоровья, либо при категорическом отказе от неё. При этом пациента информируют о негативных последствиях, которые влечет за собой отказ от хирургического лечения: это нестабильность сустава, ограничение физической активности и последующее развитие гонартроза.
Изобретение относится к медицине, а именно к травматологии и ортопедии и может быть использовано для лечения нестабильности в коленных суставах при разрывах внутренней боковой связки. Цель - сохранение функции сгибания голени и обеспечение стабильности в суставе во фронтальной плоскости. Для этого в области внутреннего надмыщелка создают костно-надкостничную створку, мобилизуют сухожилие нежной мышцы, перемещают его в предварительно сформированное ложежелобок под створкой, последнюю фиксируют на прежнее место трансосальными швами . Операция малотравматична, техника ее несложная, время, операции в среднем 30-40 мин. Результаты операции у больных вполне удовлетворительные.
РЕСПУБЛИК (5g 4 А 61 В 17/56
ГОСУДАРСТВЕННЫЙ НОМИТЕТ СССР
IlO ДЕЛАМ ИЗОБРЕТЕНИЙ И ОТКРЫТИЙ д -. „ .", ОПИСАНИЕ ИЗОБРЕТЕНИЯ "", К ABTOPCHOMY СВИДЕТЕЛЬСТВУ (21) 3902826/28-14 (22) 03.06.85 (46) 30.12.88. Бюл. № 48 (71) Куйбышевский медицинский институт им. Д. И. Ульянова (72) А. Ф, Краснов и Г. П. Котельников (53) 616.71-089 (088.8) (56) Чаклин В. Д. Основы оперативной ортопедии и травматологии. М.: 1964, 456. (54) СПОСОБ ПЛАСТИКИ ВНУТРЕННЕЙ БОКОВОЙ СВЯЗКИ КОЛЕННОГО
СУСТАВА (57) Изобретение относится к медицине, а именно к травматологии и ортопедии и может быть использовано для лечения.80, 1447357 А 1 нестабильности в коленных суставах при разрывах внутренней боковой связки.
Цель — сохранение функции сгибания голени и обеспечение стабильности в суставе во фронтальной плоскости. Для этого в области внутреннего надмыщелка создают костно-надкостничную створку, мобилизуют сухожилие нежной мышцы, перемещают его в предварительно сформированное ложежелобок под створкой, последнюю фиксируют на прежнее место трансосальными швами. Операция малотравматична, техника ее несложная, время. операции в среднем
30 — 40 мин. Результаты операции у больных вполне удовлетворительные.
Составитель М. Г!озняк
Редактор М. Недолуженко Техред И. Верес Корректор М. Шароши
Заказ 67!! (4 Тираж 655 Подписное
ВНИИПИ Государственного комитета СССР по делам изобретений и открытий . ! !3035, Москва; Ж вЂ” 35, Раушская наб., д. 4/5
Г1роизводственно-полиграфическое предприятие, г. Ужгород, ул. Проектная, 4
Изобретение относится к медицине, а именно к травматологии, и предназначено для лечения разрывов внутренней боковой связки коленного сустава.
Бель изобретения — обеспечение физиологического надежного способа фиксации аутотрансплантата при пластике внутренней боковой связки коленного сустава, улучшение косметического эффекта, уменьшение травматичности операции и сокращение времени ее выполнения, сохранение функции 1р сгибания голени обеспечение стабильности в суставе во фронтальной плоскости.
Для достижения этой цели в нижней трети внутренней поверхности бедра (проекция нежной мышцы — она имеет длинное сухожилие) делают разрез длиной
8 — 1О см. Сухожилие выделяют, в области надмьпцелка бедра остеотомом сверху вниз отбивают костно-надкостичную створку длиной 3 — 4 см. Под ней формируют ложежелобок под размер выделенного сухожилия (фиг. 1 и 2) Сухожилие перемещают под створку (транспозиция), подшивают его у места входа и выхода из-под створки к надкостнице. Створку фиксируют к ложу 2 — 3 трансосальным кетгутовыми швами (фиг. 3). Голени во время фиксации придают варусное положение.
Рану ушивают послойно. Гипсовая циркулярная повязка на 5 — 6 недель, угол в колен н о м суста ве 165 .
Пример. Больная 29 лет, поступила в клинику с жалобами на неустойчивость в правом коленном суставе (голень вывихивается кнаружи), боли при ходьбе.
Травму получила 2 года назад, катаясь на коньках.
Производят разрез тканей в проекции нежной мышцы длиной 10 см в нижней трети правого бедра по внутренней поверхности; Выделяют и мобилизуют сухожилие нежной мышцы, берут его на держалку. В области внутреннего надмыщелка бедра остеотомом сверху вниз отбивают костно-надкостничную створку длиной 3 см.
Под ней желобоватым остеотомом сформировано ложе-желобок под диаметр сухожилия. Сухожилие перемещают под створку, фиксируют у места входа и выхода кетгутовыми швами за надкостницу. (Створку фиксируют тремя трансосальными швами на прежнее место. 11ослойный шов раны. Гипсовая циркулярная повязка до верхней трети бедра, угол 165, годен в положении варуса на 5 недель.
Продолжительность операции 35 мин.
Через 5 недель повязка снята. Проведение лечения: ЛФК, массаж озокерит, ритмическая гальванизация мышц бедра, ГБО-терапия, занятия в бассейне. Через 4 недели: сгибание в коленном суставе 80о, разгибание 175 . Патологическая подвижность голени во фронтальной плоскости отсутствует.
Способ пластики внутренней боковой связки коленного сустава путем обнажения, перемещения в: ложе внутреннего надмыщелка бедра сухожилия мышцы бедра с последующей фиксацией его, отличающийся тем, что, с целью сохранения функции сгибания голени и обеспечения стабильности в суставе во фронтальной плоскости, в качестве трансплантата используют сухожилие нежной мышцы, на внутреннем надмыщелке бедра формируют костнонадкостничную створку и фиксируют под ней cvхожилие.
Виды операций.
Если произошел отрывной перелом костного фрагмента и имеется его смещение, проводится срочное оперативное вмешательство. Костный фрагмент фиксируют к кости (рис. 41).
Виды повреждений передней крестообразной связки: III - костный отрыв ПКС от большеберцовой кости)
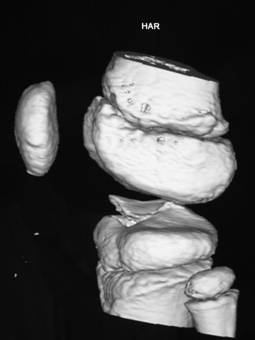
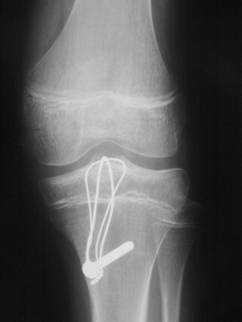
Рис. 41.Отрывной перелом места прикрепления ПКС: а – ЗD томография; б – фиксация проволокой.
I - разрыв на протяжении по типу "концы швабры"
II – интрасиновиальный разрыв,
IV - разрыв на протяжении с булавовидным утолщением и укорочением волокон дистальной культи ПКС,
V - проксимальный разрыв или отрыв от бедренной кости, культя фиксирована к задней крестообразной связке,
VI - повреждение ПКС, при котором волокна связки полностью рассосались (по Gachter A., 1992
Артроскопическая резекция культи передней крестообразной связки.
Резекции подвергается лишь часть поврежденной связки при ее неполном разрыве, имеющей вид длинной культи. При перемещении такой длинной культи в полость сустава у пациентов может возникнуть “блокада” сустава с выраженным болевым синдромом.
Подобная операция проводится в случаях, когда клинически проявления нестабильности отсутствуют или минимальны у пациентов с небольшой физической активностью.
Открытое подшивание свежего отрыва ПКС к месту прикрепления к большеберцовой кости (рис. 42, а), или бедренной кости (рис. 42, б).

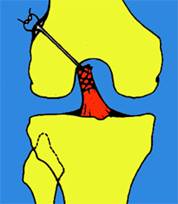
Рис. 42. Подшивание свежего отрыва ПКС.
Использование аллосухожильной ткани, показало ряд ее ценных преимуществ.
Рис. 43. Аллосухожильный трансплантат.
Аутопластика ПКС (рис. 44).
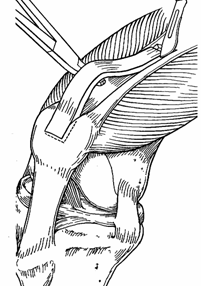
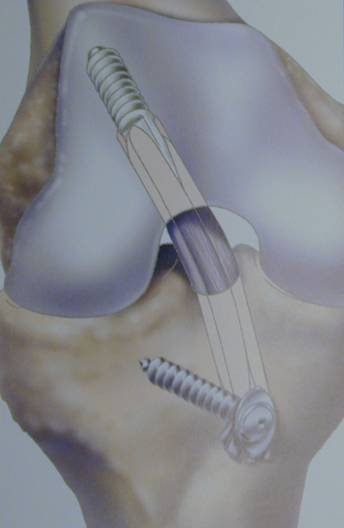
Рис. 44. Аутопластика ПКС: а – забор трансплантата сухожилия четырехглавой мышцы с костным блоком надколенника; б – фиксация трансплантата.
Это - природное происхождение и низкие антигенные свойства, обеспечивающие хорошую приживляемость и дальнейшую перестройку; отсутствие дополнительной травматизации, сопутствующей забору трансплантата и неизбежное ослабление одной из местных связочно-сухожильных структур, выбранной в качестве донорской; вариабельность размеров и структуры; достаточная механическая прочность; удобство и простота хранения (рис. 43)

.
Пластика ПКС синтетическим трансплантатом (эндопротезом) (рис. 45).
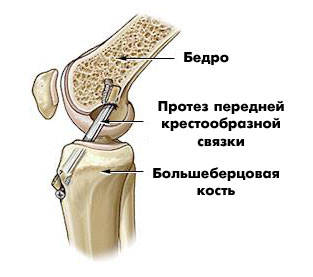
Рис. 45. Пластика ПКС эндопротезом.
Эндоскопический способ пластики крестообразных связок является наименее травматичным. Движения в суставе начинают уже через несколько дней после операции, но большие нагрузки на сустав не рекомендуются в течение 1,5 лет.
РАЗРЫВЫ БОКОВЫХ СВЯЗОК:
Наружная боковая связка коленного сустава подвергается повреждению реже, чем внутренняя, но при этом чаще разрывается вся связка полностью (рис. 46, а) или полностью происходит отрыв связки от места ее прикрепления (рис.46, б).
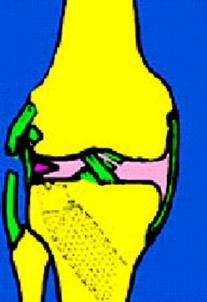
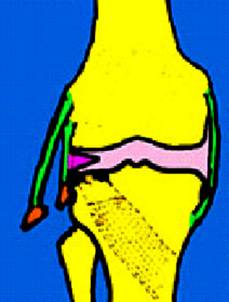
Внутренняя боковая или коллатеральная большеберцовая связка подвергается травматическим повреждениям чаще (рис. 47). Однако обычно она разрывается частично. Эта связка начинается от внутреннего мыщелка бедра. Она имеет вид широкой ленты, прикрывает и укрепляет внутреннюю поверхность коленного сустава, а внизу прикрепляется к большеберцовой кости. Кроме этого, часть волокон внутренней боковой связки вплетается в капсулу сустава и в ткань внутреннего мениска коленного сустава. Такое прикрепление связки приводит к возможному повреждению внутреннего мениска коленного сустава при травмах связки.
Типичный механизм разрыва — удар по наружной стороне ноги при разогнутом коленном суставе.
Также повреждение может произойти в результате непрямой травмы, когда человек оступается или поскальзывается, или при падении с кручением на ноге, когда голень и стопа фиксированы, а корпус тела отклоняется наружу.
При таких травмах может произойти не только повреждение внутренней боковой связки, но и других структур коленного сустава, например, может произойти разрыв мениска, разрыв передней крестообразной связки, перелом мыщелков большеберцовой кости и др.
Для исключения внутрисуставных переломов производится рентгенография в двух проекциях. Степень разрыва МКС, а также наличие сопутствующих разрывов менисков и других связок определяется при помощи МРТ.
Разрывы ЛКС случаются намного реже, чем разрывы медиальной коллатеральной связки. Наиболее вероятный механизм травмы – прямой удар по внутренней поверхности колена – при этом голень отклоняется кнутри, а ЛКС растягивается и разрывается.
Также возможен непрямой механизм травмы при подворачивании конечности во время смены направления движения. Во многих случаях разрывы наружной боковой связки сочетаются с другими повреждениями (разрывы менисков, разрывы передней и задней крестообразной связок, разрывы задней капсулы коленного сустава) та несчастная триада.
Симптомы.При разрыве внутренней боковой связкипальпация медиальной поверхности области коленного сустава болезненна. Объем сустава увеличен в результате скопления в нем крови и реактивного выпота.
Положительный симптом бокового качания голени. При давлении одной рукой на наружную поверхность коленного сустава и одновременном отведении другой рукой голени увеличивается вальгусная деформация коленного сустава. Это хорошо видно и на рентгеновском снимке. Внутренняя боковая связка интимно спаяна с мениском. Неполные разрывы (надрывы) этой связки к мениску. Это является одной из причин так называемого хронического травматического менисцита.
При разрыве наружной боковой связки.При приведении голени в коленном суставе расходятся наружные мыщелки бедра и большеберцовой кости – варусная деформация. На рентгенограмме – клиновидная щель коленного сустава.
После травмы возникает боль по наружной поверхности коленного сустава, обширная подкожная гематома в проекции связки. Пациент может испытывать ощущение неустойчивости. Выраженного внутрисуставного выпота обычно не бывает в силу внесуставного расположения связки. При клиническом обследовании выявляется болезненность при пальпации.При частичном разрыве возникает болезненность в проекции связки, при полном разрыве – избыточное отклонение голени.
Обязательно выполняется рентгенография, в сомнительных случаях – под нагрузкой. Окончательно установить характер разрыва и наличие сопутствующих повреждений менисков и других связок коленного сустава позволяет МРТ.
Лечение повреждений боковых связок коленного сустава.
Полные разрывы внутренней боковой связки, после обезболивания, лечат также консервативно, путем наложения гипсовой повязки. Полный же разрыв наружной боковой связки требует хирургического лечения, которое должно быть проведено в первые дни после травматического повреждения. Обычно эти связки расходятся на значительное расстояние. Их подтягивают и сшивают лавсановой лентой. Если произошел отрывной перелом верхушки головки малоберцовой кости, отломок фиксируют к малоберцовой кости при помощи винта. Иногда связка не только разрывается, но и расслаивается на отдельные волокна. Тогда производят реконструкцию связки с использованием трансплантатов.
Результаты лечения не всегда бывают удовлетворительными, потому, что связки срастаются рубцом и при этом происходит их увеличение их длины. Удлинение связок отражается на функции коленного сустава, который становится нестабильным. Если эта нестабильность компенсируется другими структурами коленного сустава (крестообразная связка, другие отделы капсулы коленного сустава), функция коленного сустава может быть удовлетворительной.
В иных случаях приходится прибегать к оперативному лечению – реконструкции коллатеральных связок. Используются два вида хирургических методик: пластика при помощи сухожилий и трансплантатов для укрепления связки или перемещение мест прикрепления связок.




Рис. 49. Операции при повреждениях боковых связок: а, б, в – фиксация мест отрыва; г – пластика.
Анатомия коленного сустава. Надколенник с окружающими его связками и сухожилиями
Одним из наиболее частых повреждений связочного аппарата коленного сустава является вывих надколенника. Чаще встречаются наружные вывихи надколенника. При этом происходит его смещение кнаружи и плотное прилегание к наружному мыщелку бедра. Чаще всего пациентами с данной травмой становятся спортсмены и люди, ведущие активный образ жизни. Зачастую у них наблюдается типичная нестабильность или, другими словами, привычный вывих надколенника. К другим предрасполагающим факторам могут относится врожденные аномалии развития коленного сустава.
Наиболее частой причиной наружного вывиха надколенника является прямой механизм: внутренняя ротация бедра при умеренном сгибании коленного сустава и фиксированной стопе. Реже вывих может произойти в результате прямого удара. При этом происходит разрыв связок, удерживающих надколенник, суставной капсулы и повреждение хряща коленного сустава. В том случае, если вывих произошел впервые, его называют острым или первичным. Если же надколенник вывихивается постоянно, речь идет о привычном вывихе.
Пациенты имеют следующие характерные симптомы:
— резкую боль в области колена;
— явно выраженную неправильную форму колена, его увеличение, возникающее в результате смещения надколенника;
— при пальпации определяется явное смещение надколенника, которое порой заметно даже при визуальном осмотре;
— полное или частичное отсутствие возможности совершать какие-либо активные движения пострадавшей ногой, а любые попытки произвести движения вызывают резкие болезненные ощущения;
— отечность колена и нестабильность, которые могут возникать вследствие самопроизвольного вправления при неполных вывихах.
Внешний вид травмированного левого коленного сустава
В медицинском учреждении пациентов с вывихами осматривает врач. После предварительного осмотра и пальпации зачастую назначается рентгенологическое исследование, а также такие методы диагностики как магнитно-резонансная томография или компьютерная томография.
Рентгенография (слева) и МРТ коленного сустава (справа). Определяется вывих надколенника, повреждение хряща и разрыв внутренней поддерживающей связки надколенника.
В последние годы определилось требование выполнять артроскопию в каждом случае первичного наружного вывиха, даже если при МРТ не выявляются повреждения стабилизаторов надколенника, и не видны остеохондральные переломы. артроскопия является самым точным методом диагностики внутрисуставных повреждений КС. Артроскопическое исследование позволяет безошибочно диагностировать наличие и локализацию остеохондральных переломов, количество и размеры остеохондральных фрагментов, определить наличие и характер разрывов медиальных мягкотканных стабилизаторов надколенника, верифицировать степень его подвывиха и др.
Артроскопическая картина повреждения хряща (слева) и внутренней поддерживающей связки надколенника
Несвоевременное лечение данной травмы в большинстве случаев могут повлечь развитие различных заболеваний, таких, например, как артрит коленного сустава.
Кроме того, неправильно вправленные первичные вывихи могут стать причиной возникновения привычных вывихов, которые являются результатом постоянных болезненных ощущений в коленном суставе. Еще одним неприятным следствием привычного вывиха становится постепенное разрушение хрящей и связочного аппарата коленного сустава, мышечная слабость и ограниченность двигательной функции.
Профессиональное лечение травмы колена обычно дает отличные результаты. При этом пациентам возвращается полная подвижность травмированного коленного сустава и трудоспособность.
Если вывих произошел впервые, то чаще всего рекомендуется первоначальное консервативное лечение, которое заключается в вправлении вывиха (если это не наступило самопроизвольно), затем фиксация коленного сустава ортезом (до 4-6 недель), купирование болевого синдрома, ограничение осевых нагрузок. При рецидиве вывиха, выявлении свободного тела внутри сустава, полном разрыве внутренних связок, удерживающих надколенник, показано оперативное лечение. Существует много методов стабилизации надколенника (артроскопический шов медиальной связки надколенника по Ямомото, транспозиция дистального прикрепления связки надколенника, открытая пластика медиальной связки надколенника или артроскопическая пластика MPFL (внутренней поддерживающей связки надколенника).
Шов медиальной поддерживающей связки надколенника
Пластика внутренней поддерживающей связки надколенника
Выбор метода операции подбирается врачом индивидуально после осмотра с учетом всех особенностей пациента, включая оценку дисплазии феморо-пателлярного сочленения. При остром вывихе надколенника предпочтительнее выполнение артроскопии коленного сустава с последующим швом поврежденных внутренних связок надколенника. В случае привычного вывиха данное вмешательство безперспективно. Показа пластика MPFL (внутренней поддерживающей связки надколенника)
После операции для разработки коленного сустава пациенту рекомендуется пройти курс реабилитационного лечения.
Читайте также:


