Подагра вызов на дом
Подагра представляет собой хроническое заболевание, связанное с нарушением пуринового обмена. Оно характеризуется повышением уровня мочевой кислоты и отложением солей − уратов в тканях. Страдают от этого суставы, подагрический артрит может захватывать локти, пальцы ног, кистей.
При нарушении пуринового обмена поражаются и почки. Чаще это заболевание развивается у мужчин старше 40 лет. Женщины страдают ей преимущественно после наступления климакса. Предрасположенность к этому системному заболеванию определяется наследственностью, но нарушение пуринового обмена может быть связано также с особенностями диеты, злоупотреблением спиртным, гиподинамией или, напротив, слишком интенсивными нагрузками и травмами.
Мочевая кислота, соли которой откладываются в тканях, является продуктом расщепления пуринов: веществ, которые поступают извне с пищей и вырабатываются организмом самостоятельно. Рекордсмены среди продуктов по содержанию пуринов – красное мясо, рыба, мясные субпродукты, вино, виноградный сок, пиво, кофе. При поступлении большого их количества почки не справляются с выведением, что и приводит к заболеванию.
Другим фактором риска является гормональный статус: эстрогены влияют на выделение мочевой кислоты. Изменения могут быть связаны с их снижением после менопаузы.
Симптомы болезни
В большинстве случаев боль возникает резко, сустав воспаляется, это заметно по местной температуре. Возможно покраснение и даже побагровение кожи в области пораженных тканей. Прикосновения к пораженному суставу причиняют сильную боль. Обострение заболевания зачастую связано с принятым накануне алкоголем, употреблением большого количества острой, жирной мясной пищи.
Протекает заболевание приступообразно, воспаление сустава чаще происходит утром или ночью. Нередко наблюдается и повышение температуры тела.
Диагностика подагры
Выделяют несколько достоверных критериев наличия подагры: кристаллические ураты в суставной жидкости, тофусы (образования, которые расположены в подкожной жировой клетчатке) с кристаллическими уратами. Подтвердить их наличие можно как химически, так и с помощью микроскопии.
Также врач задаст ряд вопросов. Если хотя бы 6 признаков из 12 имеют место, это позволяет поставить диагноз. Специалист выяснит, была ли хотя бы одна острая атака артрита, как быстро развивалось воспаление (внезапное развитие в течение 1-2 суток), наблюдалось ли покраснение кожи, отечность, есть ли узелковые образования под кожей и пр. Наиболее типичным является поражение первого сустава большого пальца стопы.
Для уточнения диагноза могут быть назначены следующие исследования:
- рентгенография: позволяет оценить степень деформации суставов;
- УЗИ органов мочевыводящей системы: дает возможность выявить камни в почках;
- исследования синовиальной жидкости: с помощью лабораторного изучения удается обнаружить кристаллы мочевой кислоты;
- анализы крови: проводятся с целью оценки уровня мочевой кислоты, лейкоцитов, креатинина.
Принципы терапии
Методы лечения острого приступа и подагры в стадии ремиссии отличаются. Так, в периоды обострения врач назначит противовоспалительную терапию – таблетки, инъекции внутримышечно или внутрисуставно. Препараты подбираются индивидуально, специалист обязательно учтет наличие/отсутствие сопутствующих патологий, состояние желудочно-кишечного тракта и пр.
На стадии ремиссии лечение направлено на предупреждение обострений, устранение сопутствующих заболеваний и состояний: избыточной массы тела, высокого уровня липидов в крови, низкого уровня глюкозы, высокого артериального давления и пр. Кроме того, лечение в обязательном порядке предполагает профилактику мочекаменной болезни.
Лечением подагры может заниматься врач-терапевт, нефролог или ревматолог. Результаты терапии напрямую зависят от того, насколько верная комбинация методов была подобрана. Наилучшую эффективность демонстрируют сочетания фармакотерапии, физиотерапии, лечебной диеты.
Медикаментозная терапия состоит в применении следующих групп лекарств:
- колхицин – особенно при появлении первых симптомов болезни, не дожидаясь развития пика болезненных симптомов, облегчает состояние уже спустя 12 часов. Прием препаратов чреват нарушениями работы желудочно-кишечного тракта, поэтому терапия дополняется применением средств для нормализации его функций;
- противовоспалительные нестероидные препараты;
- глюкокортикостероиды перорально или с помощью внутрисуставных инъекций;
- кремы, мази, гели с нестероидными противовоспалительными лекарствами в составе, используются для наружного применения.
В период ремиссии или отсутствия острых симптомов врач выпишет препараты, призванные привести в норму уровень мочевой кислоты в организме. К ним относят средства на основе аллопуринола, бензбромарона и пр.
Широко применяется и физиотерапия, но не самостоятельно, а лишь в составе комплексной терапии. Она позволяет улучшить состояние суставных хрящей, нормализовать кровообращение и трофику тканей. Применяют и другие способы, дополняющие основной курс. Самыми востребованными считаются следующие методы:
- электрофорез – оказывает местное лечебное действие, усиливает усвояемость лекарственных средств воспаленными тканями, обезболивает и стимулирует восстановление хрящей (в качестве лекарственных средств используют анестетики, серу, цинк и пр.);
- грязелечение, парафино-озокеритовые аппликации – тепловые мероприятия стимулируют рассасывание солей;
- бальнеотерапия – способствует быстрому восстановлению тканей, назначаются радоновые, хлоридно-натриевые и другие ванны;
- компрессы растворами с важнейшими микроэлементами в составе, позволяют уменьшить боль, воспаление;
- УВТ, ультразвуковая терапия;
- массаж;
- ЛФК.
Диета при лечении подагры имеет решающее значение. Она позволяет улучшить самочувствие, снизить частоту и интенсивность обострений. Врач расскажет об ограничениях: следует меньше употреблять субпродукты, красное мясо, отказаться от насыщенных мясных и рыбных бульонов, бобовых. Следует варить мясо дольше, в таком случае пурины остаются в бульоне.
Также важно отказаться от жирных, жареных блюд, кофе, крепкого чая, спиртных напитков. Необходимо соблюдать и питьевой режим: употреблять до 2,5 литров чистой воды в день, это приводит к усиленному выведению солей. Поваренную соль необходимо ограничить 6 граммами в день. Приветствуется употребление фруктов, овощей, ягод, творога, кисломолочных продуктов.
Об особенностях физической активности также расскажет врач. В периоды ремиссии можно выполнять определенные упражнения, отдать предпочтение пешим прогулкам, плаванию.
Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66 , заполните форму on-line записи или обратитесь в регистратуру клиники.
Рассказывает Евгений Жиляев,
профессор, д.м.н., врач высшей категории.
Подагра сильно снижает качество жизни пациента. На начальном этапе подагра чаще всего поражает сустав основания большого пальца ноги и проявляется периодическими приступами сильной боли. Могут также поражаться голеностопный и коленный суставы, сустав свода стопы.
Боль при подагре возникает внезапно, с течением времени усиливается, сопровождается сильным отеком пораженного сустава, резкой болезненностью при прикосновении и иногда покраснением сустава. Болевые ощущения во время приступа сравнимы с очень сильным ударом. Боль лишает человека возможности двигаться, носить обувь, даже прикасаться к воспаленному суставу. Приступы, как правило, непродолжительны и длятся от 2-3 дней до недели. Лечение подагры во время приступов заключается в купировании болевого синдрома.
Подагра чаще диагностируется у мужчин и бывает первичной или вторичной. Развитие первичной подагры в большинстве случаев обусловлено наследственной предрасположенностью. С генами передается фермент, способный вырабатывать большее количество мочевой кислоты. Вторичная подагра развивается вследствие нарушения функции почек, когда мочевая кислота производится в небольших количествах, но не выводится из организма. Женщины болеют подагрой существенно реже мужчин, и у женщин она в большинстве случаев вторична.
Различают подтвержденную и предполагаемую подагру. Подтвержденным считается заболевание, которое диагностировано с использованием соответствующего оборудования в лаборатории, когда под микроскопом визуализируются кристаллы мочевой кислоты, полученные из сустава или из подкожного их скопления (тофуса).
Осложнения подагры
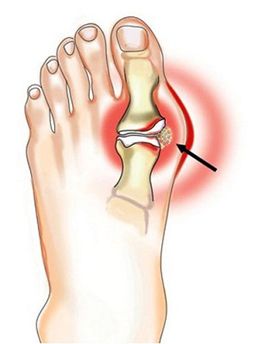
1. Подагра при отсутствии лечения может перерасти в хронический артрит. Со временем приступы острой боли учащаются, в процесс вовлекаются несколько суставов. Боль, стихая в одном суставе, возникает в другом. И в результате пациент постоянно испытывает сильные боли. Хроническая подагра - это тяжелейшая суставная болезнь, которая фактически приковывает пациента к постели.
2. Мочевая кислота в повышенной концентрации токсична для почек и со временем нарушает их функции. Чем больше нарушается функция почек, тем меньше скорость выведения мочевой кислоты и тем быстрее растет ее содержание в крови. Обычно к тому моменту, когда у пациента проявляются признаки подагры, уже присутствует повреждение почек.
3. При подагре повышен риск развития сердечно-сосудистых заболеваний: инфаркта, инсульта и др. У пациента с подагрой риск инсульта примерно такой же, как у пациента с сахарным диабетом. Не всегда сердечно-сосудистые заболевания связаны только с подагрой. Подагра часто сопровождается ожирением, гипертензией или нарушением толерантности к глюкозе.
Диагностика подагры в Европейском медицинском центре
Для подтверждения наличия заболевания требуется выявление кристаллов мочевой кислоты в суставной жидкости. Для этого врач проводит пункцию сустава, при которой с помощью специальной иглы берется образец суставной жидкости для последующего исследования в лаборатории. В последние годы практикуются подходы к диагностике подагры, не требующие проведения пункции.
Лечение подагры
Лечение подагры состоит из двух этапов:
1. Купирование приступа. С этой целью используются нестероидные противовоспалительные препараты. Для купирования в ряде случаев используется Колхицин. Применяется также введение небольших доз длительно действующего противовоспалительного гормона локально в воспаленный сустав. В отдельных случаях при хронической стадии заболевания для лечения подагры используется системная терапия глюкокортикоидными гормонами. Врач принимает решение о выборе того или иного препарата индивидуально в каждом конкретном случае.
2. Снижение в крови концентрации мочевой кислоты. Рекомендуется диета со строгим ограничением употребления всех видов мяса и птицы, некоторым ограничением употребления рыбы и морепродуктов. Очень важно полностью исключить употребление алкоголя, потому что алкоголь блокирует выведение мочевой кислоты и усиливает нагрузку на почки, тем самым ускоряя процесс их разрушения. Лечащий врач составит подробные рекомендации по ограничению продуктов и изменению рациона. Диета индивидуальна в каждом конкретном случае. Для снижения уровня мочевой кислоты назначаются медикаментозные препараты. Цель – снижение концентрации мочевой кислоты ниже 350 мкмоль/л, при таких показателях мочевая кислота теряет способность кристаллизоваться и откладываться в суставах. Если поддерживать целевой уровень в течение года, все имеющиеся отложения и даже массивные тофусы растворяются и исчезают. У большинства пациентов, у которых нет видимых тофусов, полное растворение обычно происходит в течение 3 месяцев. Однако даже при достижении целевых уровней мочевой кислоты некоторое время приступы могут повторяться вследствие наличия запасов кислоты в тканях. После полного растворения кристаллов приступы прекращаются и не возникают до тех пор, пока удерживается целевой уровень мочевой кислоты. Это очень важно, потому что некоторые пациенты, считая себя выздоровевшими, прекращают принимать препараты. Основной препарат, который используется для лечения подагры - это Аллопуринол. Он безопасен даже при длительном приеме (вплоть до десятков лет). На сегодняшний день это основной препарат, все остальные используются либо дополнением к нему, либо в качестве средств второй линии.
Преимущества Европейского медицинского центра в лечении подагры
- Диагностику и лечение ревматологических заболеваний в ЕМС осуществляют высококвалифицированные врачи по современным протоколам, доказавшим свою эффективность. Все врачи отделения имеют значительный опыт работы в данном направлении.
- Мультидисциплинарный подход: в лечении пациента принимают участие врачи нескольких специальностей (ревматолог, нефролог, диетолог и т.д.), что позволяет добиваться наилучших результатов даже в самых сложных случаях.
- Комфорт и удобство: все диагностические процедуры, консультации специалистов проводятся в одной клинике при необходимости в один день.
- Круглосуточное наблюдение пациентов и купирование приступов. В экстренных случаях бригада скорой помощи ЕМС выезжает на дом к пациенту.
- Возможность госпитализации в комфортабельный стационар для лечения и наблюдения. Меню в стационаре адаптировано с учетом медицинских показаний.
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Общая информация
Подагра – это расстройство обмена веществ, проявляющееся накоплением мочевой кислоты в организме и формированием отложений (уратов) этого вещества в суставах и почках. К характерным симптомам патологии врачи относят болезненность и опухание суставов. Без своевременного лечения пораженные суставы деформируются, а неблагоприятное влияние подагры на выделительную систему обуславливает нарушение функций почек и образование мочекаменной болезни. В большинстве случаев первые стадии патологии проявляются поражением суставов большого пальца стопы. Лечение подагры основано на устранении воспаления, нормализации обмена веществ и изменении питания.
Подагра диагностируется примерно у 1% мужчин и женщин во всем мире. В последние десятилетия заболевание стало более распространенным из-за повсеместного изменения рациона в развитых странах и факторов риска метаболических расстройств. В группу риска возникновения подагры в первую очередь входят пожилые мужчины. Врачам известно несколько форм течения болезни, отличающихся симптомами и осложнениями.
Симптомы подагры
Течение заболевания можно разделить на три периода, характеризующихся разными признаками. Первый период подагры проявляется только увеличением уровня мочевой кислоты в крови, однако симптомы отсутствуют. На этой стадии заболевание может быть выявлено с помощью лабораторного исследования. Через некоторое время появляется характерная симптоматика поражения суставов, причем приступы боли периодически сменяются полным отсутствием симптомов. Последним периодом является хроническое течение болезни, характеризующееся деформацией суставов и поражением почек.
Симптомы и признаки:
- Болезненность суставов. Чаще всего неприятные ощущения появляются в большом пальце ноги, однако подагра может поражать любые другие суставы. Приступ боли продолжается в течение нескольких часов и сменяется покоем;
- Ощущение дискомфорта, связанного с опуханием сустава. Симптом наблюдается в течение нескольких дней или недель;
- Покраснение кожи вокруг сустава. Пораженный сустав теплый на ощупь;
- Нарушение подвижности пораженных конечностей;
- Мигрирующая боль, при которой пациента в течение дня могут беспокоить разные суставы;
- Изменение формы сустава и костей;
- Появление подкожных уплотнений (тофусов) в разных участках тела.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Причины подагры
Механизмом возникновения симптомов подагры является повышение уровня мочевой кислоты в крови. В норме почки регулярно выделяют избыток этого вещества, однако при наследственных нарушениях обмена веществ, заболеваниях почек, неправильной диете и других факторах удаление этого химического соединения замедляется. Избыток мочевой кислоты в организме приводит к отложению кристаллов в суставах, сухожилиях и других тканях. К возможным факторам риска заболевания врачи относят избыточное употребление мяса и морепродуктов, алкоголизм и ожирение.
- Генетические нарушения. Определенные гены, передающиеся детям от родителей, отвечают за обмен мочевой кислоты в организме. Генные мутации могут обуславливать повышение уровня этого вещества в организме;
- Заболевания почек, нарушающие функции органа. Чаще всего это хроническое воспаление, инфекция или врожденное нарушение функций;
- Различные заболевания крови, проявляющиеся нарушением соотношения липидов и анемией;
- Хроническое аутоиммунное заболевание кожи (псориаз);
- Неконтролируемый прием аспирина, диуретиков, пищевых добавок с витамином B3, ингибиторов АПФ и других лекарственных веществ.
Точные причины подагры неизвестны врачам, однако изучение факторов риска позволяет проводить профилактику болезни.
При появлении симптомов болезни необходимо записаться на прием к ревматологу. Врач нашей клиники подробно расспрашивает пациента о жалобах и изучает анамнестические данные для обнаружения факторов риска подагры. Проводимый общий осмотр позволяет обнаружить воспаленные суставы и подкожные уплотнения. При необходимости назначается консультация нефролога или уролога для определения состояния почек. Окончательный диагноз ставится после прохождения инструментальных и лабораторных исследований.
Основными задачами лечения подагры являются уменьшение уровня мочевой кислоты в организме, облегчение симптомов и устранение возникших осложнений. Снижение содержания мочевой кислоты достигается изменением диеты и назначением лекарственных препаратов, подавляющих образование вещества в организме. Ревматолог нашей клиники подбирает индивидуальную схему терапии после проведения всех необходимых обследований.
Профилактика подагры
При наличии факторов риска подагры необходимо проводить профилактику, направленную на изменение диеты и образа жизни в целом. Кроме того, пациентам с диагностированной подагрой необходима профилактика обострений болезни.
Основные методы профилактики:
- Ограничение употребления мяса, мясных субпродуктов и алкогольных напитков;
- Учет калорийности употребляемой пищи для нормализации массы тела;
- Периодическое прохождение общего и биохимического исследования крови при заболеваниях почек;
- Регулярное применение лекарственных средств под контролем лечащего врача.
Ревматологи нашей клиники проводят консультации для объяснения методов профилактики подагры.

- Лечим подагру без гормонов и НПВС
- Снятие боли в стопе уже через 1-2 сеанса!
- Полный курс лечения 7-12 процедур
Подагра - это хроническое заболевание, которое встречается примерно у 5% населения любого города. Это означает, что каждый двадцатый житель Москвы хотя бы раз в жизни испытывал приступ подагрического артрита. Предрасположенность к этой патологии имеют около 10% населения. Как следствие, лечение подагры в Москве - одна из наиболее восстребованых мед. услуг нашей клиники.
Описание патологии
Подагра - это метаболическое заболевание, связанное с накоплением в организме избытка мочевой кислоты. Повышение ее концентрации называется гиперурикемией. Выделяют три разновидности заболевания:
- метаболическое - большое количество уратов образовывается в организме из-за недостатка ферментов;
- почечное - ураты синтезируются в нормальном количестве, но перестают выводиться почками;
- смешанное - сочетание первых двух вариантов, имеет наиболее неблагоприятный прогноз.
Проявления болезни слабо зависят от ее вида. Манифест подагры в типичных случаях проявляется артритом первого пальца стопы. Это невыносимая боль в суставе, которая, даже если ее не лечили, проходит в течение нескольких дней. Сложность заключается в том, что заболевание на этом не заканчивается.
Постепенно в патологический процесс вовлекается все большее количество суставов, а также внутренние органы, на коже появляются узелки - тофусы. Чем раньше начато лечение подагры, тем меньше организм пострадает от избытка уратов. Основной принцип лечения гиперурикемия - очищение крови от избытка метаболитов и стимуляция естественных процессов обмена уратов.
Методика лечения подагры в нашей клинике
В нашем медицинском центре в Москве используются методы западной и восточной медицины. К первым относится прием лекарственных препаратов, влияющих на метаболизм и выведение уратов. Ко вторым - различные способы улучшения метаболических процессов и выведения метаболитов из организма. Эффективное лечение подагры базируется на совмещении этих подходов.
- Причины подагры
- Виды подагры
- Симптомы подагры
Это наиболее инновационный подход к проблеме, поскольку как европейская , так и восточная медицина имеют свои особенности, положительные и отрицательные стороны. Восточная медицина имеет многовековую историю, она рассматривает организм человека, как единое целое. Европейский подход, напротив, лечит конкретный орган, систему органов и конкретную патологию. Их сочетание позволяет добиться наилучшего результата.
Специалисты нашей клиники используют следующие методы лечения:
- гирудотерапия - лечение с помощью пиявок, которое позволяет ускорить выведение вредных метаболитов и улучшить работу почек;
- аутогемотерапия - это процесс забора собственной венозной крови и возвращения ее в кровеносное русло, что положительно влияет на обмен всех веществ в организме;
- PRP-терапия - по свойствам и эффектам этот метод лечения похож на предыдущий, отличие состоит в том, что вводится не собственная кровь, а очищенная плазма, богатая полезными веществами;
- су-джок - методика воздействия на определенные точки тела разными способами, применяется в восточной медицине для лечения подагры;
- иглоукалывание - способ, которым лечили в Китае на протяжении многих веков, заключается в воздействии с помощью специальных игл на определенные точки организма, основывается на учении о энергии Ци и эффективен в борьбе как с острыми приступами, так и с хроническими проявлениями подагры;
- фармакопунктура - отличается от предыдущего метода тем, что вместе с иглами в организм вводятся лекарственные вещества, способные снизить концентрацию уратов в крови, это лучший пример взаимодействия европейской и восточной медицины.
| Первичный прием и диагностика врача (опрос, осмотр, пульсовая и визуальная диагностика) Результат диагностики: чек-лист с диагнозом и схема дальнейшего лечения | 30 мин. |
Результаты лечения подагры
Подагру можно условно разделить на острые приступы и хронические проявления, которые сохраняются в межприступный период. Для того, чтобы купировать острый приступ достаточно нескольких сеансов терапии. Но подагра - это хроническое заболевание, потому полностью вылечить его за короткий промежуток времени невозможно.
Для полного избавления от болезни следует пройти полный курс терапии, а в некоторых случаях - несколько курсов. Для закрепления результата пациенты проходят повторную терапию один раз в год и больше не испытывают острые приступы подагрического артрита. Длительность одного курса 10-12 сеансов. Приятный бонус нашей клиники - бесплатный медицинский осмотр через 2-3 месяца после окончания лечения.

- 1 Причины подагры
- 2 Симптомы подагры
- 3 Классификация степеней тяжести подагры
- 3.1 Бессимптомная гиперурикемия
- 3.2 Острая подагра
- 3.3 Идиопатическая подагра
- 3.4 Хроническая подагра
- 4 Как и чем снять боль при подагре
- 4.1 Лекарства и таблетки при подагре (артрите)
- 4.2 Наружные средства от подагры
- 4.3 Компрессы
- 4.4 Народные средства от боли при подагре
- 5 Рекомендации врачей

Подагра – заболевание, в основе которого лежит нарушение обмена веществ с накоплением в организме избытка мочевой кислоты. Она потом начинается откладываться в суставах и почках, вызывая боль при подагре. Считается, что причина подагры – неумеренность в еде и питье. Раньше это могли позволить себе только королевские особы, поэтому подагру называют болезнью королей.

Встречается заболевание преимущественно после 40 лет, дети, подростки и молодые люди подагрой болеют редко. У мужчин заболевание встречается чаще. Женщины, как правило, заболевают в период климакса.
Причины подагры
Подагру могут вызвать:
- Повышенный уровень холестерина в крови.
- Вредные привычки – злоупотребление алкоголем: большое количество алкоголя препятствует выведению мочевой кислоты.
- Артериальная гипертензия, заболевания сердца.
- Гипотиреоз.
- Климакс – снижается выработка эстрогена, ответственного за выведение мочевой кислоты из организма.
- Онкологические заболевания.
- Псориаз.
- Сахарный диабет. Подагра, возникающая от вышеперечисленных причин, называется вторичной подагрой.
Также среди причин подагры наследственная предрасположенность: у 80% больных подагрой отмечается отягощенная наследственность – отсутствие или недостаточное наличие в организме белка, который отвечает за выведение пуриновых оснований. Такая подагра называется первичной подагрой.
Избыточный вес – существует прямая пропорция между весом и количеством мочевой кислоты. У детей с ожирением возможно возникновение подагрического артрита при половом созревании.
Нарушение диеты и погрешности в питании: употребление в пищу продуктов, богатых высокопуриновыми основаниями. К ним относятся скумбрия, сельдь, печень, почки, грибы, горох, анчоусы, сардины и спаржа.

Длительное применение некоторых лекарственных препаратов – мочегонных, Пиразинамида (противотуберкулезное средство), Аспирина, Циклоспорина (применяется для подавления иммунитета в трансплантологии) и Леводопа (для лечения болезни Паркинсона).
Заболевания почек или снижение выделительной функции почек с возрастом и невозможность в достаточной степени выводить излишек веществ из организма.
Симптомы подагры
Наиболее частые симптомы подагры – это:
Боль в области суставов. Поражаются все суставы, но, чаще всего, сустав большого пальца стопы, колено и голеностоп. Боль – острая, сильная, давящая. Возникает преимущественно ночью или ранним утром. Днем отмечается снижение боли.
Повышение температуры тела до 39 С.
Повышение температуры в месте воспаления.
Изменение кожи на поверхности сустава: гиперемия, блеск и повышенная чувствительность.
Отечность пораженной области.
Ограничение двигательной функции больного сустава.
Появление болезненных тофусов (плотных отложений мочевой кислоты под кожей) в области суставов и ушных раковин. Иногда кожа над тофусами лопается и тогда можно увидеть кристаллы мочевой кислоты.
Общие симптомы – снижение настроения, одышка, потеря аппетита, изжога, подъем артериального давления, бессонница, головные боли.

Классификация степеней тяжести подагры
В крови отмечается повышение мочевой кислоты. Симптомы подагры отсутствуют. Нормализация анализов возможна простым соблюдением диеты.
Мочевая кислота начинает кристаллизоваться и осаждаться в суставах, что вызывает сильную боль и отечность пораженной области. Боль при подагре может пройти самостоятельно в течение, максимум, 10 дней и появиться только спустя значительный промежуток времени или не появиться вовсе.
Является самым поздним этапом в течении заболевания. У больного отмечается хронический подагрический артрит, приводящий к дальнейшей деформации и деструкции сустава. В дальнейшем к артриту присоединяется поражение почек — образование уратных камней.

Как и чем снять боль при подагре
По возможности лечь. Пораженную конечность немного приподнять, подложив под нее валик или подушку. На воспаленный сустав положить лед на 20 минут. Повторить с перерывами до уменьшения боли. В последующем – согревающие компрессы.
Снять приступ болей при подагрическом артрите очень трудно, иногда, невозможно. Основной препарат, оказывающий действенный эффект при подагрическом артрите – Колхицин. Является скоропомощным средством при острой боли.
Представляет из себя алкалоид, выделяемый из безвременника осеннего, являющегося ядовитым растением. Препарат прекращает деление гранулоцитов внутри клетки и препятствует кристаллизации в тканях солей мочевой кислоты.
При острой боли при подагре следует принять сразу 2 таблетки Колхицина, спустя час – еще одну, в последующем – по 1 обезболивающей таблетке 3 раза в день. Побочные эффекты: тошнота, рвота, диарея.

Аллопуринол. Является урикодепрессантом – подавляет выработку мочевой кислоты в организме и вызывает растворение уже имеющихся отложений в тканях и органах. Применяется как в остром периоде, так и при хронической подагре. Противопоказан при почечной недостаточности.
Применяются также ненаркотические нестероидные анальгетики – производные изопропионовой кислоты: Ибупрофен, Вольтарен, Кетопрофен. Они снимают боль при подагре, оказывают противовоспалительное, жаропонижающее и анальгезирующее действие. Обладают достаточной широтой действия, хорошо всасываются из желудочно-кишечного тракта и сравнительно малотоксичны.
Можно принять производные уксусной кислоты – Индометацин, Триптофан, Кетанов. Они не только уменьшат боль, но и снимут отечность, устранят утреннюю скованность. Кетанов по степени анальгезирующего действия приближается к морфину, что позволяет его использовать даже при сильных болях.
Возможно применение препарата группы пиразолона – Аналгина, Реопирина и Бутадиона, действие которого гораздо сильнее салицилатов, широко применяемых для лечения всех видов артрита.

Эти препараты противопоказаны при заболеваниях желудочно-кишечного тракта (гастрит и язвенная болезнь), бронхиальной астме, беременности и индивидуальной непереносимости препарата.
Для лечения подагрического артрита категорически нельзя использовать препараты салициловой кислоты – они увеличивают содержание мочевой кислоты в организме. Противопоказаны и комбинированные препараты Седальгин и Цитрамон, так как в их состав входит аспирин.
Хороший эффект оказывает местное применение мазей и кремов:
- Диклофенак,
- Найз (хорошо переносится и обладает редкими побочными эффектами),
- ДИП Релиф с двумя основными компонентами – ибупрофен с анальгезирующим и левоментол с охлаждающим.
Действенными являются и компрессы на область больного сустава: с медицинской желчью, Бишофитом, Димексидом, который применяют как в чистом виде, так и в смеси с новокаином в отношении 3 частей к 5. При сильной гиперемии и отечности поможет и компресс с мазью Вишневского.

Смешать в равных пропорциях йод, нашатырный спирт и касторовое масло, приложить к больному суставу на 2 часа.
Смешать толченые сухие шишки хмеля в равной пропорции со свиным салом, приложить к больному месту.
Приготовить настой из одуванчика, хвоща или артишока – они являются природными мочегонными и помогут вывести токсины из организма.
Настой Мартынии душистой облегчит боль в суставе и снимет воспаление. Является мощным природным аналгетиком.
Анальгезирующим действием обладает и отвар овса.
Рекомендации врачей
При болевом приступе ограничить объем принимаемой пищи, пить больше щелочных напитков, минеральную воду (Нарзан, Боржоми, Ессентуки), молоко или просто воду с добавлением лимона – растворяет ураты.
Количество жидкости, выпиваемой в сутки, должно быть не менее 3 литров (при отсутствии патологии со стороны почек). Исключить газированную воду с бензоатом натрия, порошковые соки, кофе и какао.
Читайте также:


