Покраснения нижних конечностей лечение народными средствами
Одно из видов заболеваний при котором происходят воспалительные процессы на кожных покровах непосредственно над венами. Проявляется не сразу. Считается, что если вы перенесли варикозный дерматит, то заболевание переходит в хроническое и теперь требуется постоянное внимание и лечение. Если игнорировать дерматит, то это может привести к серьезные осложнениям.
Причины
Основной причиной является варикозная болезнь вен нижних конечностей. Также к развитию варикозного дерматита может привести:
- тромбоз (венозный) сосудов;
- травмирование нижних конечностей, которое сопровождается поражением вен;
- ожирение;
- неправильный прием лекарственных средств;
- вредные привычки;
- беременность;
- роды;
- имеющиеся в анамнезе такие заболевания, как: болезни щитовидной железы, патология со стороны сердечно-сосудистой системы, сильное увеличение показателей холестерина;
- длительное, постоянное положение в одной позе (сидя или на ногах).
Стадии
Варикозный дерматит развивается в нескольких стадиях.
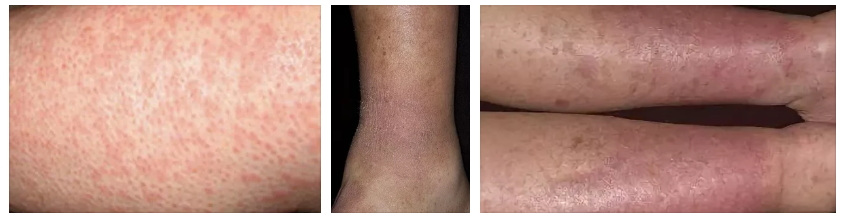
1 стадия: начальный этап формирования болезни. При этом наблюдается: кожные покровы становятся отечные, приобретают фиолетовый (красноватый) цвет, проявляться шелушение. Пациент начинает чувствовать дискомфорт в виде зуда.
Если все эти признаки проигнорировать, то заболевание начинает прогрессировать и переходит во вторую стадию развития.
2 стадия: на данном этапе наблюдается хорошо выраженный отек, четко выражены очаги шелушений. Пациент начинает чувствовать сильную боль и чувство зуда.
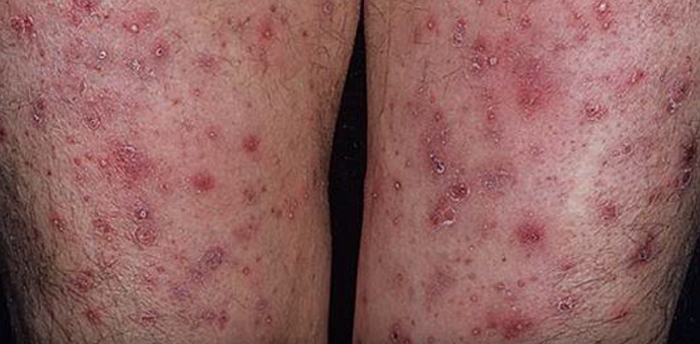
3 стадия: для этой стадии характерно появление мелких пузырей, в которых находится прозрачная жидкость, при этом кожные покровы приобретают коричневый оттенок. При расчесывании пузырьки лопаются, что приводит к усилению зуда, формированию язв, появление мокрых зон.
Если лечение так и не начинать проводить, то все это приводит к образованию гнойных язв и риску инфицирования (и это приводит к вторичной инфекции).
Симптоматика
Первоначально на что необходимо обратить внимание это на появление сосудистых звездочек. Так как начало заболевания мало выражено. В процессе развития заболевания вы начинаете ощущать:
- незначительный дискомфорт в виде зуда;
- кожные покровы становятся ярко-красного цвета;
- кожные покровы становятся блестящими и гладкими на ощупь;
- снижение температуры;
- уплотнение в местах покраснения кожных покровов.
Если не начинать лечение, то болезнь прогрессирует и вы уже можете наблюдать:
- постоянный зуд (усиливается в ночное время);
- кожные покровы становятся темно-красного цвета;
- формируются пузырчатая сыпь;
- при пальпации ощущаются узелки под кожей.
Варикозный дерматит нижних конечностей
Диагностика
Необходимо обратиться к доктору, который первоначально подробно соберет анамнез и осмотрит пораженную ногу. При сборе анамнеза необходимо правильно отвечать, внимательно обращая внимание на такие вопросы, как:
- наследственность;
- наличие хронических заболеваний;
- условия труда;
- образ жизни;
- вредные привычки.
Потом доктор вам назначает анализы (в зависимости от стадии заболевания):
- общий анализ крови;
- общий анализ мочи;
- анализ крови на уровень сахара;
- кровь на бактериальный посев;
- ангиография;
- допплерография сосудов нижних конечностей.
Лечение
Цель лечения варикозного дерматита заключается:
- в избавлении отечности;
- восстановлении венозного оттока;
- предупреждении появления трещин на кожных покровах;
- предупреждении повторного заражения;
- предупреждении нагноения.
Также для данной стадии характерно устранение венозного застоя. Для этого назначают компрессионное белье. Для этого могут использоваться: чулки, колготки, бинты. Белье помогает венам выполнять непосредственно их функцию. Для правильного выбора компрессионной одежды, вам необходима консультация врача. Именно врач на основании диагностики расскажет какое белье необходимо приобрести. Правильно подобранное белье способствует снижению отечности, снижению риска образования тромбов, уменьшению усталости ног.
Также одной из задач лекарственной терапии на 1 стадии является — устранение зуда. Для этого назначаются антигистаминные средства — Зодак, Диазолин, Цетрин.
Для профилактики трещин назначаются крема с увлажняющим эффектом. К ним относятся: Seni Care, Скин-Кап. Если на кожных покровах ног уже начинают формироваться пузырьки, то тут необходима специальная болтушка.
Все это лечение способствует устранению таких симптомов, как зуд, снижает воспалительный процесс, устраняет отечность, предупреждает занесение вторичной инфекции.
Вторая стадия по характеру своего лечения довольна схожа. Дополнительно к антигистаминам добавляется лечение гормональными средствами. Так назначают гормональные мази: Синафлан, Локоид.
При наличии на кожных покровах нагноения врач назначает комбинированные препараты, которые в своем составе имеют антисептические свойства. К ним относятся: Тридерм, Пимафукорт.
Нередко пациент нуждается в успокоительных средствах: валериана, пустырник.
Как правило на 3 стадии уже образовываются трофические язвы. Для их лечение назначают хирургическое вмешательство. Но перед операцией пациенту обязательно назначается подготовительная терапия, к ней относится:
- соблюдение строго постельного режима, при котором положение тела фиксируется с немного приподнятыми конечностями (или конечностью) для улучшения оттока лимфы и крови;
- назначают капельницы, которые способствуют улучшения проходимости сосудов;
- язвочки промывают;
- обязательное ношение компрессионного белья;
- контроль сахара в крови;
- назначают антигистамины.
Методики лечения
- Компрессионное белье — основа лечения. Данная терапия позволяет настроить правильную работу кровообращения сосудов нижних конечностей. Но для достижения эффекта, белье должен подбирать врач. Компрессионное белье: колготки, чулки, бинты.
- Хирургическое лечение назначается людям, у которых уже образовались трофические язвы. Также тем лицам, которым терапевтическое лечение не принесло результатов. Задача оперативного вмешательства заключается в удалении не функционирующих вен.
- Вакуумная терапия — это основа методики воздействия отрицательного давления, которое способствует нормализации кровообращения, активизирует обмены, снижает воспалительные процессы.
- Гирудотерапия — основа методики заключается в лечении с использованием пиявок. Слюна пиявок обладает противовоспалительными, бактерицидными, обезболивающими свойствами. Способствует профилактике образованию тромбов, улучшает лимфоотток.
- Физиотерапевтическое лечение — для лечения варикозного дерматита назначают такие процедуры, как: дарсонвализация, озонотерапия, электрофорез, ванны с кислородом, бальнеотерапия.
- Лечебная физкультура — это комплекс специальных упражнений, которые назначает инструктор ЛФК.
Медикаментозное лечение
Венотоники (укрепляют сосуды, убирают отеки, снимают боль):
- для приема внутрь: Венарус, Флебодиа;
- для наружного применения: Венозол, Троксевазин.
Мази на основе гепарина (устраняют воспалительный процесс, восстанавливают кровоток, устраняют застой):
- Гепатромбин;
- Венобене;
- Гепариновая мазь.
Увлажняющие средства (для профилактики трещин):
- Вольтарен;
- Диклофенак.
Гормональные мази (снимают воспалительные процессы, устраняют зуд, шелушение):
- Фторокорт;
- Адвантан;
- Целестодерм.
- Бепантен;
- Солкосерил;
- Нафтадерм.
Также используют антигистаминные препараты, седативные средства и антибиотики широкого спектра действия.
По приему лекарственных средств обязательно проконсультируйтесь с врачом.
Народные средства лечения
Плоды заливают водкой из расчета: 50 грамм сырья на 500 мл водки. Оставляют в темном прохладном месте настаиваться сроком на 1 неделю. Принимать необходимо 2 раза в день по 10 капель. Подробно о лечении каштаном варикоза.
Капустный лист отбиваете и накладываете на больное место, при этом фиксируете и оставляете на 1-2 дня. Потом меняете, курс 2 недели.
Измельченный чеснок смешать с медом, из расчетов 350 гр меда на 250 гр чеснока. Дать настояться сроком 1 неделя. Принимать 3 раза в день по 1 чайной ложки до еды. Курс лечения: 1,5-2 месяца.
Берете лист алоэ, разрезаете посередине. Мягкой частью прикладываете и фиксируете на ночь. Курс: 2 недели.
Натираете картофель на терке, полученную массу перекладываете в марлю и делаете компресс на пораженную область. Длительность ношения компресса 4 часа 2 раза в сутки курсом 2 недели.
Осложнения
Какие осложнения могут возникнуть:
- гангрена;
- флегмона;
- тромбоз глубоких вен нижних конечностей;
- экзема;
- тромбоэмболия легочной артерии.
Профилактика
Для профилактики возникновения варикозного дерматита:
- постоянная умеренная пешая прогулка;
- постоянная гимнастика;
- ношение удобной обуви;
- правильное питание;
- гигиена ног;
- ношение супинаторов;
- контрастный душ для ног;
- применение мазей и кремов;
- применение периодического массажа.
Боль в ноге или руке, небольшое покраснение и такое привычное для многих людей выпучивание вены наружу — такое ли это безобидное состояние, на которое не стоит обращать внимание? Предупрежден, значит вооружен. Рассмотрим сегодня заболевание тромбофлебит и все, что с ним связано.

Что такое тромбофлебит?
Тромбофлебит – заболевание кровеносной системы, характеризующееся воспалением стенок вен с дальнейшим образованием тромбов в течение короткого времени. Это приводит к сужению просвета кровеносного русла и нарушению кровообращения. В воспалительный процесс могут вовлекаться и окружающие вену ткани, что внешне выражается покраснением и другими дефектами на поверхности кожи.
Главные симптомы тромбофлебита зависят от локализации патологического процесса, но в большей мере это местные болезненные ощущения, эритема,
Злостность процесса тромбообразования заключается в его способности отрываться от внутренней стенки кровеносного сосуда с дальнейшим перемещением по руслу, при этом по мере продвижения распадаться на более мелкие тромбы и перекрывая в разных местах кровообращение. В некоторых случаях тромб достигает сердечной мышцы или головного мозга, вызывая такие смертельно-опасные болезни, как – инфаркт миокарда, инсульт и прочие.

- Повреждение сосуда, причиной чего может быть его травмирование или развитие воспаления различной этиологии;
- Изменение свертываемости крови (тромбофилия, лейденская мутация);
- Пониженная скорость венозного кровообращения (атеросклероз, ожирение, варикоз и прочие).
По медицинским данным количество подтвержденных диагнозов составляет около 0,5 на 1000 человек возрастом до 30 лет и примерно 1,5 на 1000 среди лиц преклонного возраста. Причем женщины с данным заболеванием встречаются в 2-3 раза чаще, нежели мужчины.
По локализации – тромбофлебит большой подкожной вены встречается примерно у 65-80% пациентов, малой подкожной вены у 10-20% и 5-10% припадает на билатеральный вариант.
Среди этиологических факторов преобладает варикоз нижних конечностей – до 62% пациентов.
МКБ-10: I80, I82.1
МКБ-10-КМ: I80.0
МКБ-9: 451
МКБ-9-КМ: 451.0, 451.2
Симптомы
Симптоматика болезни зависит от локализации процесса, ее этиологии и состояния здоровья пациента. У некоторых людей клинические проявления и вовсе ограничены местными проявлениями и практически их не беспокоят.
- Болезненные ощущения в ноге или руке, в месте появления тромба, усиливающиеся при пальпации воспаленного участка или резкой смене положения тела, обладающая жгучим или пульсирующим характером.
- Местное увеличение температуры, зуд, отечность, покраснение, а при сильной или полной закупорке посинение, иногда большей части или полностью всей ноги;
- Прогрессирование болезни может привести к общему повышению температуры тела до 38 °С;
- В случае инфицирования воспаленного места появляются гнойные процессы (абсцесс), при этом боль весьма усиливается и тревожит человека в любом состоянии, даже при отсутствии движения;
- Если в патологическом процессе задействованы периферические вены, венозная сетка становится более выражена, окрашена в темно-синие тона;
- Наблюдается увеличение регионарных лимфатических узлов, особенно это проявление быстро показывается при инфекционной природе болезни;
- Интоксикация организма, выраженная ухудшением аппетита, тошнотой, общим недомоганием, бледностью кожи и т.д. – появляется при абсцессах и других гнойных процессах.
Симптомы глубокого тромбофлебита. Главным признаком выступает резкая распирающая боль в глубине ноги, которая несколько уменьшается при лежачем положении конечности или ее нахождении на возвышенном месте, но усиливающаяся при пальпации, попытках присесть или стать не на полную стопу. В редких случаях боль малозаметна. Также появляется отечность конечности с переходом на пахово-мошоночную область, ягодицы и даже переднюю часть брюшинной полости. Цвет кожи напротив поражения приобретает синюшность, а сама кожа в данном месте становится натянутой, с легким отблескиванием. Характерны для глубокого тромбофлебита и симптомы Мозеса, Ловенберга, Опица-Раминеса.

Если патологический процесс развивается в бедренной вене или глубоких тазовых венах отмечается глухая боль, усиливающаяся при глубокой пальпации. Иногда появляется отечность и боль по всей конечности. В паховой области может появиться нащупываемое уплотнение.
При поражении полой или подвздошной вены появляется отечность, болезненность и покраснение/посинение венозных каналов в передней части живота. Также могут отекать обе ноги.
Симптомы тромбофлебита рук. Появляется в основном из-за инъекции или других повреждающих кожу факторов, при которых отмечается местная болезненность, уплотнение, отечность, покраснение кожи. Распространение патологического процесса на более глубокие части венозных сосудов практически не встречается.
Выраженность патологии на любом участке главным образом зависит от величины тромба и количества вовлеченных в процесс окружающих сосудов.
Осложнения тромбофлебита
Осложнениями тромбофлебита поверхностных вен могут стать:
Осложнениями тромбофлебита глубоких вен могут стать:
- Посттромботическая болезнь с появлением трофических язв, которые долго не заживают, экзем;
- Сепсис;
- Тромбоэмболия легочной артерии (ТЭЛА), приводящая к дыхательной и сердечной недостаточности;
- Инфаркт легкого;
- Флегмазия (белая или синяя).
Причины тромбофлебита
Для развития тромбофлебита необходимо сочетание нескольких факторов, среди которых преобладают:
- Инфицирование организма различными видами болезнетворных микроорганизмов – вирусами, бактериями, грибком, простейшими и прочими;
- Замедленный кровоток, чему могут поспособствовать малоподвижный и сидячий образ жизни (гиподинамия), обезвоживание организма, болезни крови;
- Склонность к тромбообразованию – особенно характерно при варикозе (до 60% всех случаев), гемофилии, коагулопатии, изменении состава крови, ассоциированной тромбоцитопении, уменьшении выработки в костном мозге тромбоцитарного фактора роста, ожирении;
- Наследственность, что особенно выражено при таких патологиях, как варикозное расширение вен (варикоз);
- Травмирование кровеносных сосудов, в т.ч. проведение инъекции, взятие крови на анализ, установка катетера, операции, аборты, ушиб мягких тканей, переломы конечностей и прочие;
- Снижение реактивности иммунной системы, чему чаще всего способствуют переохлаждение организма, стрессы, гиповитаминозы, наличие хронических инфекций, злоупотребление алкоголем, отравления;
- Вредные привычки – алкоголизм, курение;
- Беременность, при которой ребенок внутри живота по мере роста и развития может пережимать кровеносные сосуды малого таза;
- Бесконтрольный прием лекарственных препаратов, особенно гормональной природы (при лечении ПМС, климакса и других состояний, оральные контрацептивы), цитостатиков;
- Ношение тесной одежды, пережимающей кровеносные сосуды – тесные брюки (особенно касается девушек), маленькое нижнее белье, тесная обувь, а также гипсовые повязки, бандажи;
- Появление злокачественных опухолей (раковых заболеваний), в частности опухолей легких, поджелудочной железы и желудка;
- Другие болезни и состояния – аллергии, атеросклероз, геморрой, инфаркт миокарда, параличи, постинсультное состояние,
- Офисные сотрудники;
- Лица, часто пользующиеся различным видом транспорта для своего передвижения – таксисты, дальнобойщики и другие водители;
- Женщины употребляющие гормональные препараты;
- Лица с лишним весом;
- Беременные и родившие ребенка;
- Малоактивные лица преклонного возраста.
Виды тромбофлебита
Классификация тромбофлебита происходит следующим образом:
Острый – характеризуется острым течением с выраженным болевым синдромом, местным и общим повышением температуры тела, отечностью, гиперемией, а иногда и цианозом. Длится до 1 месяца.
Подострый – длится до 6 месяцев.
Хронический – характеризуется периодическими рецидивами болезни и длительным течением, часто скрытным. Симптоматика слабовыраженная, усиливается при физической нагрузке или воздействии патологических факторов.
Поверхностный (тромбофлебит поверхностных вен) – характеризуется локальными проявлениями в виде болезненных уплотнений и покраснения, отечности воспаленного участка и другими признаками, о которых мы писали ранее в статье. Чаще всего развивается в ногах.
Глубукий (тромбофлебит глубоких вен) – развитие происходит преимущественно в глубоких венах ног (бедренная) и малого таза; в меньшей мере – в полой, воротной и печеночной венах. Характеризуется отечностью пораженной конечности, глубоко спрятанной болью, которая может распространяться на всю ногу и усиливаться при пальпации.
Болезнь Педжета-Шреттера – патологический процесс развивается в подмышечной и подключичной венах.
Болезнь Мондора – патологический процесс затрагивает подкожные вены передней стенки грудины.
Болезнь Бадда-Киари – патологический процесс развивается в печеночных венах (портальная и другие).
Диагностика тромбофлебита
Диагностика тромбофлебита включает в себя следующие методы обследования:
- Визуальный осмотр, пальпация, сбор жалоб, анамнез;
- Экспресс-тесты в виде маршевой и жгутовой проб;
- Флебография;
- УЗИ – ангиосканирование вен, доплерография, соноэластография;
- Реовазография нижних конечностей;
- Компьютерная томография (КТ), КТ-ангиография;
- Рентгенография грудной клетки (для исключения ТЭЛА) – при хронической форме болезни;
- Общий, биохимический и коагулологический анализы крови – исследование факторов свертываемости;
- Радионуклидное обследование с помощью изотопов йода (I-131) и технеция (Тс-99).
- Одним из важных критериев при исследовании биоматериалов является наличие мутации протеина S, дефицит AT-III, дефицит антикоагулянта белка C, лейденская мутация и другие генетические полиморфизмы.

Лечение тромбофлебита
Как лечить тромбофлебит? Лечение болезни можно назначать только после тщательного обследования организма, т.к. неправильная схема и подбор медикаментов могут привести к отрыву тромба и очень тяжелых последствий. Также выбор лекарств зависит от локализации и этиологии болезни.
Схема лечения тромбофлебита включает в себя:
1. Консервативная терапия.
2. Физиотерапия.
3. Хирургическое лечение.
4. Питание.
Цель – снизить риск отрыва тромба и развития осложнений, снижение клинических проявлений и профилактика вторичных тромбов.

При поверхностных поражениях лечение проводится преимущественно в домашних или амбулаторных условиях. Лечение глубокого тромбофлебита проводится только в стационарных условиях, т.к. именно там можно обеспечить условия, направленные на предотвращение формирования тромбоэмболии легочной артерии (ТЭЛА). Кроме того, именно в стационарных условиях можно ежедневно проводить забор крови для контроля за ее свертываемостью, что особенно актуально при назначении антикоагулянтной терапии.
Пораженную конечность для снятия отечности и улучшения микроциркуляции, питания тканей, лучше держать в приподнятом положении.
В момент лечения необходимо отказаться от алкоголя (за исключением минимальных доз в несколько капель, которые могут использовать в народном целительстве) и курения.
Антикоагулянты – лекарственные средства, которые снижают функцию свертываемости крови, а также предотвращают излишнее тромбообразование и способствуют растворению тромбов. Подразделяются на 2 основных типа – прямого действия (действуют путем снижения тромбина непосредственно в крови) и непрямого (предотвращают образование протромбина в клетках печени)
В случае противопоказаний к антикоагулянтам врач может назначить гирудотерапию (лечение медицинскими пиявками).
Антибиотики – назначаются при гнойных процессах и других признаках присоединения бактериальной инфекции, а также в случае обнаружения бактерий, как источника болезни. Выбор антибиотика делается на основании бактериологического исследования и зависит от вида бактерий и их резистентности к лекарственному веществу.
Физиотерапевтические методы лечения назначаются после перехода болезни из острой фазы в латентное течение. Они понижают риск развития осложнений.
Популярными методами физиотерапии при тромбофлебите являются – магнитотерапия, импульсные токи.
Благотворно воздействует на организм выполнение специальных физических упражнений (ЛФК), которые назначаются в период реабилитации.
Хирургическое лечение (операция) назначается при отсутствии положительного эффекта от консервативного лечения, а также угрозе жизни пациента, например, при прогрессирующем тромбозе с соответственным исходом в виде ТЭЛА и других.
Среди основных методов хирургического вмешательства выделяют:
Эмболэктомия – удаление из кровеносного русла закупорившую его эмболу (оторвавшийся тромб);
Флебэктомия – удаление варикозных узлов с помощью хирургического вмешательства.
Имплантация интракавального зонтичного фильтра – в кровеносное русло устанавливается специальный фильтр, который предотвращает продвижение эмболы в опасные для жизни зоны организма.
Стентирование крвоеносного русла (технология Aspirex Straub) – применяется при глубоком тромбофлебите и других заболеваниях сердечно-сосудистой системе. Основано на внедрении в место сужения просвета кровеносного сосуда специального стента или баллона, который механически его расширяет, тем самым улучшая кровоток. Является малоинвазивной операцией, поэтому подходит практически для любого возраста пациента.
Ампутация конечности – проводится в случае гангренозных процессов с риском развития заражения крови (сепсиса).
Во время лечения различных тромбозов нужно воздерживаться от употребления тяжелой пищи – жирного, жаренного, острого, копченостей, алкоголя.
В то же время делайте акцент на высоко витаминизированную пищу, что поможет повысить сопротивляемость организма не только перед патологическими процессами, но и инфекционными микроорганизмами.
Лечение тромбофлебита народными средствами
Важно! Перед применением обязательно проконсультируйтесь у врача!

Прополисная мазь. Сделайте мазь из прополиса, для чего смешайте между собой измельченный прополис и сливочное масло в пропорции 3 к 10. Полученную мазь используйте в качестве компрессов или легких втираний.
Гусиный жир и окопник. Растопите на водяной бане 100 г гусиного жира, после чего добавьте к нему 30 г измельченного корня окопника и потомите средство еще около 15 минут. Далее средство процеживают и наносят на кожу в области поражения в виде компрессов.
Каштан конский. Вещества, содержащиеся в каштане конском, способствуют снижению свертываемости крови, уменьшают процессы воспаления, снимают отечность, улучшают микроциркуляцию в капиллярах. По действию это растение схоже с антикоагулянтами, венотониками и ангиагрегантами, поэтому каштан активно используют народные целители при тромбозах различной природы. Для приготовления средства необходимо 50 г измельченной коричневой кожуры с плодов залить 500 мл 70% медицинского спирта или хорошей водки, закрыть плотно крышкой и поставить в темное прохладное место для настаивания, на 2 недели, встряхивая настойку каждый день, после чего процеживают. Настойку принимают в 30 капель, разведенных в 30 мл воды, 3 раза в день за 30 минут до приема пищи, а через неделю дозировка увеличивается до 4х раз в день. Курс – 30-45 дней. Чтобы повысить эффект данную настойку можно дополнительно накладывать в видео компресса, разведенного с водой в пропорции 1 к 1. При поверхностном тромбофлебите можно попробовать использовать только компрессы.
Каланхоэ. Измельчите с помощью ножа или ножницы 100 г листьев каланхоэ перистого, и залейте его в темной посудине 500 мл качественной водки, накройте плотно крышкой и поставьте на неделю для настаивания, ежедневно встряхивая средство. Процедите и применяйте настойку в качестве натирания конечностей, восходящим способом – от кончиков пальцев к тазовой области или плечам, если натираете руки.
Профилактика тромбофлебита
Профилактика включает в себя следующие меры:
- Больше двигаться, постоянно ходить, вести активный образ жизни, делать зарядку, летом – по больше плавать;
- Поддерживать водный баланс организма – пить достаточное количество воды;
- Своевременно обращаться к врачу при появлении симптомов различных болезней;
- При варикозе ног носить специальный лечебный трикотаж;
- Избегать переохлаждения организма, в т.ч. локального;
- Носить только удобную обувь и не стесняющую одежду – это особенно касается девушек;
- Избегать применения оральных контрацептивов и других гормональных препаратов без консультации с врачом;
- Когда отдыхаете, кладите ноги на небольшую возвышенность, что благотворно воздействует на внутреннем кровотоке нижних конечностей;
- В пище обратите внимание на употребление продуктов, весьма богатых аскорбиновой кислотой (витамин С) и рутином (витамин Р).
К какому врачу обратится?
Видео

Противовоспалительное дерматотропное лекарственное средство.

Сегодня поговорим об Эритромициновой мази. Что за средство, как действует на организм? Какие имеет показания и противопоказания? Как и в каких дозах используется? Чем можно заменить? Что за мазь и от чего помогает Эритромициновая мазь относится к антибактериальным средствам и оказывает мощное бактериостатическое воздействие на организм. Подробно информирует о препарате эритромициновая мазь инструкция по применению. […]

Регенеративное лекарственное средство. Применение: раны, ожоги, пролежни, язвы. Цена от 111 руб.

Натуральное смягчающее гигиеническое лекарственное средство. Применение: сухая кожа, трещины в сосках, дерматит. Цена от 612 руб. Аналоги:

Негормональное антисептическое противомикробное лекарственное средство.

Негормональное ангиопротекторное противоотечное лекарственное средство.
Варикоз — распространенное заболевание современных людей. Симптоматика, течение болезни и последствия вполне предсказуемые. После постановки такого диагноза, врачи рекомендуют лечение с операционным вмешательством. Но существует лечение варикоза на ногах народными средствами. Чтобы не стать частым посетителем врача-флеболога, необходимо заняться своевременной профилактикой.
Причины, симптомы и последствия

Возникнуть патология может как у мужчин, так и у женщин. Когда она начинает прогрессировать, венозные стенки деформируются, образовавшиеся тромбы препятствуют нормальному кровотоку.
- гормональный сбой;
- индивидуальная предрасположенность;
- физические нагрузки;
- курение, злоупотребление алкоголем;
- нарушение метаболизма;
- стоячая работа;
- период вынашивания ребенка, роды.
Начальная стадия не несет в себе опасность для здоровья, продолжительность может исчисляться годами. Если выявлен варикоз вен на ногах, лечение подберет флеболог. Для начала он посоветует рецепты из народной медицины.
- ноги болят, отекают особенно после рабочего дня;
- чувство жжения в венах;
- извилистые, набухающие звездочки на коже нижних конечностей;
- судороги;
- ощущение распирания;
- частый зуд в области голеностопного сустава.
При регулярном использовании народных средств, можно укрепить венозные стенки, избавиться от отечности, боли и тяжести.

При отсутствии должного терапевтического воздействия, возможно развитие тромбоза, тромбофлебита. Венозные стенки начинают растягиваться, кровь застаивается, затем формируется тромб.
Также могут появиться трофические язвы на коже нижних конечностей, происходит нарушение хода лимфы по туловищному кругу кровообращения, это может привести к гангрене.
Преимущества лечения
Основное — доступность и отсутствие побочных эффектов. Чтобы избавиться от варикозно расширенных вен нужно комплексное воздействие. Оно бывает медикаментозное и с использованием народных средств.
Также имеются и иные преимущества:
1 Снижение воспалительного процесса.
2 Устранение отечности и болевых ощущений.
3 Профилактика тромбообразования.
4 Восстановление функционирования венозных клапанов.
5 Повышение тонуса сосудов и укрепление стенок вен.
Эффективно лечение варикоза в домашних условиях на начальной стадии течения заболевания. В запущенных случаях используют медикаментозную терапию, если это не помогла, тогда прибегают к хирургическому вмешательству.
Народные рецепты
Условно их можно разделить на общие —настои, отвары, ванночки, и местные — обертывания, мази, примочки.
Рецепты представлены в таблице:

Использовать вышеперечисленные рецептуры несколько раз в день ,если иного не указано в таблице. Курс = 3 недели.
Рецепты представлены в таблице:

Курс лечения составляет 30 дней. Но эффект можно оценить уже через 2-3 процедуры.
Теплая вода раскрывает поры, способствуя глубокому проникновению полезных веществ. По мнению врачей, водные процедуры весьма эффективны.

Также можно делать ванночку с эфирным маслом можжевельника, если нет аллергической реакции на него.
Они обладают ранозаживляющим, противовоспалительным эффектами.
Вот чем лечить варикоз вен на ногах, но также необходимо уделить внимание питанию. Включить в рацион белки, углеводы, омега-кислоты. Овощи и фрукты в сыром виде помогут укрепить сосуды. 
Меры предосторожности
При наличии диабетической нейропатии, трофических язвах, как лечить варикоз, расскажет наблюдающий специалист. Если после компресса появился зуд или жжение кожи, процедуру прекратить.
Прежде чем нанести крем, мазь, сделать обертывание или приложить компресс, осмотрите поверхность голени на предмет дерматита, раздражения, гнойников, ссадин, порезов.
В период домашнего лечения, необходимо соблюдать следующие рекомендации:
1 Воздержаться от любого вида депиляции.
2 Не наносить какие-либо косметические средства. Если кожа сухая, использовать детский крем.
3 Исключить горячие водные процедуры, не загорать под открытым солнцем, не ходить в солярий.
4 Между компрессом и физиотерапией должен быть двух часовой перерыв.
5 При наличии уплотнения, резкой боли, повышения местной температуры, лихорадки — обратиться к флебологу. Эти признаки свидетельствуют о развитии тромбофлебита в острой форме. Тромбоэмболия легочной артерии представляет угрозу для жизни пациента.
При устойчивой отечности, которая не проходит после ночного отдыха или изменения цвета кожи после использования компресса, обратиться к флебологу.
Противопоказания

Предсказать последствия растений при неустойчивом гормональном фоне, крайне проблематично.
Итак, кому противопоказаны нетрадиционные методы терапии:
1 Лактация. Могут повлиять на качество грудного молока.
2 Плохая свертываемость крови. Возможно кровотечение.
3 Гипертония, гипотония, вегето-сосудистая дистония, протекающие в хронической или в острой форме. Способны спровоцировать резкие перепады артериального давления.
Важно соблюдать дозировку и регулярность проведения процедур. Прежде чем искать ответ на вопрос: как избавиться от варикоза на ногах на различных форумах, сначала нужно пройти диагностику. Это необходимо для того, чтобы определить степень течения заболевания.
Как подобрать оптимальную систему
Терапия в домашних условиях предусматривает комплексность и регулярное использование подобранных методов.
В первую очередь выбрать травы для ванночки и приготовления отваров, разработать схему питанию. Пациентам с варикозным расширением вен предлагают вегетарианский семидневный рацион для разгрузки организма и уменьшения нагрузки на кровеносные сосуды.

Во-вторых, решить, сможете ли самостоятельно сделать мазь, крем или удобнее будет применять компрессы, обертывания. Терапевтический курс длится около 30 дней, затем возобновляют или выбирают иное сочетание процедур и компонентов.
Чтобы не усугубить ситуацию, приобрести готовые средства в аптеке.
Заключение
Излечение варикоза с помощью народных средств дает положительные результаты. Но можно ли их использовать в запущенных случаях и добиться такой же динамики — вопрос спорный. Врачи считают, что при развитии тромбофлебита и изъявлений рекомендуется комплексная терапия, вплоть до вмешательства хирургов.
Прежде чем приступать к самостоятельному лечению расширения вен на нижних конечностях, необходимо получить консультацию у флеболога и пройти комплексное обследование.
Кроме этого, следует перейти на правильное питание, отказаться от табакокурения, спиртного и иных вредных привычек. Вести здоровый образ жизни, регулярно наблюдаться у специалиста для профилактического осмотра.

Читайте также:





