Предоперационное планирование коленный сустав эндопротезирование коленного сустава
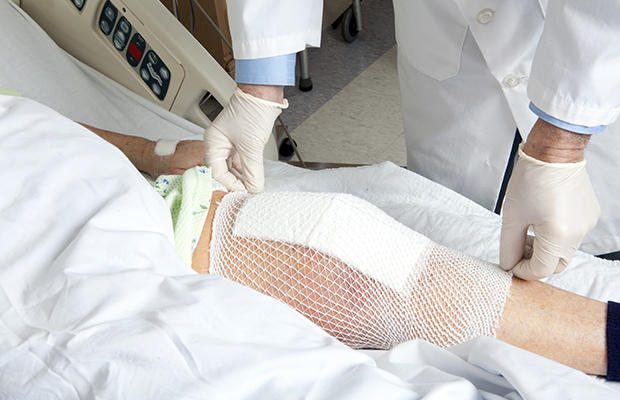
Реабилитация начинается сразу после замены разрушенного коленного сустава эндопротезом. Через 1-2 дня пациентам разрешается вставать, передвигаться по палате с помощью костылей. А еще через несколько дней врачами-реабилитологами проводятся первые занятия лечебной физкультуры. Только постоянное повышение дозированных нагрузок на коленный сустав после его эндопротезирования обеспечивает успешную и относительно непродолжительную реабилитацию.
Предоперационная подготовка к реабилитации
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Предоперационный период — не только проведение диагностических лабораторных и инструментальных исследований. На этом этапе пациента начинают готовить к предстоящей реабилитации. Больного обучают ходьбе с костылями и тростью, правильному распределению веса при вставании, пересаживании с постели на стул. При необходимости назначается диетическое питание для уменьшения веса, снижения предстоящих нагрузок на прооперированную ногу во время ее разработки.
Одна из основных задач предоперационной подготовки — укрепление мышечного каркаса колена с помощью регулярных занятий лечебной физкультурой. Чем в лучшем состоянии находится скелетная мускулатура, тем меньше риск развития осложнений, короче период восстановления. Пациент обучается также технике глубокого грудного и диафрагмального дыхания для исключения застойных явлений в легких. В процессе подготовки он приобретает навыки откашливания с целью профилактики осложнений со стороны сердечно-сосудистой системы.
Особенности и цели реабилитации
Главная задача реабилитации — восстановление всех функций прооперированного колена. Постепенно возвращаются все возможности самостоятельного передвижения, самообслуживания в быту. На поздних этапах пациент подготавливается к прежнему образу жизни, в том числе к профессиональной и социальной активности.
Реабилитация условно делится на три периода — ранний, поздний, отдаленный. Сразу после замены коленного сустава особое внимание уделяется профилактике послеоперационных осложнений с помощью лекарственных средств. Но уже на этом этапе показана разработка ноги выполнением пассивных и активных движений. В позднем периоде восстановление всех функций колена происходит за счет ежедневных занятий лечебной физкультурой. Их эффективность усиливается проведением физиотерапевтических и массажных процедур.

Первые дни после операции
Восстановление начинается через 12-24 часа после установки эндопротеза. Человек должен вставать, медленно передвигаться на костылях, несмотря на боль. Если она достаточно интенсивная, следует сообщить об этом медицинскому персоналу. Боль терпеть нельзя, так как это ухудшает психоэмоциональное и физическое состояние, нарушает работу внутренних органов. Ее выраженность постепенно будет снижаться по мере заживления мягких тканей, поврежденных при замене сустава.
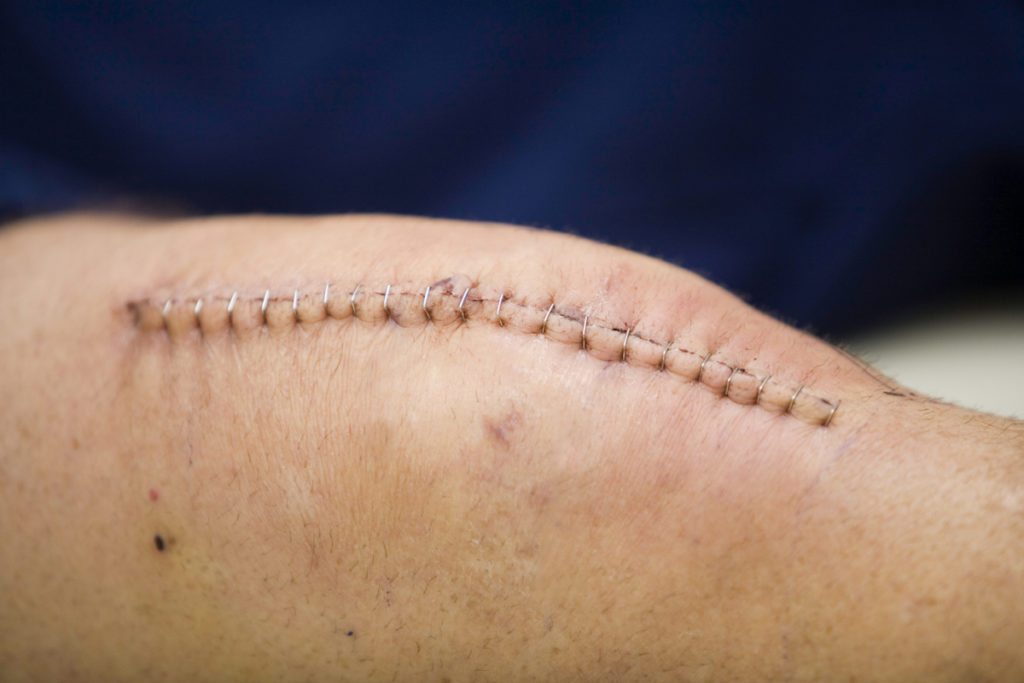
После установки эндопротеза хирург накладывает швы, скрепляющие кожу и подлежащие мягкие ткани. Для этого используются скобы, которые снимаются через несколько недель, а нити рассасываются самостоятельно. Врач ежедневно осматривает швы, уход за раной осуществляется младшим медицинским персоналом. Кожа обрабатывается антисептическими, в том числе спиртосодержащими растворами до 3 раз в день. Это позволяет избежать проникновения в рану болезнетворных бактерий, развития инфекционного процесса.
Для профилактики нагноения проводится антибиотикотерапия. Назначаются препараты из групп макролидов, цефалоспоринов, полусинтетических пенициллинов. Пока швы полностью не заживут, пациентам показано ношение повязок, эластичных ортезов для предупреждения смещения кожи.
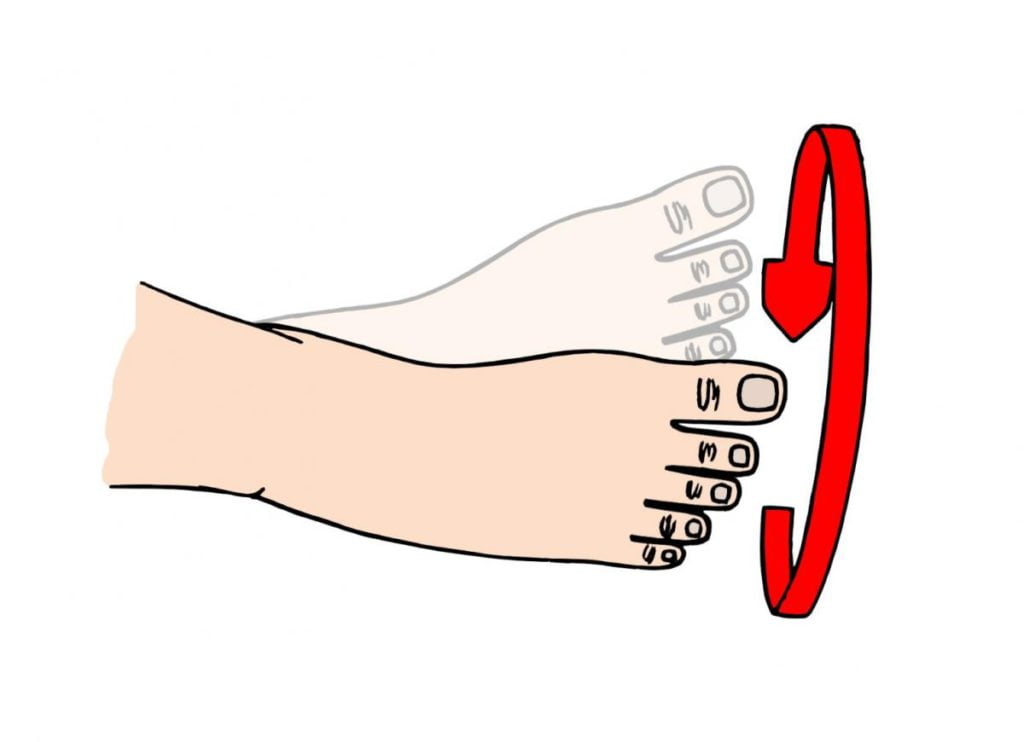
Примерно на 2 день после проведения операции эндопротезирования начинается разработка прооперированной ноги. Практикуется механотерапия — комплекс восстановительных упражнений с помощью специальных аппаратов с целью улучшения подвижности сустава, укрепления мышц. Приборы дозируют возникающие нагрузки, контролируют отведение и приведение ноги. Одновременно пациент выполняет упражнения из комплекса, составленного врачом-реабилитологом:
- подъем колена до горизонтального уровня;
- отведение прооперированной конечности назад;
- сгибание и разгибание коленного сустава;
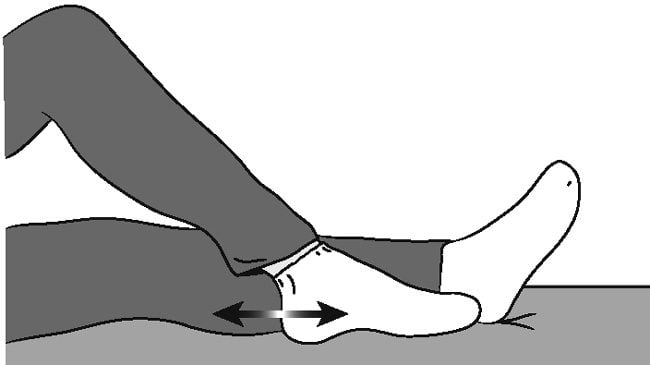
- отведение ноги сначала в одну, затем в другую сторону;
- круговые вращения стопой.
Постоянно увеличивается время нахождения на ногах. К концу 3 дня пациент должен проходить не менее 100 м по больничному коридору.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Терапевтическая эффективность лечебной физкультуры повышается за счет использования физиотерапевтических процедур. Это магнитотерапия, ультрафиолетовое облучение, УВЧ-терапия, криотерапия. Также проводится электростимуляция двуглавой и четырехглавой мышц бедра.
Помимо антибиотиков, в терапевтические схемы включаются препараты для улучшения работы органов мочевыведения, а также гепатопротекторы. Используются средства для нормализации кровоснабжения мягкотканных структур питательными веществами и кислородом. Для купирования болей применяются нестероидные противовоспалительные препараты в таблетках с активными ингредиентами диклофенаком, нимесулидом, ибупрофеном.
Обязательно назначаются хондропротекторы, ускоряющие регенеративные процессы, улучшающие обмен веществ в области прооперированного коленного сустава. На протяжении всей реабилитации пациентам показан курсовой прием сбалансированных комплексов витаминов и микроэлементов для укрепления общего и местного иммунитета. После полного заживления швов ослабить дискомфортные ощущения помогает локальное нанесение согревающих мазей и гелей.
Спускаться и подниматься по лестнице разрешается на 5 день после установки эндопротеза. Двигаясь вверх, нужно сначала делать упор на здоровую ногу. Затем, отталкиваясь костылями, необходимо переносить вес тела на прооперированную конечность и сразу приставлять к ней здоровую ногу. При ходьбе должны существовать только 3 точки опоры — костыли и здоровая нога. Прооперированная пока в движении участия не принимает.
Спускаясь по лестнице, следует выставлять вперед сначала костыли, потом прооперированную конечность, затем здоровую ногу. Можно использовать только один костыль, удерживаясь рукой за перила. Чтобы избежать крайне нежелательных в этот период падений, необходимо двигаться медленно, без резких движений.
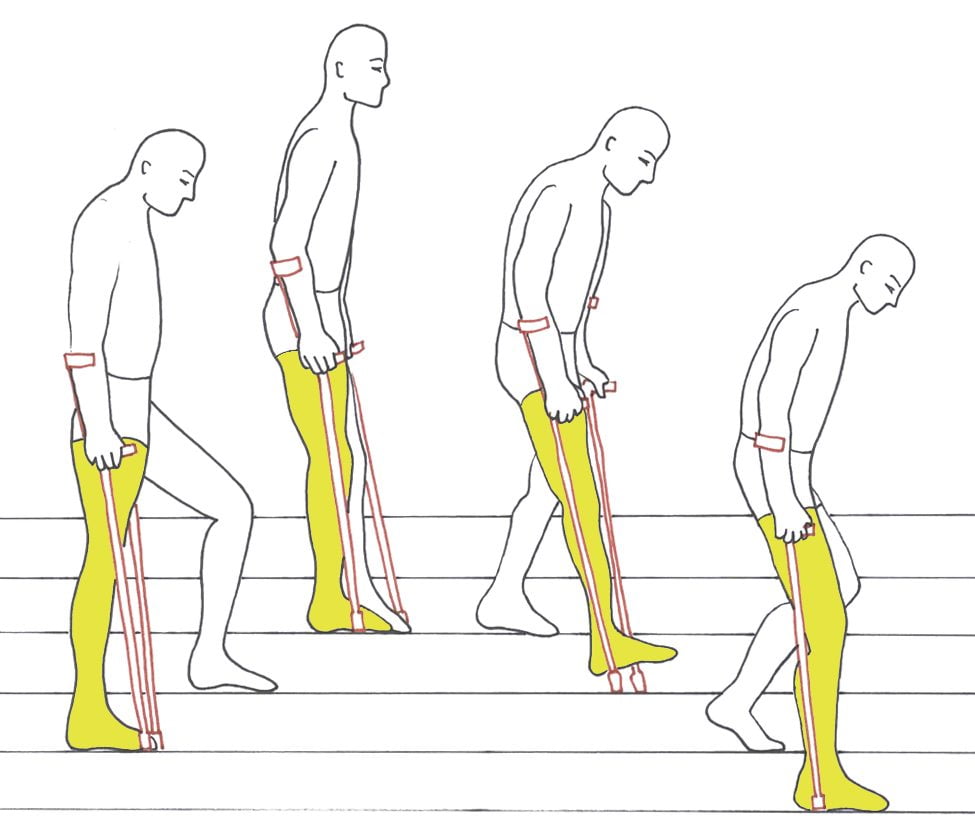
Поздний восстановительный период
Через две недели после операции начинается поздний этап реабилитации, который длится около 3 месяцев. В этот период пациент принимает назначенные лекарственные средства, занимается физкультурой и гимнастикой. Реабилитация в домашних условиях не так эффективна, как в специализированных профильных центрах. Они оснащены тренажерами, плавательными бассейнами, а штат укомплектован опытными врачами-реабилитологами, профессиональными инструкторами ЛФК и массажистами.

| Время после эндопротезирования | Мероприятия для восстановления функций коленного сустава |
| 2 недели | Оздоравливающий классический массаж колена и прооперированной конечности |
| 2-3 недели | Занятия на велотренажерах с постепенным увеличением нагрузок на прооперированное колено |
| 3-4 недели | Выполнение упражнений лечебной гимнастики в бассейне с элементами аквааэробики, плавание, в том числе на спине |
| 4-5 недель | Подводный душ-массаж, лечебные жемчужные, кислородные, радоновые, сероводородные ванны, бальнеолечение |
Чаще всего коленный сустав заменяется эндопротезом при его поражении артритом или гонартрозом. Во время болезни человек часто ограничивает подвижность для снижения выраженности болей. Изменяется его осанка, становится шаткой, неуверенной походка. Выработать правильные двигательные стереотипы, укрепить мышцы, связки, сухожилия, стабилизирующие колено при ходьбе помогает ежедневное выполнение упражнений лечебной физкультуры. Комплекс разрабатывается врачом индивидуально для пациента. Он может корректироваться, дополняться.
Как долго надо восстанавливаться
Реабилитация после эндопротезирования коленного сустава занимает от 3 до 6 месяцев. На ее длительность оказывают влияние возраст и вес пациента, наличие у него хронических системных патологий. Как правило, восстановление в профильных медицинских учреждениях проходит значительно быстрее. Имеет значение и психологический настрой пациента, соблюдение им всех врачебных рекомендаций. Если он пренебрегает ежедневными занятиями лечебной физкультурой, то реабилитация может продолжаться и до 12 месяцев.
Осложнения после эндопротезирования колена
Послеоперационный болевой синдром вполне естественен из-за нарушения целостности кожи и мягких тканей. Но, если его выраженность не снижается, следует поставить в известность хирурга. Усиление болей в колене может указывать на накопление гнойного экссудата, развитие инфекционного процесса или закупорке вены тромбом. Также возможны следующие осложнения после эндопротезирования:
- инфицирование тканей патогенными бактериями;
- вывих эндопротеза;
- развитие контрактуры;
- аллергия на материал имплантата.
Одно из осложнений эндопротезирования — нестабильность в области надколенника из-за неправильной ориентации имплантата.
Реабилитация после замены колена по Бубновскому
С. Бубновский — врач-реабилитолог и мануальный терапевт, автор методики восстановления коленного сустава с помощью движений. Он предлагает пациентам на первых занятиях полностью отказаться от приема анальгетиков. Устранять послеоперационные боли нужно сокращением и последующим расслаблением определенных групп мышц. В центрах С. Бубновского для восстановления всех функций колена проводятся занятия на разработанных им тренажерах. Он составил и комплекс упражнений, выполнять которые можно и в домашних условиях:
- сесть на пол, ноги немного расставить. Обхватывать руками колени, подтягивая их к груди;
- опираясь на спинку стула или стену, сделать неглубокие выпады вперед и назад;
- лечь на живот, разводить и сводить прямые ноги, не отрывая их от пола, а затем выполнять махи голенями вверх;
- лежа на спине, сводить и разводить согнутые в коленях ноги;
- в положении стоя с упором на спинку стула делать махи вперед-назад и из стороны в сторону согнутыми в коленях ногами.
Количество повторов — 10-15 раз. Выполнять упражнения следует плавно, немного замедленно, избегая резких, высокоамплитудных движений. Усиление болей указывает на необходимость продолжительного отдыха.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Полный текст:
- Аннотация
- Об авторах
- Список литературы
- Cited By
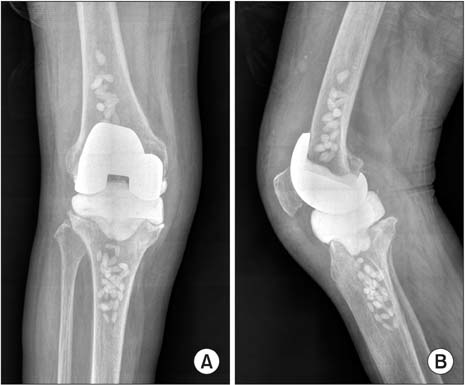
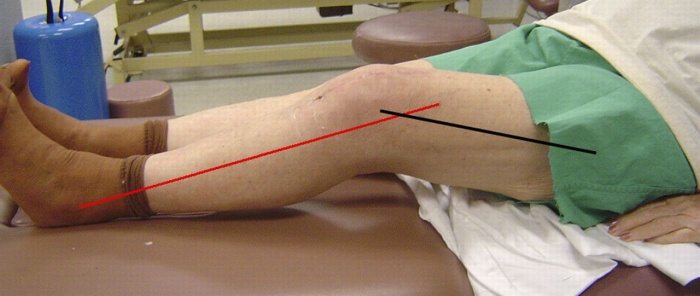
Значимость измерения угла между механической и анатомической осями бедра (FVA) при предоперационном планировании эндопротезирования коленного сустава (ТЭКС) признается не всеми. Есть мнение, что допустимо устанавливать во всех случаях одинаковый угол наклона дистального бедренного резекционного блока или ориентироваться на рост пациента, и с его увеличением уменьшать FVA.
Цель исследования — выявить факторы, определяющие ось нижней конечности после тотального эндопротезирования коленного сустава, сравнить результаты выравнивания оси нижней конечности с учетом индивидуального или среднего FVA для жителей свердловской области.
Материал и методы. На первом этапе исследования выполнен ретроспективный анализ рентгенограмм 261 пациента (273 сустава), которым установлен тотальный эндопротез коленного сустава (ТЭКС) для выявления зависимости между FVA и углом варусной деформации, с одной стороны, и полом, возрастом, индексом массы тела (ИМТ), ростом пациентов и степенью связанности эндопротезов, с другой стороны. Вторым этапом авторы провели проспективное исследование (225 пациентов, 225 ТЭКС). Пациентов рандомизировали в две группы. В первой группе (n =121) дистальный бедренный направитель устанавливали под углом, соответствующим FVA (группа индивидуального FVA), в контрольной группе (n = 104) — под углом 7° (средний FVA в популяции жителей свердловской области). Мы сопоставили рентгенологические результаты ТЭКС обеих групп.
Результаты. Авторы не выявили корреляции FVA с возрастом, ИМТ, ростом и полом пациентов (p>0,05). Средний FVA у пациентов свердловской области составил 6,7±1,5° (3-11°). После ТЭКС отклонение оси конечности от нейтральной более 3° (3,9±1,06°) наблюдалось в 7% случаев (19 суставов). Мы выявили линейную связь между частотой ошибки в воссоздании нейтральной оси нижней конечности при ТЭКС и двумя факторами: ИМТ и выраженностью исходной деформации (p = 0,003 и p 2 имеется повышенный риск установки компонентов с отклонением от механической оси конечности >3°. Средний FVA у пациентов свердловской области составляет 6,7±1,5° (3-11°). Выполнение дистальной резекции бедренной кости под углом, равным индивидуальному FVA, в 3 раза уменьшает вероятность ошибки в позиционировании бедренного компонента и в 2 раза вероятность остаточной варусной деформации.
Зиновьев Максим Павлович — врач ортопед-травматолог ортопедического отделения № 1.
Атманский Игорь Александрович — доктор медицинских наук, профессор, заведующий кафедрой травматологии и ортопедии.
Белокобылов Алексей Александрович — кандидат медицинских наук, заведующий 4-м ортопедическим отделением.
Римашевский Денис Владимирович — кандидат медицинских наук, доцент кафедры травматологии и ортопедии.
1. Parratte S., Pagnano M.W., Trousdale R.T., Berry D. Effect of postoperative mechanical axis alignment on the fifteen-year survival of modern, cemented total knee replacements. J Bone Joint Surg Am. 2010;92(12): 2143-2149. DOI: 10.2106/JBJS.I.01398.
2. Tanzer M., Makhdom A.M. Preoperative planning in primary total knee arthroplasty. J Am Acad Orthop Surg. 2016;24(4):220-230. DOI: 10.5435/JAAOS-D-14-00332.
3. Зиновьев М.П., Паськов Р.В., Римашевский Д.В. Влияние остаточной варусной деформации на клинико-функциональные, рентгенологические и динамометрические результаты тотального эндопротезирования коленного сустава. Травматология и ортопедия России. 2017;(1):108-116. DOI: 10.21823/2311-2905-2017-23-1-208-116.
4. Зиновьев М.П., Паськов Р.В., Сергеев К.С., Римашевский Д.В. Остаточная деформация после двустороннего эндопротезирования коленных суставов: влияние на краткосрочные результаты. Травматология и ортопедия России. 2018;24(2):19-28. DOI: 10.21823/2311-2905-2018-24-2-19-28.
5. Bellemans J. Neutral mechanical alignment: a requirement for successful TKA: opposes. Orthopedics. 2011;34(9): e507-509. DOI: 10.3928/01477447-20110714-41.
6. Bellemans J., Colyn W., Vandenneucker H., Victor J. The Chitranjan Ranawat award: is neutral mechanical alignment normal for all patients? The concept of constitutional varus. Clin Orthop Relat Res. 2012:470(1):45-53. DOI: 10.1007/s11999-011-1936-5.
7. Vanlommel L., Vanlommel J., Claes S., Bellemans J. Slight undercorrection following total knee arthroplasty results in superior clinical outcomes in varus knees. Knee Surg Sports Traumatol Arthrosc. 2013;21(10):2325-2330. DOI: 10.1007/s00167-013-2481-4.
8. Chao E.Y., Neluheni E.V., Hsu R.W., Paley D.. Biomechanics of malalignment. Orthop Clin North Am. 1994;25(3):379-386.
9. Longstaff L.M., Sloan K., Stamp N., Scaddan M., Beaver R. Good alignment after total knee arthroplasty leads to faster rehabilitation and better function. J Arthroplasty. 2009;24(4):570-578.
10. Ritter M.A., Davis K.E., Meding J.B., Pierson J.L., Berend M.E., Malinzak R.A. The effect of alignment and BMI on failure of total knee replacement. J Bone Joint Surg Am. 2011;93(17):1588-1596. DOI: 10.2106/JBJS.J.00772.
11. Ritter M.A., Faris P.M., Keating E.M., Meding J.B. Postoperative alignment of total knee replacement. Its effect on survival. Clin Orthop Relat Res. 1994;(299):153-156.
12. Song E.K., Seon J.K., Park S.J., Jung W.B., Park H.W., Lee G.W. Simultaneous bilateral total knee arthroplasty with robotic and conventional techniques: a prospective, randomized study. Knee Surg Sports Traumatol Arthrosc. 2011;19(7):1069-1076. Doi: 10.1007/s00167-011-1400-9.
13. Sparmann M., Wolke B., Czupalla H., Banzer D., Zink A. Positioning of total knee arthroplasty with and without navigation support: a prospective, randomized study. J Bone Joint surgbr. 2003;85(6):830-835.
14. Петухов А.И., Корнилов Н.Н., Куляба Т.А., Тихилов Р.М., Селин А.В., Кроитору И.И., Игнатенко В.Л., Сараев А.В., Муранчик Ю.И. Современные взгляды на применение компьютерных навигационных систем при первичном тотальном эндопротезировании коленного сустава (обзор литературы). Травматология и ортопедия России. 2010;(1):115-123. Doi: 10.21823/2311-2905-2010-0-1-115-123.
15. Kim Y.H., Kim J.S., Yoon S.H. Alignment and orientation of the components in total knee replacement with and without navigation support: a prospective, randomised study. J Bone Joint Surg Br. 2007;89(4):471-476. Doi: 10.1302/0301-620x.89B4.18878
16. Deakin A.H., Basanagoudar P.L., Nunag P., Johnston A.T., Sarungi M. Natural distribution of the femoral mechanical-anatomical angle in an osteoarthritic population and its relevance to total knee arthroplasty. Knee. 2012;19(2):120-123. Doi: 10.1016/j.knee.2011.02.001.
17. Kharwadkar N., Kent R.E., Sharara K.H., Naique S. 5 degrees to 6 degrees of distal femoral cut for uncomplicated primary total knee arthroplasty: is it safe? Knee. 2006;13(1):57-60. Doi: 10.1016/j.knee.2005.07.001.
18. Wang, Y., Zeng, Y., Dai, K., Zhu Z., Xie L. Normal lowerextremity alignment parameters in healthy Southern chinese adults as a guide in total knee arthroplasty. J Arthroplasty. 2010;25(4):563-570. Doi: 10.1016/j.arth.2009.03.021.
19. Charlson M.E., Pompei P, Ales K.L., Mckenzie C.R. A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chron Dis. 1987;40(5):373-383.
20. Deakin, A.H., Sarungi, M. A comparison of variable angle versus fixed angle distal femoral resection in primary total knee arthroplasty. J Arthroplasty. 2014; 29(6):1133-1137. Doi: 10.1016/j.arth.2013.11.009.
21. Stucinskas J., Robertsson O., Sirka A., Lebedev A., Wingstrand H., Tarasevicius S. Moderate varus/valgus malalignment after total knee arthroplasty has little effect on knee function or muscle strength 91 patients assesed after 1 year. Acta Orthop. 2015;86(6):728-733. Doi: 10.3109/17453674.2015.1059689.
23. Fang D.M., Ritter M.A., Davis K.E. Coronal alignment in total knee arthroplasty: just how important is it. J Arthroplasty. 2009;24(6 Suppl):39-43. Doi: 10.1016/j.arth.2009.04.034.
24. Jarvenpaa J., Kettunen J., Kroger H., Miettinen H. Obesity may impair the early outcome of total knee arthroplasty. Scand J Surg. 2010;99(1):45-49. Doi: 10.1177/145749691009900110.
25. Song M.H., Yoo S.H., Kang S.W., Kim Y.J., Park G.T., Pyeun Y.S. Coronal alignment of the lower limb and the incidence of constitutional varus knee in korean females. Knee Surg Relat Res. 2015;27(1):49-55. Doi: 10.5792/ksrr.2015.27.1.49.
26. Abdel M.P., Oussedik S., Parratte S., Lustig S., Haddad F.S. Coronal alignment in total knee replacement: historical review, contemporary analysis, and future direction. Bone Joint J. 2014;96-B(7):857-862. Doi: 10.1302/0301-620X.96B7.33946.
27. Tang W.M., Zhu Y.H., Chiu K.Y. Axial alignment of the lower extremity in Chinese adults. J Bone Joint Surg Am. 2000;82-A(11):1603-1608.
28. Zhou K., Ling T., Xu Y., Li J., Yu H., Wang H. Zhou Z., Pei F. Effect of individualized distal femoral valgus resection angle in primary total knee arthroplasty: A systematic review and meta-analysis involving 1300 subjects. Int J Surg. 2018;50:87-93. Doi: 10.1016/j.ijsu.2017.12.028.
29. Mullaji A.B., Shetty G.M., Lingaraju A.P., Bhayde S. Which factors increase risk of malalignment of the hip-knee-ankle axis in TKA? Clin Orthop Relat Res. 2013;471(1):134-41. Doi: 10.1007/s11999-012-2520-3.

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Читайте также:


