Растяжение связок голеностопного сустава локальный статус
1. УШИБ
Жалобы на боль в области голеностопного сустава.
Механизм травмы (Anamnesis morbi) - прямой удар по ноге при игре в футбол, падении тяжелого предмета и т. п.
Местный статус (Status localis) - голеностопный сустав отечен, увеличен в объеме, может быть кровоподтек, отмечается разлитая болезненность слабой интенсивности. Движения в суставе практически не ограничены. Пальпация незначительно болезненна. Сохранена полноценная опора на ногу.
На рентгенограмме костно-травматических изменений нет.
Лечение
а) создание покоя для конечности - свести к минимуму нагрузку на ногу, поменьше ходить, сидеть, положив ногу на возвышение;
б) холод местно - использовать гипотермический пакет или грелку со льдом (по 20 минут с перерывами на 20 минут до растаивания льда) для уменьшения отека;
в) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 3-х дней;
г) обезболивание местное - наносить на кожу долгит крем 2р./день в течение 1 недели;
д) бинтование сустава эластическим бинтом или ношение ортеза 2 недели.
2. РАСТЯЖЕНИЕ СВЯЗОК
Жалобы на боль в области голеностопного сустава.
Механизм травмы (Anamnesis morbi) - резкое ротационное движение голени при фиксированной стопе; подворачивание стопы кнаружи или кнутри; зацепление пальцами стопы за землю при беге.
Местный статус (Status localis) - голеностопный сустав отечен, увеличен в объеме, может быть кровоподтек, отмечается разлитая болезненность средней интенсивности. Боль концентрируется в проекции лодыжек. Движения в суставе ограничены из-за боли. При пальпации отмечается усиление болей.
На рентгенограмме костно-травматических изменений нет.
Лечение
а) создание покоя для конечности - свести к минимуму нагрузку на ногу, поменьше ходить, сидеть, положив ногу на возвышение;
б) холод местно - использовать гипотермический пакет или грелку со льдом (по 20 минут с перерывами на 20 минут до растаивания льда) для уменьшения отека;
в) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 3-х дней;
г) обезболивание местное - наносить на кожу долгит крем 2р./день в течение 1 недели;
д) бинтование сустава эластическим бинтом или ношение ортеза 4 недели; при сильных болях - наложение гипса на 2 недели;
3. ПЕРЕЛОМЫ ЛОДЫЖЕК
Жалобы на боль в области голеностопного сустава средней и высокой интенсивности, которые могут ощущаться в голени и стопе, невозможность встать на ногу.
Механизм травмы (Anamnesis morbi) - резкое ротационное движение голени при фиксированной стопе; подворачивание стопы кнаружи или кнутри; зацепление пальцами стопы за землю при беге, прямой удар в область лодыжек.
Местный статус (Status localis) - голеностопный сустав сильно отечен, деформирован, увеличен в объеме, может быть кровоподтек, отмечается разлитая боль. Пальпация нижней трети голени, компрессия берцовых костей голени с боков, движения в суставе, опора, смещение стопы резко болезненны. При пальпации выявляются острые края костных отломков.
На рентгенограмме отмечается линия перелома, смещение отломков берцовых костей, подвывих стопы.
Лечение
Местная анестезия раствором новокаина 1% 20-30 мл, репозиция (исправление положения отломков), наложение гипсовой повязки, рентгеновский контроль положения отломков, иммобилизация (время нахождения в гипсе) 6-12 недель. Повязка укрепляется эластическим бинтом. В зависимости от вида перелома применяется также оперативное лечение.
Период после первичной репозиции и фиксации в U-образной гипсовой лонгете со стопой.
Рекомендовано:
1. Возвышенное положение голени: лежать с ногой на возвышении; сидеть, держа ногу горизонтально или положив на прислоненный к сиденью костыль; стоять без опоры на больную ногу только при крайней необходимости.
2. На больную ногу не опираться!
3. Намотать эластичный бинт на гипсовую повязку, начиная от тыла стопы и заканчивая верхом повязки. Бинт должен лежать, слегка сдавливая повязку так, чтобы она плотно обхватывала ногу. Методика наматывания бинта: каждый последующий тур должен закрывать предыдущий на 2/3, второй слой бинта накладывается без всякого давления. Желательно также наложить по вышеизложенной методике бинт на здоровую ногу до 3-х недель с момента травмы. Используется плотный эластичный бинт длиной 3 метра. Конец бинта следует закреплять специальным держателем или английской булавкой. При нарастании отека тыла стопы и усилении боли под гипсом следует перемотать бинт. Если после наложения бинта боль не усиливается, его не следует снимать до наложения постоянного гипса.
4. Первые сутки после наложения гипса его не следует накрывать одеялом и закрывать одеждой - гипс должен высохнуть. Для ускорения полного высыхания гипса можно использовать фен или воздушный нагревательный прибор.
5. Как можно чаще следует шевелить пальцами больной ноги - так отек спадает быстрее.
6. Принимать аспирин по 0,25 1 р./день до 3-х недель с момента травмы для профилактики тромбоэмболических осложнений, ортофен 25 мг 3р./день для уменьшения травматического отека конечности.
7. В качестве обезболивающего средства принимать анальгин, темпалгин, баралгин, максиган, спазган, пенталгин или любой другой ненаркотический анальгетик 1 таб. 3р./день. При острой боли следует вводить препараты внутримышечно: баралгин 5.0, трамал 100 мг-2.0. Если боль не мешает сну, следует обходиться без обезболивающих препаратов.
8. При нарастании отека, изменении цвета ноги, усилении болей, разрушении гипса срочно обратитесь к своему лечащему врачу-травматологу!
Период после наложения циркулярной гипсовой повязки.
Рекомендовано:
1. Возвышенное положение голени в течение 1-ой недели после наложения повязки. После этого положение ноги не имеет значения. Если в вертикальном положении отек тыла стопы нарастает, следует периодически держать ногу горизонтально.
2. На больную ногу не опираться до разрешения врача! Допускается ставить ногу на пол и ходить при помощи костылей без нагрузки на гипс. Любая нагрузка на гипсовую повязку должна производиться только с разрешения лечащего врача!
3. Перед снятием гипса нужно сделать контрольные рентгенограммы голеностопного сустава в прямой и боковой проекции. Снимать гипс только у того врача, который его накладывал!
Период реабилитации после сращения перелома.
Рекомендовано:
1. В течение 2-х недель с момента снятия гипса производить бинтование голеностопного сустава и голени эластичным бинтом или носить специальный ортез.
2. Первое время избегать сильных и резких нагрузок на сустав.
3. Стараться разрабатывать движения (через умеренную боль) в голеностопном суставе, сравнивая объем движений со здоровым суставом. Рекомендуется катать подошвой теннисный мяч, использовать гидромассаж, производить гимнастику для сустава в горячей ванне.
4. Под гипсом происходит атрофия мышц голени. Чтобы вернуть им прежнюю силу, следует упражняться в активных сгибании и разгибании в коленном суставе.
5. Несколько месяцев носить супинатор в обуви или ходить в хороших высоких кроссовках, где подошва смоделирована под своды стопы.

При внешнем осмотре отмечается асимметрия правой и левой половин лица за счёт отёчности мягких тканей в области угла нижней челюсти слева.
Цвет кожных покровов не изменён.
Углы рта располагаются асимметрично.
Рот открывается в полном объёме, при открытии рта отмечается умеренная болезненность.
Нагрузка при смыкании челости сопровождается значительным болевым синдромом.
Боковые движения нижней челюсти невозможны. Мягкие ткани в области
суставов не изменены.
При пальпации отмечено усиление болезненности в области нижней челюсти. Отмечено увеличение шейных л/узлов - безболезненные, эластичные, подвижные.
Положительный симптом осевой нагрузки в области угла нижней челюсти слева. Перкуссия болезненна.
Отмечено нарушение прикуса.
Зубы и краевой парадонт без особенностей.
Верхняя челюсть не изменена.

При осмотре область плечевого сустава уплощена, акромиальный отросток резко выступает, под ним прощупывается западение - опустевшая суставная впадина.
Головка пальпируется под клювовидным отростком.
Движения конечности передаются на головку.
Плечо находится в положении отведения, продольная ось проходит медиальнее сустава, пересекая ключицу.
При попытке привести плечо к туловищу вся конечность пружинит.
Активные движения в плечевом суставе отсутствуют, пассивные движения вызывают выраженную локальную болезненность.
Движения в лучезапястном суставе безболезненные, в локтевом суставе с умеренной болезненностью.
Положительный симптом "поколачивания" (локоть, кисть).

При осмотре конечность согнута в коленном суставе.
Определяется относительное укорочение ноги на 2-3 см при отсутствии абсолютного укорочения.
Визуализируется умеренная припухлость в области тазобедренного сустава, распространяющаяся по наружной поверхности верхней трети бедра.
Отмечается нарушение оси нижней конечности (наружная ротация надколенника и стопы), и невозможность активной внутренней ротации ноги.
Наружный край стопы прилегает к постели, больной не может самостоятельно вывести ногу из этого положения. Определяется характерное пассивное положение конечности (положительный симптом "прилипшей пятки").
Нагрузка по оси бедра и на большой вертел резко болезненна в зоне перелома.
Поколачивание по пяточной области вызывает боль в тазобедренном суставе. Поколачивание по области большого вертела вызывает усиление боли в тазобедренном суставе (положительный симптом "поколачивания").
Больной отмечает иррадиирующую, отражённую боль в коленном суставе.
В покое боль в области тазобедренного сустава носит нерезкий характер и усиливается при попытке произвести активные и пассивные движения.

Конфигурация лица изменена за счёт западения мягких тканей в правой подглазничной области, при пальпации определяется характерная ступенька.
Пальпация правой подглазничной области резко болезненна.
Отмечается наличие гематомы диаметром примерно 3 см, неглубоких ссадин.
Кожные покровы нормального цвета.
Открывание рта болезненное, не в полном объёме.
Боковые движения нижней челюсти резко болезненны.
Перкуссия правой скуловой области болезненна.
Слизистая оболочки полости рта бледно-розового цвета, первичных и вторичных морфологических элементов нет.
Прикус: ортогнатический.
Зубы и краевой парадонт без особенностей.

При осмотре визуализируется припухлость в области грудной клетки слева.
На уровне 4, 5, 6 рёбер визуально определяется гематома по заднеаксиллярной линии.
Пальпация места перелома на уровне 4, 5, 6, 7, 8 рёбер слева по заднеаксиллярной линии болезненна.
Отмечается локальная болезненность слева по паравертебральной линии на уровне L 2-4.
Припухлости на уровне L 2-4 не выявлено.
Положительный симптом осевой нагрузки.
Экскурсия грудной клетки слева при дыхании ограничена.
Отмечается некоторое отставание поражённой половины грудной клетки в дыхании.
Явной деформации мест переломов не выявляется.
Усиление болевого синдрома при повороте туловища, кашле, глубоком дыхании

При осмотре отмечается деформация в виде штыкообразного искривления оси в области пястно-фалангового сочленения 1 пальца левой верхней конечности.
Палец смещен в радиальную сторону, концевая фаланга согнута.
Пальпаторно с ладонной стороны определяется выступающая головка пястной кости, с тыльной - суставной конец I фаланги.
Активные, пассивные движения в пястно-фаланговом сочленении в направлении сгибания невозможны.

В области локтевого отростка определяется боль, гематома, отечность.
При пальпации между подтянутым кверху отломком и проксимальным концом локтевой кости отмечается западение.
Активное сгибание в локтевом суставе возможно, болезненно, больной щадит конечность.
Симптом "поколачивания" положительный.
Перкуссия области локтевого сустава болезненна.
Мне нравится
1
23 июн 2015 в 12:42|Это спам

При осмотре: ладонный гипергидроз, красный дермографизм кожных покровов.
При выполнении активной ортостатической нагрузки данных за ортостатические расстройства кровообращения нет.
Двигательная и чувствительная активность в конечностях сохранены в полном объеме, D=S.
Пробу Барре (верхнюю и нижнюю) выполняет в полном объёме, уверенн

При осмотре кожные покровы воротниковой зоны, передней поверхности шеи, передней поверхности грудной клетки, верхние конечности, передние поверхности бедер - гиперемированы, на коже плоско приподнятые розовые волдыри, сходные по виду с волдырями от ожога крапивой; высыпания эритематозно-папуллезные, полиморфные, элементы сливаются, отмечается симметричность высыпаний.
При надавливании бледнеют.
Прилегающие к лимфатическим узлам кожные покровы и подкожная клетчатка не изменены.

На правой голени, по всей её поверхности, высотой около 20 см., отмечается умеренно отечная эритема с неровными контурами, четкими границами.
Границы имеют неправильную форму по типу "языков пламени".
Голень увеличена в объеме за счёт отёка.
На фоне эритемы мелкоточечные геморрагии, представленные петехиями.
При пальпации эритемы определяется умеренная болезненность по периферии очага, кожа в области очага горячая по сравнению с симметричным участком здоровой конечности.
Гиперемия яркая, ограниченная, с четкими краями, возвышающаяся над поверхностью кожи.
При пальпации определяются 4-5 паховых лимфоузлов с левой стороны, размером 0,5 см, мягкоэластичной консистенции, подвижные, умеренно болезненные, не спаянные между собой и окружающими тканями.
Прилегающие к лимфатическим узлам кожные покровы и подкожная клетчатка не изменен

При осмотре визуализируется припухлость тыла стопы, гематома.
При пальпации и перкуссии локализованная болезненность в проекции 3 плюсневой кости. Положительный симптом Якобсона: при надавливании на головку плюсневой кости со стороны подошвы выявляется локализованная болезненность в месте перелома.
Полноценное функционирование стопы нарушено. Болевой синдром ярче выражен при нагрузке и после неё.

Определяется резко выраженная локальная болезненность, особенно по волярной поверхности сустава, пальпируется выступающий край смещенной к тылу пястной кости.
Активные и пассивные движения I пальца ограничены и болезненны. Нагрузка по оси I пальца болезненна.
Функциональные возможности кисти ограничены.
Положительный симптом "поколачивания".

При пальпации паравертебральных мышц отмечается резкая болезненность в паравертебральных точках на уровне L3, L4, L5 - S с обеих сторон; миофасциальные триггерные точки на уровне позвонков L3, L4, L5 - S слева.
При пальпации выявляется рефлекторное напряжение паравертебральных мышц.
Боль усиливается при наклоне, повороте туловища.
Напряжение прямой мышцы спины слева.
Болезненность по ходу седалищного нерва в левой нижней конечности.
Положительные симптомы Ласега, Леррея, Бонне.

При осмотре визуализируется увеличение окружности сустава, отечность тканей, западение в области надколенника.
Движения в суставе ограничены, нога находиться в полусогнутом положении.
Попытки активного и пассивного разгибания конечности в коленном суставе резко болезненны, безуспешны.
Попытка активного поднятия прямой ноги невозможна из-за усиления болевого синдрома. Пассивное поднятие ноги ограничено болью в месте перелома.
Отмечается усиление болевого синдрома при осевой нагрузке на конечность.
Положительный симптом "поколачивания".

Визуализируется отечность и гематома области голеностопного сустава с вовлечением рядом расположенных областей.
Надлодыжечная область представляется расширенной.
Стопа отклонена от оси нижней конечности кнаружи.
Пальпаторно в области перелома определяется локализованная болезненность.
Движения в голеностопном и подтаранном суставах ограничены и болезненны.
Кожные покровы области голеностопного сустава натянуты, напряжены.
Контуры лодыжки плохо просматриваемые.
Функция сгибания-разгибания голеностопного сустава нарушена, малой амплитуды.
Отведение голени в сторону вызывает резкую боль.
Осевая нагрузка резко болезненная.
Положительный симптом "поколачивания".

При пальпации паравертебральных мышц отмечается резкая болезненность в паравертебральных точках на уровне Th3, Th4, Th5 с обеих сторон; миофасциальные триггерные точки на уровне позвонков Th3, Th4, Th5 слева, локализующиеся в трапециевидной, широчайшей мышцах спины.
При пальпации выявляется рефлекторное напряжение паравертебральных мышц.
Болезненность при пальпации по ходу нерва в 4-5 межреберье слева по задне,- средино,- передне-подмышечной линии.
Положительный "симптом треножника": при попытке больного самостоятельно подняться с кровати из положения на спине, больной опирается руками о постель, максимально разгружая мышцы позвоночника.
Положительный симптом Дежерина.

Поражение кожи острого воспалительного характера.
Локализуется на тыльной и ладонной поверхности левой и правой кистей. На туловище, лице, предплечьях и плечах верхней конечности, на нижних конечностях сыпи нет.
Сыпь представлена первичными элементами: эритема, пузырьки;
вторичными элементами: эрозии, чешуйки, корочки, трещины.
Пузыри располагаются на отечном эритематозном фоне, имеются мелкие точечные эрозии, мелкие корочки от ссохшихся везикул, на поверхности некоторых очагов определяется отрубевидное шелушение.
В складках пальцев имеются трещины, дно которых покрыто подсохшими геморрагическими корками.
Сыпь симметричная, полиморфная.
Очаги имеют различную величину, нечеткие контуры.
Слизистые оболочки без изменений. Волосы без изменений. Ногтевые пластинки рук и ног без изменений.



Растяжения и разрывы связок голеностопа
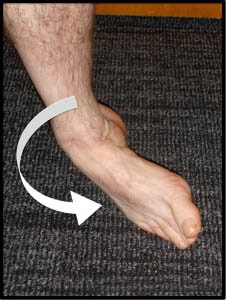
Рис. Инверсия – типичный механизм травмы связок голеностопного сустава
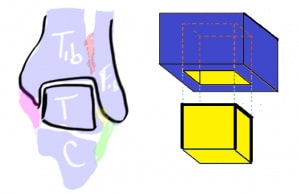
Кроме синдесмозных связок голеностопный сустав стабилизируется с наружной стороны передней и задней таранно-малоберцовыми и пяточно-малоберцовой связками, которые вместе называются латеральными коллатеральными связками.
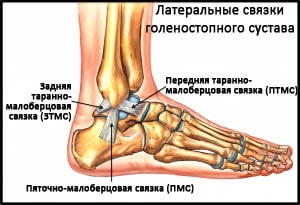
Рис. Латеральные связки голеностопного сустава.
Дельтовидная связка, состоящая из трех порций, является медиальным стабилизатором голеностопного сустава. Длина и натяжение этой связки жизненно важны для обеспечения нормальных содружественных движений между большеберцовой, таранной, пяточной и ладьевидной костями. Глубокая порция связки прикрепляется к таранной кости, а более поверхностная и более широкая ее порция – к пяточной и ладьевидной костям. Как и передняя таранно-малоберцовая связка, дельтовидная связка редко подвергается полному разрыву, чаще она перерастягивается (деформируется).
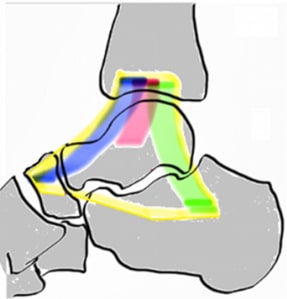
Передняя таранно-малоберцовая связки (ПТМС) повреждается чаще других. ПТМС соединяет наружную лодыжку с шейкой таранной кости и препятствует переднему смещению таранной кости. Инверсии голеностопного сустава эта связка противостоит вместе с пяточно-малоберцовой связкой. Сама по себе ПТМС представляет собой не отдельную связку, а скорее утолщение капсулы. В результате травмы происходит повреждение связки на протяжении, что приведет к удлинению связки. Такое перерастяжение связки может стать причиной клинически значимой нестабильности голеностопного сустава.
Пяточно-малоберцовая связка (ПМС) начинается от верхушки наружной лодыжки, следует вниз и назад и прикрепляется к пяточной кости. В отличие от ПТМС ПМС является отдельной связочной структурой.
Задняя таранно-малоберцовая связка (ЗТМС) начинается от заднего края наружной лодыжки и прикрепляется к задней поверхности таранной кости. ПТМС стабилизирует голеностопный и подтаранный суставы. Повреждения ЗТМС встречаются редко, как правило, только при вывихах или грубых подвывихах в голеностопном суставе.
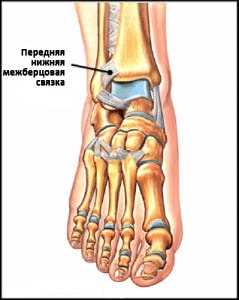
Рис. Передняя нижняя межберцовая связка
Межкостная мембрана образована прочной фиброзной тканью, соединяющей берцовые кости друг с другом. Межкостная мембрана при определенных типах повреждений может повреждаться вместе с передней и задней межберцовыми связками, в результате чего берцовые кости расходятся, формируется т.н. диастаз и голеностопный сустав становится нестабильным.
Межберцовые связки и межкостная мембрана вместе называются межберцовым синдесмозом.
Повреждения связок голеностопного сустава можно классифицировать следующим образом:
- Повреждение 1 степени: повреждение связок, не сопровождающееся ее удлинением (и не приводящее к нестабильности голеностопного сустава);
- Повреждение 2 степени: частичный разрыв связки, приводящий к ее удлинению и возможному нарушению стабилизирующей функции;
- Повреждение 3 степени: полный разрыв связок. Нестабильность голеностопного сустава при этом может маскироваться отеком или защитными реакциями в ответ на боль.
Пациенты с повреждениями связок голеностопного сустава обычно описывают эпизод травмы, когда они подворачивают стопу внутрь (реже наружу). Часто эти повреждения сопровождаются болью, отеком и затруднением ходьбы.
Повреждение связок может сопровождаться покраснением кожи в связи с усилением кровотока в этой области. При отсутствии травмы в анамнезе подобная картина позволяет заподозрить флегмону (инфекцию мягких тканей). По наружной поверхности голеностопного сустава формируется отек. Пальпация передне-наружной поверхности голеностопного сустава будет болезненна.
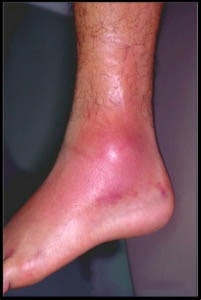
Рис. Отек и покраснение (эритема) после повреждения связок голеностопного сустава.
В ходе физикального обследования необходимо пропальпировать передний отросток пяточной кости, 5-ую плюсневую кость, ладьевидную кость и сустав Лисфранка на предмет болезненности, поскольку при аналогичном механизме травмы возможно повреждение и этих анатомических структур.
После купирования отека и болевого синдрома появляется возможность оценить стабильность голеностопного сустава. Состоятельность ПТМС оценивается с помощью теста переднего выдвижного ящика. Целостность ПМС оценивается при инверсии стопы и пальпации наружной поверхности блока таранной кости. Оба эти теста могут оказаться неинформативными в связи с защитной реакцией пациента в ответ на появление болевых ощущений. Тест переднего выдвижного ящика для сравнения выполняется с обеих сторон.
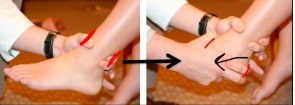
Рис. Тест переднего выдвижного ящика.
Тест переднего выдвижного ящика проводится в положении сидя, когда пациент сгибает колени и свешивает стопы за край кушетки. Врач одной рукой захватывает и удерживает голень, а другой смещает пяточную кость вперед и внутрь. В качестве точки вращения в этом тесте выступает дельтовидная связка.
Такие повреждения встречаются реже повреждений латеральных связок, однако они более серьезны в функциональном отношении. Они возникают при ротации стопы, когда последняя полностью касается подошвой поверхности земли. Подобные травмы могут возникать при резкой смене направления бега, например. Боль при этом будет локализоваться по передне-наружной поверхности голеностопного сустава.
Для диагностики повреждения межберцового синдесмоза можно использовать тест сдавливания берцовых костей, когда исследующий пытается сблизить берцовые кости на уровне примерно 10 см выше голеностопного сустава. При повреждении синдесмоза пациент будет отмечать боль в соответствующей области. Тест наружной ротации, когда стопа удерживается в положении тыльного сгибания и ротируется наружу, также будет усиливать боль в области межберцового синдесмоза.
Рентгенография показана в случаях, когда определяется болезненность в области лодыжек или если пациент не может наступать на ногу. Если клинически выявляется болезненность в области переднего отростка пяточной кости, 5-ой плюсневой кости или ладьевидной кости, должна выполняться в т.ч. рентгенография стопы.
Если на первичной рентгенограмме обнаруживается например изолированный перелом внутренней лодыжки или расхождение вилки голеностопного сустава, дополнительно назначается рентгенография верхней трети голени (повреждения голеностопного сустава могут сочетаться с переломами малоберцовой кости в верхней трети).
Рентгенография назначается не только для исключения перелома, но и для обнаружения диастаза, т.е. увеличения расстояния между берцовыми костями, которое говорит о повреждении синдесмоза.
Особое внимание следует обращать на симметричность суставной щели голеностопного сустава: расстояние между таранной костью и лодыжками должно одинаковым.
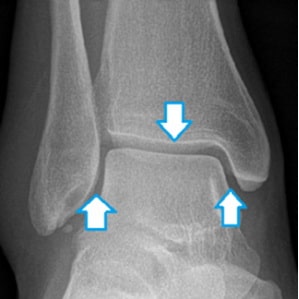
Рис. Форма таранной кости соответствует форме вилки голеностопного сустава. Ширина суставной щели (стрелки) со всех сторон должна быть одинаковая.
Стресс-рентгенография – это метод исследования, когда снимок делается с нагрузкой, способствующей смещению стопы в ту или иную сторону, а голени – в противоположную. Он используется для диагностики нестабильности голеностопного сустава в хронических случаях. В свежих случаях ее применяют редко, поскольку используемая нагрузка может привести к смещению перелома, если изначально этого смещения не было.
МРТ не нашла достаточного применения при свежих повреждениях связок голеностопного сустава. Она может быть показана при хроническом болевом синдроме после перенесенного повреждения. МРТ позволяет диагностировать остеохондральные повреждения таранной кости или обнаружит внесуставные источники болевых ощущений, например, тендиниты или рубцовые изменения в области поврежденных связок. Примерно 10% тяжелых связочных повреждений голеностопного сустава сопровождаются повреждениями суставной поверхности таранной кости. МРТ также информативна в отношении повреждения межберцового синдесмоза.
Согласно исследованию, частота повреждений связок голеностопного сустава по данным обращений в экстренные приемные отделения больниц составляет 2,15 случая на 1000 человек в год, при этом среди подростков в возрасте 15-19 лет такие повреждения встречаются более, чем в три раза чаще, чем в других возрастных группах. Эти повреждения примерно одинаково часто регистрируются у женщин и мужчин и лишь несколько чаще среди юношей и женщин старшего возраста. Примерно половина всех повреждений связок голеностопного сустава – это спортивные травмы.
Ключевым моментом в диагностике острой травмы голеностопного сустава является определение того, что именно может быть повреждено: какая кость может сломаться при таком механизме травмы или какая связка может повредиться. Комбинированные повреждения (перелом+разрыв связки) в области голеностопного сустава не только возможны, но и скорее являются правилом, а не исключением из него.
Болезненность в проекции переднего отростка пяточной кости, основания 5-ой плюсневой кости или ладьевидной кости позволяет заподозрить перелом в этой области.
Болезненность по ходу наружной поверхности голени может быть признаком повреждения малоберцовых сухожилий.
Тест сдавления голени и наружной ротации стопы позволяет обнаружить высокое повреждение связок голеностопного сустава (передней нижней межберцовой связки).
Первоначальное лечение любого повреждения связок голеностопного сустава описывается протоколом RICE, каждая буква в названии которого соответствует первой букве в названии мероприятий, которые этот протокол включает (на английском языке).
- Покой (Rest): сразу после травмы и в раннем восстановительном периоде необходимо минимизировать собственную активность и нагрузки на голеностопный сустав.
- Лед (Ice): местное применение льда позволяет минимизировать выраженность отека. Чтобы предотвратить термическое (холодовое) повреждение кожи, лед следует прикладывать на 10 минут с 10-минутными интервалами.
- Компрессия (Compression): наложение давящей повязки, которая препятствует развитию отека, но в то же время не должна нарушать кровоснабжение стопы.
- Возвышенное положение (Elevation): для максимальной эффективности стопа должна располагаться выше уровня бедра, что способствует максимально быстрому купированию отека. Простого помещения стопы на стул или подушку может быть недостаточно, однако может быть более комфортно для пациента.
Нестероидные противовоспалительные препараты (НПВП), например, ибупрофен, помогают эффективно купировать боль и уменьшить воспалительный ответ организма на повреждение. Однако в некоторых исследованиях показано, что противовоспалительные препараты могут отрицательным образом сказываться на заживлении связок.
После купирования острых симптомов повреждения связок пациентам назначается физиотерапия, направленная на восстановление объема движений, силы мышц и проприоцептивной чувствительности.
Проприоцепция – это способность головного мозга определять положение различных частей тела в пространстве и контролировать их движения относительно друг друга. В обеспечении такой чувствительности участвуют в т.ч. нервные окончания, расположенные в связках, которые могут страдать при повреждении этих связок. После купирования острых явлений пациенты с внешне нормальными голеностопными суставами (отсутствие отека, болезненности и нестабильности) все равно могут ощущать нестабильность, что связано с отсутствие нормальной проприоцептивной чувствительности. Такое состояние называется функциональная нестабильность.
Проприоцепция также улучшается в положении стоя на одной ноге с закрытыми глазами. Научившись стоять на одной ноге, пациент может усложнить упражнение, становясь на одной ноге на мягкую поверхность (подушку или кровать) и поворачивая голову из стороны в сторону.
Все реабилитационные мероприятия после повреждения связок голеностопного сустава могут выполняться в домашних условиях, однако на начальном этапе для ознакомления с особенностями программы не лишней будет помощь профессионального физиотерапевта.
Хирургическое лечение при свежих повреждениях связок голеностопного сустава бывает показано редко. Кандидатами на хирургическое лечение могут быть пациенты с рецидивирующими (повторяющимися) повреждениями связок голеностопного сустава. Хирургическое лечение направлено на устранение анатомической нестабильности или восстановление функциональной стабильности.
У многих пациентов с повреждениями связок голеностопного сустава наступает полное восстановление функции. Даже при стойкой деформации связок достаточная динамическая стабильность голеностопного сустава может быть обеспечена мышцами. Однако поскольку повреждения связок голеностопного сустава встречаются очень часто, даже небольшой процент осложнений (помноженный на большое число случаев) ведет к значительному числу неудовлетворительных результатов лечения.
Повреждения связок голеностопного сустава, сопровождающиеся хронической анатомической нестабильностью, могут вести к развитию посттравматического остеоартрита.
По современным данным, подавляющее большинство травм связок голеностопного сустава лечатся консервативно, однако исследование отдаленных результатов после лечения таких повреждений свидетельствует о том, что у 32% пациентов остаются жалобы на боль, отек и повторяющиеся травмы сустава. Функциональные нарушения, касающиеся ограничений занятий спортом ниже желаемого уровня, отмечено у 72% пациентов. Именно эти активные, молодые пациенты и нуждаются в хирургическом лечении.
В нашей клинике оперативное лечение проводится активным пациентам молодого и среднего возраста, у которых оказалось неэффективным консервативное лечение.
Всем пациентам в нашей клинике мы выполняем артроскопию, особенно при подозрении на внутрисуставное поражение голеностопного сустава. Особенно актуально это может быть при хондральном переломе и разрыве связок.
Лучшим методом лечения всегда является профилактика, поэтому задачей медицины является в т.ч. снижение частоты травм голеностопного сустава. Выполнение этой задачи достигается такими мероприятиями, как тейпирование голеностопного сустава, фиксация брейсами (ортезами), использование высокой обуви, укрепление мышц, растягивание ахиллова сухожилия и проприоцептивные тренировки.
Факторами риска повреждения связок голеностопного сустава являются высокий свод стопы (полая стопа), гипермобильность связок, увеличивающая объем возможной инверсии стопы, занятия определенными видами спорта (например, баскетболом, футболом, волейболом) и уже перенесенные ранее повреждения связок голеностопного сустава.
Ученые изучили эффективность тейпирования, использования ортеза голеностопа и обуви с высоким или низким верхом для профилактики повреждений связок среди футболистов университетской лиги на протяжении 6 игровых сезонов. Наибольшую эффективность показало использование обуви с низким верхом в сочетании с ортезом (брейсом голеностопного сустава) голеностопного сустава.
В нашей клинике Вы можете получить квалифицированную помощь врачей травматологов-ортопедов.
Записывайтесь на консультацию он-лайн или по телефону, и мы обязательно Вам поможем.

Основной принцип работы нашей клиники — это индивидуальный комплексный подход к каждому пациенту.
Слаженная работа команды хирургов, анестезиологов, реабилитологов и лучевых диагностов позволяет нам с успехом решать даже самые сложные проблемы, возникшие у пациента.
Главное достояние нашей клиники — это врачи специалисты, посвятившие многие годы своей жизни хирургии костей и суставов. Большинство из них имеют ученую степень, опыт работы в зарубежных клиниках и большой стаж в медицине.
Решению сложных медицинских задач способствует отличное оснащение нашей клиники.
Операционные клиники укомплектованы инновационным хирургическим и наркозным оборудованием. Это позволяет нам выполнять сложнейшие современные операции наиболее малоинвазивными способами.
Просторные одно и двухместные палаты, доброжелательное отношение медицинского персонала позволяют нашим пациентам чувствовать себя комфортно во время всего лечения в клинике.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическая реконструкция связок голеностопного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция по стабилизации голеностопного сустава
- Расходные материалы
- Импланты (биодеградируемые винты или пуговицы) от ведущих зарубежных производителей
* Анализы для госпитализиации и послеоперационный ортез в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Перевязка, снятие послеоперационных швов
Читайте также:


