Разрыв крестообразной связки коленного сустава у ребенка
Содержание
- 1 Разрыв передней крестообразной связки у детей
- 2 Профилактика
- 3 Жалобы и физикальные признаки
- 4 Лучевая диагностика
- 5 Дифференциальный диагноз
- 6 Лечение
- 6.1 Консервативное лечение
- 6.2 Хирургическое лечение
- 6.3 Осложнения
- 6.4 Расположение каналов для фиксации
- 6.5 Виды трансплантатов и фиксация
- 7 Частичный разрыв передней крестообразной связки
- 8 Реабилитация и возвращение к спорту
- 9 Читайте также
Разрыв передней крестообразной связки у детей [ править | править код ]
Из-за незрелости опорно-двигательного аппарата у детей и подростков травмы передней крестообразной связки происходят очень часто. Особенно распространены эти травмы у детей младшего возраста, причем средний возраст больных постоянно уменьшается. Большинство травм (около 70%) возникают при занятиях неконтактными видами спорта. Как правило, травма проводит, когда нога в момент резкого изенения направления движения, остановки или приземления практически разогнута в коленном суставе. Травмы, возникающие при занятии контактными видами спорта, чаще всего связаны с насильственным сгибанием и поворотом внутрь. Риск травмы передней крестообразной связки особенно высок при занятиях американским и европейским футболом, баскетболом, волейболом, лакроссом и лыжным спортом.
Профилактика [ править | править код ]
Целенаправленная профилактика может снизить частоту травм передней крестообразной связки у детей. Для этого предусмотрены специальные профилактические программы. Хорошим примером может служить комплекс мер, разработанный центром спортивной медицины Питтсбургского университета. Подобные программы могут значительно уменьшить количество травм передней крестообразной связки, особенно у девочек. Специальные тренировки уменьшают время реакции, подготавливают мышцы к нагрузке, улучшают проприоцептивную чувствительность и общий тонус. Программы включают также элементы, специфичные для отдельных видов спорта. Обязательные компоненты программы: силовые, функциональные, прыжковые тренировки и тренировка баланса.
Жалобы и физикальные признаки [ править | править код ]
Последние две пробы следует проводить под анестезией, так как они могут оказаться довольно болезненными.
Лучевая диагностика [ править | править код ]
- Рентгенография (главным образом для исключения переломов).
- МРТ: эталонный метод диагностики разрыва передней крестообразной связки; признаки разрыва те же, что и у взрослых.
Дифференциальный диагноз [ править | править код ]
- Перелом Салтера—Харриса.
- Перелом межмыщелкового возвышения большеберцовой кости.
- Разрыв мениска у детей.
- Разрыв других связок.
- Остеохондральный перелом.
- Вывих надколенника у детей.
Лечение [ править | править код ]
Существует несколько вариантов лечения данной травмы у детей и подростков. Первый —хирургическое восстановление связки тем же способом, что и у взрослых, или с помощью методик, щадящих ростковый хрящ. Другой подход — ждать окончания формирования опорно-двигательной системы и лишь затем восстанавливать переднюю крестообразную связку. Ребенку можно разрешить заниматься спортом, определив предварительно необходимость носить наколенник для защиты от дальнейших повреждений. В некоторых случаях можно позволить только некоторые виды нагрузки, исключив или ограничив остальные.
Консервативное лечение включает ношение наколенника, проприоцептивные тренировки и укрепляющие упражнения — все эти меры направлены на профилактику дальнейших травм сустава. Однако сам по себе наколенник, без ограничения нагрузки, не исключает возможность дальнейших травм. Относительно безопасны в плане прогрессии травмы такие виды физической активности, как академическая гребля, силовые тренировки с небольшим весом, езда на велосипеде, бег или тренировки на эллиптическом тренажере. Плавание также безвредно, за исключением брасса.
Теоретически всем детям с травмой передней крестообразной связки, желающим поддерживать прежний уровень физической активности, следует восстановить связку хирургическим путем. С другой стороны, результаты операции у детей все еще хуже, чем у взрослых, а процент неудачных и повторных вмешательств выше.
На практике выбирать приходится из двух вариантов: восстанавливать связку или ограничивать активность, стараясь устранить все возможные движения, увеличивающие риск дополнительной травмы ослабленного сустава. Если родители настаивают на продолжении спортивных занятий, требующих резких движений, поворотов, изменения направления движения, вращений и быстрых остановок, целесообразно восстановить связку, но перед операцией надо обсудить с членами семьи плюсы и минусы хирургического лечения.
Кроме обычных хирургических осложнений восстановление передней крестообразной связки у детей и подростков может быть чревато нарушениями роста конечности, такими как укорочение или искривление, а также отторжением трансплантата и сохранением симптомов при неизометрическом восстановлении.
Вероятность осложнений после реконструкции передней крестообразной связки у детей и подростков зависит от таких факторов, как перфорация росткового хряща, вид трансплантата и способ фиксации, натяжение тканей в области росткового хряща, расположение отверстий для фиксирующих элементов по периферии или в центре росткового хряща. Перфорация хряща фрезой уже может привести к нарушению роста и образованию костной перемычки. По экспериментальным данным, безопасный размер отверстия в хряще составляет 10% ее диаметра. Расположение отверстий для фиксации по периферии росткового хряща сопряжено с большим риском образования костной перемычки, чем центральное расположение отверстии. По этой причине риск значительных нарушений роста бедренной кости выше, чем большеберцовой. Пластика мягкотканным трансплантатом в этом отношении безопаснее, чем костным блоком. К нарушению роста может привести расположение фиксирующего винта вдоль росткового хряща. Даже натяжение тканей трансплантата, расположенных вблизи хряща, способно замедлить рост конечности. В одном исследовании трансплантат, установленный с натяжением вне эпифиза, вызвал угловую деформацию конечности без формирования костной перемычки. В другой работе отмечено Х-образное искривление ног после наложения трансплантата в проекции росткового хряща. Все возможные последствия необходимо обсудить с больным и его родителями до операции. После того как решение об операции принято, надо выбрать наиболее надежный и в то же время безопасный для роста способ реконструкции. Трансплантат располагают с учетом биомеханики сустава. Стандартный ход операции при необходимости изменяют в соответствии с индивидуальными особенностями. Прежде всего необходимо принять во внимание биологический и костный возраст больного и потенциал роста. Темпы развития детей индивидуальны. Для определения стадии развития больного следует учитывать возраст, пол, рост, стадию полового развития по Таннеру, возраст менархе, рост родителей и старших братьев и сестер, костный возраст, ранний или поздний скачок роста у членов семьи, общее распределение членов семьи по росту. Широкий ростковый хрящ — признак значительного потенциала роста. Дополнительную информацию о степени зрелости дает форма росткового хряща. Проксимальный ростковый хрящ большеберцовой кости на ранних этапах представляет собой единое целое с ростковым хрящом бугристости и слегка наклонен вперед и дистально. По мере роста ребенка проксимальный ростковый хрящ отделяется и занимает более горизонтальное положение. Обычно разделение ростковых хрящей происходит за 1 —2 года до завершения созревания скелета. В бугристости зона роста закрывается раньше.
Степень нарушения роста после операции пропорциональна потенциалу роста: если он не превышает 1 —2 см, то деформация вряд ли будет значительной. Рассчитать потенциал роста можно по методу Грина и Андерсона, графическому методу Мозли или методу коэффициентов Пейли. В клинической практике удобнее использовать метод Менелая и Уэста, основанный на следующих данных.
- Проксимальная часть большеберцовой кости удлиняется на 6 мм в год.
- Дистальная часть бедренной кости удлиняется на 10 мм в год.
- Рост девочек завершается к 14 годам.
- Рост мальчиков завершается к 16 годам. Так, 13-летний мальчик имеет потенциал роста около 3 см для дистальной части бедренной кости и 1,8 см для проксимальной части большеберцовой кости.
Взрослый, трансфизарный, тип реконструкции требует высверливания каналов в дистальных бедренных и проксимальных большеберцовых метафизах и ростковых хрящах. Это подходит для старших подростков, но в младшем возрасте повышает риск повреждения росткового хряща. Трансплантат не должен нарушать функцию хряща. Именно такое расположение трансплантата обеспечивают внесуставная, экстрафизарная и полная или частичная трансэпифизарная реконструкции. Внесуставные методы утратили свою популярность, так как не позволяют добиться изометричного расположения передней крестообразной связки. Кроме того, при этом внесуставное расположение трансплантата не исключает нарушений роста. Более полноценно восстановить биомеханику связочного аппарата, не нарушая развитие конечности, можно с помощью экстрафизарных методов и полного или частичного трансэпифизарного метода. Эти методы особенно актуальны на 1—2 стадии полового развития по Таннеру, когда конечность еще сохраняет значительный потенциал роста. При экстрафизарной реконструкции трансплантат проводят в сустав через неглубокую борозду под поперечной связкой колена и фиксируют над ростковым хрящом со стороны бедренной кости. Метод относительно щадящий, но не обеспечивает полной изометрии, а также стабильности трансплантата, особенно у края большеберцовой кости.
Для полной трансэпифизарной реконструкции необходимо просверлить каналы в эпифизе большеберцовой кости в проекции бугристости и в эпифизе бедренной кости в области наружного мыщелка. Этот метод особенно целесообразен при широком ростковом хряще и значительном потенциале роста, но очень сложен технически: каналы следует сверлить под контролем рентгеноскопии с применением электронно-оптического преобразователя. Канал в бедренной кости начинают от центра наружной стороны латерального мыщелка и заканчивают на 10:30— 11 ч условного циферблата для правого коленного сустава и на 1—1:30 ч—для левого коленного сустава. Канал должен проникать в сустав чуть дистальнее росткового хряща. В большеберцовой кости канал начинают между краем кости и дистальным краем ростковой пластики бугристости и выводят в 5 мм от переднего края задней крестообразной связки. Размер трансплантата может быть ограничен диаметром канала, так как эпифиз бугристости узкий и тонкий. У маленьких детей при попытке расширить канал более 6— 7 мм можно повредить ростковый хрящ и получить переразгибание коленного сустава. В бедренной кости расположение росткового хряща позволяет просверлить канал практически любого диаметра, вплоть до 12 мм. Трансэпифизарный метод дает возможность разместить трансплантат изометрично. Стабильность сустава при этом очень высока, а процент осложнений, судя по ранним результатам, приемлем. В литературе нет сообщений о нарушении роста конечности после операции, однако долгосрочные ее результаты пока отсутствуют.
В старшем подростковом возрасте, когда зоны роста все еще открыты и потенциал роста составляет 1—2 см, оптимальным может быть частичный трансэпифизарный метод. В этом случае канал в большеберцовой кости сверлят через ростковый хрящ, но так как он идет более вертикально и по центру хряща, вероятность нарушений роста меньше. Проксимально трансплантат проводят либо поверху, либо трансэпифизарно.
У девочек старше 14 лет и у мальчиков старше 16 лет (4-я стадия по Таннеру и минимальный потенциал роста) реконструкцию можно проводить трансфизарным методом. Перед тем как принять решение, хирург должен проверить костный возраст, семейный анамнез, стадию полового развития по Таннеру и рост членов семьи.
При экстрафизарном и трансэпифизарном методах переднюю крестообразную связку обычно восстанавливают мягкотканными трансплантатами. У детей и подростков для этого используют преимущественно аутотрансплантаты из сухожилий подколенной ямки. Используют трансплантаты, состоящие из двух или четырех пучков, как правило, свободные. При экстрафизарной реконструкции сухожилия оставляют прикрепленными к большеберцовой кости, отделяя их только с проксимальной стороны для перемещения внутрь сустава. У детей младшего возраста, однако, эти сухожилия могут оказаться очень тонкими, и приходится искать другой источник. Аутотрансплантат из связки надколенника с костными фрагментами безопасно использовать только в том случае, если костные фрагменты не контактируют с ростковым хрящом. Стандартное расположение костных фрагментов, как при операциях у взрослых, приводит к преждевременному закрытию зоны роста. У детей и подростков фрагмент большеберцовой кости обычно полухрящевой, что снижает прочность фиксации.
Довольно безопасны и аутотрансплантаты из широкой фасции бедра (подвздошно-большеберцового тракта). Во избежание осложнений при неполноценности аутотрансплантата либо из косметических соображений можно использовать трупные сухожилия задней или передней большеберцовой мышцы или ахиллово сухожилие. Важно не повредить ростковый хрящ фиксирующими элементами. Фиксацию в области бедренной кости выполняют с помощью скобы, накладываемой на штифт, сквозной спицы или пластины EndoButton с пуговицей или без нее. Внутрисуставные скобы для реконструкции передней крестообразной связки использовать нежелательно.
Со стороны большеберцовой кости трансплантат можно фиксировать штифтом или скобой (скобами), подшить к надкостнице, а сухожилия подколенной ямки можно и не отделять от кости. Стягивающие винты, широко применяемые у взрослых для фиксации в обоих каналах, можно использовать в старшем подростковом возрасте для закрепления тканей со стороны большеберцовой кости при частичном трансэпифизарном методе. В литературе, исключением описания одного клинического случая, нет данных об использовании стягивающих винтов при работе на бедренной кости у детей.
Частичный разрыв передней крестообразной связки [ править | править код ]
Частичный разрыв передней крестообразной связки можно не оперировать, особенно если сустав стабилен. Однако членов семьи следует предупредить о том, что в последующем вероятность полного разрыва составляет 30%. Надорванная часть связки иногда ограничивает объем движений, в таком случае ее необходимо иссечь. Может потребоваться удлинение передне-медиального или заднелатерального пучков связки.
Реабилитация и возвращение к спорту [ править | править код ]
Длительность реабилитации после операции на передней крестообразной связке составляет 5—9 мес. Разработаны специальные рекомендации для инструкторов ЛФК. В первые дни, как правило, разрешаются сгибание ноги в положении лежа на спине, подъем прямых ног и статические упражнения для четырехглавой мышцы. Наступать на пораженную ногу разрешается сразу же, как только больной сможет это сделать. При одновременной реконструкции мениска следует обеспечить покой конечности приблизительно на 6 нед. Рывки (от защитника), повороты, при которых одна нога остается на месте, быстрые остановки и смены направления движения разрешают через 4 мес после операции. К этому времени инструктор ЛФК может включать в программу тренировок элементы, специфичные для конкретного вида спорта. Широко распространено мнение, что операция на передней крестообразной связке повышает вероятность травм, но достоверных данных о частоте повторных повреждений у детей и подростков нет.
Если в ходе операции обнаруживают разрыв мениска у детей, то его реконструкцию проводят немедленно.
Крестообразные связки стабилизируют весь коленный сустав и не дают ему смещаться назад и вперед. Разрыв этих связок чрезвычайно тяжелая травма, которая требует длительного лечения.
Как происходит разрыв коленных связок?
Коленный сустав поддерживает довольно сложный связочный аппарат. Среди прочего выделяют 4 крестообразных связки:
Передняя крестообразная связка (ACL). Связка, расположенная в центре колена, управляет вращением и движением голени вперед.
Задняя крестообразная связка (PCL). Связка, расположенная в центре колена, которая контролирует обратное движение голени.
Медиальная коллатеральная связка (MCL). Связка, которая придает стабильность колену с внутренней стороны.
Боковая коллатеральная связка (LCL). Связка, которая стабилизирует колено с внешней стороны.
Именно поэтому разрыв крестообразных связок коленного сустава считается типичной травмой футболистов, баскетболистов, теннисистов и легкоатлетов. Ученые из Университета Сан-Паоло в Бразилии подсчитали , что до 50% случаев травм или разрывов передних крестообразных связок приходится именно на футбол.
Ученые из Огайо, проанализировав частоту травматичных случаев среди детей-спортсменов, пришли к выводу, что у девочек-футболисток разрыв коленных связок встречается чаще, чем у мальчиков.
Прочие возможные причины:
Падение с высоты с приземлением на ногу;
Прямой удар в подколенную область.
Симптомы разрыва коленных связок
-
Резкая боль сразу после травмы, которая усиливается при движениях ногой;
Ограниченное движение, скованность сустава;
Невозможность перенести вес на поврежденную ногу, согнуть или повернуть ее;
При полном разрыве связок полностью утрачивается двигательная функция;
Гематома, отек в районе колена;
Местная гиперемия (повышение температуры) в колене.
Лечение разрыва крестообразных связок коленного сустава
Травмы, которые сопровождаются полным разрывом сухожилий, приходится лечить хирургическими методами.
Если подобного не произошло и имеет место надрыв (микроразрыв) связки, то достаточно консервативных методов:
Покой и снятие нагрузки с ноги во время перемещений с помощью костылей или ходунков;
Фиксация колена тугой повязкой (бандажем);
Придание ноге возвышенного положения во время сна и отдыха;
В первые дни после травмы противопоказаны любые физические нагрузки. Пострадавшему предписывается никоим образом не нагружать ногу и по возможность не сгибать её в коленном суставе
Как только болевой синдром уйдет и связки немного восстановятся, рекомендована физиотерапия:
Лечебная физкультура на укрепление связок и мышц;
Ношение защитного бандажа, фиксатора при ходьбе;
Ограничение физической активности до полугода и более.
К сожалению, у подобных травм почти всегда неблагоприятный исход. Повреждения связок, будь то растяжения или надрывы, ухудшают функциональность коленного сустава. Примерно половина пациентов при сопоставимых нагрузках получает повторную травму в течение следующих 5 лет.
Хирургическое лечение разрыва крестообразных связок коленного сустава – терапия выбора, поскольку серьезное повреждение зачастую приводит к тяжелой инвалидности. Если не провести операцию вовремя возможны серьезные осложнения, такие как заедание колена, прогиб в обратную сторону, а затем потеря функциональности сустава.
Риски операции на крестообразных связках
Нужно понимать, что любое хирургическое вмешательство подразумевает риски. Наиболее опасным считается тромбоэмболия легкого или тромбоз глубоких сосудов.
В среднесрочной перспективе пациенты часто жалуются на болевой синдром, проблемы со сгибанием, периодическое опухание колена. Другие напротив отмечают излишнюю подвижность сустава, поскольку трансплантат со временем растягивается сильнее здоровых связок.
В зависимости от вашего конкретного состояния могут существовать и другие риски, такие как кровотечение. Обязательно обсудите любые проблемы и возможные осложнения с хирургом перед операцией.
Как подготовиться к операции на крестообразных связках?
Пройдите полное обследование, включая анализы крови и проверку сосудов на тромбы;
Обязательно сообщите врачу, есть ли у вас гиперчувствительность к определенным лекарствам или анестезирующим средствам, аллергия на резину, латекс и т.п.;
Подробно расскажите обо всех препаратах и биологически активных добавках, которые вы принимали за последние несколько дней;
Сообщите о сопутствующих заболеваниях, если о них нет записей в медицинской карте, в особенности о болезнях системы кровообращения;
Отдельно следует сообщить о приеме любых антикоагулянтов (разжижающих кровь), включая аспирин, и в целом о препаратах, влияющих на свертываемость крови;
Для женщин: при подозрении на беременность или подтвержденной беременности, даже на малых сроках, уведомите об этом медицинского работника.
Как правило, операция на крестообразных связках проводится под общим наркозом, либо с помощью спинальной анестезии. Поэтому вам предстоит как минимум на 8 часов отказаться от пищи и пить меньше жидкости.
Как происходит операция на крестообразных связках
Процедура, как правило, малоинвазивная и производится при помощи артроскопа – специального инструмента, который вводится в коленный сустав через небольшой разрез. Однако при обширном разрыве связок возможно традиционная операция с иссечением поврежденной ткани.
Для аутотрансплантата обычно берется кусок подколенного сухожилия (позади бедра), либо иные ткани.
Далее хирург сверлит два небольших отверстия в берцовой и бедренной кости в местах крепления разорванной связки. Трансплантат будет прикреплен к ним при помощи хирургических скоб, анкеров или винтов.
Реабилитация после операции на крестообразных связках
После выписки из больницы уделите внимание чистоте прооперированного колена до того, как срастется шов. Не мочите его во время водных процедур, не чешите и не прикасайтесь к пораженной зоне. Чтобы уменьшить отек, держите ногу в чуть приподнятом положении.
Разумеется, вам понадобится программа физической реабилитации при помощи упражнений. Чем раньше вы приступите к ней и чем регулярнее будут тренировки – тем легче будет разработать больную ногу.
Тренировочную программу для вас должен составить квалифицированный физиотерапевт. Следуйте всем его указаниям. К тренировкам можно приступать, как только снимут швы и спадет послеоперационный отек.
Помните, что не следует возвращаться к активным тренировкам без одобрения лечащего врача.
а) У детей повреждения передней крестообразной связки (ПКС) встречаются как в виде отрывов межмыщелкового возвышения, так и в виде разрывов связки на протяжении:
• Переломы межмыщелкового возвышения обычно встречаются в более раннем возрасте ( 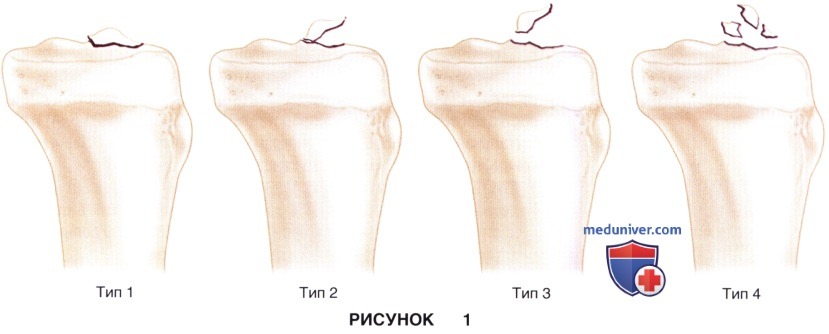
в) Ранее считалось, что разрывы ПКС на протяжении являются редкими для детского возраста повреждениями, однако с увеличением числа организованно занимающихся спортом детей и круглогодичных тренировок число этих повреждений также резко возросло:
• Для восстановления стабильности коленного сустава и предотвращения прогрессирующего повреждения менисков и/или суставного хряща в таких случаях показана ранняя реконструкция ПКС
г) Ошибки при выборе показаний:
• Стратегии лечения повреждений ПКС у детей постепенно развиваются, однако четких клинических рекомендаций на этот счет до сих не существует
• Консервативное лечение может выглядеть заманчивым и оправдываться высокими репаративными возможностями детского организма и стремлением избежать повреждения ростковой зоны, однако в многочисленных исследованиях показано, что клинические результаты такого лечения неудовлетворительные
• Выбор тактики лечения до сих пор остается предметов оживленных дебатов, что опять же связано с рисками повреждения ростковой зоны и нарушения роста кости
Обследование и лучевая диагностика перед операций по поводу повреждения передней крестообразной связки у ребенка:
а) При сборе анамнеза необходимо максимально подробно уточнить всю возможную информацию, позволяющую оценить, сколько еще ребенок будет расти. Эта информация включает оценку роста родителей, братьев и сестер, сроки последнего скачка роста, стадию созревания по шкале Таннера и возраст начала месячных у девочек
б) В ходе первичного обследования ребенка необходимо исключить другие сопутствующие травмы костно-мышечной системы
в) Обследование коленного сустава аналогично таковому у взрослых пациентов и включает осмотр коленного сустава на предмет свежего гемартроза, тест Лахма-на, тест переднего выдвижного ящика в положении сгибания 90°, тест смещения точки опоры:
• Также необходимо оценить зрелость костной системы, исключить системную гипермобильность суставов, разницу в длине конечностей, клинически выраженные деформации и оценить состояние тазобедренных суставов
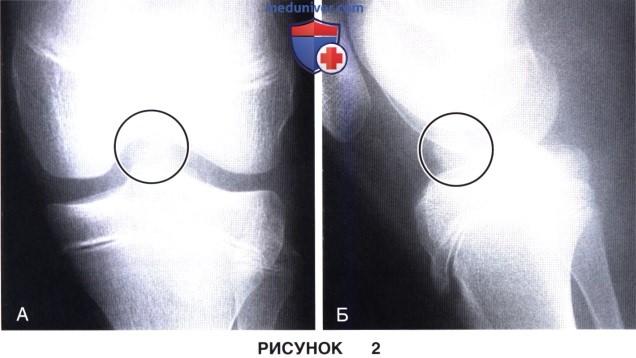
г) Переломы межмыщелкового возвышения видны на стандартных рентгенограммах в прямой (рис. 2, А) и боковой (рис. 2, Б) проекциях
• Наличие на рентгенограммах признаков перелома Segond позволяет заподозрить повреждение ПКС на протяжении
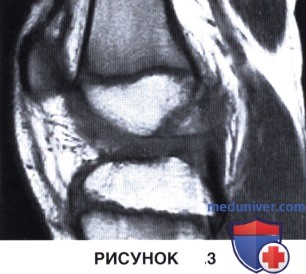
д) Магнитно-резонансная томография (МРТ) остается наиболее чувствительным и специфичным методом диагностики разрывов ПКС у детей (рис. 3)
е) Дополнительные рентгенологические обследования, используемые при реконструкциях ПКС у детей, включают:
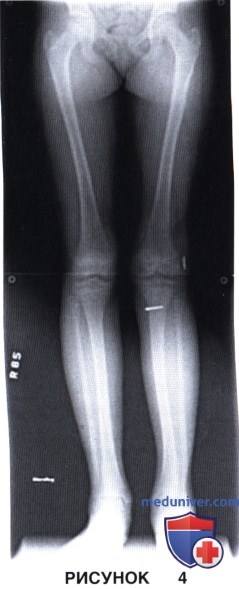
• Рентгенографию обеих нижних конечностей целиком с захватом тазобедренных и голеностопных суставов для выявления даже минимальной разницы в длине конечностей или угловой деформации (рис. 4)
• Рентгенография левой кисти в заднепередней проекции для оценки зрелости костной системы
• Рентгенографию противоположного коленного сустава
• Рентгенографию тазобедренных суставов/таза
• Стресс-рентгенографию при выявлении клинических признаков варусной или вальгусной нестабильности коленного сустава.
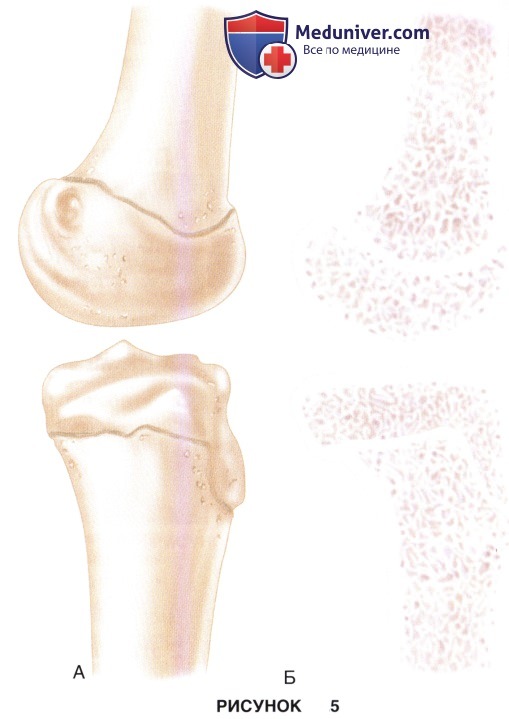
ж) Основной проблемой при любой детской травме коленного сустава является ростковая зона. На рис. 5 представлены боковая (рис. 5, А) и срединно-сагиттальная (рис. 5, Б) рентгенограммы нормальных ростковых зон дистального конца бедра и проксимального конца большеберцовой кости:
• Дистальная ростковая зона бедренной кости обеспечивает до 70% роста бедренной кости в длину и 37% роста нижней конечности в целом, дистальная ростковая зона большеберцовой кости — до 55% роста большеберцовой кости в длину и 25% роста нижней конечности в целом
• Также при планировании траектории введения металлоконструкций необходимо помнить, что дистальная ростковая зона бедренной кости по медиальной и латеральной поверхности бедра изгибается в проксимальном направлении.
Хирургическая анатомия:
- Аналогична реконструкциям ПКС у взрослых пациентов
- Особое внимание должно уделяться локализации и ширине ростковых зон
- Известно, что нарушение роста кости вероятно только при повреждении не менее 6-7% общей площади ростковой зоны.
Положение пациента:
- Аналогично реконструкции ПКС у взрослых.
Редактор: Искандер Милевски. Дата публикации: 29.3.2020
- 30 сентября 2018 года, играя в футбол, я порвал переднюю крестообразную связку левого колена
- 14 ноября 2018 года мне сделали операцию по реконструкции связки
- 25 июня 2019-го я пробежал первые семь километров (врач разрешил бегать и играть в футбол 23 мая)
Я не попал по мячу и не смог сохранить баланс. На мне были новые бутсы, поле было искусственным, это дало отличное сцепление подошвы, и получилось, что стопа намертво впилась в газон, а корпус закрутился против часовой стрелки и на колено выпала очень большая нагрузка. Колено подвернулось, как будто сложилось под тобой. Связка порвалась.
— К сожалению, очень часто это зависит просто от угла, который возникает между стопой, бедром и голенью — и все остальные факторы играют уже второстепенную роль. Упрощенно, если бедренная кость встает не под тем углом по отношению к большеберцовой, стопа зафиксирована жестко и вы приложили достаточно сил, напряжение и натяжение связки становится критическим, она может не выдержать и порваться. Часто это происходит при вращательном движении. Задний крест нередко повреждается при ДТП, — объясняет хирург Юрий Глазков, — Да, есть статистика, что, например, женщины получают такую травму чаще. В силу особенностей анатомии нижних конечностей им проще получить тот самый угол, при которым возрастает риск травмы, но в целом от этого практически невозможно застраховаться, особенно если вы ведете активный образ жизни. Спортсменам-любителям я обычно говорю, что это, в принципе, цена наших эмоций от спорта и нашего хорошего настроения.
По ощущениям это больно, но это точно не самая болезненная травма среди тех, которые вы можете получить на футболе. Ключевых особенностей три:
- В момент травмы можно услышать, как что-то щелкает
- Колено довольно быстро опухает
- Вы перестаете чувствовать стабильность коленного сустава
Дорого. Чтобы попасть на операцию, вам понадобиться сделать МРТ-исследование — от 4000 до 8000 рублей.
Первый набор лекарств, чтобы снять отек и болевые ощущения, — еще 4000-5000.
Если вы не можете обеспечить ноге покой, вам предложат какое-то время перемещаться в ортезе, — 4000.
Сделать пункцию (удалить кровь из сустава) у врача частной практики — еще 3000-5000.
После операции вам понадобятся:
— противовоспалительные и препараты для профилактики венозной тромбоэмболии (омез, аркоксия) — 3000 рублей;
— хондропротекторы, в моем случае Геладринк (бесполезен, по мнению одного из докторов) — 3000;
— ортез с регулируемым углом сгиба — от 12 000 (и до 45000);
— несколько процедур, самые популярные: инъекции обогащенной тромбоцитами плазмы (от 4000 до 10 000 за процедуру — не делал) и инъекции гиалуроновой кислоты, в моем случае — три укола по 6500 за один.
Еще можно посещать курсы электромиостимуляции мышц (или купить миостимулятор — от 15 000), магнитотерапии и заниматься восстановительными процедурами с тренером.
В моем случае травма крестообразной связки без стоимости операции обошлась мне в 58 000 рублей.
— Если бы у меня был безлимит по деньгам, как у футболиста, что бы еще можно было сделать?
Единственное светлое пятно во всей истории — пластику передней крестообразной связки могут сделать по полису обязательного медицинского страхования за 0 рублей. Или по полису ДМС, и тогда надо будет оплатить только стоимость имплантов. Штучек, с помощью которых новую связку прикрепят к костям, тех самых металлических винтов в прошлом. Сейчас они делаются из биоматериала, который может буквально прирастать к костям. Из минусов — это не самая простая операция, и существует теория, что не все врачи ее делают одинаково хорошо.
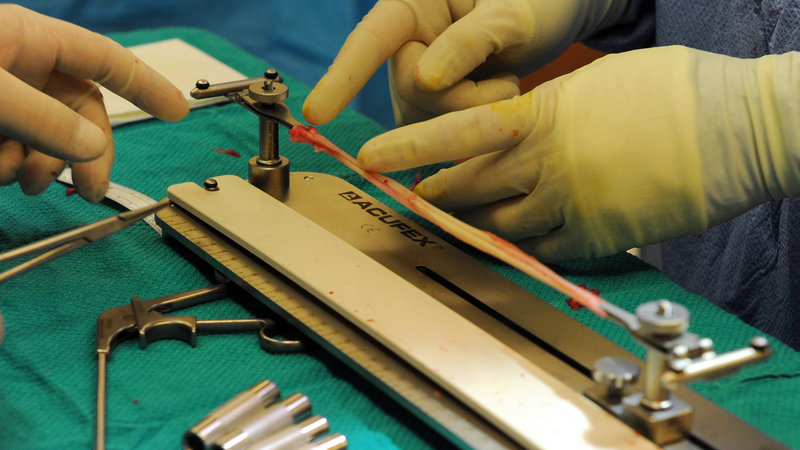
Мне делали по ОМС в Центре травматологии и ортопедии ГКБ им. Семашко. Нужно попасть на прием к хирургу, и он направляет на операцию. Получив направление на операцию, нужно сдать анализы крови и мочи, приехать в больницу. Вас положат в палату и на следующий день рано утром заберут оперировать.
Перед операцией дают успокоительное, феназепам; во время — с помощью капельницы вводят еще одно. Наркоз — спинальный, укол делается в район поясницы, и после этого вы перестаете чувствовать ноги. Скорее всего, успокоительное дается именно для этого, потому что ощущение, что ноги тебя больше не слушаются, внезапно абсолютно не пугает. При этом вы на руках перебираетесь с кушетки на операционный стол, а ваши ноги, как хвост рыбы, перекидывает медсестра. Да, это выглядит именно так.
Несмотря на то, что местный наркоз не используют, от успокоительного хочется спать и операцию почти не помнишь — я, например, так ни разу и не увидел самого хирурга, хотя несколько раз просыпался. Как объясняют, хирург в городской больнице делает 7-8 операций в день, как минимум одна из этих операций связана с повреждением крестообразных, и на специалисте только основная часть работы — забрать трансплантат, правильно поставить его на место порванной связки и закрепить.
Важно! Споры о том, как быстро начинать ходить без костылей, точно такие же, как споры о Canon и Nikon или Samsung или Apple. Будьте к этому готовы. Два просвященнейших врача абсолютно одинаковой квалификации могут вам говорить абсолютно разное. Один — что нужно 1-2 недели ходить с помощью костылей и давать ноге максимальный покой. Другой — что можно почти сразу после операции опираться на ногу (мой случай) и начинать делать самые простые упражнения — лежа на спине поднимать и опускать выпрямленную ногу. В частной клинике, если вам попадется честный врач, вас могут отпустить домой уже на вторые сутки, указав необходимый набор обезболивающих. В государственной меня оставили на 5 дней. Сказали, что операция прошла почти идеально, поэтому из медикаментов только антибиотики и обезболивающие внутримышечно два раза в день. Одновременно с этим мой товарищ рассказывал, как еще два-три дня лежал с высокой температурой и об активном восстановлении даже не думал. У человека в палате после такой же операции еще три дня, не переставая, болела голова. Врачи говорили, что нужно было меньше лежать после операции.
Наступать на ногу страшно, кажется, что связка снова порвется. Говорят — это стандартное ощущение. Ходить в ортезе, в котором нога остается строго прямой, невероятно неудобно. Спускаться с лестницы тяжело, от ходьбы на прямой ноге быстро болит спина.
Через неделю угол ортеза можно поставить на 30 градусов, через две — на 60, через три — на 90. Через четыре недели ортез можно снять и начинать ходить.
Швы снимают через 10-14 дней. С этого момента можно нормально мыться. До этого мыться помогают только креатив и растяжка.
В первые 4 недели ваши упражнения — это подъемы прямой ноги в разных позициях, сгибания колена до боли. После этого становится веселее, можно крутить велосипед, плавать в бассейне, разрабатывать мышцы. На ютубе есть несколько курсов, где упражнения расписаны по неделям:
- Один (возможно, лучший)
- Два
- Три
- Четыре
Будьте готовы к тому, что чисто психологически неожиданно станет очень плохо. Четыре недели после операции вам максимально неудобно ходить, неудобно спать (ортез все-таки довольно громоздкий), неудобно мыться, любое переодевание вещей затягивается, а нога может поднывать. В какой-то момент может появиться полная апатия ко всему, и ты думаешь только о том, что люди справляются с куда более серьезными заболеваниями. Живешь точками отсчета: снять швы, снять ортез, добиться сгибания ноги до угла 90 градусов и полного безболезненного разгибания. В первые недели после операции сгибать ногу на 90 градусов не получается, кажется, что в колене надулся маленький шарик, который при сгибе давит на сустав изнутри и как будто распирает его.
Второй-третий месяц после операции я плавал, крутил велосипед, закачивал икру с помощью резины, очень аккуратно приседал, зацепляя резину за турник, т. е. уменьшая нагрузку на ноги, делал все возможные подъемы ноги.
После третьего месяца начал заниматься на блочных тренажерах с маленьким весом и большим количеством повторений. Пугает, что за 4 недели в ортезе мышца сдувается и вы получаете две ноги разного объема выше колена. Врачи говорят про замкнутый круг: мышца в тонусе снимает нагрузку с сустава, но свежепрооперированный сустав не дает делать упражнения, которые привели бы в тонус мышцу.
Даже в домашних условиях можно делать очень много упражнений на восстановление координации, наклоны на одной ноге, приставные шаги с резиной, приседания с попеременным отрывом ног, балансировка на нестабильной поверхности. Тут важно, что крестообразная связка отвечает за стабильность коленного сустава, и ее приживление должно сопровождаться не просто силой мышц, но и нормальной координацией движений. Условно вам не придется заново учиться ходить, но учиться уверенно стоять на одной ноге — да, придется. Примерно через пять месяцев начинаешь чувствовать себя здоровым. Единственный нюанс: ради интереса я решил попробовать делать каждый день по тренировке на протяжении 42 дней. И это получилось. То есть через 4 месяца после операции я провел самые насыщенные тренировками полтора месяца в жизни. Через шесть месяцев я пришел на прием к хирургу, и он сказал, что колено для среднестатистического пациента выглядит очень хорошо.
От травмы почти невозможно застраховаться: отсутствие лишнего веса и разминка идут на пользу, но решающей роли не сыграют.
Как и в случае с авиакатастрофами или квартирными аферами — только негативный опыт становится публичным. Условно, многие не пишут на форумах, если операция прошла хорошо. Из-за этого создается эффект, что осложнения возникают через одного. Я обзванивал очень много знакомых, у кого был разрыв крестообразных, и большинство нормально прооперировались и восстановились.
Я спрашивал совета у шести довольно серьезных врачей (из них трое не видели МРТ), и в какой-то момент был счет 2:2 в голосовании делать операцию или нет. Есть теория, что проникновение в сустав дает не меньшее количество осложнений, чем жизнь с порванной связкой. Мнение довольно авторитетного доктора — с порванной крестообразной можно жить обычной жизнью, если вы не занимаетесь спортом. Если закачать мышцы бедра и ходить на профилактические процедуры, можно даже тренироваться на любительском уровне. Другие, в ответ на это, очень эмоционально называли такой подход неправильным и говорили, что помогает только операция, особенно если тебе меньше 50 лет. В одной палате со мной лежал молодой человек, который откладывал пластику ПКС 10 лет. В итоге он пришел к хирургу с жалобой на то, что его колено периодически заклинивало в одном положении. Оно переставало сгибаться и разгибаться.
В восстановление можно вкладываться бесконечно и потратить несколько сотен тысяч рублей. Например, заниматься с реабилитоголгом. Моей главной тратой стала покупка миостимулятора (32 тысячи рублей) — он приводит мышцу в тонус, но позволяет делать это, не нагружая сустав.
С момента моей операции прошло 8 месяцев. При сильном сгибании колена есть ощущения, что оно ведет себя не так, как раньше. Пока не пробовал бегать спринты или делать прыжки со сменой направления. Бегать в умеренном темпе получается без боли. Мышцы бедра на левой и правой ноге почти одного размера. Говорят, что до сложнокоординационного спорта лучше дать себе 9-12 месяцев, если вы не профессионал. Примерно через год есть смысл сделать повторное МРТ и посмотреть на состояние колена. Хирург сказал, что я могу начинать играть в футбол, если есть желание. Желания пока нет. Пока хочется наслаждаться стабильностью коленного сустава во время бега и тренировок на улице.
Читайте также:


