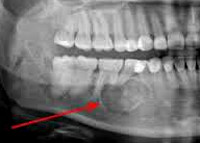
Рентгенограммы нижней челюсти с опухолями

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В зависимости от гистологических особенностей различают эпителиальные опухоли - рак и соединительнотканные - саркомы (остеогенные, хондросаркомы, ретикулосаркомы и др.). Поражение челюстей происходит вторично в результате прорастания опухоли, развившейся из эпителия слизистой оболочки различных отделов полости рта. Среди опухолей преобладает рак, на долю сарком приходится не более 10 %. Метастазы в челюстях возникают при аденокарциномах молочной, щитовидной и предстательной желез, гипернефроме.
Рак слизистой оболочки верхнечелюстной пазухи. Из слизистой оболочки верхнечелюстной пазухи развиваются преимущественно плоскоклеточные формы рака. Иногда на внутриротовых контактных рентгенограммах премоляров и моляров обнаруживают деструкцию кортикальной пластинки альвеолярной бухты, что должно привлечь внимание врача. Разрушение хорошо определяется на ортопантомограммах, боковых панорамных рентгенограммах, внеротовых косых и внутриротовых контактных снимках.
В зависимости от распространенности опухолевого процесса различают внутрипазушную фазу и фазу, когда опухоль выходит за ее пределы. Возможности рентгенологического выявления опухоли во внутрипазушной фазе ограничены. Практически пока не произойдет деструкция костных стенок пазухи рентгенологически невозможно предположить наличие злокачественного процесса.
Вследствие нарушения оттока из пазухи и присоединения вторичного воспалительного процесса ее затемнение, как правило, имеет диффузный характер. Нередко рак обнаруживают случайно после морфологического исследования материала, полученного при выполнении оперативного вмешательства по поводу предполагаемого гайморита.
Прорастание опухоли в костные стенки пазухи проявляется вначале их истончением (стенки не имеют обычной интенсивности), а затем их очаговой и полной деструкцией. В дальнейшем опухоль выходит за пределы пазухи и определяется в виде мягкотканной тени в прилежащих к пазухе полостях (глазнице, полости носа, решетчатом лабиринте, крылонебной и подвисочной ямках). Прорастание опухоли в мягкие ткани щеки хорошо определяется на полуаксиальных и аксиальных рентгенограммах черепа в виде симптома мягкотканной сопровождающей тени, расположенной параллельно нижнеглазничному краю. Периостальные реакции отсутствуют.
Рентгенологические симптомы рака слизистой оболочки верхнечелюстной пазухи заключаются в ее затемнении, деструкции костных стенок, появлении мягкотканной тени.
Важное значение в оценке локализации и распространенности опухоли имеет компьютерная и магнитно-резонансная томография.
Прорастание опухоли в передний отдел полости носа хорошо определяется на прямых панорамных рентгенограммах. При вовлечении в патологический процесс верхнечелюстной пазухи в области премоляров и моляров исчезает изображение кортикальной пластинки ее дна на том или ином протяжении. Этот симптом, определяемый и на внутриротовых контактных рентгенограммах, более отчетливо виден на ортопантомограммах и боковых панорамных рентгенограммах. Прорастание рака в верхнечелюстную пазуху часто сопровождается присоединением вторичного воспаления, что проявляется в виде ее равномерного затемнения на рентгенограмме.
Рак слизистой оболочки твердого неба встречается редко. Оценить состояние костной ткани, особенно в начальных стадиях опухолевого процесса, сложно. На боковой рентгенограмме челюстно-лицевой области вследствие суммации теней неизмененных отделов твердого неба невозможно определить начальные деструктивные изменения. При более выраженном процессе отмечается снижение интенсивности тени, образуемой твердым небом.
Остеогенная саркома (остеосаркома). Челюсти поражаются в 3-6 % всех случаев остеогенных сарком скелета. Среди больных 75 % составляют дети, преимущественно мальчики, и юноши в возрасте от 10 до 25 лет. Чаще поражается нижняя челюсть. Остеогенная саркома развивается внутри кости из костеобразующей соединительной ткани.
По рентгенологической картине различают остеосклеротические (остеопластические), остеолитические (остеокластические) и смешанные саркомы.
В начальной стадии на рентгенограмме определяется одиночный очаг деструкции костной ткани неправильной формы с нечеткими контурами. Распространяясь и разрушая корковый слой, опухоль отслаивает и смещает надкостницу. Для выявления периостальных наслоений пораженный участок кости должен быть выведен при рентгенографии в краеобразующее положение (рентгенограммы в тангенциальной проекции). Периодонтальные щели зубов, расположенных в зоне роста опухоли, расширены.
При остеопластической форме саркомы с выраженным костеобразова-нием видны беспорядочно расположенные бесформенные сливающиеся и проецирующиеся друг на друга очаги уплотнения.
При смешанном варианте имеют место также очаги деструкции и участки уплотнения; при остеолитических саркомах происходит лишь деструкция костной ткани.
Характерным видом периостальных наслоений являются так называемые спикулы - тонкие игольчатые разрастания, идущие перпендикулярно поверхности кости, возникающие в результате обызвествления адвентициального слоя сосудов надкостницы, перфорирующих корковый слой кости. Нейротрофические нарушения, сопровождающие развитие опухоли, вызывают остеопороз прилегающих к новообразованию отделов кости.
Хондросаркома. Хондросаркома чаще развивается у мужчин в возрасте 20-60 лет (преимущественно на 4-м десятилетии жизни) в переднем отделе верхней челюсти. Излюбленная локализация на нижней челюсти - область премоляров и моляров, подбородочный отдел, венечный и мыщелковый отростки.
Рентгенологически опухоль вначале определяется в виде очага деструкции с бугристыми нечеткими контурами. В дальнейшем, начиная с периферических отделов, на его фоне появляются беспорядочные очаги обызвествления. В зоне опухоли отмечается резорбция верхушек корней зубов.
При прорастании коркового слоя может возникать периостальная реакция в виде спикул, опухоль распространяется в мягкие ткани, образуя внекостный компонент.
Ретнкулосаркома. Развиваясь внутри тела нижней челюсти или в стенке верхнечелюстной пазухи из ретикулярной соединительной ткани, опухоль в дальнейшем прорастает в пазуху и околочелюстные мягкие ткани.
Рентгенологически выявляются очаги деструкции костной ткани, обычно с нечеткими контурами, в сочетании с участками остеосклероза. Очаги деструкции без четких границ переходят в окружающую костную ткань, и их сравнивают по внешнему виду с тканью, изъеденной молью. Картина иногда напоминает пчелиные соты: множество очагов деструкции костной ткани преимущественно округлой формы, сливающихся между собой и образующих более крупные очаги. Надкостница реагирует на рост опухоли образованием спикул. Отличительное распознавание с амелобластомой и миксомой возможно лишь на основании результатов гистологического исследования.
Значительные трудности возникают при диагностике саркомы Юинга, которая развивается преимущественно у детей и подростков. Начальные признаки саркомы Юинга напоминают клинические проявления остеомиелита. Диагноз устанавливают лишь после гистологического исследования.
До 15% обращений к стоматологу происходят по поводу опухолеподобных образований на челюсти, но диагноз рака подтверждается только для 1% случаев. Также опухоль может быть выявлена при осмотре у оториноларинголога и окулиста.
Отсутствует статистика зависимости заболеваемости от пола и расы. Установлено, что чаще заболевают люди возрастом 45-50 лет. В 70% случаев заболевание поражает верхнюю челюсть.
Почему возникает недуг
Раковые клетки обычно развиваются из губчатого вещества костного мозга, надкостницы, нейрогенных клеток, сосудов и одонтогенных структур. Причины развития данного заболевания до конца еще не изучены. Однако специалисты установили несколько основных факторов, из-за которых развивается рак челюсти:
- Травма хроническая. Сюда относят ушиб, неправильно установленную коронку, пломбу, а также протез, вызывающий постоянное натирание десны.
- Повреждение слизистой полости рта.
- Воспалительный процесс.
- Курение.
- Ионизирующее облучение.
Меланотическая нейроэктодермальная опухоль младенцев
Встречается опухоль редко, в основном у детей в возрасте до 1 года. Так, до 1976 г. в мировой медицинской литературе было описано 22 наблюдения. Под нашим наблюдением находились 3 детей: 2 мальчика 4 и 5 мес и девочка 7 мес.
Рак челюсти: симптомы
Как распознать недуг? На начальной стадии рак протекает без каких-либо признаков. Первыми симптомами являются:
- Онемение кожных покровов лица.
- Неприятный запах изо рта, а также гнойные выделения из носа.
- Головная боль.
- Болевые ощущения в области нижней или же верхней челюсти без явной причины.
Подобные симптомы могут быть признаками и других недугов, например, неврита, синусита, гайморита и так далее. Для точной постановки диагноза пациент должен пройти дополнительное обследование. Во многих случаях теряется возможность своевременной терапии рака.
Сколько живут с таким диагнозом?
Чтобы предугадать, сколько протекает основное заболевание и как долго нужно его лечить, следует понимать разницу между запущенным состоянием и ранними этапами. Так, на 4 стадии прогнозы самые неутешительные – в течение пяти лет или даже быстрее наступает смерть пациента. Дольше этого отрезка времени прожить удается лишь 20%.
Если же удалось обнаружить заболевание в самом начале, то прогнозы более благополучны. Иногда патологию удается устранить полностью, а пациенты живут десятки лет.
Другие признаки
При саркоме верхней челюсти постепенно возникают и другие симптомы. Пациенты начинают жаловаться на:
- Припухлости в районе щек.
- Боль или онемение в зубах, расположенных в непосредственной близости от новообразования.
- Расшатывание зубов, что является признаком остеопороза.
- Увеличение альвеолярных отростков.
- Искривление челюсти и деформация лица.
Рак челюсти, симптомы которого описаны выше, может очень быстро прогрессировать. В результате развития раковых клеток нередко возникает отек тканей, что в итоге приводит к асимметрии. После этого пациенты начинают жаловаться на сильные боли.
Лечебная тактика
Лечебные мероприятия по устранению патологии проводятся только после тщательной диагностики, где выясняется стадия заболевания, размеры опухоли, состояние больного и т. д.
В зависимости от этих факторов проводятся следующие распространенные хирургические методы:
- Резекция частичная. Проводится только в том случае, если поражение носит поверхностный характер.
- Резекция сегментарная. Такой метод оперативного вмешательства эффективен при отсутствии глубинного поражения, а также при условии, что в патологический процесс не вовлечен альвеолярный отросток.
- Удаление половины челюсти. Такой метод показан при поражении угла челюсти.
- Полное удаление челюсти и близлежащих мягких тканей. Показана при обширном поражении, а также, если опухоль наблюдается в области подбородка.
В наше время проводится дистракция нижней челюсти с применением специальных устройств – дистракторов. Подобный аппарат обеспечивает постепенное растяжение нижней челюсти с образованием замещающей новой ткани.
Нижняя челюсть рассекается при помощи ультразвукового скальпеля. Это позволяет не затрагивать в процессе операции корни зубов и слизистые оболочки. Цена на такую операцию варьируется в разных показателях и зависит от клиники, ее месторасположения и наличия в штате высокоспециализированных врачей.
Не стоит забывать и про проведение химиотерапии или лучевой терапии для предотвращения роста опухоли или возникновения метастазов.
Появление побочных эффектов при лучевой терапии неизбежно, а их возникновение характеризуется следующими симптомами:
- сильная сухость во рту;
- начинают выпадать зубы;
- вкус и запах еды меняется;
- тембр голоса становится другой;
- развиваются инфекционные процессы с характерной клинической выраженностью.
Тяжесть проявления побочных эффектов зависит от назначенного курса лучевой терапии и степени обширности оперативного вмешательства.
Химиотерапия может применяться в качестве основного метода лечения. Побочные эффекты после подобного лечения более агрессивные и выражаются в тех же симптомах, что и при лучевой терапии. Однако использование токсичных лекарств способно вызывать кровотечения, появление сильной боли, облысение и т. д.
При обширном удалении челюсти, в т.ч. и с зубами в дальнейшем необходимо длительное восстановление. После ликвидации патологического очага может применяться пластическая хирургия со вставкой специальных протезов.
Серьезные последствия
Рак верхней челюсти обычно распространяется и на область глаз. Нередко опухоли начинают прорастать и вызывать следующие последствия:
- Смещение глазного яблока.
- Слезотечение.
- Патологический перелом в области челюсти.
- Носовое кровотечение, рецидивирующее без особых причин.
- Головная боль, отдающая в лобную часть или в виски.
- Болевые ощущения в районе уха. Это явление возникает после вовлечения в процесс тройничного нерва.
Помимо вышеперечисленного, у больного могут наблюдаться мелкие кровоточащие изъязвления, локализующиеся на слизистой оболочке рта, деснах, щеках и прочих мягких тканях. Нередко происходит нарушение размыкания и смыкания челюстей. Это затрудняет употребление пищи. Подобное явление указывает на то, что раковая опухоль распространилась на жевательную и крыловидную мышцу.
Действенная помощь врача
Обращение за помощью врача при шишке на голове возле уха – самый правильное решение. Прежде всего он находит исходную точку и выясняет: имеются ли у пациента какие-либо заболевания, так как на формирование шишки могут повлиять:
- попадание инфекции под кожу. Чаще всего такое случается вследствие непрофессионального прокола мочки или ушного хряща сзади;
- развитие хронического заболевания, например диабета и др.;
- усиленная выработка сальных желез;
- ослабленная иммунная система;
- повышенная потливость.
Симптомы при раке нижней челюсти
Рак нижней челюсти характеризуется несколько иными признаками. Сюда стоит отнести:
- Боль при пальпации.
- Выпадение и шаткость зубов.
- Дискомфорт и боль при контакте с зубами.
- Неприятный запах изо рта.
- Кровоточащие язвочки на слизистой рта.
- Онемение нижней губы.
Стоит отметить, что раковая опухоль, расположенная в нижней челюсти, развивается достаточно быстро и сопровождается болевым синдромом, а также стремительным метастазированием.
Причины заболевания
Злокачественный процесс развивается, когда в геноме клетки происходит мутация, заставляющая её бесконтрольно и быстро делиться. Пусковой механизм и локализация этих поломок не установлены. Выявлены обстоятельства, повышающие вероятность появления атипичных клеток:
- Травмы челюстно-лицевой области.
- Запоздалое или незавершённое лечение травм.
- Нарушение технологии при установке штифтов и зубных протезов.
- Запущенный кариес.
- Хронический пульпит, без лечения.
- Хронический пародонтит.
- Радиационное воздействие.
- Курение, особенно трубки.
- Регулярные травмы рта при неправильном прикусе.
- Постоянное употребление очень горячих продуктов.
- Регулярное употребление насвая.
- Наличие папиллом.
- Метаплазия эпителия слизистой рта: лейкокератоз и лейкоплакия.
- Рак почек и щитовидной железы.
Диагностика патологии
Рак челюсти на ранней стадии диагностировать очень сложно из-за неспецифической симптоматики. Ведь признаки заболевания можно приписать и другим недугам. Диагностика же рака челюсти осуществляется на стадии метастазов. Многих пациентов не настораживают описанные выше симптомы. Помимо этого, заболевание может долго протекать без явных признаков. Это усложняет его диагностику на ранних стадиях.
Выявить заболевание позволяет рентген. Если раковые новообразования происходят именно из одонтогенного материала, то такое обследование дает значительно больше информации, чем другие методы. Благодаря рентгенограмме можно выявить деструкцию перегородок и расширение периодонтальных щелей.
Снимки дают возможность увидеть любые изменения: здоровые зубы не соприкасаются с костью, альвеолярный край обладает нечеткими контурами, зона декальцинации распространилась на тело челюсти и так далее.
Стадии
Существует общая система TNM, разделяющая этапы прохождения болезни на стадии:
- I – поражение только одной анатомической области.
- II – поражаются две зоны.
- III – более двух областей.
- IV – поражение крупных органов или какой-то их части с распространением на другие анатомические ткани.
Характерно раннее метастазирование, и человек ощущает сильные боли во время распространения и действия метастазов. Онкология скул и всей челюсти опасна тем, что начинаются метастазы в легочной области.
Определяем недуг по рентгену
Итак, как можно по рентгенограмме выявить рак челюсти? Диагностика данного заболевания — сложный процесс. Рентген позволяет определить наличие патологии по следующим признакам:
- Деструкция кости.
- Разрушение петель губчатого вещества.
- Размытые контуры переходов здоровых костей в область деструкции.
- Переплетающиеся полосы, образовавшиеся в результате слияния нескольких очагов деструкции.
Опасные новообразования
Когда появившаяся шишка у уха никак не исчезает, оставаясь без должного внимания и, соответственно, без лечения, она может со временем уплотняться. Тогда можно расценивать патологию как хроническую форму. Размеры ее начинают приобретать все большие размеры, она становится достаточно твердой, но уже не приносит страданий.
Но отсутствие боли и ярко выраженных симптомов не означает, что воспалительный процесс остановлен. Любое новообразование необходимо подвергнуть медицинскому анализу, так как оно может перерасти в злокачественную опухоль. Если к тому же возникают гнойные процессы и свищи, состояние здоровья становится хуже, эти изменения сигнализируют о том, что значительно инфицированы ткани.
Другие способы диагностики
Помимо рентгена, рак челюсти, фото которого представлено выше, можно диагностировать и другими способами. Пациент должен пройти полное общеклиническое обследование, включающее анализы крови и мочи, флюорографию системы дыхания. Данные исследования позволяют выявить наличие воспалительного процесса в организме, ускорение скорости оседания эритроцитов, а также малокровие. Для исключения метастазов требуется обследование легких.
Нередко для диагностики рака челюсти используют метод компьютерной томографии пазух носа. Это позволяет определить точное расположение онкологических новообразований. Помимо этого, применяется томография и сцинтиграфия. Специалист может назначить такое обследование, как пункционная биопсия лимфатического узла. Этот метод позволяет определить метастазирование.
Самый точный способ диагностики – исследование в условиях лаборатории пораженных тканей. В некоторых случаях требуется трепанация челюсти. Если же опухоль происходит не из кости, то материал могут взять из лунки, образовавшейся после удаления зуба.
Классификация
Челюсть состоит из кости, хряща, мышечной и соединительной тканей, покрыта многослойным плоским эпителием и пронизана кровеносными сосудами и нервами. Рак может происходить из всех тканей.
Рак челюсти делится на два типа:
- Первичный. Начинается на челюсти. К образованиям относятся опухоли костного происхождения. Для них характерен быстрый рост и прогрессирование по стадиям.
- Вторичный. Опухоль является метастазом узла, расположенного в других отделах черепа или шеи.
Злокачественный процесс в своем развитии последовательно проходит 4 стадии:
- Первая – узел захватывает 1 анатомическую область, не выходит за пределы базальной мембраны эпителия, надкостницу, не даёт метастазов.
- Вторая – рак инфильтративно прорастает в 1 соседнюю область ротовой полости. Находят регионарные метастазы на стороне поражения.
- Третья – поражено 3 и более областей рта. Характерно наличие регионарных метастазов в поднижнечелюстные, шейные, надключичные и затылочные лимфоузлы.
- Четвёртая – метастазы начинают поражать органы за пределами области головы и шеи.
Рак челюсти: лечение
Терапия патологи является комплексной. Она включает не только хирургическое вмешательство, но гамма-терапию. Проводятся операции по удалению челюсти. Это может быть экзартикуляция или же резекция. Рак челюсти не лечится химиотерапией, так как она результата не дает.
Для начала больного подвергают гамма-облечению. Оно позволяет значительно уменьшить размеры онкологического новообразования. Спустя три недели осуществляется удаление челюсти. В некоторых случаях требуется более обширное оперирование, которое нередко включает экзентерацию глазницы, лимфаденэктомию и санацию пазух околоносных.
Осложнения
Осложнения лечения злокачественных новообразований пазухи связаны с операцией и реконструкцией. Хирургические осложнения включают
- клинически значимое кровотечение,
- утечку спиномозговой жидкости;
- инфекцию;
- потерю обоняния;
- потерю вкусовых ощущений;
- другие повреждения черепных нервов.
После операции
Спустя несколько лет после операции требуется ортопедическая коррекция, которая позволяет скрыть все дефекты. Проводят ее, как правило, с применением различных костных пластин и шин. Подобные процедуры требуют от пациента терпения, так как в некоторых случаях возникает необходимость восстанавливать глотательные и жевательные функции, а также речь.
Стоит отметить, что восстановление нижней челюсти – это очень сложный процесс, который не всегда заканчивается успешно. В подобных ситуациях нередко применяется нержавеющая сталь, тантал, пластмасса для фиксации имплантатов.
Реабилитация
Главное в данном случае – сохранность жизни. В последующем пациенту будет проведена установка имплантатов удаленных элементов челюсти, костных структур и неба. Это возвращает эстетические показатели лица в норму, позволяет пациенту избавиться от комплексов и функциональных проблем.
Восстановление займет немало времени, будут установлены специальные шины для придания челюсти нужного положения.
Пациенту придется заново учиться выполнять жевательные, глотательные, разговорные движения. Если нужно, проводятся дополнительные оперативные вмешательства области лица. Периодически пациент должен посещать специалистов для осмотра и консультирования.
Опасные новообразования
Чаще всего это могут быть шишки возле уха, болят они достаточно редко:
- Атерома. Медики относят ее к наименее проблемной форме, так как причиной возникновения она обязана закупорке сальных желез. Обычно не приносит дискомфорта, но нарушает эстетический внешний вид. Напоминает небольшую по размерам горошину, наполненную жидкостью – результатами выделений сальной железы, которые начали уплотняться. Похожа на капсулу с явно очерченными краями и с точкой в центре. Нажимая на нее, можно заметить, что она перекатывается. Есть опасность занести инфекцию, если пытаться освободиться от атеромы самостоятельно. В этом случае она может прогрессировать и переродиться в другой вид, а общее состояние ухудшится. В объеме она увеличивается почти незаметно, достигая в среднем до 5 см.
- Липома. Относится к более опасной форме атеромы, но это доброкачественное новообразование. Ее формирование происходит в мягких тканях. Отличается размерами – до 10 см. Может быть безвредной до определенного предела. Если какой-либо фактор спровоцирует ее развитие, она может переродиться. Обычно толчком может послужить чрезвычайное количество жировых отложений, и закупорка, не дающая жиру распределяться равномерно.
- Фиброма. Она не болит и на ощупь оказывается довольно твердой. Отличается тем, что имеет небольшую ножку. Ученые выяснили, что фиброма передается по наследству и может не беспокоить, но если она причиняет боль, начинает тревожить, необходима консультация доктора.
- Лимфома. Это образование за ухом можно узнать по наличию нескольких шишек, которые спаяны между собой, виден и легкий отек в заушной части. Опасна тем, что не вызывает боли, даже если на нее надавливать, но в то же время общее состояние человека становится хуже. Все чаще возникает депрессия, падает общий тонус, постоянно возникает желание отдохнуть. Человек резко теряет вес. Все эти тревожные симптомы говорят о злокачественной природе шишки, значит, необходимо срочно навестить врача.
Есть некоторые отличия, позволяющие отличить образование злокачественное:
- вокруг него кожа обычно отличается цветом. Она приобретает более темный оттенок;
- само образование неподвижное, будто вросшее в ткани;
- при нажатии пациент ощущает боль;
- плотность ее высокая.
У доброкачественных образований уплотнения в большинстве случаев мягкие и эластичные. Они в основном подвижные, кажется, что перекатываются под кожей.
Профилактика
Предупреждение развития саркомы челюсти основано на регулярных осмотрах в кабинете стоматолога, полноценном уходе за полостью рта и носа и укреплении иммунитета. К факторам риска по образованию злокачественных опухолей относятся частые вирусные и инфекционные патологии, радиация и ионизирующее излучение, контакт с канцерогенами, вредные привычки и неправильное питание — все это важно по максимуму исключить из окружения и жизни своих детей.
Интересует ли Вас современное лечение в Израиле? Благодарим Вас за то, что уделили свое время для прохождения опроса. Нам важно мнение каждого.
Опухоли челюстей - новообразования челюстных костей, исходящие непосредственно из костной ткани или структур одонтогенного аппарата. Опухоли челюстей могут проявлять себя клинически болевым синдромом, деформацией кости, асимметрией лица, смещением и подвижностью зубов, нарушением функции ВНЧС и глотания, нередко - прорастанием в полость носа, верхнечелюстную пазуху, орбиту и т. д. Диагностика опухолей челюстей предполагает рентгенологическое обследование, КТ, сцинтиграфию; при необходимости консультации окулиста, отоларинголога, риноскопию. Лечение доброкачественных опухолей челюстей - только хирургическое (выскабливание, резекция фрагмента челюсти, удаление зубов); злокачественных – комбинированное (лучевая терапия и операция).
МКБ-10

- Причины
- Классификация
- Симптомы опухолей челюстей
- Доброкачественные одонтогенные опухоли челюстей
- Доброкачественные неодонтогенные опухоли челюстей
- Злокачественные опухоли челюстей
- Диагностика
- Лечение опухолей челюстей
- Прогноз
- Цены на лечение
Общие сведения
Опухоли челюстей - остеогенные и неостеогенные, доброкачественные и злокачественные новообразования челюстных костей. На долю опухолей челюстно-лицевой области приходится около 15% всех заболеваний в стоматологии. Опухоли челюстей могут возникать в любом возрасте, в т. ч. довольно часто они встречаются у детей. Опухоли челюстей разнообразны по своему гистогенезу и могут развиваться из костной и соединительной ткани, костного мозга, тканей зубного зачатка, околочелюстных мягких тканей.
По мере своего роста опухоли челюстей вызывают значительные функциональные нарушения и эстетические дефекты. Лечение опухолей челюстей представляет собой технически непростую задачу, требующую объединения усилий специалистов в области челюстно-лицевой хирургии, отоларингологии, офтальмологии, нейрохирургии.

Причины
Вопрос о причинности возникновения опухолей челюстей находится в процессе изучения. На сегодняшний день доказана связь опухолевого процесса со следующими состояниями:
- одномоментной или хронической травмой (ушибом челюсти, повреждением слизистой оболочки полости рта разрушенными кариесом зубами, зубным камнем, краями пломб, некорректно подогнанными коронками и протезами и пр.)
- длительно текущими воспалительными процессами (хроническим периодонтитом, остеомиелитом челюсти, актиномикозом, синуситами и т. д.)
- не исключается вероятность развития опухолей челюсти на фоне инородных тел верхнечелюстной пазухи: пломбировочного материала, корней зубов и пр.
- воздействием неблагоприятных физических и химических факторов (ионизирующего излучения, радиойодтерапии, курения и пр.).
Вторичные злокачественные опухоли челюстей могут являться метастазами рака молочной железы, предстательной железы, щитовидной железы, почки, результатом местного распространения рака языка и др. Рак челюсти может развиваться на фоне предраковых процессов – лейкоплакии полости рта, доброкачественных опухолей полости рта (папиллом), лейкокератоза и т. п.
Классификация
Среди опухолей челюстей различают одонтогенные (органоспецифические) новообразования, связанные с зубообразующими тканями, и неодонтогенные (органонеспецифические), связанные с костью. Одонтогенные опухоли челюстей, в свою очередь, могут быть доброкачественными и злокачественными; эпителиальными, мезенхимальными и смешанными (эпителиально-мезенхимальными).
- Доброкачественные одонтогенные опухоли челюстей представлены амелобластомой, обызвествленной (кальцифицирующейся) эпителиальной одонтогенной опухолью, дентиномой, аденоамелобластомой, амелобластической фибромой, одонтомой, одонтогенной фибромой, миксомой, цементомой, меланоамелобластомой и др.
- Злокачественные одонтогенные опухоли челюстей включают одонтогенный рак и одонтогенную саркому. К остеогенным опухолям челюстей относятся костеобразующие (остеомы, остеобластомы), хрящеобразующие (хондромы), соединительнотканные (фибромы), сосудистые (гемангиомы), костно-мозговые, гладкомышечные и др.
Симптомы опухолей челюстей
Амелобластома – наиболее частая одонтогенная опухоль челюстей, склонная к инвазивному, местно-деструирующему росту. Поражает преимущественно нижнюю челюсть в области ее тела, угла или ветви. Развивается внутрикостно, может прорастать в мягкие ткани дна полости рта и десны. Чаще проявляется в возрасте 20-40 лет.
В начальном периоде амелобластома протекает бессимптомно, однако по мере увеличения размеров опухоли возникает деформация челюсти, асимметрия лица. Зубы в области поражения часто становятся подвижными и смещаются, может отмечаться зубная боль. Опухоль верхней челюсти может прорастать в полость носа, гайморову пазуху, орбиту; деформировать твердое нёбо и альвеолярный отросток. Нередки случаи нагноения, рецидивирования и малигнизации амелобластомы. Клиническое течение таких опухолей челюсти, как амелобластическая фиброма и одонтоамелобластома, напоминает амелобластому.
Одонтома чаще возникает у детей в возрасте до 15 лет. Обычно опухоли имеют небольшие размеры, протекают бессимптомно, однако могут вызывать задержку прорезывания постоянных зубов, диастемы и тремы. Опухоли большой величины могут приводить к деформации челюсти, образованию свищей.
Одонтогенная фиброма развивается из соединительной ткани зубного зачатка; чаще возникает в детском возрасте. Рост опухоли медленный; локализация – на верхней или нижней челюсти. Одонтогенная фиброма обычно бессимптомна; в некоторых случаях могут отмечаться ноющие боли, ретенция зубов, воспалительные явления в области опухоли.
Цементома – доброкачественная опухоль челюсти, практически всегда спаянная с корнем зуба. Чаще развивается в области премоляров или моляров нижней челюсти. Протекает бессимптомно или с нерезко выраженной болезненностью при пальпации. Изредка встречается множественная гигантская цементома, которая может являться наследственным заболеванием.
Остеома может иметь внутрикостный или поверхностный (экзофитный) рост. Опухоль может распространяться в верхнечелюстную пазуху, полость носа, глазницу; препятствовать припасовке зубных протезов. Остеомы нижнечелюстной локализации вызывают боль, асимметрию нижней части лица, нарушение подвижности челюсти; верхнечелюстной локализации – нарушения носового дыхания, экзофтальм, диплопию и другие нарушения.
Остеоид-остеома сопровождается интенсивным болевым синдромом, обостряющимся по ночам, во время приема пищи; асимметрией лица. При осмотре полости рта определяется выбухание кости (чаще в области премоляров и моляров нижней челюсти), гиперемия слизистой оболочки.
Остеобластокластома (гигантоклеточная опухоль челюсти) преимущественно встречается в молодом возрасте (до 20 лет). Развитие клинической картины характеризуется нарастанием боли в челюсти, асимметрии лица и подвижности зубов. Ткани над опухолью изъязвляются; образуются свищи; отмечается повышение температуры тела. Истончение кортикального слоя приводит к возникновению патологических переломов нижней челюсти.
Гемангиома челюсти сравнительно редко бывает изолированной и в большинстве случаев сочетается с гемангиомой мягких тканей лица и полости рта. Сосудистые опухоли челюстей проявляются повышенной кровоточивостью десен, кровотечениями из корневых каналов при лечении пульпита или периодонтита, из лунки при удалении зуба и пр. При осмотре может выявляться флюктуация, расшатанность зубов, синюшность слизистой оболочки.
Злокачественные опухоли челюстей встречаются в 3-4 раза реже доброкачественных. При раке челюсти рано возникают боли, имеющие иррадиирующий характер, подвижность и выпадение зубов, возможны патологические переломы челюсти. Злокачественные опухоли челюстей разрушают костную ткань; прорастают околоушные и поднижнечелюстные железы, жевательные мышцы; метастазируют в шейные и поднижнечелюстные лимфоузлы.
Карцинома верхней челюсти может прорастать в глазницу, полость носа или решетчатый лабиринт. В этом случае отмечаются рецидивирующие носовые кровотечения, односторонний гнойный ринит, затруднение носового дыхания, головные боли, слезотечение, экзофтальм, диплопия, хемоз. При вовлечении ветвей тройничного нерва беспокоят оталгии.
Злокачественные опухоли нижней челюсти рано инфильтрируют мягкие ткани дна полости рта и щек, изъязвляются, кровоточат. Вследствие контрактур крыловидной и жевательной мышц затрудняется смыкание и размыкание зубов. Остеогенные саркомы отличаются стремительным ростом, быстро прогрессирующей инфильтрацией мягких тканей, асимметрией лица, нестерпимой болью, ранним метастазированием в легкие и другие органы.
Диагностика
В большинстве случаев опухоли челюстей диагностируются уже в поздних стадиях, что объясняется неспецифичностью симптоматики или бессимптомным течением, низкой онкологической настороженностью населения и специалистов (стоматологов, отоларингологов и др.). В выявлении опухолей челюстей могут помочь тщательный сбор анамнеза, визуальное и пальпаторное исследование мягких тканей лица и полости рта. Обязательным этапом диагностики является:
- Рентгенологическое обследование. Рентгенография и КТ челюстей, рентгенография и КТ придаточных пазух носа. Определенную диагностическую ценность может представлять сцинтиграфия, термография.
- Биопсия. При обнаружении увеличенных шейных или подчелюстных лимфоузлов выполняется пункционная биопсия лимфатического узла.
- Консультации смежных специалистов. При подозрении на злокачественную опухоль челюсти необходима консультация отоларинголога с проведением риноскопии и фарингоскопии; офтальмолога с комплексным офтальмологическим обследованием.
- Диагностические операции. В ряде случаев приходится прибегать к диагностической гайморотомии или диагностической пункции околоносовой пазухи с последующим цитологическим исследованием промывных вод. Окончательная гистологическая верификация осуществляется с помощью морфологического исследования биоптата.

Лечение опухолей челюстей
Лечение большей части доброкачественных опухолей челюстей – хирургическое. Наиболее оптимальным является удаление новообразования с резекцией челюстной кости в пределах здоровых границ; такой объем вмешательства позволяет предотвратить рецидивы и возможную малигнизацию опухоли. Зубы, прилегающие к опухоли, также часто подлежат экстракции. Возможно удаление некоторых доброкачественных опухолей челюстей, не склонных к рецидивированию, щадящим методом с помощью кюретажа.
При злокачественных опухолях челюстей используется комбинированный метод лечения: гамма-терапия с последующим хирургическим лечением (резекцией или экзартикуляцией челюсти, лимфаденэктомией, экзентерацией глазницы, операцией на околоносовых пазухах и пр.). В запущенных случаях назначается паллиативная лучевая терапия или химиотерапевтическое лечение.
В послеоперационном периоде, особенно после обширных резекций, больным может потребоваться ортопедическое лечение с помощью специальных шин, реконструктивные операции (костная пластика), длительная функциональная реабилитация для восстановления функций жевания, глотания, речи.
Прогноз
При своевременном и радикальном лечении доброкачественных одонтогенных и неодонтогенных опухолей челюстей прогноз для жизни хороший. В случае нерадикально выполненной операции или неправильной оценки характера опухоли есть вероятность рецидива или малигнизации. Течение злокачественных опухолей челюстей крайне неблагоприятное. При раке и саркоме челюсти пятилетняя выживаемость пациентов после комбинированного лечения составляет менее 20%.
Читайте также:


