Таблетки от артрита пятки
Сложное анатомическое строение ступни человека определяет функциональность этого органа. Ступня состоит из большого количества мелких костей и суставов. Им ежедневно приходится выдерживать колоссальную нагрузку. Стопа мгновенно реагируют на изменение положения тела в пространстве при ходьбе, беге, танцах, занятиях спортом. Артрит стопы возникает у людей разного возраста, происходят патологические изменения в суставах, их неестественная деформация (примеры на фото), проявляются болевые симптомы. Заболевание нужно своевременно лечить.
Что такое артрит стопы
У человека ступня состоит из мелких костей: округлых предплюсны, длинных трубчатых плюсны и коротких трубчатых фаланг пальцев. Все эти костные системы имеют подвижное сочленение, чтобы одновременно обеспечить координированные движения, амортизацию, надежную опору. Сводчатая форма стопы связана с вертикальным положением тела человека в пространстве и прямохождением.
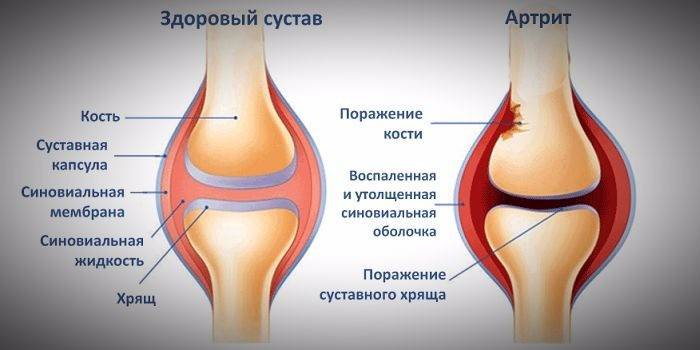
Воспаление суставов стопы и подвижных соединений костей в других частях тела называется артритом. При этом заболевании воспалительный процесс распространяется в синовиальной оболочке сустава – внутреннем слое суставной сумки. Воспаленная внутренняя поверхность выделяет большое количество синовиальной жидкости, этим обусловлена припухлость сустава. Воспаление захватывает связки, мышцы. Суставные хрящи слабеют. Заболевание поражает предплюсну, плюсну, пальцы.
Причины возникновения
Факторов, которые провоцируют воспалительные процессы в мелких суставах ноги, много. Самыми распространенными причинами возникновения воспаления суставов ступни являются:
- Травмы. Переломы, вывихи, ушибы стопы связаны с нарушением целостности суставов, они провоцируют риск возникновения воспаления. Неудобная, неправильно подобранная обувь – это постоянная травматизация ступни. Такое же действие оказывают физические перегрузки во время продолжительных спортивных тренировок, танцевальных репетиций.
- Инфекции. Попавшие внутрь организма возбудители кишечных заболеваний, пневмонии, острых форм тонзиллита, венерических болезней (гонореи, сифилиса) оказывают разрушающее действие на суставы.
- Аутоиммунные воспаления. У организма срабатывает иммунная защита на воспаление хрящевой ткани, которую он воспринимает как патогенную.
- Специфические. Проявляются индивидуально на фоне имеющихся заболеваний. Например, в суставах происходит отложение солей при псориазе.
- Генетическая предрасположенность.
На возникновение заболевания ряд факторов влияют опосредствованно. Воспаление суставов ступни провоцируют:
- нарушение обмена веществ;
- слабый иммунитет,
- вредные привычки;
- избыточная масса тела;
- возрастные изменения.
Симптомы
Заболевание может поражать один или несколько суставов. Артрит ноги разных видов на ранних стадиях имеет сходные признаки. К характерным общим симптомам заболевания относятся:
- Сильные боли. По мере усиления воспаления боль становиться непереносимой. Резкие болевые ощущения возникают в утренние или ночные часы, не прекращаются даже в состоянии покоя.
- Отмечается отечность, покраснение кожи на участке воспаленного сустава. На стадии ремиссии симптомы артрита стопы исчезают. При отсутствии лечения, воспаление возвращается и проявляется в более сильной форме.
- Повышение температуры воспаленных участков.
- Дисфункция пораженных участков. Ощущается скованность, ограничение передвижений, особенно после отдыха. С началом движения эти проявления проходят. При прогрессирующем процессе и отсутствии лечения периоды скованности становятся боле продолжительными, а впоследствии постоянными.
- Воспаленные суставы деформируются. Выворачиваются пальцы, появляются шишки, наросты. Форма деформации зависит от вида патологии.
- Происходит изменение походки.
Виды и стадии заболевания
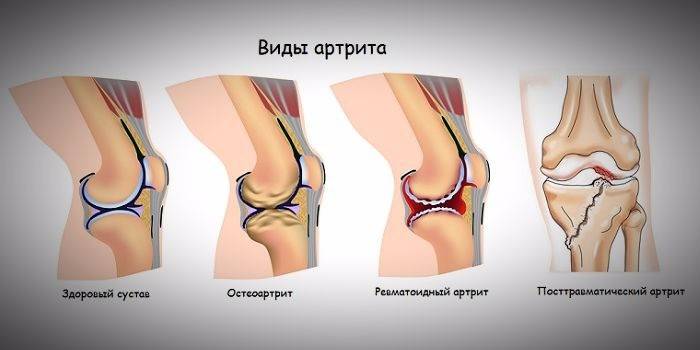
Диагностируют несколько видов остеоартрита ступни. Это зависит от причин, которые спровоцировали заболевание:
- Подагрический артрит ступни поражает большой палец, возникает на фоне подагры. На месте сочленения костей первого пальца и плюсны (плюснефаланговый сустав) развивается характерная шишка. Заболевание сопровождается частыми рецидивами.
- Ревматоидный. Воспаление охватывает суставы рук и ног. На стопе деформируются мелкие суставы, мизинец приобретает молотообразную форму. Деформирующий артрит может перейти в гнойный.
- Реактивный является следствием инфекционных заболеваний.
- Посттравматический артрит является следствием травм, первые симптомы заболевания могут появиться через годы.
- Остеоартрит связан с возрастными разрушениями хрящевой ткани. Воспаление поражает глубокие ткани суставов, происходит их серьезная деформация. Со временем у пожилых пациентов развивается артрозо-артрит стопы. Заболевание мучительное, часто рецидивирующее (примеры представлены на фото).
Развитие артрита на ступне происходит постепенно. Заболевание проходит последовательные стадии:
- Активное воспаление.
- Ремиссия (временное исчезновение симптомов заболевания, характеризуется облегчением состояния пациента)
- Рецидив (или обострение, возобновление болезни после кажущегося выздоровления).
- Шишка в заднем проходе - причины и лечение у женщин и мужчин
- Пароизоляция для стен деревянного дома
- Как на айфоне включить вспышку при звонке: настройка
Диагностика
Заключения одного врача недостаточно для диагностики артрита ступни. Пациенту следует обратиться сразу к нескольким специалистам:
- терапевту;
- хирургу;
- ортопеду;
- травматологу;
- артрологу.
Лечение назначается с учетом причины, вида и стадии заболевания. Терапия усложняется, если диагностировано хроническое воспаление. При первых появлениях отеков в области суставов стопы, покраснении кожных покровов, повышении температуры над болезненными пальцами нужно обратиться за помощью к терапевту. Он дает направление на проведение ряда исследований, которые помогут определить состояние суставов:
- УЗИ;
- рентгенография;
- МРТ (и КТ при необходимости уточнения диагноза);
- биохимический анализ крови на С-реактивный белок, на определение ревматоидного фактора, мочевой кислоты, концентрации глюкозы;
- пункция для исследования состава суставной жидкости.
Лечение артрита стопы ног
Цель терапевтических мероприятий при артрите ступни – устранение причины заболевания, снятие воспаления, облегчение состояния больного, который испытывает сильные боли. После купирования воспаления врач назначает поддерживающее лечение. В него входят физиопроцедуры, рецепты народной медицины. На начальных стадиях болезни эффективно помогают супинаторы, ортопедическая обувь.
Для эффективного лечения артрита можно применять комплекс мер даже в домашних условиях. Это медикаменты, диетическое питание, фитотерапия, ванночки, растирания, компрессы, прогревания. Выбор зависит от стадии заболевания. Например, в остром периоде болезни, противопоказаны согревающие процедуры. При лечении артрита ступни терапевтический эффект дают некоторые лекарственные растения:
- Листья лопуха. Свежий сорванный лист прикладывают нижней стороной к воспаленному месту, закрепляют бинтом, сверху надевают носок. Такой травяной компресс можно сделать на ночь, утром процедуру повторить с новым листом. Целебные части растения можно высушить и заготовить на зиму. Перед использованием замочить их в воде.
- Отвары липового цвета, зверобоя, ромашки или их сбор. 1 столовую ложку лекарственного сырья залить кипятком, настоять 10 минут, процедить и выпить в течение дня небольшими порциями.
- Свежевыжатый капустно-морковный сок в равных частях. Стакан сока выпить небольшими порциями в течение дня.
Теплые ванночки хорошо снимают боль при хроническом артрите. В воду можно добавлять йодированную или морскую соль, отвары чистотела, ромашки, дубовой коры, молодой хвои сосны. Можно делать ванночки с горчичным порошком из расчета 1 столовая ложка на 1 литр воды, она должна быть комфортной температуры. Ступни нужно держать в воде около получаса, добавляя горячую воду по мере остывания.
Лечебный эффект дают растирания с использованием спиртовых настоек лекарственных трав. Процедуры делают курсами 7-10 дней. Настойки можно приготовить самостоятельно из корней лопуха, одуванчика, девясила. Для этого берут стакан сырья и 0,5 литра спирта, настаивают 2 недели в стеклянной посуде. С этой же целью хорошо использовать аптечную настойку прополиса, пихтовое или камфорное масло. Применяются согревающие компрессы на ночь и прогревания стоп горячим песком или солью.
- Картошка в горшочках в духовке: рецепты блюд
- Гречка в духовке: рецепты с фото
- Стрижка пикси для женщин 2019
При лечении артрита ног рекомендуется консультация диетолога. Правильно составленный рацион дополняет комплексное лечение:
Патология, которая характеризуется воспалительными изменениями костно-суставного аппарата стопы, называется артритом. Это заболевание считается одним из самых болезненных, оно может развиться самостоятельно или на фоне инфекционных недугов (грипп, ОРВИ). Тактика лечения артрита зависит от основной причины его появления.
Почему развивается воспаление суставов стопы
Артрит суставов стопы может появиться из-за:
- перенесенных травм;
- наличия сахарного диабета;
- повышенной массы тела;
- нарушения иммунитета;
- перенесенных инфекционных болезней, в результате которых микрочастицы вируса попадают на сустав;
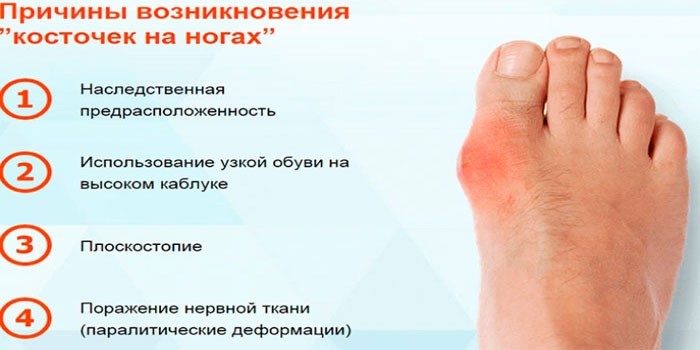
- несоответствующей ширине стопы и размеру, неудобной обуви;
- недостатка подвижности суставов;
- ношения обуви на высоком каблуке;
- нарушения баланса питательных веществ в организме из-за неполноценного питания.
Особую группу составляют аутоиммунные заболевания, которые вызывают воспаление суставов стопы:
- Реактивный артрит. Болезнь проявляется после перенесенных инфекций. Чаще недугом страдают молодые мужчины.
- Остеоартрит. Вторичное заболевание, развивающееся на фоне артроза (дистрофического изменения стопы). При этом виде патологии постепенно разрушается суставной хрящ.
- Подагра. Воспаление плюснефалангового сустава стопы возникает в результате появления солевых отложений из-за неправильного обмена мочевой кислоты. На суставах, особенно 1 пальца, могут появляться подагрические узелки.
- Ревматоидный артрит. Возникает из-за нарушения иммунной системы. Данный вид патологии способствует разрушению мелких суставов, которые расположены в стопе. Часто этим недугом страдают мужчины среднего возраста.
Этапы лечения
Составить эффективную программу лечения артрита под силу лишь специалистам (ортопеду, терапевту, ревматологу). Пациенту необходимо пройти специальное обследование (МРТ, УЗИ, рентген), далее на основании полученных результатов врач определит актуальные терапевтические методы. Как правило, лечение предполагает:
- смену иммунологической реактивности организма;
- восстановление утраченной функции;
- устранение признаков воспаления.
Степень тяжести заболевания определяет вид лечения. Общие направления врачебных действий сводятся к назначению: диеты, лечебной физкультуры, лекарственных средств, физиотерапии (ванны, массаж, мануальная терапия). Как правило, в самом начале развития патологии применяется медикаментозная терапия суставных воспалений, которая ведется долго и делится на три этапа:
- Амбулаторная.На начальной стадии воспаления важную роль играет охранительный режим, поэтому больному в домашних условиях необходимо обеспечить полный покой сустава. Хронический артрит в стадии ремиссии тоже может лечиться амбулаторно.
- Стационарная. Острый артрит лечится в стационаре, т.к. часто требуется внутримышечное введение лекарственных препаратов, суставные пункции и другие процедуры, которые могут проводиться лишь в специальных условиях.
- Санаторно-курортная реабилитация. Применяется при хронических артритах, находящихся в стадии длительной ремиссии.
Подбор препаратов, их комбинацию и дозировку на каждом этапе лечения осуществляет врач-ревматолог. Лекарства назначаются индивидуально в зависимости от распространенности воспалительного процесса. Самостоятельный прием медикаментов может привести к негативным последствиям для организма, начиная от обострения и деформации стопы вплоть до развития инвалидности.
Схема медикаментозной терапии
Для лечения артрита стопы используются медикаменты в различных формах выпуска – мази, свечи, инъекционные средства, гели, таблетки. При инфекционном процессе врач прописывает антибактериальные препараты (макролиды, цефалоспорины, фторхинолоны), которые помогают уменьшить воспаление и устранить причину болезни. Медикамент может вводиться непосредственно в суставную полость.
- Нестероидные противовоспалительные средства (НПВС) и базисные препараты (БПВП) — лекарства первого ряда. Основная группа медикаментов, применяемых для лечения артрита. Назначаются сразу после постановки диагноза. БПВП непосредственно влияют на сам механизм развития патологии. Препараты останавливают разрушение сустава. Подобные средства следует принимать лишь по назначению врача, т.к. они оказывают сильное влияние на почки.
- Глюкокортикостероиды (ГКС) – лекарства второго ряда. Препараты оказывают быстрый и ярко выраженный эффект в отношении клинических проявлений воспаления. Имеют огромное количество побочных реакций, поэтому применяются совместно с БПВП.
- Хондропротекторы необходимы в острой фазе. После курса лечения прекращается разрушение волокон, улучшается регенерация хрящевой ткани, снижается скованность движений.
- Цитостатики, иммунодепрессанты – препараты третьего ряда. Средства используются, если предыдущее лечение оказалось неэффективным, а также когда болезнь быстро прогрессирует. Данные медикаменты нарушают процесс роста, развития и механизм деления клеток.
НПВC – препараты первого ряда, представляющие собой традиционные ингибиторы ЦОГ-1, которые принимаются уже на протяжении долгого времени и новые (ингибиторы ЦОГ-2), обладающие меньшим количеством побочных эффектов. Медикаменты подавляют синтез вещества простагландина, которое вызывает воспаление. При этом у человека уменьшается боль и исчезает дискомфорт при ходьбе. Самыми популярными НПВC являются: Ибупрофен, Кетопрофен, Напроксен, Пироксикам. Побочные эффекты от нестероидных противовоспалительных средств:
- язва желудка;
- тошнота;
- бессонница, головокружение;
- расстройство желудка;
- нарушение зрения, слуха.
Помимо НПВС к препаратам первого ряда при артрите относятся базисные лекарства (производные аминохинолина: Плаквенил, Хлорахин, Дeлaгин). Средства эффективно воздействуют на клеточную мембрану и хорошо проникают в стенки сосудов. Прием медикаментов длительный, примерно 2-4 года по одной таблетке за сутки. Побочные явления:
- поседение волос;
- дерматоз;
- резкое похудение.
Если препараты первого ряда оказались малоэффективны и воспаление в суставах не отступает, то используются сильные лекарства, принадлежащие к группе глюкокортикоидных средств (Кеналог, Преднизолон, Гидрокортизон). Они принимаются внутрь или вводятся внутрисуставно. Эффективность ГКС объясняется их противовоспалительными свойствами и частичной активностью в отношении иммунной системы. Данные синтетические препараты имеют следующие побочные эффекты:
- тошнота, рвота;
- нарушения менструального цикла;
- метеоризм;
- снижение аппетита;
- повышенное потоотделение;
- икота.
При быстром течении артрита, неблагоприятном прогнозе и если болезнь не поддается лечению препаратами первого или второго ряда, врач может назначить цитостатики (Хлорбутин, Лейкеран, Циклофосфамид, Азатиоприн). Средства являются токсичными, поэтому медикаментозная терапия проводится в стационаре, с постоянным лабораторным и клиническим контролем состояния печени, почек, сердца, уровня лейкоцитов в крови. Лекарства останавливают разрушение хряща и подавляют активность клеток. Побочные эффекты:
- аллергические реакции;
- расстройство пищеварения;
- озноб, лихорадка;
- головные боли;
- развитие стоматита;
- выпадение волос;
- анемия (снижение гемоглобина);
- нарушение менструального цикла;
- общая слабость.

Взамен устаревших лекарственных препаратов, имеющих большое количество побочных явлений, на современный фармацевтический рынок пришли биологические агенты (Абатацепт, Ананикра, Тоцилизумаб, Ритуксимаб). Эти средства подавляют выработку клеток, провоцирующих воспалительные процессы суставов. Основное их преимущество — низкая токсичность для здоровых клеток.
Эффективность биологических агентов заметна уже через несколько недель с начала использования. Для терапии при артрите часто используются современные препараты с моноклональными антителами к поверхностным рецепторам В-лимфоцитов, которые участвуют в процессе разрушения суставов. Данные лекарства подавляют выработку патологических клеток еще на раннем этапе их образования. Редкие побочные явления:
- частичное снижение иммунитета;
- аллергическая реакция.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Боль в суставах ног может лишить человека привычного образа жизни. Это крайне неприятно, когда не можешь стоять, ходить и даже спать из-за боли в ногах. Воспалительные процессы в суставах ног называются артритом. Рассмотрим симптомы и лечение артрита ног.
Что это такое
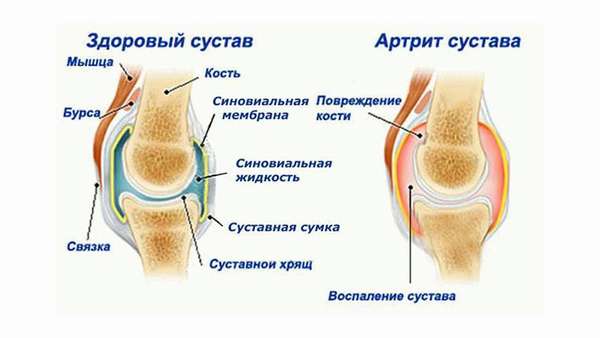
Сустав состоит из суставной капсулы, полости с жидкостью и суставных поверхностей костей, покрытых хрящом. При артрите в суставе возникает воспаление. Оно распространяется на все элементы сустава и околосуставного пространства.
Болезнь приводит к разрушению хряща. Возникают тугоподвижность и деформация сустава. Следующий этап – это потеря работоспособности сустава, его обездвиженность.
Причины
Артрит может развиться как самостоятельное заболевание. Это первичный артрит. Либо он может быть вторичным проявлением таких заболеваний, как ревматизм, подагра, сахарный диабет, красная волчанка, псориаз, гепатит.
Причины первичного артрита:
- возрастные изменения у людей старше 50 лет,
- врожденные нарушения развития связок и костей,
- перенесенные инфекционные заболевания,
- травмы нижних конечностей,
- аллергии и нарушения работы иммунной системы,
- избыточный вес,
- тяжелый физический труд,
- частые стрессы.
Классификация
По локализации воспалительного процесса различают артрит тазобедренного сустава (коксит), коленного (гонит), голеностопного, плюснефаланговых и фаланговых суставов.
По распространению болезни выделяют:
- моноартрит – поражается 1 сустав,
- олигоартрит – в процесс вовлекается несколько суставов, но не более 5,
- полиартрит – поражается множество мелких суставов.
По клинической картине артриты делятся на острые, подострые и хронические.
По характеру поражения различают:
- посттравматический,
- инфекционный,
- реактивный,
- аутоиммунный (ревматоидный артрит),
- аллергический,
- псориатический,
- подагрический.
Симптомы
Клинические проявления артрита зависят от характера заболевания. Признаки ревматоидного артрита ног – это симметричное поражение суставов, которые воспаляются и отекают. Боль усиливается в ночное время, ближе к пробуждению.
Во второй половине дня она практически полностью пропадает. Изначально ревматоидный артрит захватывает мелкие суставы пальцев ног, распространяясь затем на крупные.
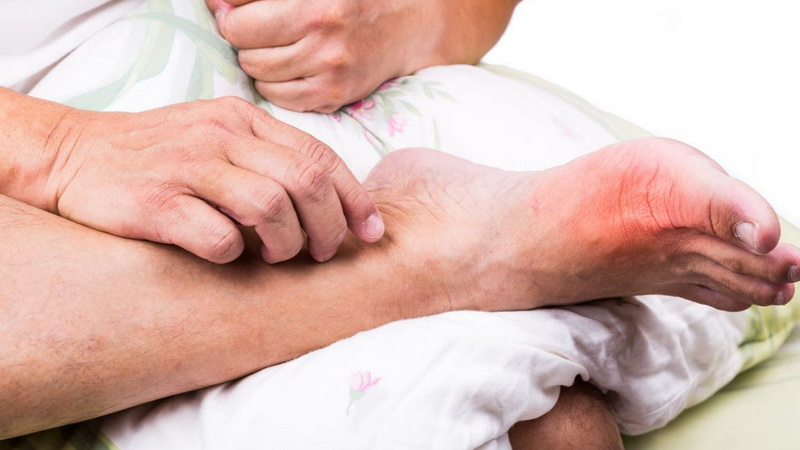
Симптомы подагры развиваются вследствие нарушения обмена мочевой кислоты, из-за чего в полости суставов накапливаются ураты. Для подагры характерны нестерпимо сильные, приступообразные ночные боли в суставах ступни, отеки и покраснение в окрестности сустава.
Температура суставов при этом достаточно высокая, ее можно почувствовать, просто коснувшись ступни. Чаще всего болезнь поражает первый палец на стопе и бывает связана с нарушением диеты. Через несколько дней приступ проходит самостоятельно.
Реактивный артрит развивается после перенесенных инфекционных заболеваний. Суставы ног поражаются несимметрично, они меняют свою форму и отекают. Часто поражаются суставы пальцев ног. Развивается периартикулярный отек, распространяющийся на весь палец. Кожа приобретает синюшную или багрово-синюшную окраску (палец становится похожим на сосиску). Боль возникает во время движений. Параллельно могут появиться симптомы воспаления мочеполовой системы и конъюнктивит.
Остеоартрит – это вторичное воспаление, происходящее по причине деструкции внутрисуставного хряща. Такая форма патологии может развиться как у женщин, так и у мужчин возрастом от 50 лет. Имеет очень медленное течение. По мере поражения суставов в них возникают сильная боль и хруст.
Травматический артрит развивается по типу остеоартрита. Симптомы те же – боль, отечность и хруст в том месте, где начался воспалительный процесс.
Диагностика
Перед началом лечения необходимо установить точную причину заболевания, характер изменений, стадию патологического процесса. Сбор жалоб и анамнеза помогает врачу связать развитие артрита с той или иной причиной.
Осмотр выявляет степень поражения сустава, интенсивность боли, ограничения движений. Лабораторные исследования крови делают с целью выявления воспалительных и иммунологических реакций.
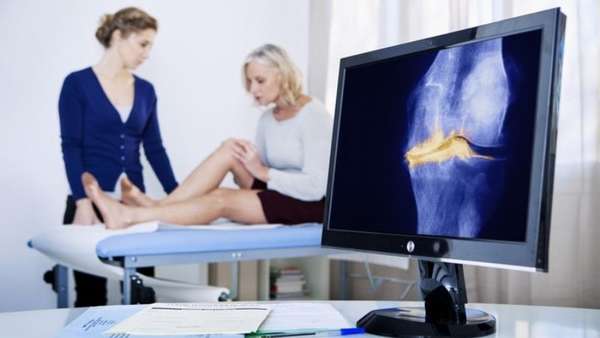
Инструментальные исследования включают:
- рентген,
- ультразвуковую диагностику,
- компьютерную томографию,
- магнитно-резонансную томографию,
- артроскопию.
Лечение
Терапевтическая схема подбирается в зависимости от формы и стадии патологического процесса. При инфекционном артрите проводится системная антибактериальная терапия с учетом чувствительности возбудителя.

Дополнительно, при наличии выраженности поражения сустава, непосредственно в него вводят небольшие дозы лекарств кортикостероидной группы. К препаратам-кортикостероидам рекомендовано прибегать в крайних случаях, при выраженной болезненности, неэффективности других медикаментов.
Физиотерапевтические процедуры оказывают благоприятное действие при артрите в восстановительном периоде. Назначаются физиопроцедуры, массаж и лечебная гимнастика.
Правильно подобранные упражнения способствуют исчезновению болевых ощущений, восстановлению подвижности суставов, повышению выносливости организма, укреплению мышечного каркаса.
Если артрит стопы является последствием травм, назначается УВЧ-терапия при начальных стадиях и фонофорез с гидрокортизоном при развитии синовита. Отечность снимается магнитотерапией.
В случае подагрического артрита лечение назначается УФ-облучением, электрофорезом с новокаином, ацетилсалициловой кислотой или салицилатом натрия.
Парафиновые ванны эффективно снимают боль, устраняют мышечные спазмы и припухлость суставов, облегчают растяжение и увеличивают объем движений в суставах.
Когда значительно выраженные деформации суставов не позволяют человеку передвигаться, прибегают к оперативному вмешательству. Делают следующие операции:
- иссечение утолщенной синовиальной оболочки,
- дренирование сустава с выведением лишней жидкости,
- артропластика – восстановление утраченных поверхностей с помощью специальных прокладок,
- протезирование – частичная или полная замена поврежденного сустава на искусственный.
С целью нормализации метаболических процессов в организме назначается лечебная диета. В рацион должны входить:
- свежие овощи,
- фрукты,
- кисломолочные продукты,
- злаки,
- нежирные сорта мяса и рыбы.
Отказаться необходимо от употребления:
- жирной пищи,
- жареной пищи,
- бобовых,
- субпродуктов,
- алкоголя.
Для лечения артрита эффективны и народные средства:
- Спиртовая настойка прополиса в виде компресса на область поврежденных суставов.
- Отвары из мяты перечной, календулы, ромашки и крапивы.
- Теплые ножные ванны с добавлением йодированной соли. Необходимо добавить 2 ст. л. йодированной соли в 5 л теплой воды. Удерживать ноги в таком растворе необходимо 15-20 минут, затем ступни вытирают насухо, смазывают кремом или мазью с противовоспалительным действием.
- Самомассаж стоп с использованием эфирного масла пихты.

Профилактика
Для сохранения природных функций подвижности суставов двигательного аппарата человеку следует придерживаться следующих простых принципов:
- стараться сохранять вес тела в пределах нормы, чтобы исключить нагрузку на кости и их сочленения,
- избегать чрезмерного механического воздействия на опорно-двигательный скелет, т.е. не поднимать тяжестей, беречь тело от травм,
- обязательно регулярно заниматься физическими упражнениями, укрепляющими мышцы и связки,
- следить за правильным вертикальным положением тела,
- следить за рационом, не допуская его обеднения минеральными веществами, белками и витаминами и исключив холестеринсодержащие продукты,
- уменьшить потребление рафинированных углеводов,
- отказаться от курения и злоупотребления алкоголем.
Заключение
Исход артрита во многом зависит от его формы, правильности диагноза и своевременно начатого лечения. Чем раньше начать лечение артрита, тем оптимистичнее будет прогноз. Некоторые виды артрита пока не удается излечить полностью, но можно достичь стойкой ремиссии заболевания.
Благодаря современным достижениям в области медицины в большинстве случаев докторам удается справиться с артритом и вернуть ногам прежнюю подвижность.
Описание патологии

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Артрит и артроз – болезни, поражающие сочленения и ткани, окружающие суставы. Эти болезни разрушают хрящевую ткань, вызывают болевые ощущения и нарушают двигательную функцию сочленений. Несмотря на схожесть процессов и симптоматики, это разные заболевания. Подробно о них вы можете прочитать в статьях:
Артроз возникает по следующим причинам:
- запущенная стадия артрита;
- переохлаждения;
- травмы сочленений;
- чрезмерные физические нагрузки.
Артрит – патология суставов, протекающая на фоне воспалительного процесса. Заболевание может появиться в молодом возрасте. Причинами возникновения патологии служат:
При артрозе и артрите возникает следующая симптоматика:
- болевой синдром в области поражения сочленения, который усиливается в холодную и сырую погоду;
- увеличение размера сочленений из-за деформации и отёчности мягких тканей;
- местное повышение температуры в области поражения сочленений;
- при движении возникает характерные звуки – хруст, щелчки, скрип;
- скованность суставов, в особенности в утренние часы;
- покраснение эпидермиса в области поражения хрящевой ткани.
Патологии не только негативно сказываются на состоянии сочленений, но и отрицательно воздействуют на деятельность внутренних органов:
- печени;
- почек;
- сердца.
Чтобы не возникло негативных последствий для организма, рекомендуется выполнять терапию уже на начальных стадиях развития болезней. Лечение следует проводить только по назначению врача.
Только специалист может правильно дифференцировать болезнь и определить, какие медикаментозные средства и терапевтические процедуры помогут избавиться от заболевания.
Особенности болезней суставов
Артроз — дегенеративное изменение сочленения. Заболевание возникает вследствие изнашивания соединения и возрастных изменений. Восстановить изношенные соединения невозможно. Если болезнь запущена, сочленения деформируются, ограничивается подвижность, мучают боли.
Артрит — воспаление сочленений, спровоцированное дегенерацией хрящевых волокон, бактериями. Острая форма патологии сопровождается высокой температурой, лихорадкой, болевым синдромом. Наблюдается покраснение дермы в пораженном соединении и воспаление.
Хроническая форма болезни возникает из-за отложения солей внутри соединений. Опухоль, болевой синдром спровоцированы выработкой смазки внутренней поверхностью соединений. Болезни свойственно разрастание суставной оболочки, уничтожение защитного хряща. Деформация и затвердевание сочленения— причины ограничения подвижности. Боли становятся сильными, а последней стадии артрита свойственна атрофия мышц.
Что такое артрит? ↑
Этим термином называется болезнь, при которой в суставах запускается воспалительный процесс.
Вначале обычно воспаление возникает во внутренней оболочке суставной сумки (это называется синовит), вследствие чего в полости сустава скапливается воспалительная жидкость – экссудат.
Питание суставных структур именно за счет нормальной синовиальной жидкости, поэтому экссудат, скопившийся в сумке, будет значительно ухудшать венозный и лимфатический отток от них.
В итоге в воспалительный процесс вовлекаются все составляющие сустав элементы:
- хрящи;
- ткань суставной сумки;
- те участки костей, к которым крепится хрящ;
- связки;
- сухожилия.
Почему развивается воспаление суставов стопы
Артрит суставов стопы может появиться из-за:
- перенесенных травм;
- наличия сахарного диабета;
- повышенной массы тела;
- нарушения иммунитета;
- перенесенных инфекционных болезней, в результате которых микрочастицы вируса попадают на сустав;
- несоответствующей ширине стопы и размеру, неудобной обуви;
- недостатка подвижности суставов;
- ношения обуви на высоком каблуке;
- нарушения баланса питательных веществ в организме из-за неполноценного питания.
Особую группу составляют аутоиммунные заболевания, которые вызывают воспаление суставов стопы:
- Реактивный артрит. Болезнь проявляется после перенесенных инфекций. Чаще недугом страдают молодые мужчины.
- Остеоартрит. Вторичное заболевание, развивающееся на фоне артроза (дистрофического изменения стопы). При этом виде патологии постепенно разрушается суставной хрящ.
- Подагра. Воспаление плюснефалангового сустава стопы возникает в результате появления солевых отложений из-за неправильного обмена мочевой кислоты. На суставах, особенно 1 пальца, могут появляться подагрические узелки.
- Ревматоидный артрит. Возникает из-за нарушения иммунной системы. Данный вид патологии способствует разрушению мелких суставов, которые расположены в стопе. Часто этим недугом страдают мужчины среднего возраста.
Причины и виды воспаления пяточной кости
Воспаление пятки возникает по разным причинам, а основные его типы таковы:
- Реактивное – спровоцировано активностью инфекций. Такая патология развивается в результате действия различных инфекционных агентов, поражающих мочеполовой или пищеварительный тракты (например, гонореи, хламидий, сальмонелл и др.).
- Подагрическое – сопровождает нарушения обменных процессов в организме. Повышенное содержание мочевой кислоты в крови приводит к тому, что ее кристаллы (ураты) оседают на поверхности суставных хрящей и других компонентов сочленений, вызывая реактивное воспаление.
- Аутоиммунное – связано с нарушениями работы иммунитета, которые провоцирует воспалительные процессы в соединительных тканях и суставах. Примеры – ревматоидный и псориатический артрит, болезнь Бехтерева.
Другое заболевание, которое может привести к артриту ─ сахарный диабет. При этой патологии страдает множество кровеносных сосудов, ткани испытывают гипоксию, им не хватает питательных веществ.
Предрасполагают к развитию воспаления пяточной кости:
- интенсивные физические нагрузки;
- лишний вес;
- генетическая предрасположенность;
- травмы пяточной области или сухожилий;
- частые переохлаждения;
- наличие в организме источника хронической инфекции (бактериальной, вирусной или грибковой);
- хронические интоксикации (курение, злоупотребление алкоголем, наркотиками);
- неправильное питание.
Читайте также:


