Травмы сустава ноги при ходьбе
Стопа состоит из 26 костей, ряда сухожилий, хрящей и связок.
При движении задействуются все суставы и мышцы. Эта сложная структура обеспечивает передвижение человека. При нарушении работы одного из механизмов движение всей стопы значительно ограничивается. Травмы нижних конечностей обычно случаются внезапно, даже при неправильной постановке ноги при ходьбе. Реже диагностируют повреждения, вызванные имеющейся хронической патологией опорных и соединительных структур.
В зависимости от характера травмы может появиться отечность, припухлость, покраснение и ограничение двигательной способности. Риску подвержены пожилые люди и лица, занимающиеся спортом. Большинство повреждений не несут серьезной опасности и могут зажить самостоятельно, но при сильной боли, нарушении целостности покровов и подвижности конечности необходимо сразу же обратиться к врачу.
- Виды
- Перелом костей ступни
- Ушиб стопы
- Вывих и растяжение связок
- Открытая рана стопы
- Причины
- Видео
- Симптоматика
- Диагностика
- Первая помощь
- Осложнения
- Лечение
- Амбулаторное
- Медикаментозное
- Народная медицина
- Профилактика
Травмы стопы являются следствием кратковременного или длительного воздействия негативных факторов на конечность. Внезапные повреждения могут протекать как в легкой, так и в острой степени. К первой категории относят травмы при неправильном движении, занятиях спортом, во время бега и прыжков. Это могут быть ушибы, незначительные вывихи и растяжения, реже переломы.
Острые травмы ног происходит от прямого удара, ранения, сильного падения, скручивания, резкого рывка, неправильного изгиба конечности. Сюда относят:
- Ушибы.
- Колотые раны.
- Травмирование связок, сухожилий, суставов.
- Растяжение мышц.
- Вывихи.
- Переломы костей.
Травмы перерабатывания возникают при длительном воздействие негативных факторов на стопу. Это может быть:
- Бурсит.
- Тендинит ахиллова сухожилия.
- Подошвенный фасциит.
- Метатарзалгия.
- Микротрещины в костях.
Сопровождать переломы могут открытые раны, растяжения, ушибы. Обычно перелом ведет к нарушению целостности задействованных костей с изменением их формы, деформацией стопы, нарушением двигательной активности конечности. В зависимости от того, какая кость сломана могут быть различные симптомы и последствия травмы. 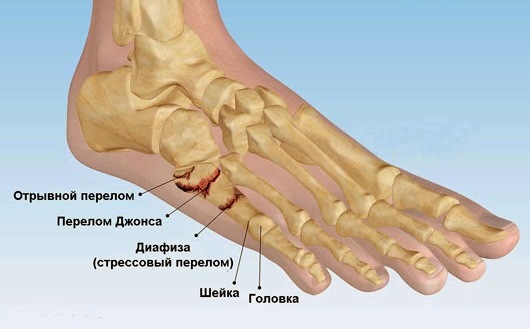
- Перелом таранной кости. Сопровождается серьезными нарушениями. Чаще всего при этом страдают и участки лодыжки, может происходить вывих стопы. Боль достаточно резкая, иррадиируют в голеностоп, двигательная активность полностью прекращается. Если пострадала шейка кости, то неприятные ощущения беспокоят спереди, когда задействован отросток сзади, то боль локализируется в зоне ахиллового сухожилия.
- Перелом плюсны. Боль резкая, возникает при движении либо пальпации ступни. Могут наблюдаться множественные переломы, отечность, кровоизлияние, деформация.
- Когда сломаны фаланги пальцев в зоне средней или ногтевой части, то ступня практически не страдает. Боль наблюдается лишь при ходьбе, а именно при опоре на поврежденный палец, травмированный участок синеет, отекает, появляется гематома под ногтем.
Когда возникает ушиб нарушается целостность тканей стопы. Пациент испытывает резкую боль и сильную отечность, стремительно увеличивающуюся за несколько минут. Возникают кровоизлияния, нарушается функциональность мышц, ухудшается эластичность связок, сухожилий. Под кожей могут прощупываться уплотнения. 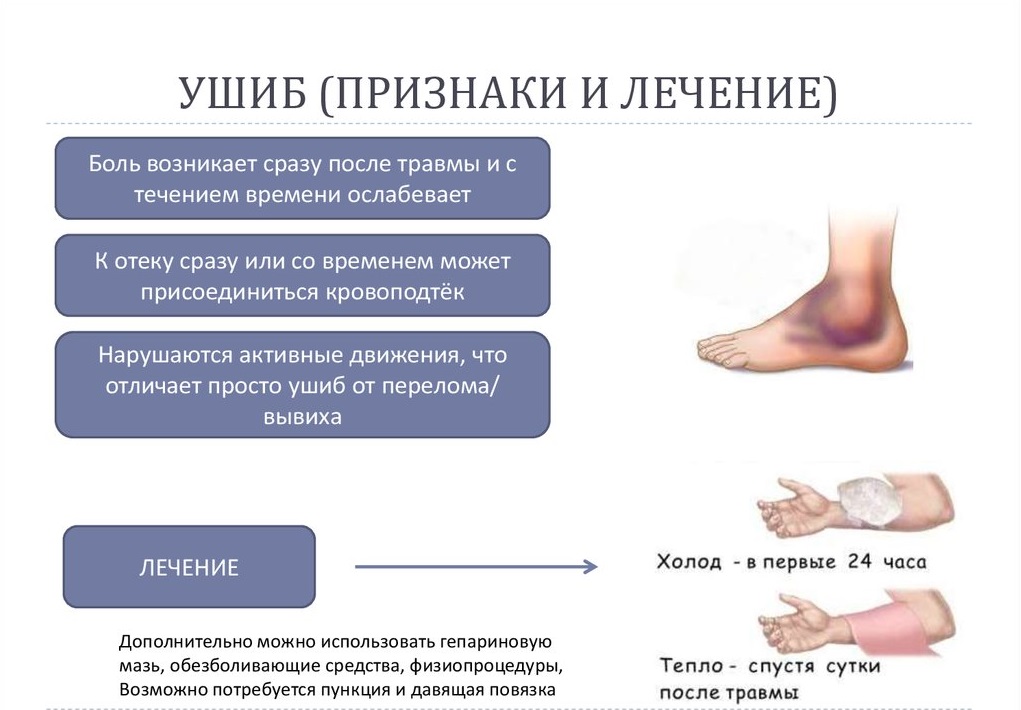
При вывихе часто наблюдается деформация в голеностопном суставе и сильная отечность.
- При внутреннем вывихе стопа отводится внутрь, наружная зона голеностопа выступает. При этом кожа натягивается, а под ней видно глубокую борозду, лодыжка почти не прощупывается.
- Внешний вывих обычно сопровождается смещением пятки или ступни наружу, латеральную лодыжку так же сложно прощупать.
Растяжение связок сопровождается болью ноющего характера. При легком течении отек и синяки незначительны. Если произошло сильное повреждение, то боль острая с усилением при движении ноги. При полном разрыве связок в момент совершения двигательной активности слышится щелчок, но это может говорить и о надрыве или наличии подвывиха.
Открытая рана характеризуется повреждением мягких тканей и требует срочного медицинского вмешательства, ее можно получить при хождении босиком. Проколоть ногу легко о разбитое стекло находясь на природе в тонкой обуви. Осложнением может являться инфицирование раны. Любой воспалительный процесс способен привести к загноению, что может впоследствии перерасти в гангрену.
В тяжелых случаях открытая рана сопровождаются кровотечениями, переломами, вывихами, смещением костей и растяжением. 
Причины
Открытая рана может образоваться при травмировании колющим и режущим предметом. При этом наблюдается повреждение мягких тканей и кровотечение разной степени интенсивности в зависимости от глубины проникновения инородного предмета.
Закрытые раны характерны при занятиях спортом, беге, прыжках, чрезмерных физических нагрузках, ношении неудобной обуви. Небольшой вывих можно получить при неудобной постановке ноги при обычной ходьбе.
- Если повреждение приходится на фронтальную часть, то чаще всего страдают фаланги и могут наблюдаются переломы пальцев стопы.
- Когда происходит удар тупым предметом или его падение на ногу, то ушиб диагностируется на тыле стопы, иногда он сопровождается переломом.
- При прыжке или падении с большой высоты, автомобильной аварии могут наблюдаться как закрытые раны в виде ушиба, растяжения, вывиха, так и открытые травмы с переломами.
- При неудачном движении обычно наблюдается вывих или растяжение, но чаще травмы незначительные с легким течением.
К менее распространенным причинам травм относят различные заболевания как провоцирующие факторы:
- Остеомиелит.
- Плоскостопие.
- Остеопороз.
- Поражение костной ткани.
- Онкологические болезни.
- Слабость связочного аппарата.
- Дисбаланс мышечной структуры.
- Ношение обуви с высокими каблуками.
В пожилом возрасте травмы обусловлены дегенеративными процессами в тканях, недостатком микроэлементов и витаминов.
Видео
Маршевая травма стопы
Симптоматика
Первыми признаками и симптомами поражения стопы и ушибов ног является болевой синдром. Его характер и интенсивность часто могут свидетельствовать о том, какая именно получена травма. Помимо этого, в зависимости от вида повреждения могут добавляться и другие характерные признаки:
- Отечность и появление гематом. Это говорит о повреждении целостности капилляров или более крупных кровеносных сосудов. Конечность увеличивается в размерах.
- Кровоподтеки. Чаще всего они не сильно большие, особенно при незначительных травмах и сопровождают поврежденное место несколько дней. Быстро проходят после применения мазей, нормализующих кровообращение.
- Изменение температурного режима в месте ушиба. Это происходит при повышении притока крови к месту травмирования тканей, является нормальным физиологическим явлением.
- Деформация стопы. Обычно в таких случаях это явные симптомы перелома.
- Нарушение двигательной активности. Мышечная функция может на несколько минут выйти из строя, образовав спазм. Пациенту будет сложно двигать ступней, но, если удар незначительный это быстро проходит. Когда пострадавшему больно сжимать и разжимать пальцы, а также даже незначительные повороты ступней вызывают сильную боль, то это говорит либо о сильном растяжении, либо переломе, что нуждается в срочном медицинском лечении.
- Головокружение, потеря сознания. Наблюдается крайне редко при сильных травмах либо повышенном болевом пороге.
Диагностика
Когда симптоматические проявления повреждения стопы носят острый характер необходимо срочное обращение к врачу. Травматолог осматривает конечность, проводит пальпацию суставов, костей, определяя их целостность и правильность размещения, проверяет подвижность ноги.
При подозрении на серьезные травмы делают рентген, от чего и будет зависеть дальнейшее лечение. Это важная процедура, так как если есть перелом, то маленькие осколки кости будут крошиться и упираться в ткани. Также при неправильном сращении потребуется в дальнейшем ломать кость и производить хирургическую коррекцию. Операция может потребоваться если травма стопы сопровождается большим кровоизлиянием.
Травмы могут быть как открытые, так и закрытые, в зависимости от этого и подбираются средства первой помощи. При наличии открытой раны необходимо удалить с этой зоны одежду, снять ее, разорвать или разрезать, стараясь не задевать само место повреждения. Дали производят обработку участка перекисью, края можно обработать антисептиком, например, спиртом, йодом, зеленкой, хлоргексидином. Не рекомендуется промывать открытую рану водой или самостоятельно удалять из нее какие-либо предметы. В противном случае это может вызвать усиление кровотечения.
Чтобы прекратить небольшое кровотечение достаточно наложить антисептическую повязку. Несмотря на вид повреждения конечность необходимо закрепить в приподнятом положении с помощью шины и бинта, либо иного перевязочного материала. Особенно важно это при переломе, чтобы осколки кости не смещались и не повреждали соседние ткани. Предотвратить гематомы, отеки и внутренние кровотечение можно прикладывая холод на закрытую рану, а при открытых травмах лед размещают рядом или поверх повязки.
Очень важно правильно накладывать шину, для этого захватывают несколько соседних суставов. Стопа должна быть зафиксирована в том положении, в котором произошел перелом. Ни в коем случае нельзя вправлять кости и осколки, так как можно сделать еще хуже. Под шину кладут мягкую ткань и фиксируют перевязочным материалом. Когда человека необходимо транспортировать, то при перекладывании в машину либо на носилки нужно стараться не нарушить покой травмированной конечности. 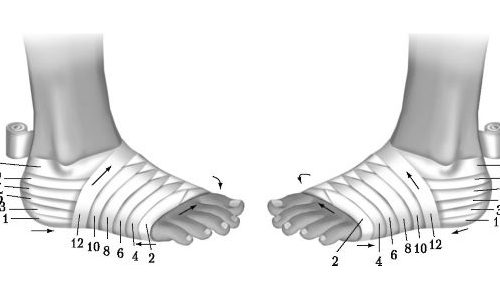
Если своевременно не оказать помощь человеку, то могут возникнуть серьезные последствием из-за которых развивается хромота, а иногда и инвалидность. К таким осложнениям относят:
- Воспалительные процессы в суставах стопы.
- Посттравматический артроз из-за разрушения хрящевой ткани.
- Гемартроз, если кровь попадает в поврежденный сустав.
- Потерю чувствительности стопы, может происходить при растяжении тканей стопы или неправильном сращении костей.
- Атрофию структур. Если фиксирующая повязка не была своевременно снята или не проводилось должное лечение, пациент долго находился в гипсе или бинтовая повязка сильно фиксировала ногу.
- Нагноение и воспаление, если открытая рана не была правильно обработана.
- Появление анаэробной инфекции, некрозов, гангрены. Может образовываться при неправильной первичной обработке раны, если произошла герметизация при применении мази.
- Деформацию стопы при неправильном сращении костей.
Лечение
От того, как скоро начнется лечение поврежденного участка будет зависеть скорость выздоровления и вероятность осложнений. В домашних условиях в период ожидания врача необходимо обеспечивать покой, иммобилизацию, холодный компресс поврежденного участка. Конечность нужно фиксировать в возвышенном положении, можно принять болеутоляющее.
При повреждении связок стопы ни в коем случае нельзя подвергать их нагрузке.
Когда диагностировано растяжение врачи рекомендуют не беспокоить ногу в течении нескольких дней.
В дальнейшем лечение может быть амбулаторным, медикаментозным с применением народных средств медицины. К нестандартным методам следует прибегать только для снижения отечности, воспаления и после консультации с лечащим врачом.
Если травма небольшая, то врач по окончанию осмотра и изучив рентген пропишет необходимое лечение в домашних условиях. Обычно это постельный режим, витаминные комплексы, повязка и местные мази. Даже при незначительных травмах несколько дней не рекомендуется напрягать и шевелить больной ногой. Сдавливающую повязку снимают по улучшению самочувствия через 3-7 дней. Когда спадет отечность и боль постепенно назначают нагрузку.
Если у пациента диагностирован разрыв или растяжение связок, то его на некоторое время оставят в больнице и назначат ряд процедур. Это необходимо если у врача есть опасения, что может образоваться соединительная или костная ткань в месте ушиба, что в последствии преобразуется в шишку, от которой не так легко избавиться.
Если произошло травмирование костей и суставов с переломом, то лечение проводится в домашних условиях после наложения гипса в травматологии. Когда ситуация отягощается смещением или раздроблением структуры, то после проведения операции пациенту придется на время остаться в больнице. Из физиопроцедур чаще всего назначают электрофорез, ультраволновую терапию, различные компрессы.
При ушибе из НПВС рекомендуется наносить мази и гели местного действия, например, Диклофенак и Кетопрофен. Они снимают воспаление и отечность. Самыми популярными и эффективными для лечения при таких травмах являются мази, которые могут облегчить состояние и отпускаются в аптеках без рецепта: Траумель, Бадяга, Спасатель, Гепариновая мазь и Вишневского. Из болеутоляющих средств назначают Кетанов, Анальгин, Баралгин. Далее могут назначить согревающее средство, потом физиопроцедуры и массаж стопы.
Если у пациента растяжение легкой степени, то его можно лечить в домашних условиях. Для этого назначают:
- НПВП: Диклофенак, Мелоксикам, Индометацин.
- Охлаждающие средства, например, Хлорэтил, если есть кровоизлияние в мягкие ткани.
- Анестезирующий препарат Бензокаин.
- Антибиотики: Амоксициклин, Пенициллин.
- Препараты для улучшения кровотока: Лиотон, Троксевазин.
- Витамины группы B, аскорбиновую кислоту.
- Согревающие мази на основе пчелиного и змеиного яда в восстановительный период.
![]()
Домашние средства можно применять лишь после консультации с врачом и определившись с видом травмы. При синяках, ушибах, незначительных растяжениях народные средства помогут снять отечность, воспаление, боль и улучшить регенерацию тканей.
- Компресс на ночь из порезанного лука, наложенного на марлю, прикладывают к месту, где происходит кровоизлияние.
- Синяки и гематомы хорошо рассасывает смесь из листьев алоэ перемешанных с сахаром. После приготовления мазь должна постоять не менее 8 часов, потом ее следует наносить трижды в сутки.
- Отвар из чистотела или липы применяют в качестве примочек при ушибах.
- Снять отечность и рассосать гематому помогает кашица из листьев подорожника. Ее необходимо прикладывать около 5-7дней. Тоже самое можно проделать с сырым потертым картофелем.
- Место ушиба обрабатывают растирка из чеснока. Для ее приготовления необходимо несколько стаканов яблочного уксуса и 3 измельченных зубчиков чеснока. Все это смешивается и настаивается в темном месте около суток.
- Согревающий компресс делают из спирта и измельченного лука, смесь необходимо настоять около суток.
Профилактика
В первую очередь забота о своем здоровье проявляется в правильном подборе обуви, подошва должна быть мягкой и гибкой с небольшим каблуком.
- При увлечении спортом необходимо контролировать нагрузку и выбирать соответствующие кроссовки под данный вид занятия.
- Очень важно защищать суставы специальными фиксирующими повязками или бандажами.
- Перед каждым занятием необходимо выполнять хорошую разминку, чтобы снизить количество растяжений и вывихов.
- Для людей, ведущих сидячий образ жизни очень важно в процессе работы делать разминку и ежедневно выполнять гимнастические упражнения, чтобы развивать мышцы стопы и увеличить их сопротивляемость при травмах.
- При отдыхе на природе лучше всего взять спортивную обувь с толстой подошвой, чтобы не поранить стопу.
Каждый человек с определенной периодичностью сталкивается с травмами стоп в повседневной жизни. Именно поэтому важно знать какими они бывают и как оказать доврачебную помощь при характерном повреждении. При незначительных ушибах и растяжениях лечение можно осуществлять в домашних условиях.
При вывихах, разрывах связок, переломах необходимо в обязательном порядке пройти медицинское обследование, так как при его отсутствии пациент рискует иметь массу осложнений после травмы.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
Коленный сустав относится к одним из наиболее важных в скелете человека. Он призван обеспечивать функцию опоры и ходьбы. А потому его стабильность является важным фактором нормальной работы костно-мышечной системы нижних конечностей.
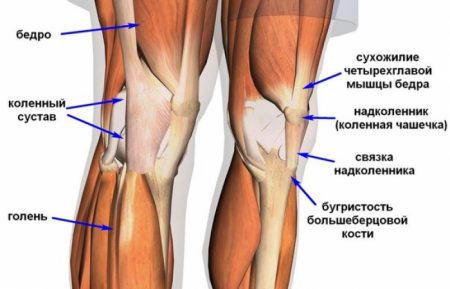
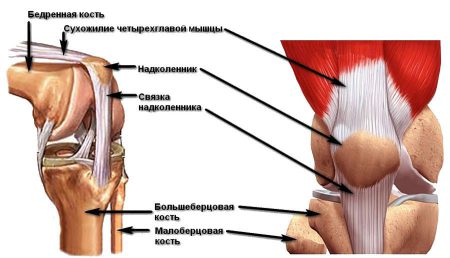
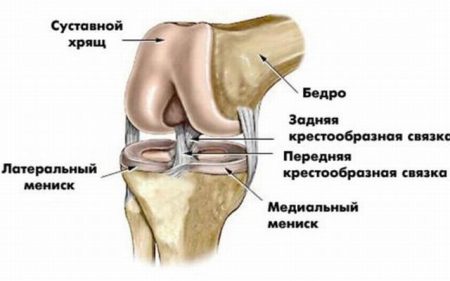
Устойчивость и прочность коленного сустава обеспечивается благодаря комплексу структур: менискам, костным мыщелкам, связочному аппарату, сухожилиям мышц. Наибольшее значение в поддержании стабильности сочленения имеют такие связки колена:
- Передняя и задняя крестообразные.
- Мало- и большеберцовая коллатеральные.
- Связки надколенника.
Повреждение соединительнотканных волокон приводит к уменьшению их упругих свойств, а, значит, ведет за собой снижение прочности соединения костных структур.
При этом может наблюдаться их смещение друг относительно друга в ту или иную сторону, что зависит от локализации травмированной связки. Симптомы нестабильности также будут определяться видом поврежденной структуры.
Коленный сустав – хорошо укрепленная и слаженная структура, но любой человек может столкнуться с его нестабильностью.
Причины

Наиболее часто нестабильность коленного сустава возникает у людей молодого и среднего возраста, которые ведут активный образ жизни и занимаются спортом. Такое заболевание возникает в результате частых и продолжительных растяжений и разрывов связочно-мышечного аппарата колена.
Однако, могут быть и острые случаи, когда травма произошла внезапно под воздействием значительной силы. Как правило, причинами нестабильности становятся:
- Удары в колено.
- Избыточная нагрузка в определенных положениях ноги.
- Высокоамплитудные движения в суставе (особенно переразгибание и скручивание).
- Неловкие движения нижней конечностью (спотыкание, подворачивание).
В легких случаях повреждается одна связка, а в более тяжелых – несколько, вплоть до вовлечения всех стабилизирующих структур коленного сустава (включая мениск и сухожилия). Это может встречаться при падениях с высоты, дорожно-транспортных происшествиях – тогда часто встречаются сочетанные травмы.
Но наиболее распространены такие поражения в любительском и профессиональном спорте (футболе, хоккее, баскетболе, лыжах, легкой атлетике), когда в погоне за достижениями люди нередко пренебрегают собственной осторожностью.
Формирование нестабильности колена можно предупредить, если после травмы оказать первую помощь и сразу обратиться к врачу. Кроме того, немаловажное значение отводится соблюдению правил техники безопасности в спорте и повседневной жизни.
Симптомы
Поскольку нестабильность колена возникает вследствие повреждения связочного аппарата, то проявления патологии будут иметь много общего с растяжениями и разрывами этих соединительнотканных образований. Кроме того, симптомы будут зависеть от того, какая из связок травмирована и соотноситься со степенью повреждения. Общими признаками будут:
Такие симптомы говорят о повреждении связок колена, что повлекло за собой нарушение стабильности сустава. Какая из структур повреждена и что при этом делать – скажет врач после всестороннего обследования.
Выраженность симптомов нестабильности зависит от того, насколько повредились соединительнотканные волокна, а также от вовлечения в процесс соседних структур. Различают такие степени повреждений связочного аппарата:
- 1-я – возникают микроразрывы отдельных волокон, целостность связки сохранена.
- 2-я – повреждены до 50% волокон, симптоматика более выражена.
- 3-я – порвано более половины связочных волокон, характерны полные отрывы от места прикрепления. При этом часто повреждаются другие структуры: мениски, суставная капсула, хрящевые поверхности.
Тяжесть травмы определяется количеством поврежденных связок. Часто травмируются крестообразные и боковые связки. В этом случае характерно образование гемартроза, когда в полости сустава скапливается кровь. Тогда сустав увеличивается в размерах, становится теплым на ощупь, движения значительно затруднены.
Существует также классификация степеней нестабильности колена в зависимости от смещения суставных поверхностей голени и бедра друг относительно друга. В соответствии с ней различают:
- Легкую нестабильность – смещение не более 5 мм.
- Умеренную нестабильность – смещение достигает 10 мм.
- Тяжелую нестабильность – кости смещаются на расстояние более 10 мм.
Это можно проверить при врачебном осмотре, пальпации и пассивных движениях в коленном суставе. Смещение костей заметно даже визуально, что доставляет пациенту значительные неудобства в повседневной жизни.
Если явления нестабильности вовремя не устранить, может развиваться не только функциональная недостаточность сустава, но и повышается риск возникновения остеоартроза колена.
Установить, какая связка повреждена, можно на основании знаний о механизме травмы и результатов специальных диагностических тестов. Кроме общих признаков травмы, будут присутствовать характерные черты разрыва определенных структур.
Разрывы задней крестообразной связки характеризуются сильной болью, что вначале делает движения в колене практически невозможными. Нестабильность может возникнуть даже в острый период, когда видна отечность и нарастает гемартроз.
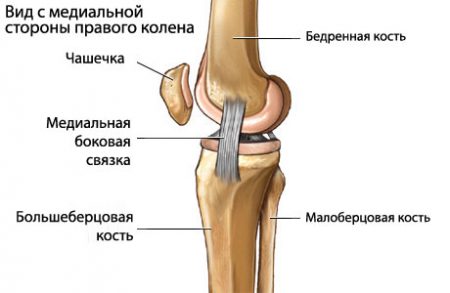
Среди боковых связок чаще повреждается внутренняя коллатеральная, когда во время травмы голень отклоняется наружу. Отмечается локальная боль в месте растяжения, отечность незначительна. Происходит смещение голени в сторону здоровой ноги.
Если голень в момент травмы смещается внутрь, то происходит разрыв наружной связки. Часто наблюдаются ее полные отрывы. Характерно возникновение боли, усиливающейся при попытке отведения голени наружу. Формируется нестабильность коленного сустава, выявляемая при наружных ротационных пробах.
Разрывы боковых связок часто сочетаются с повреждением менисков, переломом головки малоберцовой кости, что необходимо учитывать на этапе обследования.
Повреждение менисков влечет за собой явления нестабильности с блокировкой сустава. Это происходит из-за смещения хрящевого диска в сторону, что создает препятствие движениям. Возникает выраженная боль в колене, ограничение подвижности. Голень расположена в положении вынужденного сгибания, когда уменьшается болевой синдром.
Отечность тканей нередко предупреждает появление полного блока, а сместившийся мениск может травмировать суставную капсулу и хрящевые поверхности. Такую патологию часто скрывают ушибы, вывихи. В этом случае значительную помощь окажут дополнительные методы диагностики.
Диагностика
Кроме клинического обследования, когда для выяснения поврежденных структур необходимо делать специальные пробы, модулирующие механизм повреждения, используют дополнительные методы.
Их диагностическая ценность заключается в четкой визуализации травмированных участков и определении других патологических образований. Наиболее часто используют такие методы обследования при нестабильности колена:
- Рентгенографию.
- Магнитно-резонансную томографию.
- Артроскопию.
Большими преимуществами обладает магнитно-резонансная томография, поскольку она позволяет точно определить состояние мягких тканей, в отличие от рентгенографии. Артроскопия имеет особое значение при внутрисуставных повреждениях.
Благодаря применению инструментальных методов подтвердить нестабильность коленного сустава становится намного проще и быстрее. Только точный диагноз даст возможность провести эффективное лечение.
Лечение
Лечение нестабильности колена проводится с учетом степени повреждения связочного аппарата. При легких и умеренных травмах можно применять консервативные методики, тогда как тяжелые разрывы требуют оперативного вмешательства.
Выбор лечебной тактики основан на преимуществах каждого компонента в комплексной терапии повреждений связок колена. Наиболее распространенными консервативным методами являются:
- Иммобилизация колена гипсовой повязкой или ортезом.
- Медикаментозное лечение.
- Физиотерапия.
- Массаж и ЛФК.
- Пункция коленного сустава (при гемартрозе).
После получения травмы необходимо оказать первую помощь, чтобы минимизировать повреждения тканей и выиграть время на обращение к врачу. Существуют простые рекомендации, которые должен знать каждый. Мероприятия самопомощи включают:
- Обеспечить покой поврежденной конечности.
- Приложить холод к колену.
- Приподнять ногу выше горизонтальной плоскости.
- Зафиксировать колено бинтом (марлевым или эластичным).
- При необходимости принять обезболивающее.
В дальнейшем нельзя откладывать визит к врачу, так как от этого зависит скорость выздоровления и отсутствие нежелательных рисков.
Прием препаратов в острой стадии повреждения позволяет уменьшить боль, снять воспаление и отечность. Кроме того, медикаменты улучшают заживление тканей и создают благоприятные условия для более быстрого восстановления функции сустава. Врачом назначаются такие лекарственные средства:
- Нестероидные противовоспалительные (мелоксикам, диклофенак, нимесулид).
- Противоотечные (L-лизина эсцинат).
- Хондропротекторы (глюкозамина и хондроитина сульфат, гиалуроновая кислота).
- Улучшающие кровообращение (пентоксифиллин).
- Витамины группы В (нейрорубин, мильгамма).
В остром периоде оправдано применение препаратов в инъекциях, а по мере стихания симптомов можно переходить на прием таблетированных форм. Существует большое количество лекарств для местного применения (мазей, гелей), которые можно использовать при разрывах связок колена. Из них можно выделить Долобене, Никофлекс, Меновазин, Апизартрон.
Однако их использование ограничено необходимостью иммобилизации сустава. Но после снятия гипсовой повязки втирание лекарств в колено поможет ускорить выздоровление.
Принимать медикаменты самостоятельно можно только по назначению врача – игнорирование рекомендаций может стать причиной неблагоприятных последствий.
В комплексе консервативных мероприятий и как компонент реабилитации после оперативного вмешательства большое значение имеет физиотерапия. Отдельные методы хорошо сочетаются с лекарственными средствами, используемыми сразу после травмы.
Другие – применимы только после ликвидации отека и воспаления. Однако все оказывают позитивный эффект на мягкие ткани, улучшая биохимические процессы, микроциркуляцию, тем самым способствуя заживлению. При разрывах связок рекомендуют пройти курс лечения такими процедурами:
- Электрофорез препаратов.
- Криотерапия.
- Лазерное лечение.
- Магнитотерапия.
- УВЧ-терапия.
- Парафино- и грязелечение.
- Электромиостимуляция.
- Бальнеотерапия.
Физическое воздействие на поврежденные ткани усиливает эффект медикаментозного лечения и ускоряет восстановление после травм. Для получения максимального результата от процедур необходимо выполнять все рекомендации физиотерапевта, который подберет оптимальные методы с учетом особенностей организма пациента.
Среди реабилитационных мероприятий особое место отводится лечебной гимнастике и массажу. При этом необходима постепенность воздействия – чтобы не навредить поврежденному суставу. Начинать занятия можно после ликвидации острых последствий травмы, еще в период иммобилизации.
На этом этапе выполняют гимнастику для непораженной конечности, а также упражнения в голеностопных и тазобедренных суставах на больной стороне. Также показан массаж свободных участков бедра и голени.
Разрабатывать травмированный коленный сустав можно будет не ранее, чем через 3–6 недель, что зависит от тяжести повреждения связочного аппарата. Сначала упражнения пассивные, а далее переходят к активным занятиям. Массаж околосуставной зоны также можно делать после снятия гипсовой повязки.
Ранняя активизация двигательной функции нижней конечности – обязательное условие успешного лечения разрывов связок. Это позволяет предотвратить гипотрофию мышц и развитие тугоподвижности в суставе.
При выраженном разрыве связок колена, особенно если травмированы несколько структур, включая мениск и суставную капсулу, необходима хирургическая коррекция патологии. Неэффективность консервативных мероприятий при нестабильности более легкой степени также диктует необходимость проведения операции.
В настоящее время отдают предпочтение малоинвазивным артроскопическим методикам лечения, которые обладают рядом преимуществ перед традиционными:
- Малотравматичность.
- Отсутствует кровотечение.
- Более быстрое заживление тканей.
- Меньшее количество нежелательных эффектов.
- Сокращаются сроки реабилитации.
Операция проводится с применением микроинструментария под контролем видеоаппаратуры. Она заключается в сшивании поврежденных связочных волокон, фиксируя их в анатомически правильном положении.
После этого ткани заживают с образованием соединительнотканного рубца, который не оказывает влияния на последующие движения в суставе. По окончании операции коленный сустав иммобилизируют гипсовой повязкой.
Применение физиопроцедур, лечебной гимнастики и массажа после хирургического вмешательства позволяет ускорить выздоровление и восстановить функцию конечности в полном объеме.
Реабилитация при нестабильности колена продолжается не более 6–8 недель.
Своевременное лечение травм колена с применением высокоэффективных современных методов позволяет вернуть суставу прочность и стабилизировать его в прежнем состоянии. Это вернет пациента к активной жизни без опасений за каждое движение.
Читайте также:



