Воспаление сустава колено можно ли купаться
Артрит коленного сустава – это патология воспалительного характера. В появлении и прогрессировании заболевания участвуют факторы механического, биохимического, генетического значения. Важную роль играет процесс воспаления, локализованный внутри субхондральной кости, гиалинового хряща, синовиальной оболочки, мягких тканей. Заболевание требует тщательной диагностики, прохождения лечения у ортопеда.
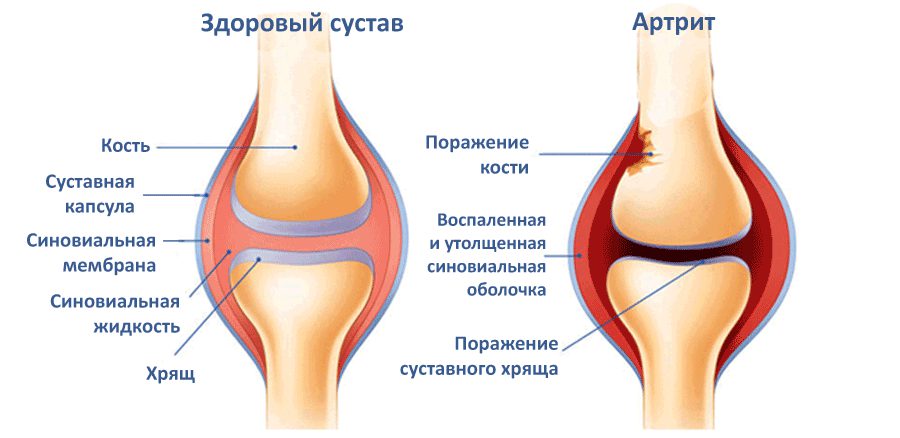
Причины развития патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРИТА существует. " Читать далее.
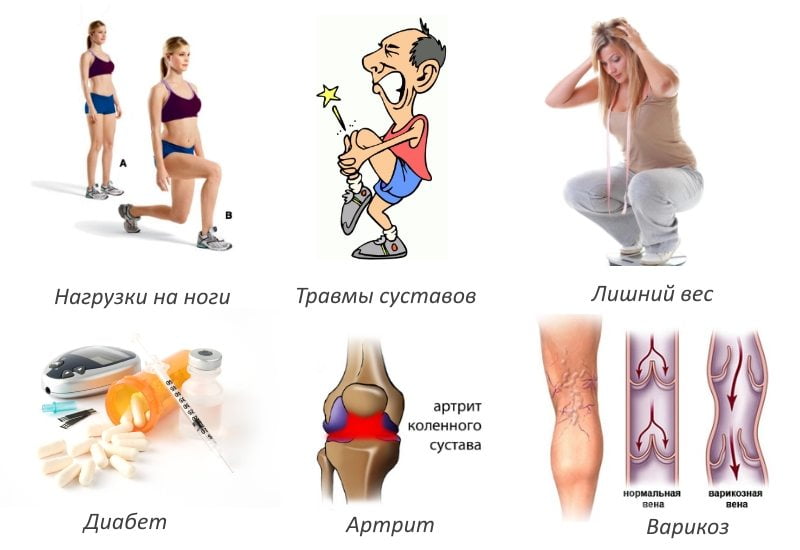
Факторы, под действием которых развивается воспаление сустава колена:
- Повышенная двигательная активность, перенесенные повреждения.
- Лишний вес (ожирение 1-2 степени). Воспалительные явления провоцирует повышенная минеральная плотность кости.
- Перенесенные или имеющиеся инфекции. Патогенная микрофлора проникает в колено с кровотоком или из-за повреждения его капсулы. Если поражение произошло из-за проникновения бактериальной среды, в 50% случаев путь заражения – лимфогенный.
- Венерические заболевания.
- К группе риска относятся пациенты эндокринологического отделения, принимающие заместительную гормональную терапию.
- Наличие системных заболеваний – ревматизма, мочекислого диатеза.
- Недостаточное употребление антиоксидантов, аскорбиновой кислоты, витамина D.
- С высокой долей вероятности воспалительный процесс возникает у людей, имеющих слабость квадрицепса, страдающих курением.
- В 15% клинических случаев воспаление коленного сустава происходит на фоне аллергических явлений, например, после укуса насекомых.
Имеет значение возрастная, половая принадлежность: патологией чаще страдают женщины, люди пожилого возраста.
Симптомы воспаления коленного сустава
Клинические проявления воспалительного процесса многообразны. Особенность заболевания в том, что длительное время оно может оставаться незамеченным для пациента. Тенденция к скрытому прогрессированию – основная причина столь позднего обращения 95% пациентов за медицинской помощью.
Симптомы воспаления коленного сустава:
- боль, которая не позволяет наступить на ногу, полноценно разогнуть ее;
- отек, в 40% случаев он сопровождается покраснением кожи;
- хруст, который хорошо прослушивается внутри колена при попытке согнуть ногу.
Перечисленные признаки могут дополняться другими явлениями в зависимости от возраста больного, его образа жизни, приемлемого для него объема ежедневной двигательной активности, наличия хронических заболеваний.
Особенности болевого синдрома
Болевой синдром – первый и самый интенсивный признак, побуждающий пациентов записаться к специалисту. Дискомфорт повышенной выраженности, сопровождающий любую двигательную активность, сохраняется до полного выздоровления. Заболевание не перестает напоминать о себе ноющими болями под коленом, и если лечение назначается некорректное, они тревожат даже в состоянии покоя.
Существуют такие особенности:
- боли предшествует ходьба, особенно спускание по лестнице;
- велика вероятность обострения приступа после продолжительного стояния;
- длительная физическая нагрузка, бег, интенсивные приседания и усиленные тренировки также сопутствуют возрастанию дискомфорта внутри колена;
- мучительное ощущение распространяется по передней и медиальной поверхности.
На 3-4 стадии патологии неприятные ощущения становятся настолько сильными, что пробуждают пациента ото сна. Причины выраженной боли вызваны распространением воспалительного процесса на кость, синовиальную оболочку, мягкие ткани. Чтобы эффективно снять воспаление коленного сустава, важно установить сопутствующие процессы: выявить периостит, субхондральные переломы, мышечные спазмы.
На фоне артрита колена иногда приходится купировать болевые приступы наркотическими анальгетиками. Обострения возникают из-за раздражения нервных окончаний остеофитами. Волокна характеризуются чувствительностью, и при систематическом воздействии на них приходится постоянно принимать сильнодействующие болеутоляющие таблетки. Но бывают и другие причины непрерывной боли внутри колена, возникающей на фоне воспалительного процесса.
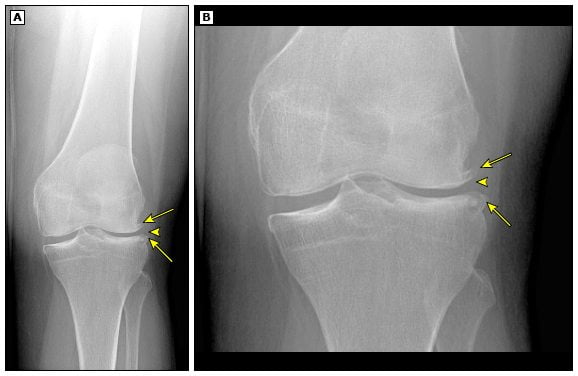
Рентгенологическое исследование позволит выявить повреждение тканей остеофитами, дегенеративные явления внутри периартикулярных тканей. МРТ колена – незаменимый вариант диагностики, позволяющий обнаружить нарушение циркуляции крови, поскольку это явление — не менее частая причина развития боли.
Диагностика
Только тщательное, полноценное обследование позволяет понять, из-за чего возникло воспаление коленного сустава. Что делать, и как пациенту обеспечить выздоровление, может установить только врач. Поэтому при длительном дискомфорте сгибателя ноги нужно обратиться к врачу и пройти обследование. Оно включает:
- Лабораторную диагностику. Уровень гемоглобина, концентрация лейкоцитов в периферической крови, СОЭ, содержание СРБ, как и остальные острофазовые показатели, могут соответствовать норме. Это отмечается в 85% всех выявленных случаев воспаления коленного сустава. В 15% случаев удалось установить незначительное повышение объема высокочувствительного СРБ. Чаще подобное была обнаружено у пожилых пациентов, людей преклонного возраста.
- Пункция сустава с последующим анализом синовиальной жидкости. Синовиальная жидкость не отображает наличие воспалительного процесса, она имеет вязкую консистенцию, стерильна, прозрачного цвета с незначительной мутностью. Цитоз не превышает 2000 мм3. Если актуально развитие синовита, умеренно повысится СОЭ, не исключено нарастание объема лейкоцитов поленуклеарного типа.
- Рентгенологическое исследование. Методика предполагает получение изображения гиалинового хряща, одновременно предоставляется информация обо всех суставных сегментах. При воспалении на ранней стадии на снимке будет визуализироваться слабое утолщение, разбухание хрящевой ткани. Также отображаются изменения внутри менисков. Когда патология достигает средней или тяжелой стадии развития, они истончены, суставной хрящ характеризуется обнажением субхондральной кости. Внутрисуставные структуры повреждены, присутствует синовит.
- УЗИ. Исследование ультразвуком позволяет выявить патологические изменения мягких тканей, определить толщину, строение хряща. Благодаря методике удается определить состояние синовиальной оболочки, свободную жидкость внутри колена. Воздействие ультразвуковыми волнами определяет костные разрастания.
- МРТ. Томография – эффективный способ визуализации действительной клинической картины. Чтобы понимать, как лечить воспаление коленного сустава, врач ориентируется на данные полученного исследования. Информативность МРТ неоспорима. Процедура позволяет установить, целы ли связки, нет ли патологий и выраженного воспаления внутри сухожилий, насколько выражен отек костного мозга (это главный признак проявления остита). МРТ даже имеет преимущества по сравнению с УЗИ, поскольку способ диагностики отличается большей чувствительностью в плане выявления остеохондральных изменений. Ультрасонография несколько слабее устанавливает дегенерацию, повреждения.
В зависимости от предположений врача указанные методы диагностики могут дополняться другими вариантами, что направлено на всестороннее изучение состояния пациента.
Лечение воспаления коленного сустава
Терапевтический подход предполагает реализацию методов фармакологического, нефармакологического, реабилитационного значения. Лечение воспаления суставов колена направлено на полное восстановление пораженного сгибателя конечности, что позволяет модифицировать патологию.
Цель лечения – не только восстановить физиологическую функцию сустава, но и предупредить развития повторного воспаления. Для решения этой задачи врач начинает терапию с разгрузки ноги.
Лишний вес представляет собой повышенную нагрузку на структуру коленного сустава. Воспаление не удастся купировать даже дорогими препаратами, если масса тела пациента останется прежней. Поэтому доктор рекомендует похудение – это значительный шаг на пути к выздоровлению и профилактике рецидива патологии.
Даже "запущенный" АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
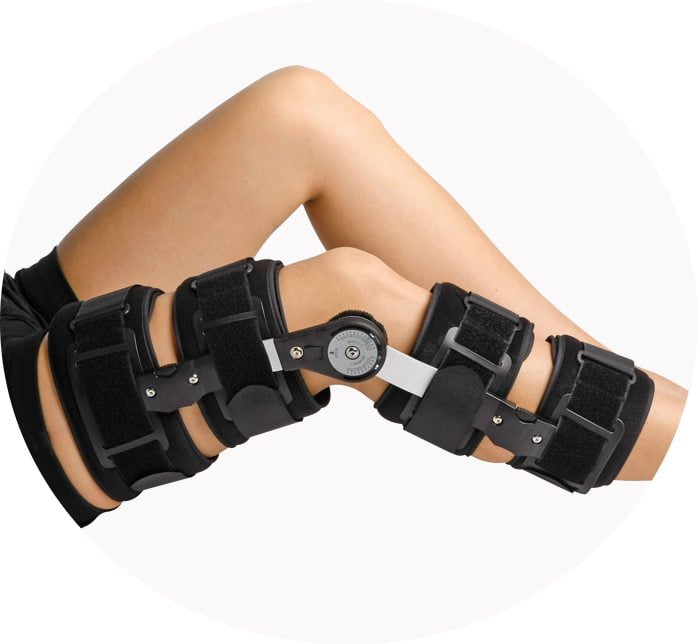
Механически колено разгружают посредством специальных приспособлений ортопедического значения. Чаще всего ортопеды рекомендуют использование наколенников, если подтверждена варусная или вальгусная деформация коленного сустава. В 85% применяют полужесткие, в 15% – жесткие ортезы, клиновидные стельки.
Назначают стельки, корректирующие продольное и поперечное плоскостопие; широко применяют пронаторы стопы; также рекомендуют эксплуатацию шарнирных бандажей на колено. В зависимости от стадии заболевания и целесообразности не исключено, что пациент будет ходить с помощью опоры.
Медикаментозная терапия предполагает симптоматическую и патогенетическую направленность. Исходя из стадии воспалительного процесса и степени давности патологии, врач определяет, чем лечить воспаление коленного сустава.
Проявления заболевания купируют медикаментами в порядке их наибольшего проявления:
- Для сокращения степени выраженности боли применяют простые и опиоидные анальгетики (Парацетамол, Трамал).
- Врач прописывает введение противовоспалительных средств нестероидной группы. Это необходимо для ограничения воспалительного процесса, профилактики его распространения на близлежащие ткани.
- Назначают антидепрессанты пациентам, которые вынуждены испытывать изнурительные боли.
- Проводят гормональную терапию. Чтобы сократить степень интенсивности болевого синдрома, вводят топические глюкокортикоиды. Они обладают пролонгированным терапевтическим действием. Непременное показание для назначения гормонов этого вида – наличие вторичного артрита.
- Дополнительно назначают препараты гиалуроновой кислоты – для поддержания необходимого уровня влажности внутри пораженного сустава.
Также назначаются хондропротекторы — естественные компоненты межклеточного вещества хряща. Основными представителями этой группы препаратов являются глюкозамина сульфат и хондроитина сульфат. Относительно преимущества одного препарата над другим в ортопедии существует немало дискуссий. Они послужили основанием для проведения сравнительных анализов особенностей действия каждого из лечебных средств.
Сравнительная таблица характеристик препаратов (в исследовании приняли участие 20 человек)
| Критерий оценки | Глюкозамина сульфат | Хондроитина сульфат |
| Скорость наступления терапевтического эффекта | 2-4 недели в 80% случаев; 30-35 дней – в 18% случаев, в 2% эффект наступил только спустя 50 дней активного лечения | 2-4 недели в 95% случаев, в 5% выздоровление наступило спустя 35 дней активного лечения, дополненного гормонотерапией |
| Влияние на гиалиновый хрящ и окружающие ткани | Положительное воздействие в 100% случаев | Положительное влияние в 98% случаев, в 2% — положительное отсроченное |
| Вероятность развития прямых осложнений | Отсутствует | Минимальна. Несмотря на то что у 1 из 20 пациентов возникло расстройство деятельности пищеварительного тракта, взаимосвязь патологического явления с применением лекарственного средства не установлена |
По результатам проведенного исследования было доказано, что применение каждого из рассмотренных препаратов оправданно и способствует выздоровлению. Терапия без использования этих средств – неполноценна.
Лечебная гимнастика направлена на значительное сокращение дискомфортных проявлений внутри сустава. Благодаря методике удается успешно:
- уменьшить болевые ощущения;
- увеличить объем подвижности в колене;
- укрепить мышечный аппарат;
- стабилизировать пораженный разгибатель.
Лечебная гимнастика предполагает поочередное выполнение статических и динамических упражнений. Достичь выздоровления и восстановить проблемный отдел ноги можно только при условии регулярного выполнения действий. Их нужно осуществлять только в присутствии врача, под его контролем. Если заболевание находится на начальной стадии развития, допустимо проводить лечебную гимнастику в домашних условиях. Но даже в этом случае объем, очередность, кратность повторов также должен установить специалист.
Пациент при этом находится в положении стоя или сидя, что позволяет максимально сократить нагрузку на проблемный сустав. Второе условие, которое важно соблюдать для достижения выздоровления – выполнять упражнения обязательно часто, отводить для этого несколько минут ежедневно.
К числу эффективных физиотерапевтических методов относятся:
- электрофорез. Лечебное вещество проникает непосредственно в проблемную часть ноги;
- УВЧ. Делает лечение воспаления коленного сустава действенным. Позволяет расслабить пораженный участок, снять боль, напряжение;
- магнитотерапия. Улучшает приток крови к пораженному участку, стабилизирует обменные процессы, обезболивает.
Перечисленные методики, несмотря на явные преимущества, имеют противопоказания к проведению. К ним относятся: наличие имплантированного кардиостимулятора, подтвержденные нарушения сердечного ритма, беременность, период лактации.
Оперативное лечение воспаления коленных суставов проводится только в крайних случаях – это не приоритетный метод из-за высоких рисков осложнений. Показания к проведению хирургического метода: формирование спаек внутри синовиальной сумки колена, развитие остеомиелита, нагноение.
Операция выполняется в несколько этапов, предполагает довольно долгий восстановительный период.
Заключение
Люди, которые своевременно реагируют на полученную травму, применяют иммобилизующую лангетку или повязку, наносят противовоспалительные обезболивающие гели, даже в течение всей жизни могут не знать, как называется воспаление коленного сустава.
Когда ввиду профессиональной деятельности приходится помногу нагружать себя физически, нужно правильно оценивать свои силы, принимать все меры для полноценного восстановления. Если своевременно не вылечить воспаление коленного сустава, патология будет напоминать о себе ежедневно. Профилактика артрита колена более целесообразна, чем последующее длительное лечение этой патологии, которая нередко приводит к инвалидности.
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
Много людей страдают от артритов. Плавание при артрите приносит неоценимую пользу. Это единственная разновидность физической нагрузки, которая допустима при остром развитии болезни. Плавание способствует снижению болей в суставах и снятию отечности, укреплению мышц, устранению причин развития патологий. Загорать при артрите можно не всегда. Необходимо грамотно относиться к такому виду терапии, соблюдая все меры предосторожности.

Польза плавания при артрите
Артрит — это острый воспалительный процесс, проходящий в одном или нескольких суставах. Все виды артрита характеризуются следующими признаками:
- теряется подвижность пораженных суставов;
- появляются отеки;
- возникает боль.
Во время плавания вода охлаждает суставы, при этом уже облегчается состояние больного. С помощью плавных движений вода массирует околосуставные ткани. Это ведет к значительному улучшению оттока лимфы и уменьшению отечности. Плавание благотворно влияет на течение обменных процессов в организме, вследствие чего устраняется первопричина патологии.
Издавна считается, что купание приносит пользу при восстановлении суставных функций. Плавание тренирует мышцы во всем организме. Разрабатывать суставы можно безболезненно благодаря разгруженности суставов в водной среде и ее выталкивающей способности. Можно делать упражнения в воде не ощущая боли, потому что суставы не сдавливаются. Интенсивность и продолжительность водных процедур зависит от стадии болезни, возраста больного и его возможностей. Проведение интенсивных упражнений при суставных болезнях противопоказано. При остром развитии артрита нагрузку нужно сводить к минимуму, при ремиссии длительность плавания увеличивается.
При артрите необходимо избегать переохлаждения. Вода во время купания должна быть приятной и теплой. Холодная температура вода провоцирует суставную скованность и обострение воспаления.
Плавание при ревматоидном артрите в искусственном водоеме помогает укрепить некоторые группы мышц. Рекомендуется передвигаться в воде с помощью вольного стиля или брассом. Если так плавать невозможно или нарушена координация движений, то отрабатываются отдельные элементы плавания. При проблемах с ревматоидным артритом рекомендуются такие упражнения:
Это базовые упражнения, которыми может помочь бассейн. При регулярном выполнении таких элементов в воде восстанавливаются функции подвижности поврежденных суставов, улучшается общее самочувствие больного. Если уровень физподготовки хороший, проводятся упражнения более сложные. ЛФК в воде — одна из обязательных составляющих комплексной терапии артрита.
Необходимо, чтобы все климатические параметры улучшали самочувствие и не усугубляли течение болезни. Если недуг обострился, то отдых на море лучше на время отложить. Категорически нельзя оздоравливаться с помощью морских ванн при выполнении базового лечения ревматоидного артрита. Если достигнута стойкая ремиссия воспаления, то можно ехать и купаться в море.
Морская вода содержит множество микроэлементов и минеральных веществ, которые благоприятно влияют на суставы. От водного состава зависят показания и возможные противопоказания. Мертвое море известно своими целебными свойствами. В нем большое количество минеральных веществ. Благодаря им уменьшаются воспаления и отеки суставов, восстанавливается их функциональность.

Очень полезно для сочленений пребывание в Мертвом море.
При отсутствии возможности оздоровиться на Мертвом море, можно купаться на курортах Черного, Азовского, а также других морей. Плавание и купание в море тренирует мышечные ткани во всем костно-суставном аппарате. Суставы разрабатываются безболезненно и комфортно из-за их разгруженности в морской среде и выталкивающей силы воды.
Подбирая нагрузки, необходимо знать, что их усложнение должно быть поэтапным и не вызвать боли и дискомфорта. Если они появляются, интенсивные движения в воде нужно прекратить. В море можно расслабиться, плыть по течению волн и разрабатывать поврежденные суставы постепенно. После купания согревающее действие окажут загорание и песочные ванны. Очень полезно в качестве массажа ходить по песку босиком.
Можно ли загорать при артрите?
Перед подбором места проведения отдыха необходимо проконсультироваться с врачом. Применение солнечной ванны при ревматоидном артрите строго противопоказано. А при псориатическом — ультрафиолетовые лучи солнца помогают излечить. Уже на 3 день загорания заметны улучшения. Для того чтобы пребывание на курорте и загар благоприятно влиял на суставы, нужно учитывать следующие рекомендации:
- Нельзя климат менять резко, болезнь может обостриться.
- Находиться на солнце желательно утром и вечером, увеличивая время инсоляции постепенно.
- Днем нужно быть дома при повышенной активности солнца.
- Чтобы уменьшить негативное влияние ультрафиолетовых лучей, необходимо дольше находиться в тени, надеть закрытую светлую одежду, использовать солнцезащитные спреи и кремы.
- Время пребывания в воде и солнечные ванны нужно начинать с 10—12 минут, поэтапно увеличивая.
- В периоде отдыха нужно учесть акклиматизацию.
Больной артритом должен найти для себя оптимальный вариант, при котором солнечные ванные не усугубят недуг. Как вспомогательную терапию к водным и солнечным процедурам можно использовать грязелечение. Процедура способствует укреплению мышц, увеличению диапазона движений суставов и улучшает общее состояние организма.
Воспаление суставов, сопровождающееся болью и припухлостью, называется артритом.
Существуют такие виды артрита:
• Ревматоидный артрит – аутоиммунное заболевание, при котором воспалительные процессы поражают суставы и соседние ткани.
• Подагра – воспалительные процессы в суставах начинаются из-за нарушения обмена веществ в организме.
• Инфекционный артрит – заболевание, спровоцированное вирусом или грибком.
• Остеоартрит – это тот же артрит, но с медленным течением болезни.
Причины и симптомы артрита
Причины развития артритов могут быть самые разные. Природные процессы старения приводят к изнашиванию суставов, поэтому подобные заболевания характерны для людей пожилого возраста. Также это могут быть болезни нервной или иммунной системы, залеченные травмы, сильное или длительное переохлаждение, аллергия, чрезмерные физические нагрузки, избыточный вес, генетическая предрасположенность, сахарный диабет, ангина, пневмония и тд.
Симптомы артрита характерны для большинства заболеваний суставов: отечность и припухлость, которые являются следствием изменений внутри ткани сустава. Незначительная боль на ранних стадиях заболевания, которая со временем приобретает постоянный характер и становиться невыносимой. Может появляться хруст и частичная ограниченность подвижности сустава.
Лечение воспаления суставов
Когда возникает воспаление суставов, лечение потребуется комплексное. Изначально снимаются симптомы заболевания, а потом и его причины. К сожалению, при запущенных формах болезни и в пожилом возрасте шансы на выздоровление близки к нулю. Поэтому обращаться к специалисту и начинать лечение нужно как можно раньше.
В первую очередь лечащий врач назначает прием противовоспалительных средств, в некоторых случаях в виде инъекций, но чаще в виде таблеток или гелей. Также применяются при воспалении суставов для лечения препараты на основе гормонов, антиконвульсанты и миорелаксанты. Для улучшения состояния суставов используют лекарства, в состав которых входят хондроитин и глюкозамин. Дополнительно назначается прием витаминов и микроэлиментов. Для уменьшения нагрузки на больные суставы используют жгуты, бандажи, ортезы, шины, ортопедические стельки.
Физиотерапия при артрите
Физиотерапия при артрите помогает в лечении суставов, воспаление проходит, а вместе в ним отечность и боль. Индивидуально подобранные физиотерапевтом процедуры хорошо зарекомендовали себя в лечении воспаления суставов. Среди них выделяют мануальную терапию, ультразвук, электростимуляцию, амплимпульс.
Лечение воспаленных суставов невозможно без применения массажа. Ведь именно эта процедура расслабляет мышцы, увеличивает их эластичность, улучшает кровоснабжение и увеличивает диапазон движения больных суставов.
Ванны с парафином помогают бороться с болевыми ощущениями, избавляют от спазмов и улучшают подвижность суставов. Под процедурой подразумевается прикладывание к больному участку смеси теплого парафина и эфирных масел на 30-35 минут.
Также специалисты советуют не игнорировать ЛФК, плавание и грязевые ванны.
Воспаление суставов: лечение суставов народными средствами
Скопление солей в организме является одной из основных причин заболеваний суставов. Такой знакомый всем лавровый лист прекрасно справляется с выведением вредных солей вместе с мочой.
Отвар из лаврового листа: 25 листиков промываем и заливаем 2 стаканами воды, доводим до кипения, на слабом огне держим 5 минут, после настаиваем в термосе не менее 10 часов. Во многих источниках пишут, что вполне достаточно и 3-4 часов, но отзывы с форумов свидетельствуют о том, что длительное настаивание более эффективно. Принимать в течение дня мелкими дозами, всю жидкость выпить за пару приемов не рекомендовано, так как это чревато осложнениями, вплоть до внутреннего кровотечения. Ежедневно готовить новую порцию отвара. Лечение длиться 3 дня, после чего делается пару недель перерыва и еще 3 дня приема. Следующий курс повторяют не меньше, чем через 6 месяцев.
Для разгрузки почек, параллельно с приемом лаврового отвара, проводят однодневное голодание на дистиллированной воде. Также советуют все три дня очищать желудок с помощью клизмы, чтобы избежать интоксикации организма. Данный способ нельзя использовать при заболеваниях сердечно-сосудистой и пищеварительной системы, а также в период беременности и кормления грудью.
Все знают о полезных свойствах холодца при артритах. Поэтому, когда происходит воспаление суставов, лечение может быть не только полезным, но и вкусным. Содержащийся в костях животных коллаген является строительным материалом для наших суставов. Кроме того, в холодцах и заливных блюдах много витаминов и микроэлементов, которые укрепляют мышцы и связки, имеют благоприятное влияние на нервную и опорно-двигательную систему.
К сожалению, кроме коллагена, в наваристых бульонах и заливных блюдах содержится огромное количество холестерина, поэтому людям с лишней массой тела и больным сахарным диабетом придется исключить их со своего рациона. На помощь придет желатин. Большой ассортимент рецептов вкусных десертов на основе желатина поможет разнообразить меню и улучшить состояние хрящевых тканей.
Отвар из корней подсолнуха, также, как и лавровый лист, прекрасно выводит соли из организма. Плюс такого способа лечения – нет никаких противопоказаний. Минус – действенное средство на ранних стадиях заболевания и в целях профилактики, а вот когда хрящи уже повреждены, помочь отвар уже не может.
100 граммов измельченного корня подсолнуха залить кипятком, прокипятить 5-10 минут. Охлажденный и процеженный отвар пьют весь день вместо воды или чая в течение 3 месяцев. Если нет индивидуальной аллергической реакции на подсолнух, то никаких ограничений в приеме не существует.
Золотой ус помогает при многих болезнях. И когда происходит воспаление суставов, лечение (лекарства, ЛФК, массажи) не помогает, или возникают побочные эффекты, на помощь придет мазь из золотого уса.
Для приготовления снадобья из золотого уса используют свежевыжатый сок и увлажняющий крем в равных пропорциях. Некоторые люди заменяют сок кашицей из листьев, а крем вазелином или свиным жиром. Разницы в целебных свойствах нет, все зависит от комфортности в применении. Мазью смазывают больное место или используют в виде компресса. Чтобы усилить действие мази, можно добавить измельченный полевой хвощ. В этом случае не только уйдет воспаление, но и начнут восстанавливаться сами суставы.
Так же используют настойку из суставчиков золотого уса в виде компрессов. Ткань смачивают жидкостью и прикладывают к больному месту на полчаса. Сверху плотно закутывают шерстяным шарфом или платком.
Яичная скорлупа – отличный источник кальция, в ней содержится больше полезных микроэлементов, чем в упаковке дорогостоящих витаминов. Многие пожилые люди советуют использовать яичную скорлупу при проблемах с суставами. Так как этот метод очень прост и удобен, безвреден и не требует материальных затрат. Яйца помыть в теплой воде с мылом, сполоснуть, саму скорлупу просушить и измельчить. Принимать в виде порошка утром с основным завтраком по чайной ложке.
Мед хорошо помогает при болезнях суставов. Самый простой способ – намазать медом кожу. Говорят, что боль и отечность проходит очень быстро. Можно смазать капустный лист медом и приложить к больному месту, но сначала сделать много мелких надрезов на самом листе, чтобы выступил сок.
Часто используют медовые компрессы. Нужно взять 100 граммов меда, 100 граммов водки и 30 граммов сока алоэ. Прикладывают к больному месту дважды в день в течение 2 месяцев.
При сильном болевом синдроме используют такой медовый компресс: 2 столовые ложки меда смешивают с 5 мл анальгина или амидопирина, смачивают раствором бинт и прикладывают к больному месту.
Все рецепты в данной статье носят рекомендательный характер, поэтому, каким бы безобидным не казался способ лечения воспаленных суставов, всегда нужна предварительная консультация специалиста.
Читайте также:


