Вывих стопы история болезни


Вывих голеностопного сустава – патологическое состояние, при котором наблюдается полное смещение суставных поверхностей костей, образующих голеностопный сустав. Полный вывих голеностопного сустава встречается редко и обычно наблюдается в сочетании с переломом лодыжек. В быту вывихом часто называют растяжения, надрывы и разрывы связок голеностопного сустава, при которых может наблюдаться подвывих – частичное смещение суставных поверхностей. Вывих и подвывих голеностопного сустава обычно возникают, когда больной подворачивает ногу на скользкой или неровной поверхности. Сопровождаются болью, отеком, нарушением движений и опоры. Диагноз устанавливается с учетом данных осмотра и рентгенографии. Иногда дополнительно назначается КТ или МРТ. Лечение подвывихов консервативное. При полном вывихе производится попытка закрытого вправления, при невозможности сопоставить суставные поверхности и отломки костей выполняется операция.
Вывих голеностопного сустава

Вывих голеностопного сустава – смещение суставных поверхностей большеберцовой, таранной и малоберцовой костей относительно друг друга. Полные вывихи голеностопного сустава наблюдаются редко, являются тяжелой травмой, сочетаются с внутрисуставными и околосуставными переломами. Неполные вывихи (подвывихи) могут возникать при повреждении связок (как изолированных, так с одновременными переломами лодыжек). Обычно причиной травмы становится подворачивание ноги. Реже вывих возникает при несчастных случаях на производстве, автодорожных катастрофах и падениях с высоты. При подворачивании обычно наблюдается изолированное повреждение, при других механизмах травмы возможно сочетание с переломами и вывихами костей скелета, открытыми ранами, повреждением грудной клетки, тупой травмой живота и ЧМТ. Лечение осуществляют травматологи.
Голеностопный сустав – сложный блоковидный сустав, образованный тремя костями: таранной, малоберцовой и большеберцовой. Нижняя поверхность эпифиза большеберцовой кости прилежит к верхней части таранной кости. Наружная лодыжка, являющаяся продолжением малоберцовой кости, а также внутренняя лодыжка, образованная дистальной частью большеберцовой кости, охватывают таранную кость с боков, образуя подобие вилки, ограничивающей подвижность сустава в боковом направлении. Движения в суставе осуществляются, главным образом, во фронтальной оси (разгибание и сгибание стопы). Вместе с тем, несмотря на ограничивающую сустав вилку, существует и незначительная подвижность в сагиттальном направлении (отведение и приведение стопы).
Кости удерживаются суставной капсулой и связками, расположенными по боковым поверхностям г/стопного сустава. На наружной поверхности находится пяточно-малоберцовая, а также задняя и передняя таранно-малоберцовые связки. Повреждение этих связок возникает при подворачивании стопы кнутри. На внутренней поверхности г/стопного сустава располагается дельтовидная связка, которая может повреждаться при подворачивании стопы кнаружи. Механизм повреждения костей аналогичен механизму повреждения связок, однако, для возникновения переломов костей голени и переломовывихов требуется более интенсивное воздействие.
Повреждения связок
Различают три степени повреждения связок:
2 степень – надрыв связок. Проявляется выраженным отеком по наружной или внутренней поверхности сустава. Отек быстро нарастает, в течение нескольких часов или первых суток обычно возникает кровоподтек над поврежденной связкой. Боли сохраняются в состоянии покоя, усиливаются при движениях. Опора и движения затруднены, но возможны.
3 степень – разрыв связок. Отечность и кровоподтек распространяются по боковой поверхности голеностопного сустава, охватывают тыльную и подошвенную часть стопы. Отмечаются резкие боли в покое. Опора невозможна, движения резко ограничены.
При появлении подобных симптомов необходимо приложить к пораженной области холод, придать ноге возвышенное положение и немедленно доставить пациента в травмпункт, чтобы травматолог мог провести обследование, исключить более серьезные повреждения (переломы, переломовывихи) и назначить соответствующее лечение. Диагноз выставляется на основании внешних признаков и данных рентгенографии голеностопного сустава. Для уточнения степени повреждения связок больного иногда направляют на МРТ голеностопного сустава. Лечение 1 и 2 степени повреждения связок проводится амбулаторно, при 3 степени необходима госпитализация.
При растяжении связок больному рекомендуют ограничить нагрузку и применять тугое бинтование на время ходьбы. В покое повязку следует снимать. В первые двое суток к пораженной области нужно прикладывать холод, затем показано сухое тепло. Пациенту выдают больничный лист и направляют на УВЧ. При надрыве связок показано наложение гипсовой повязки, ходьба на костылях, а также УВЧ. Полный разрыв связок является показанием к хирургическому лечению в условиях стационара.
Подвывих и вывих голеностопного сустава
Выделяют четыре вида вывихов и подвывихов голеностопного сустава:
- Наружный. Самый распространенный. Обычно сочетается с переломом наружной лодыжки.
- Внутренний. Как правило, наблюдается в сочетании с переломом внутренней лодыжки.
- Задний. Обычно сочетается с переломом заднего края большеберцовой кости.
- Передний. Наблюдается редко, может сочетаться с различными травмами сустава и переломом нижней трети большеберцовой кости.
Следует учитывать, что при подвывихах и особенно при вывихах голеностопного сустава часто возникают тяжелые комбинированные повреждения: двух- и трехлодыжечные переломы, разрыв межберцового синдесмоза, множественные надрывы и разрывы связок, а также разрывы капсулы сустава. При неправильном или несвоевременном лечении такие травмы могут повлечь за собой тяжелые последствия в виде нарушения опоры, постоянных болей при ходьбе и развития артроза голеностопного сустава. Поэтому при подозрении на подвывих или вывих голеностопного сустава категорически запрещается производить попытки самостоятельного вправления. Необходимо зафиксировать ногу с помощью шины, приложить к поврежденной области холод и немедленно доставить больного в специализированное мед. учреждение.
Обследование и лечение проводятся в условиях травматологического отделения. Пациент жалуется на резкую боль. В области сустава выявляется значительная отечность и синюшность мягких тканей. Возможны кровоподтеки. При подвывихах определяется умеренная деформация, при полных вывихах наблюдается грубое нарушение анатомических соотношений. Опора невозможна. Пальпация резко болезненна, при переломах может определяться крепитация и патологическая подвижность. При подвывихах движения резко ограничены из-за боли, при полных вывихах невозможны, при попытке пассивных движений выявляется пружинящее сопротивление.
Для уточнения диагноза осуществляют рентгенографию голеностопного сустава. По показаниям назначают МРТ и КТ голеностопного сустава. Затем производят закрытое вправление и накладывают гипс с обязательным последующим рентгенконтролем. Через пять дней рентгеновские снимки повторяют, чтобы убедиться в отсутствии вторичного смещения, гипс циркулируют. Срок иммобилизации определяется видом повреждения. Две неудачных попытки закрытого вправления, а также невозможность удержать отломки в правильном положении являются показанием к хирургическому лечению. В зависимости от характера повреждений наряду с открытым вправлением может проводиться остеосинтез заднего края большеберцовой кости, восстановление дистального межберцового синдесмоза, остеосинтез наружной лодыжки пластиной, остеосинтез наружной и/или внутренней лодыжки винтами, а также трансартикулярная фиксация голеностопного сустава спицами. В послеоперационном периоде назначается ЛФК и тепловые процедуры.
Жалобы больного при поступлении на стационарное лечение на боль, отёчность в области левого голеностопного сустава, невозможность опоры на левую ногу. Обследование органов и систем пациента, постановка клинического диагноза. Устранение вывиха стопы.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 08.12.2016 |
| Размер файла | 20,1 K |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
ГОУ ВПО Самарский Государственный Медицинский Университет
Кафедра Травматологии, ортопедии и экстремальной хирургии
Больного ____, 45 лет
Основной: Закрытый перелом медиальной и латеральной лодыжек костей левой голени с разрывом дистального межберцового синдесмоза и подвывихом стопы кнаружи
Студент 505 группы
Общие сведения о больном
Возраст: 45 лет, 16.03.1967 г.р.
Место работы: безработный
Место жительства: г.Самара,___
Дата поступления в клинику: 17.10.2012, 01:56
Диагноз направившего учреждения: Перелом медиальной лодыжки
Больной предъявляет жалобы на боль, отёчность в области левого голеностопного сустава, невозможность опоры на левую ногу.
История настоящего заболевания
Со слов пациента, травму получил вечером 16.10.2012 - находясь в состоянии алкогольного опьянения, упал на улице, подвернув в голеностопном суставе левую ногу - точных обстоятельств, места и времени получения травмы вспомнить не может. Машиной скорой помощи был доставлен в травмпункт, откуда направлен в клиники СамГМУ. Госпитализирован в отделение травматологии и ортопедии №1.
Перенесённые ранее заболевания
Гепатит, ВИЧ, туберкулёз в анамнезе отрицает.
Родился и вырос в Самаре. Рос и развивался соответственно возрасту. Факторами риска являются курение и алкоголь. Условия проживания средние. Режим питания регулярный.
Непереносимости лекарственных средств нет. Пищевой аллергии нет. Гемотрансфузий не было.
Данные объективного исследования
Общее состояние удовлетворительное. Положение активное. Сознание ясное. Выражение лица обычное. Телосложение гиперстеническое, рост 174, вес 79. Кожные покровы бледно-розовые, чистые, эластичные, обычной влажности. Варикозное расширения вен нижних конечностей. Видимые слизистые розовые, без высыпаний. Язык обложен белым налетом. Температура тела 36,5 оС. Подкожно-жировая клетчатка развита удовлетворительно. Отёчен левый голеностопный сустав. Лимфатические узлы (поднижнечелюстные, затылочные, заушные, боковые лимфатические узлы шеи, надключичные, подключичные, подмышечные, локтевые) не пальпируются. Подкожно-жировой слой развит избыточно. Степень развития мускулатуры средняя, тонус нормальный, контрактуры отсутствуют.
Мимика, акт глотания, речь, обоняние, вкус, слух, зрение не нарушены. Глазные щели округлые, глазные яблоки подвижны. Косоглазия, двоения, нистагма не выявлено. Прямая и содружественная реакции зрачков на свет - сохранены. Корнеальные рефлексы живые с обеих сторон. Менингеальные симптомы и патологические изменения дермографизма отсутствуют. Кожные и сухожильные рефлексы симметричны. Патологические рефлексы отсутствуют. Кожная чувствительность не изменена. Координация движений нарушена: больной промахивается, выполняя пальценосовую пробу.
Голос обычный. Грудная клетка имеет цилиндрическую форму, асимметрии не обнаружено. Западаний надключичных и подключичных пространств не обнаружено. Ширина межрёберных промежутков - 1,5 см. Лопатки нормально прилегают к грудной клетке. Дыхание ритмичное, 18 в минуту. Тип дыхания смешанный.
Болезненности при пальпации грудной клетки не выявлено. Трения плевры на ощупь нет. Голосовое дрожание одинаково в симметричных участках.
Перкуссия легких. При перкуссии границы легких определяются на обычном уровне, высота стояния верхушек легких спереди - 3,5 см выше ключицы справа и слева, сзади на уровне остистого отростка VII шейного позвонка. Нижняя граница легких по окологрудинной линии: на уровне верхнего края 6 ребра справа и 4 ребра слева; по срединно-ключичной линии на уровне VI ребра слева и справа; по передней подмышечной линии на уровне VII ребра слева и справа; по средней подмышечной - VIII ребро с обеих сторон; по задней подмышечной - IX ребро с обеих сторон; по лопаточным линиям - уровень X ребра с обеих сторон; по околопозвоночной на уровне остистого отростка XI грудного позвонка с обеих сторон. При сравнительной перкуссии над симметричными участками передних, боковых и задних поверхностей легких перкуторный звук одинаковый - ясный, легочный.
Аускультация легких. Дыхание над всей поверхностью легких везикулярное. Бронхофония не изменена. Хрипов, крепитации и шума трения плевры не выслушивается.
Видимых изменений со стороны сердца не обнаружено. Левожелудочковый толчок положительный, средней силы, локализован в 5 межреберье на 1 см кнутри от срединно-ключичной линии. Сердечное дрожание не определяется. Шум трения перикарда отсутствует.
Границы относительной сердечной тупости: Правая границапо правому краю грудины. Верхняя граница -по парастернальной линии на уровне нижнего края 3 ребра. Левая граница - проходит в 5 межреберье по срединноключичной линии слева.Ширина сосудистого пучка - 4,0 см, за пределы грудины не выходит.
При аускультации тоны сердца - I и IIтоны приглушены. Шумов не выявлено. Ритм сердца правильный, частота сердечных сокращений - 70 в одну минуту.
АД - 125 и 85 мм рт. ст.
Язык чистый. Конфигурация живота правильная, симметричная, живот участвует в акте дыхания. Подкожные вены не расширены, грыжи отсутствуют. Видимая перистальтика не наблюдается. Пупок втянутый. При поверхностной пальпации живот мягкий безболезненный, не напряжен. Симптом Менделя отрицательный. Свободной жидкости в брюшной полости не отмечается. Стул оформленный, регулярный.
Нижний край печени на уровне рёберной дуги. Край печени при пальпации закругленный, безболезненный, плотноватой консистенции, поверхность гладкая. Размеры печени по Курлову: первый прямой - 9 см, второй прямой - 8 см, третий косой - 7 см.
Точка желчного пузыря, холедохо-панкреатиеская зона, эпигастральная точка, акромиальная точка, подлопаточная точка - безболезненные при пальпации.Френикус-симптом - отрицательный.
Селезёнка в положении больного на спине и на боку не пальпируется. При перкуссии - длинник 7 см, поперечник 6 см.
Видимых изменений - не обнаружено. Почки не пальпируются. Мочеточниковые точки безболезненны. Симптом Пастернацкого отрицательный с обеих сторон. Мочевой пузырь опорожнён, не пальпируется.
Щитовидная железа не пальпируется. Глазные симптомы гипертиреоза не выражены. Вторичные половые признаки выражены по мужскому типу соответственно возрасту.
При внешнем осмотре отмечается умеренная отёчность левого голеностопного сустава и стопы, подкожная гематома данной области. При пальпации отмечается локальная болезненность в области медиальной и латеральной лодыжек, крепитация костных отломков. Симптом осевой нагрузки положительный - отмечается болезненность по боковым поверхностям голеностопного сустава. Движения в левом голеностопном суставе резко ограничены из-за болей. Пульсация магистральных сосудов нижней конечности сохранена, поверхностная и глубокая чувствительность не нарушены.
Вывих области стопы представляет собой смещение костных элементов из своего нормального положения внутри сустава. С учетом скелетного строения стопы затрагивается фаланговый (пальцы ноги), плюсневый (свод, основа стопы) или предплюсневый (область пятки) отдел. Также на стопу прямо влияют повреждения голеностопа, который соединяет ее с берцовой костью. Зачастую вывихи сопровождаются дополнительными факторами: растяжение или разрыв связок, мышц, реже – перелом костей стопы.
Вывих стопы – это травма в некотором смысле универсальная. Ей подвержены люди разного пола и возраста. Большей опасности подвергаются люди в возрасте, с заболеваниями костной ткани, сильно ослабленным иммунитетом, а также обладательницы обуви на высоком каблуке.
Повреждения в стопе лишают человека подвижности, ограничивают его жизненные возможности. Благодаря опорной и амортизирующей роли стоп человеческий скелет может фиксировать, а также комфортно менять положение при движении.
Вывих в районе стопы происходит, когда человек неудачно подворачивает ногу на тренировке, при ходьбе или беге, а также вследствие аварий, падений, удара стопой о твердую поверхность.
Интересно почитать вывих ноги в районе щиколотки.
Симптомы травмы
Определить наличие повреждения нетрудно, гораздо сложнее правильно идентифицировать тип травмы, отличить вывих от растяжения, ушиба, перелома. Окончательные выводы относительно травмы делает только врач.
- Основные, наиболее ярко выраженные симптомы вывиха стопы – это интенсивная боль, переходящая в онемение, а также сильное опухание сустава. Иногда дополнительно проявляются гематомы или синюшность вокруг сустава.
- При вывихе стопы сустав приобретает деформированный вид, костные элементы смещаются в неанатомичных направлениях, что заметно внешне.
- Опора на пострадавшую ногу невозможна, вызывает нестерпимую боль. Повреждение обеих конечностей приводит к лишению человека способности передвигаться.
Классификация вывихов стопы
Выделять типы травмы принято, исходя из степени тяжести, механизма получения повреждения, осложненности, степени давности.
- Полный вывих связан с четким расхождением суставных оконечностей костей. При этом происходит разрыв связок, иногда наблюдается кровотечение, открытый перелом. Неполный тип травмы диагностируется в случае частичного смещения суставных компонентов, сопровождается растяжением мышц, связок.
- То, каким именно образом была вывихнута нога, предопределит такие типы повреждений, как наружный или внутренний, передний или задний (выдвижение или заламывание стопы), а также верхний (задирание стопы к голени) вывихи.
- Осложненными считаются травмы, сопровождаемые нарушением целостности кровеносных сосудов, нервных путей, костей, мышц. Такие вывихи несут большие риски.
- Поскольку не всегда травма идентифицируется, наряду с полученными недавно (до трех дней назад) встречаются несвежие, а также застарелые (полученные более трех недель назад) вывихи.
Ниже подробно отражена типология повреждений по конкретному месту повреждения.

Наиболее серьезный, опасный, а также распространенный тип повреждения. Сопровождается переломом лодыжки, разрывом связок. Признаки вывиха стопы в голеностопном суставе соответствуют общей симптоматике травм ступней такого типа. Разница состоит в локализации проявлений.
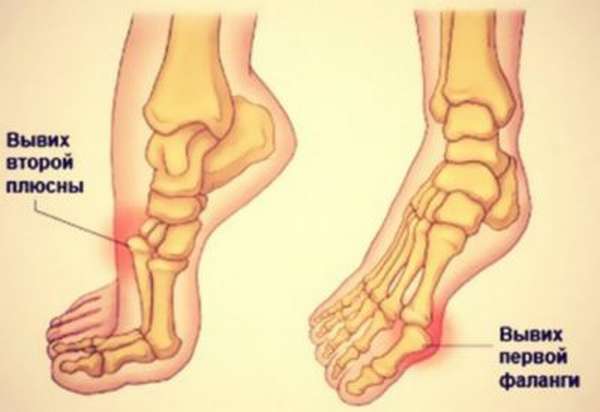
Спровоцировать такое повреждение способен резкий, сильный поворот стопы. Относится к суставу Шоппара, средней части стопы. Нога внешне выглядит искривленной, стопа перестает быть плоской, моментально отекает. Из-за повреждения сосудов травма часто вызывает развитие гангрены, особенно если врачебная помощь не оказывается своевременно.
Повреждается сустав Лисфранка. Это самое редкое из всех описываемых повреждений. Происходит оно при активном механическом воздействии, когда сустав выкручивается в одну из четырех сторон. Такое встречается преимущественно у спортсменов. Обычно имеет место подвывих стопы кнаружи.
Внешне травма плюсневых костей стопы обнаруживается по ее явному нездоровому расширению и кажущемуся укорачиванию.
Каждый из пальцев ноги может быть травмирован в суставе. Также встречаются многократные травмы, когда повреждено сразу несколько фаланг. Причины связаны с ударом или падением на пальцы ног. При этом отекает дистальная область ноги. Это повреждение типично для балетных танцоров, спортсменов. Читайте также вывих пальца на ноге.
Лечение
Степень тяжести повреждения предопределяет возникшие риски. Без медицинского образования адекватно оценить их проблематично. Однако некоторые действия предпринимаются прямо на месте, поскольку первая помощь – это шаг к улучшению прогноза последующего лечения, а также восстановления после травмы.
- При первом подозрении на вывихи стопы поврежденный участок подлежит иммобилизации и фиксации. Последняя осуществляется с применением подручных либо специальных средств.
- К месту травмирования прикладывают холод (держать до 15 минут), конечность приподнимают над уровнем тела человека.
- Нестерпимую боль помогают купировать анальгетики. Они вводятся внутримышечно либо принимаются как таблетки.
- Вправлением костей заниматься самостоятельно нельзя. Это делает квалифицированный врач в условиях медицинского учреждения. Именно поэтому пострадавшего доставляют к травматологу или в травмпункт как можно быстрее. Также снятие с пострадавшей ноги обуви, одежды, ее движение нецелесообразны.
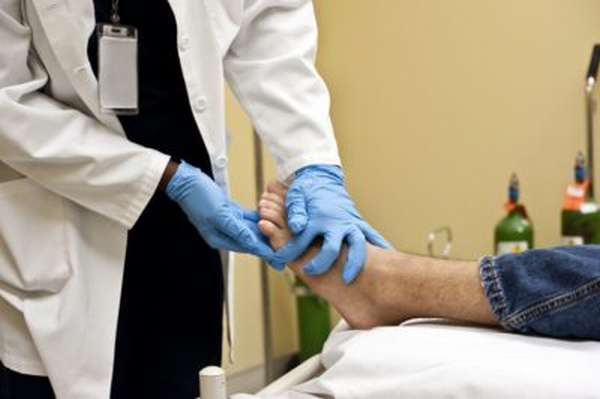
Перед назначением лечения врач проводит лабораторную диагностику. Благодаря ей удается точно установить, имеет ли место вывих или другой тип травмы. Диагностика традиционно сводится к рентгеновской съемке в нескольких позициях, реже медики обращаются к МРТ или компьютерному томографу.
Само лечение подразделяется на консервативное и оперативное.
Первый вариант подходит для несложных травм (неполный вывих), сводясь к вправлению сустава и последующему приданию стопе покоя на длительный срок (около двух месяцев). Больному дают анестезию, затем медики вручную или за счет скелетного вытяжения возвращают костные элементы к нормальному положению внутри суставной полости (репозиция закрытого типа). Для обездвиживания подходит гипсовый лангет.
Операции проводятся под местной анестезией, если вывих диагностирован как серьезный. В ходе операции репозиция костных частей осуществляется при помощи штифтов, спиц, пластин. Затем врач накладывает гипс. Носить иммобилизационную повязку пациенту придется от двух месяцев и более.
Неизбежным является применение лекарственных средств. Назначаются мази, компрессы, противовоспалительные гели, а также пероральные медикаменты.
Восстановление после вывиха является важнейшим этапом. Именно оно гарантирует полное возращение подвижности сустава, когда человек получает возможность вновь вести привычный образ жизни, заниматься обычными делами.

После вывиха показана лечебная гимнастика (известная также как ЛФК), к ней добавляется массаж (не ранее, чем через день после репозиции), дополнением служит физиотерапия (парафины, УВЧ, элктрофорез, магнитотерапия, ванночки).
Пациентам рекомендовано питание, ориентированное на сбалансированность рациона, доминирование продуктов с кальцием. Свою роль сыграет целенаправленный прием качественных витаминов. Методы народной медицины также имеют место, однако их применение подлежит согласованию с медицинским специалистом.
Общая длительность реабилитации зависит от скорости восстановления организма, что прямо предопределено сложностью травмы. Обобщенно говорят о периоде от трех месяцев до полугода.
Чтобы избежать повторения травмы, медики часто предлагают использовать специальную ортопедическую обувь с супинаторами.
Меры предосторожности
Чтобы избежать повреждений костных элементов внутри суставов голени, специалисты предлагают соблюдать несколько простых рекомендаций:
- избегать резких движений на неровной поверхности, на каблуках, при занятиях спортом, прочей активности,
- в зимнее время использовать обувь на нескользкой подошве,
- аккуратно перемещаться по лестницам,
- укреплять суставы и мышцы стопы.



От вывиха стопы страдают не только спортсмены. Оступились при беге или ходьбе, неудачно поставили ногу, запнулись и упали или неудачно приземлились после прыжка – вся эта активность ведет травме. Зимой, когда начинается гололед, в травмпунктах увеличивается количество обращений именно с таким недугом. А еще это одна из самых распространенных вывихов у модниц – всему виной высокая шпилька или каблук.
Симптомы вывиха стопы
Еще один симптом вывиха стопы – отек. Он будет визуально заметен. Голеностоп начнет опухать из-за проблем с кровообращением. Могут появится синяки – кровоподтеки.

Лечение вывиха стопы
Первым делом врач проводит визуальный осмотр: по внешнему виду конечности можно предварительно диагностировать вывих. Затем травмотолог пробует потрогать голеностоп: одной рукой берет голень повыше, а второй пытается изменить положение стопы. Ту же манипуляцию он проделывает со здоровой ногой и сравнивает амплитуду.
После этого пострадавшего отправляют на дополнительное обследование. Это может быть рентген, ультразвуковое исследование, компьютерная томография (КТ) или магнитно-резонансный томограф (МРТ). Причем УЗИ делают, чтоб оценить состояние связок. Перелом увидеть на экране нельзя, поэтому все равно требуется рентген в двух проекциях.
Врачи предостерегают от самолечения. Не нужно ждать и думать, что нога со временем сама заживет – все может закончится инвалидностью. Обращайтесь в травматологию. Бояться операции не нужно, современные методы лечения вывиха стопы позволяют вправить вывих без хирургического вмешательства.
После вправления стопы пациенту накладывают шину из гипса – ее нужно носить первые 14 дней. Затем ее снимают и меняют на специальный ортез – это бандаж, который можно снимать для процедур, а после надевать.
Затем травматологи обычно прописывают противовоспалительные средства и физиолечение. К нему относят микроволновую (или СВЧ) терапию – да, прямо как бытовой прибор! Еще есть терапия магнитами.
Важно следующие за травмой полгода носить качественную обувь. Ботинок должен тщательно фиксировать сустав. Внутрь следует заказать ортопедическую стельку. Важный момент: травматологи советуют, чтобы у обуви был невысокий каблук в 1 - 2 см.
Если при вывихе стопы произошел разрыв связок, нужна операция на голеностоп. Хирург сшивает поврежденные ткани. Однако резать стопу не требуется. Делают проколы и вводят артроскоп. Это крошечный провод, на конце которого камера и фонарик – они позволяют врачу увидеть картину изнутри и проводить хирургические манипуляции. Восстановление занимает до 3 недель. Это короткий срок.
Если нет артроскопа или врач по иной причине назначает традиционную операцию, то ее проводят не раньше, чем через 1,5 месяца после травмы – когда пройдут отек и воспаление. После хирургического вмешательства восстановление занимает еще 1,5 - 2 месяца.

НА ПОМОЩЬ ПРИДЕТ
Спецмазь Пчелиная идеально подойдет при боли в позвоночнике, травмах и повреждениях кожи. В его составе только натуральные и экологически чистые экстракты и масла лекарственных растений. Они быстро успокаивают, мазь хорошо разогревает, тем самым снимая все отеки и воспаления. Бальзамом можно растирать тело в области позвоночника и суставов, он предохраняет кожу от сухости и потери эластичности.
При ссадинах, царапинах и трещинках мазь оказывает бактерицидное действие за счет эфирного масла сибирской пихты в составе препарата.
DS.: закрытый спиральный перелом костей левой голени: большеберцовой кости в средней трети со смещением дистального фрагмента кзади, малоберцовой кости в нижней трети со смещением костных отломков дистального фрагмента кзади.
Ф.И.О.:
Возраст: 30 лет
Дата поступления:
Место работы: слесарь
Место жительства: Рязанская обл, рязанский район с.Коровье.
Паспорт: выдан 18.05.98. кем: Рязнским РОВД
Полис: с
Жалобы при поступлении:
При поступлении больной предъявлял жалобы на острую боль в средней трети левой голени, отёк левой голени, невозможность самостоятельного передвижения; общая слабость, чувство страха, тахикардия.
Жалобы на момент курации:
На ноющую боль в средней трети левой голени. Отёк пальцев левой стопы.
Anamnesis morbi
Травма получена в результате падения с забора высотой 2м, на выпрямленную левую ногу. В РОКБ доставлен бригадой скорой помощи по экстренным показаниям через 1,5 часа после травмы. Транспортная иммобилизация осуществлена транспортной шиной с иммобилизацией коленного и голеностопного сустава.
Anamnesis vitae
Родился 29.04.1966 года в г. Костроме. Окончил десантное училище г. Рязани. Проходил срочную сужбу в десантных войсках. С 1988 по 2002г служил офицером в армии. С 2002 г слесарь.
В 1995г женился, в браке имеет одного ребёнка.
Вредные привычки: курение по одной пачке в день, алкогольными напитками не злоупотребляет.Употребление наркотических веществ отрицает.
Перенесенные заболевания: Болезнь Боткина в 5 лет. В 16 лет – операция по поводу привычного вывиха правого плеча.
Аллергологический анамнез: на прием лекарственных препаратов, на пыльцу растений и шерсть животных, пищевые продукты, аллергические реакции типа анафилактического шока, крапивницы, отека Квинке и др. не отмечает.
Компоненты крови не переливались.
В семье заболеваний злокачественными новообразованиями, болезнями обмена, психическими заболеваниями, сахарным диабетом и венерическими заболеваниями не было.
Status praesens
Состояние больного удовлетворительное. Положение вынужденное.
Кожные покровы розового цвета, слегка бледные. Видимые слизистые оболочки обычного цвета. Подкожный жировой слой развит умеренно. Питание удовлетворительное. Лимфатические узлы не пальпируются, пальпация безболезненна. На коже левого предплечья обнаруживаются послеоперационные шрамы в области диафиза и проксимального эпифиза.
Органы дыхания.
Дыхание носом, свободное, беззвучное, брюшного типа. Грудная клетка цилиндрическая, нормостеническая. При пальпации эластична, голосовое дрожание нормальное. При перкуссии над всеми легкими – обычный легочной звук. Топографическая перкуссия: правое легкое – нижний край спереди по V межреберью, сбоку по V ребру, сзади по IV межреберью; левое легкое – нижний край спереди по V ребру, сбоку по V ребру, сзади по IV межреберью. Высота стояния верхушек: спереди на 3 см выше ключицы, сзади по остистому отростку С7. Ширина полей Кренига 3,5 см. Подвижность нижних краев: правое легкое – 5 межреберий, левое легкое – 4 межреберья. При аускультации: дыхание везикулярное, хрипов и крепитации нет. ЧД 18 в минуту.
Сердечно-сосудистая система.
При осмотре сердеечный толчок не определяется. Пульсация сонных артерий едва заметна. Шейные вены не пульсируют, в покое не заметны. Пальпация: верхушечный толчок в V межреберье на 1 см кнутри от левой средней ключичной линии. Перкуссия: ОСТ – правая граница на 1,5 см кнаружи от правого края грудины, левая – на 1 см кнутри от левой средней ключичной линии, верхняя – на III ребре; границы АСТ – правая – по левому краю грудины, левая на 2 см кнутри от левой средней ключичной линии, верхняя на IV ребре. Поперечник сердца 12 см, ширина сосудистого пучка 5 см. Аускультация: тоны ясные, четкие, ритмичные. ЧСС 78 в минуту. Пульс симметричный, регулярный, наполненный, нормального напряжения. Стенки артерий эластичны, без особенностей. А/Д 120/75 мм.рт.ст. справа, 125/80 мм.рт.ст. слева.
Система пищеварения.
Осмотр – слизистая рта розовая, язык розовый, слегка обложен белым налетом по краям и на спинке, миндалины не изменены, зубов 32. Кариозных изменений не обнаружено. В области живота грыж, опухолевидных образований не отмечается. При пальпации живот мягкий, безболезненный, край печени гладкий, ровный, безболезненный. При перкуссии над кишечником тимпанит. Печень: верхняя граница – V ребро по парастернальной линии, V ребро по правой СКЛ, VI ребро по передней подмышечной линии; нижняя граница – на 5 см ниже мечевидного отростка по срединной линии, на 0,5 см ниже нижнего края реберной дуги по левой парастернальной линии, на 2 см ниже нижнего края реберной дуги по правой парастернальной линии, на 0,5 см ниже края реберной дуги по правой СКЛ, на верхнем крае X ребра по правой передней подмышечной линии.
Желчный пузырь не пальпируется, безболезнен.
Аускультативно: перистальтика кишечника активная, ритмичная, равномерная.
Мочеполовая система.
Осмотр – опухолевидных образований нет, половые органы развиты нормально, по мужскому типу, вторичные половые признаки соответствуют возрасту. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон.
Эндокринная система.
Щитовидная железа однородная, не пальпируется. Гиперпигментации нет, глазные симптомы отрицательны. Оволосенение по муржскому типу.
Нервная система.
Ориентирован во времени и пространстве, сознание ясное. Функции черепно-мозговых нервов сохранены. Мышцы развиты правильно, симметрично. Тонус сохранен с обеих сторон на верхних конечностях, нижние конечности проверить не представляется возможным из-за травмы. Координация движений сохранена. Патологических рефлексов не отмечается, равно как и менингеальных знаков. Гиперэстезия кожи левых голени и бедра в связи с травмой, в остальном чувствительность сохранена. Несколько ускорена утомляемость.
Status loсalis
Ось правой голени нарушена за счет вальгуса в с/з. Умеренный отек левой голени и стопы. Имеется патологическая подвижность в с/з голени. Активные движения отсутствуют. Пассивные движения резко болезненны. Локальная боль в месте перелома, усиливающаяся при поднятии ноги и попытке движений стопой, боль в месте перелома при осторожном поколачивании по пятке.
Деформация и укорочение голени, патологическая подвижность, крепитация отломков. Пострадавший самостоятельно поднять ногу не может.
План обследования
Дополнительные методы обследования
1. Рентгенография голени левой ноги в двух стандартных проекциях.
Лабораторные методы обследования
2. ЭКГ
3. ФЛГ
4. Общий анализ крови
5. Общий анализ мочи
6. Анализ на руппу крови,
7. Анализ крови резус фактор
8. Анализ на RW и ИФА
9. Биохимический анализ крови
10. Коагулограмма
11. Анализ крови на содержание сахара
Результаты дополнительного обследования
Рентгенография левой голени при поступлении от 16, 04, 2008.: определяется перелом большеберцовой кости в нижней трети со смещением дистального фрагмента кзади, почти на диаметр кости, кнутри на толщину кортикального слоя с захождением фрагментов по длине и под углом, открытым кнутри и кпереди. Перелом малоберцовой кости в средней трети со смещением дистального фрагмента кзади.
Результаты лабораторного исследования:
ЭКГ 16.04.08г.: ритм синусовый, нормальное положение электрической оси сердца.
ФЛГ12.02.08г.: легочной патологии не выявлено.
Консультация терапевта 16.04.08г.: Жалоб нет. В легких дыхание везикулярное, хрипов нет. При аускультации сердца выслушивается правильный двухчленный ритм. Тоны сердца ясные. Шумов нет. АД 130/85 мм.рт.ст. Пульс: 70 в мин. Живот мягкий, безболезненный. Стул и диурез в норме.
Противопоказаний к оперативному лечению нет.
1. Общий анализ крови (16.04.08):
Эритроциты - 4,8*1012/л
Hb - 146 г/л
Лейкоциты – 6,2*109/л
палочкоядерные - 1%
сегментоядерные - 66%
Лимфоциты - 27%
Моноциты - 6%
CОЭ - 12 мм/ч
Общий анализ мочи 16 04. 2008
Цвет - свефло-желтый
Прозрачная
Реакция - кислая
Уд. вес - 1027
Белок - 0 г/л
Лейкоциты – 0-1 в поле зрения
Эпителий плоский – 0-1 в поле зрения
3. Определение гр кр. И рез фактора (16.04.08): О ( I ) Rh +
4. Биохимический анализ крови (21.04.08):
Общийбелок-70г/л
Билирубин общ. – 7,8 мкмоль/л
Прямой – 1,8 ммоль/л
Непрямой–6,0ммоль/л
Мочевина-5,74ммоль/л
Остаточный азот – 14,2 ммоль/л
Креатинин – 96 ммоль/л
АсАТ – 24 Е/л АЛАТ - 26 Е/л
5. Анализ крови на глюкозу(21.04.08) : 5,6 ммоль/л
6. Коагулограмма(21.04.08):
Фибриноген - 3,11 г/л
Фибринолитическая активность – 61%
Толерантность плазмы к гепарину - 6 мин. 30 сек.
Тромбиновое время – 15сек.
Активность фибриназы – 60%
Фибриноген В – отр.
Протромбиновый индекс – 1,0
7. Анализ крови на RW и ИФА (16.04.08) - отрицательные.
Окончательный клинический диагноз
На основании жалоб больного, анамнеза заболевания Status praesens, Status loсalis и объективного обследования: Рентгенография левой голени от 16, 04, 2008.: определяется перелом большеберцовой кости в нижней трети со смещением дистального фрагмента кзади, почти на диаметр кости, кнутри на толщину кортикального слоя с захождением фрагментов по длине и под углом, открытым кнутри и кпереди. Перелом малоберцовой кости в средней трети со смещением дистального фрагмента кзади. Можно выставить окончательный клинический диагноз: закрытый косо-винтообразный перелом средней трети диафиза обеих костей левой голени со смещением отломков.
План лечения
- блокада области перелома 10ml 2% р-ра новокаина
- Репозиция отломков методом функционального скелетного вытяжения.
Расчет груза: скелетное вытяжение голени проводится 1/10 веса пациента. больной массой 80кг 80*0,1=8 кг;
-Фиксация: наложение циркулярной гипсовой повязки до средней трети бедра на 2,5-3 месяца.
-Активация репаративных процессов:никотиновая кислота 5% раствор, 2,0 в/м 1 раз в день в течение 10 дней; витамин В12 500, 1,0 в/м 1 раз в день в течение 10 дней;
Наложение скелетного вытяжения 16, 04, 2008
Область перелома до введения спицы обезболивают 20—30 мл 1—2% раствора новокаина. Затем ногу укладывают на шину. Направляющий аппарат вместе со вставленной в него спицей стерилизуют кипячением. Кожу на месте введения спицы предварительно смазывают йодом. Место введения и выхода спицы с обеих сторон кости обезболивают 20 мл 0,25—0,5% раствора новокаина. После введения спицы - кожу у входного и выходного отверстий закрывают небольшими марлевыми наклейками. Чтобы спица не передвигалась, на нее с обеих сторон надевают специальные фиксаторы. Ротирование - конечностей устраняют подтягиванием кверху соответствующей стороны дуги. Место введения спицы в пяточную кость устанавливают следующим образом: на 3—4 см кзади и ниже наиболее выступающей точки на внутренней лодыжке определяется небольшая площадке, через которую изнутри кнаружи и вводят спицу. с помощью ручной дрели через бугристость пяточной кости через предпологаеые места введения проведена спица Кершнера, закреплена в скобе цито. На стандартной шине придано конечности среднее физиологическое положение, наложен груз 8 кг.
25, 04, 2008
Общее состояние больной удовлетворительное, ЧД=16, ЧСС=64. Предъявляет жалобы на ноющие болив месте переломаи проведения спиц. Выраженная постозность левой ноги. Перкуссия лёгких: звук легочной над всей поверхностью лёгких, очаговых изменений перкуторного звука нет. Аускультация лёгких: дыхание везикулярное, хрипов нет. Тоны сердца и границы без изменений. Перитониальные симптомы не выявлены.
27, 04, 2008
Общее состояние больного удовлетворительное, ЧД=16, ЧСС=70. Пастозность стопы выражена немного больше. Перкуссия лёгких: звук легочной над всей поверхностью лёгких, очаговых изменений перкуторного звука нет. Аускультация лёгких: дыхание везикулярное, хрипов нет. Тоны сердца и границы без изменений.
29, 05, 2008
Общее состояние больного удовлетворительное, ЧД=16, ЧСС=72. Пастозность стопы практически отсутствует, боли практически не беспокоят. Перкуссия лёгких: звук легочной над всей поверхностью лёгких, очаговых изменений перкуторного звука нет. Аускультация лёгких: дыхание везикулярное, хрипов нет. Тоны сердца и границы без изменений. Живот мягкий, безболезненный.
2, 05, 2008
Общее состояние больного удовлетворительное, ЧД=17, ЧСС=69. Пастозность стопы практически отсутствует, боли практически не беспокоят. Перкуссия лёгких: звук легочной над всей поверхностью лёгких, очаговых изменений перкуторного звука нет. Аускультация лёгких: дыхание везикулярное, хрипов нет. Тоны сердца и границы без изменений. Живот мягкий, безболезненный.
Эпикриз
Шлыков Андрей Андреевич 30 лет находился на лечении в травматологическом отделении ОКБ с 16 04 2008 по продолэжает лечение, с диагнозом: закрытый перелом костей левой голени в нижней трети со смещением.
При поступлении больной предъявлял жалобы на ноющую боль в средней трети левой голени, отёк левой голени. Боль резко усиливается при попытке движения, при пальпации и ослабевает в покое.
Травма получена в результате падения с забора высотой 2м, на выпрямленную левую ногу.
16.04.08г. Проведено наложение скелетного вытяжения. анестезия 2% раствором новокаина пяточной кости и предпологаемые места введения спицы. с помощью ручной дрели через бугристость пяточной кости через предпологаеые места введения проведена спица Кершнера, закреплена в скобе цито. На стандартной шине придано конечности среднее физиологическое положение, наложен груз 8 кг. Ножной конец кровати поднят на 15 см. Продолжает лечение.
Рекомендации
1. через 5 дней с момента наложения скелетного вытяжения - R контроль, уменьшения груза.
2. Через 4 недели с контроль, снятие скелетного вытяжения, наложение циркулярной гипсовой повязки до средней трети бедра на 2,5-3 месяца.
3. Ходьба на костылях без опоры на повреждённую ногу 2 мес.
4. R контроль после снятия гипсовой повязки, явка к хирургу по месту жительства.
Прогноз.
Для жизни – благоприятный.
Для труда – благоприятный.
Для здоровья – благоприятный.
Читайте также:


