Вывихи зубов перелом зубов и альвеолярного отростка вывих нижней челюсти
Повреждения зубов верхней челюсти, по данным литературы, составляют 64,4%, нижней-22,1%,обеих челюстей одновременно- 13,5%.
Вывих зуба. Различают неполный, полный и вколоченный вывихи зуба. При этом происходят частичный или полный разрыв волокон периодонта, различной степени повреждения сосудисто-нервного пучка зуба. Вывих может быть изолированным, сопровождаться переломом коронки или корня зуба, переломом альвеолярного отростка или челюсти.
Перелом зуба. Перелом может возникнуть в любом участке зуба. Возможен отлом части коронки без вскрытия полости зуба и со вскрытием ее, отлом всей коронки, перелом корня на различном уровне, перелом коронки и корня одновременно. Перелом зуба может быть продольным, поперечным, косым. Линия перелома может проходить по эмали, эмали и дентину, цементу и дентину. Не исключены и другие взаимоотношения.
Классификация острой травмы зуба. (Чупрынина Н.М., 1985)
Перелом (поперечный, косой, продольный):
а) коронки в зоне эмали;
б) коронки в зоне эмали и дентина без вскрытия полости зуба;
в) коронки в зоне эмали и дентина со вскрытием полости зуба;
г) зуба в области эмали, дентина и цемента;
д) корня в пришеечной, средней и верхушечной трети.
2. Переломы альвеолярного отростка.
Классификация переломов альвеолярного отростка (К.С.Ядрова, 1968)
1.частичный — линия перелома проходит через наружную часть альвеолярного отростка; возникает перелом наружной компактной пластинки в пределах лунок нескольких зубов и части межзубных перегородок;
2.неполный — линия перелома в виде трещины проходит через всю толщу альвеолярного отростка, захватывая наружную и внутреннюю компактные пластинки, губчатое вещество; смещения отломков не происходит;
3.полный — две вертикальные линии перелома объединены одной горизонтальной и проходят через толщу всего альвеолярного отростка;
4.оскольчатый — линии переломов пересекаются в нескольких направлениях;
5.с дефектом кости — отрыв сломанной части альвеолярного отростка.
Альвеолярный отросток верхней челюсти ломается чаще, чем отросток нижней, и преимущественно во фронтальном отделе, реже - в боковом.
Переломы челюстных костей бывают: травматический и патологический; прямой, непрямой (отраженный) и смешанный; полный и неполный (трещина); одинарный, двойной, множественный; односторонний и двусторонний; линейный, крупно- и мелкооскольчатый; с наличием зубов на отломках и при отсутствии зубов; со смещением отломков и без смещения; открытые и закрытые; проникающие (в полость рта, носа, придаточные пазухи, глотку, трахею) и непроникающие; изолированные и сочетанные. Переломы в зависимости от направления щели перелома и ее формы могут быть: поперечные, продольные, косые, дырчатые, аркообразные, винтообразные и зигзагообразные.
3. Переломы верхней челюсти.
Неогнестрельные переломы верхней челюсти по данным различных авторов составляют от 4,6 до10% от всех переломов костей лица.
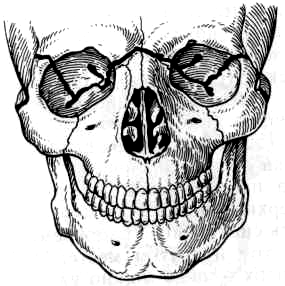
I тип (Ле-Фор I) - Линия перелома проходит через носолобный шов, по внутренней стенке глазницы до места соединения верхнеглазничной и нижнеглазничной щелей. Далее она переходит на наружную стенку глазницы, образованную глазничной поверхностью большого крыла клиновидной кости и скуловой кости, идет по ней вверх и кпереди до верхнего наружного угла ее, который пересекает в области лобно-скулового шва или вблизи от него. Затем направляется кзади и вниз по большому крылу клиновидной кости и доходит до верхнего отдела крыловидного отростка и тела этой кости. Ломается скуловой отросток височной кости и перегородка носа в вертикальной плоскости. При переломе Ле-Фор- I отделяются лицевые кости от костей лицевого скелета.
I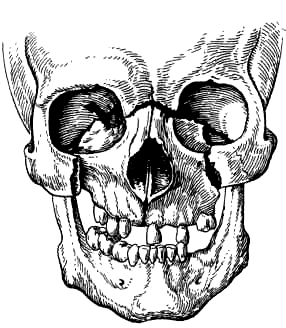
I тип (Ле-Фор-II) - Линия перелома проходит в месте соединения лобного отростка верхней челюсти с носовой частью лобной кости и костями носа(носолобный шов) , а затем – по медиальной стенке глазницы, образованной слезной костью и латеральной поверхностью тела клиновидной кости, вниз до нижней глазничной щели. Далее по нижней стенке глазницы, которая образована глазничной поверхностью верхней челюсти и скуловой кости, глазничным отростком небной кости, линия перелома идет кпереди до подглазничного края, пересекает его по скулочелюстному шву или вблизи от него. Линия перелома может пройти через подглазничное отверстие. По передней стенке верхней челюсти вдоль скулочелюстного шва она переходит кзади на бугор верхней челюсти и крыловидный отросток клиновидной кости. При двустороннем переломе может ломаться перегородка носа в вертикальной плоскости. Часто ломается решетчатая кость с решетчатой пластинкой, т.е. основание черепа. Возможны сотрясение мозга и перелом основания черепа не только в передней, но и в средней черепной ямке.
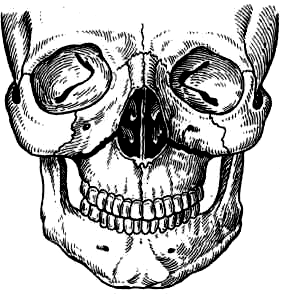
III тип (Ле-Фор III) – Линия перелома проходит в горизонтальной плоскости, над альвеолярным отростком и сводом твердого неба. Начинаясь у края грушевидного отверстия с двух сторон, она идет кзади выше дна верхнечелюстной пазухи, проходит через бугор и нижнюю треть крыловидного отростка клиновидной кости.
В клинике переломы верхней челюсти не всегда бывают симметричными. Например перелом верхней челюсти может произойти по Ле Фор-I с одной стороны и Ле Фор-II с другой, или по Ле Фор-II с одной стороны и Ле Фор-III с другой, а также быть односторонним.
Односторонний перелом верхней челюсти.
При этом ломается тело верхней челюсти с крыловидным отростком клиновидной кости соответствующей стороны или без него. В области передней и подвисочной стенок (бугра) верхней челюсти линия перелома проходит выше дна верхнечелюстной пазухи, а в области твердого неба — латеральнее срединного шва. По средней линии твердого неба линия перелома никогда не проходит, так как приложенная сила чаще всего направлена параллельно небному контрфорсу. На твердом небе линия перелома может иметь зигзагообразную или линейную форму. Таким образом, при этом типе перелома образуется два неодинаковых по размерам костных фрагмента, представленных сломанной челюстью с одной стороны и неповрежденной — с другой. Каждый из них включает верхнюю челюсть, небную кость, крыловидный отросток клиновидной кости. Перегородка носа соединена с неповрежденной верхней челюстью. Однако она может ломаться, если щель перелома пересекает среднюю линию. Отломленный фрагмент смещается вниз и кзади (действие приложенной силы и тяга медиальной крыловидной мышцы), а также кнаружи (действие волокон нижней головки латеральной крыловидной мышцы, прикрепляющихся к наружной поверхности крыловидного отростка клиновидной кости). Это обуславливает нарушение прикуса.
Вывих зуба — изменение пространственного соотношения зуба со своей альвеолой.
Неполный вывих зуба — изменение положения коронки зуба в зубном ряду и смещение корня зуба по отношению к стенкам альвеолы.
Вколоченный вывих зуба - внедрение корня зуба в толщу костной ткани альвеолярного отростка.
Полный вывих зуба — полное выпадение зуба из альвеолы.
Этиология: механическое воздействие (удар, падение и др.), при неаккуратном использовании элеваторов для удаления зубов, повышенная нагрузка на зуб во время откусывания или пережевывания пищи.
Патогистология
Неполный вывих зуба: часть волокон периодонта разрывается, сохранившиеся растянуты на большем или меньшем протяжении. Зуб смещается в различном направлении. Сосудисто- нервный пучок иногда не разрывается, особенно при повороте зуба вокруг оси. Возможен некроз пульпы вследствие тромбоза ее сосудов.
Вколоченный и полный вывих зуба: разрыв всех волокон периодонта, перелом внутренней компактной пластинки альвеолы, полный разрыв сосудисто-нервного пучка, гибель пульпы.
Клиническая картина
Неполный вывих зуба: боль в зубе, усиливающаяся при прикосновении к нему, невозможность откусывания и пережевывания пищи, неправильное положение зуба, подвижность. Определяются отек, ссадины, кровоизлияния, раны губ или щек. Рот иногда полуоткрыт. Рентгенографически: сужение или полное отсутствие периодонтальной щели на стороне наклона зуба, а на противоположной — ее расширение.
Полный вывих зуба: объективно наблюдается отсутствие зуба, лунка пустая, кровоточит либо заполнена кровяным сгустком. Рентгенографически: пустая альвеола зуба, внутренняя кортикальная пластинка не нарушена.
Лечение неполного вывиха направлено на сохранение зуба.
- Одномоментная репозиция зуба после обезболивания с последующей иммобилизацией с помощью шины. Проводится на фоне противовоспалительной, десенсибилизирующей и антибиотикотерапии.
- Длительная репозиция ортодонтическими аппаратами при обращении пациента, когда зуб уже укрепился в неправильном положении.
Вколоченный вывих зуба.
- Выжидательная тактика (зуб может выдвинуться в первоначальное положение).
- Одномоментная репозиция с иммобилизацией зуба.
- Длительная репозиция ортодонтическими аппаратами.
- Удаление зуба с последующей реплантацией — возвращением зуба в его лунку.
- Удаление зуба с последующим протезированием.
Переломы зубов — повреждения зуба с нарушением целости его коронки или корневой части. Травма зубов может сопровождаться разрушением лунки зуба, переломами альвеолярного отростка или челюстей.
Различают:
- переломы неполные (без вскрытия пульпы):
- трещины эмали и дентина;
- краевой перелом коронки в зоне эмали;
- краевой перелом коронки в зоне эмали и дентина;
- переломы полные (со вскрытием пульпы) — открытые и закрытые:
- шейки зуба;
- корня;
- верхушки корня.
Клиническая картина: боли в зубе во время травмы, усиливающиеся при нагрузке, розовая окраска коронки, подвижность зуба, дефекты коронки. Рентгенологически: наличие полосы просветления (линия перелома), иногда смещение отломков.
Лечение: объем помощи определяется уровнем и характером перелома.
A. При повреждении эмали и дентина без вскрытия пульпы зуба сошлифовывают острые края коронки.
Б. При переломе коронки со вскрытием пульпы проводят консервативное лечение (если больной обратился в срок, не превышающий 12 часов), либо удаляют коронковую часть пульпы и пломбируют канал корня зуба (при обращении в более поздние сроки) с последующим восстановлением анатомической формы зуба пломбировочным материалом, коронкой, штифтовым зубом.
B. При значительных разрушениях зубы удаляют.
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Цены на лечение
Общие сведения
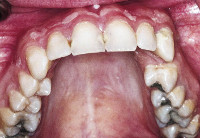
Перелом альвеолярного отростка – повреждение с полным или частичным нарушением целостности анатомической части кости верхней (нижней) челюсти, несущей на себе зубы. В стоматологии перелом альвеолярного отростка верхней челюсти встречается гораздо чаще, чем нижней. Это обусловлено не только особенностями строения костной ткани, но и соотношением челюстей между собой. Компактные пластинки верхней челюсти более тонкие. К тому же при ортогнатическом прикусе верхние резцы перекрывают нижние зубы, защищая их от травмирования.
Сами же передние зубы верхней челюсти открыты при ударе. Именно на них и приходится максимальная травмирующая сила. Переломы альвеолярного отростка, сочетанные с нарушением целостности апикальной трети корней, диагностируют редко. У детей наиболее часто выявляют переломы альвеолярного отростка в возрасте от 5 до 7 лет, что обусловлено наличием в кости фолликулов постоянных зубов. Дистальный прикус в сочетании с вестибулярным положением верхних резцов повышает риск травматизации альвеолярного отростка.

Причины
К основным причинам переломов альвеолярного отростка относят травмы, удары, падение с высоты. Остеомиелит, фиброзный остит, злокачественные новообразования, радикулярные кисты приводят к ослаблению структуры кости, вследствие чего перелом альвеолярного отростка может возникнуть даже при воздействии малых сил. На характер смещения поврежденных фрагментов влияют тяга мышц, площадь отломка, кинетическая энергия удара. Если линия приложения силы проходит в сагиттальной плоскости, передний отломок, образовавшийся в результате перелома альвеолярного отростка, смещается внутрь ротовой полости. В случае нарушения целостности бокового отдела челюсти подвижный фрагмент перемещается в направлении срединной линии и внутрь.
У пациентов с глубокой окклюзией и отсутствием боковых зубов повреждение, нанесенное снизу в область подбородка, приводит к смещению переднего участка верхней челюсти кпереди, кинетическая энергия удара передается на костную ткань через нижние резцы. Перелом альвеолярного отростка в участке моляров возникает вследствие травмирования узким предметом зоны, расположенной между нижней челюстью и скуловой дугой. К анатомическим структурам, защищающим от перелома альвеолярный отросток верхней челюсти, относят носовой хрящ, скуловую дугу и кость. Нижняя челюсть усилена подбородочным бугром и косыми линиями.
Классификация
Различают следующие виды переломов альвеолярного отростка:
- Частичный перелом. На рентгенограмме определяют нарушение целостности только внешней компактной пластинки.
- Неполный перелом. Диагностируют повреждение всех слоев костной ткани. Смещения фрагментов нет.
- Полный перелом. При расшифровке рентгенограммы выявляют аркообразное просветление костной ткани (две вертикальные линии соединены горизонтальной).
- Оскольчатый перелом. Состоит из нескольких отломков, пересекающихся в разных направлениях.
- Перелом с дефектом кости. Наблюдается полный отрыв поврежденного участка костной ткани.
Переломы альвеолярного отростка разделяют также на переломы без смещения и со смещением.
Симптомы
При переломе альвеолярного отростка пациенты жалуются на интенсивную самопроизвольную боль, которая усиливается при попытке сомкнуть зубы. Глотание слюны также сопровождается болезненностью. У пациентов с переломом альвеолярного отростка рот полуоткрыт. В тканях околоротовой области выявляют одиночные или множественные ссадины, раны. На фоне отечной слизистой полости рта диагностируют ушибленно-рваные повреждения. При переломе альвеолярного отростка со смещением под кровоточащей слизистой оболочкой находится край отломанного участка кости.
В результате кровоизлияния переходная складка сглажена. Прикус у пациентов нарушен по причине смещения отломанного фрагмента. При смыкании окклюзионный контакт определяется только на режущих краях и жевательных поверхностях зубов поврежденного участка. Зубы подвижны, вертикальная перкуссия положительная. При неполном переломе альвеолярного отростка причиной нарушения окклюзии являются полные или вколоченные вывихи зубов. При переломе альвеолярного отростка часто диагностируют кровотечение из рваной раны слизистой или зубодесневого соединения. В детском возрасте поврежденный сместившийся фрагмент альвеолярного отростка может содержать зачатки постоянных зубов, что в дальнейшем приводит к их гибели.
Диагностика
Диагностика перелома альвеолярного отростка включает сбор жалоб, физикальный осмотр, рентгенографическое исследование. В ходе клинического обследования врач-стоматолог выявляет припухлость мягких тканей, нарушение целостности кожных покровов приротовой зоны. Открывание рта затруднено. На красной кайме губ, а также на слизистой полости рта определяют ушибленно-рваные раны. Прикус нарушен. Могут наблюдаться полные и частичные вывихи зубов, сопровождающиеся кровотечением. Отмечается патологическая подвижность зубов поврежденного фрагмента кости. Вертикальная перкуссия зубов сместившегося участка, а также тех, которые граничат с линией перелома, положительная.
ЭОД используют для определения состояния пульпы зубов поврежденного фрагмента. Диагностику проводят дважды. При первом исследовании показатели чувствительности пульпы, как правило, снижены. Повторное обследование в динамике через 2 недели помогает определить дальнейшую тактику стоматолога, так как жизнеспособность пульпы может восстановиться. В норме ЭОД 6 мкА, значение в диапазоне 20-100 мкА говорит о пульпите, показатели ЭОД 100 мкА и выше сигнализируют о некрозе пульпы, развитии периодонтита.
Перелом альвеолярного отростка необходимо дифференцировать с травмами мягких тканей и с другими переломами костей челюстно-лицевой области. Клиническое обследование проводит челюстно-лицевой хирург.
Лечение
Лечение перелома альвеолярного отростка включает устранение болевого синдрома, антисептическую обработку поврежденных тканей, ручную репозицию отломков, иммобилизацию. С целью обезболивания выполняют проводниковую анестезию. При переломе альвеолярного отростка со смещением производят ревизию раны, сглаживают острые края кости и ушивают слизистую наглухо или закрывают костную рану йодоформной повязкой.
Сместившийся фрагмент устанавливают в правильном положении под контролем окклюзионных соотношений. Для иммобилизации чаще всего используют гладкую шину-скобу, изготовленную из алюминиевой проволоки. Ее изгибают со щечной поверхности зубов. При условии отсутствия деструктивных периапикальных изменений костной ткани и патологической подвижности зубов неповрежденного участка шину фиксируют к 3 зубам по обе стороны от линии перелома альвеолярного отростка. Одночелюстную скобу устанавливают за счет адгезивных систем и светоотверждаемого композиционного материала или с помощью металлических лигатур, которые необходимо менять каждую неделю.
Если при переломе альвеолярного отростка в участке моляров есть только одна опора для фиксации шины, количество устойчивых зубов увеличивают до 5. Для достижения более стойкой иммобилизации используют подбородочную пращу. В случае вколоченного вывиха переднего отдела верхней челюсти применяют одночелюстную стальную скобу, которую привязывают лигатурами к здоровым зубам. Сместившийся фрагмент соединяют с шиной эластичными резинками. Если при переломе альвеолярного отростка в опорных участках зубы отсутствуют, изготавливают шину из быстротвердеющей пластмассы. В первые дни назначают антибиотикотерапию, гипотермию. В качестве препаратов для проведения антисептической обработки используют отвары трав, препараты на основе хлоргексидина биглюконата.
Если корни зубов не находятся в линии перелома альвеолярного отростка, прогноз благоприятный. Одномоментная репозиция и иммобилизация позволяют достичь образования костной мозоли в течение 8 недель. При позднем обращении пациентов сроки лечения удлиняются, расширяется список препаратов для проведения противовоспалительной и антибактериальной терапии, сужаются варианты остеосинтеза, возрастают риски развития посттравматического остеомиелита, ложного сустава. Для вправления тугоподвижных фрагментов применяют дополнительные аппараты для внеротового и внутриротового вытяжения.
Если наряду с переломом альвеолярной части диагностируют нарушение целостности корней зубов, прогноз неблагоприятный. Достичь консолидации в большинстве случаев не удается. В результате нарушений иннервации и трофики наблюдается секвестрация и отторжение отломанного фрагмента.
Экстирпация зубов считается довольно сложным оперативным вмешательством. Данную процедуру должен осуществлять только высококвалифицированный хирург-стоматолог в условиях полной стерильности. Осложнения после удаления зубов бывают общими и местными. Они, как правило, наблюдаются при нарушении условий и методики проведения экстирпации.
Осложнения, возникающие после удаления зуба, специалисты разделяют на следующие основные категории:
Местные негативные последствия во время экстирпации зубов
На локальном уровне данная процедура может сопровождаться следующими повреждениями:
Это наиболее частые осложнения при удалении зубов.
Причина такого перелома заключается в следующих факторах:
- значительное кариозное разрушение коронковой части;
- атипичное строение и форма корня;
- чрезмерное уплотнение костной ткани;
- ошибка хирурга-стоматолога.
Часто предшествующие воспалительные процессы в периодонте вызывают гиперцементоз, когда зубной корень невероятно прочно срастается с близлежащей костной тканью. В некоторых случаях ошибки врача также приводят к травматическому перелому.
Во время процедуры стоматолог способен допустить следующие технические оплошности:
- недостаточное продвижение рабочей части щипцов под десну;
- выбор несоответствующих удаляемому зубу инструментов;
- нарушение очередности приемом экстирпации;
- осуществлять резкие движения при вывихивании корня.
Итак, если удаление коренного зуба, привело к его перелому, то врач обязан завершить процедуры в соответствии с правилами атипичного удаления зубов. Экстирпацию следует прекратить только при развитии у пациента симптомов гипертонического кризиса, анафилактического шока, инфаркта миокарда, инсульта или профузного кровотечения.
Такие осложнения при удалении зубов образовываются при неадекватном подборе щипцов. В результате хирургический инструментарий может соскользнуть из коронки и повреждает соседний зуб.
Данное осложнение, по сути, является врачебной ошибкой. Часто травматический перелом близлежащих зубов происходит во время удаления 6 зуба сверху и 6 зуба снизу.
В зависимости от тяжести травмы лечение осуществляется посредством консервативной реставрации, искусственной коронки, штифта или шины.
Отлом части челюсти происходит в двух случаях:
- ошибка стоматолога, когда он слишком глубоко продвигает рабочую часть щипцов или слишком грубо использует хирургический элеватор;
- гиперцементоз причинного зуба, который проявляется чрезмерно плотным сращиванием корня и близлежащей костной ткани.
В таких случаях если костный фрагмент сохраняет связь с мягкими тканями ротовой полости, то хирург проводит репозицию отломка и шинирует челюсть. Когда поврежденная часть альвеолярного отростка не представляет функциональной и косметической ценности специалист удаляет его и сглаживает костные стенки раны.
Удаление 8 зуба сверху, последствия которого наблюдаются непосредственно во время процедуры, иногда сопровождается травматическим повреждением бугра верхней челюсти. В результате вскрывается дно гайморовой пазухи и наблюдается обильное кровотечение из мягких тканей ротовой полости.
При возникновении данного осложнения не стоит рассчитывать на приживление бугра к костной ткани. В таких случаях специалисты рекомендуют его полностью удалить и полностью зашить постоперационную рану.
Удаление 8 зуба снизу, последствия при котором происходят в ближайшее время, часто вызывает вывих челюсти.
При этом причинами данного осложнения считаются следующие факторы:
- слишком широкое открывание рта;
- чрезмерное надавливание хирургическим инструментом на нижнюю челюсть;
Вывих нижней челюсти, преимущественно, диагностируется у пациентов пожилого возраста и носит односторонний характер. Устранение данной проблемы проводится методом внутриротового или внеротового метода вправления. Затем нижнюю челюсть необходимо обездвижить пращевидной повязкой на срок не мене 2 недель.
Удаление зуба, осложнение которого наблюдается в виде перелома нижней челюсти, считается достаточно редкостным последствием. Это происходит при довольно грубой экстирпации второго моляра или непрорезанного зуба мудрости. По статистике травмы челюсти встречается в 0,25% всех случаев переломов нижнечелюстной кости.
Развитию данному осложнению способствуют следующие патологические процессы:
- злокачественные новообразования;
- одонтогенные воспалительно-гнойные поражения костной ткани в виде остеомиелита и периостита;
- кисты радикулярные и фолликулярные;
- возрастная атрофия нижней челюсти, что существенно снижает ее прочность.
Лечение перелом заключается в срочном сопоставлении и фиксации костных фрагментов.
Травма десны и слизистой оболочки ротовой полости происходит в результате неосторожной работы хирурга-стоматолога или врачебной ошибки. При этом мягкие ткани повреждаются рабочей частью щипцов, элеватора или долота.
Ранение слизистой оболочки, как правило, провоцирует кровотечение, которое ликвидируется посредством зашивания раны. При этом размозженные фрагменты десны подлежат отсечению.
В некоторых случаях атипично расположенный зуб или неосторожные движения стоматолога приводят к его проталкиванию под слизистую оболочку ротовой полости. После возникновения такого осложнения специалист прощупывает и фиксирует зуб пальцами. После этого врач рассекает слизистую оболочку и осторожно извлекает корень или коронку.
Сложное удаление зуба, последствия которого представлены протолкнутыми зубами в области дна ротовой полости или крыло-небного пространства, стоматологи заканчивают в условиях стационара.
Образование патологического отверстия в дне верхнечелюстной пазухи наблюдается как итог врачебной ошибки, так и результат индивидуального строения челюсти. Выбор метода лечения перфорации зависит от размера костного дефекта и наличия в данной области гнойно-воспалительного процесса.
В таких случаях врач может тампонировать кость, зашивать повреждение или продолжить лечение в условиях хирургического стационара.
Перфорация дна гайморовой пазухи
Чаще всего перфорация гайморовой пазухи случается в месте ее дна, этому способствует ряд факторов:
- корни зубов расположены очень близко к дну пазухи: у некоторых людей толщина костного слоя между корнями и дном пазухи составляет менее 1 см, а иногда лишь 1 мм,
- бывает так, что корень расположен в самой гайморовой пазухе, их разделяет только тонкая слизистая оболочка,
- слой кости быстро истончается при различных стоматологических заболеваниях (киста, периодонтит).
Местные осложнения, возникшие после удаления зубов
Локальные негативные последствия экстирпации зубов происходят в следующих формах:
Выделение из лунки незначительного количества крови после процедуры удаления зуба считается нормальной физиологической реакцией организма. В результате образованный кровяной сгусток способствует заживлению раны и служит основой для формирования десны. Развитие луночкового кровотечения проявляется выделением крови в течении 20мин-6 часов.
Причинами такого явления служат:
- травмы слизистой оболочки;
- отлом части костной ткани;
- острый воспалительный процесс;
- наличие внутрикостного новообразования4
- общие заболевания, которые снижают скорость свертывания крови.
На локальном уровне остановка кровотечения осуществляется путем тампонады постоперационной раны различными гомеостатическими средствами. Наиболее распространенным способом гемостаза считается установление в лунку йодоформной турунды.
В тяжелых случаях специалисты прибегают к методам общего гемостаза, который заключается в приеме фармацевтических средств для ускорения процессов свертывания крови. Эти препараты, преимущественно, применяются после анализа данных анализа крови.
Воспалительное поражение постоперационной лунки развивается по следующим причинам:
- травматическое и сложное удаление зуба;
- негативное состояние гигиены ротовой полости;
- несоблюдение правил асептики и антисептики.
Так же если остался осколок после удаления зуба, то происходит остаточная воспалительная реакция. Это провоцирует нагноение стенки костной раны.
Клиническая картина заболевания представлена следующими симптомами:
- Отсутствие кровяного сгустка.
- Покраснение десны.
- Отек и асимметрия челюстно-лицевой области.
- Интенсивность боли нарастает в ночное время и при открывании рта.
- Воспалительное поражение поднижнечелюстных лимфатических узлов.
- Увеличение показателей температуры тела до 38-39ᵒС.
- Неприятный запах из ротовой полости.
Для лечения альвеолита врач на местном уровне промывает лунку раствором антисептика (фурацилин, перманганат калия) и наносит антибактериальные средства. Одновременно с местной терапией специалист назначает пациенту пройти 7-дневный курс антибиотиков.
Если при удалении зуба остался корень, последствия также могут быть в виде гнойного альвеолита. В таких случаях хирург-стоматолог хирургическим способом извлекает из кости фрагменты зуба и осуществляет вышеописанную схему антибиотикотерапии.
Болевые ощущения после процедуры экстирпации зуба могут быть связаны с острыми костными краями, которые постоянно травмируют слизистую оболочку. Данное осложнение, в основном, формируется после односеансного удаления нескольких зубов.
Для лечения данного последствия врач под местной анестезией должен удалить травмирующую часть костной ткани.
Лечение остеомиелита лунки
При остеомиелите лунки лишь одного моляра нижней челюсти воспалительный процесс может распространиться на область жевательной или медиальной крыловидной мышцы, что, в свою очередь, может вызвать затруднение при открывании рта. Осматривая полость рта врач может обнаружить грязно-серый налет на дне и стенках лунки. Еще и почувствовать специфический запах. Перкуссия рядом стоящих зубов болезненна.
Слизистая в области переходной складки гиперемирована, отечна. Пальпация альвеолярного отростка со щечной и оральной сторон резко болезненна как в области лунки, так и соседних зубов.
Острая фаза воспаления длится около 6–8 дней, иногда 10 дней. Потом воспалительные явления уменьшаются, процесс становится хроническим. Общее состояние улучшается, снижается температура тела. Также уменьшаются отек и гиперемия слизистых, а затем исчезают болезненность при пальпации альвеолярного отростка, отек тканей лица и поднижнечелюстной лимфаденит.
На рентгенограмме видим нечеткие размытые контуры компактной пластинки альвеолы; выражены остеопороз и деструкция кости в области альвеолярного края. В редких случаях спустя 20–25 дней от начала острого периода удается выявить мелкие секвестры.
Причины ограниченного остеомиелита лунки
1. как осложнение альвеолита.2. в результате снижения иммунитета
Для уменьшения воспалительния и боли проводят рассечение инфильтрированного участка слизистой оболочки и надкостницы. Делают разрез по переходной складке длиной 1,5–2 см, а также разрез с внутренней стороны альвеолярного отростка. Назначают медикаментозную терапию: антибиотики, сульфаниламидные и антигистаминные препараты, анальгетики, физиотерапию (УВЧ, ультразвук, гелий-неоновый лазер). Для повышения специфической иммунологической реактивности назначают стимуляторы фагоцитоза: пентоксил, метилурацил, милайф, лимонник.
После купирования острого воспаления продолжают лечение поливитаминами и стимуляторами неспецифической резистентности организма (метилурацил по 0,5 г или пентоксил по 0,2 г 3–4 раза в день, нуклеинат натрия по 0,2 г 3 раза в день, милайф по 0,2 г). Необходима сопутствующая ультразвуковая или лазерная терапия очага воспаления.
Примерно через 20 дней от начала острого воспалительного процесса, в случае, если рана не зажила, и на рентгенограмме обнаружили секвестры, хирургической ложечкой удаляют патологические грануляции и мелкие секвестры, выскабливают стенки и дно лунки. Рану промывают антисептическим раствором, высушивают и рыхло тампонируют марлей, пропитанной йодоформной жидкостью.
Перевязки (обработка лунки антисептическим раствором и смена в ней йодоформной марли) делают каждые 2–3 дня до образования на стенках и дне лунки молодой грануляционной ткани.
Профилактика остеомиелита лунки такая же, как и при альвеолите.
- перед вмешательством необходима профессиональная гигиена полости рта
- врач должен произвести ревизию лунки, провести гемостаз компрессией
- при удалении более двух зубов — наложить швы
- после удаления зуба нужно дать четкие рекомендации пациенту
Если все-таки появления альвеолита не удалось избежать, и пациент обратился с жалобами на боли, необходимо купировать процесс как можно быстрее. Поэтому пациенту необходимо сообщить о возможных осложнениях и мотивировать его при болезненных ощущениях не затягивать с посещением стоматолога.
Диагностика осложнений при удалении зубов
Своевременно обнаружить нежелательные последствия экстирпации зуба можно посредством следующих техник:
Осмотр, пальпация ротовой полости позволяют своевременно обнаружить осложнения, возникшие во время процедуры. В таких случаях специалист после диагностики переходит к ликвидации негативных последствий удаления.
Отдаленные осложнения в виде переломов, вывихов и перфораций требуют более тщательной диагностики. В результате врач получает подробную информацию о наличии в костной ткани инородного тела и размере патологического очага. В этом плане наиболее точным методом исследования является рентгенография.
Парестезия
Парестезия (невропатия нижнего луночного нерва) – осложнение после удаления зуба, если в процессе операции повреждается нерв нижнечелюстного канала. Пациент может заметить симптомы парестезии лишь через несколько часов после экстракции, так как только через этот период времени перестает действовать анестезия.
Человек чувствует, что у него онемел язык, губа, иногда щека или даже половина лица. Бывают случаи, что в результате повреждения нерва становится трудно открывать рот (это состояние называется тризм).
Обычно онемение проходит само по себе и лечения не требует. Но если часть лица остается онемевшей, проводится специальная терапия. Парестезия лечится исключительно в стоматологической клинике или условиях стационара, используются следующие методы:
- физиотерапевтические процедуры,
- инъекции витамина В, В2, С, экстракта алоэ, галантамина, или дибазола.
Профилактика ранних и поздних осложнений операции удаления зуба
Предупредить развитие негативных последствий экстирпации, в первую очередь, помогает тщательная передоперационная диагностика и медикаментозная подготовка пациента к стоматологической манипуляции.
Знание особенностей строения альвеолярного отростка, конфигурации корней, характера течения первичного воспалительного процесса и общего состояния больного позволяет избежать большинства нежелательных травм ротовой полости.
Кроме этого, хирург-стоматолог во время удаления зубов должен полностью соблюдать медицинские правила и инструкции по хирургической экстракции зуба.
Читайте также:


