Заболевание периферических артерий нижних конечностей лечение
Заболевание периферических артерий развивается из-за нарушения кровообращения по артериям нижних конечностей, как правило, это случается из-за атеросклероза. Объясняется это тем, что в ткани проникает недостаточное количество кислорода.
Вероятность возникновения заболевания сосудов возрастает с возрастом. Около 30 % пожилых людей, возраст которых - старше 70 лет, страдают от него. Риск патологии увеличивается у людей с сахарным диабетом и курильщиков.
Итак, что это за заболевание, каковы причины его развития, какие симптомы наблюдаются при этом? Как врачи диагностируют заболевание периферических артерий и поддается ли оно лечению? Какие меры профилактики существуют на сегодняшний день?
Особенности заболевания артерий ног
Кровь, насыщенная кислородом и питательными веществами, движется по артериям от сердца к органам и тканям организма. Если кровоток в артериях ног нарушается, то их ткани получают недостаточное количество питательных веществ и кислорода, вследствие чего развивается заболевание периферических артерий.
Кровоток в аортах нарушается в результате развития атеросклероза. Сама аорта – это крупный сосуд, от которого отходят ветви, снабжающие кровью голову, верхние конечности, шею, органы брюшной полости, органы грудной клетки, полости таза, после чего артерия делится на две ветви, по которым кровь поступает к ногам.
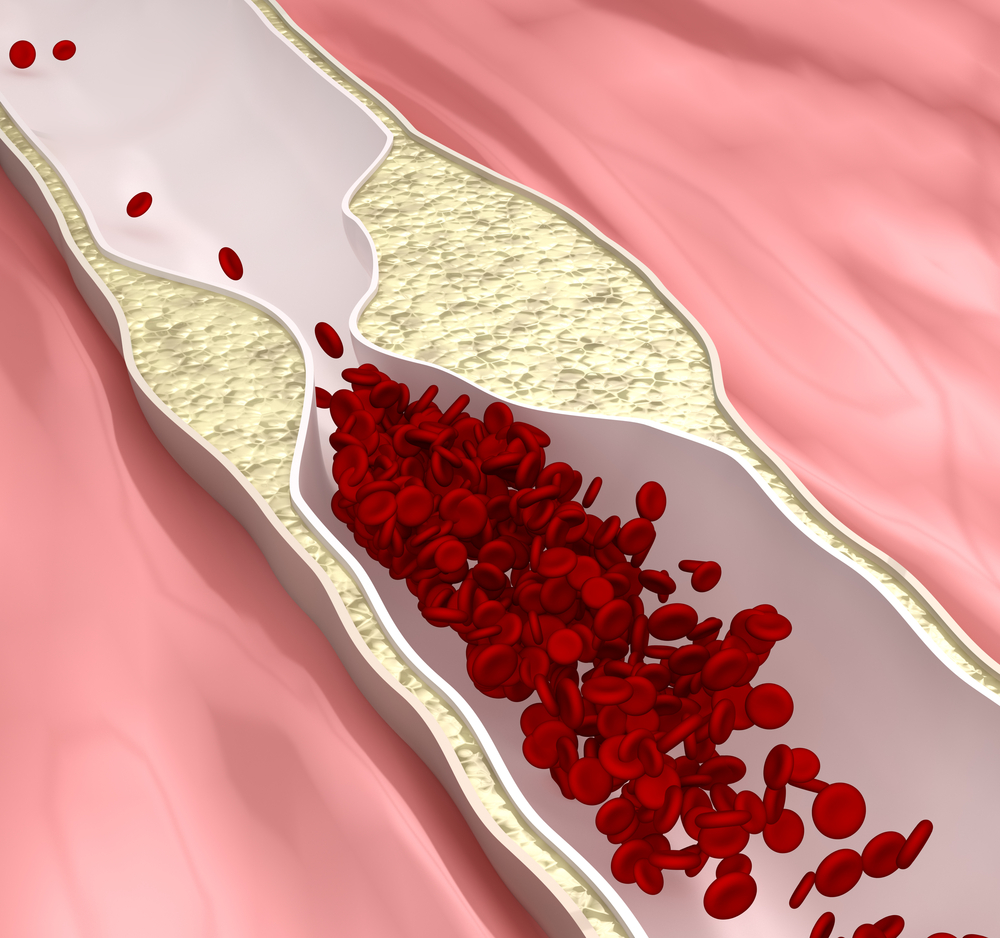
В нормальном состоянии поверхность внутренней стороны сосуда гладкая, но в пожилом возрасте развивается атеросклероз периферических артерий, при котором в стенке сосуда происходит отложение липидных бляшек. Это приводит к нарушению строения стенок артерий, сужению, их уплотнению и, как следствие, нарушению кровотока в ней. Липидные бляшки состоят из кальция и холестерола. По мере прогрессирования атеросклероза просвет в аорте становится все уже и ведет к появлению первых признаков заболевания артерий. Это заболевание продолжительное время может вообще никак не проявляться, в то время как атеросклероз периферических артерий будет продолжать прогрессировать и при отсутствии своевременной диагностики и должного лечения может привести к ампутации конечности. Кроме того, возрастает риск развития нарушений кровоснабжения в других органах, что может спровоцировать инфаркт миокарда или инсульт.
Основным проявлением заболевания периферических артерий является чувство сильного дискомфорта или боли в ногах при ходьбе. Локализация боли разная, место ее возникновения зависит от того, какие именно участки артерий были повреждены. Боль может возникнуть в стопе, коленях, пояснице, бедре, голенях.
Причины возникновения болезни артерий нижних конечностей
Итак, основной причиной развития патологии периферических артерий является атеросклероз. Причем мужчины более подвержены болезни, чем женщины. Есть множество факторов, которые увеличивают риск развития данного заболевания, основные из них:
- Сахарный диабет.
- Многолетнее курение.
- Постоянно повышенное артериальное давление.
- Повышенное количество холестерина в крови.
- Ожирение.
Высокий риск проявления данного заболевания возникает у людей, которые раньше сталкивались с проблемами сердечно-сосудистой системы.
Симптомы и лечение
Атеросклероз сосудов нижних конечностей - это основная причина развития заболевания артерий ног, самым распространенным симптомом которого являются боли во время ходьбы. Болезненные ощущения могут возникнуть на любом участке ног, локализация боли зависит от того, где расположены пораженные сосуды.
Болевые ощущения возникают из-за недостаточного кровоснабжения тканей, то есть из-за такого недуга, как атеросклероз сосудов нижних конечностей, симптомы и лечение которого взаимосвязаны. Терапию необходимо начинать как можно раньше, иначе его прогрессирование может привести к полной закупорке артерии и, как следствие, ампутации конечности.
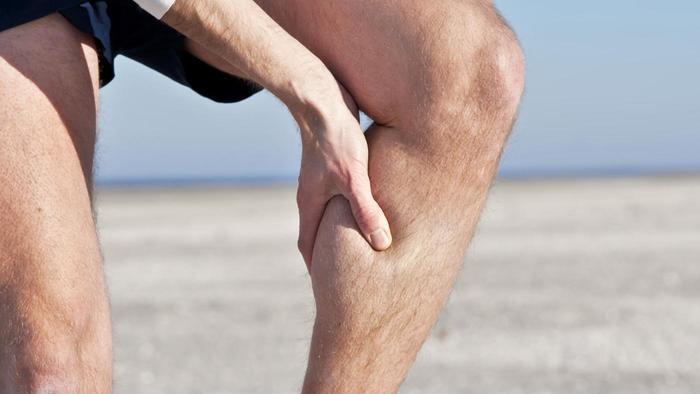
Но не всегда симптомы заболевания проявляются ярко, нередко врач даже не предполагает о том, что развивается патология у больного. Часто лечение начинается только после того, как симптоматика становится ярко выраженной. Если вовремя не лечить болезнь, то она может стать причиной инфаркта или инсульта.
Еще один яркий симптом заболевания сосудов ног – хромота. В состоянии покоя болевые ощущения отсутствуют и возникают только во время ходьбы. Следует иметь в виду, что хромота и боль не являются обязательными симптомами, они могут возникать в редких и исключительных случаях, например при длительных прогулках или во время подъема в гору. Но со временем клинические проявления болезни не исчезают, а наоборот, усиливаются, возникают судороги, чувство тяжести, которое не проходит и после отдыха, чувство сдавливания. При возникновении всех этих симптомов нужно обратиться за медицинской помощью.
Существует еще ряд косвенных признаков, которые указывают на развитие заболевания периферических артерий:
- Выпадение волосяного покрова.
- Бледность и сухость кожи ног.
- Уменьшение чувствительности в нижних конечностях.
Степень развития заболевания определяется по интенсивности проявления симптомов, чем сильнее боль и дискомфорт во время ходьбы, тем серьезнее заболевание. Если болезнь запущена, боли беспокоят человека даже в состоянии покоя.
Сильное сужение артерий нижних конечностей
Когда артерии сильно сужаются из-за липидных бляшек или вообще заблокированы (тромбоз периферических артерий), боли в ногах появляются даже в период покоя. Ноги могут выглядеть абсолютно нормальными, но пальцы имеют бледный цвет, иногда с голубоватым оттенком. Они, как правило, холодные на ощупь, импульсы в них слабые или отсутствуют.
В наиболее тяжелых случаях кислородной недостаточности начинается некроз тканей (отмирание). Нижняя часть ноги (лодыжка) покрывается трофическими язвами, в самых запущенных случаях развивается гангрена, но такое осложнение является редкостью.
Окклюзионная болезнь артерий нижних конечностей
Окклюзионное заболевание периферических артерий – распространенное проявление атеросклероза. Это заболевание приводит к ограничению способности передвигаться, нередко - к смерти.
С возрастом риск развития заболевания возрастает.

К группе риска относятся люди:
- до 50 лет, у которых повышенный риск развития атеросклероза;
- от 50 до 70 лет – курящие или страдающие сахарным диабетом;
- старше 70 лет;
- с характерными атеросклерозными симптомами в нижних конечностях.
Нарушение кровообращения в сосудах может возникнуть из-за повреждения их или тромбоза.
Первая помощь при развитии закупорки сосуда заключается в следующем: необходимо дать человеку обезболивающие и сердечно-сосудистые медикаменты, обложить льдом конечности, осуществить перевязку, если есть необходимость, и отправить человека в больницу.
Лечение тромбоза, как правило, консервативное. Но такие меры используют, если прошло с момента приступа не более 6 часов.
Хирургическое лечение - пластика артерий, шунтирование или протезирование сосудов.
Облитерирующая болезнь артерий
Облитерирующее заболевание периферических артерий – это опасная и тяжелая хроническая патология, отличается прогрессирующим течением. Проявляется в виде хронической ишемии внутренних органов и конечностей. При этом заболевании происходит нарушение притока артериальной крови к нижним конечностям, это происходит из-за нарушения эластичности сосудов. Циркуляция крови не осуществляется в нужном объеме, происходит сужение артерий, а иногда и полное их закрытие.
К факторам риска развития этой болезни относят: высокое артериальное давление, сахарный диабет, курение, высокое содержание жиров в крови, малоактивный образ жизни.

Первым признаком развития патологии является боль в голени, икроножной мышце, в ягодице. Постепенно боль начинает усиливаться, человеку становится трудно передвигаться на большие расстояния, и в конце концов он вообще перестает ходить.
Лечение патологии направлено на восстановление естественного кровообращения в пораженной области. Как правило, назначают противовоспалительные препараты, на поздних стадиях назначается операция, цель которой - восстановить нарушенный кровоток.
Если развилась гангрена, потребуется ампутация конечности.
Диагностика заболевания
Врач опрашивает пациента, измеряет артериальное давление, расспрашивает о вредных привычках, образе жизни. После чего он прощупывает пульс на артерии, в поврежденном участке.
Для точного диагноза врач назначает проведение специальных тестов, с помощью которых определят, поражены ли артерии конечностей или нет. Один из способов исследования периферических артерий – замер артериального давления на ноге и руке и сравнение результатов. Это позволит сделать предположение о развитии или отсутствии патологии сосудов. В некоторых случаях врач назначает для исследования периферических артерий УЗИ нижних конечностей, это позволит получить полную информацию о кровообращении в пораженной области.
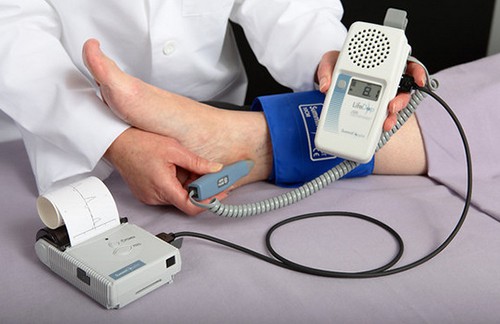
Если у врача остаются сомнения после проведенных процедур, он назначает ангиографию (рентгеновское исследование сосудов) и томографию (исследование состояния и структуры). Если есть подозрения, что у пациента поздняя стадия развития болезни, ему назначается рентгенография.
Методы лечения периферических артерий
Методика лечения зависит от степени развития болезни, а также от участка поражения. Главной задачей лечения является остановить прогрессирование болезни, минимизировать риск развития осложнений.
Больному назначается курс лечения, кроме того, ему советуют правильно питаться, изменить образ жизни, отказаться от алкоголя и курения. Все вредные привычки негативно сказываются на сосудах человека.
Если раньше приступить к лечению поражений периферических артерий, то курсом лечения будет соблюдение профилактических мер.
Из лекарственных средств назначают те, которые направлены на регуляцию уровня холестерина. Иногда в курс лечения включают препараты, которые снижают действие тромбоцитов. Эти лекарственные препараты направлены на разжижение крови, что является хорошей профилактикой образования тромбов.
Консервативное лечение применяется, если заболевание проходит в легкой форме. В случае тяжелого поражения периферических артерий необходимо оперативное лечение.
Если повреждены крупные артерии, применяется методика оперативного вмешательства – ангиопластика. В артериальный просвет вводится через бедренную вену гибкий катетер, затем - проводник, который доставляет специальный баллон к месту, где сосуд сужен. Путем раздувания этого баллона восстанавливается механическим путем нормальный просвет сосуда.
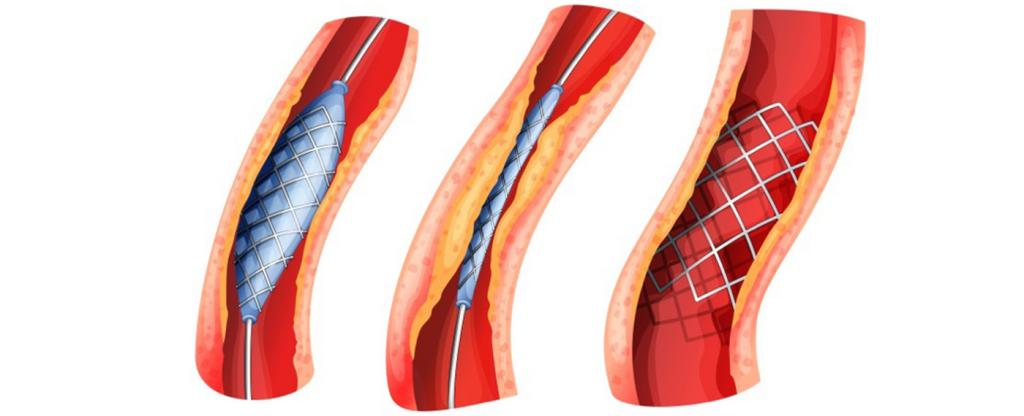
В более запущенных случаях проводят шунтирование артерий. Создается дополнительный сосуд, по которому пускают кровоток, обходя пораженный участок. Для этого применяют как искусственные протезы-сосуды, так и вены самого пациента.
Иногда применяется хирургическое удаление атеросклеротической бляшки. Для этого вскрывают артерию, но эта процедура может нарушить кровоток по сосуду.
Самым радикальным хирургическим методом лечения является ампутация конечности, применяется этот метод только в случае развития гангрены.
Профилактика заболевания

Существует ряд профилактических мер, которые уменьшат риск прогрессирования заболевания артерий:
- Самой лучшей профилактикой развития патологии артерий является активный образ жизни.
- Правильное и сбалансированное питание обеспечит организм человека минералами и микроэлементами, недостаток которых может спровоцировать развитие заболевания сосудов.
- Постоянный контроль показателя холестерина в крови.
- Прием лекарственных препаратов при повышенном артериальном давлении.
- Исключение из меню острой и жирной пищи.
- Животный жир полностью следует заменить растительным.
- Следить за показанием сахара в крови.
- Отказ от курения, алкоголя.
- Следить за своим весом.
- Прием аспирина для профилактики образования тромбов.
- Пешие прогулки в удобной обуви.
Образ жизни
Чтобы обеспечить профилактику заболевания и не допустить рецидивов, важно ответственно отнестись к вопросу изменения образа жизни. Обязательно уделить внимание наличию факторов риска проявления данного заболевания. Для того чтобы предупредить их появление, нужно регулярно контролировать уровень глюкозы в крови.
Важно постоянно проверять уровень холестерина и артериального давления. При повышенном показателе следует как применять медикаменты, так и изменить рацион питания. Диета должна полностью исключить продукты питания с высоким уровнем холестерина, а также копченые, острые, соленые блюда, жирные и высококалорийные продукты. Постепенно все животные жиры следует заменить растительными.
Важно полностью отказаться от курения и алкоголя.
Людям, которые склонны к избыточной массе тела, важно не допускать развитие ожирения.
Важно не только сбалансировать свое питание, но и регулярно заниматься физкультурой, это поможет поддерживать физическую форму в нормальном состоянии и не допустить прогрессирование заболевания сосудов.
Необходимо заботиться о своем здоровье и соблюдать все рекомендации врача, ведь болезнь уходит тогда, когда у нее нет ни единого шанса.
Данное заболевание возникает тогда, когда в артериях, несущих кровь к органам тела человека, образовывается бляшка. Это своеобразный налет внутри артерий может состоять из частиц жира, холестерина, кальция, волокнистой ткани и других веществ присутствующих в крови.
Состояние, при котором образуются бляшки в кровеносной системе, называют атеросклероз. Со временем, такой налет может твердеть и сужать артерии. Это сильно ограничивает поток крови богатой кислородом к мозгу человека и к остальным органам и частям тела.
ЗПА чаше всего влияет на артерии расположенные в ногах, но также может проявляться и в артериях переносящих кровь от сердца к голове, рукам, почкам, желудку.
Данная статья описывает, по большей части, ЗПА, которое влияет на приток крови к ногам.
Заблокированный кровоток в ваших ногах может вызывать чувства боли и онемения. Также может повысится риск заражения пораженных конечностей. При данном заболевании, вашему организму, может быть трудно бороться с инфекциями.
Если кровоток заблокирован серьезно, это может спровоцировать развитие гангрены (смерть ткани), при дальнейшем развитии, может потребоваться ампутация конечности.
Если вы замечаете что у вас болят ноги при ходьбе или подъему по лестницам, не оставляйте это без внимания. Лучше вовремя обследоваться, чем потом бороться с серьезными последствиями.
Многие пожилые люди считают боли в ногах всего лишь признаком старения, тем не менее, эти боли могут быть признаком развития ЗПА.
Заболевания периферических артерий увеличивают риски развития ишемической болезни сердца, инфаркта, инсульта и транзиторной ишемической атаки (мини- инсульт). Не смотря на то, что данное состояние считается достаточно серьезным заболеванием, оно все же поддается лечению.
Если у вас обнаружено это заболевание, старайтесь регулярно посещать врача и лечить, основную причину, атеросклероз. Если вы начнете лечить ЗПА во время, и будите делать это правильно, вы существенно снизите риски дальнейшего развития болезни и возникновения серьезных осложнений.
Наиболее распространенной причиной является атеросклероз.
Атеросклероз- это заболевание, при котором в артериях образуется налет. Точная причина возникновения данного состояния до конца не изучена.
Данное состояние может возникать, когда некоторые факторы влияют на артерии и повреждают их, например:
- Курение,
- Большое количество определенных жиров и холестерина в крови,
- Высокое кровяное давление,
- Большое количество сахара в крови из-за инсулинорезистентности или диабета.
При малейших повреждениях в структуре артерий, тело человека старается их залечить самостоятельно. Такой процесс заживления и может привести к образованию налета в местах повреждений. В конечном итоге, излишки налета могут затвердевать, тем самым провоцируя разрыв, что приводит к образованию сгустка крови в этом месте. Накопление налета или сгустков крови может сильно сузить артерии или полностью их заблокировать.
От данного заболевания страдают миллионы людей по всему миру.
Курение является основным фактором риска развития ЗПА. Риски возрастают со стажем курения. Также есть риски, если вы курили раньше. Однако отказ от этой пагубной привычки замедляет развитие ЗПА. Курильщики и люди с сахарным диабетом подвержены большему риску развития такого осложнения ЗПА как гангрена.
Пожилой возраст также является фактором риска накопления налета в артериях. В сочетании с другими факторами риска, риски и темпы развития ЗПА могут ускорится.
Многие заболевания и состояния способны повысить риск развития ЗПА, в том числе:
Принятие мер для контроля над вашими факторами риска может существенно помочь предотвратить или отсрочить заболевания периферических артерий и осложнений от них. Постарайтесь узнать, было ли у кого-то из ваших родственников данное заболевание, и обязательно сообщите об этом вашему лечащему врачу.
- Поддержание физической активности
- Постоянный контроль состояния здоровья.
- Питание полезное для сердца и сосудов.
- Бросить курить
Если у вас избыточный вес или ожирение, постарайтесь проработать совместно со специалистами программу для постепенного снижения веса, не опасную для здоровья.
Эти меры помогут существенно понизить риски не только ЗПА, но и других серьезных состояний, таких как: сахарный диабет, ишемическая болезнь сердца, высокое кровяное давление, повышенный холестерин в крови и инсульт.
Многие люди, с данным заболеванием, могут не иметь ни каких явных признаков или симптомов.
Даже если у вас не наблюдается ни каких симптомов, уточните у врача, не следует ли вам пройти диагностику на выявление признаков ЗПА, если вы:
- В возрасте от 70 лет и старше
- В возрасте 50 лет и старше, при этом, курили в прошлом или курите, болеете диабетом
- Моложе 50 лет, но больны диабетом или присутствует один или несколько факторов риска развития атеросклероза.
У людей с ЗПА часто встречаются симптомы, которые проявляются при ходьбе или подъеме по лестницам. Это могут быть боли, онемения, ощущение тяжести в ногах. Симптомы могут включать судороги в пораженной ноге и в ягодицах, бедрах, икрах и ступнях. Симптомы могут исчезать после небольшого отдыха. Такие симптомы и называются промежуточной хромотой.
Во время физических нагрузок, мышцы человека нуждаются в увеличении притока к ним крови. Если ваши кровеносные сосуды сужены или заблокированы, мышцы не получают достаточное количество крови, это и приводит к проявлению симптомов промежуточной хромоты. И, соответственно, в состоянии покоя, мышцам не требуется большее количество крови, поэтому и симптомы пропадают.
- Слабые или отсутствующие импульсы в ногах или ступнях
- Раны и повреждения на ногах заживают медленно, или вовсе не заживают
- Бледный или голубоватый цвет кожи.
- Более низкая температура тела в одной ноге, по сравнению с другой
- Слишком медленный рост ногтей и волос на ногах
- Эректильная дисфункция, особенно у мужчин, страдающих диабетом.
Диагноз заболевания периферических артерий устанавливается на основании вашей личной и семейной истории заболеваний, физического обследования и результатов анализов.
Врачи первичной медико-санитарной помощи, такие как терапевты, могут лечить людей с ЗПА. Для более серьезных случаев могут привлекаться специалисты в области лечения кровеносных сосудов.
Кардиолог также может быть вовлечен в процесс лечения больных с ЗПА. Очень часто проблемы с сердцем, которыми занимаются кардиологи, могут пересекаться с причинами развития ЗПА.
Во время визуального и физического осмотра врач должен искать признаки ЗПА. Он может проверить кровоток в ногах и ступнях на предмет слабых или отсутствующих импульсов.
Также врач может сравнить артериальное давление в обеих ногах и сравнить показатели на наличие расхождений.
Доктор должен осмотреть тело на наличие имеющихся ран, их состояние, а также, обратить внимание на рост волос и ногтей.
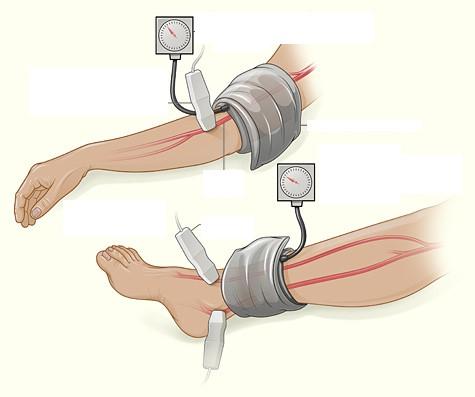
Простой тест (ABI), часто используемый для диагностики ЗПА. ABI сравнивает кровяное давление в лодыжке с кровяным давлением в вашей руке.
Этот тест показывает, насколько хорошо кровь течет по вашим конечностям.
ABI может указать на наличие у вас ЗПА, но не сможет указать на место, где артерия сужена или заблокирована.
Нормальный результат ABI составляет 1,0 или выше (в диапазоне от 0,90 до 1,30). Тест занимает 10-15 минут. Тест желательно проводить ежегодно и сравнивать показатели для выявления ухудшении в показателях.
Ультразвуковая допплерография исследует кровоток в основных артериях организма и венах конечностей.
Во время этого теста при помощи портативного устройства, которое перемешают вперед-назад по поврежденной области и преобразования звуковых волн в картинку на компьютере, можно посмотреть на состояние кровотока внутри артерии.
Результаты этого теста могут указать на наличие ЗПА и степень его развития.
Данный тест может показать серьезность симптомов и уровень физических нагрузок, который их вызывает.
ABI тест часто проводится до и после тестов на беговой дорожке.
МРА использует магнитную радиоволновую энергию для съемки ваших кровеносных сосудов. Это является одним из типов МРТ.
МРА может показать местоположение и степень развития заболевания. Если в вашем теле имеется кардиостимулятор, искусственный сустав, стент, хирургические зажимы, механический сердечный клапан или другие металлические устройства, использование данного вида диагностики может быть вам противопоказано.
Артериограмма покажет всю карту артерий. Этот тест используется для определения точного места блокировки артерии.
Для этого теста в вашу кровь вводится краситель. После этого делается рентгеновский снимок. Это укажет на место и степень блокировки сосуда.
Иногда могут быть использованы крошечные ультразвуковые камеры, которые снимают внутренности кровеносных сосудов. Такой метод называют внутрисосудистым ультразвуком.
Вам могут назначить сдать анализ крови на наличие факторов вызывающих развитие ЗПА. Например, анализы крови могут помочь диагностировать такие состояния, как диабет и высокий уровень холестерина в крови.
Общие цели лечения ЗПА включают снижение риска сердечного приступа и инсульта, снижение симптомов хромоты, улучшение мобильности и общего качества жизни, а также предотвращение осложнений.
Лечение должно быть основано исходя из ваших признаков и симптомов, факторах риска и результатах обследований.
Лечение способно замедлить или остановить прогрессирование заболевания и снизить риски осложнений. Без лечения ЗПА будет прогрессировать, что может привести к серьезным повреждениям ткани в виде язв или гангрены. В экстремальных случаях ЗПА, также называемой критической ишемией конечностей (CLI), может потребоваться удаление (ампутация) части ноги или ступни.
Лечение часто включает в себя внесение изменений в ваш образ жизни, положительно влияющих на ваше сердце, такие как:
- Физическая активность
- Отказ от вредных привычек
- Здоровое питание.
Врач может порекомендовать шунтирующую операцию, если кровоток в вашей конечности заблокирован или почти заблокирован. Для этой операции используется кровеносный сосуд, взятый из другой части вашего тела или синтетическую трубку, в качестве трансплантата.
При помощи этого трансплантата удается обойти поврежденный участок к артерии и пустить кровоток по новому пути. Эта операция не излечит ЗПА, но сможет обеспечить нормальный кровоток к определенным органам.
Врач может вам порекомендовать использовать агниопластику для восстановления кровотока через суженную или заблокированную артерию.
Во время этой процедуры в заблокированную артерию вводится катетер (тонкая трубка) с баллоном на конце. Затем баллон надувается и прижимает бляшку к стенке артерии. Что позволяет расширить артерию и нормализовать кровоток.
Во время этой процедуры в артерию может быть помещен стент (небольшая сетчатая трубка). Стент может помочь держать артерию открытой после ангиопластики. Некоторые стенты покрыты лекарством для предотвращения закупорки артерий.
Это процедура, которая удаляет образование налета из артерий. Во время процедуры катетер используется для вставки небольшого режущего устройства в заблокированную артерию. Устройство используется для обрезания или срезания налета.
Частицы налета удаляются из организма через катетер или смываются в кровоток.
Врачи могут выполнять данную процедуру при помощи специального лазера.
Исследователи изучают клеточную и генную терапию для лечения ЗПА. Однако, эти методы еще не доступны вне клинических испытаний.
Если у вас ЗПА, у вас, скорее всего, также развивается ишемическая болезнь сердца, инфаркт, инсульт, и транзиторная ишемическая атака. Тем не менее, вы можете принять определенные меры по лечению и контролю над заболеванием и снизить риски осложнений.
Если вы чувствуете боли в икроножных мышцах или мышцах бедра после ходьбы. Попробуйте сделать перерыв, до того момента как боль отступит, и попробуйте пройти еще. Со временем, это может помочь вам увеличить расстояние, которое вы сможете проходить без болей.
Поговорите со своим лечащим врачом о применении и использовании специальных упражнений.
Регулярно проверяйте ступни и пальцы ног на наличие язв и возможных инфекций.
Носите удобную обувь. Соблюдайте гигиену стопы и проведите профессиональное лечение мозолей.
Лучше вас, о вас, ни кто не позаботится.
Общие сведения
Недуг, который называется заболеванием периферических артерий, возникает как последствие нарушения тока крови в артериях, которые снабжают нижние конечности человека кровью. Как правило, это происходит вследствие развития у больного атеросклероза, вследствие чего в ткани попадает слишком мало кислорода и полезных питательных веществ.
Особенности заболевания периферических артерий нижних конечностей
Основные проявления заболевания периферических артерий – это чувство дискомфорта либо возникновение боли в ногах при ходьбе. При этом развитие боли может проявиться в разных частях ног. Место дислокации болевыз ощущений зависит от того, какие именно отделы артерий были повреждены.
В зависимости от возраста человека возрастает степень риска возникновения первых клинических признаков недуга. Так, если обследовать группу людей, которым уже исполнилось семьдесят лет, то в данном случае заболевание периферических артерий будет обнаружено у одного из трех человек. Степень риска развития болезни значительно повышается у тех, кто курит или страдает сахарным диабетом.
Причины заболевания периферических артерий нижних конечностей
Основной причиной, провоцирующей развитие заболевание периферических артерий, всегда является атеросклероз. Наиболее высокий риск развития этого недуга имеет место у мужчин, которым уже исполнилось пятьдесят лет. У женщин вероятность развития этой болезни является более низкой.
Специалисты выделяют целый ряд факторов, которые способствуют развитию заболевания периферических артерий. В данном случае определяющее значение часто имеет злостное курение, наличие у человека сахарного диабета, постоянное проявление высокого артериального давления. Системные заболевания приводят к проявлению нарушений в функционировании иммунной системы, что способствует образованию в организме антител, тропных к сосудистой стенке.
Также более высока вероятность возникновения этого недуга у людей с высоким уровнем холестерина или триглицеридов, высоким содержанием в крови гомоцистенина. Настораживать должно также наличие у человека ожирения: риск возрастает, если масса тела превышает норму более, чем на 30%.
Более высокий шанс проявления данного заболевания имеет место у людей, которые ранее уже сталкивались с проблемами с сердечнососудистой системой. Кроме того, риск заболеть этим недугом в два раза выше у темнокожих людей.
Симптомы заболеваний периферических артерий нижних конечностей

Наиболее ярко выраженные симптомы заболеваний периферических артерий проявляются болью в ногах во время ходьбы. Подобные болевые ощущения возникают в разных частях конечности, в зависимости от того, насколько и где поражены артерии ног. Болевые ощущения часто проявляются в ягодицах, бедрах, коленях, стопах, голенях.
Аорта – это наиболее крупный сосуд, который подразделяется на две ветви, по которым и происходит кровоснабжение нижних конечностей. При нормальном состоянии аорты е поверхность гладкая внутри. Однако со временем в процессе прогрессирования атеросклероза на стенке аорты откладываются липидные бляшки. В итоге стенка уплотняется, нарушается ее целостность, внутренний просвет становится более узким. Все это ведет к нарушению тока крови, и проявляются первые симптомы заболевания периферических сосудов нижних конечностей как последствие нарастания недостаточности кровоснабжения их сосудов. Но важно учесть и тот факт, что за относительно продолжительный период времени этот недуг может вообще не давать о себе знать определенными симптомами. Но при этом прогрессирование заболевания будет продолжаться. Без своевременно осуществленной диагностики и правильной терапии болезни она в итоге приводит к потере конечности. При этом сохраняется очень высокий риск проявления нарушения кровотока и в других органах. Болезнь может затронуть сердце, головной мозг, что чревато развитием, соответственно, острого инфаркта миокарда и инсульта.
Чаще всего в качестве симптома атеросклероза нижних конечностей проявляется перемежающаяся хромота. При таком состоянии больной ощущает боль либо дискомфорт при ходьбе, которые исчезают при состоянии покоя. В некоторых случаях боль не проявляется, однако присутствует ощущение сдавливания, судороги или слабость в ногах. Признаки перемежающейся хромоты проявляются наиболее часто, когда человек пытается взобраться на возвышенность, подняться по лестнице. При таких физических усилиях нагрузка на ноги возрастает. Спустя некоторое время наблюдается прогрессирование данного состояния: перемежающаяся хромота начинает проявляться уже при более низких физических нагрузках. Подобное состояние характерно примерно для половины людей, страдающих заболеваниями артерий нижних конечностей. В качестве других симптомов этого недуга наблюдается процесс выпадения волос на ногах, кожа на ногах становится более сухой и бледнеет, снижается ее чувствительность. Если имеют место слишком запущенные случаи, возможно появление язвочек и почернения на пальцах ног и около них.
Степень тяжести болезни определяется по тому, насколько интенсивны проявления боли, присутствуют ли трофические изменения, какое расстояние способен пройти больной.
Постепенно значительно ухудшается поступление крови к тканям. В данном случае речь идет о критической ишемии нижних конечностей. При подобной ситуации болезненность может быть слишком интенсивной и проявляться даже в состоянии покоя. Боль при этом локализируется от бедра и до кончиков пальцев, а при самой незначительной нагрузке на ноги она заметно усиливается. Если имеет место тяжелая ишемия нижних конечностей, и при этом отсутствует необходимое лечение, то у пациента может развиться некроз мягких тканей. Это ведет к гангрене нижних конечностей.
Диагностика заболеваний периферических артерий нижних конечностей

В процессе диагностики заболевания периферических артерий изначально специалист проводит детальный опрос пациента с целью определить особенности его здоровья, симптомы болезни. Очень важной является в данном случае информация о курении, а также о повышенном артериальном давлении. После этого в обязательном порядке проводится осмотр нижних конечностей и определяется пульс на них.
Существуют некоторые тесты, позволяющие более точно определить, присутствует ли поражение артерий нижних конечностей. Это сравнение артериального давления на руках и ногах для определения лодыжечно-плечевого индекса, а также исследование содержания холестерина в крови и ряда иных биохимических маркеров сердечно-сосудистых заболеваний.
Чтобы полностью подтвердить наличие данного диагноза и определить, каков характер повреждений, необходимо провести некоторые инструментальные исследования. Прежде всего, больному назначается ультразвуковое дуплексное ультразвуковое сканирование артерий, что позволяет оценить параметры кровотока и структуру сосудов. Использование датчиков с эффектом Доплера и манжетки позволяет определить пульс по объему крови, которая протекает в разных участках ног.
Кроме того, пациенту назначают проведение магнитно-резонансной ангиографии, компьютерной томографии. Больным, у которых имеют место очень тяжелые поражения периферических артерий, назначают проведение традиционной ангиографии с применением рентгеновского излучения.
Лечение заболевания периферических артерий нижних конечностей
Прежде всего, больной, которому был поставлен такой диагноз, должен учесть, что к лечению заболевания периферических артерий следует обязательно подходить комплексно. Очень важным моментом в терапии заболевания является кардинальное изменение образа жизни пациента. Важно отнестись к этому обдуманно при обнаружении болезни на самой ранней стадии, так как изменение привычек будет способствовать приостановлению развития болезни. В данном случае следует применить все меры, которые касаются профилактики заболевания периферических артерий нижних конечностей.
Существует также эффективная медикаментозная терапия. Медикаменты назначаются, в первую очередь для того, чтобы осуществлять контроль над содержанием в крови холестерина, а также над уровнем артериального давления. В комплексное лечение заболеваний периферических артерий входит прием препаратов, снижающих агрегационные свойства тромбоцитов. Под их влиянием происходит разжижение крови, предотвращается появление тромбов. Если у пациента проявляются сильные боли, возможно применение обезболивающих препаратов.
В процессе лечения важно постоянно следить за уровнем физической нагрузки. При этом следует не уменьшить, а, наоборот, увеличить ее уровень. Не меньше трех раз в неделю нужно ходить, по крайней мере, по тридцать минут. Такой активный образ жизни поможет уменьшить проявление симптомов заболевания.
Все эти рекомендации целесообразны в том случае, если заболевание проявляется в относительно легкой форме. В случае тяжелого поражения артерий нижних конечностей консервативная терапия не всегда эффективна. Иногда специалист останавливается на необходимости проведения хирургического лечения. Операцию проводят как по традиционной методике, так и с применением современных технологий. Как именно проводить хирургическое вмешательство, определяет исключительно лечащий врач, руководствуясь индивидуальными особенностями состояния пациента. В некоторых случаях целесообразно сочетания нескольких хирургических методов.

Наименее инвазивным методом хирургического лечения заболевания периферических артерий является методика ангиопластики и стентирования. Она применяется, если были повреждены крупные артерии. Ангиопластика предусматривает введение в артериальный просвет гибкого катетера через бедренную вену. После этого вводят проводник, доставляющий к месту, где сосуд сужен, специальный баллон. Путем раздувания баллона восстанавливается нормальный просвет сосуда.
В более серьезных случаях проводят шунтирование артерий. Для этого создается дополнительный сосуд. По нему проходит кровоток, обходя пораженный участок артерии. Для шунта применяют как искусственные протезы, так и вены пациента.
Метод эндартерэктомии предполагает удаление атеросклеротической бляшки хирургическим путем. Для этого необходимо вскрыть артерию. Однако важно учесть, что такая процедура может нарушить общий кровоток по артерии. Следовательно, целесообразность использования эндартерэктомии определяется с учетом локализации поражения и степени нарушения тока крови в определенной артерии.
В наиболее тяжелых случаях, когда у пациента уже развилась гангрена, проводится ампутация пораженной конечности. Этот метод терапии является самым радикальным и используется при неэффективности всех других методов лечения. При этом около 90% пациентов, у которых уже началось развитие гангрены, при условии вовремя проведенного лечения ампутации могут избежать, либо ее выполняют в самом минимальном объеме.
Читайте также: