Брадикардия у детей при отравлении

Синусовая брадикардия часто выявляется у детей, особенно в подростковом возрасте. Тактика ведения и лечения детей с брадикардией определяется наличием патологии сердечно-сосудистой системы, клиническими проявлениями заболевания, устойчивостью и представле
Sinus bradycardia is common in children, especially in adolescent period. Tactics of management and treatment of children with bradycardia is defined by presence of cardiovascular pathology, clinical manifestations of the disease, stability and pronouncement of the arrhythmia, efficiency of the drug therapy. If there is a symptom of sick sinus syndrome in a child, we put the question about permanent pacemaker, according to national and international recommendations.
В норме у человека источником (водителем) ритма сердца является синусовый узел (СУ), расположенный субэпикардиально в верхней части правого предсердия в месте соединения верхней полой вены и наружного края правого предсердия. Пейсмекерные клетки СУ обладают функцией автоматизма, они спонтанно вырабатывают импульсы, которые затем последовательно распространяются по предсердиям, атриовентрикулярному (АВ) узлу, системе Гиса–Пуркинье и рабочему миокарду желудочков. Нормальная работа всех звеньев проводящей системы сердца обеспечивает достаточную частоту сердечных сокращений (ЧСС) в покое и учащение сердечного ритма в ответ на физическую и эмоциональную нагрузку, а за счет электромеханического сопряжения — последовательное сокращение камер сердца. Одной из важнейших физиологических функций АВ-узла является замедление проведения импульса, что обеспечивает временной интервал между сокращением предсердий и желудочков, благодаря чему желудочки успевают наполниться кровью во время систолы предсердий. Правильное формирование и проведение импульсов отражается на нормальной ЭКГ. Процесс возбуждения предсердий на ЭКГ представляет зубец Р, интервал PQ отражает время проведения импульса от предсердий к желудочкам, а возбуждению желудочков соответствует комплекс QRS. Нарушение автоматизма СУ, синоатриального и АВ-проведения импульса приводит к снижению частоты сердечного ритма, т. е. к появлению брадикардии.
Наибольшее клиническое значение среди брадикардий у детей имеют синдром слабости синусового узла (СССУ) и АВ-блокады II–III степени.
СССУ — это сочетание клинических и электрокардиографических признаков, отражающих структурные повреждения СУ, его неспособность нормально выполнять функцию водителя ритма сердца и/или обеспечивать регулярное проведение автоматических импульсов к предсердиям [2].
По этиологическим факторам выделяют следующие варианты СССУ:
1) врожденный;
2) приобретенный:
- постоперационный: повреждение СУ в результате хирургической коррекции врожденных пороков сердца или радиочастотного воздействия во время проведения радиочастотной аблации (РЧА);
- как следствие органических и дистрофических заболеваний миокарда (миокардит, кардиомиопатии, коллагенозы, амилоидоз, опухоли сердца, гормонально-обменные миокардиодистрофии, анорексия и др.);
- идиопатический.
Распространенность СССУ в общей популяции составляет 0,03–0,05%, у детей он встречается значительно реже, чем у взрослых, частота заболевания увеличивается с возрастом. Синусовая брадикардия является самой частой разновидностью брадиаритмий у детей, но выраженная брадикардия встречается только у 0,025% детей и крайне редко связана с органическим повреждением СУ [5–6]. В большинстве случаев синусовая брадикардия имеет вегетативный генез, особенно у подростков, занимающихся спортом. Ваготония с угнетением автоматизма СУ характерна для детей с патологией центральной нервной системы, при повышенном внутричерепном давлении, после гипоксического поражения в перинатальном и раннем неонатальном периодах, для детей с заболеваниями желудочно-кишечного тракта, позвоночника. Выраженная брадикардия часто наблюдается у спортсменов, тренирующихся на выносливость [7]. В детском возрасте сильное угнетающее влияние на синусовый ритм отмечается при занятиях плаваньем, лыжным спортом и восточными единоборствами. Физиологической нормой у профессиональных спортсменов считается частота ритма сердца в покое 40–50 уд./мин, а во время сна — 30 уд./мин [8]. Если у профессионального спортсмена выраженная синусовая брадикардия и транзиторные АВ-блокады I–II степени являются частой находкой и никого не удивляют, то допуск к спорту у детей с подобными явлениями всегда вызывает вопросы, очевидно, что тренировочный процесс может лишь усугубить данные нарушения ритма и проводимости сердца. Помимо органической патологии СУ — СССУ и вегетативной дисфункции синусового узла, возможно токсическое повреждение СУ в результате воздействия антиаритмических препаратов, сердечных гликозидов, антидепрессантов, снотворных средств, при отравлении карбофосом и другими соединениями, блокирующими холинэстеразу.
В настоящее время к электрокардиографическим признакам СССУ относят строго очерченный круг аритмий и блокад, имеющих непосредственное отношение к СУ:
1) устойчивую синусовую брадикардию на уровне 2‰ и ниже;
2) длительные паузы ритма за счет синоатриальной (СА) блокады и остановки (ареста) СУ;
3) синдром бради-тахикардии.
На фоне утраты СУ роли основного водителя ритма появляются вторичные аритмии: миграция водителя ритма, замещающие ритмы (предсердные, из АВ-соединения, желудочковые), нередко наблюдается АВ-диссоциация.
Синоатриальная блокада — это нарушение проводимости, при котором импульсы продолжают вырабатываться в СУ, но выходят из синоатриального соединения медленнее, чем в норме (СА-блокада I степени), или неспособны преодолеть синоатриальное соединение (СА-блокада II степени и III степени). Различают СА-блокаду II степени I типа, II типа и далеко зашедшую блокаду II типа, когда больше 4–5 синусовых импульсов подряд не проходят через синоатриальное соединение, что приводит к длительным паузам ритма сердца. СА-блокаду III степени следует заподозрить, когда регистрируется медленный замещающий ритм без признаков синусовой активности.
Остановка синусового узла — это полное прекращение автоматической деятельности СУ. ЭКГ-картина остановки CУ и далеко зашедшей СА-блокады II степени II типа похожи — регистрируется длинная изоэлектрическая линия без зубцов Р. При СА-блокаде II степени пауза ритма должна соответствовать пропущенным синусовым циклам, однако из-за исходной синусовой аритмии, характерной для детей, этот признак не всегда работает. С учетом того, что внезапное прекращение деятельности всех пейсмекерных клеток СУ — это маловероятное событие, большинство пауз ритма у детей с дисфункцией СУ возникает за счет СА-блокады.
У детей в трети случаев синусовая брадикардия сочетается с нарушениями АВ-проведения возбуждения, чаще с АВ-блокадой I степени и транзиторной АВ-блокадой II степени I типа. Сочетанные нарушения работы синусового узла и АВ-соединения называют бинодальной дисфункцией.
Синдром бради-тахикардии представляет из себя чередование редкого синусового или замещающего ритма с эпизодами предсердной тахикардии (фибрилляции предсердий, трепетания предсердий, очаговой предсердной тахикардии), обычно с длительными паузами ритма сердца после купирования приступов тахикардии.
При выявлении брадикардии для постановки диагноза необходимо проведение комплексного обследования, включающего:
1) сбор анамнеза (случаи брадиаритмии, внезапная сердечная смерть в семье; длительность брадикардии; характер спортивной деятельности; симптомы);
2) лабораторное обследование (исключение активного воспалительного процесса; маркеры повреждения миокарда; электролиты; гормоны щитовидной железы);
3) Эхо-КГ (исключение структурной патологии сердца, заболеваний миокарда, аритмогенной кардиомиопатии);
4) ЭКГ;
5) суточное мониторирование ЭКГ (СМ ЭКГ);
6) проба с дозированной физической нагрузкой (велоэргометрия, тредмил-тест);
7) медикаментозная проба с атропином.
Пациентам с СССУ рекомендуется проведение иммунологического исследования для определения уровня специфических антител к антигенам проводящей системы сердца, кардиомиоцитам (антифибриллярные, антисарколемные и антинуклеарные антитела), гладкой мускулатуре и эндотелию, а также направление на молекулярно-генетическое исследование для выявления мутаций и полиморфизма генов, вызывающих генетически детерминированную брадикардию, однако в практической деятельности врача это сделать затруднительно [10].
СМ ЭКГ является наиболее информативным методом диагностики СССУ и оценки эффективности лечения детей с нарушением функции СУ. Необходимо обращать внимание на все частотные характеристики ритма: ночную и дневную среднюю, минимальную и максимальную ЧСС, представленность и длительность пауз ритма, виды аритмий. Допустимая минимальная ночная ЧСС меняется в зависимости от возраста детей: для детей первого года жизни составляет 70 уд./мин, в возрасте от года до 6 лет — 60 уд./мин, в возрасте от 6 до 12 лет — 45 уд./мин, в возрасте старше 12 лет — допустимо транзиторное снижение ЧСС до 40 уд./мин. У детей с вегетативной дисфункцией СУ обычно наблюдается ночная брадикардия, с нормализацией частотных характеристик ритма во время бодрствования и с достаточным учащением ЧСС в ответ на физическую нагрузку.
Сочетание устойчивой дневной брадикардии с длительными паузами ритма сердца является важным диагностическим критерием СССУ. Допустимая продолжительность пауз ритма по данным СМ ЭКГ оценивается с учетом возраста ребенка: у детей до 1 года — 1100 мс, в возрасте от 1 года до 3 лет — 1200 мс, от 3 до 10 лет — 1300 мс, от 10 до 16 лет — 1500 мс, в возрасте старше 16 лет — 1750 мс. Важной функцией СМ ЭКГ является возможность регистрации ЭКГ во время жалоб пациента, особенно в момент обморока, что позволяет подтвердить или исключить аритмогенную природу клинических проявлений и обосновать показания к имплантации ЭКС. Для получения необходимой информации в спорных случаях приходится многократно повторять СМ ЭКГ, проводить многодневное мониторирование ЭКГ или прибегать к имплантации петлевых мониторов, позволяющих отслеживать изменения ЧСС в течение трехлетнего периода.
Для уточнения генеза дисфункции СУ полезно в обследование ребенка включать пробу с дозированной физической нагрузкой. У детей с вегетативной дисфункцией СУ во время пробы отмечается прирост ЧСС на 70–85% от исходной, у подростков — до 170–180 уд./мин. У детей с СССУ часто наблюдается хронотропная некомпетентность СУ без достаточного учащения ЧСС на нагрузку.
Для дифференциальной диагностики СССУ и вегетативной дисфункции СУ проводится атропиновая проба — внутривенно вводится 0,1% раствор атропина сульфата в дозе 0,02 мг/кг (не более 2 мг). У детей с вегетативной дисфункцией СУ после введения атропина наблюдается устойчивый синусовый ритм, ЧСС увеличивается на 30% и более. У подростков ЧСС после введения атропина должна составлять не менее 105 уд./мин.
В настоящее время чреспищеводное электрофизиологическое исследование сердца проводится редко у детей с брадикардией, обычно с целью получения дополнительной информации об электрофизиологических параметрах функции СУ и АВ-соединения в случае прогрессирующего течения заболевания, при решении вопроса о необходимости имплантации электрокардиостимулятора (ЭКС).
Тактика наблюдения детей с брадикардией
- Дети с бессимптомной дисфункцией СУ и бессимптомными нарушениями АВ-проведения (транзиторные блокады I степени, II степени I типа) наблюдаются у кардиолога с выполнением ЭКГ 2 раза в год, СМ ЭКГ 1 раз в год, Эхо-КГ 1 раз в год.
- В случае прогрессирования заболевания, появления длительных пауз ритма, ухудшения гемодинамических показателей, необходимо контрольное обследование 1 раз в 3–6 месяцев.
- При появлении симптомов, которые могут быть связаны с брадикардией (головокружение, обмороки), выполняется внеплановое обследование.
- У детей с симптоматичным СССУ определяются сроки имплантации постоянного ЭКС.
- Дети с имплантированными ЭКС должны проходить плановое программирование ЭКС 1 раз в 6 месяцев (обычно в кардиохирургических центрах, где проводилась операция).
Тактика лечения детей с брадикардией
- Для экстренной помощи при развитии головокружений, обмороков, обусловленных брадикардией, применяются препараты холинолитического действия (атропин) или адреномиметики (изопреналин, адреналин). Наиболее часто используется внутривенное введение 0,1% раствора атропина сульфата в дозе 0,01–0,02 мг/кг (до 2 мг).
- Курсы стимулирующей, нейрометаболической терапии позволяют улучшить показатели ритма сердца у детей с брадикардиями вегетативного генеза и отсрочить имплантацию ЭКС у детей с СССУ, что особенно актуально у детей раннего возраста. Применяется комплекс препаратов адаптогенов и лекарственных средств с ноотропоподобным действием — настойки женьшеня, элеутерококка, пирацетам, церебролизин, метаболические и мембраностабилизирующие средства — Коэнзим Q10 (биологически активная добавка), Карнитин (биологически активная добавка), Неотон (биологически активная добавка) [10].
- Организация режима дня, отдыха, питания, умеренные физические нагрузки, устранение очагов хронической инфекции, лечение заболеваний центральной нервной системы (ЦНС), желудочно-кишечного тракта (ЖКТ), эндокринной и опорно-двигательной систем позволяют улучшить показатели ритма сердца у детей с брадикардиями.
- Имплантация постоянного ЭКС проводится детям преимущественно по показаниям I класса согласно национальным и международным рекомендациям. Имплантация ЭКС — это симптоматическое лечение, которое позволяет нормализовать ЧСС. Показания к имплантации ЭКС у детей строятся, в первую очередь, с учетом выраженности клинических проявлений [8, 10–11]:
Показания I класса: симптоматичный СССУ, включая синдром бради-тахикардии, при установленной связи между симптомами и брадикардией.
Показания IIА класса: бессимптомный СССУ у ребенка со сложным врожденным пороком сердца с частотой сердечного ритма в покое менее 40 уд./мин или паузами ритма более 3 секунд.
Синдром бради-тахикардии при необходимости назначения антиаритмической терапии, когда проведение радиочастотной абляции невозможно.
Показания IIВ класса: бессимптомный СССУ у подростка с врожденным пороком сердца с частотой сердечного ритма в покое менее 40 уд./мин или паузами ритма более 3 с.
При определении показаний к имплантации ЭКС решается вопрос о выборе режима стимуляции. Однокамерная, частотно-адаптивная предсердная электростимуляция (режим AAIR) возможна у детей с СССУ без нарушений АВ-проведения импульса (рис.). При бинодальной болезни имплантируется частотно-адаптивный двухкамерный ЭКС (режим DDDR). У детей раннего возраста используется эпикардиальная (миокардиальная) электростимуляция. При массе тела более 15 кг возможна имплантация эндокардиальных электродов.
Рекомендации по допуску к занятиям спортом [10]:
- При бессимптомной брадикардии с ЧСС менее 5-го перцентиля относительно возрастных норм, паузах ритма сердца до 2–2,5 с, адекватном приросте ЧСС в ответ на физическую нагрузку, без признаков дисфункции миокарда, спортсмены допускаются к занятиям всеми видами спорта.
- Пациенты с имплантированным ЭКС допускаются к занятиям спортом не ранее чем через 6 месяцев после операции при условии достаточного увеличения ЧСС в ответ на физическую нагрузку по данным пробы с дозированной физической нагрузкой, при отсутствии аритмий и дисфункции миокарда. Контактные виды спорта должны быть исключены. Могут быть разрешены виды спорта с низкими или средними динамическими и статическими нагрузками: боулинг, гольф, стрельба, автогонки, конный спорт, мотоспорт, гимнастика, парусный спорт, стрельба из лука, фехтование, настольный теннис, теннис (парный разряд), волейбол, легкая атлетика (прыжки, бег — спринт), фигурное катание (парное), синхронное плавание.
- Детям с СССУ, имеющим ригидную брадикардию с ЧСС менее 40 уд./мин, паузы ритма более 2,5 с, дисфункцию миокарда, занятия спортом не рекомендованы.
- Возможны дополнительные ограничения для занятий спортом, связанные с заболеваниями, ставшими причиной развития СССУ.
Таким образом, у ребенка с выраженной синусовой брадикардией необходимо выявить электрокардиографические признаки СССУ, определить их связь с клиническими проявлениями, разграничить органическое повреждение СУ от вегетативной дисфункции СУ, выявить заболевания ЦНС, эндокринной системы, ЖКТ и др., с которыми может быть связано возникновение и поддержание брадикардии, своевременно определить показания к имплантации ЭКС. Все эти вопросы не решаются одномоментно, при однократном визите пациента, обычно представление о природе брадикардии и прогнозе заболевания формируется в результате длительного наблюдения за ребенком с обязательной оценкой новых электрокардиографических и клинических проявлений аритмии, ответа на медикаментозную терапию. Наибольшую тревогу вызывают дети со структурными аномалиями сердца, заболеваниями миокарда и длительными асистолиями. Все дети с выраженными брадикардиями нуждаются в комплексном кардиологическом обследовании и последующем диспансерном наблюдении.
Литература
Т. К. Кручина 1 , доктор медицинских наук, профессор
Г. А. Новик, доктор медицинских наук, профессор
ГБОУ ВПО СПбГПМУ МЗ РФ, Санкт-Петербург
Синусовая брадикардия у детей/ Т. К. Кручина, Г. А. Новик
Для цитирования: Лечащий врач № 1/2019; Номера страниц в выпуске: 24-27
Теги: сердце, аритмия, головокружение, обморок
Любые неполадки в работе сердца неминуемо отражаются на самочувствии человека. Это касается и брадикардии — одного из вариантов аритмии, когда сердечный ритм урежается до 40-50 ударов в минуту. Брадикардия у детей встречается нечасто, но требует обязательного врачебного наблюдения.
Дело в том, что замедленная работа сердца все время держит организм в состоянии кислородного голодания. В результате нарушается жизнедеятельность внутренних систем и органов. Если оставить недуг без внимания, возможно полное истощение сердечной мышцы и последующий ее разрыв.
Причины возникновения брадикардии
Частота пульса у детей зависит от возраста. Нормой принято считать следующие величины:
- У младенцев — 120 уд/мин;
- У детей до трех лет — 110;
- От трех до девяти— 90-100;
- От девяти до двенадцати лет — 80-85;
- У подростков — 70-75.
Снижение значений на 20 единиц и более считается признаком брадикардии у детей. При этом берутся во внимание субъективные особенности ритма, зависящие от веса, комплекции и темперамента ребенка.
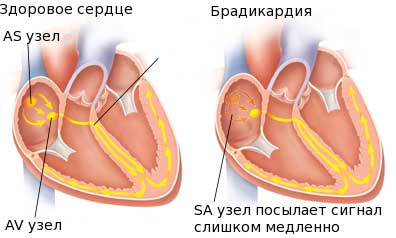
Уменьшение ЧСС связано с нарушением работы основного водителя ритма — синусового узла, расположенного в сердечной мышце.
Негативные изменения в проводящей системе органа происходят по таким причинам:
- Наследственная предрасположенность;
- Гипоксия плода;
- Нарушение мозгового кровообращения у новорожденных.
- Врожденные пороки сердца (стенозы, дефекты перегородок, тетрада Фалло) и приобретенные (ревматическая болезнь сердца);
- Воспаления сердечной мышцы (эндокардит, миокардит);
- Недостаточная функция щитовидной железы;
- Высокое внутричерепное давление, вызванное скоплением спинномозговой жидкости в каком-либо отделе головного мозга;
- Перенесенные инфекции, сопровождающиеся обезвоживанием и изменением водно-электролитного состава крови;
- Аллергия на лекарства;
- Передозировка лечебных препаратов;
- Отравление свинцом и никотином;
- Переохлаждение.
Брадикардия у ребенка нередко сопутствует быстрому росту организма, особенно в пубертатном периоде.
Подростки в это время подвержены перепадам настроения, стрессам, неврозам. Эндокринная система не успевает за развитием сердца и других органов. Возникают сбои в обменных процессах, сопровождаемые аритмией.
Симптоматика заболевания
Брадикардия сердца у детей в основном выявляется во время врачебных обследований. Но и от родителей зависит многое. Ребенок, а тем более младенец, не сможет внятно сообщить о своем состоянии.
Надо поспешить к специалисту, если у малыша заметны такие отклонения:
- Заметная одышка после игр и бега;
- Вялость, адинамия, сонливость;
- Необъяснимые приступы слабости, сопровождаемые проливным потом;
- Плохой аппетит;
- Рассеянность, невнимательность, ухудшение памяти;
- Головокружения, обмороки;
- Скачки АД;
- Боли в грудной клетке;
- Отеки, бледность, синюшность носогубного треугольника;
Самым верным признаком является редкий пульс.
Иногда число ЧСС снижается до 30. Подсчитать их можно, прижав пальцем лучевую артерию на запястье. Вышеназванные симптомы указывают на то, что сократительная способность сердечной мышцы нарушена, и внутренние органы находятся в состоянии гипоксии (недостатка кислорода).
Диагностика
Брадиаритмию выявляют, прослушивая сердце через стетоскоп с одновременным подсчетом сердечных сокращений. Чтобы точно определить, какова причина брадикардии у детей, их направляют к детскому кардиологу.
Специалист назначает полное обследование:
- ЭКГ с нагрузочными пробами (приседания, велоэргометрия) или без них.
- Мониторирование по Холтеру в течение суток, если ЭКГ малоинформативно.
- УЗИ сердца. Исследование выявит возможные пороки органа.
- Рентгенограмма грудной клетки. На ней будут видны признаки застоя и изменение размеров сердечной мышцы.
- Анализ крови на электролиты.
Ребенка дополнительно направляют к эндокринологу, чтобы проверить функциональное состояние щитовидной железы, а также к неврологу — для выявления невротических нарушений.
Формы и степени брадикардии
По результатам ЭКГ определяется одна из форм брадикардии:
Помимо видов, выделяют несколько степеней брадикардии:
- Легкая (ЧСС 50-60 уд/мин);
- Умеренная (40-50 уд/мин);
- Выраженная (менее 40 уд/мин);
Выраженная дисфункция требует внимания специалиста, поскольку в условиях гипоксии развиваются нарушения в кровеносном русле. Особенно страдает система внутричерепных артерий, снабжающих головной мозг кислородом.
Стратегия и тактика лечения
Если диагноз подтвержден, маленький пациент нуждается в постоянном наблюдении кардиолога. Легкая и умеренная форма брадикардии у детей лечения обычно не требует.
Здесь хорошим подспорьем будут народные методы, дающие стойкий эффект при постоянном применении:

- Смесь в равных частях чеснока, меда и лимонного сока. Употреблять по 2 чайной ложки перед едой;
- Отвар тысячелистника (50 г травы заварить в 500 мл воды). Давать ребенку по столовой ложке перед едой;
- Грецкие орехи на завтрак;
- Настой хвойных веток;
- Крепкий чай;
- Введение в рацион морских водорослей и морепродуктов.
Нормализовать ЧСС поможет рациональная физическая нагрузка — утренняя зарядка, продолжительная ходьба на свежем воздухе, плавание.
При выраженных клинических симптомах брадиаритмии, вызванных аномалиями сердца или других органов, лечат основное заболевание. Для увеличения ЧСС используются следующие антиаритмичные средства:
- Атропин;
- Эуфиллин;
- Изадрин;
- Кофеин;
- Эфедрин;
- Экстракты элеутерококка, белладонны, красавки, женьшеня.
Дозировка препарата рассчитывается кардиологом. Нельзя самовольно прерывать лечение, уменьшать или увеличивать количество лекарства.
Упорная, неподдающаяся лечению аритмия является безоговорочным поводом к госпитализации больного. В тяжелых случаях показана имплантация кардиостимулятора.
В отношении прогноза брадикардии конкретики в мировой медицине нет. Ведь опасна не сама аномалия, а нарушения, возникающие на ее фоне. В любом случае, заметив указанные симптомы у ребенка, не надейтесь на самопроизвольное исцеление. Не теряя времени, обращайтесь к детскому кардиологу.
Медицинский эксперт статьи


В настоящее время довольно часто приходится слышать о таком явлении, как брадикардия у детей. Речь идет о замедленном биении сердца. Это патология, которая также опасна, как и учащенное сердцебиение.
Склонность к замедленному ритму сердца отмечается у детей, которые по своему характеру пассивны, склонны к замедленной реакции, флегматичны. Преимущественно сердце работает замедленно у детей со сниженной массой тела, с недостаточным уровнем физического развития, с некоторыми болезнями сердца. Иногда ЧСС снижается у детей, которые имеют сниженный иммунитет, часто болеют. Подобным образом могут действовать некоторые лекарственные средства, а также физиопроцедуры. У больных с иммунодефицитом, иммунными патологиями также отмечается склонность к замедлению ритма сердца.
Опасна ли брадикардия у детей?
При отсутствии лечения такое состояние может быть опасно, поскольку биение сердца замедляется, соответственно, снижается и скорость тока крови по сосудам. Это сопровождается замедлением обменных процессов. В частности, органы и ткани не получают должного питания, не получают необходимого количества кислорода. Также нарушаются процессы выведения продуктов обмена из организма. В клетках и тканях накапливается чрезмерное количество углекислого газа, что влечет за собой нарушение основных химических и биохимических процессов в клетках.
При чрезмерном скоплении углекислого газа в клетках наступает гипоксия (недостаток кислорода), и гиперкапния (соответственно, повышение уровня углекислого газа). Это влечет за собой нарушение основных функций крови, иммунитета, дыхательной и сердечно-сосудистой системы. Нарушается деятельность головного мозга, нервной системы, мышц. Могут возникать многочисленные признаки интоксикации, нарушение обменных процессов.
Код по МКБ-10
Эпидемиология
По статистике, брадикардия встречается у каждого шестого ребенка в возрасте до 3 лет, как естественная физиологическая реакция на ускоренный рост и быстрый набор массы тела. Также брадикардия встречается у каждого четвертого подростка, поскольку у них также отмечается ускоренный набор массы тела. Также стоит отметить, что брадикардия отмечается у каждого второго недоношенного ребенка, поскольку их сердце испытывает чрезмерную нагрузку, и не успело еще в полной мере адаптироваться к нагрузкам. Также это обусловлено структурной незрелостью сердца и недостаточным развитием кровеносных сосудов. Также у многих недоношенных сердце еще остается с незакрытой перегородкой.

[1], [2], [3], [4], [5], [6], [7]
Причины брадикардии у ребенка
Причин может быть множество: структурные, функциональные нарушения сердечно-сосудистой системы, других систем, а также некоторые анатомо-физиологические особенности, к примеру, чрезмерная масса тела, недоношенность, некоторые нарушения обменных процессов, изменения гормональной системы, биохимического цикла. Причиной может быть как сниженная натренированность организма, так и чрезмерные физические нагрузки, в особенности у профессиональных спортсменов.

[8], [9], [10]
Факторы риска
В группу риска попадают в первую очередь дети, имеющие нарушения нормального функционирования сердечно-сосудистой системы в семейном анамнезе. Это могут быть различные патологии сердца, кровеносной системы, склонность к аритмиям, тахикардии и брадикардии у бабушек, дедушек, родителей. В группу риска попадают и дети, чьи матери страдали брадикардией во время беременности, дети, имеющие некоторые пороки и дефекты внутриутробного развития, а также дети с аномальным и тяжелым течением родов, с недоношенностью.
В группу риска попадают и дети более старшего возраста с различными заболеваниями сердца, с патологиями сосудов, с другими болезнями. Также существенно рискуют дети с высоким риском развития аллергических реакций, с нервно-психическими патологиями, частыми стрессами. Возрастает риск и в подростков, в особенности, если у них нарушена функция желез внутренней и внешней секреции.

[11], [12], [13], [14]
Патогенез
В основе патогенеза лежит нарушение нормального функционирования сердечной мышцы. При этом происходит замедление ритма деятельности сердца. Так, что касается ритма сердца, происходит снижение частоты сокращения сердечной мышцы, в результате чего кровь реже выбрасывается из желудочка сердца в аорту. Соответственно, внутренние органы получают намного меньше кислорода и питательных веществ. Также из тканей и клеток намного медленнее выводятся побочные продукты обмена веществ, углекислый газ. В основе лежит нарушение автоматизма, сократительной способности сердечной мышцы, а также снижение трофики самого сердца и нарушение нормального функционирования коронарных сосудов.

[15], [16], [17], [18]
Симптомы брадикардии у ребенка
Основными симптомами является замедленный ритм сердца, при котором частота сокращений сердца снижается ниже показателей возрастной нормы. При этом такое снижение должно быть регулярным и устойчивым. Иногда такое состояние обнаруживается только при объективном обследовании и измерении пульса / давления. Но человек при этом не ощущает никакой патологии.
Но есть случаи, при которых ребенок становится вялым, апатичным. У него отмечается замедленная реакция, упадок сил. Ощущается слабость, ребенок кажется со сниженным жизненным тонусом. Также стоит отметить, что такой ребенок малоактивен, быстро устает, не выносит высоких, и даже умеренных нагрузок. Иногда бывает, что такой ребенок хочет спать почти всегда, его трудно разбудить утром, вечером он также быстро отключается, отмечается недостаток сил, сниженная концентрация внимания, недостаточность мышления и замедленная реакция.
Самыми ранними признаками, которые могут быть предвестниками брадикардии, выступает вялость ребенка, сниженный жизненный тонус, недостаточный уровень активности. Ребенок практически не веселится, становится грустным, старается больше посидеть, или даже полежать. Он игнорирует активные игры, мало двигается, часто бывает плаксивым.

[19], [20], [21]
Замедление сердцебиения может происходить по различным причинам. В первую очередь все они связаны с функциональными и структурными особенностями строения сердца, с его недоразвитием, незрелостью, а также с общим нарушением обменных процессов в организме, с недостатком витамин или неправильным питанием. Также могут образовываться при недостатке в организме питательных веществ, витамин, микроэлементов и макроэлементов. Различные болезни (психические, соматические), наличие в организме инфекции, в особенности, грибковой, нарушение активности сердца ввиду генетической предрасположенности, воздействия внешних неблагоприятных факторов – все это причины, по которым может развиваться брадикардия.
Кроме того, у детей в таком возрасте брадикардия может быть реакцией на некоторые болезни. Особенно часто ЧСС снижается на фоне перенесенных простудных, инфекционных заболеваний, может быть осложнением вирусных болезней, ангины. Может быть последствием персистенции в организме герпесвирусов, цитомегаловирусов, хламидий, риккетсий. Может быть следствием повышенной чувствительности организма, а также признаком наличия в организме паразитарной инфекции.

[22], [23], [24]
Такое часто отмечается в связи с тем, что происходит адаптация сердечной мышцы к повышенным нагрузкам. Зачастую это не является негативной реакцией, поскольку предотвращает переутомление сердца, а также чрезмерную его изношенность, предотвращает гиперактивность, и чрезмерную натренированность сердца, при которой сердечная мышца приобретает чрезмерное потребление питательных веществ и кислорода.

[25], [26], [27], [28]
У детей первого года жизни брадикардия чаще всего является признаком недостаточной развитости сердечной мышцы, незрелости кровеносной системы, чрезмерной подверженности ее нагрузкам. Также причиной может стать быстрый набор массы тела, и быстрый рост, что влечет за собой повышенную нагрузку и нарушение адаптационных процессов в организме. При этом некоторые дети хорошо себя ощущают, но некоторые ощущают слабость, упадок сил.
Стоит отметить, что зачастую такое состояние является функциональным, то есть не обусловлено структурными изменениями, а вызвано только нарушением функции. Зачастую это состояние приходящее и нормализуется при устранении причин, его обусловивших. Есть средства, которые позволяют нормализовать функцию сердца, ускоряют созревание сердечной мышцы и ее адаптацию к нагрузкам. Но эти средства должен назначать исключительно врач после осмотра. Самолечение может быть крайне опасно.

[29], [30], [31]
Недоношенность опасна тем, что ребенок рождается раньше положенного срока, тогда, когда его внутриутробное развитие и созревание еще продолжается. Органы еще не готовы к нормальному функционированию вне организма матери, испытывают негативное воздействие окружающей среды, чрезмерных, и порой экстремальных нагрузок. Адаптация сердца к деятельности еще не произошла в полной мере. Сердечная мышца отличается незрелостью, круги кровообращения, сердечные камеры еще не в полной мере развиты. Все это приводит к развитию функциональных нарушений, а также к тому, что сердце работает в замедленном ритме. Новорожденным недоношенным детям может потребоваться сердечно-легочная реанимация, постоянный контроль врачей, прием лекарственных средств, которые будут снижать чрезмерную нагрузку способствовать успешной адаптации сердечной мышцы, а также нормализовать деятельность сердца.

[32], [33], [34], [35], [36], [37], [38], [39], [40]
Определить точную причину брадикардии у подростков сложно. В основном это обусловлено возрастными изменениями, снижением реактивности организма, повышенным уровнем возбудимости, нервно-психическим перенапряжением, стрессами, изменением гормонального фона, общей перестройкой организма, а также нарушением индекса массы тела (соотношения между ростом и весом). Это обусловлено быстрым ростом организма, и замедленным набором массы тела. Это основные причины.
Кроме основных причин, у подростков есть еще и свои, специфические причины, например, повышенная чувствительность организма, в том числе, на укусы комаров, глисты, другие инвазивные патологии.
Также брадикардия может быть реакцией на прием какого-либо лекарственного средства, или продукта питания. Также причиной заболевания могу стать заболевания почек, поджелудочной железы, печени, некоторые инфекционные болезни. Часто возникает у детей со склонностью к ожирению, тучности. Часто возникает как реакция на переохлаждение, или чрезмерную жару, повышенную нагрузку, стресс, переутомление.

[41], [42], [43]
Стадии
Обычно развитие брадикардии проходит в три стадии. На первой стадии это функциональное нарушение, которое не приносит существенных нарушений, не вызывает дискомфорта, и не нарушает нормальной жизнедеятельности ребенка.
Вторая стадия сопровождается одышкой, ощутимым замедлением ритма сердца. Ребенок ощущает слабость, ему тяжело переносить высокие нагрузки, довольно быстро ощущается усталость.
На третьем этапе обычно развивается повышенная чувствительность к обычным нагрузкам, утомляемость, вялость. Могут развиваться тяжелые патологии, вплоть до сердечной патологии, потери сознания, заболеваний сердца, снижения интенсивности обменных процессов, гипоксии и гиперкапнии.
Это наиболее простая форма, первая стадия развития патологии, которая сопровождается только функциональными нарушениями и не затрагивает структуры сердца. Легко устраняется при помощи специальных стимулирующих препаратов, добавок, а также путем выполнения специальных упражнений адаптивной физической культуры. Такая форма может даже не ощущаться ребенком. Зачастую выявляется только на этапе диагностики, если целенаправленно измерять пульс и частоту сокращений сердца.

[44], [45], [46], [47]
При умеренной выраженности брадикардии уже ощущается замедление сердечного ритма. При этом ребенок ощущает вялость и слабость, он становится апатичным, практически не играет, ощущает желание посидеть, полежать, свести активность к минимуму. Обычно это обратимое состояние, которое легко регулируется при помощи специальных медикаментозных средств.
Это форма, при которой брадикардия становится весьма ощутимой, и существенно снижает качество жизни. Ребенок становится вялым, апатичным, сонливым, ощущается нехватка сил. Отмечается также замедленное биение сердца, которое ощущается не только при подсчете пульса, но и при повседневных действиях, при ходьбе. В основе патогенеза лежит в первую очередь адаптация кровеносной системы под новые условия, или под воздействие стресса. Состояние ухудшается в связи с тем, что оно сопровождается недостатком кислорода, нарушением процессов выведения токсинов и метаболитов наружу. Стоит отметить, что все это происходит на фоне снижения защитных сил организма, снижения механизмов иммунной защиты, гормональной перестройки.
Это состояние, при котором происходит резкое снижение сократительной активности сердечной мышцы, что влечет за собой сокращение частоты сердечных сокращений, и приводит к резкому падению пульса. При этом резко ухудшается самочувствие ребенка, он ощущает упадок сил, может происходить резкое головокружение, тошнота, появление кружков, мушек перед глазами. Часто происходит потеря сознания. Требуется оказание неотложной помощи, а также обязательная дальнейшая госпитализация.
Формы
Существует большое разнообразие брадикардий, в зависимости от того, какой фактор положен в основу классификации. Так, при классификации в зависимости от возрастного фактора, выделяют брадикардию новорожденного ребенка, брадикардию у детей до года, брадикардию у подростков. В зависимости от функционального состояния, выделяют брадикардию недоношенного ребенка, брадикардию периода школьной адаптации (возникает у детей 6-7 лет, впервые пошедших в школу, испытывающих при этом стресс), а также брадикардию подросткового периода, которая ассоциирована с повышенной нагрузкой на организм, адаптационными процессами, гормональными изменениями, возрастными перестройками.
Подразумевают брадикардию, которая сопровождается нарушением синусового ритма сердца, и довольно хорошо прослеживается на электрокардиограмме. Синусовая брадикардия обусловлена нарушением проводимости сердца, а также блокированием передачи импульса в пределах предсердий. Основную патологию следует искать именно в предсердиях. Обычно нормализуется лекарственными препаратами и специальными добавками.

[48], [49], [50], [51], [52], [53]
Состояние, которое сопровождается не только снижением пульса и частоты сердечных сокращений, но и нарушением его ритма. При этом происходит сбой в работе, который можно выявить как неравномерность сердечного толчка. Сначала происходит учащенное биение, потом оно несколько замедляется. На фоне общей замедленности биения сердца может происходить также неравномерность промежутков между ударами. Может появляться дополнительный удар, либо отдельные удары выпадают.

[54], [55]
Читайте также:
- При отравлении может болеть грудь
- Как сделать физраствор дома при отравлении
- Янтарная кислота инструкция при отравлении
- Может ли при язве желудка быть интоксикация
- Первая помощь при отравлении ядовитыми растениями для детей инструкция


