Коагуляционный некроз при отравлении
Некроз представляет собой необратимый процесс разрушения и смерти клеток, органов человека, который вызван воздействием болезнетворных бактерий. Причиной развития может быть: воздействие высоких температур (при ожоге), химических или инфекционных агентов, механических повреждений. Некроз может быть коагуляционный (сухой) или колликвационный (влажный). В статье более подробно рассмотрим причины появления сухого некроза, а также способы его лечения.
Что такое коагуляционный некроз
Сухой некроз чаще затрагивает органы, богатые белком, но с малым содержанием жидкости. К ним относятся:
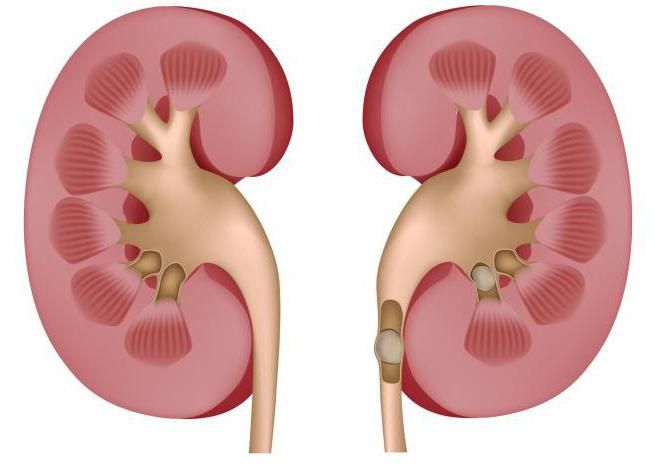
Причины развития сухого некроза
Сухой некроз образуется, в случае если:
- произошел процесс нарушения кровоснабжения конкретного участка определенного органа, в итоге возник дефицит кислорода и необходимых питательных веществ;
- болезнь развивалась постепенно;
- пораженные участки органов не имели достаточного количества жидкости (жировая прослойка, мышечные ткани);
- в зоне поражения клеток отсутствовали патогенные микробы.
Развитию сухого некроза больше подвержены люди с сильным иммунитетом и недостаточным питанием.
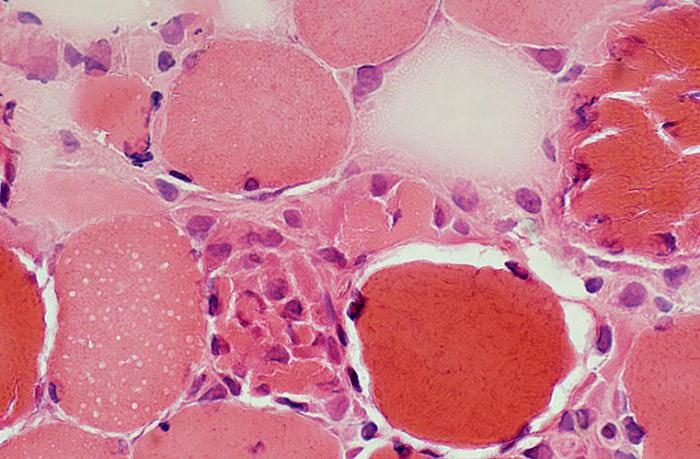
Коагуляционный некроз: механизм развития
Вследствие недостаточного насыщения кислородом клеток и нарушения кровоснабжения происходит процесс свертывания и уплотнения протоплазмы, далее пораженный участок высыхает. Поврежденные части оказывают токсическое воздействие на соседние живые ткани.
Пораженный участок имеет характерный внешний вид: мертвые клетки очерчены четкой линией и имеют ярко выраженный желто-серый или глинисто-желтый цвет. Данная область со временем уплотняется. При разрезе можно заметить, что ткани абсолютно сухие, имеют творожистую консистенцию, при этом рисунок нечеткий. В результате распада ядра клетки выглядят как масса гомогенной цитоплазмы. Далее при развитии некроза и воспаления можно заметить отторжение мертвых тканей. В случае если болезнь затрагивает ушную раковину или кости человека, образуется свищ. Однако механизм развития коагуляционного некроза до конца еще не ясен.
Разновидности коагуляционного некроза
Коагуляционный некроз включает в себя несколько видов:
- Инфаркт – самый распространенный вид. Развивается вследствие ишемической болезни. Не развивается в тканях головного мозга. При инфаркте возможна полная регенерация поврежденных тканей.
- Восковидный (ценкеровский) – развивается в результате тяжелых инфекционных повреждений. Болезнь поражает мышечные ткани, чаще приводящие мышцы бедра и переднюю брюшную стенку. Развитие некроза провоцируют перенесенные ранее заболевания, такие как сыпной или брюшной тиф. Пораженные участки имеют серый цвет.
- Казеозный некроз – специфический вид болезни. Спутник туберкулеза, сифилиса, лепры, проказы, болезни Вегенера. При данном типе некроза происходит гибель стромы и паренхимы (волокон и клеток). Особенность данного заболевания в том, что, кроме сухих участков, образуются пастообразные или творожистые гранулемы. Пораженные ткани имеют ярко-розовый цвет. Казеозный некроз - один из самых опасных видов за счет того, что способен "убивать" огромные участки.
- Фибриноидный – болезнь, при которой повреждается соединительная ткань. Некроз развивается при аутоиммунных заболеваниях, например при волчанке или ревматизме. Болезнь наиболее сильно поражает гладкую мускулатуру и волокна кровеносных сосудов. Фибриноидный некроз характеризуется изменением нормального состояния коллагеновых волокон и накоплением некротического материала. При микроскопическом исследовании пораженные ткани похожи на фибрин. При этом омертвевшие имеют ярко-розовый цвет. Участки, пораженные фибриноидным некрозом, содержат большое количество иммуноглобулина, а также продуктов распада фибрина и коллагена.
- Жировой – болезнь образуется в результате ушибов и кровоизлияний, а также при разрушениях в тканях щитовидной железы. При некрозе поражаются брюшина и молочные железы.
- Гангренозный – может быть сухим, влажным, газовым. Пролежни у лежачих больных также относятся к данному виду некроза. Чаще всего возникновению болезни способствуют бактерии, попадающие на пораженные участки.
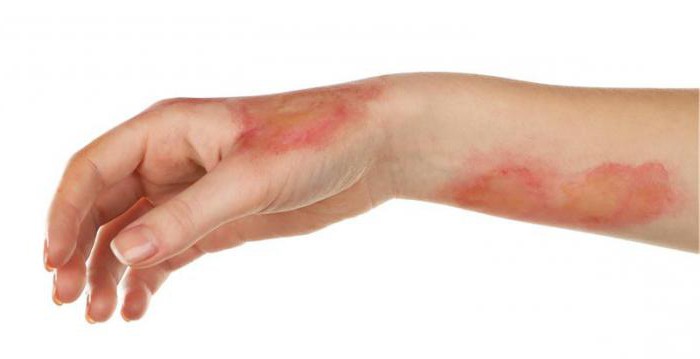
Сухая гангрена как вид коагуляционного некроза
Сухая гангрена – болезнь, при которой развивается некроз кожи, соприкасающейся с внешней средой. Как правило, в развитии заболевания какие-либо микроорганизмы не участвуют. Сухая гангрена чаще всего поражает конечности. Поврежденные ткани имеют темный, почти черный цвет и ярко очерченный контур. Цвет изменяется под воздействием сероводорода. Происходит это потому, что гемоглобиновые пигменты превращаются в сульфид железа. Сухая гангрена развивается при следующих условиях:
- При тромбозе артерий и атеросклерозе конечностей.
- При воздействии на конечности высоких или низких температур (при ожоге или обморожении).
- При развитии болезни Рейно.
- При наличии инфекций, например при сыпном тифе.
Лечение проводится только путем хирургического удаления омертвевших тканей.

Влажная гангрена
Влажная гангрена – болезнь, которая развивается при попадании бактериальной инфекции на поврежденные ткани. Болезнь поражает органы, богатые влагой, может встречаться на коже, но чаще распространяется на внутренние органы. Влажная гангрена поражает кишечник (при непроходимости артерий) и легкие (возникает в качестве последствий пневмонии).
Часто заболевание встречается у детей, так как их иммунитет при присоединении инфекции более податлив образованию гангрены. Поражению подвергаются мягкие ткани щек и промежности. Данное заболевание называют водяным раком. Пораженные участки становятся очень отечными и имеют темный цвет. Нет разграничивающего контура, поэтому болезнь тяжело поддается хирургическому лечению, так как сложно определить, где заканчиваются пораженные ткани. Гангренозные участки имеют очень неприятный запах, при этом болезнь часто приводит к летальному исходу.
Газовая гангрена и пролежни
Газовая гангрена по своим проявлениям очень схожа с влажной, однако причины развития разные. Данный вид гангрены развивается в том случае, если на пораженные начинающимся некрозом ткани попадают бактерии вида Clostridium perfringens и активно размножаются. Бактерии в процессе своей жизнедеятельности выделяют специфичный газ, который обнаруживается в пораженных тканях. Летальность при данном заболевании очень высока.
Диагностика коагуляционного некроза
В случае если есть подозрение на некроз органов, обследование проводят более обширное. Для этого необходимо:
- Провести рентгенографию. Особенно актуально данное исследование, если есть подозрение на газовую гангрену.
- Провести радиоизотопное исследование. Назначается, если рентген не выявил никаких изменений (на начальной стадии заболевания). В организм человека вводится радиоактивное вещество. Если имеется некротическое изменение тканей органа, то он будет подсвечиваться темным пятном.
- Провести КТ. Осуществляется, если есть подозрения на поражение костей.
- Провести МРТ. Наиболее результативный метод исследования, так как показывает даже незначительные изменения, связанные с нарушением циркуляции крови.
Осложнения некроза
Также обширные некрозы могут приводить к тяжелым осложнениям, например, при множественных пролежнях возможно присоединение опасной инфекции. Мертвые ткани выделяют в организм продукты своего распада, таким образом приводя к токсическим осложнениям. Даже более легкие формы заболевания могут приводить к неприятным последствиям, например к образованию рубцов в миокарде или образованию кисты в головном мозге.
Лечение некроза
Лечение некроза начинается с определения его вида, оценки нанесенных им повреждений и выявления сопутствующих заболеваний.
При постановке диагноза "сухой некроз кожи" назначается местное лечение:
- Обработка пораженных участков зеленкой.
- Очищение поверхности кожи с помощью антисептиков.
- Наложение повязки с раствором "Хлоргексидина".
Больному назначается медикаментозное и оперативное лечение с целью восстановления нормальной циркуляции крови, в том числе в пораженных участках. Для удаления омертвевших клеток чаще всего проводится хирургическая операция с целью резекции пострадавших участков. Ампутация конечностей производится с целью обезопасить здоровые участки от распространения болезни.

Сухой некроз внутренних органов лечится с использованием противовоспалительных средств, сосудорасширяющих, хондропротекторов. В случае неэффективности терапии проводится хирургическое лечение.
Клинико-морфологические формы некроза
Некроз проявляется различными клиническими и морфологическими изменениями. Различия зависят от структурно-функциональных особенностей органов и тканей, скорости и типа некроза, а также причины его возникновения и условий развития. Среди клинико-морфологических форм некроза различают коагуляционный (сухой) некроз и колликвационный (влажный) некроз.
При этом типе некроза погибшие клетки сохраняют свои очертания в течение нескольких дней. Клетки, лишенные ядра, выглядят как масса коагулированной, гомогенной, розовой цитоплазмы.
Механизм коагуляционного некроза недостаточно ясен. Коагуляция цитоплазматических белков делает их резистентными к действию лизосомных ферментов и в связи с этим замедляется их разжижение.
Коагуляционный некроз обычно происходит в органах, богатых белками и бедных жидкостями, например, в почках, миокарде, надпочечниках, селезенке, обычно в результате недостаточного кровообращения и аноксии, действия физических, химических и других повреждающих факторов, например, коагуляционный некроз клеток печени (рис. 6.1) при вирусном поражении или при действии токсических агентов бактериального и небактериального генеза. Коагуляционный некроз еще называют сухим, поскольку он характеризуется тем, что возникающие при нем мертвые участки сухие, плотные, крошащиеся, белого или желтого цвета.
К коагуляционному некрозу относят:
А. Инфаркт — разновидность сосудистого (ишемического) некроза внутренних органов (кроме мозга). Это самый частый вид некроза.
Б. Казеозный (творожистый) некроз развивается и при туберкулезе, сифилисе, лепре, а также при лимфогрануломатозе. Его еще называют специфическим, поскольку чаще всего встречается при специфических инфекционных гранулемах. Во внутренних органах выявляется сухой, крошащийся ограниченный участок ткани беловато-желтого цвета. В сифилитических гранулемах очень часто такие участки не крошащиеся, а пастообразные, напоминают аравийский клей. Это смешанный (то есть экстра- и интрацеллюлярный) тип некроза, при котором одновременно гибнет и паренхима, и строма (и клетки, и волокна). Микроскопически такой участок ткани выглядит как бесструктурный, гомогенный, окрашен гематоксилином и эозином в розовый цвет, хорошо видны глыбки хроматина ядер (кариорексис).
В. Восковидный, или ценкеровский некроз (некроз мышц, чаще передней брюшной стенки и приводящих мышц бедра, при тяжелых инфекциях - брюшном и сыпном тифах, холере);
Д. Жировой некроз:
1.Ферментный жировой некроз:жировой некроз наиболее часто происходит при остром панкреатите и повреждениях поджелудочной железы, когда панкреатические ферменты выходят из протоков в окружающие ткани. Панкреатическая липаза действует на триглицериды в жировых клетках, расщепляя их на глицерин и жирные кислоты, которые, взаимодействуя с плазменными ионами кальция, образуют мыла кальция. При этом в жировой ткани, окружающей поджелудочную железу, появляются непрозрачные, белые (как мел) бляшки и узелки (стеатонекроз).
При панкреатитах возможно попадание липазы в кровоток с последующим широким распространением, что является причиной жирового некроза во многих участках организма. Наиболее часто повреждаются подкожная жировая клетчатка и костный мозг.
2.Неферментный жировой некроз: неферментный жировой некроз наблюдается в молочной железе, подкожной жировой ткани и в брюшной полости. Большинство пациентов имеют в анамнезе травмы. Неферментный жировой некроз называют также травматическим жировым некрозом, даже если травма не определена как основная причина. Неферментный жировой некроз вызывает воспалительный ответ, характеризуемый наличием многочисленных макрофагов с пенистой цитоплазмой, нейтрофилов и лимфоцитов. Затем следует фиброзирование, при этом данный процесс бывает трудно отличить от опухоли.
1. Сухая гангрена — это некроз тканей, соприкасающихся с внешней средой, протекающий без участия микроорганизмов. Сухая гангрена наиболее часто возникает на конечностях в результате ишемического коагуляционного некроза тканей. Некротизированные ткани кажутся черными, сухими, они четко отграничены от смежной жизнеспособной ткани. На границе со здоровыми тканями возникает демаркационное воспаление. Изменение цвета обусловлено превращением гемоглобиногенных пигментов в присутствии сероводорода в сульфид железа. Примерами может служить сухая гангрена:
—конечности при атеросклерозе и тромбозе ее артерий (атеросклеротическая гангрена), облитерирующем эндартериите;
—при отморожении или ожоге;
—пальцев при болезни Рейно или вибрационной болезни;
—кожи при сыпном тифе и др. инфекциях.
Лечение состоит в хирургическом удалении мертвой ткани, ориентиром при этом служит демаркационная линия.
2.Влажная гангрена: развивается в результате наслоения на некротические изменения ткани тяжелой бактериальной инфекции. Под действием ферментов микроорганизмов возникает вторичная колликвация. Лизис клетки ферментами, которые образуются не в самой клетке, а проникают извне, называется гетеролизисом. Тип микроорганизмов зависит от локализации гангрены. Влажная гангрена развивается обычно в тканях, богатых влагой. Она может встречаться на конечностях, но чаще — во внутренних органах, например, в кишечнике при непроходимости брыжеечных артерий (тромбоз, эмболия), в легких как осложнение пневмонии (грипп, корь). У ослабленных инфекционным заболеванием (чаще корью) детей может развиться влажная гангрена мягких тканей щек, промежности, которую называют номой (от греч. nome - водяной рак). Острое воспаление и рост бактерий являются причиной того, что некротическая область становится отечной и красно-черной, с обширным разжижением мертвой ткани. При влажной гангрене может возникнуть распространяющееся некротизирующее воспаление, которое не четко ограничено от смежной здоровой ткани и, таким образом, трудно поддается хирургическому лечению. В результате жизнедеятельности бактерий возникает специфический запах. Очень высок процент летальности.
3.Газовая гангрена: газовая гангрена возникает при инфицировании раны анаэробной флорой, например, Clostridium perfringens и другими микроорганизмами этой группы. Она характеризуется обширным некрозом ткани и образованием газов в результате ферментативной активности бактерий. Основные проявления сходны с влажной гангреной, но с дополнительным присутствием газа в тканях. Крепитация (феномен потрескивания при пальпации) - частый клинический симптом при газовой гангрене. Процент летальности также очень высок.
4.Пролежень (decubitus): как разновидность гангрены выделяют пролежни - омертвение поверхностных участков тела (кожа, мягкие ткани), подвергающихся сдавлению между постелью и костью. Поэтому пролежни чаще появляются в области крестца, остистых отростков позвонков, большого вертела бедренной кости. По своему генезу это трофоневротический некроз, так как сдавливаются сосуды и нервы, что усугубляет нарушения трофики тканей у тяжелобольных, страдающих сердечно-сосудистыми, онкологическими, инфекционными или нервными болезнями.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Едкие яды обладают выраженным местным действием, которое проявляется в виде химического ожога различной степени — от гиперемии до некроза и даже полного разрушения тканей, с которыми соприкасается яд. Кислоты. Кислоты оказывают повреждающее действие свободными водородными ионами. Чем выше концентрация кислоты и степень диссоциации, тем сильнее ее действие на ткани. Водородные ионы обезвоживают ткани и свертывают белки, что приводит к коагуляционному некрозу.
Повреждающее действие кислот зависит также от продолжительности контакта с тканями. При длительном контакте кислота некротизирует глуб- жележащие ткани, разрушает сосуды и вызывает изменения гемоглобина крови, который превращается в кислый гематин или гематопорфирин.Некротизированные ткани пропитываются измененной кровью и приобретают при этом буровато-красныйи даже черный цвет. По периферии пораженных участков развивается воспаление. После всасывания в кровь кислота вызывает поражение внутренних органов в результате глубокого нарушения тканевого обмена, в связи с резким сдвигом рН среды в кислую сторону.
Органические кислоты диссоциируют слабо и свое повреждающее действие оказывают главным образом целой молекулой. Они обычно вызывают более поверхностный некроз с выраженной воспалительной реакцией.
Смертельная доза кислоты зависит от ее концентрации. Считается, что для крепкой серной кислоты она составляет около 5 мл, азотной — 5— 10 мл, При проглатывании крепкой кислоты отмечаются сильные жгучие боли по ходу пищевода и в области желудка, неукротимая рвота с примесью крови, иногда частицнекротизирован- ной слизистой оболочки. Общее состояние прогрессивно ухудшается, пульс и дыхание учащаются, наблюдается двигательное возбуждение, постепенно нарастает сердечная слабость. В результате раздражения слизистой оболочки гортани кислыми рвотными массами и парами кислоты появляется кашель, может наступить спазм голосовой щели и отек слизистой оболочки гортани.
В течение первых часов после приема яда смерть наступает от шока, асфиксии или же от внутреннего кровотечения. Чаще смертельный исход наблюдается к концу 1—2-х суток при явлениях тяжелой общей интоксикации. В более поздние сроки смерть может наступить от пневмонии, острой почечной недостаточности, а также от тяжелых осложнений, связанных с перфорацией пищевода (медиасти- нит) или желудка (перитонит). В случаях выживания отравившегося на пораженных участках пищевода и желудка образуются глубокие язвы с последующим рубцеванием, сужением или развитием непроходимости.
При наружном исследовании трупа в окружности рта можно обнаружить следы химического ожога в виде желтовато-серых или бурых пергаментных пятен; переходная кайма губ, слизистая оболочка полости рта в местах соприкосновения с ядом плотноватая, серого цвета При внутреннем исследовании в случаях отравления серной кислотой отмечается грязно-серая окраска и уплотнение слизистой оболочки пищевода, местами отслоение не- кротизированных участков ее. В желудке обнаруживается буроватая жидкостьсильно кислой реакции с примесью частичек отторгнувшейся слизистой оболочки. Внутренняя поверхность желудка неровная, местами утолщена, уплотнена, в других участках лишена слизистой оболочки, изъязвлена, интенсивно пропитана измененным гемоглобином, отчего имеет бурую, иногда почти черную окраску. На отдельных участках может наблюдаться разрушение всей стенки желудка с перфорацией ее. В двенадцатиперстной и начальном отделе тонкой кишки обычно обнаруживаются воспалительные изменения в виде резкого набухания, полнокровия слизистой оболочки.
Внутренние органы полнокровны, с выраженными дистрофическими изменениями. В более поздние сроки смерти (на 2—4-е сутки) наблюдаются тяжелые изменения почек (токсический некронефроз, рис. 98), печени (деструкция гепатоцитов, жировая дистрофия), пневмония, перитонит.
При отравлении азотной кислотой наблюдается желтая или зеленовато-желтая окраска пораженных тканей в результате соединения содержащихся в кислоте окислов азота с белками тканей (ксантопротеиновая реакция).
В практике судебно-медицинской экспертизы чаще встречаются отравления уксус ной кислотой из-за ее широкого применения в быту. При отравлении уксусной кислотой некро- тизированные участки слизистой оболочки желудка, иногда и начальной части тонкой кишки диффузно пропитываются кислым гематином, отчего она приобретает буро-темно-красную, почти черную окраску. Отравление этой кислотой часто сопровождается аспирацией паров ее и тяжелым поражением легких (токсическая пневмо ния). Общее действие уксусной кислоты связано с ее выраженным гемоли- зирующим действием. На вскрытии обнаруживается специфический запах от содержимого желудка, в печени — очаги некроза и кровоизлияний, в почках — некроз канальцевого эпителия, гемоглобиновые цилиндры.
Щелочи. Едкие щелочи (едкий натр, едкое кали и др.) оказывают действие своими гидроксильными ионами. При местном действии они вызывают разжижение, расплавление белков с образованием щелочных альбумина- тов (колликвационный некроз). Пораженные ткани в результате омыления жиров становятся мягкими, набухшими, скользкими на ощупь. Щелочи легко проникают в глубь тканей, разрушают эритроциты, превращают гемоглобин в щелочной гематин. Некротизиро- ванные ткани, пропитанные щелочным гематином, приобретают темно-бурый цвет. Общее действие щелочей связано с развитием алкалоза и глубокого нарушения обмена веществ.
При приеме внутрь едких щелочей ощущается металлический щиплющий вкус во рту, жгучая боль по ходу пищевода и в области желудка. Вслед за этим появляются тошнота, рвота буроватыми сильно щелочными массами с клочками отторгнувшейся слизистой оболочки. При больших дозах яда обычно быстро развивается шоковое состояние, коллапс. Если отравление длится несколько дней, то нередко присоединяются осложнения в виде пневмонии, гнойного медиастинита, перитонита. Выздоровление протекает очень медленно, часто развиваются рубцовые сужения пищевода и желудка.
На вскрытии в случае ранней смерти наблюдается набухание и сероватый, серовато-зеленоватый цвет слизистой оболочки желудка, глотки, пищевода. В желудке — содержимое буроватого цвета с щелочной реакцией. Слизистая оболочка его набухшая, мутно-серого, зеленовато-серого или темно-бурого цвета, местами отслоена, стенка желудка разрыхлена, мягкая, легко рвется. Аналогичные, но менее выраженные изменения могут наблюдаться в двенадцатиперстной и начальном отделе тощей кишки.
В связи с аспирацией паров щелочи часто наблюдаются набухание и покраснение слизистой оболочки гортани, а также пневмонические фокусы в легких. Смертельная доза едких щелочей — 15—20 мл.
Гидроксид аммония (нашатырный спирт) представляет собой слабую щелочь, поэтому местное действие его обычно выражено слабо и проявляется главным образом в виде сильного раздражения и воспаления слизистых оболочек желудочно-кишечного тракта. Быстро всасываясь в желудке, гидроксидаммония попадает в кровь и оказывает выраженное общее действие в основном на центральную нервную систему, сопровождающееся возбуждением и последующим ее параличом.
На вскрытии обычно наблюдается отечность и красная окраска слизистой оболочки рта, языка, глотки, пищевода. В желудке — содержимое кровянистого характера с щелочной реакцией и запахом аммиака, слизистая оболочка его резко набухшая, яркокрасного цвета, иногда с участками поверхностного некроза. Большая летучесть гидроксида аммония обусловливает резкое раздражение верхних дыхательных путей и развитие токсической пневмонии.
Смертельная доза водного раствора аммиака — 25—30 мл (в виде 25% раствора).
При смертельных отравлениях кислотами и щелочами на судебнохимическое исследование следует изымать желудок, тонкую и толстую кишку с их содержимым, глотку, пищевод, печень, почку, участки кожи со следами действия яда.
Фенол (карболовая кислота) не диссоциирует с образованием водородных ионов и действует на организм целой молекулой. Фенол может проникать в организм через пищеварительный тракт, при вдыхании паров, а также через неповрежденную кожу.
Действуя местно, фенол свертывает белки и обезвоживает ткани, при этом он очень быстро всасывается, оказывая резко выраженное возбуждающее действие на ЦНС с последующим быстрым параличом дыхательного центра. Прием фенола внутрь сопровождается сильными болями по ходу пищевода и желудка, рвотой, однако в силу анестезирующего действия боли вскоре прекращаются, небыстро нарастают симптомы общего действия яда: возбуждение, судороги, резкие расстройства дыхания и кровообращения, снижение температуры тела, потеря сознания. Смерть в острых случаях чаще всего наступает в течение первых часов, иногда минут.
При вскрытии трупа обнаруживаются характерные изменения: на слизистой оболочке языка, глотки, пищевода серовато-белые сухие плотные струпы, желудок сильно сокращен, слизистая оболочка его плотная, ломкая, сухая, серовато-белого цвета. От содержимого желудка ощущается запах фенола. Смертельная доза для жидкой карболовой кислоты — около 10 мл.
Хлоргексидин — антисептическое средство, применяемое для обработки рук хирургами, для стерилизации инструментов. Выпускается в виде 20% исходного раствора, из которого приготавливают рабочие растворы. Отравления возникают при попадании через рот неразведенного раствора по ошибке вместо лечебных жидкостей, при промывании брюшной полости в ходе операции, а также при других нарушениях методики использования препарата. После приема хлоргексидина возникает вялость, адинамия, бессознательное состояние, арефлексия, сужение зрачков. Смерть наступает при явленияхпеченочнопочечной недостаточности.
При исследовании трупов в случаях перорального отравления наблюдается коагуляционный некроз слизистых оболочек рта, глотки, пищевода, желудка, начального отдела тонкой кишки с желтушным окрашиванием некротизированных тканей, выраженные дистрофические и некробиотиче- ские изменения в ткани печени и почек. Смертельная доза хлоргексидина не установлена. Методика судебно-медицинского обнаружения яда во внутренних тканях пока не разработана.
Последнее изменение этой страницы: 2016-04-08; Нарушение авторского права страницы
Едкие яды- вещества, вызывающие некроз тканей в месте контакта с ними. Свойствами едких ядов обладают кислоты и щелочи, некоторые соли (перманганат калия, нитрат серебра, бихромат калия и другие соли хромовой кислоты), пероксид водорода, формальдегид, йод, конторский клей и др.
Отравления кислотами происходят обычно путем их употребления внутрь по ошибке или с целью самоубийства. При попадании кислоты на поверхность тела возникает химический ожог, который иногда сопровождается общими токсическими явлениями (падение артериального давления, белок и эритроциты в моче и др.).
Действие кислот на организм определяется прежде всего ионами водорода. Поэтому проявления отравления разными кислотами однотипны, а их выраженность зависит главным образом от концентрации кислоты, от степени диссоциации ее молекул и от продолжительности ее контакта с тканями. Во рту и пищеводе яд находится недолго, а в желудке задерживается, вызывая более тяжелое повреждение.
Ионы водорода отнимают у тканей воду и вызывают свертывание белковых молекул, что приводит к коагуляционному некрозу тканей в месте контакта с кислотой, т. е. прежде всего по ходу верхних отделов желудочно-кишечного тракта. Разрушение тканей вызывает резкую боль, поэтому пострадавшие часто умирают от шока. Концентрированные растворы сильных кислот вызывают гемолиз, а гемоглобин под их влиянием превращается в кислый гематин, который обусловливает темно-коричневую или черную окраску некротизированных тканей.
Если смерть наступает не сразу, кислота успевает всосаться в кровь и вызывает резкий ацидоз, который ведет к коллапсу, судорогам и параличу дыхательного центра.
Непосредственные причины смерти при отравлениях кислотами: в первые сутки после отравления- болевой шок, массивное желудочное кровотечение, разлитой перитонит вследствие перфорации желудка, асфиксия вследствие отека гортани, далее острая сердечно-сосудистая недостаточность и паралич дыхательного центра в результате токсического (прежде всего ацидотического) повреждения миокарда и нервной ткани. В затянувшихся случаях возможна смерть от осложнений: от пневмонии, от острой почечной недостаточности (вследствие токсического и гемоглобинурийного нефроза), от острой печеночной недостаточности (вследствие массивных некрозов печени), от сепсиса.
Клиническая картина отравления кислотами. Сразу после приема кислоты возникают резкие боли в глотке, по ходу пищевода и в эпигастрии (иногда приводящие к смерти от болевого шока), слюнотечение, тошнота и рвота содержимым типа “кофейной гущи” с фрагментами некротизированной слизистой, а иногда и с неизмененной кровью. Внезапное прекращение рвоты и распространение болей по всему животу обычно указывают на перфорацию желудка. В первые часы после отравления наблюдается вздутие живота и задержка стула.
Характерны также кашель и затруднение дыхания (вследствие воздействия паров кислоты и ее аспирации при рвоте; возможна даже смерть от асфиксии вследствие резкого отека гортани и спазма голосовой щели).
Если пострадавший не умер в первые несколько часов после отравления, наблюдаются понос с примесью слизи и крови, судороги и анурия, еще больше снижается артериальное давление. У выживших, как правило, формируется рубцовая стриктура пищевода, а также остаются нарушенными двигательная и секреторная функции желудка.
Патоморфологическая картина отравления кислотами. При наружном исследовании трупа на одежде могут обнаруживаться пятна и потеки ржавого цвета с разрушением ткани. Трупное окоченение наступает раньше и выражено сильнее, чем при других видах смерти.
Определяются ожоги кожи губ, подбородка, щек, иногда шеи, местами имеющие форму вертикальных потеков: плотные, сухие и ломкие, черного, бурого или серого цвета. Выявляются также ожоги слизистой оболочки рта, глотки, пищевода, желудка, а при затяжном течении- и двенадцатиперстной кишки в виде ломких, сухих, жестких на ощупь корок черного или бурого цвета. Местами слизистая слущена. В расширенных сосудах- суховатые, крошащиеся массы свернувшейся крови с гематином. Содержимое желудка имеет вид кофейной гущи с хлопьями отторгнувшейся слизистой. При массивном кровотечении из сосудов пищевода и желудка обнаруживается неизмененная кровь в желудке и кишечнике, при перфорации- отверстие с неровными краями и желудочное содержимое в брюшной полости. Следует учитывать, что перфорация может быть и посмертной. Признаками ее прижизненности являются реактивные воспалительные явления со стороны брюшины. Поверхность органов, прилегающих к желудку, суховата на ощупь и имеет буроватый оттенок. Эти изменения наиболее выражены при перфорации, но могут быть связаны и с диффузией ионов водорода через стенку желудка.
При затяжном течении отравления обнаруживаются также увеличение шейных лимфатических узлов, токсический гепатит, перихолангит, коагуляционный некроз эпителия извитых и прямых канальцев.
Кислоты, имеющие наибольшее судебно-медицинское значение. Уксусная кислота (СН3СООН) наиболее часто служит причиной отравлений ввиду ее доступности в быту. Встречаются даже убийства маленьких детей посредством вливания им в рот уксусной эссенции. Уксусная кислота относится к числу слабых кислот, поэтому действует более поверхностно и редко дает перфорации, зато ее общее действие, в частности, гемолитическое, сильнее, чем у неорганических кислот. Кроме того, она является летучим соединением, поэтому при отравлении ее пары сильно повреждают дыхательные пути и легкие, вызывая пневмонию. При вскрытии от органов и полостей трупа ощущается характерный запах. Определяются признаки гемолиза: желтуха, гемоглобинурия, прижизненная имбибиция стенки сосудов. Характерным симптомом у женщин является метроррагия.
Щавелевая кислота (НООС-СООН) используется как очиститель от ржавчины и как отбеливающее средство. Она менее токсична, однако в больших дозах и высоких концентрациях вызывает смерть. Помимо обычных проявлений отравления кислотами, вызывает образование нерастворимых кристаллов оксалата кальция в желудке, крови и канальцах почек, некротический нефроз и гипокальциемию (приводящую к нарушению функции нервной системы и мышц, в том числе сердца).
Лимонная кислота НООС-СН2-СОН(СООН)- СН2-СООН также образует нерастворимые кальциевые соли и вызывает гипокальциемию. Поэтому клиническая картина отравления ею включает острую сердечно-сосудистую недостаточность и судороги.
Карболовая кислота (фенол С6Н5ОН) и другие спирты ароматического ряда (например, крезолы и их мыльный раствор-лизол) отличаются тем, что хорошо всасываются через неповрежденную кожу и повреждают сосуды, вызывая гангрену, а также угнетают ЦНС. При отравлении концентрированным фенолом наблюдается обычная картина отравления кислотой и резкий запах карболовой кислоты от органов и полостей трупа. При отравлении разбавленным фенолом выявляются признаки асфиксии и токсической дистрофии печени при относительно сохранной слизистой желудочно-кишечного тракта. Моча имеет зеленовато-коричневый цвет вследствие наличия в ней хингидрина- метаболита фенола.
Серная, соляная и азотная кислоты (Н2SО4, НCl, НNО3) относятся к числу сильных, т. е. их молекулы в водных растворах диссоциируют почти полностью. Они широко используются в промышленности и лабораторной практике. Серная кислота- наиболее сильная- чаще вызывает перфорацию стенки желудка, чем другие кислоты.
При отравлении летучими кислотами- соляной и уксусной- резче выражены отек гортани и легких.
Азотная кислота оказывает токсическое действие не только ионами водорода, но и анионами (нитрат-ионами), которые в организме образуют ксантопротеиновую кислоту (нитросоединение триптофана), имеющую ярко-желтый цвет, и оксиды азота. Поэтому при вскрытии обнаруживается желтое окрашивание губ, кожи вокруг рта и слизистых органов системы пищеварения, и ощущается специфический удушливый запах оксидов азота. Желтая окраска струпа наблюдается только при концентрации кислоты не менее 30%; в противном случае струп имеет обычный для кислот темный цвет. Характерно также образование метгемоглобина в сосудах, вызываемое нитрат-ионами. Как правило, выявляются токсический отек легких, бронхиты и пневмонии в результате вдыхания оксидов азота, выделяющихся из желудка. При затяжном течении отравления развиваются дистрофические изменения в клетках миокарда, печени и почек.
Фтороводородная кислота (HF) повреждает эмаль зубов. Что проявляется ее желтоватым окрашиванием и дефектами.
Гистологическая картина отравления кислотами. При микроскопическом исследовании слизистой рта, глотки, пищевода, желудка выявляется диффузный тотальный коагуляционный некроз слизистой и отек подслизистой оболочки (выключая отравления уксусной кислотой) с кровоизлияниями (Цветной рис.59). В тяжелых случаях некроз распространяется на подслизистый и даже на мышечный слой. Эпителий местами или полностью десквамирован и замещен аморфной буроватой массой. Сохранившийся эпителий лишен ядер. В местах десквамации отмечается расширение и переполнение кровью сосудов подслизистого слоя. В некоторых сосудах- фибриновые или смешанные тромбы. Подлежащие ткани отёчные с кровоизлияниями. При смерти через несколько часов от отравления имеется также подострый диффузный воспалительный процесс с преобладанием в инфильтрате сегментоядерных лейкоцитов. Еще позже появляются признаки регенерации.
Если смерть наступила не в первые сутки, развивается фибринозно-геморрагический колит.
В легких при быстрой смерти определяются полнокровие, очаговые кровоизлияния, дистелектазы. При поздней смерти обычно выявляются очаги пневмонии. Для отравлений уксусной кислотой характерно наличие в сосудах красных тромбов с явлениями гемолиза эритроцитов. При отравлении уксусной и азотной кислотами имеются некрозы стенок бронхов (эпителий набухший, без ядер или десквамирован) с последующим формированием язв и выделением сначала слизисто-фибринозного, потом гнойного экссудата. Для этих отравлений характерен также токсический стромальный и интраальвеолярный отек легких.
В печени могут обнаруживаться дистрофия и очаги некроза гепатоцитов, позже развивается токсический гепатит. Для отравлений уксусной кислотой характерны тромбы в венах и отложения желчного пигмента в гепатоцитах. При отравлении слабым раствором фенола выявляются массивные некрозы ткани печени.
В почках определяются белковая дистрофия, некроз и слущивание нефротелия извитых канальцев. При отравлении уксусной кислотой- картина пигментного нефроза: включения пигмента в клетках эпителия канальцев и бурого цвета цилиндры в их просвете. Кроме того, для отравлений уксусной кислотой характерны сладж-феномен, красные тромбы и явления гемолиза в сосудах, а при затяжном течении- гемосидероз селезенки.
Действие щелочей на организм. Щелочи действуют на организм преимущественно своими анионами (гидроксил-ионами). Сильные щелочи, взаимодействуя с белками, вызывают их гидролиз и образуют щелочные альбуминаты, легко растворимые в воде. Поэтому они вызывают колликвационный некроз тканей в месте контакта и растворяют их (в том числе волосы и ногти). Кроме того, щелочи вызывают омыление жиров. Благодаря растворяющему действию щелочи проникают глубоко в ткани.
Общетоксическое действие щелочей включает в себя алкалоз (приводящий к коллапсу и судорогам посредством повреждения миокардиоцитов и нейронов) и действие катиона. В моче выпадает обильный осадок, состоящий из фосфатов.
Клиническая картина отравления щелочами очень похожа на отравление кислотами: сильные боли по ходу пищевода и в эпигастрии, слюнотечение, тошнота и рвота кровянистыми или бурыми массами с частями слизистой желудка. Перфорация желудка, однако, бывает реже, чем при отравлении кислотами. Далее падает артериальное давление, возникают судороги и наступает смерть.
У выживших формируется рубцовая стриктура пищевода и остается нарушенной функция желудка. Возможны также гнойная аспирационная пневмония, эмпиема плевры и медиастинит.
Непосредственные причины смерти при отравлениях щелочами те же, что и при отравлении кислотами.
Патоморфологическая картина отравления щелочами. Подвергшиеся действию щелочей ткани набухают и размягчаются. Кровь, выходящая из аррозированных сосудов, не свертывается, а из гемоглобина образуется щелочной гематин зеленовато-бурого цвета, окрашивающий некротизированные ткани.
Кожа вокруг рта, соприкасавшаяся со щелочью, имеет сероватый оттенок и скользкую, похожую на мыльную поверхность. Выявляется колликвационный некроз слизистой оболочки рта, глотки, пищевода, желудка, а при затяжном течении- и двенадцатиперстной кишки. Органы размягчены, слизистые их набухшие, студневидные, склонны размазываться. В желудке слизистая окрашена в зеленовато-бурый цвет, во рту и пищеводе - сероватая.
Щелочи, имеющие наибольшее судебно-медицинское значение. Наиболее сильными щелочами являются едкий калий и едкий натрий (гидрооксиды калия и натрия КОН и NaОН). Коллапс при приеме едкого калия бывает выражен особенно сильно из-за токсического действия ионов калия на сердечную мышцу.
Гашеная известь Са(ОН)2, (гидроксид кальция) применяется в основном в строительстве. Образуется из негашеной извести (оксида кальция СаО) путем смешивания с водой. При этом происходит сильное нагревание и образуется тестообразная едкая масса. Если на кожу или слизистые попадает негашеная известь, происходит такая же реакция, приводя к повышению температуры и химическому ожогу. При пероральном отравлении в содержимом желудка и рвотных массах обнаруживаются следы беловатой тестообразной массы.
Нашатырный спирт (едкий аммоний, гидроксид аммония) NН4ОН относится к слабым щелочам. Образуется при растворении аммиака в воде. Применяется в качестве лекарства и имеется почти в каждой домашней аптечке, что повышает риск отравлений в результате несчастного случая или суицида. Аммиак легко всасывается в кровь и поражает нервную систему. Клинические особенности отравления нашатырным спиртом включают сильный насморк, кашель, слезотечение и диарею с сильными тенезмами. Выражен отек гортани. При высокой дозе развиваются психическое возбуждение, судороги и бред, которые сменяются коллапсом и парезом нижних конечностей. Возможна смерть от паралича дыхательного центра. У выживших обычно развивается пневмония. Для секционной картины характерны запах аммиака от органов и полостей трупа, резкое полнокровие головного мозга с мелкими кровоизлияниями в его вещество, отек легких и очаги пневмонии. Местное действие нашатырного спирта слабее, чем у других щелочей. Слизистая рта, глотки и пищевода гиперемирована, со множеством кровоизлияний, эпителий отслаивается в виде пузырей. На слизистой желудка имеются более темные пятна вследствие образования щелочного гематина. Желудочное содержимое кровянистое, с хлопьями на слизистой. Кровь иногда лаковая- светло-красная. При затяжном течении развиваются некротический нефроз и жировая дистрофия печени.
Силикатный клей при его употреблении внутрь действует подобно щелочам.
Гистологическая картина отравления щелочами. При микроскопическом исследовании органов желудочно-кишечного тракта определяется расплавление и отторжение эпителия, гомогенизация подслизистой, ее окрашивание продуктами гемолиза, резкий отек всех слоев стенки. Выявляются также очаги бронхопневмонии, белковая и жировая дистрофия гепатоцитов, центролобулярные некрозы и дискомплексация балок печени (токсический гепатит), очаги некроза в ткани поджелудочной железы, некротический нефроз. При поздней смерти развивается реактивное воспаление поврежденных органов.
Читайте также:


