Пульс 110 ударов в минуту отравление
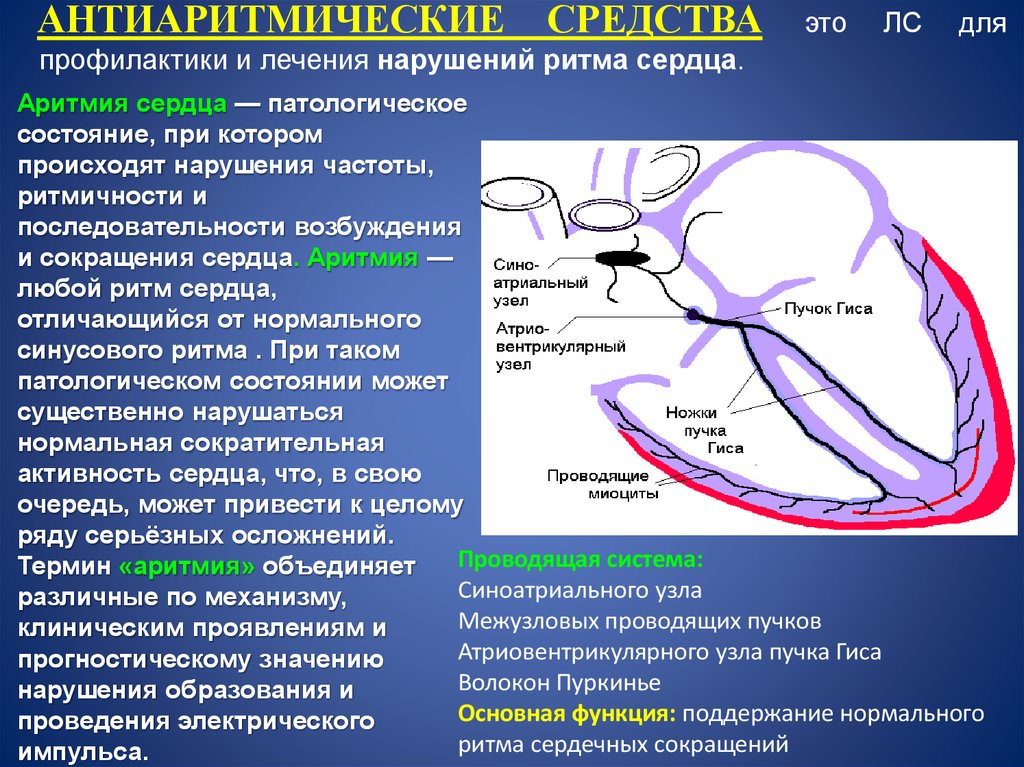
При прямом воздействии токсинов на синоатриальный (проводящий) узел и кардиомиоциты (мышечные клетки) сердца наблюдается тахикардия при отравлении. Увеличиваться частота сердечных сокращений может, если задет блуждающий нерв, осуществляющий парасимпатическую иннервацию и замедляющий пульс. Картина наиболее вероятна для случайного отравления медикаментами или тонизирующими напитками.
Какое отравление вызывает учащенное сердцебиение?
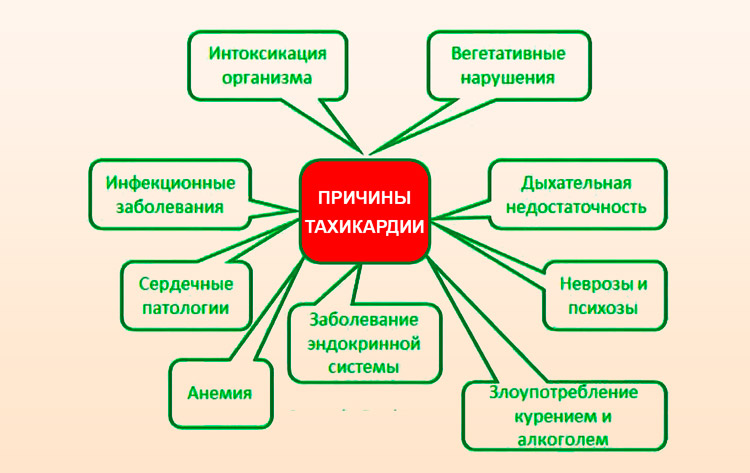
Тахикардией называется учащенное сердцебиение (более 90 ударов за минуту в состоянии покоя). Состояние само по себе не является отдельным заболеванием, но указывает на другие функциональные расстройства или поражения органов. Отравление считается причиной тахикардии, когда токсин воздействует на проводящую систему сердца.
Тяжелые пищевые отравления иногда сопровождаются учащением сердечного ритма. При обильной рвоте и диарее происходит обезвоживание организма, а вместе с жидкостью теряются катионы натрия и калия, поддерживающие сокращающую способность. При интоксикации организма, кроме учащенного пульса, на тахикардию укажут следующие симптомы:
- головокружение;
- гиперемия лица (покраснение);
- тяжесть и боль в груди;
- одышка;
- беспокойство;
- снижение работоспособности;
- бессонница;
- подавленное настроение;
- видимая пульсация сосудов шеи;
- затрудненное дыхание.
Кофеин, энергетические напитки, амфетамины повышают давление и заставляют сердце биться быстрее. Злоупотребление алкогольными напитками и никотиновая зависимость напрямую влияют на симпатическую нервную систему, стимулируя ускоренный ритм. Для здоровых людей лишняя чашка кофе или сигарета не вызовет неприятных последствий. Но при наличии хронических заболеваний высокий пульс провоцирует развитие сердечной недостаточности, ишемической болезни сердца, инфаркта миокарда.
Другие симптомы
В зависимости от вида токсина и способа его проникновения в организм симптомы отравления могут разниться. Отравляющие вещества человек может принять перорально, через кожу, ингаляционно, внутривенно. Отравление бывает случайным и намеренным (при самоубийстве). Наиболее распространенная картина включает боль в животе, диарею, тошноту и рвоту, головную боль, головокружение, пространственную дезориентацию.
| Виды отравления | Симптомы |
| Пищевые | Боль в животе, рвота, понос, слабость, снижение артериального давления. |
| Инфекционные | Боль в животе, температура, рвота, понос, изменение цвета каловых масс, слабость, головокружение. |
| Лекарственные | Тошнота, рвота, сужение или расширение зрачков, сонливость. |
| Алкогольные | Нарушение координации движения, тошнота, рвота, галлюцинации, спутанность сознания. |
| Химическими веществами | Затруднение дыхания, потеря сознания, ожоги и боль в пищеводе, понос, рвота, дезориентация в пространстве. |
| Угарным газом | Головокружение, тошнота, потеря сознания, одышка, дезориентация в пространстве. |
| От укусов животных (насекомых) | Кожные реакции, зуд, отек, лихорадка, головная боль, сухость во рту. пространстве. |
Отравления в зависимости от органов поражения проявляются следующим образом:
- Нейротоксические — нарушение психики, судороги, паралич, кома. Развиваются в результате отравления наркотиками, алкоголем, фосфорорганикой, производными изониазида.
- Кардиотоксические — нарушение ритма, проводимости, дистрофия сердечной мышцы. Так действуют сердечные гликозиды, растительные яды, соли бария и калия.
- Пульмонотоксические — отек легких (оксиды азота, фосген).
- Нефротоксические — отказ почек (соли тяжелых металлов, этиленгликоль, щавелевая кислота).
- Гепатотоксические — ядовитые грибы, альдегиды, фенолы, хлоруглероды.
- Местные кожные реакции — соли мышьяка, ртути, иприт.
- Нарушение транспорта и утилизации кислорода — угарный газ, синильная кислота.
Первая помощь при отравлении
В первую очередь необходимо прекратить воздействие отравляющего вещества, вывести токсин из организма или обезвредить его. Далее оказывают симптоматическое лечение. Безотлагательного устранения требуют симптомы, угрожающие жизни потерпевшего. Как можно скорее нужно восстановить дыхание, сердцебиение, кровообращение. После этого корректируют нарушения терморегуляции и метаболические расстройства.
В случае пероральных отравлений применяют промывание желудка, вызывают рвоту и диарею, назначают препараты для связывания отравляющих веществ или продуктов их распада. Если яд уже попал в кровь, делают кровопускание и (или) гемодиализ. Чем меньше времени яд находится в организме, тем лучше прогноз и незначительнее последствия. Пострадавшему нужно ввести больше водно-солевых растворов (через рот или внутривенно), чтобы снизить концентрацию токсинов в органических жидкостях.
Из статьи вы узнаете, что пульс от 110 до 115 ударов в минуту считается высоким, называется тахикардией, которая имеет ряд физиологических и патологических причин.

Физиологические причины
спортивные нагрузки, занятия фитнесом, обычные физические упражнения, которые требуют притока крови к тканям и внутренним органам, усиления, ускорения кровообращения. Триггером тахикардии априори можно считать и переноску тяжестей, пребывание долгое время в статичной позе, что также влияет на сосудистый тонус и кровоток. Поднятие на высоту провоцирует учащение пульса, психоэмоциональные нагрузки, страх, страсть, восторг, тревога, ожидание встречи и так далее.
Жара, перепады температур, атмосферные колебания, духота в помещении повышают ЧСС до 110-115 ударов/минуту, инфекции, отравления, интоксикация, прием лекарств, которые провоцирую гипертермию вызывают повышение пульса в пропорции: на каждый градус 10 сердечных сокращений, то есть +5 градусов вызывают постепенное увеличение пульса до цифр – 111,112,113,114,115.
Обильная еда, алкоголь, курение, злоупотребление кофе, крепким чаем, энергетиками тоже вызывает тахикардию свыше 100 ударов/минуту. Однако такая тахикардия самоустраняется при ликвидации триггера, который ее вызвал.
Патологические причины
Совершенно иная картина, если причина пульса в 110-115 единиц – патологическая, то есть тахикардия существует длительное время, являясь симптомом какой-то основной патологии, требует выяснения первопричины расстройства.
Чаще всего – это кардиозаболевания. 110-115 ударов характерны для: врожденных или приобретенных пороков, ревматизма, аутоиммунных процессов, воспаления миокарда, ОИМ, постинфарктного кардиосклероза, гипертонии, стенокардии, нарушений проводимости.
К внесердечным патологическим триггерам относятся: ВСД, нейроциркуляторная дистония, эндокринные патологии, анемии разного генеза, эмфизема легких, неврозы, психозы, обезвоживание организма на фоне диареи или неукротимой рвоты. Избыток в крови калия или дефицит магния – тоже причина патологической тахикардии 110-115 ударов/минуту.
Знание первопричины повышения ЧСС обязательно для выбора верной тактики лечения.
Ситуация при беременности
Отдельно стоит упомянуть учащенное сердцебиение у беременных. Пульс до 110 ударов/минуту может быть физиологической адаптацией на повышенную нагрузку от растущего плода во втором-третьем триместре беременности, связан с развитие дополнительной сосудистой сети. Но, если в состоянии покоя тахикардия превышает эти показатели, речь идет о патологии, грозит гипоксией плода, выкидышем, преждевременными родами или замершей беременностью. В этом случае нужна консультация врача и медикаментозная коррекция состояния.
Первая помощь при сердцебиении 110-115 ударов

Что делать, если причина высокого пульса неизвестна? Вызывать Скорую. До приезда врачей: дать пациенту успокоительное: Валериана, Пустырник, Пион (но препарат Глицисед – табу, поскольку он снижает давление, а оно и так может падать), под язык – Валидол, если есть возможность – выпить таблетку Магне В6, распахнуть окна, освободить от стесняющей одежды, провести тонометрию, глубоко вдохнуть и мощно выдохнуть несколько раз, умыться прохладной водой. Лучше полусидеть или лежать на высоких подушках. При дальнейшем росте пульса за 180 нужно начать кашлять, чтобы избежать фибрилляции предсердий.
Можно надавить на глазные яблоки (Вагус-эффект), помассировать боковые поверхности шеи (проекция сонных артерий, питающих мозг), надавить на ямку левой руки в месте перехода кисти в предплечье (по центру), по возможности принять Анаприлин.
Что делать при пульсе выше 110 ударов/минуту и высоком давлении
При сочетании тахикардии и гипертензии, надо действовать сразу в двух направлениях: урежать пульс и минимизировать рост АД. Безусловно, удобнее и безопаснее такие мероприятия проводить в специализированном стационаре, поэтому от предложенной госпитализации лучше не отказываться.
В домашних условиях подобный приступ можно снять сублингвальным приемом таблетки Каптопресса, Эналаприла (10 мг) с интервалом в час – повтор еще 10 мг, в сочетании с антиаритмиками: Анаприлином, Корвитолом, Финигидином (во многих регионах РФ Анаприлин исчезал из аптечной сети, но сегодня он снова продается в любой аптеке).
О чем говорит пульс 110 ударов/минуту при гипотонии
Сочетание тахикардии и гипотонии характерно для: анафилаксии, отравлении токсинами, массивной кровопотери, ОИМ, ВСД, беременности. Лечить надо первопричину, но приоритетно в данном случае падение давления, которое может привести к коллапсу и фатальному исходу. Если гипотензия и тахикардия развилась из-за обезвоживания, нужно восполнить утраченную организмом жидкость, при кровопотере – срочно остановить кровотечение и провести переливание физиологических растворов, плазмы или крови.
Если давление падает из-за высокой ЧСС (110-115 ударов/минуту), тогда нужно стабилизировать пульс: медикаментозно или дефибриллятором. При наркотическом опьянении или отравлении токсинами – детоксикация, вплоть до гемодиализа.
Если гипотония и тахикардия – результат сужения аортального клапана, нужно оперативное вмешательство по его замене.
На что обратить внимание при учащенном сердцебиении
Учащенное сердцебиение 110 – 115 ударов/минуту требует внимательного отношения, поскольку совсем не так безобидно, как может показаться. Вероятность тяжелых, даже фатальных осложнений в течение 5 лет без адекватной терапии составляет около 25%, при своевременном и полноценном симптоматическом лечении, устранении первопричины – не более 10%.
В первую очередь, следует зафиксировать продолжительность приступа, периодичность возникновения, акцентировать внимание на том, что этому предшествует, отметить, есть ли аритмия, каковы дополнительные симптомы. Тонометрию и пульсометрию проводить регулярно и записывать данные в специальный дневник.
Это позволит увидеть, насколько опасно возникающее состояние, обратиться за квалифицированной медицинской помощью, своевременно вызвать Скорую помощь. Иногда достаточно убрать внешний раздражитель, как все нормализуется. Безусловно, прогрессирующая анафилаксия или неконтролируемое кровотечение – повод срочного вызова врачей.
Особенно важна сопутствующая симптоматика. Если высокая ЧСС сочетается с ростом АД, у пациента ранее диагностированы сердечные или эндокринные патологии (заболевания щитовидной железы, сахарный диабет), есть отягощенная наследственность, беременность или просто каждый новый приступ тяжелее предыдущего – нужна срочная консультация квалифицированного специалиста.
В домашних условиях для профилактики повторных приступов рекомендуется хороший сон, не менее 8 часов, полный отказ от никотина и этанола в любых вариантах, сбалансированное питание, прием витаминно-минеральных комплексов.
Когда у человека нормальное сердцебиение, его пульс не превышает допустимых показателей. При этом он хорошо себя чувствует, у него не возникает проблем с сердечным ритмом. Но в некоторых случаях скорость пульсовых волн отклоняется от нормы, что отражается на состоянии пациента.
В этой статье мы расскажем об отклонении пульса в сторону повышения — как и почему возникает такая аномалия, какими симптомами сопровождается. Также выясним, что нужно делать до приезда врачей, какие лечебные мероприятия способны привести пульс в норму.
Норма пульсовых волн, возможные отклонения
Пульсом называют величину, которая отображает частоту сокращений сердечной мышцы. Он измеряется в количестве ударов за единицу времени (минуту). Такая величина очень не постоянна, поскольку может меняться под воздействием внешних факторов. Чаще всего на пульсовые колебания влияют:
- время суток;
- положение тела;
- физическая активность;
- прием пищи;
- эмоциональные переживания.

Процесс образования пульсовой волны
При измерении пульса очень важно определить показатели, которые характерны для человека в состоянии покоя. При этом нормальными считаются колебания от 50 до 100 ударов за минуту. Для взрослого пациента существуют определенные рамки пульсовой активности, которые зависят от следующих факторов:
- Возраста. Для человека молодого хороший показатель в спокойном состоянии — от 60 до 80. Для пожилых людей характерно увеличение пульсовых колебаний до 90 и более ударов.
- Половой принадлежности. Принято считать, что женщины более эмоциональны, поэтому даже в состоянии покоя их пульс слегка завышен. Особенно выражено это состояние после наступления менопаузы.
- Степени тренированности организма. Например, спортсмены способны контролировать свое сердцебиение.

Пульс 110 определенно считается завышенным. При систематическом возникновении такого показателя следует проконсультироваться с врачом и пройти обследование. Если у пациента насчитывается 110 ударов пульсовых волн за минуту, то это свидетельствуют о развитии тахикардии (нарушение ритма сердечных сокращений). Она может быть:
- физиологическая — проявляется как реакция на внешнее воздействие;
- патологическая — является симптомом заболеваний внутренних органов;
- синусовая — проявляется постоянным увеличением пульса до более 115 ударов при нормальном ритме;
- пароксизмальная — имеет приступообразный характер, начинается и проходит неожиданно.
Нормой для человека считаются показатели частоты сердечных сокращений до 90 ударов за минуту. Превышение может быть связано с внешними раздражителями или наличием в организме того или иного заболевания.
Сопутствующие симптомы
В некоторых случаях повышение пульсовой активности является нормальным. Например, если это связано с физическими нагрузками, эмоциональными переживаниями. После окончания действия раздражителя пульс приходит в свое обычное состояние.
Какие симптомы должны насторожить и заставить заподозрить проблему? В первую очередь на патологию указывает систематичность повышения пульса до 110 ударов. Также о сбоях в организме свидетельствуют:
- частые головокружения;

потери сознания;- одышка, проблемы с дыханием;
- слабость в теле, вялость, потеря работоспособности;
- раздражительность;
- повышенная потливость;
- проблемы со сном;
- болевые ощущения в области груди;
- дрожь в мышцах;
- тревога, панические атаки;
- ощущение пульсации во всем теле.
Если тахикардию вызывают психические или неврологические патологии, то у пациента наблюдаются отклонения в деятельности головного мозга. Это проявляется тревожностью, расстройствами психики, бессонницей.
Причины и возможные последствия
Учащение пульса может возникать по разным причинам. В зависимости от провоцирующих факторов они бывают физиологическими и патологическими.
Физиологические причины не связаны с каким-либо заболеванием. Такая тахикардия имеет ситуативный характер, она возникает под воздействием внешних факторов. Среди них:
- сильные эмоциональные состояния (например, страх, радость, возбуждение, беспокойство);
физические перегрузки;- нехватка кислорода (возникает на высоте или в душном помещении);
- резкое повышение температуры (перегрев, воспалительный процесс);
- сильное переедание;
- истощение организма (вследствие недосыпа, отсутствия отдыха);
- излишнее употребление кофеина, энергетиков;
- вредные привычки (злоупотребление алкоголем, курение).
Если такие факторы спровоцировали тахикардию, то особого лечения не требуется. Достаточно просто исключить их — и пульс вернется в норму.
Патологическая тахикардия — это более опасное состояние. Она возникает вследствие таких патологий:
- Сердечных заболеваний (ишемическая болезнь, порок сердца, кардиосклероз, сердечная недостаточность).
- Последствия инфаркта или инсульта.
- Артериальная гипертензия.
- Излишняя активность щитовидной железы. При этом усиливается выработка гормонов, что приводит к ускорению обменных процессов.

Болезни легких. Часто повышение пульса наблюдается при приступе бронхиальной астмы, пневмонии, туберкулезе, эмфиземе легких.- Опухоль надпочечников (феохромоцитома). Это приводит к повышению в организме уровня адреналина, усиливающего частоту сердечных сокращений.
- Отравление организма. Интоксикацию вызывают некоторые химические вещества и яды.
- Вегетососудистая дистония. Чаще такая патология наблюдается у женщин и подростков. Сопровождается приступами паники и страхом смерти.
- Инфекционные болезни.
- Анемия. Для нее характерно снижение гемоглобина, который понижает сердечную активность. Поэтому при минимальной нагрузке возникает тахикардия.
Также усиление сердечной активности может спровоцировать прием таких медикаментов:
- симпатомиметики;
- антигипертензивные средства;
- диуретики;
- тиреотропные гормоны;
- глюкокортикостероиды;
- Эуфилин, Атропин.
Такие состояния нельзя оставлять без внимания. Патологическая тахикардия не проходит сама собой. Чтобы избавиться от нее, нужно лечить основное заболевание.
Опасность тахикардии заключается в ее вредном влиянии на работу сердца. Оно быстро изнашивается, что приводит к возникновению сердечной недостаточности. К тому же ухудшение функционирования сердца негативно отражается на работе всех органов и систем, поскольку они недополучают кислород и питательные вещества. Также страдает головной мозг.
Терапевтические методы
Тахикардия возникает по разным причинам, в зависимости от которых применяются те или иные методы лечения. Терапия подбирается для каждого пациента индивидуально с учетом его индивидуальных особенностей и возраста.
Многие люди не знают, что делать при появлении приступа тахикардии. Нужно ли вызывать врачей? Медицинская помощь требуется при наличии таких признаков:
- сильная боль в области сердца;
- обморочное состояние;
- боль в голове;
- резкое повышение кровяного давления;
- бледность кожи;
- проблемы с дыханием;
- кровавая рвота;
- диарея при наличии кала черного цвета.
До приезда скорой больному следует оказать первую доврачебную помощь. Для этого нужно:
- Обеспечить пациенту доступ кислорода.
- Уложить его в горизонтальное положение.
- Снять с человека давящую и сковывающую одежду.
- Принять сердечные капли (Валокордин, Валериана).
- Попросить пациента сделать глубокий вдох, удержать воздух 5 секунд и выдохнуть. Такая дыхательная гимнастика поможет успокоить сердечную активность.
- Охладить лицо, приложив к нему лед или полотенце, смоченное в холодной воде.
Такие манипуляции способны значительно улучшить состояние больного. Дальше ему потребуется специализированная медицинская помощь.
Применение лекарственных препаратов для нормализации ритма сердца — это наиболее эффективный способ терапии. Чаще всего используют такие средства:
Успокоительные. Они могут быть на растительной основе (Персен, Новопассит, настойка валерианы, пустырника) или синтетического происхождения (Феназепам).- Препараты, обладающие антиаритмическим действием. Среди них — Верапамил, Метопролол.
- Витаминные комплексы.
- Препараты калия и магния.
Но самое главное — это устранить причину тахикардии. Для этого пациент проходит тщательное обследование. После опроса и осмотра ему назначаются такие методы диагностики:
- биохимический и гормональный анализ крови;
- электрокардиограмма;
- ультразвуковое исследование сердца и сосудов;
- магнитно-резонансная томография.
Также может потребоваться дополнительная консультация кардиолога, эндокринолога, невролога, инфекциониста и психиатра.
Следует помнить, что тахикардия — это симптом, который свидетельствует о сбое в организме. Если избавиться от причины — исчезнут проблемы с сердечным ритмом.
Существуют альтернативные методы, которые применяются при неэффективности традиционной терапии.
- Электроимпульсная терапия. Это метод, который воздействует на сердце при помощи электрических импульсов. Его применяют при продолжительном приступе.
- Использование кардиостимулятора. Чтобы нормализовать работу сердца, внутрь вживляют специальный прибор.
- Оперативное вмешательство. В наше время операции на сердце — достаточно распространенная и безопасная процедура.

Важным способом борьбы с тахикардией является изменение образа жизни. Для этого рекомендуют:
- правильно и полноценно питаться;
- больше отдыхать;
- высыпаться;
- отказаться от вредных привычек;
- контролировать давление;
- осторожно принимать некоторые медикаменты;
- избегать сильных эмоций (особенно негативных);
- тренировать сердце при помощи умеренных физических нагрузок.
Профилактические мероприятия позволят не только укрепить сердечную мышцу, но и улучшить общее состояние пациента.
Показатели пульса более 100 ударов за минуту считаются отклонением от нормы. Его повышение может быть вызвано как физиологическими, так и патологическими факторами. Лечебные процедуры подбираются индивидуально в зависимости от причины тахикардии, а также особенностей и возраста пациента.
Повышенной считается ЧСС более 90 уд./мин. Пульс 110 ударов в минуту может также считаться нормой. Если ЧСС увеличена у здорового человека, причиной этому является повышенная температура окружающей среды, высокая физическая активность или эмоциональная перегрузка. Но сердцебиение чаще ускоряется при патологиях. В этих случаях пациенты нуждаются в безотлагательной медицинской помощи для облегчения нагрузки на сердечную мышцу. Если наблюдается повышенный пульс повышен, значит, нужно что-то срочно делать, чтобы его снизить.
Нормы пульса
Нормальные пульсовые показатели колеблются от 60 до 90 ударов в минуту. Если сердцебиение происходит с более низкой частотой, такое состояние называют брадикардией. Если же частота СС превышает 90 ударов, речь идет о тахикардии.
Пульс 110 уд./мин считается довольно высоким. Он встречается у здоровых людей при ускорении метаболических процессов в организме или вследствие воздействия соответствующих внешних факторов. Но часто причиной такой тахикардии становятся заболевания внутренних органов. Поэтому важно знать нормы пульса для людей разных возрастных категорий, чтобы вовремя распознать опасное состояние. В таблице представлена зависимость частоты сердечных сокращений от возраста человека:
| Возраст, лет | Минимальный пульс | Максимальный пульс | ЧСС в норме, уд./мин. |
| 0—12 месяцев | 110 | 170 | 140 |
| 1—2 | 102 | 162 | 132 |
| 3—5 | 94 | 154 | 124 |
| 6—8 | 86 | 126 | 106 |
| 9—10 | 68 | 108 | 88 |
| 11—12 | 60 | 100 | 80 |
| 13—15 | 55 | 95 | 75 |
| 16—50 | 60 | 80 | 70 |
| 51—60 | 64 | 84 | 74 |
| 61 и старше | 69 | 89 | 79 |
Как измерять пульс у взрослого?
Частота пульса должна определяться в спокойном состоянии. Для ее измерения нужно расположить указательный, средний и безымянный пальцы на запястье пациента, и прижать поверхность кожи к костному выступу. Исследование необходимо повторить на симметричном участке другой руки. Параллельно пытаются сравнить показатели ЧСС со значениями артериального давления. Если последний составляет 110 на 80, а пульс при этом 130 ударов в минуту, возможно речь идет об определенном патологическом состоянии.
Причины нарушения
Этиологические факторы, вызывающие ускорение частоты сердечных сокращений, делятся на 2 основные группы: физиологические и патологические. Первые являются приспособительными. Они развивались у человека и других теплокровных существ в процессе филогенеза. Такая тахикардия является только полезной для организма, поскольку обеспечивает его выживаемость. Среди физиологических причин выделяют:
- психоэмоциональное напряжение;
- повышенная температура окружающей среды;
- физическая нагрузка;
- пребывание в состоянии страха.
Патологическое увеличение ЧСС наблюдается при многих заболеваниях разных органов и систем. К таковым относятся:
- Сердечно-сосудистые.
- врожденные пороки кровеносных сосудов и сердца;
- состояние после инфаркта миокарда;
- атеросклероз сосудов;
- ишемическая болезнь сердца;
- разные виды аритмии.
- Эндокринные патологии. К ним принадлежат:
- гиперфункция щитовидной железы;
- патология надпочечниковых желез с увеличением выброса ими гормонов в кровь;
- нарушение гипоталамо-гипофизарной системы.
- Нарушение деятельности дыхательной системы.
- Патологические состояния мочевыделительной системы.
- Инфекционные заболевания.
- Злокачественные новообразования.
Клиническая симптоматика
Симптомами тахикардии являются:

Краснота лица может быть проявлением сердечной патологии.
- Ощущение дискомфорта в груди. Оно может быть по типу трепетания, замирания, давления или распирания.
- Ощущение сердечного толчка.
- Пульсация шейных сосудов. Чаще наблюдается на сонных артериях и яремных венах.
- Симптом маятника. Он состоит в ритмичном пошатывании туловища при задержке дыхания на вдохе.
- Покраснение лица. Оно возникает вследствие чрезмерного притока крови к голове.
- Мелькание мушек перед глазами и звон в ушах. Такая симптоматика сопровождает повышение давления в мелких сосудах сетчатки и вестибулярного аппарата.
- Тошнота. Она не оканчивается рвотой, которая чаще сопровождает чрезмерно высокий пульс (более 180 ударов в минуту).
- Головокружение и кратковременная потеря сознания. Таким образом головной мозг защищает себя от перегрузки кровью.
Что делать при тахикардии?
Пульс 110 не опасен, если он развивается при адекватных физических или эмоциональных нагрузках. Но если симптом сопровождает болезнь того или иного органа, он составляет опасность для здоровья и жизни человека. Стойкая тахикардия приводит к артериальной гипотензии, декомпенсации сердечного выброса, уменьшению кровоснабжения органов.
Заболевание всегда лучше и легче предупредить. Но если оно все-таки поразило организм, необходимо оказать адекватную первую помощь пациенту с тахикардией. Для этого применяется ряд сильнодействующих медикаментов. В дальнейшем таким больным выписывают специальную лекарственную схему для пожизненного приема. Дабы предупредить патологическое увеличение частоты сердечных сокращений, пациент должен придерживаться таких правил:
- Вести здоровый образ жизни.
- Избегать чрезмерных стрессов.
- Регулярно посещать диагностические осмотры.
- Заниматься умеренным физическим трудом.
Читайте также:


