Что такое многокамерный эхинококкоз
Эти паразиты существуют в двух видах — однокамерный и многокамерный. Свое название они получили по особенностям строения личиночной формы. При заражении однокамерным эхинококком в органах образуется однокамерный пузырь, а при заражении многокамерным эхинококком формируется целый конгломерат пузырьков.
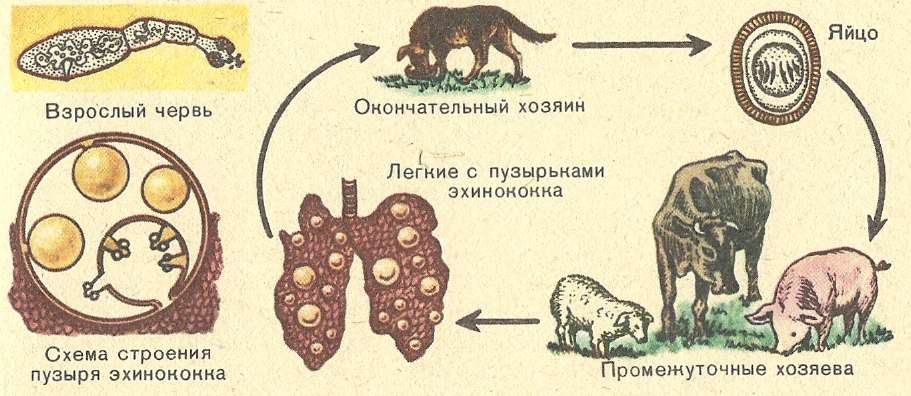
Взрослые ленточные формы однокамерного эхинококка встречаются в кишечнике собак, волков, шакалов, а многокамерного — в кишечнике песцов и лисиц. Эхинококковая болезнь или эхинококкоз, поражает многих животных — коров, овец, коз, свиней, лошадей, оленей, мышей и др. Они — промежуточные хозяева паразитов. В их внутренних органах развивается личиночная пузырная форма гельминта. Заражение человека и животных происходит в результате заглатывания яиц паразитов, которые рассеиваются во внешней среде основными хозяевами эхинококка (рис.21).

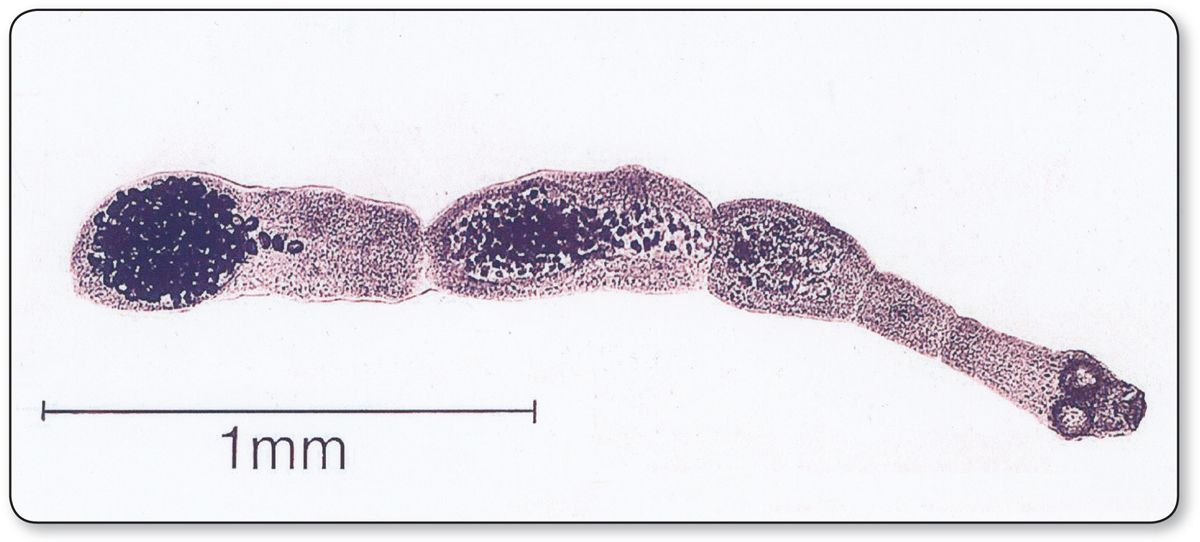
В организме основного хозяина паразит обитает в тонкой кишке и имеет форму небольшой ленты, длиной 3-5 миллиметров. Он состоит из головы с четырьмя присосками и кругом крючьев. Позади головы шея и три членика. Конечный членик наполнен зрелыми яйцами. Он самопроизвольно отторгается и выползает наружу, оставляя яйца на шерсти собак, в квартирах — на полу, диванах, коврах. С испражнениями яйца эхинококка рассеиваются во внешней среде, загрязняя почву дворов, пастбищ, попадая в воду, на овощи, ягоды, траву, зелень. Вместе с пищей и водой яйца проглатывают люди и животные, и в их организме развивается эхинококковый пузырь.
Человек заражается эхинококком чаще всего от собаки. Собака получает эхинококковые пузыри при поедании печени скота, зараженного эхинококком. Десятки и сотни пузырей паразита содержат ядовитую жидкость и головки эхинококка. В организме собаки каждая головка развивается во взрослого ленточного гельминта. Затем уже собака рассеивает яйца паразита в окружающей среде.
Охотники, обрабатывая тушки и шкуры убитых хищников (волков и лисиц), рискуют заразиться. Яйца могут попасть в организм человека при питье воды из открытых водоемов, куда приходят дикие животные, при употреблении диких ягод и трав, загрязненных яйцами эхинококка.
У человека пузыри эхинококка чаще всего располагаются в печени, реже в легком. Но могут развиваться в любом другом органе или ткани. Величина пузыря может быть различной, а вес накопившейся жидкости до 16 кг. Внутри пузырной оболочки содержится множество головок паразита. Эхинококковый пузырь сдавливает окружающие ткани, изменяет их функции, нарушает кровообращение. Вещества, содержащиеся в пузырной жидкости, при всасывании в кровь вызывают общее угнетение функций всех систем организма, что приводит к истощению и даже смерти. Под влиянием внешней травмы эхинококковый пузырь может лопнуть и его содержимое изливается в окружающее пространство, а выделившиеся пузыри обсеменяют ткани и органы, образуя множество новых пузырей.
Из случаев борьбы с эхинококком мне особенно запомнилась работа с девочкой пятнадцати лет (г. Адлер). Я знаю ее уже несколько лет. Целеустремленности и оригинальности восприятия ею мира можно только восхищаться. Несколько лет мы дружим с ее мамой, и я всегда слышала: эта девочка хочет быть хирургом. У меня на счет этой профессии свои представления. Хирургия творит чудеса. Но сначала. неосведомленность, чудовищная безграмотность и полная санитарно-гигиеническая безалаберность создает- ситуации заражения паразитами, загрязнение гниющей нищей переводит людей в безобразное чудовищно-извращенное состояние, где уже есть место кисте, опухолям, язвам, ложным артериям, аневризмам, грыжам и тогда. тогда хирург — бог времени. И на нем держится наше грязное, безграмотное СЕГОДНЯ.
Полагаю, что главное предназначение хирурга — это травматология. Все остальное должны предупреждать гигиенисты и просветители. За саногенным просвещением и санитарным врачом наше ЗАВТРА. Только так можно достойно войти в XXI век.
Девочка как бы со стороны, довольно внимательно смотрела за изменением в здоровье мамы, за отцом, когда они занялись очищением организма. И только спустя месяц-два девочка выразила желание пройти электронную диагностику по паразитам. Результаты обследования вызвали краску на ее юношески прекрасном бархатном белом личике. Девочка явно переживала внутреннюю растерянность. Чистоплотная, строгая в поведении, умная девочка, оказывается, имела тело, зараженное глистами на 20 %, грибками на 17 %. Но самое страшное — эхинококк в печени! А в правом боку уже давно болело, покалывало. Я постаралась объяснить девочке, как может развиваться эхиноккоз, как и когда ей предложат операцию под общим наркозом и сколько лет до этого ей придется перерабатывать страшные яды от паразитов. Заодно познакомила с возможным послед ствием заражения грибками, которые заселились в ее организме. Нокардия астероидес — грибки, которые могут создавать опухоли в легких, микозис фунгоидес —-вызывает злокачественные опухоли лимфатических тканей и др.
Девочка попросила выдать ей программу дегельминтизации. Провела ее практически самостоятельно. На одиннадцатый день все глисты и грибки погибли, кроме эхинококков.
И тогда мы начали программу биорезонанса. Первые три дня результатов не дали — эхинококк остался жить. Значит, программа не подошла. Поставили программу на второй вид. Через три дня продиагностировали. Результатов не было — эхинококк был живой. Снова сменили программу и снова три дня биорезонансного воздействия. Проверили — глисты погибли. Радости девочки не было конца. Глаза светились, улыбка не сходила с лица. Она стала посещать мои встречи с читателями, слушателями Школы здоровья.
А осенью, спустя 2-3 месяца после сражения с эхинококком и победой над ним, девочка рассказала, что больше не мечтает быть хирургом. Всегда думала, что будет спасать других. Кто-то будет болеть, смертельно мучиться, кто-то подготовит больных к операции, кто-то даст маску общего наркоза. А она придет в операционную и сделает чудо: больной станет здоровым.
Просветительская работа в нашей Школе повернулась новой стороной. А кристаллы знаний высветили для девочки картину, что мы все в одной лодке: и хирурги тоже больны, больны и те, кто собираются быть хирургами. А могли бы не болеть и других не доводить до операции.
1. Этиологический фактор: ленточный червь E. multilocularis ; взрослая форма (1,2–3,7 мм) обитает в тонком кишечнике окончательного хозяина (в основном лисы), а естественным промежуточным хозяином являются грызуны (в том числе полевые мыши); человек заражается, употребляя инвазивные яйца, становясь случайным промежуточным хозяином → в тонком кишечнике высвобождается онкосфера → проникает через стенку кишечника в портальный кровоток и локализуется в печени → возникает конгломерат нескольких мелких кист (каждая диаметром 0,5–10 мм), обычно не содержащих протосколексов. Поликистозная структура не имеет соединительнотканной оболочки, врастает в паренхиму печени вдоль кровеносных сосудов и желчных путей. Может инфильтрировать другие органы, не прерываясь или распространяясь с кровью.
2. Резервуар и пути заражения: лисы, иногда волки, еноты, собаки и кошки (окончательные хозяева); инфицирование человека алиментарным путем (загрязненные руки или продукты питания, загрязненные фекалиями животных, напр. немытая черника или ягоды).
3. Эпидемиология: встречается только в северном полушарии. В Европе редко регистрируется (во многих случаях длительно протекает бессимптомно), а в последние годы отмечается увеличение заболеваемости у людей; обнаружено несколько вспышек у лис. Факторы риска : контакт с лисами (охотники, заводчики, собиратели лесных плодов, лесорубы), контакт с почвой, употребление немытых лесных плодов. Случаи заболевания могут быть семейными.
4. Инкубационный и заразный период : длительный бессимптомный период (5–15 лет); больной не заражает контактирующих с ним людей.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
В течение многих лет может не вызывать симптомов. В 99 % случаев первичное изменение локализовано в печени — клиническая картина напоминает медленно развивающуюся первичную опухоль печени: дискомфорт и/или боль в правом подреберье; увеличение печени и селезенки; симптомы портальной гипертензии, в большинстве случаев повреждение желчных путей с холестатической желтухой.
Паразит разрастаясь может инфильтрировать в окружающие ткани и органы (диафрагма, легкие, плевра, сердце, перикард, стенка желудка и двенадцатиперстной кишки, брюшина, почки, надпочечники, лимфатические узлы). При значительных изменениях дополнительно; кахексия, асцит, признаки печеночной недостаточности, метастазы в брюшину и отдаленные в легкие (кашель, одышка, кровохарканье), головной мозг (эпилепсия, очаговые симптомы), глазное яблоко, кости.
Дополнительные методы исследования
1. Идентификация этиологического фактора
Серологические исследования: наличие в сыворотке специфических антител класса IgG против антигена Em2plus E. multilocularis (ИФА; чувствительность и специфичность >90 %); подтверждение → вестерн-блоттинг для подтверждения наличия специфических антител против антигенов Em16 и Em18 E. multilocularis (чувствительность ≈98 %, специфичность 100 %; позволяет окончательно провести дифференциальную диагностику E. multilocularis и Е. granulosus ).
1) визуализирующие методы исследования (в зависимости от локализации эхинококка):
а) УЗИ печени — слабо отграниченное, не образующее оболочки, нерегулярное очаговое изменение неоднородной эхогенности, с участками некроза, кальцификации и инфильтрации соседних структур; часто расширение внутрипеченочных желчных протоков, а также увеличение селезенки и/или печени;
б) Рентгенография грудной клетки — высокое стояние правого купола диафрагмы (при альвеококкозе печени), округлые тени, расширение средостения;
в) КТ/МРТ головы — изменение в ЦНС, напоминающее глиобластому с обызвествлениями, с сопровождающим, так называемым, масс-эффектом опухоли (сдвиг и сдавливание соседних структур мозга), отек мозга;
2) патологоанатомическое (посмертное) и гистологическое исследования (интра- и послеоперационный материал): структура, состоящая из пузырьков разной величины с PAS-положительной оболочкой с признаками фиброза, некроза и обызвествлениями. В биоптатах не обнаруживается как правило протосколексов или крючков паразита. Тонкоигольная биопсия не имеет значения для диагностики.
Первичная опухоль, метастазы новообразования, абсцесс (печени, желчных путей, головного мозга, легких), однокамерный эхинококкоз.
Лечение только в специализированных учреждениях. Основным методом является удаление изменений и применение альбендазола 400 мг через 12 ч течение ≥2 лет в 4-недельных курсах с 2-недельными перерывами.
УЗИ брюшной полости каждые 3 месяца с оценкой размеров и характера изменения, с тем чтобы определить степень развития паразита и клинической тяжести альвеококкоза (классификация PNM). В зависимости от клинической картины и пораженного органа: рентгенография легких, КТ головы, офтальмологическое обследование, регулярная оценка показателей функции печени и активности аминотрансфераз, периодический серологический контроль каждые 6 месяцев с целью оценки активности паразита.
Отдаленные метастазы (брюшина, головной мозг, легкие, глазное яблоко, кости), давление на соседние органы (напр. гидронефроз), обструкция и/или бактериальный холангит, цирроз и печеночная недостаточность, портальная гипертензия (варикозное расширение вен пищевода, кровотечение из варикозно расширенных вен пищевода), кахексия, анафилактический шок (в результате высвобождения большого количества антигена во время нерадикальной операции и большой массы паразита).
В нелеченых случаях средняя продолжительность жизни ≈10 лет. Наиболее распространенные причины смерти: септический шок, портальная гипертензия, цирроз печени, хронический холангит или синдром Бадд-Киари (блокирование оттока крови из печеночных вен и/или нижней полой вены).
Избегание контакта с лисами (снятие шкур, разведение), гигиена рук, работа в перчатках при контакте с землей или лисами, мытье собранных грибов и лесных ягод перед употреблением.
Эхинококк – это гельминт, представитель группы цестод, рода лентиформных червей, относящийся к отряду циклофиллид, половозрелая особь которого чаще всего обитает в полости тонкой кишки собак, волков, кошек.
Опасным для человека является заражение личинками паразита – эхинококкоз.
При этой нозологии в различных органах (лёгкие, печень, желудок, мышцы) происходит образование однокамерных или многокамерных кист с персистирующими видами.
Долгое время к эхинококкозам ошибочно приписывали схожее поражение альвеококком, потому что это такое же глистное заболевание, со схожими рентгенологическими данными и стертой клинической картиной. Для верификации двух паразитов необходима биопсия.
Тело половозрелой особи червя (стробила) состоит из 3-7 члеников, а общая длина варьируется от 2 до 7 мм. На головке имеется прикрепительный аппарат, состоящий из 4 присосок и двойного венчика из 30-40 крючьев.
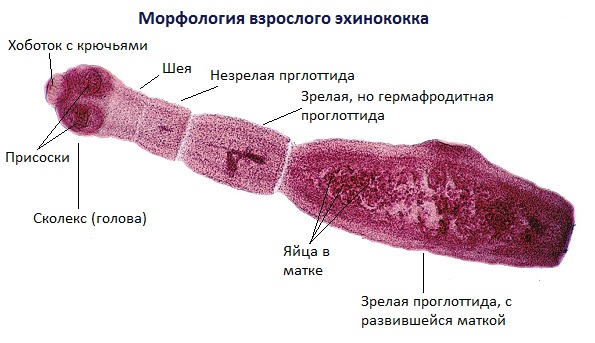
Человека поражает личиночная стадия развития Echinococcus granulosus, она долгое время растёт, живёт и развивается в организме, образуя овальной или округлой формы кисты, заполненные жидким содержимым.
Причины возникновения
Основным резервуаром инфекции являются домашние собаки. Человек заражает при контакте с животными (т.к. яйца выделяются в окружающую среду с их фекалиями, прикрепляясь к поверхности шерсти, иногда эхинококк может самостоятельно выползать из анального отверстия собаки), при употреблении в пищу продуктов питания и воды, загрязнённых яйцами паразита.
Стадии морфогенеза
Для эхинококка характерно прохождение определенных стадий в своём развитии (морфогенез):
- 1.зрелая особь;
- 2.яйцо;
- 3.личинка (онкосфера);
- 4.финна;
- 5.эхинококковый пузырь (киста).
Рассмотрим эти стадии подробнее.
Зрелая особь или её часть – сегмент, членик, обитающая в организме окончательного хозяина (домашние животные), вместе с испражнениями выходит наружу, при этом членик, содержащий яйца паразита, лопается.
Они оказываются в окружающий среде (могут долго находиться в латентном периоде, сохраняя способность к инвазии и заражению) и прикрепляются к различным поверхностям: к шерсти животным, траве, предметам, попадают в воду и диссеминируют в ней.
Эти яйца алиментарным путем или фекально-оральным попадают в организм человека, наступает инвазионная стадия развития – личинка (онкосфера). Стадия морфогенеза заключается в том, что будущая онкосфера теряет свою оболочку, адгезирует к стенке сосуда, перфорирует её, проникая в ток крови и разносится большим кругом кровообращения по организму.
Личинка может оказаться не только в органах, но и в костной ткани, мышечной, жировой. Прикрепившийся к субстрату паразит вступает в новую период развития, трансформируясь в финну, которая представляет собой большой пузырь, заполненный жидкостью и содержащий сколексы.
Эхинококковый пузырь медленно растёт, получая необходимые для жизнедеятельности вещества и может достигать огромных размеров, оказывая давления на прилежащие органы и ткани, а при прорыве стенки кисты (в результате резкого толчка, гнойного расплавления при обострении) всё его содержимое (сколексы) изливается наружу, вызывая не только новые очаги поражения, но и токсический шок.
Человек является биологическим тупиков в цикле развития эхинококка, а окончательным хозяином, то есть организмом, где формируется зрелая половозрелая особь, являются домашние и дикие животные.
Симптомы
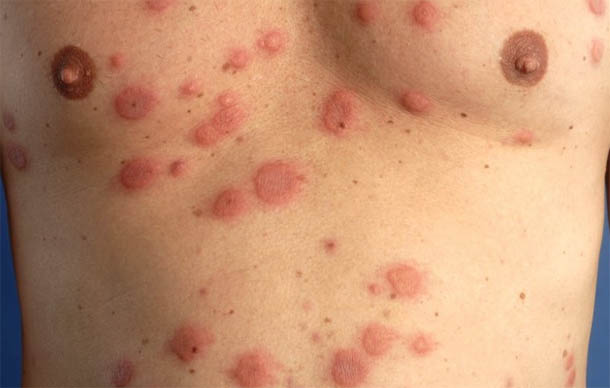
Длительное время эхинококк может не вызывать никаких симптомов у человека, если существующие кисты медленно увеличиваются в размерах, без нагноений.
Заболевание чаще диагностируется у пациентов среднего возраста, случайно, при обследовании по поводу сопутствующих заболеваний или кожной сыпи (см фото выше).
Стадийность заболевания
В клинической практике выделяют несколько условных стадий эхинококкоза:
- Латентная — развивается с момента инвазии в организм до первых появления неспецифических субъективных симптомов (плохое самочувствие, быстрая утомляемость);
- Слабовыраженные изменения— более выраженные субъективные расстройства;
- Стадия прогрессии— резко выраженные объективные признаки (сыпь, гепатомегалия);
- Стадия осложнений — нагноение и прорыв кисты с дальнейшей генерализацией процесса (возникновение вторичных очагов) и развитием интоксикации, вплоть до токсического шока.
Формы эхинококкоза, особенности и возможные осложнения
В зависимости от локализации паразита выделяют:
Эхинококкоз глазного яблока – локализуется внутри глазницы, за глазом, при увеличении кисты происходит экзофтальм (пучеглазие из-за механического давления), со временем острота зрения снижается.
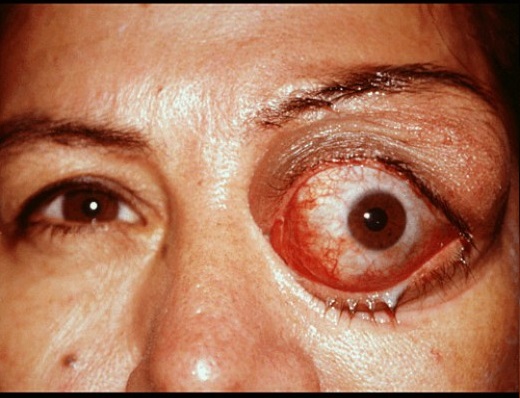
Постоянное давление кисты на глазной нерв приводит к его атрофии, возможна полная потеря зрения. Диагностика – исследование глазного дна. При обнаружении цистообразования проводится оперативное вмешательство.
Эхинококкоз головного мозга – очаг поражения может находится как в ткани мозга, так и в мозговых оболочках, заносится гематогенно. Вокруг соединительнотканной капсулы кисты нейроны подвергаются дистрофии и некрозу, наблюдаются очаги геморрагий.
Больные жалуются на постоянный сильные головные боли с рвотой и резким снижением зрения, с прогрессирующими эпилептическими припадками и неуклонным увеличением внутричерепного давления. В финальных стадиях разрушения структур мозга – бред, галлюцинации, слабоумие, деменция, судороги.
При пункции цереброспинальной жидкости обращает внимание цвет (серый) и мутность с элементами осадка, при микроскопии обнаруживаются обломки стенки кисты, конгломераты сколексов. Осложнение – эпилептический статус, кровоизлияния. Причина смерти при данном виде нозологии – внутричерепная гипертензия, инсульт.
Эхинококкоз желчевыводящих путей – первично поражение желчного пузыря, в дальнейшем развивает холангит (воспаление протоков). Больные жалуются на тошноту, рвоту, повторяющиеся приступы печеночной колики, не купирующиеся спазмолитическими препаратами, ахоличный стул, желтушность кожных покровов (в результате обтурационной желтухи).
Характерно появление мелкой папулёзной сыпи на коже, новые элементы которой доставляют пациенту неприятные субъективные ощущения – слабость, головокружение, озноб, зуд.
Эхинококкоз костей – киста располагается в костномозговой полости, приводя к пазушной резорбции, септическому остеолизису при нагноении, что становится причиной эрозий костей и их патологических переломов.
Эхинококкоз лёгкого – в одной или нескольких долях органа образуется кисты. Это вторая по частоте встречаемости – 20-30% – локализация паразита.
По мере роста, киста оказывает давление на окружающие ткани, появляется боль в загрудинной области, сухой (затем экссудативный, иногда с примесью крови) кашель, вокруг паразита формируется перифокальное воспаление, при обильной экссудации присоединяется плеврит (если воспаление не диагностируется и не лечится, возникает спаечная форма с тенденцией к развитию пневмофиброза).
Если эхинококковый пузырь достигает больших размеров, то грудная клетка может изменять свою форму, происходит выбухание межреберных промежутков.
Эхинококкоз печени – составляет до 50-70% всех зарегистрированных случаев. Кисты располагаются в одной доле печени, чаще в правой, однако зафиксированы казуистические случаи билатерального поражения.
На ранних стадиях болезни отмечается боль в эпигастрии, чувство тяжести в правом подреберье.
При нагноении кисты важно провести дифференциальную диагностику эхинококкоза от абсцесса печени.
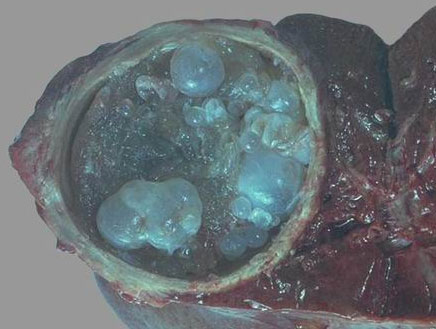
Эхинококкоз почки – чаще поражается левая почка. Различают несколько типов кист:
- Закрытая – стенка кисты интактна. Какие-либо изменения в моче не обнаруживаются, в редких случаях – незначительная гематурия (кровь в моче), протеинурия (белок в моче), в результате токсического действия паразита на почку.
- Псевдозакрытая – проникает в почечную чашечку, постоянно омывается мочой, что ведёт к изменению её качественного состава – гематурия, пиурия (лейкоциты в порции мочи).
- Открытая – часть стенки при разрушении может выявляться в суточном диурезе (эхинококкурия), так как киста сообщается с чашечно-лоханочной системой. Лейкоцитурия отмечается в 60%, гематурия — в 20% случаев; моча желто-зеленоватого цвета, мутная, с осадком в виде хлопьев и с обрывками некротизированных тканей.
Почка со временем деформируется (в зоне расположения кисты корковый слой выбухает), поверхность становится мелкозернистой, почечные чашечки и лоханки расширяются, паренхима подвергается атрофии, некрозу и дальнейшему обызвествлению. Пациентов беспокоят:
- постоянная боль в области поясницы и подреберья;
- субфебрильная температура;
- боль при мочеиспускании,
- почечная колика;
- гематурия, уменьшение суточного диуреза – вплоть до анурии.
При пальпации в нижних отделах почки выявляются круглые безболезненные эластичные образования, плотно спаянные с поверхностью, гладкие или бугристые на ощупь.
При присоединении воспаления “симптом поколачивания” может быть положительным. Лечение – резекция почки или её полное удаление.
Операции в виде выскабливания кист неэффективны. Течение благоприятное, при нагноении и диссеминировании прогноз ухудшается.
Эхинококкоз селезёнки – кисты в этой области могут быть одиночными или множественными, при последнем варианте селезёнка достигает огромных размеров, пораженная часть выбухает над поверхностью, в виде плотноэластического бугристого узла, на разрезе тёмно – вишневого цвета.
Капсула утолщенная, корковый слой атрофирован, метафоричное название патологической картины – “эхинококковый мешок”.
При разрезе обнаруживаются поликистозные разрастания дочерних кист, их стенки состоят из соединительной ткани с участками гиалиноза и оссификации, по периферии возникают васкулиты, склерозы сосудов, венозное полнокровие.
Паренхима селезёнки отёчна, с элементами геморрагии, плазморрагии и некрозов. Осложнения – при разрыве пузыря возможно развитие перитонита. Лечение – иссечение части селезёнки или полная спленэктомия.
Эхинококкоз сердца – редкая форма нозологии, регистрирующаяся в 0,2 – 2% наблюдений, болеют чаще лица старше 20 лет , мужчины.
В полости сердца (преимущественно левый желудочек) и в ткани миокарда паразиты проникают с места первичной инвазии вместе с током крови по большому кругу кровообращения.
Встречаются казуалистические случаи поражения детей с эхинококковым пузырём в перикарде и правом предсердии.
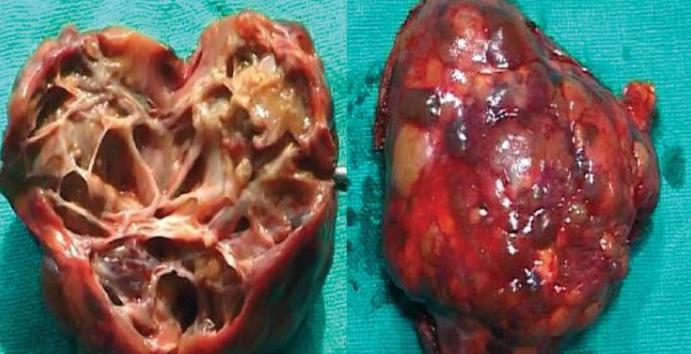
Пациенты жалуются на боли в грудной клетки, сухой кашель с кровохарканьем, выражены все признаки ишемии миокарда, поэтому важно дифференцировать эхинококкоз от хронической сердечной недостаточности с помощью инструментальных методов диагностики.
Периферический рост кист может стать причиной инфаркта миокарда из-за гнойного расплавления прилежащей стенки желудочка, к внезапной сердечной смерти из –за эмболии инородными телами (частью пузыря), гипертрофии пораженного участка с прогрессирующей декомпенсацией функциональных способностей с возможным сдавлением коронарных артерий и нарушением сердечной проводимости, обструкции выносящего тракта, тромбоэмболии, аритмии и тахикардии сердца.
В литературе встречаются случаи развития поперечной блокады сердца и полной блокады ножек пучка Хиса.
Кистообразование происходит в сравнительно быстрые сроки – от 1 до 5 лет, причём энуклеация пораженного участка не приносит значительных долгосрочных результатов, по причине множественных отсевов в другие органы и выраженной постэмболической гипертензии лёгких с синкопальным синдромом.
Эхинококкоз спинного мозга – характеризуется коротким сроком латентного периода, так как быстрый периферический рост кисты вызывает резкое сдавление протока спинного мозга с ранним развитием расстройств чувствительной и двигательной систем:
- нарушение функций конечностей (парезы, параличи);
- внутренних органов;
- изменение психики.
В связи со специфической локализацией проведение операции в виде цистизвлечения практически не представляется возможным.
Эхинококкоз позвоночника – обычно тесно связан с предыдущим вариантом, так как локализации кисты именно в телах позвонков приводит к сдавлению спинного мозга с блокадой тока ликвора и атрофией.
Длительное время симптомы не выявляются, больные жалуются на чувство тяжести в костях, клиническая картина неспецифична даже при увеличении размера паразита: опоясывающие боли в спине, в конечностях, резкие движения и кашель усиливают этот симптом.
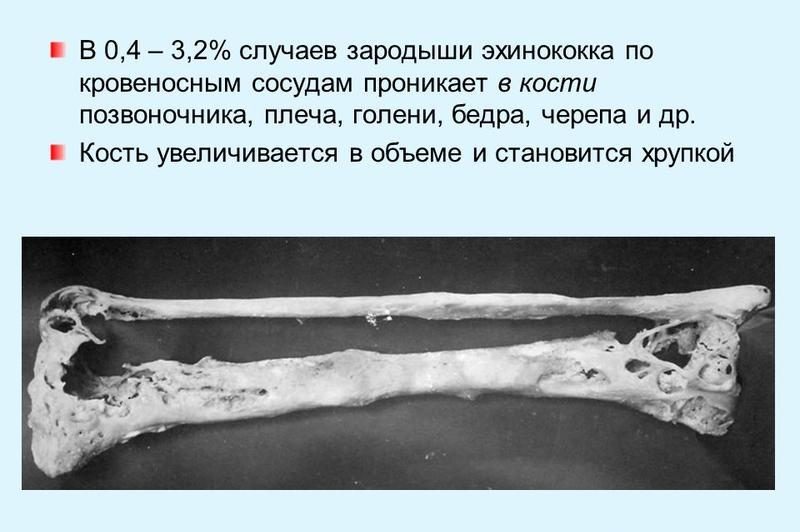
Прогрессирование заболевания ведёт к ограничению подвижности пораженных участков, деформированию костного скелета. Перкуссия костей над участком эхинококкового пузыря болезненна, при осмотре – мышцы в этой зоне валикообразно приподняты и утолщены.
Для верификации нозологии необходимо проведение рентгенодиагностики или компьютерной томографии для исключения спондилоартрита (при туберкулезе) и опухолей (остеомы, остеобластокластомы, остеосаркомы). Лечение – хирургическое.
Диагностика
Скорость нарастания симптомов при поражении человека эхинококком связана с областью образования эхинококкового пузыря, заболевание может прогрессировать до 10-20 лет , не принося пациенту никаких субъективных расстройств. Клинические проявления тоже неспецифичны:
- в крови, как и при любых гельминтозах, увеличивается уровень эозинофилов;
- повышается скорость оседания эритроцитов (СОЭ), тромбоцитов;
- появляются признаки аллергических реакций (зуд, сыпь).
При первых симптомах необходима срочная комплексная диагностика, которая заключается в инструментальных методах обследованиях – УЗИ, МРТ, КТ, пункция пораженного участка, серологический метод диагностики на выявление антител класса IgG к эхинококку.
Лечение
Консервативных способов лечения не существует! Удаление эхинококка возможно только хирургическим методом с проведением тотальной резекции пораженного органа для профилактики рецидивов.
Профилактика
Основным методом профилактики является соблюдение личной гигиены и чистоты рук.
Видеозаписи по теме
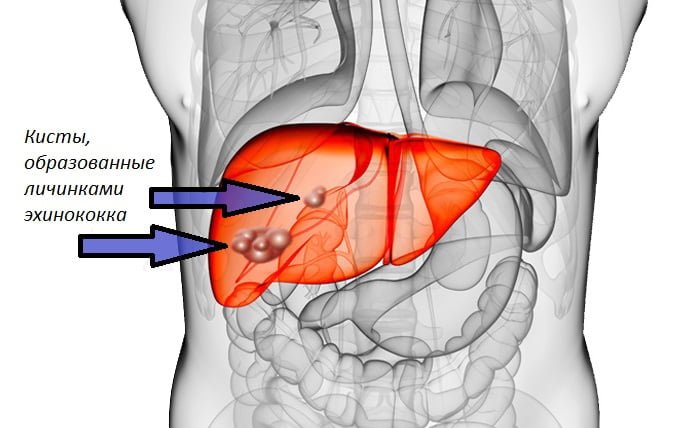
Эхинококкоз печени имеет следующие коды по МКБ 10:
- В67.0 – Инвазия печени вызванная Echinococcus granulosus,
- В67.5 – Инвазия печени вызванная Echinococcus multilocularis.
Этиология заболевания эхинококкоз печени
Основой хозяин паразита – волк, промежуточные – грызуны и северные олени. Человек – факультативный переносчик. Заражение происходит при несоблюдении правил личной гигиены при контакте с зараженными животными.
Заболевание протекает в двух формах в зависимости от типа паразита, вызвавшего инвазию:
- Однокамерный (пузырный, гидатидный) эхинококкоз печени, вызываемый инвазией Echinococcus granulosus .
- Многокамерный (альвеолярный) эхинококкоз печени, вызванный инвазией Echinococcus multilocularis.
Однокамерный эхинококкоз более распространен, чем многокамерный. Печень поражается у 53-85% больных, зараженных личинками Echinococcus granulosus.
Патогенез заболевания эхинококкоз печени
- Заражение происходит при попадании в пищеварительный тракт с пищей яиц или члеников гельминта, содержащих шестикрючные зародыши. Последние, освобождаясь под действием пищеварительных ферментов от оболочки, внедряется в толщу слизистой оболочки желудка или кишки и поступает в венозные или лимфатические сосуды.
- Током крови по верхней брыжеечной вене паразиты заносятся в воротную вену и оседают в печени.
- Небольшая часть зародышей проходит через лимфатические сосуды и портокавальные анастомозы в полые вены, в правое предсердие и желудочек, выбрасываются в артерии малого круга и оседают в легких (эхинококкоз легких).
- Крайне редко зародыши проходят через легочный фильтр и обсеменяют другие внутренние органы.
Эхинококковые кисты чаще всего локализуются в правой доле печени. Они могут быть одиночными или множественными. Кисты покрыты двумя оболочками, фиброзной и герминативной, содержат прозрачную жидкость, в которой свободно плавают сколексы.
Патологическое влияние однокамерного эхинококка в печени обусловлено сдавлением растущей кистой прилежащих сосудов и желчных протоков. Кисты растут очень медленно, до 20-30 лет, часто достигая очень больших размеров. Вокруг кисты постепенно образуется зона дистрофических изменений паренхимы, разрастание соединительной ткани с формированием обширного периваскулярного фиброза.
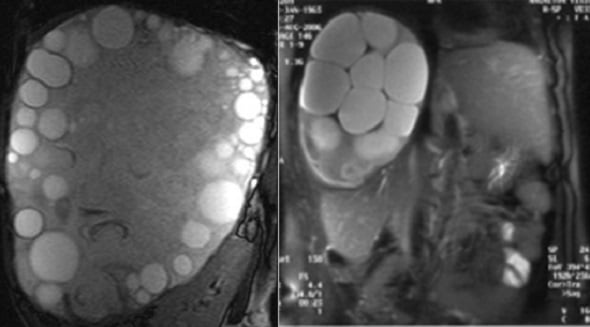
Многокамерная (альвеолярная) форма эхинококкоза печени
Альвеолярный эхинококк поражает главным образом печень. Заражение происходит при попадании в пищеварительный тракт яиц гельминта Echinococcus multilocularis. Обычно это происходит при обработке шкурок лисиц и песцов, при питье воды из водоемов, загрязненных экскрементами животных, содержащих яйца гельминтов.
В отличие от однокамерного эхинококкоза, встречающегося повсеместно, альвеолярный имеет вполне определенное географическое распространение. Это заболевание встречается в Сибири, Казахстане, Киргизии, Татарстане. Альвеококкозу свойственны инфильтрирующий рост и экзогенное размножение пузырьков путем почкования. Сколексы в пузырьках обнаруживаются крайне редко.
Симптомы заболевания эхинококкоз печени
Начальная, латентная стадия пузырной формы эхинококкоза печени с момента заражения до появления первых клинических признаков заболевания длится несколько лет.
Развернутая стадия начинается при появлении клинических симптомов болезни. В этот период характерны жалобы на боли, чувство тяжести, давления в правом подреберье, эпигастральной области. Формируется астеновегетативный синдром – общая слабость, снижение работоспособности, депрессивные состояния. Выявляются симптомы аллергии в виде рецидивирующей крапивницы, поносов, тошноты, рвоты, проходящие под влиянием антигистаминных препаратов.
При объективном исследовании обращает внимание увеличение печени. Эхинококковая киста, располагающаяся на диафрагмальной поверхности печени, оттесняет орган вниз и тогда передняя поверхность печени значительно выступает из-под правого реберного края. Может появляться правосторонний френикус-симптом.
Рост гидатидного эхинококка на передненижней поверхности печени вызывает выпячивание брюшной стенки, а при латеральной локализации – деформацию контуров реберной дуги и ребер. При пальпации киста имеет гладкую поверхность, безболезненная. Ее консистенция от эластичной до каменисто-плотной.
Терминальная стадия определяется возникновением осложнений. Вследствие сдавления воротной вены возникает подпеченочная форма портальной гипертензии. Сдавление нижней полой вены сопровождается синдромом нижней полой вены с венозным застоем, отеками нижних конечностей.
Возможно нагноение эхинококковой кисты при ее сообщении с желчными ходами. При этом возникает выраженный болевой синдром, лихорадка с ознобами и проливными потами, типичные для септического состояния. Внезапный прорыв кисты в желчные ходы ведет к развитию обтурационного холестаза с желтухой, печеночной коликой, лихорадкой и, одновременно, уменьшением размеров кисты.
Прорыв в брюшную полость сопровождается внезапно возникшей сильной болью, коллапсом, аллергическими реакциями.

Диагностика заболевания эхинококкоз печени
Для диагностика эхинококкоза печени используют следующие методы:
- Общий анализ крови: подтверждают диагноз эозинофилия, увеличенная СОЭ (иногда).
- Биохимическое исследование крови: при сдавлении желчных протоков наблюдается повышенный уровень билирубина, высокая активность АСТ, АЛТ, щелочной фосфатазы.
- Иммунологическое исследование: подтверждают диагноз положительные реакции непрямой гемагглютинации или латекс-агглютинации с эхинококковым антигеном.
- Ультразвуковое исследование: позволяет обнаружить в печени кистоподобную структуру при однокамерном эхинококкозе или четко очерченное гиперэхогенное очаговое поражение печени при многокамерном эхинококкозе.
- Рентгенологическое исследование: возможно выявление ряда характерных признаков однокамерного эхинококкоза: контуры кисты при кальцификации ее стенки, увеличение печени, высокое стояние и ограничение подвижности диафрагмы. На рентгенограммах, выполненных в условиях пневмоперитонеума, можно наблюдать выбухание диафрагмальной поверхности печени
- Лапароскопическое исследование: возможна диагностика поверхностно расположенных кист. При многокамерном эхинококкозе на поверхности печени видны белесоватые узлы чрезвычайно высокой плотности.
- Дифференциальный диагноз. Проводится с опухолевым поражением печени. Решающим моментом в дифференциации является положительные иммунологические реакции с эхинококковым антигеном.
Лечение заболевания эхинококкоз печени
Радикальным методом лечения однокамерного и альвеолярного эхинококкоза печени является хирургический. При однокамерном эхинококке производится вскрытие кисты и эвакуация ее содержимого. При альвеолококкозе прибегают к резекции (удалению эхинококковой кисты) печени, резекции-вылущиванию или вылущиванию узлов на границе со здоровыми тканями.
У неоперабельных больных или у перенесших паллиативные операции (например, декомпрессия сдавленных кистой желчных ходов) производится общая или местная химиотерапия противопаразитарными средствами (трипафлавин, тэпаль), цитостатиками (сарколизин).
При невозможности хирургического вмешательства назначают мебендазол по 200 мг каждые 3 часа в течение 6 дней.
Прогноз
Прогноз относительно благоприятный при своевременной диагностике и адекватном лечении эхинококкоза. Возможно самоизлечение с формированием кальцифицированных очагов фиброза на месте погибших кист паразита. При распространенной инвазии с множественными поражениями внутренних органов прогноз неблагоприятный.
Больные погибают от осложнений, вызванных сдавлением жизненно важных структур или от шока, вызванного внезапным прорывом кист в серозные полости (плевральную и др.).
Читайте также:


