Что такое паразитарный колит
Большая медицинская энциклопедия
Авторы: А. Н. Кишковский, В. Д. Федоров, И. Н. Щетинина.
Инфекционные и паразитарные колиты – синдромы, которые могут развиться при инфекционных и паразитарных болезнях:
- иерсиниозах,
- дизентерии,
- аденовирусных и энтеровирусных инфекциях,
- сальмонеллёзах,
- брюшном тифе,
- паратифах.
Вторичное поражение кишечника с синдромом инфекционного колита может наблюдаться при туберкулёзе, сифилисе, актиномикозе.
Причиной развития этого синдрома, кроме возбудителей бактериальных и вирусных инфекций, могут быть простейшие (патогенная амёба, балантидии), гельминты, паразитирующие в просвете кишечника (власоглав, острицы, аскариды и др.) или в его венах (шистосомы). Другие простейшие (лямблии, трихомонады) крайне редко вызывают поражение толстой кишки, особенно изолированное. Течение паразитарных колитов обычно хроническое.
Причиной развития инфекционных колитов могут быть также условно-патогенные микроорганизмы (стафилококки, протеи, грибы рода кандида и др.) или их ассоциации, что чаще наблюдается у ослабленных больных, больных с новообразованиями, болезнью крови, лучевой болезнью, коллагенозами.
В результате длительного приёма или повторного назначения курсов антибиотиков широкого спектра действия, угнетающих нормальную микрофлору толстой кишки, может развиться колит, вызванный дисбактериозом.
Дисбактериоз кишечника наряду с моторными и секреторными нарушениями желудочно-кишечного тракта часто является причиной формирования постинфекционных колитов, в частности постдизентерийного, дающих, как правило, затяжное хроническое течение.
В некоторых случаях при инфекционных колитах в каловых массах появляется примесь крови. Выделение крови при колите может наблюдаться при дизентерии, дисбактериозе, шистосоматозе, туберкулёзных и других поражениях кишечника.
Патогенез инфекционного (паразитарного) колита связан с разнообразием этиологических факторов и патогенетических особенностей каждой инфекционной болезни, при которой развивается этот синдром .
К числу общих патогенетических факторов относят нарушения моторной и секреторной функций желудочно-кишечного тракта, изменения нормальной микрофлоры толстой кишки, дистрофические и воспалительные изменения кишечника, его нервного аппарата, изменения иммунологической реактивности организма.
Патологическая анатомия отражает специфические черты инфекционной болезни, в ходе которой развилось поражение толстой кишки. Основными формами воспалительного поражения являются формы:
- катаральная,
- фибринозная (крупозная и дифтеритическая),
- катарально-геморрагическая (эрозивная и язвенная),
- флегмонозная,
- некротическая.
Протяжённость поражения может быть различной (тотальный колит с захватом всей толстой и прямой кишки или сегментарный колит)
Интенсивность и глубина поражения также может быть различной:
- слизистая оболочка,
- подслизистая основа,
- мышечный слой,
- серозный слой.
При хроническом течении инфекционного колита развиваются дистрофические и атрофические изменения в:
- тканях толстой кишки,
- её интрамуральном и экстрамуральном нервном аппарате,
- пограничных симпатических ганглиях,
- чревном сплетении.
Эти патологические изменения при хронических формах инфекционных колитов могут преобладать над воспалительными и обусловливать функциональные нарушения.
Проявления синдрома инфекционного колита, развивающегося при различных заразных болезнях (бактериальных, протозойных, вирусных, гельминтозах), весьма разнообразны и зависят от клинических особенностей течения конкретного заболевания (дизентерии, аденовирусной инфекции, балантидиаза и т. д.). А также от индивидуальных особенностей макроорганизмов и вторичных нарушений – секреторных, моторных, связанных с дисбактериозом кишечника, сопутствующих заболеваний и др.
Наиболее частыми являются:
- расстройства стула,
- боли в животе.
Расстройство стула чаще проявляется поносами. В случаях хронического течения характерна смена поносов и запоров. Жидкий стул может быть:
- скудным (например, при дизентерии),
- обильным (например, при балантидиазе),
- содержать патологические примеси (слизь, кровь, гной).
Примесь гноя к фекалиям, как правило, наблюдается в случаях активации эндогенной флоры кишечника и суперинфекции при развитии дисбактериоза кишечника.
Частота жидкого стула может быть различной (от 2 до 20 раз и более в сутки). Более выраженные и тяжёлые симптомы развиваются при острых формах, особенно в случаях тотального поражения кишечника. Однако возможно тяжёлое течение и при сегментарных поражениях (острые формы амёбиаза, дизентерии и др.).
При хроническом инфекционном колите возможно вторичное вовлечение в процесс тонкой кишки, желчевыводящих путей, поджелудочной железы, печени, желудка. У некоторых больных симптомы поражения этих органов или их функциональные нарушения выступают на первый план, по жалобам могут быть ведущими.
Боли могут быть локализованными (соответственно наиболее поражённой части толстой кишки) или распространёнными (по ходу всей толстой кишки), носить постоянный или схваткообразный характер, усиливаться перед актом дефекации. Иногда наблюдаются болезненные тенезмы, ложные, императивные позывы.
Важную роль в распознании инфекционного и паразитарного колита играют:
- тщательно собранный анамнез болезни,
- существующая эпидемиологическая ситуация,
- жалобы больного,
- характер и локализация поражения кишечника,
- вид стула.
Для установления или исключения специфической (бактериальной, протозойной, вирусной, гельминтозной) природы колита острого или хронического течения необходимо тщательное бактериологическое, копрологическое, а иногда и вирусологическое исследование испражнений.
Диагностическую помощь оказывают специальные серологические исследования в парных сыворотках, кожно-аллергические пробы, эндоскопическое исследование.
Различные формы инфекционных колитов требуют применения антибиотиков, сульфаниламидов, нитрофуранов и других химиотерапевтических средств.
При одних формах рационально назначение антибиотиков широкого спектра действия, сульфаниламидов или их комбинаций, при других – только направленного действия в зависимости от чувствительности микрофлоры кишечника (при дисбактериозе).
Больным с выраженной интоксикацией показаны вливания стандартных солевых растворов, физиологического раствора, раствора глюкозы, полиглюкина, гемодеза, плазмы крови, дието- и витаминотерапия, десенсибилизирующие и общеукрепляющие средства, нормализующие микрофлору кишечника (колибактерин, бифидумбактерин, бификол), противоанемические средства.
Необходимо лечение сопутствующих заболеваний.
Длительность различных видов лечения, в том числе специфических, определяется конкретно у каждого больного с синдромом инфекционного колита в зависимости от этиологии.
Большая медицинская энциклопедия 1979 г.
 |
Последнее обновление страницы: 17.11.2014 Обратная связь Карта сайта

Классификация. Современные методы коррекции морщин, применяемые в косметологии.
Симптоматика воспаления толстой кишки может наблюдаться при множестве нозологических форм, окончательное суждение о природе колита в данном конкретном случае возможно только после сбора детального анамнеза и учете как физикальных и инструментальных данных, так и показателей лабораторного и в первую очередь бактериологического исследований.
С сожалением приходиться признать, что эндоскопическая картина и данные гистологического исследования при хронических воспалительных заболеваниях (особенно неспецифического язвенного колита) и в подавляющем числе инфекционных колитов неразличимы.
Таким образом, при выявлении острых воспалительных изменений в толстой кишке на начальном этапе диагностики всегда должна быть исключена инфекционная причина заболевания. Так, по данным ряда авторов в 40% диагнозов хронического колита после проведения всего комплекса диагностических мероприятий удалось выявить инфекционную природу.
Необходимо отметить основные особенности инфекционных колитов:
- быстрое течение (часто внезапное начало и скорая инволюция клинических проявлений, редко заболевание длиться дольше месяца);
- наличие хронической воспалительной болезни в анамнезе не исключает инфекционную природу воспаления.
Колоноскопия: при подозрении на инфекционную причину колита колоноскопия не является методом выбора при установлении диагноза, при явной картине инфекционного процесса колоноскопия в большинстве случаев даже противопоказана.
Эндоскопическая картина инфекционного колита в большинстве случаев не специфична и должна основываться на стандартном алгоритме описания воспалительных изменений толстой кишки включающем:
- описание эндоскопических проявлений;
- оценку активности воспалительного процесса;
- указание локализации и протяженности поражения;
- судить об этиологическом факторе инфекционного поражения можно только с большей или меньшей степенью вероятности( заключение носит предполагаемый характер).
Колиты, имеющие инфекционную природу учитывая таксономическую принадлежность возбудителя можно подразделить:
- истинно инфекционные, или бактериальные;
- паразитарные;
- грибковые;
- венерические проктиты.
Возбудителей бактериальных инфекционных поражений кишечника по преобладающему патогенетическому механизму воздействия можно разделить на две группы:
1. швазивные (шигеллезный тип): заболевания вызываемые этими возбудителями, благодаря их способности к клеточной инвазии и последующей токсинемией (эндотоксин), характеризуются выраженной общеинтоксикационной симптоматикой (лихорадка, миалгии, головная боль и т.д.) и явлениями кишечного цитолиза проявляющимися наличием в испражнениях эритроцитов и лейкоцитов. К данной группе относятся возбудители дизентерии, сальмонелеза, йерсиниоза, кампилобактерной инфекции и др.
2. неинвазивные (холерный тип): патогенетическое влияние реализуется через нарушение мембранного транспорта (энтеротоксин - токсин выработанный бактерией вне организма человека, экзотоксины - токсины выделяющиеся бактерией в кишечнике) и характеризуется сравнительно слабо выраженной общей симптоматикой (за исключением выраженной степени обезвоживания) и цитолитическим синдромом. К данной группе относятся холерный вибрион, некоторые шигеллы, клостридии и др.
Все бактериальные кишечные инфекции имеют сравнительно схожую клиническую картину, проявляющуюся:
- интоксикационным синдромом: лихорадка; тахикардия; миалгии, артралгии; кожные сыпи.
- гастоэнтеритическим синдромом: диспепсические явления; диарея (часто водянистая); боли в животе;
- колитическим синдромом: диарея, иногда запоры; тенезмы; слизь и/или кровь в кале; боли в животе.
Колоноскопия: проявления так называемого "недифференцируемого", или "неуточненного" колита. Могут быть любые составляющие кишечного поражения от минимальной гиперемии и стертости сосудистого рисунка до обширных, глубоких язв. Эндоскопические проявления в каждом конкретном случае будет зависеть в первую очередь от глубины воспалительно-некротического поражения кишечной стенки (последнее определяется вирулентностью микроорганизма и величины бактериальной обсемененности).
Шигеллез - инфекционная болезнь, характеризующаяся поражением преимущественно дистальной части толстой кишки и явлениями общей интоксикации.
Особенности эндоскопической картины: почти всегда поражение прямой кишки.
Диагностика: определение бактерий рода Shigella в кале; серологические реакции.
Сальмонеллез - острая инфекционная болезнь, характеризующаяся разнообразными клиническими проявлениями от бессимптомного носительства до тяжелых септических форм с преимущественным поражением органов пищеварения.
- преобладающее поражение илеоцекальной области;
- часто сегментарное поражение;
- водянистые, зловонные с зеленой примесью испражнения.
Диагностика: выделение бактерий рода Salmonella из рвотных масс, кала, подозрительных продуктов; серологические реакции.
К роду Salmonella относится также Salmonella typhi возбудитель брюшного тифа.
Особенности брюшно-тифозной инфекции: высокая лихорадка;
поражение терминального участка подвздошной кишки (пейеровы бляшки); локализация инфекции в желчном пузыре; увеличение печени, селезенки.
Диагностика:
- выделение Salmonella typhi из крови, фекалий;
- серологические реакции (частое носительство).
Клиника: гастроэнтертит; колит.
Диагностика: выявление Campylobacter jejuni/coli в кале (необходима инкубация в специальных условиях).
ЭШЕРИХИОЗНОЕ ПОРАЖЕНИЕ
Вызывается токсинпродуцирующим штамами Esherichia coli (70% диареи путешественников).
Диагностика: выявление Esherichia coli в кале.
ЙЕРСИНИОЗ
Иерсиниоз - инфекционная болезнь, характеризующаяся поражением ЖКТ, суставов, кожи и других органов с нередко волнообразным течением.
К роду Yersinia относится также Yersinia pestis - возбудитель чумы. Клинические формы:
- гастроинтестинальная: энтерит; колит.
- абдоминальная (часто маскируется под острый аппендицит): терминальный илеит; мезентериальный аденит;
- генерализованная: сыпь, артриты;
- вторично-очаговая: бактериальные отсевы в другие органы.
Особенности: болеют как правило дети; частое поражение кожи и суставов.
Диагностика: выделение Yersinia enterocolitica или Yersinia pseudotuberculosis из крови, мочи или кала; серологические реакции.
Возможно протекание в двух формах:
1. при генерализации легочного процесса (всегда есть первичный легочный очаг);
2. изолированный кишечный туберкулез:
- первичный туберкулез (при первичном энтеральном заражении, как правило через молоко);
- первично-гематогенная форма;
- "сползание" инфекции по лимфатическим коллекторам из лимфатических узлов средостения (первичный лимфаденит).
Клиническая, эндоскопическая и гистологическая картины трудно отличимы от таковых при колите Крона. До описания последнего (1932г.) гранулематозный колит и туберкулезное поражение кишечника составляли одну нозологическую форму.
Особенности:
- в подавляющем количестве случаев поражение илеоцекальной области;
- крупные язвы, как правило, имеют поперечную направленность; зернистое, "бугорчатое" дно (из-за наличия туберкул); дискретность (исходят из подслизистого слоя);
- часто безмедикаментозное саморубцевание;
- сегментное поражение, сегменты более короткие, чем при колите Крона;
- при наличии стриктур, последние также более короткие (т.к. язвы имеют поперечную направленность);
- в гранулеме могут выявляться очаги казеозного некроза;
- частое вовлечение регионарных лимфатических узлов;
- отсутствует поражение слизистой оболочки типа "булыжной мостовой".
Диагностика: к бесспорным показателям туберкулезной этиологии заболевания можно отнести только обнаружение в биоптате: очагов казеозного некроза; кислотоустойчивых бактерий (возможно путем заражения животных). Обнаружение возбудителя в испражнениях и проба Манту (возможно усиление болевого синдрома в животе) могут носить только вероятностный характер.
- в большинстве случаев эндемичные заболевания;
- постепенное развитие клинической картины (инкубационный период от 1 недели);
- возможно бессимптомное течение;
- глубокое поражение кишечной стенки (часто до мышечного слоя);
- неспецифическая картина воспаления, чаще "Крон-подобный" колит.
При кишечном поражении выделяется две основные формы:
1. амебная дизентерия (острая форма): картина язвенного проктоколита (95%).
Эндоскопия: в начале заболевания несколько выбухающие участки некроза грязно-серого цвета, далее дискретные язвы, постепенно расширяющиеся за счет подрытия краев, так называемые "колбовидные" язвы характеризующиеся высокими, нависающими краями. Края язв гиперемированы.
2. амебный колит (хроническая форма): возможны проявления так называемого постдизентерийного синдрома (легкая ранимость, гиперемия, стертость сосудистого рисунка).
Образование амебомы: образование грануляции (часто единственной) при усилении процессов фиброза на месте язвы, чаще отмечается в слепой кишке, характеризуется выраженным сужением просвета.
Диагностика: обнаружение в кале возбудителя; лучшие результаты дают смывы и биоптаты получаемые в процессе эндоскопического исследования.
Передается от свиней.
Характеризуется "Крон-подобным" колитом.
Диагностика: обнаружение возбудителя в кале; обнаружение возбудителя в аспирационном материале или гистологическом (лучшие результаты при взятии биопсии вдали от язв).
Условно-патогенный организм, нормальная флора двенадцатиперстной и тощей кишки, при попадании в толстую кишку вызывает воспалительную реакцию.
Диагностика: вегетативные формы в дуоденуме; цисты в кале. Дифференциальный диагноз: неспецифический язвенный колит; колит Крона; рак толстой кишки (при амедоме). Основывается в первую очередь на выявлении возбудителя. Крайне важен, так как применение стероидной терапии или оперативного метода лечения может привести к неудовлетворительному результату.
ВЕНЕРИЧЕСКИЕ ПОРАЖЕНИЯ ПРЯМОЙ КИШКИ
В зарубежной литературе помимо отдельных нозологических форм выделяют так называемый " гомосексуально-прямокишечный " синдром в состав которого входят не только венерические заболевания (гоноррея, сифилис, венерическая лимфагранулема, аноректальный герпес,) но и ряд инфекционных проктитов (шигеллез, амебиаз, цитомегаловирусная инфекция) часто наблюдающихся при аноректальных контактах. Выявление признаков неспецифического воспаления в прямой кишке должно настораживать врача к возможной венерической природе заболевания и сопровождаться выяснением сексуальной ориентации больного.
Особенности: поражение всегда ограничивается прямой кишкой; изолированные поражения кишки наблюдаются главным образом у мужчин, у женщин поражения всегда вторичны по отношению к генитальному поражению; как правило проявляется так называемым "неспецифическим проктитом".
Клиника "неспецифического проктита": боли в области прямой кишки;
тенезмы; слизистые, или кровянистые выделения; диаррея, или запоры; увеличение регионарных лимфатических узлов; субфибрилитет.
Колоноскопия: явления эрозивно-геморрагического проктита: гиперемия, отек, контактная кровоточивость, геморрагии, эрозии, язвы.
Особенности: наличие пузырьковых высыпаний, образующих после разрыва эрозии и язвочки окруженные фестончатым краем; часто перианальные высыпания; часто сопутствующие имуннодефицитные состояния.
Диагностика: выращивание вируса в хорион-аллантоисной оболочке; серологические реакции.
Особенности:
1.шанкр в прямой кишке (первичный сифилис): язва правильной формы с плотным дном, (может маскироваться под анальную трещину, болезнь Крона, криптит, солитарную язву прямой кишки);
2.часто явления регионарного лимфаденита.
Диагностика: бактериоскопия Бледной трепонемы в темном поле (т.к. не воспринимает окраску); реакция Вассермана.
Особенности: возможно поражение сигмовидной кишки;
в первом периоде пузырьки переходящие в дискретные язвы (несколько дней);
во втором периоде паховый лимфаденит (месяцы, годы) сопровождающийся образованием абсцессов и свищей;
в третьем периоде возможно образование вторичных стриктур прямой кишки (из-за лимфостаза).
Диагностика: в мозках окрашенных по Романовскому-Гимзе обнаружение цитоплазматических включений хламидий; серологические реакции.
Этиология: вирусная инфекция на фоне иммуносупрессии (ВИЧ-инфекция, транспланталогия).
Патология: вирусное воздействие вызывает неспецифическое воспалительное поражение слизистой толстой кишки.
Особенности: редкая патология, СПИД повысил частоту поражения ЖКТ; возможно поражение любого отдела (часто панколит); часто сопутствующая оппортунистическая инфекция; признаки снижения иммунитета; может вызывать обострения язвенного колита.
Клинические проявления: боли в животе; диарея; снижение веса; лихорадка.
Эндоскопическая картина: неспецифична, от минимальных явлений поверхностного воспаления (отек, гиперемия) до крупных язв и подслизистых кровотечений.
ВИЧ- инфекция может сильно минимизировать картину воспаления (т.к. нет Т-лимфоцитов).
Диагноз: обнаружение мегалобластических клеток.
Инфекционный колит – это полиэтиологическая группа воспалительных заболеваний толстого кишечника, которые возникают вследствие активизации условно-патогенной кишечной флоры или попадания патогенных микроорганизмов из внешней среды. Проявляются поносом со слизью, иногда с кровью и неприятным запахом, болями в животе, симптомами общей интоксикации и обезвоживания. Диагностируются на основании клинических данных, посевов кала, общего анализа крови. При необходимости проводят ректороманоскопию и колоноскопию. Лечение инфекционного колита консервативное, включает антибиотикотерапию, противопаразитарные препараты, дезинтоксикацию, борьбу с обезвоживанием).
МКБ-10
Общие сведения
Инфекционный колит – это острое (реже - хроническое) заболевание толстого кишечника, которое вызывается разными видами бактерий, простейшими, иногда паразитами и некоторыми вирусами, сопровождается общей интоксикацией, обезвоживанием; в процесс часто вовлекаются другие отделы желудочно-кишечного тракта. Распространено повсеместно: считается, что не существует людей, которые хотя бы раз в жизни не сталкивались с проявлениями острого инфекционного колита. Проблема становится более актуальной в теплый период года.
Заболевание больше распространено в странах с жарким климатом, на тех территориях, где затруднен доступ к питьевой воде, не развиты коммуникации. Наиболее опасные регионы – страны Африки, Юго-Восточной и Средней Азии. Мужчины и женщины болеют одинаково, несколько чаще инфекционный колит диагностируют у детей раннего возраста. Лечением занимаются врачи-инфекционисты. Пациенты могут попадать в отделение проктологии, если заболевание ошибочно принимают за неспецифический инфекционный колит или другие болезни толстого кишечника.

Причины
Основной причиной возникновения инфекционного колита являются разного рода бактерии. Чаще всего заболевание вызывают шигеллы (возбудители дизентерии), кишечная палочка, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки. Симптомы инфекционного колита наблюдаются при аденовирусной, энтеровирусной инфекции, иногда при заболеваниях, вызванных ротавирусом. Также причиной возникновения колита могут стать амебы, лямблии, некоторые другие виды паразитов.
Инфекционный колит иногда развивается как осложнение туберкулеза или сифилиса. У ослабленных пациентов с угнетенным иммунитетом заболевание могут вызывать грибки (кандида, актиномицеты). Грибковый инфекционный колит является одним из маркеров СПИДа, также он возникает у онкологических больных, принимающих химиотерапию, или у лиц, которые длительное время лечатся стероидными гормонами. При дисбактериозе, спровоцированном антибиотикотерапией или химиопрепаратами, инфекционный колит могут вызвать условно патогенные бактерии, например, клостридии.
Патогенез
При инфекционном колите в толстом кишечнике возникают воспалительные изменения, нарушается моторика, усиливается выделение жидкости эндотелиальными клетками и нарушается обратное всасывание воды, повышается проницательность стенок кишечника для различных токсинов, которые вызывают общую интоксикацию организма.
Классификация
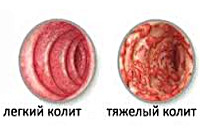
С учетом морфологических изменений различают следующие формы инфекционного колита: катаральную, фиброзную, катарально-геморрагическую, флегмонозную, флегмонозно-гангренозную и некротическую. Процесс может довольно быстро прогрессировать и переходить из одной формы в другую, а может приостановиться на одном этапе развития. Кроме того, форма зависит от вида возбудителя. Катаральные формы характерны для вирусных заболеваний, катарально-геморрагическая типична для дизентерии. Клостридии часто вызывают некротический и флегмонозно-гангренозный инфекционный колит.
Симптомы инфекционного колита
Клинические проявления заболевания во многом зависят от его причины. Общими для всех форм являются острое или подострое начало, понос с выделением большого количества слизи, боли в животе, часто спазматического характера, повышение температуры тела, ухудшение общего самочувствия, слабость, сухость слизистых, обложенный белым налетом язык. Если в процесс вовлекается тонкий кишечник (развивается энтероколит), количество каловых масс увеличивается, усиливаются процессы потери жидкости и усугубляются симптомы обезвоживания. В случае поражения и желудка (гастроэнтероколит) заболевание может начинаться с рвоты.
При дизентерии чаще поражается сигмовидная кишка. Заболевание проявляется поносом с небольшим количеством каловых масс, дефекацией 3-20 раз в сутки и больше. В кале выявляют слизь и кровь, в тяжелых случаях при дефекации выделяются только небольшие слизистые сгустки с прожилками крови (ректальный плевок). Пациенты жалуются на резкие боли в животе, у них повышается температура тела до высоких цифр, выражены явления общей интоксикации, иногда до спутанности или потери сознания.
Похожую клинику имеет амебиаз. Этот вид инфекционного колита развивается менее остро, в процесс вовлечена слепая, восходящая ободочная кишка или весь толстый кишечник. Кал с большим количеством слизи, перемешанной с кровью, напоминает малиновое желе. Симптомы интоксикации не очень выражены, заболевание может приобретать хронический или рецидивирующий характер.
Инфекционный колит, вызванный сальмонеллами, проявляется поносом цвета болотной тины с неприятным запахом. Каловые массы жидкие, так как поражен и тонкий кишечник. У пациентов поднимается температура, тяжелый инфекционный колит может осложняться сепсисом и септицемией.
Псевдомембранозный колит, обусловленный клостридиями, возникает на фоне антибиотикотерапии, химиотерапии или при тяжелом дисбиозе. Проявляется лихорадкой, схваткообразными болями в животе, обильным поносом с гнилостным запахом. Псевдомембранозный инфекционный колит часто рецидивирует, может осложняться некрозом кишечника.
Диагностика
Главное значение в диагностике инфекционного колита имеют лабораторные анализы. Для выяснения этиологии заболевания проводят вирусологические, паразитологические бактериологические исследования кала. Реже исследуют сыворотку крови для выявления антител к тому или иному возбудителю. Посев крови на стерильность могут проводить при подозрении на септические осложнения. В общем анализе крови при бактериальном инфекционном колите можно выявить лейкоцитоз со сдвигом формулы влево, повышение СОЭ. При вирусном колите повышается уровень лимфоцитов, а при паразитарном – преимущественно эозинофилов.
Эндоскопические исследования имеют вспомогательный характер, так как картина морфологических изменений не является специфической, и данный вид диагностики проводится с целью дифференцирования от других заболеваний толстого кишечника. Ректороманоскопию проктологи или инфекционисты выполняют при бактериальной дизентерии, псевдомембранозном инфекционном колите. УЗИ органов брюшной полости показано при подозрении на осложнения. Дифференцируют инфекционный колит с болезнью Крона, дивертикулитом, дивертикулярной болезнью, дисбиозом. Также очень важно различать между собой разные виды инфекционного колита, так как от причины зависит специфическая терапия.
Лечение инфекционного колита
Для специфического лечения в первую очередь используют антибиотики, желательно перорального применения. Для дизентерии препаратами выбора являются фторхинолоны или 8-оксихинолоны. Сальмонеллез или инфекционный колит, вызванные кишечной палочкой, требуют применения цефалоспоринов III и IV поколений, действующих на грамотрицательную флору. Псевдомембранозный колит лучше всего поддается лечению метронидазолом. При амебиазе используют амебоциды прямого и непрямого действия ( хиниофон, хлорохин), антибиотики тетрациклинового ряда, метронидазол. При грибковом инфекционном колите назначают противогрибковые препараты.
Важным направлением лечения инфекционного колита является регидратация. При незначительной и средней степени потери жидкости, отсутствии рвоты применяют пероральные солевые растворы. Если состояние больного тяжелое, проводят инфузионную регидратацию и дезинтоксикационную терапию. При инфекционном колите рекомендуют принимать пробиотики и ферментные препараты (панкреатин).
Прогноз и профилактика
Прогноз при инфекционном колите довольно благоприятный, так как на сегодняшний день известны эффективные методы этиотропной терапии данного заболевания. Ухудшается прогноз при тяжелых формах инфекционного колита, вызванного клостридиями, сальмонеллами, грибками, а также у ослабленных пациентов с онкопатологией, у больных СПИДом. Более тяжело инфекционный колит переносят дети. Из профилактических мероприятий главным является гигиена. Следует тщательно контролировать чистоту и срок годности пищевых продуктов, особенно тех, которые употребляются без термической обработки, а также качество употребляемой воды.
Читайте также:


