Глисты и селезенка и лимфоузлы
24 февраля 2017, 12:29 Эксперт статьи: Блинова Дарья Дмитриевна 0 9,253
Одним из проявлений гельмитоза у человека являются увеличенные лимфоузлы при паразитах. При осмотре следует обратить внимание на сгибы конечностей, шею, участок под челюстью, грудь и брюшную полость. При пальпировании данные участки зачастую болезненны. Причина такого проявления заболевания в проникновении токсинов, продуцируемых глистами, в организм. Это отравляет тело человека и иммунитет начинает бороться с чужеродными элементами.
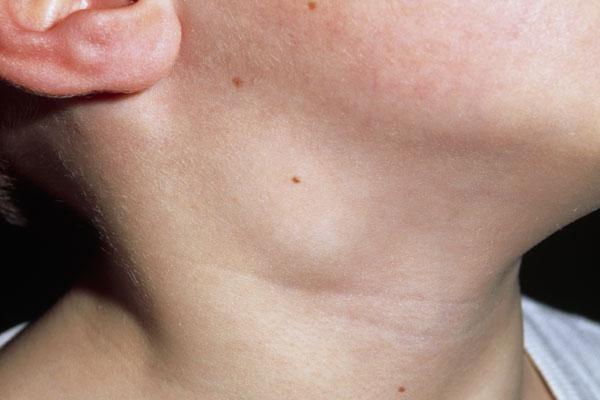
Сопутствующие симптомы заболевания
Следует быть внимательным к своему организму, особенно если присутствуют как увеличение лимфоузлов, так и следующие признаки заболевания:
- резкое снижение массы тела;
- проявления метеоризма, проблемы с пищеварением;
- аллергия, ухудшение кожных покровов;
- пожелтение зубов, ломкость ногтей и волос, горечь во рту;
- бессонница, храп;
- беспричинное повышение температуры;
- отеки;
- зуд в заднем проходе, расстройства стула;
- депрессия, быстрая утомляемость.
Если присутствует комплекс этих симптомов, то с вероятностью в 70% – паразиты атаковали организм. Сила проявления данных факторов напрямую зависит от характера воспалительного процесса. Иногда болезнь протекает бессимптомно, что значительно усложняет ее выявление. Это явление называют стертым течением. Стоит также отметить, что увеличение лимфоузлов может быть свидетельством не только поражения организма глистами, но и целого ряда других заболеваний. В любом случае откладывать обращение к специалисту опасно для здоровья и именно врач сможет правильно диагностировать заболевание.
Лимфоузлы и их предназначение в организме

При попытке самолечения человек рискует получить осложнения, ведь при глистах спрогнозировать развитие заболевания очень сложно. А врач назначит сначала комплекс анализов, затем, при подтверждении диагноза гельмитоз, лечение на устранение паразитов желудочно-кишечного тракта, а также даст рекомендации по повышению иммунитета и советы по гигиене, что также может служить причиной заражением. Лимфатические узлы являются компонентами иммунной системы организма, выполняющими роль защитников от болезнетворных заражений. Патогенные микроорганизмы атакуют человека постоянно и без лимфоцитов иммунитету человека с ними не справиться. При отсутствии заболевание лимфоузлы не прощупываются.
Однако их увеличение может быть как симптомом, так и самостоятельным явлением, связанным со слабым иммунитетом. Воспаление лимфоузлов называется лимфаденитом. Это бактериальное заболевание, распространенное в основном среди детей, которые более подвержены негативному влиянию бактерий. Простыми словами — это своеобразный пропускной пункт. Лимфоузлы и паразиты — противоборствующие силы в организме человека. Около тысячи лимфатических желез, распределенных учеными на 150 групп, располагаются на концах и по периферии сосудов, фильтруют и очищают жидкость, проходящую через них. Лимфоузлы при глистах становятся больше 1 см, перестают быть эластичными и детерминируют отеки. Опасность в том, что лимфатическая система тесно связана с кровеносной.
Основные рекомендации при увеличенных лимфоузлах из-за глистов в организме
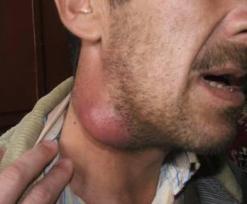
Таким образом, игнорировать данное проявление опасно, так как это особый сигнал организма на присутствие инфекции. В некоторых запущенных случаях воспаление лимфы приводит к опухоли, а ее деструктивное влияние распространяется на другие органы. Как осложнения могут возникнуть лимфатические свищи и тромбофлебит. Для снятия самого воспаления обычно достаточно применить антибиотики широкого спектра, но при гнойных заражениях лимфоузел вскрывают и ставят дренаж с антисептиком. Лимфаденит в хронической форме лечится годами. Кисты с паразитами могут нагнивать и разрываться, а это может привести к анафилактическому шоку. Некоторые глисты питаются кровью, поэтому им требуется для своей жизнедеятельности прорывать сосуды, что также провоцирует кровотечения.
Самым важным противопоказанием для людей, которые не могут в срочном порядке обратиться к врачу при увеличенных лимфоузлах, — ни в коем случае нельзя прогревать данное место на теле. В большинстве случаев, именно самолечение таким способом способствует прогрессированию заболевания и распространению болезнетворных бактерий в организме. Наиболее правильным даже при незначительном воспалении будет немедленно обратиться к специалисту. Только врач выявит причину патологии и назначит адекватные меры для ее устранения.
Не стоит игнорировать и профилактические меры. Гельмитоз — болезнь в первую очередь грязных рук. Опасность составляет неправильная термическая обработка рыбы, немытые овощи и фрукты. Особенно важно следить за гигиеной детей, которые часто контактируют с уличными животными. Проводить осмотр тела самостоятельно и помнить, что лимфоузлы при паразитах — опасный признак, терпеть боль и провоцировать распространение заболевания — недопустимый риск.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Строение и функции лимфатического узла
Лимфоузлы – это периферические органы лимфатической системы, образуемые клетками различных типов, соединенные с кровеносной системой лимфатическими сосудами. Соединительная ткань лимфоузлов состоит из фибробластов и ретикулярных клеток. Тканевые макрофагоциты, дендритные клетки и клетки Лангерганса являются антигеннесущими. Лимфатические фолликулы образованы в основном B-клетками. Первичные лимфоидные фолликулы заполняются иммуноглобулинами класса IgM и IgD, а также T-хелперами. Вторичные лимфоидные фолликулы формируются вследствие антигенной стимуляции и содержат центр размножения, состоящий из активированных B-лимфоцитов, макрофагоцитов, фолликулярных дендритных клеток и Т-хелперов. Зоны между фолликулами и тимус-зависимыми областями образованы главным образом Т-клетками. Совместное расположение больших популяций макрофагоцитов, дендритных клеток, клеток Лангерганса и лимфоцитов позволяет лимфоузлу обеспечивать эффективную иммунную защиту организма.
Лимфоузел может увеличиться по следующим причинам :
1. Увеличение количества доброкачественных лимфоцитов и макрофагоцитов во время иммунной реакции на иммуноген;
2. Инфильтрация клетками воспаления при инфекционных заболеваниях, затрагивающих лимфоузлы.
3. Локальное размножение злокачественных лимфоцитов и макрофагоцитов.
4. Инфильтрация лимфоузлов метастатическими опухолевыми клетками.
5. Инфильтрация макрофагоцитами, содержащими продукты обмена веществ при болезнях накопления.
При обнаружении увеличенных лимфатических узлов следует своевременно обратиться за медицинской консультацией.
Заболевания, сопровождающиеся увеличением лимфатических узлов
Строение и функции селезёнки
Селезёнка – лимфоретикулярный орган, осуществляющий следующие функции:
1. Основной орган иммунной системы, участвующий в организации клеточных и гуморальных реакций на иммуногены, и играющий важную роль в очищении крови от микроорганизмов и определённых иммуногенов.
2. Орган выделения и утилизации здоровых и поврежденных клеток крови.
3. Орган, контролирующий портальный кровоток.
4. Может играть роль главного органа экстрамедуллярного кроветворения в случае замещения или гиперстимуляции костного мозга.
Болезни, провоцирующие увеличение селезёнки
Обследование при увеличении лимфатических узлов и селезёнки
У здорового взрослого человека можно без труда прощупать паховые лимфоузлы, диаметр которых составляет 5-20 мм. Лимфоузлы меньшего размера можно прощупать в различных местах после перенесенных инфекционных заболеваний. Обследование необходимо, если увеличившиеся лимфоузлы достигли размеров более 10 мм в диаметре, и причина этого не определена. При обследовании необходимо учитывать: 1) возраст человека; 2) результаты физикального обследования лимфоузлов; 3) местонахождение увеличенных лимфоузлов; 4) симптомы, указывающие на лимфаденопатию.
Здоровая селезенка имеет 12 см в длину и 7 см в ширину. Она располагается вдоль десятого ребра по средней подкрыльцовой линии. При нормальных размерах не пальпируется.
Клинический подход к больному с увеличенными лимфатическими узлами или селезёнкой.
1. Необходим подробный анамнез и физикальное обследование (в т.ч. определение формы и размеров селезёнки); следует обратить особое внимание на наличие и степень аденопатии, а также на присутствие общих или локальных симптомов, характеризующих острую или хроническую форму заболевания. Необходимо определить вероятность наличия ВИЧ.
2. При локальной аденопатии высока вероятность инфекции или злокачественного процесса.
3. В лабораторное обследование, в зависимости от индивидуального случая, входит: гематологический анализ крови, посев крови и других жидкостей, рентгенограмма груди, туберкулиновая проба и другие кожные анализы, серологические тесты на грибы, вирусы, вирус иммунодефицита человека, гельминты, сифилис, анализы на моноцитарную ангину (гетерофильные иммуноглобулины, титр специфических иммуноглобулинов к вирусу герпеса 4-го типа), мазок крови, пункция костного мозга и анализ полученного пунктата.
4. При необходимости проводят сканирование печени или селезёнки, компьютерную томографию, ультразвуковое исследование брюшной полости.
5. Если причины аденопатии не удается выяснить, проводится биопсия лимфоузла и гистологический анализ материала, посев культуры на микроорганизмы, заморозка материала для изучения лимфоцитов и его окраска для обнаружения других типов клеток.
6. В отдельных случаях необходимо произвести чревосечение или удаление селезёнки для определения причин ее увеличения.
В целях профилактики заболеваний, вызывающих увеличение селезёнки лимфатических узлов, следует правильно питаться и вести здоровый образ жизни.
Гранулематозный лимфаденит, вызванный берилием, гистологически не отличим от саркоидоза.
Лимфадениты, вызванные простейшими, нематодами (личинками и яйцами), встречаются редко и представляют в большей степени академический интерес. Однако в эндемических очагах эта форма поражения лимфатического узла встречается достаточно часто. Данные инфекции рассматриваются как гранулематозные реакции, так как они не связаны с каким-либо специфическим процессом, а гранулематозный ответ является наиболее общей реакцией на паразитарные антигены. Кроме того, может выявляться фолликулярная гиперплазия. Такие инфекции часто сопровождаются эозинофилией.
Регионарные лимфатические узлы при амебиазе, вызванном Entamoeba histolytica, могут поражаться вследствие поступления в них возбудителя. Поскольку амебы внешне очень похожи на пенистые макрофаги и даже па опухолевые клетки и преимущественно локализуются в синусах первого уровня, их не следует путать с этими клетками. И в макрофагах, и в амебах могут содержаться поглощенные эритроциты, определяющие позитивное ШИК-окрашиваиие; однако амебы также окрашиваются коллоидным железом. Опухолевая природа клеток окончательно может быть исключена на основании иммунного окрашивания на цитокератин.
Заболевание, вызываемое простейшими Lehhmania sp., является эндемичным для разных стран мира. Переносчиком возбудителя являются песчаные мухи. В местах укуса мухи могут появляться язвы. Часто поражаются регионарные лимфатические узлы, причем лимфаденопатия может быть единственным выявляемым симптомом. Дисееминация заболевания приводит к развитию висцерального леишманиоза (kala-azar) и наблюдается у больных ВИЧ/СПИД.
В лимфатических узлах определяются реактивные изменения с неопределенными скоплениями гистиоцитов в паракортикальной зоне. При нарастании заболевания они становятся более организованными и формируют эпителиоидные гигантоклеточные гранулемы. На ранних стадиях заболевания и у людей с иммунодефицитом паразитарные амастиготы легко обнаруживаются в гистиоцитах. Если же гранулемы хорошо сформированы, то найти возбудителей часто оказывается невозможным, несмотря на то, что они выявляются при ПЦР.
Метазойные паразиты могут быть обнаружены в лимфатических узлах случайно. Среди них — Asaris lumbricoides (круглый червь), Toxocara cants (кошачья и собачья аскарида). Strongoloides stercoralis, Ancylostoma duodenale, Necawr americanus (нематоды), Trichinella spiralis (евиной гельминт), Oxyuris vermicularis (острица), Trichuris tricura (власоглав) и Wuchereria bancrofti (филяриатоз), Brugia melayi (филяриатоз), Onchocerca volvulus (речной слепень) и Dracunculus medinensis (гвинейский червь).
В кровеносные сосуды и лимфатическую систему взрослые и личиночные формы этих нематод могут поступать во время их миграции. При заселении лимфатических узлов они умирают и вызывают гранулематозную реакцию, причем в центре очага часто определяется нематода. Реакция всегда сопровождается некрозом и появлением многоядерных гигантских клеток; вокруг погибших нематод могут встречаться эозинофилы и реакция Сплендера-Хэппли. В дальнейшем гранулематозная реакция сменяется фиброзом, который может вызвать обструкцию лимфатических путей и шмфатический отек.
В лимфатических узлах, собирающих лимфу от злокачественных новообразований (наиболее часто эпителиальных), при отсутствии в них опухолевых структур может определяться саркоидоподобпая гранулематозная реакция. Такие эпителиоидные гранулемы выявляются при различных злокачественных эпителиальных опухолях и являются следствием стимуляции опухолевыми антигенами, поступающими в регионарные узлы.
Детритный лимфаденит представляет собою гранулематозную реакцию на цементирующий материал и металлические осколки, которые мигрируют из протеза сустава в регионарные лимфатические узлы. Слои чужеродного материала пигментированы; цементирующие материалы являются светопреломляющими е двойным преломлением. Они определяются в макрофагах синусов и паракортикальной зоны. Татуировочный пигмент обычно выявляется в паракортикальной зоне узлов, собирающих лимфу из области татуировки. В макрофагах видны черные гранулы. Тшательное исследование этого пигмента обычно выявляет и другие пигменты — красный, зеленый, голубой. Они обладают двойным преломлением и четко визуализируются в поляризованном свете. Татуировочный пигмент иногда сочетается с полями некроза и/или образованием гранулем, возможно, вследствие гиперчувствительности к одному из компонентов.
. или: Мегаспления, синдром спленомегалии
Симптомы спленомегалии
Общих симптомов нет, так как спленомегалия почти всегда является проявлением какого-либо заболевания.
- Воспалительная спленомегалия.
- Возникает при:
- бактериальных инфекциях;
- вирусных инфекциях;
- протозойных (вызванных простейшими организмами) инфекциях;
- глистных инвазиях (вызванных кишечными паразитами – организмами, живущими за счет других);
- абсцессах (гнойниках селезенки);
- инфаркте (остром нарушении кровообращения селезенки, приводящем к кровоизлиянию в ее ткань) и т.д.
- Проявляется:
- повышением температуры тела до 40 ° С;
- острой, иногда режущей болью в левом подреберье;
- болезненностью при прощупывании левого подреберья;
- умеренной тошнотой, рвотой, жидким стулом (редко).
- Возникает при:
- Невоспалительная спленомегалия.
- Возникает при:
- анемиях (сниженном содержании гемоглобина (белка-переносчика кислорода) и эритроцитов (красных кровяных клеток));
- системных (в процесс вовлекаются множественные органы и системы организма: сердечно-сосудистая, дыхательная, мочевыделительная и т.д.) заболеваниях органов кроветворения;
- аутоиммунных болезнях (при которых иммунная система борется с клетками собственного организма);
- тезаурисмозах (наследственных (передаются от родителей к детям) и приобретенных (возникают в течение жизни) нарушениях обмена веществ).
- Проявляется:
- редким повышением температуры до 37,5 ° С (иногда этого не происходит — температура тела остается в норме);
- ноющей, слабой, тянущей болью в левом подреберье;
- слабой или отсутствующей болезненностью при прощупывании левого подреберья.
- Возникает при:
Формы
- Воспалительная спленомегалия – увеличение селезенки, возникающее на фоне ее воспаления и снижения функций. Возникает при:
- бактериальных инфекциях;
- вирусных инфекциях;
- протозойных (вызванных простейшими организмами) инфекциях;
- глистных инвазиях (вызванных кишечными паразитами);
- абсцессах (гнойниках селезенки);
- инфаркте (остром нарушении кровообращения селезенки, приводящем к кровоизлиянию в ее ткань).
- Невоспалительная спленомегалия — увеличение селезенки, возникающее без воспаления ее ткани, но со снижением избирательной (уничтожает деформированные и старые кровяные клетки) и иммунокомпетентной (отвечает за формирование иммунитета) функции. Возникает при:
- анемиях (сниженном содержании гемоглобина (белка-переносчика кислорода) и эритроцитов (красных кровяных клеток));
- системных (в процесс вовлекаются множественные органы и системы организма: сердечно-сосудистая, дыхательная, мочевыделительная и т.д.) заболеваниях органов кроветворения;
- аутоиммунных болезнях (при которых иммунная система борется с клетками собственного организма);
- тезаурисмозах (наследственных (передаются от родителей к детям) и приобретенных (возникают в течение жизни) нарушениях обмена веществ).
Причины
Обычно увеличение селезенки возникает на фоне протекающих заболеваний и редко является самостоятельным заболеванием.
Причины.
- Инфекции.
- Бактериальные острые:
- тифо-паратифозные заболевания (вызываемые бактерией Salmonella), характеризующиеся частым жидким стулом, сильной болью в животе, постоянной тошнотой и высокой температурой тела (до 42 ° С);
- сепсис (тяжелое общее воспаление организма, вызванное распространением бактерии в крови);
- милиарный туберкулез (инфекционное заболевание, вызываемое бактерией Micobacteriumtuberculosis и характеризующееся тяжелым течением, высокой температурой тела (до 41 ° С), множественным поражением лимфоузлов и внутренних органов).
- Бактериальные хронические:
- туберкулез селезенки (заболевание, вызываемое бактерией Micobacteriumtuberculosis, характеризующееся преимущественным поражением селезенки, умеренной болью в животе, чаще слева, слабой тошнотой и высокой температурой тела (до 40 ° С));
- бруцеллез (заболевание, вызываемое бактерией Brucella, характеризующееся редким жидким стулом, сильной или умеренной болью в животе, слабой тошнотой и высокой температурой тела (до 39 ° С));
- сифилис (инфекционное заболевание, вызываемое бактерией Treponemapallidum и характеризующееся тяжелым течением, высокой температурой тела (до 41 ° С), множественным поражением лимфоузлов и внутренних органов).
- Вирусные:
- корь (инфекционное заболевание, вызываемое вирусом кори и характеризующееся тяжелым течением, высокой температурой тела (до 40 ° С), множественным поражением лимфоузлов и характерной сыпью на слизистых оболочках рта и на теле);
- краснуха (инфекционное заболевание, вызываемое вирусом краснухи и характеризующееся среднетяжелым течением, высокой температурой тела (до 39 ° С), умеренным поражением лимфоузлов и характерной сыпью на теле);
- острый вирусный гепатит (заболевание, вызываемое вирусами гепатита A, B, C, D, E, характеризующееся преимущественным поражением печени, умеренной болью в животе, чаще справа, слабой тошнотой и пожелтением кожи и слизистых оболочек рта и носа);
- инфекционный мононуклеоз (заболевание, вызываемое вирусом Эпштейн-Барр (Epstein-Barr), характеризующееся преимущественным поражением печени и селезенки, умеренной болью в животе (чаще слева), слабой тошнотой и увеличением шейных лимфоузлов).
- Протозойные (вызванные простейшими):
- малярия (инфекционное заболевание, вызываемое простейшим Toxoplasma и характеризующееся тяжелым течением, высокой температурой тела (до 41 ° С) и поражением преимущественно центральной нервной системы – головного мозга);
- токсоплазмоз (инфекционное заболевание, вызываемое малярийным плазмодием и характеризующееся тяжелым течением, высокой температурой тела (до 42 ° С), увеличением селезенки и поражением внутренних органов);
- лейшманиоз (инфекционное заболевание, вызываемое лейшманией и характеризующееся тяжелым течением, высокой температурой тела (до 42 ° С), увеличением селезенки, печени и поражением внутренних органов, кожи).
- Микозы (грибковые инфекции):
- гистоплазмоз (инфекционное заболевание, вызываемое грибком Histoplasma и характеризующееся тяжелым течением, высокой температурой тела (до 42 ° С), увеличением селезенки и преимущественным поражением легких);
- бластомикоз (инфекционное заболевание, вызываемое грибком Blastomyces и характеризующееся тяжелым течением, высокой температурой тела (до 42 ° С), увеличением селезенки и преимущественным поражением кожи, чаще лица).
- Гельминтозы (паразитарные инфекции):
- шистосомоз (заболевание, вызываемое плоским червем Schistosoma и характеризующееся тяжелым течением, умеренно высокой температурой тела (до 39 ° С) и поражением преимущественно кожи, селезенки и кишечника);
- эхинококкоз (заболевание, вызываемое ленточным червем Echinococcus и характеризующееся тяжелым течением, высокой температурой тела (до 42 ° С) и поражением преимущественно печени, с образованием полостей, заполненных паразитами).
- Бактериальные острые:
- Анемии (снижение количества гемоглобина (белка-переносчика кислорода) и эритроцитов (красных кровяных клеток)):
- гемолитические (разрушение эритроцитов внутри сосудов);
- пернициозная (недостаточное поступление витамина В12, связанное с заболеванием желудка и приводящее к анемии);
- гемоглобинопатии (нарушенное строение гемоглобина);
- циклический агранулоцитоз (периодическое снижение образования и развития всех основных кровяных клеток);
- идиопатическая тромбоцитопеническая пурпура (снижение числа тромбоцитов (клеток крови, участвующих в процессе пищеварения) в крови за счет образования множественных мелких тромбов (сгустков крови) в капиллярах);
- тромботическая тромбоцитопеническая пурпура (снижение числа тромбоцитов в крови за счет образования множественных мелких тромбов в сосудах мелкого и среднего калибра).
- Системные заболевания органов кроветворения:
- острые и хронические лейкозы (опухолевые заболевания множественных клеток крови);
- миелофиброз (замена костного мозга (главного органа кроветворения) на рубцовую ткань);
- злокачественные лимфомы (быстрорастущие и быстропрогрессирующие опухоли лимфоузлов).
- Аутоиммунные болезни (при которых иммунная система борется с клетками собственного организма):
- системная красная волчанка (хроническое заболевание соединительной ткани (участвующей в защитной и опорной функции) и кровеносных сосудов среднего калибра);
- узелковый периартериит (хроническое заболевание кровеносных сосудов мелкого калибра);
- ревматоидный артрит (хроническое заболевание суставов и соединительной ткани).
- Нарушения кровообращения:
- общие (цирроз Пика (сочетание поражения сердца, легких и печени));
- местные (портальная гипертензия – повышенное давление в комплексе воротной вены (сложной венозной структуры, отводящей венозную кровь от желудка, кишечника и селезенки в печень)).
- Очаговые поражения селезенки:
- опухоли селезенки;
- киста (патологическая (ненормальная) полость в тканях или органах, ограниченная капсулой);
- абсцессы (гнойники);
- инфаркты (острые нарушения кровообращения селезенки, приводящие к кровоизлиянию в ее ткань).
- Тезаурисмозы (наследственные и приобретенные нарушения обмена веществ):
- эссенциальная гиперлипидемия (наследственное заболевание печени, сердечно-сосудистой системы и селезенки с нарушенным обменом жиров в организме);
- гликогеноз (наследственное заболевание печени и селезенки с нарушенным обменом гликогена (формы хранения глюкозы (сахара) в организме));
- гемохроматоз (наследственное заболевание печени с нарушенным обменом железа в организме);
- болезнь Вильсона (наследственное заболевание печени и нервной системы с нарушенным обменом меди в организме).
Врач терапевт поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появился дискомфорт, боль в левой половине живота, тошнота, повышение температуры, с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни (были ли раньше изменения в общем состоянии пациента, были ли в анамнезе какие-либо инфекции, ездил ли человек в экзотические страны, какую пищу ел накануне, употребляет ли он алкоголь, курит ли он).
- Анализ семейного анамнеза (наличие у родителей и ближайших родственников заболеваний крови, желудочно-кишечного тракта, печени и селезенки).
- Осмотр. При пальпации (прощупывании) определяют размеры селезенки, ее плотность, болезненность.
- Лабораторные методы исследования.
- Клинический анализ крови — для выявления возможной анемии (малокровия), лейкоцитоза (повышения лейкоцитов (белых клеток крови, специфических клеток иммунитета) в крови при воспалительных заболеваниях).
- Биохимический анализ крови (для контроля функции печени, поджелудочной железы, содержания важных микроэлементов (калий, кальций, натрий) в крови).
- Коагулограмма (оценка состояния свертывающей (препятствующей возникновению кровотечения) системы крови: у больных фиброзом (замещением нормальной печеночной ткани рубцовой) свертываемость будет в норме либо слегка снижена).
- Общий анализ мочи (для контроля состояния мочевыводящих путей и органов мочеполовой системы).
- Копрограмма – анализ кала (можно обнаружить непереваренные фрагменты пищи, жира, грубые пищевые волокна).
- Анализ кала на яйца глист (круглых червей аскарид, остриц) и простейших (амеб, лямблий)).
- Посев крови для выявления вида возбудителя инфекции и чувствительности к антибактериальным препаратам.
- Инструментальные методы исследования.
- Ультразвуковое исследование (УЗИ) органов брюшной полости для оценки состояния желчного пузыря, желчевыводящих путей, печени, поджелудочной железы, почек, кишечника. Позволяет обнаружить увеличенную селезенку.
- Проводятся различные виды диагностики в зависимости от предполагаемой причины спленомегалии, которые, как правило, назначаются после консультации специалистов: гематолога, ревматолога, фтизиатра, гастроэнтеролога.
- Стернальная пункция (взятие костного мозга на исследование путем прокола грудины) при подозрении на опухоли кроветворной ткани.
- Компьютерная томография (КТ) органов брюшной полости для более детальной оценки состояния селезенки, выявления труднодиагностируемой опухоли, повреждения.
- Аутоиммунные биохимические маркеры (показатели, характерные для разрушения структуры ядер, клеточной стенки, внутренних образований клеток при их аутоиммунном повреждении).
- Генетическое исследование при подозрении на наследственные заболевания (передаются от родителей к детям), приводящие к увеличению селезенки.
- Возможна также консультация гематолога.
Лечение спленомегалии
- Выявление и устранение причины, вызвавшей увеличение селезенки (лечение заболеваний, явившихся причинами увеличения селезенки).
- Антибактериальные препараты – при бактериальных причинах развития спленомегалии.
- Противоопухолевые препараты – для лечения опухолей и заболеваний крови.
- Гормональные препараты — противовоспалительные и иммуноподавляющие (снижающие иммунитет).
- Витаминотерапия – при дефиците витаминов и сопутствующей анемии (малокровии).
- Хирургическое лечение (удаление селезенки при отсутствии эффекта от проводимого лечения, при опухолях селезенки и при развитии гиперспленизма (снижения количества клеток крови за счет их разрушения в селезенке)).
Осложнения и последствия
- Разрывы селезенки.
- Осложнения заболеваний, на фоне которых увеличилась селезенка (инфекции, опухоли).
- Гиперспленизм – снижение количества клеток крови (эритроцитов (красных кровяных клеток), тромбоцитов (элементов крови, участвующих в процессах свертывания крови), лейкоцитов (белых кровяных клеток, специфических клеток иммунитета)) за счет их разрушения в селезенке:
- лейкопения — снижение количества лейкоцитов;
- тромбоцитопения — снижение количества тромбоцитов;
- анемия (малокровие) – снижение гемоглобина (белка-переносчика кислорода) и эритроцитов.
Профилактика спленомегалии
Специфической профилактики развития спленомегалии не существует. Проводятся меры профилактики развития тех состояний и заболеваний, которые могут привести к увеличению селезенки:
- отказ от курения, употребления алкоголя;
- своевременные прививки и вакцинации в любом возрасте;
- вакцинация при планировании путешествий в экзотические страны;
- умеренная физическая активность (предотвращение разрыва селезенки);
- периодические (не реже 1-2-х раз в год) профилактические осмотры у врачей-специалистов на диспансеризации.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Ивашкин В.Т., Лапина Т.Л. (ред.) Гастроэнтерология. Национальное руководство. – 2008. ГЭОТАР-Медиа. 754 с.
- Апросина З.Г., Игнатова Т.М., Шехтман М.М. Хронический активный гепатит и беременность. Тер. арх. 1987; 8: 76–83.
- Кочи М.Н., Гилберт Г.Л., Браун Дж.Б., Клиническая патология беременности и новорожденного. М.: Медицина, 1986.
- Выбрать подходящего врача терапевт
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Читайте также:


