Кишечная палочка в аппендиксе

В нашей домашней библиотеке большое место занимают книги по народной медицине, но только в одной из них есть информация про аппендицит. Эта болезнь не лечится в домашних условиях настоями трав, припарками, компрессами.
При подозрении на аппендицит больного госпитализируют и только врачи могут помочь больному.
С какой стороны находится аппендицит
Червеобразный отросток слепой кишки – аппендикс, всего один сантиметр шириной, но его длина составляет от 7 до 8 сантиметров.
Находится аппендикс внизу правой стороны живота. Аппендикс у каждого человека может иметь своё определённое месторасположения. Воспаление червеобразного отростка – это и есть аппендицит.
Перед оперативным вмешательством хирургу важно точно поставить диагноз. Согласно статистике, каждый год тысячи операций по удалению аппендикса проводятся ошибочно, так как был неверно поставлен диагноз. Например в результате образования спаек и рубцов с соседними органами при хроническом холецистите возможны симптомы, которые напоминают аппендицит.
Симптомы аппендицита
Аппендицит всегда начинается остро, появляются резкие боли внизу живота справа, в области пупка или по всему животу. Через несколько часов боль сосредотачивается в правой нижней части живота.
Для болезни характерны нарастающие боли в течение нескольких часов. Они усиливаются при движении или кашле. Возможны тошнота и рвота, повышение температуры до 38–39°. Стул и газы при приступе задерживаются, но иногда аппендицит сопровождается поносом.
✔ Постоянная острая боль в животе.
Если в первые сутки воспаления аппендикса больной не оперирован, боль распространяется по всему животу и приводит к осложнению – перитониту.
✔ Тошнота и рвота.
В самом начале заболевания обычно бывает однократная рвота, но при развитии перитонита рвота может повторяться многократно.
✔ Изменение стула (стул чаще нормальный, но бывают его задержки, реже – понос).
✔ Повышение температуры тела до 38–39°.
Причины аппендицита
Стафилококки, стрептококки, кишечная палочка и анаэробные бактерии, попадающие на слизистую аппендикса, провоцируют воспалительный процесс и приводят к воспалению аппендикса.
Но есть и другие факторы, которые могут стать причиной заболевания.
- Сужение или закупорка устья аппендикса пищей, глистами, полипами, опухолями. В результате нарушается кровообращение и в аппендиксе развивается застойный процесс.
- Спазм, растяжение стенок червеобразного отростка.
- Нарушение рациона.
- Воспалительно-инфекционные процессы в желудочно-кишечном тракте.
- Нарушение работы иммунной системы.
- Инфицирование глистами.
Осложнения болезни
Осложнения острого аппендицита развиваются на ранних стадиях болезни, в первые 3-3 дня. Это случается в результате позднего обращения за медицинской помощью, самолечения или неправильно поставленного диагноза.
✔ Аппендикулярный инфильтрат – опухолевидное образование из воспалённых органов брюшной полости, расположенных вокруг аппендикса.
✔ Аппендикулярный абсцесс – ограниченное гнойное воспаление брюшины, развивающееся в результате процесса в червеобразном отростке, как осложнение острого аппендицита. Может располагаться в подвздошной области или в полости малого таза.
✔ Перитонит – гнойное воспаление брюшины, самое грозное осложнение острого аппендицита.
По мнению астрологов, болезнь имеет наибольшую вероятность развития в период нахождения Луны в Скорпионе. Луна в Скорпионе способствует потере чувства меры в еде и питьё. Луна в этом знаке повышает восприимчивость к инфекциям и способствует обострению заболеваний. Сдержанность в эти дни поможет избежать неприятностей со здоровьем.
Роль аппендикса в организме
Раньше аппендикс считался чуть ли не нужным органом в человеческом организме и его удаление никак не влияло на сбалансированную работу организма.
Современная медицина развеяла это ошибочное представление, в организме человека нет ни одного лишнего органа.
✔ Аппендикс помогает работе иммунной системы, повышает устойчивость человеческого организма к инфекциям, паразитам и так далее…
✔ Стенки червеобразного отростка богаты лимфоидной тканью, которая является важнейшей составляющей иммунной системы. Лимфоидная ткань защищает организм от инфекций.
✔ Аппендикс вырабатывает гормоны, которые улучают сокращение органов пищевода, способствуют продвижению их содержимого, словом, улучшается перистальтика кишечника.
✔ Аппендикс участвует в выработке фермента амилазы. У этого фермента пищеварительная функция, он помогает расщеплять крахмал в пище.
Роль аппендикса не такая уж и маленькая, но при его удалении в результате аппендицита сбоя в работе внутренних органов не наблюдается. Другие органы нашего организма берут на себя всю работу удалённого отростка, но при удалении аппендикса прочность иммунной системы человека значительно снижается.
Была ли эта статья полезной?
В кишечнике человека проживают тысячи видов микроорганизмов. От бактерий в кишечнике зависит, каким будет человек: худым, полным, жизнерадостным, депрессивным, болезненным или устойчивым к заболеваниям.
В кишке микроорганизмы прикрепляются к криптам (ворсинкам), продуцируют слизистую биопленку. Биопленка имеет большое значение для сохранения популяции бактерий, является их защитой от внешних воздействий. Внутри слизистого межклеточного матрикса микроорганизмы обмениваются аминокислотами, размножаются, а попавшие инородные организмы уничтожаются, вытесняются, либо происходит адаптация и новые бактерии принимают участие в жизнедеятельности.
Важные функции, которые выполняют бактерии в кишечнике человека:
- защита эпителия;
- расщепление и переваривание пищи;
- синтезирование витаминов и аминокислот, участие в обмене веществ;
- формирование иммунной реакции;
- защита от патогенных микроорганизмов, попадающих в кишечник.
Изменения в количественном и качественном составе бактерий-симбионтов приводят к качественному изменению состояния организма человека. Изучением кишечных микроорганизмов, их значением и влиянием занимался еще И.И. Мечников. Ежегодно научные журналы публикуют данные об исследованиях, рассказывая, какова функция и значение бактерий в кишечнике.
Как живут бактерии в кишечнике
Микробиота (микрофлора) – сообщество бактерий-симбионтов, населяющее человеческий организм. Их в кишечнике здорового человека обнаруживается до 500 видов микроорганизмов общей массой до 3 кг. Основная часть бактерий живет в толстой кишке, их незначительное количество находится в тонком кишечнике, а также аппендиксе.
В тонком кишечнике происходит пристеночное кишечное пищеварение за счет ферментов кишечного сока, который вырабатывается слизистой оболочкой. Здесь же происходит всасывание питательных веществ в кровь и лимфу.
В верхних отделах тонкого кишечника микрофлора не богата бактериями. Нижний отдел тонкого кишечника (подвздошная кишка) заселен дрожжеподобными грибами, бактероидами, бифидобактериями, а также кишечной палочкой, которая выполняет важные функции:
В толстом кишечнике происходит последняя переработка пищи. Из пищи выделяются питательные вещества, вода и распространяются по организму при помощи лимфатических, а также кровеносных сосудов.
Дрожжеподобные грибы, кокки, кишечная палочка, архебактерии, бифидобактерии, лактобактерии – обитатели толстой кишки, участвующие в процессе пищеварения.
Бактерии, перерабатывая растительные углеводы, выделяют опасный для них низкомолекулярный водород. Жизнедеятельность анаэробных бактерий, их количество зависят от самых древних микроорганизмов – архебактерий. Архебактерии поглощают водород и углекислый газ, выводят из организма аммиак.
Большое значение имеют бактерии-симбионты в защите от вирусов и инфекций. При появлении вирусов эти клетки посылают сигналы иммунной системе. Создаются антитела, которые подавляют чужеродные микроорганизмы.
Для процесса пищеварения и формирования иммунитета кишечная палочка (эшерихия) играет большую роль. Эшерихия – условно-патогенная бактерия, при попадании в организм распространяет токсины. А в толстой кишке эшерихия стала незаменимым участником симбиоза и приносит пользу (если находится в нормальном количестве).
Функции кишечной палочки:
Увеличение или снижение количества E.coli считается нарушением и называется дисбактериозом.
Существует более 100 штаммов этого микроба, в том числе патогенные, которые могут вызывать заболевания. Малая концентрация патогенных эшерихий подавляется иммунной системой, поэтому человек долгое время может быть носителем одного из видов:
- Энтеротоксикогенной E.coli – причины холероподобных заболеваний. Симптомы: диарея, тошнота, рвота. Заражение происходит через воду и еду. Распространена в странах Азии.
- Энтероинвазивной эшерихии, которая провоцирует заболевание, похожее на дизентерию. Встречается у детей до 3 лет. Симптомы: тошнота, рвота, высокая температура.
- Энтеропатогенных палочек – причины инфекций, сходных с сальмонеллезом (распространены в США). Передаются бытовым путем и через продукты питания.
- Веротоксической (энтерогеморрагической) эшерихии, которая вызывает геморрагический колит. Симптомы: высокая температура, тошнота, рвота, стул с кровью.
Лечение инфекционных заболеваний проводится в стационарных условиях. Самолечение недопустимо, поскольку некоторые патогенные штаммы резистентны к лекарствам, самостоятельный прием антибактериальных средств может привести к осложнениям.
В целях профилактики заражения необходимо соблюдать правила личной гигиены, а также не пить сырую воду и молочные продукты. Фрукты и овощи необходимо тщательно промывать под проточной водой и обдавать кипятком.
В процессе эволюции между бактериями сформировались отношения, ни один из видов не действует в интересах только своей популяции. Внутри сообщества микробы обмениваются аминокислотами, происходят их мутации, необходимые для выживания в неблагоприятных условиях.
Аппендикс
Много времени аппендикс (отросток слепой кишки) считался рудиментом и удалялся при каждом удобном случае. Сегодня все чаще говорят о его влиянии на микрофлору кишечника. Большое количество лимфольных узелков навело ученых на мысль о значении этого органа для процесса формирования иммунной системы:
Низкое содержание растительных углеводов в пище и высокое содержание белков приводят к развитию гнилостных процессов и воспалению аппендикса – аппендициту, перитониту. Симптомы заболеваний: тошнота, боль в правом боку, рвота, повышение температуры. Лечение (удаление) аппендицита проводится только в медицинском учреждении.
Иммунная система человека находится в кишечнике. Именно от состояния микрофлоры, наличия и активности бактерий зависит сопротивляемость организма заболеваниям. Утомляемость, раздражительность, частые простуды – симптомы изменений, происходящих в микрофлоре.
Дисбактериоз
Дисбактериоз – это состояние, при котором происходит нарушение соотношения численности представителей микрофлоры в кишке. Неприятным последствием дисбактериоза становится авитаминоз, снижение иммунитета.
Дисбактериоз – это симптом изменения в микробиоте. Диеты, инфекционные заболевания, лечение антибактериальными препаратами, стрессы приводят к изменениям в организме.
Лечение дисбактериоза вызывает самые большие споры среди врачей. С одной стороны, неприятные симптомы мешают человеку, с другой – микрофлора кишечника постоянно меняется, зависит от продуктов питания, привычек. Необходимость приема пребиотиков и пробиотиков для нормализации флоры преувеличена: микроорганизмы в кишке погибают при недостатке питательной среды, приеме антибиотиков и колонизируют кишечник при создании благоприятных условий в течение 2-3 недель.
Образование высшее филологическое. В копирайтинге с 2012 г., также занимаюсь редактированием/размещением статей. Увлечения — психология и кулинария.
Зачем организму маленький отросток в кишечнике, который некогда ученые признали бесполезным? Для чего хранить то, чему так легко воспалиться и привести человека в операционную? Может быть, проще удалить аппендикс сразу? За разъяснениями мы обратились к терапевту Александре Викторовне Косовой, которая подготовила для Азбуки Здоровья эту статью.
Для чего человеку аппендикс?
Аппендикс (синоним – червеобразный отросток) является придатком слепой кишки, отходящим от ее заднебоковой стенки.

Рис. 1. Толстая кишка с аппендиксом.
У аппендикса цилиндрическая форма, длина, в среднем, 8-10 см, хотя встречается его укорочение до 3 см, иногда он увеличивается до 20 см. Очень редко бывает отсутствие червеобразного отростка. Диаметр входного отверстия аппендикса 1-2 мм.
Положение придатка может быть различным (см. рис. 2), но при этом место отхождения от слепой кишки остается постоянным.
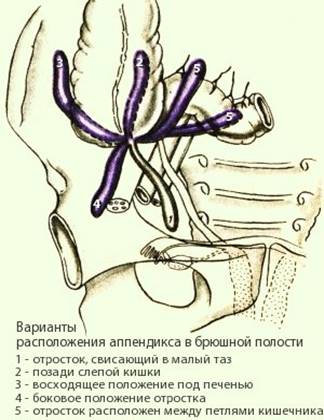
Рис.2. Положения аппендикса относительно слепой кишки.

Червеобразный отросток есть только у млекопитающих, однако, не у всех. Например, он есть у овец, лошадей, кроликов. А у коров, собак и кошек его нет. А нет придатка – нет и аппендицита (воспаления червеобразного отростка). У лошадей аппендикс очень большой (см. рис. 3), он является важным звеном пищеварительной системы: в нем тщательному перевариванию подвергаются грубые части растений (кора, жесткие стебли).
Рис. 3. Червеобразный отросток у лошади.
Удалить аппендикс для… профилактики аппендицита
Небольшой аппендикс у человека хоть и входит в состав желудочно-кишечного тракта, но в процессе пищеварения участия не принимает. А риск развития аппендицита сохраняется. Острый аппендицит всегда был и остается одним из наиболее частых хирургических заболеваний брюшной полости. Именно поэтому ученые прошлого столетия пришли к выводу: необходимо удалять аппендикс с профилактической целью.
Во многих странах стали внедрять в практику различные способы профилактики аппендицита. Например, в Германии в 30-е годы прошлого века с профилактической целью младенцам решили удалять аппендиксы. Но от этого вскоре отказались, потому что было замечено, что у этих детей снижался иммунитет, увеличивалось количество заболеваний и, как следствие, повышалась смертность.
Похожий печальный опыт был и в США. Американцы принялись удалять аппендиксы у младенцев. После операции такие дети были неспособны переваривать материнское молоко, отставали в умственном и физическом развитии. Был сделан вывод, что подобные расстройства связаны с нарушенным пищеварением – определяющим фактором нормального роста и развития. Поэтому и американцы отказались от такого способа профилактики аппендицита.
А что сейчас?
Аппендикс — важный орган иммунной системы
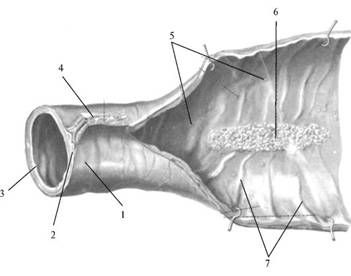
Рис.4. Лимфоидная ткань в пищеварительном тракте:
1 – серозная оболочка (покрывает кишечник снаружи);
2 – мышечная оболочка (средний слой кишки);
3 – слизистая оболочка (внутренний слой кишки);
4 – брыжейка тонкой кишки (анатомическая структура, в которой к кишке подходят сосуды и нервы);
5 – одиночные лимфоидные узелки;
6 – групповой лимфоидный узелок (Пейерова бляшка),
7 – круговые складки слизистой оболочки.
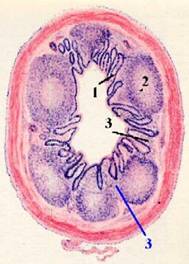
Рис. 5. Поперечный срез аппендикса (гистологический препарат). Окраска гематоксилин-эозин.
1 – многочисленные углубления (крипты) в слизистой оболочке аппендикса;
2 – лимфатические фолликулы (Пейеровы бляшки);
3 – межфолликулярная лимфоидная ткань.
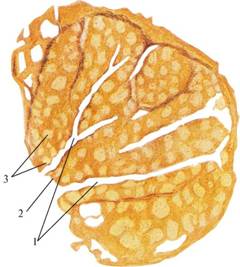
Рис. 6. Микроскопическое строение небной миндалины:
1 – крипты миндалины;
2 – покровный эпителий;
3 – лимфоидные узелки миндалины.
Итак, совершенно точно доказано, что аппендикс является очень важным органом иммунной системы.
Аппендикс — хранилище полезных бактерий
В кишечнике человека живут микроорганизмы, участвующие в пищеварении. Большинство из них полезные (кишечная палочка, бифидобактерии, лактобактерии), а часть – условно патогенные, которые вызывают болезни только при сниженном иммунитете (нервный стресс, физические перегрузки, прием алкоголя и др.). В норме поддерживается баланс между условно патогенными и полезными микроорганизмами.
Заключение
Подводя итоги, можно выделить 2 основные функции червеобразного отростка:
1) это важный орган иммунной системы;
2) это место размножения и хранения полезных кишечных бактерий.
Аппендикс продолжают изучать и по сей день, так что вполне возможно, что в ближайшем будущем мы узнаем и другие его функции. Но уже и сейчас можно сказать, что удалять аппендикс без веской причины не надо. А этой причиной является воспаление червеобразного отростка – острый аппендицит. В этом случае необходимо удалить аппендикс, потому что риск осложнений и их тяжесть очень велики. Это раньше, когда эпидемии были часты, а рынок лекарств сравнительно мал, роль аппендикса была крайне значимой. Сейчас нарушенную микрофлору можно восстановить с помощью лекарств. Да и острым аппендицитом чаще болеют люди 10-30 лет, а у них иммунная система покрепче, чем у американских и немецких младенцев.
Поэтому при возникновении симптомов острого аппендицита нужно немедленно обратиться к врачу!
Мастерок.жж.рф
Есть такой закон: в природе всё для чего-нибудь нужно, ничего лишнего просто нет. Организм человека — одна из сложнейших систем. Так, сложность одного кубического миллиметра каждой ткани в нашем теле сравнима со всей техникой, произведенной цивилизацией. Изучая строение организма, не устаешь поражаться гармоничности и разумности этой системы. Конечно, как и все в этом мире, эта система не вечна и иногда ломается. Но, как бы то ни было, вполне резонно мнение, что и у Homo sapiens в организме лишнего нет.
Однако внимательный читатель сразу спросит – тогда зачем нужен аппендикс? Этот червеобразный отрезок, вызывающий столько проблем?
Каждый год у 4-5 человек из 1000 диагностируют острый аппендицит, поэтому аппендикс лидирует среди заболеваний брюшной полости, которые нуждаются в хирургическом лечении. К тому же не стоит забывать про многочисленные осложнения, типа абсцесса и перитонита. После всего этого может показаться, что этот отросток или рудимент (пережиток прошлого) или вообще ошибка природы.
Аппендикс, или червеобразный отросток – придаток слепой кишки, который отходит от ее заднебоковой стенки. Имеет форму цилиндра, длина которого от 6 до 12 см, а диаметр 6-8 мм. Аппендикс может располагаться сбоку, снизу, даже сзади от слепой кишки, а иногда он прилегает к мочеточнику или почке. Если аппендикс расположен необычно, то он усложняет диагностику воспаления и затрудняет ход операции.
Так как в организме человека аппендикс подобной работой не занимается, решили, что пользы от него меньше, чем вреда, и удалять его надо не ожидая аппендицита.
Американцы, например, начали удалять аппендикс у младенцев и получили несколько печальных явлений. У детей наблюдали расстройство способности к перевариванию материнского молока, они отставали в умственном и физическом развитии, что было связано с нарушением пищеварения и зависящего от него развития и роста. А также, эти дети были больше подвержены инфекционными заболеваниями, и после кишечных инфекций у них чаще развивался дисбактериоз.
Американцы скоро заметили эти явления и перестали заниматься столь жесткой профилактикой аппендицита, наученные горьким опытом. Схожие эксперименты в 30-е годы прошлого века проводили в Германии и получили схожие результаты.
Не так давно, американцы, взяв реванш за свой неудачный опыт, доказали ещё одну функцию аппендикса. Исследователями Медицинской школы Университета Дьюка было установлено, что червеобразный отросток является неким хранилищем бактерий. Так в чем же дело?
Вот тут-то и нужна барьерная функция червеобразного отростка. В случае кишечных инфекций, сопровождаемых диареей, наши бактерии-симбионты и содержимое кишечника выходят из нашего организма не самым приятным образом. Но некоторая часть бактерий остается в аппендиксе, и от неё берет начало новая популяция. А если аппендикс удален, то после перенесения инфекции развивается дисбактериоз, так часто встречавшийся у детей, у которых в младенчестве удалили аппендикс.
Результаты недавнего исследования оправдывают наличие аппендикса в человеческом теле, указывая на то, что врождённые лимфоидные клетки (ILC), которые в большом количестве содержатся в слепой кишке, защищают людей с ослабленной иммунной системой от распространения инфекции.
В ходе исследования было установлено, что врождённые лимфоидные клетки в той или иной мере присутствуют во всех оболочках организма, включая кожу, лёгкие, желудок и репродуктивный тракт, но в аппендиксе их больше всего.
Хотя аппендикс и не принимает участие в процессе пищеварения, зато в нём обитают бактерии, которые имеют огромное значение для общего состояния желудка, особенно в тех случаях, когда занесённая в организм инфекция приводит к поносу. Инфекционные воспаления такого рода истребляют доброкачественные бактерии.
Как показывают результаты исследования, после заражения популяция микроорганизмов, необходимых для полноценного функционирования желудка пополняется за счёт бактерий, обитающих в аппендиксе, количество которых напрямую зависит от количества врождённых лимфоидных клеток.
Уникальность лимфоидных клеток заключается ещё и в том, что они более жизнеспособны, чем другие виды иммунных клеток: только врождённые лимфоидные клетки способны пережить химиотерапию и помочь организму поддерживать иммунитет, ослабленный борьбой с раком.
Белз утверждает, что после того, как медицинское сообщество в полной мере осознает то исключительное место, которое аппендикс занимает в иммунной системе организма, хирурги значительно реже станут принимать решения о его удалении.
По словам учёных, понадобиться ещё ряд дополнительных исследований для того, чтобы понять, какую роль играют лимфоидные клетки, содержащиеся в аппендиксе в борьбе с такими заболеваниями, как астма, воспаление кишечника и псориаз.

Кишечная палочка является представителем нормального бактериального состава (микрофлоры) человеческого желудочно-кишечного тракта. Младенец получает эшерихию коли от мамы в момент рождения, а впоследствии размножается и сохраняется на протяжении всей жизни. В толстом отделе кишечника, где преимущественно локализуются эти бактерии, они выполняют несколько весьма важных функций: защита от патогенных и сдерживание роста условно-патогенных микроорганизмов; синтез витаминов К, В2, В3, В5, В6, В9, B12; расщепляют молочный сахар (лактозу); принимают участие в переваривании белков и углеводов; участвуют в переработке холестерина, желчных и жирных кислот; ассимилируют кислород, способствуя развитию лакто-и бифидобактерий, которые очень не любят этот газ. К слову, у детей до 1 года эшерихия коли в норме может встречаться даже во рту. Это связано со слабым развитием клапанного аппарата желудочно-кишечного тракта. Единичные экземпляры Escherichia coli находятся и во влагалище. Изменение количества кишечной палочки в сторону увеличения или уменьшения по сравнению с нормой (минимум – 10 6 , максимум – 10 8 ) расценивается как дисбактериоз первой степени. А одним из первых виновников дисбактериозов является снижение иммунитета, которое зачастую может быть спровоцировано нарушением нормальной микрофлоры. Ведь баланс микроорганизмов – как чаши весов. Уменьшается количество лакто-и бифидобактерий, увеличивается концентрация других микробов. Поэтому в лечении эшерихиозных дисбактериозов немаловажную роль играют пробиотики и препараты из молочнокислых бактерий.
Патогенные E. coli подразделяют на 4 группы: энтеропатогенные (английское сокращение –EPEC), энетротоксигенные (ETEC), энтероинвазивные (EIEC) и энтерогеморрагические (EHECилиVTEC).
Энтеротоксигенные эшерихии колонизируют тонкий кишечник и вызывают холероподобные заболевания. Носительство после выздоровления не формируется. Чаще всего встречаются в Индии. У нас – в южных регионах. Источники заражения – пища и вода. Пик заболеваемости приходится на детей от года до трех лет. Заражающая доза – 10 8 – 10 9 бактерий, или иначе – колониеобразующих единиц (КОЕ), в 1г кала.
Энтеропатогенные эшерихии вызывают инфекции, по симптоматике заболевания сходные с сальмонеллезом. Заражающая концентрация – от 10 5 до 10 10 КОЕ/г. Дети чаще всего получают внутрибольничные штаммы EPEC, либо заражаются контактно-бытовым путем (полотенца, постельное белье). Взрослые приобретают энтеропатогенных эшерихий через продукты. В Соединенных Штатах Америки энтеропатогенные E. Coli стоят на первом месте среди кишечных заболеваний детей. Симптомы: водянистая диарея, тошнота, рвота. Заболевание длительное – до 15 дней. Может формироваться носительство после выздоровления.
Самая опасная, но, к счастью, наиболее редкая группа – энтерогеморрагические или веротоксические эшерихии. К ним относится пока одна серогруппа – О157:Н7. Открыты они были впервые в 80-ых годах и первая вспышка произошла в США (в доме престарелых, через плохо прожаренные гамбургеры). Потом – в Японии. Причем в одном офисном здании заболели практически 1000 человек (ели каракатиц, которые были выловлены в прибрежной зоне). На 30 лет человечество забыло об этом кошмаре, но в 2011 году Европу всколыхнула весть об эпидемии энтерогеморрагической Escherichia coli. Ходят слухи, что происхождение EHEC имеет искусственный характер (бакоружие или неудачные опыты по генной модификации), но это – всего лишь предположение. Фактор патогенности – шигеллоподобный токсин, который превосходит по токсичности шигеллезный в сотни раз. “Ареал обитания” – толстый кишечник. Клиническая картина при заболевании следующая: боли в животе, холероподобная диарея, которая в течение нескольких часов переходит в кровавый понос. Если нет острой почечной недостаточности, в комплексе с низким содержанием тромбоцитов и анемией (все это называется гемолитико-уремическим синдромом, или ГУС), то в течение одной – двух недель больного лечат детоксическими препаратами. Лечение антибиотиками категорически не рекомендуется!
Профилактика всех эшерихиозов: соблюдение гигиенических норм, таких как мытье рук, овощей и фруктов, причем желательно их термически обрабатывать (хотя бы ошпаривать); не есть из одной посуды с несколькими людьми; иметь личные предметы гигиены. Желательно также периодически принимать пробиотики (с предварительной консультацией у врача-гастроэнтеролога) для укрепления защитных сил организма.
В нашем организме живут миллионы бактерий — их общий вес составляет около двух килограммов. Кишечная палочка занимает среди них далеко не последнее место. Эта бактерия может долгое время помогать человеку в формировании микрофлоры и пищеварении, а может в один момент превратиться в серьезную медицинскую проблему. В нашей статье мы расскажем о способах выявления кишечной палочки.
Кишечная палочка, или Escherichia coli (Эшерихия коли) — это палочковидная бактерия, которая обитает в кишечнике человека и некоторых животных. Существует более сотни разновидностей этой палочки. Большинство из них совершенно безвредны, но некоторые могут вызвать серьезные заболевания.
У здорового человека Escherichia coli живет в толстом кишечнике. Ее количество обычно составляет 104–1010 КОЕ в 1 мл содержимого. В кишечнике эта бактерия участвует в переваривании пищи, синтезирует нужные нам витамины, а также производит органические кислоты. Эти кислоты создают благоприятную среду для развития лакто- и бифидобактерий.
Чаще всего кишечная палочка попадает в другие органы при нарушении гигиены или при снижении иммунитета. Попадая в женскую половую систему, она вызывает кольпит, аднексит, другие воспалительные заболевания. Особенно опасно заражение при беременности и после родов. Это может вызвать внутриутробную инфекцию у ребенка и стать причиной послеродового эндометрита у матери. Мужчин эта опасность тоже не обходит стороной. Кишечная палочка, попавшая в уретру, может вызвать уретрит, простатит, воспаление придатков и яичек.
Кроме этого, нормальная кишечная палочка может мутировать и становиться действительно опасной. Некоторые виды этой бактерии, например O157:H7, O104:H4, O121 и O104:H21, выделяют сильные токсины. Они могут вызвать гемолитико-уремический синдром, перитонит, пневмонию, пищевые отравления.
Чаще всего мутировавшая кишечная палочка попадает в организм вместе с продуктами питания, такими как немытые овощи, плохо обработанное мясо, молоко. Но в некоторых случаях такие штаммы могут образоваться внутри организма в результате мутаций и обмена генами.
Патогенная кишечная палочка нередко вызывает диарею. Обычно эшерихиозом страдают дети младшего возраста и люди, путешествующие в страны с низким уровнем гигиены (так называемая диарея путешественников). Вовремя проведенный анализ позволит выявить кишечную палочку и начать лечение.
Некоторые опасные штаммы кишечной палочки могут вызвать гемолитико-уремический синдром (ГУС). Это тяжелое состояние, при котором в мелких сосудах образуется большое количество тромбов, собственные эритроциты разрушаются и возникает полиорганная недостаточность — тяжелая стресс-реакция организма. При любом подозрении на ГУС обязательно проводят анализ на энтеропатогенные (опасные) эшерихии.
Обычный бактериологический анализ, который проводят при воспалительных заболеваниях органов половой системы, послеродовых эндометритах и других, — также может показать наличие кишечной палочки.
Еще одним показанием к проведению исследования является дисбактериоз. Изменение состава микрофлоры кишечника может привести к проблемам с пищеварением, к урчанию и болям в животе. Нарушение образования витаминов и повышенное всасывание токсинов приводит к слабости, утомляемости и другим неспецифическим симптомам.
Кишечную палочку можно обнаружить в кале, в моче, в мазках с поверхности половых органов или из ран, при посеве промывных вод. Также во время исследований она может быть обнаружена в ране, в легких.
Основным методом анализа для обнаружения кишечной палочки является бактериологический посев. Для этого небольшое количество материала помещают в питательную среду, на которой бактерии очень хорошо размножаются. Результат подсчитывают через несколько дней по количеству образовавшихся колоний. Единица измерения — КОЕ/мл, то есть количество бактерий, из которых при исследовании выросли колонии, в миллилитре материала.
Также существует метод ПЦР-диагностики. Он позволяет сказать, присутствует ли в материале патогенная кишечная палочка. Но ни количество бактерий, ни их чувствительность к лекарственным препаратам этот метод не покажет.
Другие методы, которые не подразумевают выделение чистой культуры кишечной палочки, могут сказать о заражении только косвенно. Например, в общем анализе мочи могут обнаружить бактерии в виде палочек. Но для того чтобы определить их вид придется сдавать дополнительно бактериологический посев. Похожая ситуация и с копрограммой. Анализ может дать представление о состоянии желудка и кишечника, но не позволяет выявить конкретные бактерии.
Общий анализ крови позволяет выявить характерные для воспалительных заболеваний сдвиги. Но они могут быть вызваны не только эшерихиозом, но и дизентерией, пневмонией или любым другим воспалительным заболеванием.
Любое бактериологическое исследование нужно проводить до начала лечения антибиотиками. В противном случае можно получить ложноотрицательный результат.
Анализ кала на кишечную палочку собирается в стерильную пробирку с транспортной средой. Для этого нужно заранее подготовить судно или другую емкость, тщательно вымыть ее и ополоснуть кипятком. В эту емкость собирается кал после естественной дефекации. Из специальной пробирки с транспортной средой нужно достать аппликатор, погрузить его в несколько участков собранного биоматериала и снова убрать в пробирку, плотно закрыв крышку. Если в собранном материале присутствуют кишечные палочки, бактериологический анализ это покажет.
Анализ мочи на бактериологическое исследование тоже собирают в специальную стерильную емкость. Собрать материал можно в любое время суток. Перед этим обязательно нужно принять душ, чтобы в емкость не попали бактерии с поверхности кожи. Чем скорее получится доставить материал в лабораторию, тем лучше.
Мазки и соскобы урогенитального тракта при подозрении на уретрит, вагинит и любые другие мочеполовые заболевания, вызванные кишечной палочкой, забирают сразу в лаборатории или на приеме врача. Специальной щеточкой делается соскоб из уретры, со стенок влагалища или с шейки матки. Это не очень приятная процедура, но без нее не обойтись.
Быстрый анализ, который позволяет выявить в материале ДНК кишечной палочки, проводится за 1–2 рабочих дня. Результат бактериологического анализа на кишечную палочку придется ждать дольше — от 5 до 7 дней. За это время выращивается культура клеток, определяется их вид, проводится анализ на чувствительность к антибиотикам и бактериофагам.
В норме кишечной палочки не должно быть нигде, кроме толстого кишечника. То есть если вы сдаете мочу или мазок, то лучший результат — это отрицательное заключение. Если речь идет о содержимом кишечника, то здесь не должно обнаруживаться энтеропатогенных кишечных палочек, таких как O157:H7. В некоторых лабораториях проводят быстрый ПЦР-тест на целую группу таких бактерий.
При определении чувствительности к антибиотикам или бактериофагам выдается бланк, на котором напротив каждого наименования написана степень влияния препарата на рост бактерии. По такому бланку врач за несколько минут подберет наиболее эффективный для конкретного случая антибиотик.
Анализ на эшерихиоз можно сдать как в обычной поликлинике, так и в частной лаборатории. Желательно заранее уточнить, какой метод исследования при этом используется.
Бактериологические исследования лучше проводить в клиниках и лабораториях, оснащенных автоматическими и полуавтоматическими анализаторами. Это исключает человеческий фактор, позволяет проводить исследование с широким перечнем антибиотиков и бактериофагов. Такие оснащенные лаборатории имеют как современные государственные больницы, занимающиеся лечением инфекционных болезней, так и частные медицинские центры.
Также стоит обратить внимание на время проведения исследования. Для бактериологического исследования это не менее пяти дней. Раньше бактерия просто не успеет вырасти в достаточном для анализа количестве. Время больше 7–10 дней говорит о том, что исследование будет проводиться в сторонней лаборатории. Это существенный недостаток, поскольку речь идет о транспортировке биоматериала, что нежелательно: чем раньше был доставлен материал, тем более достоверным будет результат.
Кишечная палочка — неотъемлемая часть микрофлоры кишечника. Пока она находится под контролем организма, ее клетки помогают синтезировать витамины, переваривать пищу, создавать благоприятную среду для жизни других полезных микробов. Но любое нарушение этого равновесия грозит патологиями вплоть до серьезных воспалительных заболеваний. К счастью, медицина помогает нам вовремя выявить отклонения от нормы и приять соответствующие меры.
Читайте также:


