Описторхоз и жировой гепатоз
Без грамотного и своевременного лечения жировой гепатоз приводит к воспалению в печени и разрушению ее клеток, что чревато тяжелыми осложнениями.
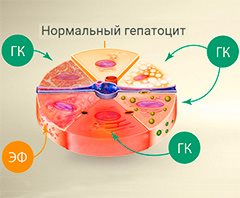
В борьбе с воспалением клеток печени (гепатоцитов) помогают препараты, содержащие глицирризиновую кислоту (ГК) и эссенциальные фосфолипиды (ЭФ).

Чтобы не рисковать при лечении, стоит использовать лекарственные средства, прошедшие клинические исследования.

- оптимальный состав активных компонентов;
- противовоспалительное действие;
- благоприятный профиль безопасности;
- безрецептурный отпуск из аптек.

Безопасность и положительный эффект лечения достигаются при комплексном подходе.

Чтобы избежать лишних расходов при лечении, выбирайте препараты, обладающие фиксированной доступной ценой.
Большинство из нас имеет лишь общие представления о функциях печени и полагает, что главная ее роль – детоксикация, то есть очищение крови. Это, безусловно, важная задача, но только одна из многих. Печень активно участвует в обмене веществ и, в частности, в обмене жиров. Именно в этом органе происходит их расщепление с выделением энергии. К сожалению, клетки печени не только участвуют в метаболизме жира, но и накапливают его, что приводит к развитию серьезного заболевания – неалкогольной жировой болезни печени (НАЖБП), или жирового гепатоза.
Что такое жировой гепатоз?
Неалкогольная жировая болезнь печени (НАЖБП) – заболевание, имеющее множество названий: стеатоз, стеатогепатит, жировая дегенерация печени, жировая дистрофия печени, жировой гепатоз. Однако суть его остается неизменной: за счет накопления в гепатоцитах (клетках печени) жира в количестве, превышающем 5–10% от веса печени, начинается повышенное образование свободных кислородных радикалов, что может привести к разрушению клеточной оболочки. В результате в органе начинается воспаление (неалкогольный стеатогепатит) и, как следствие, могут развиваться цирроз и рак печени.
Выделяют 4 степени жирового гепатоза:
Первой и наиболее очевидной причиной развития жирового гепатоза является избыточная масса тела. Если индекс массы тела (показатель, который рассчитывается как масса тела в килограммах, поделенная на рост в квадратных метрах) превышает 30, то вероятность возникновения жирового гепатоза составляет до 40%. Также к факторам риска относятся:
- сахарный диабет 2 типа (от 15 до 60% пациентов, по разным данным, страдают от жирового гепатоза);
- гиперлипидемия (повышенный уровень липидов в крови);
- гиперхолестеринемия (повышенное содержание холестерина в крови);
На первоначальной стадии жировой гепатоз может протекать бессимптомно, что представляет для пациента дополнительную опасность: диагноз ставится тогда, когда в тканях печени уже начали происходить серьезные изменения. Пациенты, правда, могут отмечать у себя такие симптомы, как тяжесть, боль или дискомфорт в правом подреберье, где находится печень, ощущение горечи во рту, метеоризм, тошноту и т.д. Однако эти проявления сопровождают и другие заболевания печени, а также желудочно-кишечного тракта.
Пациентам с подозрением на жировой гепатоз назначается биохимический анализ крови. При этом заболевании в крови повышается уровень особых белков, участвующих в обмене веществ: аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ). Их наличие в определенном количестве говорит о цитолизе – разрушении клеток и воспалении. При этом соотношение АСТ к АЛТ должно быть меньше единицы. Также в крови может повышаться содержание глюкозы, холестерина и особенно триглицеридов.
В настоящее время в медицинской среде началприменяться неинвазивный метод идентификации фибротических изменений в печени – NAFLD fibrosis score. Это тест, который на основе анализа результатов биохимического исследования крови в автоматическом режиме определяет степень фиброза тканей печени. Отметим, что эта методика не учитывает множества косвенных факторов и симптомов, а потому не может быть принята в качестве эталонной, требуя подтверждения результатами дополнительных исследований.
УЗИ печени позволяет оценить увеличение ее размеров, а также неоднородность тканей, пораженных жировым гепатозом. К сожалению, на КТ- и МРТ-снимках очаги воспаления тканей печени видны плохо, поэтому если у врачей есть сомнения в диагнозе или если необходимо определить степень поражения печени, проводят биопсию. Это наиболее точное и информативное обследование.
К неинвазивным методам изучения структур печени можно отнести эластографию. Методика имеет целью изучение эластичности тканей печени с помощью ультразвука и позволяет оценить объем разрастания соединительной ткани.
Под изменением образа жизни понимается пересмотр режима и состава питания, повышение уровня физической активности. Рекомендуется употреблять в пищу нежирную рыбу, кисломолочные продукты, орехи, овощи, особенно капусту. Следует ограничить употребление жирных продуктов. Необходимы отказ от алкоголя и анализ принимаемых медикаментозных препаратов на предмет их негативного влияния на печень (некоторые из таких препаратов мы перечисляли выше). Помните, что патология печени может быть вызвана работой на вредном производстве.
В литературе нередко описываются различные рецепты народной медицины или упоминаются гомеопатические препараты. Больным предлагается принимать травяные и ягодные отвары (их компонентами могут быть шиповник, рябина, крапива и другие растения). Однако важно помнить, что эффективность такого лечения клинически не доказана, и оно может оказать на организм вредное воздействие или же не дать никакого результата.
Медикаментозное лечение жирового гепатоза состоит в нормализации обмена веществ, защите и восстановлении клеток печени, создании условий для предотвращения образования свободных радикалов и воспаления. О конкретных лекарственных препаратах для лечения НАЖБП мы расскажем чуть ниже.
Для лечения стеатоза (гепатоза) и неалкогольного стеатогепатита врачи назначают гепатопротекторы на основе глицирризиновой кислоты, эссенциальных фосфолипидов, аминокислот (адеметионина), урсодезоксихолевой кислоты, антиоксидантов и витаминов (групп В и Е), а также веществ природного происхождения (экстракта артишока, расторопши пятнистой и т.д.).
Стоит отметить, что препараты, включающие только эссенциальные фосфолипиды, следует отнести скорее к группе профилактических средств (они укрепляют мембраны клеток печени, улучшая биохимические показатели, функции железы, снижают жировую дистрофию и некроз гепатоцитов). Урсодезоксихолевая кислота затормаживает синтез холестерина в печени, оказывает желчегонный эффект. Витамины и аминокислоты снижают вредное действие свободных радикалов и поддерживают функции биомембран клеток. Препараты на основе натуральных экстрактов обладают желчегонными, защитными свойствами, нормализующими белковосинтетическую функцию. Также они стимулируют процесс восстановления клеток.
В отдельную группу можно вынести препараты на основе глицирризиновой кислоты в сочетании с эссенциальными фосфолипидами.
Отметим, что глицирризиновая кислота в сочетании с фосфолипидами входит в указанный Перечень уже более 5 лет, что еще раз подтверждает положительные результаты, полученные в ходе клинических исследований. Другим фактором в пользу этого лекарственного состава является то, что согласно исследованиям компании Synovate Comcon 3 , он занимает первое место по назначениям терапевтами препаратов для лечения заболеваний печени в крупнейших городах России.
Согласно данным клинических испытаний, глицирризиновая кислота оказывает противовоспалительное, антиоксидантное и антифибротическое действие, что крайне важно, исходя из особенностей протекания жирового гепатоза.
Сегодня в наиболее крупной базе медицинской информации PubMed размещено более 1400 публикаций, посвященных изучению свойств глицирризиновой кислотыСогласно проведенным клиническим исследованиям, глицирризиновая кислота в рамках лечения НАЖБП достоверно уменьшает степень воспаления в печени, снижая уровень АЛТ и АСТ в крови. Аналогичные результаты были получены в ходе клинических исследований по изучению влияния данного лекарственного вещества на алкогольное поражение печени. Фосфолипиды, входящие в данный состав, повышают биодоступность основного действующего вещества – глицирризиновой кислоты, тем самым увеличивая терапевтический эффект проводимого лечения.
Таким образом, сочетание фосфолипидов и глицирризиновой кислоты является наиболее действенной комбинацией для комплексного лечения и профилактики развития заболеваний печени.
1 Browning J, Szczepaniak L, Dobbins R, Nuremberg P, Horton J, Cohen J, et al. Prevalence of hepatic steatosis in an urban population in the United States: impact of ethnicity. Hepatology 2004; 40:1387-95.
2 Bellentani S, Saccoccio G , Masutti F, Croce LS, Brandi G, Sasso F, et al.Prevalence of and risk factors for hepatic steatosis in northern Italy. Ann Intern Med2000; 132:112-7.
Медицинский справочник болезней
Гепатозы. Жировой гепатоз или жировая дистрофия. Пигментные гепатозы.
Гепатозы - это группа заболеваний печени, в основе которого лежат дистрофические процессы, которые обусловлены обменными нарушениями всего организма. Гепатозы отличаются от гепатитов следующим: при гепатите воспалительный процесс в печени преобладает над дистрофическим, а при гепатозе преобладают дистрофические процессы печени. А воспалительные процессы могут быть незначительными или отсутствовать вообще.
1. Жировой гепатоз. Очень распространенный и может протекать тяжело при запущении процесса..
2. Пигментный гепатоз или функциональные синдромы гипербилирубинемии.
3. Амилоидоз печени.
Жировая дистрофия, жировой гепатоз, стеатоз --- это обратимое заболевание печени, при котором происходит избыточное поступление и накопление нейттральных жиров (триглицеридов) в печеночные клетки --- гепатоциты. Постепенно происходит перерождение клеток печени в жировую ткань.
Если содержание жира в печени более 60%, то это является гепатозом.
Этиология.
Причиной жирового гепатоза часто является неправильное питание, злоупотребление алкоголем и общие нарушения обмена веществ.
- Липогенные факторы пищи, способствующие развитию гепатоза --- повышенное количество жиров, углеводов, особенно сахара, ограничение белков;
- Алкоголизм;
- Интоксикация (лекарства, токсические вещества и др.);
- Различные заболевания (сахарный диабет, нагноительные процессы, остеомиелит, абсцесс легкого, послеоперационные состояния и т.д.).
Когда повышается поступление жирных кислот в печень или нарушается метаболизм жира в печени, нарушаются обменные процессы, жиры в виде триглицеридов накапливаются в клетках печени.
По морфологическим признакам различают 4 степени жирового гепатоза .
- Жировой гепатоз 0 степени --- мелкие капли жира накапливаются в отдельных редких группах гепатоцитов
- Жировой гепатоз I степени --- умеренное очаговое поражение гепатоцитов средними и крупными каплями жира
- Жировой гепатоз II степени --- умеренное диффузное поражение гепатоцитов крупными каплями жира без внеклеточного ожирения
- Жировой гепатоз III степени --- выраженное диффузное поражение гепатоцитов крупными каплями жира, перерождение печеночных клеток в множественные жировые кисты, внеклеточное ожирение
Клинические симптомы.
Жировой гепатоз может протекать бессимптомно и выявиться только при УЗИ-исследовании и биохимическом анализе крови. Проявление симптомов зависит от стадии развития жирового гепатоза.
Жалобы напоминают гепатит. Появляется общая слабость, желудочно-кишечная диспепсия (отрыжка, тошнота, снижение аппетита, урчание, распирание в животе, чередование запоров и поносов), незначительные болевые ощущения и тяжесть в правом подреберье.
При пальпации печень увеличена, плотновата, чувствительна, с закругленными краями . Характерны для жирового гепатоза выпадение волос, атрофия скелетной мускулатуры, глосситы, периферические невриты. Внешне больные выглядят старше своего возраста, кожа сухая, алебастровая.
Диагностика.
- УЗИ-исследование. Сонография паказывает увеличение печени и диффузные изменения паренхимы.
- Лабораторные исследования. Биохимический анализ крови выявляет гиперхолестеринемию, иногда незначительное отклонение от нормы аминотрансфераз и ГГТП. АЛТ и АСТ (печеночные пробы) могут быть повышены в 50% случаев.
Прогноз.
Жировой гепатоз имеет прогрессирующее течение и теденцию к переходу в цирроз (особенно при алкогольной этиологии), также может привести к жировой эмболии. Но при своевременном лечении, соблюдении режима питания, отказа от алкоголя (см. алкоголь и печень) жировой гепатоз имеет благоприятный прогноз.
ЛЕЧЕНИЕ ЖИРОВОГО ГЕПАТОЗА.
- Диета с ограничением жирных продуктов, достаточным количеством белков . Пищу рекомендуется принимать не реже 4, лучше 5 раз в день.
- Исключаются: жареные блюда, жирные продукты (сыры, сметана, сливки, жирные сорта мяса), алкоголь, сало, маргарин, мучные и макаронные изделия, выпечка, майонез .
- Рекомендуется в рацион включать продукты, способствующие выведению жира из печени (треска, нежирные молочные продукты, особенно творог), а также овощи, фрукты, каши -- гречневая, овсяная, кукурузная, а также растительное масло.
- Ограничивают яйца, мясные, рыбные и грибные бульоны, подливки и супы, животные жиры, кроме небольшого количества сливочного масла.
Пищу приготовляют в отваренном виде или запеченном виде; мясо и рыбу можно запекать после предварительного отваривания. - При обострении заболеваний печени и желчного пузыря, сопровождающихся гастритом, блюда диеты №5 приготовляются в протертом виде, из диеты исключают сырые овощи и фрукты,черный хлеб; все блюда варят на пару или в воде (не запекают).
- Гепатопротекторы.
- Эссенциальные фосфолипидыоказывают мембраностабилизирующее, регенеративное действие, снижают уровень холестерина низкой плотности (ЛНП) --- эссенциале, эссливер форте, фосфоглив.
Можно начать лечение с иньекций эссенциале +глюкоза 5% +витамин С в/в струйно или капельно в течение 5-15 дней, в зависимости от тяжести болезни, а в дальнейшем нужно продолжить прием эссенциале внутрь в таблетках. - Аминокислоты имеют антиоксидантное действие, улучшают обмен веществ, кровообращение , способствуют выведению жира --- гептрал , метионин, орнитин, таурин;
- Препараты растительного происхожденияположительно действуют на мембрану клеток, обмен веществ, улучшают кровообращение в печени, оказывают желчегонное действие --- карсил, лив-52, хофитол;
- Эссенциальные фосфолипидыоказывают мембраностабилизирующее, регенеративное действие, снижают уровень холестерина низкой плотности (ЛНП) --- эссенциале, эссливер форте, фосфоглив.
- Витамины --- витамины группы В, фолиевая кислота ( при алкогольном гепатозе до 2,0 г в день ) , липоевая кислота;
- Ферменты --- мезим-форте, креон-10, панкреатин, панзинорм, фестал и др.
- Физическая активность. Полезны длительные прогулки, особенно при сопутствующем ожирении с гиперхолестеринемией, гимнастика.
СИНДРОМ ЖИЛЬБЕРА .
Это очень редко встречающийся синдром, бывает только у мужчин.
Это наследственная патология, которая заключается в нарушении обмена билирубина на уровне коньюгации.
Нехватка фермента трансглюкуронилтрансферазы. Этот фермент связывает билирубин в печени, превращая в коньюгированный, связанный.
Из-за нехватки фермента идет избыток свободного билирубина, идет в кровь, начинается желтуха.
Этот процесс может проявиться при физической, эмоциональной нагрузке. В остальное время это здоровый человек.
Даже все печеночные пробы нормальны, только повышен билирубин.
Жильбер назвал этот синдром простой семейной холемией, эти люди более желтушны, чем больные.
Хотя это наследственная патология, но начинается после 17 лет, в 20-30 лет, у детей не бывает. Этот синдром Жильбера очень похож на остаточный постгепатитный синдром, который не наследственный. Этот синдром часто бывает после острых вирусных гепатитов, когда все функции печени восстановлены, только билирубин не связывается с глюкуроновой кислотой, идет в кровь, появляется желтушность.
С ИНДРОМ Д АБИНА-ДЖОНСОНА ( ФУНКЦИОНАЛЬНАЯ ГИПЕРБИЛИРУБИНЕМИЯ, НО КОНЬЮГИРОВАННАЯ (СВЯЗАННАЯ)).
Встречается и у мужчин, и у женщин.
Здесь коньюгация не нарушена, а нарушен транспорт коньюгированного билирубина в кровь, накапливается в клетках и во время перегрузки, перенапряжения сразу в большом количестве выходит в кровь, появляется желтушность. Это тоже наследственное заболевание.
Этот синдром более серьезная патология, чем синдром Жильбера, но все равно не переходит в гепатиты, в цирроз.
АМИЛОИДОЗ ПЕЧЕНИ.
Амилоидоз печени выявляется у 50% больных с системным амилоидозом.
Амилоид накапливается не в клетках, а в межклеточной области, в соединительной ткани вокруг сосудов, но не в гепатоцитах.
Очень редко переходит в цирроз, так как нужно очень долгое время, чтобы накопилось столько амилоида.
Печень бывает увеличена, безболезненна , в отличие от жирового гепатоза, значительное увеличение щелочной фосфатазы, пробы печени в пределах нормы. Лечение симптоматическое.
СИНДРОМ КРИГЛЕРА - НАДЖАРА (НАЙЯРА).
Это врожденная негемолитическая неконьюгированная билирубинемия, (ядерная желтуха). Если проявляется после 5 лет, то прогноз благоприятный, если с самого рождения -- прогноз неблагоприятный. Поражается головной мозг.
СИМПТОМ РОТОРА.
Увеличивается связанный билирубин , но без отложения меланина. Лечения нет. Прогноз благоприятный.
БОЛЕЗНЬ КОНОВАЛОВА – ВИЛЬСОНА.
Лечение.
Диета - повышение белков питания. Ограничить баранину, птицу, орехи, чернослив, шоколад, какао, мед, перец, бобовые.
БАЛ - британский антимиозит в/м до 2,5 мг/кг 2 раза в день, от 10-20 дней. Унитиол 20 % 5-10 мл в/м до 1 месяца. Пеницилламин назначется пожизненно с постоянным приемом препарата от 300 до 600 мг/сут. Нельзя внезапно прекращать лекарство. Члены семьи должны быть обследован ы.
Это генетически обусловленное заболевание, вызванное увеличением всасывания железа в тонкой кишке.
Железо накапливатся в печени, поджелудочной железе, сердца, во всех эндокринных железах, коже, слизистой оболочке.
Болеют мужчины от 40 до 60 лет. Морфологически накапливается гемосидерин.
Клиника.
Утомляемость, похудение, признаки цирроза печени. Кожа имеет бронзовый или дымчатый оттенок, который больше заметен на лице, руках, других частях тела, Печень увеличена, обычно плотновата, поверхность глздкая, край заострен, может появиться асцит. Часто наблюдается жажда, чувство голода, полиурия, глюкозурия, гипергликемия, другие симптомы сахарного диабета. Эндокринные растройства -- гипофиз, надпочечники, гипо и гиперфункции щитовидной железы, остеопороз, остеомаляция, психические расстройства. Прогноз неблагоприятный.
Лечение.
Диета -- нельзя принимать пищу, содержащую железо. Десферол 10,0 в/в кап. от 20-40 дней. Кровопускания.
ПОСТГЕПАТИТНЫЕ ОСТАТОЧНЫЕ СИНДРОМЫ (ОСТАТОЧНЫЙ ДЕФЕКТ).
Остаточная гепатомегалия - это когда больной выздоровел, все инструментальные и лабораторные данные нормальны, только может быть увеличение печени и фиброзно- измененные участки. Это бывает когда гепатит протекает с некрозом и после выздоровления остаются очаги фиброза в отдельных участках.
В этой статье мы поговорим о болезни, когда паразиты съедают нас заживо. Эти паразиты называются кошачьи двуустки или описторхии (описторхисы) и могут попасть в наш организм через рыбу. А сам недуг, который развивается в результате заражения, называется описторхоз. Это, как вы уже поняли, паразитарное заболевание, передается, в основном, путем поедания рыбы. Иногда мы можем заразиться, так называемым фикально-оральным путем, если наши кошки едят свежую живую рыбу, и мы с ними обнимаемся, гладим их и не моем руки, тогда риск заболеть довольно большой.
Расскажем поподробнее, что такое описторхоз, как он проявляется, как его лечить, какую диету соблюдать и многое другое.
Что такое описторхоз и причины его появления
Это недуг, который называется также болезнью Виноградова и является очень опасным паразитарным заболеванием. В первую очередь поражению поддаются поджелудочная железа и печень. Болезнь Виноградова — одна из самых тяжело вылечиваемых паразитарных болезней. Так выглядит паразит (кошачья двуустка), который попадает в наш организм и начинает размножаться, откладывая описторхозные яйца (глисты).

Как показывает статистика, если человек переезжает в местность, где описторхоз определяется с высокой частотой, то в течение года вероятность заражения составляет около 16-17%, а если он живет на ней больше пяти лет — около 75%.
Если говорить о статистике по Европейской части мира и России, то можно казать, что в России, особенно в Сибири от болезни Виноградова страдает 70-75% жителей. В Белоруссии этот показатель составляет 3-5%. В Украине и Казахстане по 8-10% в каждой из стран. Страны Балтии, Западной Европы показывают 2-5% зараженных в каждой стране.
Читайте о других паразитарных заболеваниях: эхинококкоз, аскаридоз и лямблиоз.
Как мы уже говорили во вступлении, основной причиной появления болезни Виноградова являются описторхии. Эти паразиты обитают в рыбе, но заразиться можно как от рыбы, которая прошла недостаточную термальную обработку, так и от наших любимых питомцев — кошек, которые едят сырую рыбу, а потом мы с ними играемся, обнимаемся, целуемся и т.д.
Инкубационный период у паразита, примерно 2-4 недели. Он сначала селится в двенадцатиперстную кишку, потом переходит в желчный пузырь, инфицируется печень. Описторхии (яйца) начинают жить и развиваться в организме, выделяют токсины. Эти токсины раздражают и ЖКТ (желудочно-кишечный тракт) и эпителии, выстилки желчных протоков и плюс к этому они специфическим образом влияют на организм человека так, что он дает аллергического типа ответ, то есть сразу несколько поражений одновременно.

От человека к человеку описторхоз не передается, только если каким-то образом отходы жизнедеятельности одного попадут внутрь здорового организма другого.
В этом видео врач наглядно покажет, как человек может заразиться описторхозом.
Симптоматика и виды
Выделяют два вида недуга, в зависимости от длительности и интенсивности заражения и симптомы делятся по этому же принципу. Итак, существует острый и хронический описторхоз.
Острая форма недуга проявляется не у всех и может протекать бессимптомно, особенно у коренных народностей Севера, уровень поражения среди которых достигает почти 100%.
Но все же у большинства недуг проявляется следующим образом:
- лихорадка;
- ломка суставов и мышц;
- крапивница;

- чуть позже появляются боли справа под ребрами;
- болевые приступы в районе солнечного сплетения;
- увеличение печени;
- подташнивание, иногда рвота;
- временное повышение температуры.
Среди зараженных иногда есть те, у кого наблюдается аллергическая реакция паразитов в виде бронхита.
Острая форма болезни Виноградова зачастую длится 1-3 недели, а затем больному становится лучше и недуг становится хроническим.
Хроническая форма способна проявлять себя теми же симптомами, что и холецистит, гепатит. Справа присутствуют непроходящие боли, напоминающие желчные колики, отдающие вверх по грудной клетке.
На этой стадии описторхисы затрагивают уже и нервную систему, поэтому больной начинает жаловаться на быструю переутомляемость, отсутствие сна, высокую раздражительность, усиленное потовыделение, дрожание век, рук и языка. По причине того, что симптомы неврологические становятся слишком явными, зачастую недуг диагностируют неверно.
Кроме того, как и при острой форме недуга могут проявляться аллергические реакции в виде крапивницы, зуда, бронхита.
В зависимости от поражения систем организма выделяют еще несколько видов болезни Виноградова:
- Гепатохолангитический вид
Наблюдается повышенная температура, печень и селезенка увеличены и это заметно. Тупые, ноющие болевые приступы в области живота, которые порой похожи на схватки. Частая рвота и тошнота. В анализе крови можно увидеть повышенные показатели билирубина. - Тифоподобный вид
Наблюдается четко выраженная аллергия, помимо этого температура тела увеличена и появляется озноб. Кроме этого больные жалуются на постоянные боли в мышцах, суставах и сердце. На коже проявляется сыпь, появляются кашель, тошнота и рвота. - Гастроэнтероколитический вид
Характеризуется отсутствием аппетита, жидким стулом. Заболевание вызывает развитие гастрита, язвы, колита. - Поражение дыхательных путей
Все симптомы при данном виде недуга похожи на признаки бронхита, пневмонии. Возникают боли в груди, кашель, выделения из носа и приступы удушья.
Если вовремя не диагностировать и не начать лечение, это может привести к очень серьезным последствиям. При первых же подозрениях на описторхоз немедленно обращайтесь к специалисту, который назначит необходимую вам терапию.
В целом симптоматика у детей не сильно отличается от симптоматики недуга у взрослых.

После завершения инкубационного периода и начала размножения описторхисов у детей появляется сонливость, повышается температура, зачастую до 38 градусов. У детей легкая форма болезни Виноградова отличается тем, что все симптомы проходят спустя неделю. Недуг теперь протекает скрыто и постепенно переходит в хроническую форму. Усугубление недуга может проявиться через месяцы, а то и годы.
При средней степени тяжести у детей повышается температура в среднем до 39-40 градусов, появляется озноб, удушье из-за действия токсинов на легкие, которые вырабатывают паразиты, появляются покраснения на коже, как при крапивнице.
Для тяжёлой степени помимо очень высокой температуры характерно пожелтение кожного покрова и белков глаз, отсутствие сна, болевые приступы под ребрами справа.
Недуг средней и тяжёлой степени развития без своевременного и надлежащего лечения может привести к серьезным поражениям ЖКТ и злокачественным опухолям.
Диагностика
Диагностировать болезнь Виноградова на первых стадиях практически нереально, потому как описторхозные яйца обнаруживаются в кале и желчи только спустя полтора месяца после инфицирования. Именно поэтому окончательный диагноз — описторхоз — подтверждается через полтора месяца после начала недуга при обнаружении в отходах жизнедеятельности яиц кошачьей двуустки.
До этого диагностику проводят, делая рентген, ультразвук, КТ (компьютерную томографию) и т.п, а также проводя лабораторные исследования мочи, крови.
При подозрении наличия у больного описторхоза специалист составляет историю болезни, чтобы иметь полную картину. Например, узнает, был ли больной в местах распространения заразы, кушал ли рыбу в сыром виде или недоготовленную. Зараза может попасть в организм, даже если вы резали рыбу, а после этим же ножом стали резать другие продукты, предварительно не обработав его, поэтому очень важно иметь разные доски для мяса, рыбы, хлеба и овощей то же самое касается и ножей.
Медикаментозное лечение
При подозрении на болезнь Виноградова нужно идти к врачу-терапевту, врачу-гастроэнтерологу, но лучше всего сразу к врачу-инфекционисту. Терапия болезни Виноградова в обязательном порядке проходит комбинированно, в три этапа с соблюдением строгой диеты, про которую мы расскажем чуть позже, а сейчас об этапах терапии:
- Подготовительный
В это время назначают желчегонные, противовоспалительные, противоаллергические, обезболивающие препараты. Благодаря всем этим препаратам, улучшается работа печеночных клеток, снимается воспаление ЖКТ и желчевыводящих путей, очищается кишечник и проходит детоксикация организма.
От того насколько качественно будет проведен первый этап терапии, зависит качество лечения на следующем этапе. - Само лечение происходит воздействие на паразитов специальным медикаментом — бильтрицидом (празиквантелом). Это самый эффективный противопаразитарный препарат широкого спектра. Самостоятельное их назначение запрещено! Лечение проводится строго в стационаре под наблюдением врача, поскольку этот препарат очень токсичен.
Бильтрицид имеет весьма токсичное действие на внутренние органы, особенно на печеночные клетки и клетки поджелудочной железы, вызывает интоксикацию и, как следствие, тошноту, рвоту, головные боли, боли в животе, диарею с примесью крови, нарушение нормальной работы печени, почек, аллергию, головокружения и разного рода неврологические расстройства. Применять этот препарат можно только 1-3 раза в жизни! При дальнейших приемах печень будет непоправимо разрушена. В стационаре при назначении данного препарата параллельно назначается терапия для снятия признаков интоксикации.
- Восстановительный этап
После проведенной антипаразитарной терапии в желчных протоках и пузыре скапливается много умерших паразитов, чтобы вывести их, нужен хороший отток желчи, поэтому назначаются желчегонные медикаменты. Кроме того, на протяжении всего этого этапа рекомендуется дополнительное очищение кишечника, поэтому назначаются слабительные при необходимости. Чтобы восстановить и поддержать организм после такого стресса, назначаются различные витамины и БАДы укрепляющего действия.
Лечение в домашних условиях
Все мы понимаем, что болезнь Виноградова — серьезный недуг и воспринимать лечение народными в качестве альтернативного категорически не стоит. Можно использовать такой вид терапии как поддержку организма. Обязательно нужно проконсультироваться с вашим лечащим врачом и узнать, можно ли применять то или иное средство и совместимо ли оно с назначенными им препаратами, дабы не навредить своему организму еще больше.
Предлагаем вам несколько рецептов, которые рекомендуются при болезни Виноградова:
Рецепт № 1 – настой из коры осины
- Соберите молодую осиновую кору и измельчите.
- Возьмите 20 гр и залейте ее 2-мя ст кипятка, оставьте в термосе на всю ночь (либо можете прокипятить настой в течение 25 мин).
- Процедите и принимайте 3-4 раза в сутки за 30 мин до еды.
- Курс 2-3 недели.
Рецепт № 2 – зверобойный настой
- Залейте 10 гр сушеной травы зверобоя 1 ст кипятка.
- Настаивайте в течение 30 мин.
- Сцедите сквозь марлю.
- Пейте по 1 ст. л. 4-6 раз в сутки.
Рецепт № 3 – настой из цветков календулы
- Возьмите одну столовую ложку измельченных сухих цветков календулы.
- Залейте их 200 мл кипящей воды.
- Оставьте настояться 30 мин.
- Процедите и выпивайте перед едой по 1 ст. л.
- Курс — 1 месяц.
Вместо цветков календулы в рецепте №3 можно использовать такие травы как: полынь, цветки бессмертника, плоды черники, наросты чаги (гриб), листья подорожника. Все эти травы имеют желчегонное и обволакивающее действие, что весьма необходимо после прохождения медикаментозного лечения.
Диета
Как и при любом другом заболевании печени, желчевыводящих путей, при болезни Виноградова необходимо соблюдать определенную диету, чтобы помочь организму быстрее восстановиться и не напрягать лишний раз печень.
За день нужно потреблять 2200 – 2500 ккал. Количество углеводов, белков и жиров должно быть сбалансировано, в сутки в организм больного должно поступать 300-350 гр углеводов и по 80-90 гр белков и жиров.
Кушать нужно еду умеренной температуры — не сильно холодную, не сильно горячую. Разрешается запекать или отваривать пищу, но, ни в коем случае не жарить. Прием пищи должен быть дробным, то есть 5-6 раз в день небольшими порциями. Пожалуй, это все основные принципы нашей диеты, теперь о том, какие продукты разрешено употреблять, а какие следует ограничить или вовсе убрать из рациона.
| РАЗРЕШЕНО | ЗАПРЕЩЕНО |
|---|---|
| Компоты из сухофруктов, соки (особенно рекомендуется томатный сок без соли), кисели, отвар шиповника, чай зеленый некрепкий, кофе тоже некрепкий, но лучше ограничить его прием | Алкоголь, газировка, какао, крепкий кофе |
| Молочные и вегетарианские супы | Грибы, мясо, рыба жирные и сваренные на их основе супы |
| Рыба и мясо нежирные | Икра, сало |
| Некислые и несладкие ягоды и фрукты | Кислые и сладкие фрукты |
| Все кисломолочные продукты с низким содержанием жира | Горчица, перец, редис, щавель, хрен, зеленый лук, шпинат |
| Рассыпчатые каши, кроме манки | Очень холодные или очень горячие блюда |
| Мед можно, но следует его ограничить | Сладости из магазина, торты, мороженое, свежеиспеченный хлеб и булочки |
| Яйца не более 1 шт в день (в виде белкового омлета) | Яйца жареные или сваренные вкрутую |
| Зелень и овощи все, кроме картофеля | Копчености, соленья, маринады, консервы |
Диету нужно соблюдать на протяжении всего процесса терапии. Все дополнительные рекомендации по диете может дать лечащий врач, с учетом особенностей вашего организма. При соблюдении диеты и прописанного лечения можно избежать повторного заражения.
Профилактика
Чтобы избежать попадания паразитов в ваш организм нужно соблюдать ряд правил по приготовлению рыбы и ее обеззараживанию.
Если вы не хотите заразиться, рыба должна быть хорошо термически обработана.
Как можно обеззаразить рыбу:
- Заморозить рыбу (7 часов при температуре -40 градусов и 32 часа при температуре -28 градусов).
- Варить не меньше 20 минут после того, как вода закипела в кастрюле.
- Прожаривать рыбу также не меньше 20 минут под закрытой крышкой, а лучше 30-40 минут.
Поговорим немного о районах, где проявляется повышенная заражаемость описторхисами, и рыбах, которые подвержены этой заразе.
Самые неблагополучные регионы: Алтайский край, Новосибирская область, Омская, Томская и Тюменская области, Ямало-Ненецкий и Ханты-Мансийский округи.
Зачастую заражаются рыбы из семейства карповых — елец, линь, лещ, плотва, красноперка, синец, голавль, чехонь и многие другие. Некоторые из них представлены на картинке. Если вы плохо разбираетесь в видах рыб, то обратите внимание на их внешний вид.

Все чаще встречаются случаи попадания заразы в организм после съедения хищной рыбы, типа щуки или сырка. Так что, несмотря на то, что раньше много говорили о невозможности заражения описторхозом от хищной рыбы, сейчас становится понятным, что паразиты в этой рыбе все же есть, тем более, что щука и сырок частенько живут в тех же водоемах, что и рыба семейства карповых.
Будьте внимательны, следите за своим здоровьем и в случае чего не бойтесь обращаться к специалистам, они вам помогут.
Читайте также:



