Пенициллин и кишечная палочка
Значительные возможности усовершенствования пенициллинов открылись с выделением их структурной основы - 6-аминопенициллановой кислоты.
Получают 6-аминопенициллановую кислоту путем ферментативного расщепления (имидазами) бензилпенициллина, а также путем его химического деацилирования. Химические модификации 6-аминопенициллановой кислоты проводились за счет присоединения разнообразных радикалов к аминогруппе. Исследования были направлены на создание обладающих определенными свойствами полусинтетических пенициллинов :
а) устойчивых к действию пенициллиназы (β-лактамазы), продуцируемой рядом микроорганизмов;
б) кислотоустойчивых препаратов, эффективных при введении внутрь;
в) пенициллинов широкого спектра действия.
Важным шагом явилось получение пенициллинов, устойчивых к пенициллиназе1. К полусинтетическим пенициллинам, обладающим таким свойством, относятся оксациллина натриевая соль, диклоксациллин и некоторые другие. Ценность этих препаратов определяется тем, что они эффективны в отношении штаммов стафилококков, устойчивых к бензилпенициллину (благодаря выработке этими штаммами пенициллиназы).
У оксациллина устойчивость к пенициллиназе сочетается со стойкостью в кислой среде. По спектру противомикробного действия он аналогичен бензилпенициллину. Значительная часть связывается с белками плазмы крови (> 90%). Через гематоэнцефалический барьер препарат не проникает. Выделяется главным образом почками. Периодичность введения - каждые 4-6 ч.
К группе препаратов, устойчивых к действию пенициллиназы, относится также нафциллин, обладающий высокой антибактериальной активностью и проникающий через гематоэнцефалический барьер. Выделяется он в основном с желчью, в меньшей степени - почками. Вводят энтерально и парен- терально.
Полусинтетические пенициллины широкого спектра действия подразделяются на следующие группы:
I. Препараты, не влияющие на синегнойную палочку
II. Препараты, активные в отношении синегнойной палочки Карбоксипенициллины Карбенициллин Тикарциллин Карфециллин Уреидопенициллины Пиперациллин Азлоциллин Мезлоциллин
Одним из аминопенициллинов, широко применяемых в медицинской практике, является ампициллин. Он влияет не только на грамположительные, но и на грамотрицательные микроорганизмы (сальмонеллы, шигеллы, некоторые штаммы протея, кишечную палочку, палочку Фридлендера, палочку инфлюэнцы). В отношении грамположительных бактерий он уступает по активности бензилпенициллину (как и все другие полусинтетические пенициллины), но превосходит оксациллин. Разрушается пенициллиназой и поэтому неэффективен в отношении пенициллиназообразующих стафилококков. Ампициллин кислотоустойчив. Из желудочно-кишечного тракта всасывается не полностью (биодоступность
40%) и медленно. С белками плазмы крови связывается в небольшой степени (10-30%). Через гематоэнцефалический барьер проникает лучше, чем оксациллин. В основном выводится почками. Вводят ампициллин с интервалом 4-8 ч. Препарат малотоксичен и хорошо переносится больными.
Выпускается комбинированный препарат ампиокс (ампициллин с оксациллином).
Амоксициллин аналогичен по активности и спектру действия ампициллину, но абсорбируется из кишечника более полно. Вводят его только энтерально.
Перечисленные полусинтетические пенициллины широкого спектра действия, активные в отношении синегнойной палочки, разрушаются пенициллиназой.
Карбенициллин (пиопен) по противомикробному спектру действия сходен с ампициллином. Отличается от него тем, что активно действует на все виды протея и синегнойную палочку (Pseudomonas aeruginosa).
В кислой среде желудка препарат разрушается; всасывается в незначительной степени. Поэтому его вводят внутримышечно и внутривенно. Около 50% препа-
рата связывается с белками плазмы крови. Через гематоэнцефалический барьер он проникает плохо. Выделяется почками (секрецией и фильтрацией) и частично печенью. Продолжительность действия 4-6 ч.
Создан новый препарат - карбенициллин инданил натрий, обладающий кислотоустойчивостью и предназначенный для энтерального введения (при инфекциях мочевыводящих путей).
Препараты карфециллин и тикарциллин аналогичны по своим свойствам карбенициллину. Карфециллин в отличие от карбенициллина кислотоустойчив и вводится внутрь. Тикарциллин несколько активнее карбенициллина, особенно по влиянию на синегнойную палочку.
Антибактериальная активность уреидопенициллинов сходна с таковой карбоксипенициллинов. В отношенииKlebsiella более эффективны уреидопенициллины. По влиянию на синегнойную палочку препараты можно расположить в следующий ряд (по убывающей активности): азлоциллин = пиперациллин > мезлоциллин = тикарциллин > карбенициллин.
Важной проблемой является преодоление резистентности ряда микроорганизмов к β-лактамным антибиотикам, которая обусловлена способностью опреде- ленных штаммов продуцировать β-лактамазы. Исходя из этих данных, были синтезированы специфические ингибиторы β-лактамаз (клавулановая кислота, сульбактам, тазобактам), препятствующим деструкции указанной группы антибиотиков. Ингибиторы β-лактамаз входят в состав ряда комбинированных препаратов (β-лактамные антибиотики + ингибиторы β-лактамаз).
Одним из широко применяемых препаратов является аугментин (амоксициллин + клавулановая кислота). Как уже отмечалось, амоксициллин - это бактерицидный β-лактамный антибиотик широкого спектра действия. Клавулановая кислота (продуцируемая Streptomyces clavuligerus) также относится к β-лактамным производным. Однако антибактериальное действие выражено у нее в очень не- большой степени. Основной эффект - конкурентное необратимое ингибирование ряда β-лактамаз. На β-лактамазы, продуцируемые некоторымиEnterobacte- riaceae, не действует.
Аугментин обладает широким антибактериальным спектром, включающим продуцирующие β-лактамазы грамположительные бактерии (стафилококки и большинство стрептококков, в том числе энтерококки) и грамотрицательные бактерии (N. gonorrhoeae, N. meningitidis, N. influenzae, Gardenella vaginalis, Bordetella pertussis, E. coli, Klebsiella pneumonia, Proteus mirabilis, Salmonella). Высокая эффек- тивность отмечена в отношении многих штаммов анаэробных бактерий, проду- цирующих β-лактамазы.
Вводится препарат обычно энтерально 1 раз в сутки. Всасывается хорошо (74- 92%). Биодоступность около 70%. Выводятся вещества и их метаболиты почками.
Применяется при инфекциях дыхательных путей, мочеполового тракта, при бактериальном поражении кожи и мягких тканей, костей, суставов, при септических состояниях.
Созданы и другие комбинированные препараты: уназин (ампициллин + сульбактам), амоксиклав (амоксициллин + клавулановая кислота), тазоцин (пиперациллин + тазобактам) и пр.
Полусинтетические пенициллины оксациллин, диклоксациллин, нафциллин являются препаратами выбора при инфицировании стафилококками, продуцирующими пенициллиназу, т.е. устойчивыми к бензилпенициллину. Оксациллин вводят внутрь и внутримышечно, нафциллин - внутрь, внутримышечно и внутривенно.
Ампициллин, обладающий широким спектром действия, представляет наибольший интерес в качестве средства для лечения заболеваний, вызванных грамотрицательными микроорганизмами или смешанной флорой. Его применяют внутрь при инфекциях мочевыводящих, желчных, дыхательных путей, желудочно-кишечного тракта, в случае гнойной хирургической инфекции. Натриевую соль ампициллина (пентрексил) вводят внутримышечно и внутривенно. Амоксициллин имеет аналогичные показания к применению. Вводят его энтерально.
Карбенициллин, карфециллин, тикарциллин, азлоциллин и другие препараты этой группы особенно показаны при инфекциях, вызванных синегнойной палочкой, протеем, кишечной палочкой (при пиелонефрите, пневмонии, септицемии, перитоните и др.).
Не нашли то, что искали? Воспользуйтесь поиском:

- 22 Августа, 2018
- Инфекционные
- Алекса Локтионова
Сегодня многие активисты могут продолжать быть категорически против антибиотиков. Но случись что-то серьезное, они поймут, насколько важна роль данных препаратов в успешной терапии многих серьезных патологий. О том, что лечит пенициллин, пойдет речь в статье.
Открытие пенициллина

О том, что лечит пенициллин, современный человек не узнал бы, если бы не Флори и Чейн – двое британских ученых, которые получили его в чистом виде и создали на основе вещества лекарство. Впервые оно было введено человеку в начале Второй мировой войны. Парень страдал от сепсиса, а пенициллиновый препарат помог ему – состояние улучшилось. Однако спустя время он все же умер из-за маленькой дозировки вводимого препарата. После этого уже начали проводиться коррекции количества вводимого вещества, а также на основании полученных знаний были созданы различные группы синтетических антибиотиков.
Препараты пенициллиновой группы
Наверное, даже не имеющий к медицине отношения человек знает, что данный антибиотик занимает отдельную главу в разделе по фармакологии. Пенициллиновые препараты были выведены в отдельную классификационную группу из-за своего воздействия на клетки бактерий, а именно, из-за их способности подавлять химические реакции, важные для размножения и жизнедеятельности микроорганизмов. И прежде чем узнать, что лечит пенициллин, следует познакомиться с этими группами:
- оспен;
- прокаин;
- бензилпенициллина калиевая соль;
- бензилпенициллина натриевая соль;
- ретарпен;
- бициллин.
Также их можно разделить на природные и синтетические. Первые - более щадящие, но менее эффективные. Вторые гораздо сильнее бьют по организму, но зато позволяют излечиться в короткие сроки. Сегодня фармакологической промышленностью разработано уже четвертое поколение пенициллиновых антибиотиков.
Фармакологическое действие
Изначально их видов было очень много. Например, раньше можно было говорить, что пенициллин лечит от таких заболеваний, как холера, тиф, сифилис, дифтерия и многие другие, а также негативно воздействует на стрептококков, стафилококков и кишечную палочку. А потом большинство из них научились вырабатывать иммунитет к данному веществу, что послужило возникновению необходимости повышения дозировки. Иными словами, если лечить некоторые из заболеваний пенициллином, придется вводить большие болезненные дозы не менее 6 раз в сутки.
Побочные эффекты и передозировка
Случаев передозировки данным препаратом в истории медицины не наблюдалось. Однако побочные эффекты могут встречаться. Все они так или иначе связаны с развитием аллергической реакции. Наверняка, у некоторых читающих есть знакомые или родственники, имеющие непереносимость данного антибиотика и других представителей этой группы. Это ситуации, когда вводить препарат ни в коем случае нельзя. Самая опасная реакция – отек Квинке, от которого может наступить летальный исход.
Аллергия на пенициллин
Это не менее важная тема, чем то, что лечит антибиотик. Пенициллин может вызвать аллергию по причине невосприимчивости организма к этим чужеродным веществам. Например, наиболее часто встречается профессиональная сенсибилизация медсестер и лиц, работающих на производстве антибиотиков. А вот развитие аллергической реакции при первой встрече с пенициллином наблюдается гораздо реже.
Проявляется состояние различными симптомами аллергии преимущественно у тех, кто страдает от крапивницы и бронхиальной астмы. Выражается различными высыпаниями на кожном покрове, часть из которых опасна для жизни. Бывает, что возникает контактный дерматит из-за примочек, мазей и других веществ на основе пенициллина. Возможно развитие астматического бронхита, воспалительных заболеваний носоглотки и ушей, стоматита, а также возникновение поноса, тошноты и рвоты. В случае проявления такой симптоматики назначается лечение антигистаминными препаратами.
Формы выпуска препарата
Лекарственное средство выпускается в виде порошка для приготовления раствора для внутримышечного или внутривенного введения, а также в форме таблеток по 250 мг и 500 мг, или по 5000 ЕД – для рассасывания.
Что лечит пенициллин? Показания к применению
Основанием для назначения данного лекарственного средства может послужить одно из перечисленных ниже состояний:
- сепсис, в частности стрептококковый;
- возникновение сульфаниламидорезистентных инфекций, например, пневмококковая, гонококковая, менингококковая;
- развитие глубоко локализованных и обширных инфекционных процессах, как газовая гангрена и остеомиелиты;
- последствия различных ранений с проникновением инфекции в костно-мышечные ткани;
- послеоперационные периоды (применяют для предупреждения гнойных осложнений);
- ранения мягких тканей и грудной клетки;
- гнойный менингит и абсцесс мозга;
- рожистое воспаление;
- гонорея;
- сифилис;
- тяжелый фурункулез;
- сикоз;
- воспалительные глазные и ушные заболевания.
Инструкция к "Пенициллину" подробно раскрывает ситуации, когда данное лекарственное средство окажет позитивный эффект. Вместе с сульфаниламидными препаратами назначается в клинике внутренних заболеваний, например, при крупозной пневмонии. Хорошо помогает справиться с очаговой пневмонией, острым сепсисом, холангитом, холециститом, затяжным септическим эндокардите.
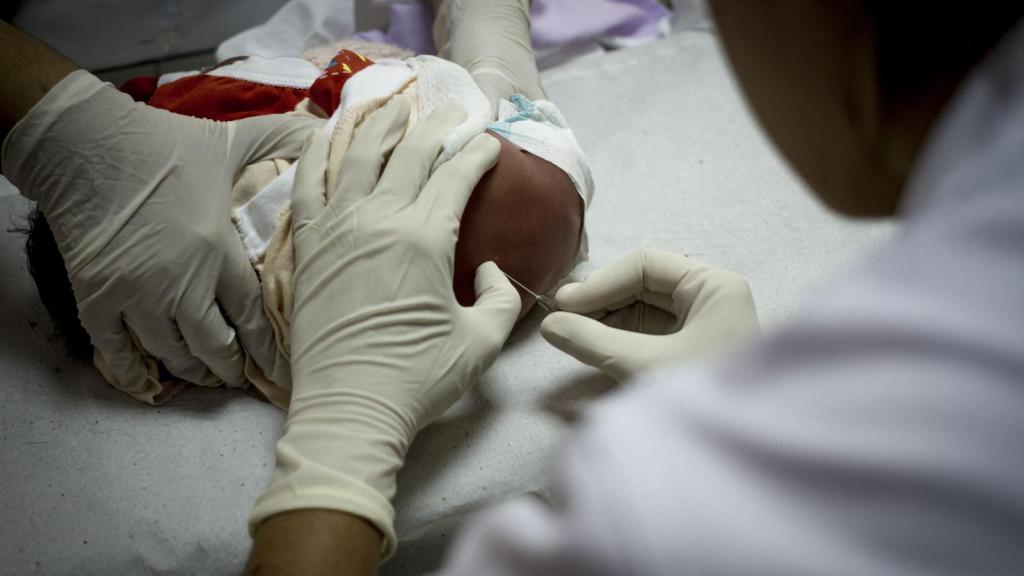
Пенициллин используется в педиатрии для устранения пупочного сепсиса и различных других септико-токсических патологий новорожденного. Может быть назначен также в терапии пневмоний, отитов и скарлатины.
Инструкция к "Пенициллину": особенности применения и дозировка
Таблетки принимают за полчаса до еды или через 2 часа после с интервалом в 8 часов. Также есть препарат для рассасывания с дозировкой 500 ЕД. Их принимают каждые 4 часа до 6 раз в сутки. Назначаются при фурункулезе, ангине, скарлатине, пневмонии. Порошок для приготовления раствора готовится непосредственно перед введением. Его разбавляют 1,5 мл воды для инъекций на 250 мг порошка. Вводят до 4-х раз в сутки. Применяется в терапии менингита, пневмонии и сифилиса.
Противопоказания
Узнав, от чего лечит пенициллин, нельзя заниматься самолечением. Есть случаи, когда препарат может только ухудшить состояние. Важно ознакомиться с противопоказаниями:
- бронхиальная астма;
- повышенная чувствительность к пенициллину;
- крапивница;
- различные аллергические заболевания;
- повышенная чувствительность к антибиотикам, сульфаниламидам и другим лекарственным средствам.
Возможна сенсибилизация к пенициллину еще в период внутриутробного развития плода. Беременным он назначается только при крайней необходимости и под постоянным наблюдением врача.
Исследования женщин на предмет реакции плода на прием пенициллинов в период внутриутробного развития не проводились, однако известно, что мутагенных и прочих изменений не было выявлено. В период грудного вскармливания терапия пенициллином запрещена, так как антибиотик проникает в грудное молоко.
Пенициллин сегодня
Роль антибиотика в лечении сифилиса
Изучая список, от чего помогает пенициллин, можно видеть в нем такое заболевание, как сифилис. На сегодняшний день антибиотик отлично помогает в терапии данной болезни. Дозировка, длительность лечения и другие факторы, определяющие терапевтическую схему, подбираются врачом для каждого пациента индивидуально, что зависит от нескольких параметров. В первую очередь, от тяжести течения патологии. При этом следует отметить, что ни одна другая группа антибиотиков не помогает излечить сифилис настолько качественно и быстро, насколько это делает пенициллин.
Сифилис – это хроническое системное венерическое заболевание, возбудителем которого является бледная трепонема. Патология проявляется поражением кожи, слизистых, костей и внутренних органов. Не всегда заболевание передается половым путем вследствие беспорядочных половых связей. Его развитию также могут способствовать переливание инфицированной крови, использование зараженного инструмента и действия бытового характера.
Пенициллин лечит сифилис благодаря своей способности подавлять развитие и рост бледной трепонемы. При первичной и вторичной стадии обычно назначается до 600 000 ЕД 1 раз в день на протяжении полутора недель. В скрытой фазе рекомендуется принимать лекарство по аналогичной схеме, только в течение 15 дней. При врожденном сифилисе его лечат методом единоразового введения новорожденному 50 000 ЕД на 1 кг массы тела малыша. Однако, курс может быть продлен до 10 дней, если имеются нарушения.
Теперь известно, от чего антибиотик пенициллин, какие есть противопоказания и предостережения, а также о том, как он появился в мире, и как положил начало стремительному развитию фармакологической промышленности. Но лучше жить так, чтобы никакое лекарство никогда не понадобилось, особенно антибиотики!

Так описывал свое открытие пенициллина Александр Флеминг, британский бактериолог, который впервые выделил пенициллин из плесневых грибов Penicillium notatum — исторически первый антибиотик в мире.
История пенициллина
Беспорядок в лаборатории Флеминга на этот раз сослужил ему хорошую службу. Одним холодным осенним утром он обнаружил, что в одной из чашек Петри с бактериями Staphylococcus aureus выросла колония плесневых грибов. Колонии бактерий вокруг плесневых грибов стали прозрачными из-за их разрушения. Тем самым - Флемингу удалось выделить активное вещество, разрушающее бактериальные клетки — пенициллин
Изначально Флеминг недооценил своё открытие, считая, что получить лекарство будет очень трудно. Однако вскоре этой идеей озаботились другие ученые и вскоре его работу продолжили Говард Флори и Эрнст Борис Чейн, разработавшие методы очистки пенициллина.
Массовое производство пенициллина было налажено во время Второй мировой войны.
В 1945 году все трое исследователей: Флеминг, Флори и Чейн были удостоены Нобелевской премии в области физиологии и медицины.
После того, как возможности данного соединения были оценены по достоинству, пенициллин стал неотъемлемой частью любой методики лечения бактериальных инфекций. К середине 20 века открытое Флемингом вещество активно использовалось в производстве лекарств, стал осуществляться его искусственный синтез, что помогло справляться с большинством неизлечимых на тот момент заболеваний, таких как сифилис, гангрена и туберкулёз.
Биосинтетические пенициллины продуцируются плесневыми грибами Penicillium. По химической структуре они являются одноосновными кислотами, содержащими b-лактамное и тиазолидиновое кольца.

Биосинтетические пенициллины весьма активны и являются препаратами выбора при инфекциях, вызванных пенициллиночувствительными микроорганизмами, но спектр их действия ограничен. К ним чувствительны грамположительные кокки, палочки дифтерии и сибирской язвы, возбудители некоторых анаэробных инфекций (газовая гангрена и столбняк), грамотрицательные кокки (гоно- и менингококки), спирохеты и актиномицеты. Они действуют как на внеклеточно, так и на внутриклеточно расположенные микроорганизмы.
Большинство биосинтетических пенициллинов разрушается в кислой среде желудка и потому вводится инъекционно: внутримышечно, внутривенно, внутриартериально и в полости. При тяжелых воспалительных процессах (остеомиелит, перитонит и т.д.) можно вводить бензилпенициллин через катетеризованный лимфатический сосуд, при менингите - в спинномозговой канал. Местно их применять не рекомендуется из-за высоких аллергизирующих свойств и возможности развития устойчивых форм микроорганизмов.

Натриевая и калиевая соль бензилпенициллина при внутримышечном введении быстро всасывается, создавая максимальную концентрацию в крови через 10-15 мин. В крови 40- 60% препарата связывается с альбуминами.
Пенициллины хорошо проникают в ткани (кроме костной), но не проходят гематоэнцефалический барьер. Длительность действия 3-4 ч, в связи с чем их следует вводить 6-8 раз в сутки. На уровень препарата в крови влияет функциональное состояние печени, где они на 30-40% инактивируются, и почек, поскольку они в основном выводятся с мочой (и желчью). Небольшое количество пенициллинов экскретируется слюнными, молочными и потовыми железами.
Для лечения инфекций, требующих длительной антибиотикотерапии (ревматизм, сифилис и др.), используют плохо растворимую соль бензилпенициллина, медленно всасывающуюся с места введения и позволяющую поддерживать терапевтическую концентрацию в крови в течение нескольких дней - бензатин бензилпенициллин (бициллин).
Так, бициллин-1 вводится 1 раз в неделю, а бициллин-5 - 1 раз в месяц.
Феноксиметилпенициллин кислоустойчив. может применяться внутрь, сохраняет в крови терапевтическую концентрацию в течение 4-6 ч, на 80% связывается с белками плазмы крови, выводится с мочой и фекалиями.
Назначают пенициллины при заболеваниях, вызванных чувствительными к ним возбудителями: при гнойных инспекциях, пневмонии, ревматизме, менингите, гонорее, спирохетозах, актиномикозе, сибирской язве. дифтерии, газовой гангрене и т.д.
Развитие устойчивости микроорганизмов к биосинтетическим пенициллинам обусловлено в первую очередь тем, что микробы начинают вырабатывать b-лактамазу (пенициллиназу), которая разрушает b-лактамное кольцо.
За последние годы получены 3 новых генерации полусинтетических пенициллинов на основе g-аминопенициллановой кислоты (структурное ядро природных пенициллинов), отличающиеся по спектру противомикробного действия, устойчивости к b-лактамазам и особенностям фармакокинетики.
- Оксациллин, клоксациллин,диклоксациллин (2-е поколение), имеющие спектр действия, аналогичный бензилпенициллину, резистентны к пенициллиназе, и их применяют для воздействия на грамположительную флору, устойчивую к природным пенициллинам.
- Ампициллин, амоксициллин и карбенициллин (3-е поколение) разрушаются пенициллиназой и неактивны в отношении пенициллинорезистентных форм микроорганизмов, но имеют более широкий спектр действия, чем природные пенициллины: к ним чувствительна не только грамположительная, но и грамотрицательная флора (энтерококки, кишечная и гемофильная палочки, некоторые штаммы шигелл, сальмонелл, бактероидов). Используются они при смешанных инфекциях.
- К карбенициллину чувствительны также многие штаммы протея и синегнойной палочки. Оксациллин, диклоксациллин, ампициллин и амоксициллин кислотоустойчивы, всасываются из желудочно-кишечного тракта, в крови связываются с белками плазмы, выводятся с мочой и желчью.
- Эти препараты можно использовать не только инъекционно, но и внутрь. Карбенициллин плохо всасывается из желудочно-кишечного тракта, вводится инъекционно. При сочетании натриевых солей ампициллина и оксациллина получили препарат ампиокс, имеющий широкий спектр действия за счет ампициллина и влияющий на пенициллинорезистентные формы грамположительных микроорганизмов за счетоксациллина. Устойчивость микроорганизмов развивается к нему медленно.
- 4-е поколение пенициллинов - уреидопенициллины (мезлоциллин, азлоциллин) слабее действуют на грамположительную, но очень мощно на грамотрицательную флору, неустойчивы к b-лактамазам.
- Эти препараты не всасываются из желудочно-кишечного тракта, вводятся парентерально, выделяются в основном почками и желчью. Уреидопенициллины используют при заболеваниях дыхательных и мочевыводящих путей, желудочно-кишечного тракта, мягких тканей и костей, вызванных грамотрицательными микроорганизмами, псевдомонадами.
Пенициллины относятся к малотоксичным препаратам. Наиболее частыми осложнениями являются аллергические реакции: сыпь, крапивница, ангионевротический отек, бронхоспазм, анафилактический шок. Для уменьшения аллергизации пациентам не рекомендуется местное применение пенициллинов в составе зубных порошков, жевательных резинок, эликсиров, паст и т.д.
Местнораздражающее действие препаратов может стать причиной появления инфильтратов при внутримышечном и судорог при спинномозговом введении.
Назначение внутрь может вызвать явления стоматита, глоссита, хейлита, "черного" или "волосатого" языка. При использовании пенициллинов в больших дозах возможно возникновение реакции обострения (из-за массовой гибели микроорганизмов и освобождения эндотоксина). При длительном применении больших доз пенициллинов необходимо следить за картиной крови и функцией почек.
Для воздействия на антибиотикорезистентные формы микробов создаются комплексные препараты пенициллинов с ингибиторами b- лактамаз (клавулановой кислотой и сульбактамом), имеющими в своем составе b-лактамное кольцо. Связывая b- лактамазу, они восстанавливают чувствительность микроорганизмов к пенициллинам.
На этой основе были получены амоксиклав и аугментин (сочетание амоксициллина и клавулановой кислоты) и (сультамициллин (уназин - сочетание ампициллина и сульбактама).
ЖУРНАЛ "ПРАКТИКА ПЕДИАТРА"
В.К. Таточенко, М.Д. Бакрадзе, ГУ Научный центр здоровья детей РАМН
Именно поэтому врач должен черпать информацию о возбудителях и их чувствительности из изданий другого типа. Примеров природной устойчивости много: грамотрицательные бактерии кишечной группы и туберкулезные микобактерии не чувствительны к природным пенициллинам, гемофильная палочка – к большинству макролидов, листерии – к цефалоспоринам. Помимо природной устойчивости к определенным классам препаратов микроорганизмы обладают приобретенной устойчивостью – способностью вырабатывать резистентность к тому препарату, который против него применяется, или способностью отдельных штаммов бактерий сохранять жизнедеятельность при концентрациях противомикробных средств (ПМС), губительных для остальной популяции. Такие особи при лечении данным препаратом получают селективное преимущество и замещают собой чувствительную флору.
Грам-отрицательные бактерии приобретают резистентность, теряя каналы (порины) в оболочке, через которые β-лактамные антибиотики проникают в клетку. Псевдомонады (синегнойная палочка) приобретает к тому же способность активно выводить проникшие туда антибиотики.
Другой механизм устойчивости пневмококков: они модифицируют пенициллинсвязывающие белки (ПСВ), участвующие в синтезе микробной стенки – основной субстрат, на который действуют β-лактамные препараты. Модификация этих белков снижает их чувствительность к пенициллинам, повышая минимальную подавляющую концентрацию (МПК) с 0,02 мкг/мл (чувствительные) до 1 мкг/мл (умеренно устойчивые) и выше 2 мкг/мл (резистентные). Резистентность золотистых стафилококков к окса- и метициллину (МРЗС) обусловливается появлением особого белка – ПСВ 2а. Многие микробы приобретают способность ферментативно инактивировать макролиды, линкозамиды, аминогликозиды, другие модифицируют мишени действия тех же классов препаратов, а также гликопептидов, фторхинолонов, сульфаниламидов. 14- и 15-членные макролиды активно выводятся из микробной клетки стрептококками и рядом других возбудителей. Существуют и системы множественной устойчивости к антибиотикам, обеспечивающие возбудителям защиту от препаратов нескольких групп. Развитие устойчивости к одному препарату нередко снижает чувствительность к препаратам других групп.
Резистентность к ПМС – явление универсальное, это важнейшая проблема в лечении туберкулеза, грибковой инфекции. Появление хлорохиноустойчивых штаммов возбудителя тропической малярии создало проблемы во многих регионах Африки и Азии. Устойчивость приобретают и вирусы – так, большинство штаммов вируса гриппа приобрело устойчивость к римантадину, появились и штаммы, устойчивые к новому противогриппозному препарату – озельтамивиру. Ее значение особенно чувствительно в лечении ВИЧ-инфекции.
Лекарственная устойчивость возбудителей, циркулирующих в больнице, обычно намного выше, чем циркулирующих среди населения, однако и внебольничные возбудители постепенно становятся все более устойчивыми.
Выбор антибиотиков при болезнях органов дыхания
Среди возбудителей преимущественно респираторных инфекций основное внимание привлекает пневмококк, являющийся наиболее частой причиной отита (35—50%), синусита (20—40%), бактериемии (до 80%), менингита (10—20%) и, особенно, пневмоний (80—90% в раннем возрасте, 40—50% в более старшем). Пневмококк, некогда чувствительный к пенициллинам, приобретает к ним устойчивость. Во Франции, Испании и ряде других стран устойчивость пневмококков к пенициллину достигает 50—70%, к макролидам – 40—60%. Ситуация в России несколько лучше, однако и она постепенно ухудшается: пневмококк в основном сохраняет чувствительность к пенициллину (90—95%) и амоксициллину (99—100%), что позволяет шире использовать эти препараты . Но за период с 1999-го по 2005 год процент штаммов со сниженной чувствительностью повысился с 11,5 до 18,2% в Южном округе, с 8,6 до 10% — в Центральном, с 7,1 до 22,3% — в Уральском, с 4,5 до 14% — в Москве. Много устойчивых штаммов циркулирует в детских дошкольных учреждениях и особенно в детских домах. Около 1/3 устойчивых к пенициллину штаммов имеют сниженную чувствительность к макролидам, 4—8% — к цефтриаксону и цефотаксиму, а также до половины – к ампициллину, однако чувствительность к амоксициллину и амоксициллину/клавуланату, как правило, сохранялась. Устойчивость к хлорамфениколу, клиндамицину, рифампицину сохраняют более 90% штаммов пневмококков, к имипенему и ванкомицину – 100%. Но в Центральном и Северо-Западном округах 12—15% штаммов пневмококков нечувствительны к азитромицину, эритромицину и другим 14-членным макролидам, эта цифра ниже (10%) в отношении мидекамицина и джозамицина (16-членных макролидов).
К ко-тримоксазолу (Бактрим, Бисептол) приобрели устойчивость 35—60% штаммов пневмококков, к тетрациклину — 20—50%, эти препараты больше не применимы при респираторной патологии. Пневмококки полностью резистентны к гентамицину и другим аминогликозидам, так что их использование для монотерапии респираторных инфекций недопустимо.
Гемофильная палочка – второй по частоте бактериальный возбудитель ОРЗ. Бескапсульная ее форма — самый частый возбудитель синусита, отита, конъюнктивита, а также пневмонии (обычно вместе с пневмококком). Она — наиболее частый патоген, высеваемый при хронических заболеваниях легких у детей и хронической обструктивной болезни легких у взрослых. Гемофильная палочка типа b — второй по частоте (20—50%) возбудитель гнойного менингита у детей 0—5 лет, она вызывает осложненные пневмонии, эпиглоттит, а также бактериемию, септический артрит, фасциит и другие гнойные процессы.
Во многих странах гемофильная палочка приобрела устойчивость к аминопенициллинам – на 30—50% и более. В России 95—98% штаммов гемофильной палочки чувствительны к амоксициллину и 100% — к амоксициллину/клавуланату и цефалоспоринам 3—4-го поколений. Из числа макролидов в отношении H. influenzae in vitro активен лишь азитромицин, активность кларитромицина повышает его активный метаболит (14-гидроксикларитромицин), однако их клинический эффект многими оспаривается. Возбудитель чувствителен к аминогликозидам, хлорамфениколу, тетрациклинам и рифампицину. Устойчивость к ко-тримоксазолу достигает 30% и более, что лишает его роли и в отношении этого возбудителя.
Бета-гемолитический стрептококк группы А (БГСА) – основной бактериальный возбудитель острого тонзиллита, а также лимфаденита, отита, импетиго (чаще у детей в возрасте старше 4—5 лет). Пневмония, рожа, сепсис наблюдаются редко. С аутоиммунными воздействиями антител к некоторым белкам БГСА связано развитие ревматизма и острого гломерулонефрита, что заставляет добиваться эрадикации стрептококка у больного. БГСА сохраняют 100%-ную чувствительность к пенициллину, цефалоспоринам, линкозамидам, число устойчивых к макролидам штаммов также невелико, оно колеблется по регионам России от 2 до 8%. Число штаммов, резистентных к трем и более препаратам в 2003 году не превышало 4%. Это позволяет широко использовать указанные выше препараты для лечения стрептококковой инфекции. Но повышение устойчивости к хлорамфениколу (14%) и тетрациклину (14%) ограничивают их использование. БГСА устойчивы к аминогликозидам,
Moraxella catharralis встречается у 5—10% больных отитом и синуситом. Возбудитель выделяет b-лактамазу, инфицируя леченых пенициллинами больных. Он устойчив к амоксициллину, но чувствителен к защищенным пенициллинам, цефалоспоринам второго-третьего поколений, аминогликозидам, хлорамфениколу, макролидам.
Среди других возбудителей ОРЗ следует упомянуть микоплазму пневмонии и хламидию пневмонии. Имеющиеся данные показывают, что большинство их штаммов сохраняют чувствительность к макролидам, тетрациклину, доксициклину.
Группа экспертов, рассмотрев вопросы чувствительности респираторных возбудителей, сделала следующие рекомендации:
- Оральное использование ампициллина и ампициллина/оксациллина нецелесообразно из-за недостаточного всасывания.
- В качестве оральных препаратов первого ряда рекомендованы амоксициллин и амоксициллин/клавуланат, а при атипичных возбудителях — макролиды.
- Целесообразен 2-кратный прием оральных аминопенициллинов в суточной дозе 45 мг/кг/сут в 2 приема.
- В группах риска по лекарственной устойчивости пневмококков доза амоксициллина/ клавуланата может быть удвоена.
Выбор антибиотиков при острых кишечных инфекциях
Положение с чувствительностью к антибактериальным препаратам возбудителей кишечных инфекций более серьезно. Так, большинство шигелл имеют ту или иную степень устойчивости (плазмидной) к ПМС. В большинстве регионов России S. flexnery резистентны (90—100%) к ампициллину, ампициллину/сульбактаму, хлорамфениколу, тетрациклину и ко-тримоксазолу. S. sonnei резистентны к ампициллину, ампициллину/сульбактаму 10—38% штаммов, к хлорамфениколу — 27—66%, к ко-тримоксазолу – 75—96%. Шигеллы чувствительны к цефалоспоринам третьего-четвертого поколений (цефотаксим, цефтриаксон, цефтибутен, цефиксим, цефипим), ципрофлоксацину, азитромицину. Местами шигеллы чувствительны к налидиксовой кислоте.
Сальмонеллы в большинстве своем также чувствительны к цефалоспоринам третьего поколения, фторхинолонам, а также к ко-тримоксазолу, но описаны и устойчивые к ним штаммы. Устойчивость к ампициллину, амоксициллину, не превышающая в ряде регионов 3—6%, может достигать 16%.
В лечении коли-энтерита антибиотики обычно используют лишь в наиболее тяжелых случаях с большой осторожностью (риск развития ГУС). Лекарственная чувствительность возбудителя часто снижена, что затрудняет выбор антибиотика.
Большинство острых водянистых диарей вызывается вирусами, так что лечение антибиотиками не показано. В отношении шигеллеза и сальмонеллеза ВОЗ рекомендует проводить антибактериальное лечение только при тяжелых формах и в группах риска (ВИЧ+, грудной возраст и т.д.) при среднетяжелых формах. В этих случаях терапию оправдано начинать с цефтриаксона или цефатаксима, возможно также назначение оральных цефалоспоринов третьего поколения (цефтибутен, цефиксим). Остальные средства (ампициллин внутримышечно, внутрь амоксициллин или ко-тримокса¬зол, налидиксовая кислота) можно использовать в тех регионах, где есть данные о чувствительности к ним возбудителей. При пищевых токсикоинфекциях, гастроэнтерите и энтерите достаточно регидратации.
Кампилобактер чувствителен к макролидам, тетрациклинам, аминогликозидам; нарастание устойчивости к фторхинолонам связано с их применением в сельском хозяйстве. Устойчивость к пенициллинам и ко-тримоксазолу варьирует.
Холерный вибрион сохраняет чувствительность к тетрациклинам, которые можно применять и у детей моложе 8 лет, поскольку опасность инфекции велика. Возбудитель также часто чувствителен к ко-тримоксазолу и фторхинолонам.
Колонизация хеликобактером обычно бессимптомна, но иногда вызывает признаки хронического гастрита, повышая риск язвы желудка и 12-перстной кишки. Возбудитель чувствителен к амоксициллину, макролидам, нитроимидазолам, но в последние годы чувствительность постепенно снижается, вынуждая искать другие комбинации препаратов (обычно на фоне средств, снижающих кислотность желудочного сока).
Выбор антибиотиков при инфекциях мочевых путей
Основной возбудитель – кишечная палочка – утратила чувствительность к пенициллину и цефазолину, а теперь уже и к амоксициллину и ампициллину, которые еще недавно были основными препаратами выбора при этих инфекциях. Для лечения неосложненных инфекций мочевых путей (ИМП) назначают внутрь амоксициллин/клавуланат 50 мг/кг/сут, цефуроксим аксетил 50—75 мг/кг/сут, цефтибутен 9 мг/кг/сут или цефиксим 8 мг/кг/сут. При подозрении на пиелонефрит используют амоксициллин/клавуланат внутривенно 90 мг/кг/сут, цефалоспорины третьего-четвертого поколения (50—80 мг/кг/сут), цефоперазон/сульбактам (до 100 мг/кг/сут в 2 приема), в том числе с аминогликозидами. При инфицировании клебсиеллой, протеем, псевдомонадами и другой флорой при выборе антибиотика следует опираться на данные о ее чувствительности.
Противорецидивное лечение рекомендуется при пиелонефрите, при наличии рефлюкса 3-й степени и выше, аномалий мочевой системы, а также при рецидивировании ИМП. Чаще используют Фурагин 6 мг/кг/сут, ко-тримоксазол 2 мг/кг (по ТМП) в течение 2—3 недель, затем еще 2—8 недель в половинной дозе. Описана и эффективность цефаклора 5—10 мг/кг/сут, налидиксовой кислоты по 10 дней каждого месяца, 3—4 месяца.
Выбор антибиотиков при бактериемии
Во внебольничных условиях развитие бактериемической инфекции чаще всего связано с пневмококками, гемофильной палочкой, она проявляется сначала высокой лихорадкой без видимого очага инфекции с угрозой развития менингита, остеомиелита (особенно частого при инфекции стафилококками). Инфекция менингококками чревата развитием менигококцемии и менингита. С учетом спектра чувствительности этих возбудителей препаратами выбора являются амоксициллин/клавуланат (90 мг/кг/сут внутривенно) или цефтриаксон (80 мг/кг/сут внутривенно).
В условиях стационара бактериемия и сепсис чаще всего развиваются у детей с центральным венозным катетером, особенно при проведении парентерального питания. Основные возбудители – стафилококки (у новорожденных — эпидермальный, у старших детей – золотистый), энтерококки или грамотрицательная кишечная флора, как правило, с множественной лекарственной устойчивостью.
Оптимальной тактикой является удаление катетера, при необходимости новый катетер ставят в другую вену. Выбор антибиотика должен учитывать данные определения чувствительности выделенного из крови возбудителя, но поскольку лечение начинают незамедлительно то эмпирически выбирают комбинации, действующие как на грамотрицательную флору, так и на стафило- и энтерококков. Эффективна комбинация аминогликозида в максимальной дозе в виде одной инфузии (например, амикацин 15 мг/кг/сут) с ванкомицином (40—50 мг/кг/сут в 2—3 приема); последний может быть заменен ампициллином (250—300 мг/кг/сут), меропенемом (100 мг/кг/сут) или цефепимом (150 мг/кг/сут) – вводимых в 3 приема.
При достижении успеха в течение 1—2 дней после удаления катетера обычно достаточен 5—7-дневный курс антибиотика. В случае оставления катетера длительность терапии (при снижении температуры в течение 2—3 дней) должна быть не менее 2—3 недель. В случае развития очагов инфекции (артрит, эндокардит и т.д.) курс лечения составит 4—8 недель. В случае инфицирования катетера грибами Кандида удаление катетера обязательно, курс терапии – 2 недели после окончания фунгемии.
Факторы развития устойчивости и методы ее преодоления
Лекарственная устойчивость возбудителей имеет огромное медицинское и социально-экономическое значение. Поскольку она связана с использованием ПМС, в борьбе с ней ведущая роль принадлежит тем, кто назначает эти препараты. Конечно, законодательное ограничение отпуска ПМС, регламентация их применения в стационарах, создание стандартов и протоколов лечения отдельных инфекций – важный раздел этой работы, но без активного участия врачей все эти меры не окажут должного эффекта.
Что должен предпринять врач? Прежде всего не назначать антибиотик, не убедившись в наличии бактериального заболевания у больного. Если антибиотик назначается в предположении о бактериальной инфекции, врач обязан подтвердить свое подозрение, в противном случае антибиотик должен быть отменен.
В лечении бактериальной инфекции предпочтительны препараты с более узким спектром и коротким периодом выведения (например, пенициллины), которые создают меньший риск развития устойчивости, чем, например, макролиды; последние накапливаются в клетках и затем медленно выводятся, создавая субингибиторную концентрацию, что способствует выработке устойчивости. Это доказано печальным опытом ряда стран, где неоправданно широкое применение макролидов привело к всплеску устойчивости пневмококков, частота которой снизилась только после сокращения необоснованного применения макролидов.
Сведения об авторах:
Владимир Кириллович Таточенко, главный научный сотрудник НИИ педиатрии ГУ НЦЗД РАМН, заслуженный деятель науки РФ, профессор, д-р мед. наук
Майя Джамаловна Бакрадзе, руководитель отделения диагностики и восстановительного лечения НИИ педиатрии ГУ НЦЗД РАМН, канд. мед. наук
Таблица 1
Наиболее распространенные β-лактамазы и их свойства [Сидоренко С.В. Практическое руководство по антиинфекционной химиотерапии / под редакцией Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова / 2007]
| Фермент, молекулярный класс (функциональная группа) | Субстрат действия | Чувствительность к ингибиторам |
|---|---|---|
| Пенициллиназа стафилококков класса А (2а) | Пенициллины (кроме оксациллина и метициллина) | + |
| Пенициллиназы грамотрицательных бактерий широкого спектра – классов А и D (2b, 2d) | Пенициллины (природные и полусинтетические) и цефалоспорины (ЦС) первого-второго поколений | +, +/- |
| β-лактамазы грамотрицательных бактерий расширенного спектра (БЛРС) – классов А и D (2be, 2d) | Пенициллины (природные и полусинтетические) и ЦС первого — четвертого поколений | +, +/- |
| Цефалоспориназы (AmpC) грамотрицательных бактерий – класс С (1) | Пенициллины (природные и полусинтетические) и ЦС первого —третьего поколений | - |
| Металло-β-лактамазы (МБЛ) грамотрицательных бактерий – класс В (3) | Практически все β-лактамы, включая карбопенемы | - |
Таблица 2
Частота выделения (%) в России пневмококков со сниженной чувствительностью к пенициллинам [Козлов Р.С., 2004]
Читайте также:


