Рентгеновские снимки при эхинококкозе
Эхинококкоз легких - это форма антропозоонозной инфекции, вызываемая личинкой цепня эхинококка и приводящая к специфическому кистозному поражению легочной ткани. Проявлениями эхинококкоза легких могут служить боль в груди, одышка, упорный кашель, уртикарная сыпь и зуд; при осложненном течении - обильная мокрота с примесью крови и гноя, лихорадка, расстройства дыхания, тяжелые анафилактические реакции. Диагноз устанавливают с помощью рентгенографии и КТ легких, микроскопии мокроты, серологического анализа крови. При эхинококкозе легких проводят удаление паразитарной кисты, резекцию легкого, лобэктомию в сочетании с антипаразитарной терапией.
МКБ-10
Общие сведения
Эхинококкоз легких – наиболее опасный гельминтоз, развивающийся при заражении яйцами ленточного глиста – эхинококка, сопровождающийся образованием паразитарных кист в легочной паренхиме. Инвазия легких наблюдается в 15-20% всех случаев эхинококкоза, 70-80 % приходится на поражение печени (эхинококкоз печени), остальное - сердца, головного мозга и других внутренних органов. Эхинококкоз легких чаще всего регистрируется в регионах с сухим жарким климатом и развитым скотоводством: странах Южной Америки, Северной Африки, в Австралии и Н. Зеландии, в южной части Европы, США, России, Украины, Молдовы, Северного Кавказа, Средней и Южной Азии.

Причины
Возбудитель эхинококкоза легких – личинка ленточного глиста эхинококка (Echinococcus granulosus), относящегося к цестодам. Половозрелые особи паразитируют в тонком кишечнике животных отрядов псовых и кошачьих - собак, волков, лисиц, песцов и др. В стадии личинки (паразитарной кисты) эхинококки обитают в тканях промежуточных хозяев – парно- и непарнокопытных (овец, коров, лошадей, оленей, свиней) и человека.
Человек заражается яйцами эхинококка, выделяющимися с калом больных животных, обычно при контакте с шерстью, дойке, стрижке овец, выделке шкур и алиментарным путем при употреблении немытых зараженных овощей, зелени, воды. Редко реализуется аэрогенное инфицирование, при вдыхании пыли во время уборки сена и сельхозработ. Из кишечника зародыши эхинококка гематогенным путем рассеиваются в печень, легкие и по всему организму. При респираторном заражении онкосферы фиксируются на стенках бронхов, затем проникают в легочную ткань, формируя пузырчатые структуры.
Патогенез
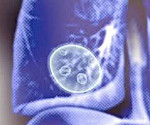
Эхинококк способен к росту и бесконечному размножению за счет выводковых капсул внутреннего слоя, воспроизводящих сколексы и формирующих дочерние пузыри в полости кисты. Благодаря высокой эластичности легочной ткани киста постепенно разрастается, за несколько лет достигая большого объема. Гигантские кисты с диаметром 10-20 см могут содержать несколько литров жидкости. В легком личинка эхинококка может сохранять жизнеспособность в течение многих лет и даже десятилетий (20 лет и более). Эхинококкоз легких может протекать неосложненно и с осложнениями (обызвествлением, нагноением и разрывом кисты).
Киста эхинококка ограничена плотной оболочкой, состоящей из наружного (кутикулярного) и внутреннего (герминативного) слоев, и заполнена жидким содержимым желтоватого цвета. Эхинококкоз легких обычно имеет однокамерную (гидатидозную), редко – многокамерную, форму.
Влияние растущей эхинококковой кисты на организм связано с травмирующим воздействием на окружающие ткани, раздражающим и сенсибилизирующим действием антигенов и продуктов обмена паразита. Для эхинококкоза легких свойственно развитие аллергических реакций замедленного и немедленного типа (эозинофилии, крапивницы, анафилаксии), при множественных личинках на поздней стадии - иммуносупрессии. Сдавление кистой мелких бронхов существенно нарушает их функцию, приводит к формированию ателектазов легкого, атрофии бронхов. Вокруг кисты развивается фиброз легочной ткани.
Нагноение эхинококковой кисты вызывает гибель личинки и разрушение пузыря, воспалительный процесс в окружающих тканях. Опорожнение кисты в бронх (90% случаев), кровеносный сосуд, плевральную или брюшную полость, перикард способствует обсеменению и развитию многочисленных метастатических очагов в здоровых долях легких и других органах, развитию местных и общих токсико-анафилактических реакций.
При прорыве кисты в бронх паразит часто погибает, а фрагменты капсулы выделяются через дыхательные пути с мокротой и гноем при кашле. Исходом может быть полное заживление фиброзной полости в легких, формирование стойкой кисты легкого, хроническое гнойное воспаление. Прорыв в полость плевры приводит к коллапсу легкого, нарастанию дыхательной недостаточности. Обызвествление эхинококка наблюдается обычно при нарушении его развития, гибели личинки и полном выздоровлении пациента.
Классификация
Эхинококкоз легких может быть первичным и вторичным (метастатическим), развиваться в любом отделе легкого, но преимущественно поражает нижние доли. При этом могут формироваться односторонние или двусторонние, одиночные или множественные эхинококковые кисты, имеющие мелкий (до 2 см), средний (2-4 см) или крупный (4-8 см и более) размер.
Симптомы эхинококкоза легких
В клинической пульмонологии различают 3 стадии эхинококкоза легких. В начальный период заболевания, от момента фиксации личинки в легких до первых признаков гельминтоза, отмечается латентное течение. Медленный рост кисты не беспокоит больного, иногда может быть недомогание неясного характера, повышенная утомляемость.
Стадия клинических проявлений эхинококкоза легких наблюдается обычно через 3-5 лет после инвазии при значительном объеме кисты. Возникает боль в груди тупого характера, возможна одышка, упорный кашель (сначала сухой, потом влажный, с прожилками крови), дисфагия. У больных эхинококкозом легких могут быть аллергические явления в виде зуда, уртикарной сыпи, бронхоспазма. При эхинококкозе может развиться ателектаз легкого.
Терминальная стадия эхинококкоза легких характеризуется тяжелыми и опасными для жизни осложнениями. Нагноение кисты протекает с симптомами абсцесса легкого. Прорыв пузыря в бронх характеризуется резким приступообразным кашлем с обильной водянистой мокротой с примесью крови и/или гноя, обрывками кистозной оболочки и мелкими дочерними капсулами; цианозом, асфиксией, тяжелыми аллергическими реакциями.
Прорыв кисты в плевральную полость сопровождается развитием плеврита, резким ухудшением самочувствия, острой болью в зоне поражения, ознобом, скачком температуры, расстройствами дыхания, риском развития пиопневмоторакса и эмпиемы плевры, анафилактического шока и летального исхода. При опорожнении кисты в перикард возникает тампонада сердца. Клинические симптомы эхинококкоза легких могут сочетаться с расстройствами, вызванными внелегочной локализацией паразитарных кист.
Диагностика
В диагностике эхинококкоза легких применяются рентгенологические методы, микроскопия мокроты, общий анализ крови, серологическое исследование. При сборе анамнеза важны факты пребывания в эпидемически неблагоприятных в отношении эхинококкоза регионах, наличие трудовой деятельности, связанной с животноводством, охотой, обработкой шкур животных.
При очень крупном пузыре эхинококка можно заметить выпячивание пораженной части грудной стенки с уплощением межреберных промежутков. В области проекции эхинококковой кисты определяется притупление перкуторного звука. При перифокальном воспалении выявляются влажные хрипы; при опорожнении кисты дыхание становится бронхиальным. Физикальные данные более выражены при развитии осложнений.
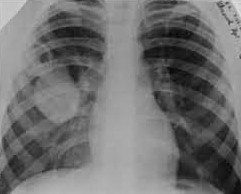
- Рентген. В латентный период эхинококкоза на рентгенограммах легких определяются одна или несколько больших округлых однородных, четко очерченных теней, меняющих конфигурацию при дыхательных движениях. При КТ очевиден кистозный характер поражения, определяется наличие полости с горизонтальным уровнем жидкости и перифокальной инфильтрацией (сильно выраженной при нагноении), иногда - обызвествление.
- Лабораторные исследования. В крови выявляется эозинофилия, при нагноении кисты - лейкоцитоз, повышение СОЭ. Микроскопия осадка мокроты, позволяющая при прорыве кисты обнаружить сколексы, фрагменты оболочки кисты, подтверждает паразитарную природу заболевания. Серодиагностика (РНГА, ИФА) выполняется с целью обнаружения в крови специфических антител к эхинококку.
Дифференциальный диагноз эхинококкоза проводят с туберкулезом, доброкачественными опухолями легких, бактериальными абсцессами и гемангиомой легких. Возможно проведение бронхоскопии и диагностической торакоскопии.
Лечение эхинококкоза легких
Прогноз и профилактика
Прогноз эхинококкоза легких при своевременном радикальном оперативном вмешательстве обычно благоприятный. Образование интраоперационных метастатических очагов чревато рецидивом гельминтоза с множественным поражением. Профилактика эхинококкоза легких заключается в соблюдении правил личной гигиены, дегельминтизации домашних животных, санитарном контроле условий содержания и убоя скота, отлове бродячих животных.
Аннотация научной статьи по клинической медицине, автор научной работы — Е. Г. Казакова
Author considers that roentgen method is the main for detection of hydatid disease of lung. Computer tomography is necessary for detection of small sizes cysts and also when there are complications. During the investigation the cysts of following sizes are met to 3 sm. in 32% cases, from 3 to 5 sm. in 21%, to 7 sm. in 18%, more 7 sm. in 8%. In left lung the cysts in 58 cases in right lung in 42 % are detected. Localization of cysts in low parts of lungs was marked in 60% cases.
Похожие темы научных работ по клинической медицине , автор научной работы — Е. Г. Казакова
ROENTGENODIAGNOSTICS EXPERIENCE OF LUNG HYDATID DISEASE
Автор өкпенің эхинококкозын анықтауда рентген тәсілі басты әдіс ретінде қалады деп санайды. Компьютерлік томография шағын көлемдегі кисталарды, сол сияқты асқынуларды анықтау үшін қажет. Зерттеу барысында келесі мөлшердегі кисталар кездесті: 3 см дейін – 32% жағдайда, 3 см-ден 5см дейін – 21% жағдайда, 7см дейін – 18% жағдайда, 7см жоғары – 8% жағдайда. Сол жақ өкпеде кисталар 58% жағдайда, оң жақ өкпеде – 42% жағдайда анықталды. Өкпенің төменгі бөлігіндегі кисталарды оқшаулау 60% жағдайында анықталды.
золистого тела у 18 (5,4%) больных. Изолированные внутримозговые гематомы - у 11 (3,2%) человек. Латеральные смещения срединных структур головного мозга зафиксированы в 79 (23,5%) наблюдениях.
Субдуральные гематомы преимущественно локализовались в лобных, теменно-височных областях, реже - в затылочной области и диагностированы у 82 (24,4%) пациентов.
Эпидуральные гематомы лобной, теменной локализации выявлены у 17 (5,0%) больных молодого возраста. Нужно отметить, что сагиттальные, фронтальные МРТ проекции , а также исследования в режиме Dark-fluid значительно дополняют информацию об объеме и распространенности выявленных гематом, что крайне важно для последующего оперативного вмешательства. Наружная и внутренняя гидроцефалия различной степени выявлена у трети обследованных.
У 310 (92,3%) из 336 пациентов диагностировали постравматические изменения со сто-
роны структур головного мозга. МР-картину без особенностей наблюдали у 26 (7,7%) больных.
Таким образом, МРТ является методом выбора при исследовании травмы головного мозга. Магнитно-резонансная томография позволяет прижизненно оценивать морфологию и функцию структур головного мозга при разных клинических формах травм и определять тактику лечения каждого больного.
1. Корниенко В. Н. Диагностическая нейрора-диология /В. Н. Корниенко, И. Н. Пронин. - М., 2006. - 871 с.
MAGNETIC RESONANCE TOMOGRAPHY IN ACUTE CRANIOCEREBRAL INJURY
Radial methods of diagnostics in craniocerebral injury are necessary part of general clinical investigation and have main meaning for injury character definition making out further policy of victims treatment as at head trauma it is necessary to detect urgently mechanism of injury, prevalence and rate of brain lesion. If it is established timely then it can be corrected activities, which will defend brain from extensive and nonreversible lesions.
9ТК1Р БАС СУЙЕК-МИ ЖАРАЦАТЫ БАРЫСЫНДАРЫ МАГНИТТ1К-РЕЗОНАНСТЫЦ ТОМОГРАФИЯ
Бас CYЙек-ми-жаракаты барысындары сэулелк эдiстер диагностикасы жалпы клиникалык зерттеулердщ ажырамас белИ болып табылады жэне жаракат сипатын, одан эрi емдеу тактикасын белгшеуде шешушi мачызы бар. Себебi бас жаракаты кезшде закымдалу тетИн, ми мен бас CYЙектiч закымдалуы мен дэрежесш жедел аныктау кажет. Егер бул ™irri уакытында аныкталса, бас CYЙек миыныч кеч келемде закымдалуыныч алдын алура болады.
ОПЫТ РЕНТГЕНОДИАГНОСТИКИ ЭХИНОКОККОЗА ЛЕГКИХ
Областная клиническая больница, отделение лучевой диагностики (Караганда)
Проблема эхинококкоза легких (ЭЛ) остается актуальной и приобретает социальный характер, так как является распространенным при-родно-очаговым заболеванием человека и животных. Возбудителем эхинококкоза человека является Echinococcus granulosus. По данным статистики агентства Республики Казахстан от 9 февраля 2009 г., в 2008 г. по сравнению с 2007 г., возросло число заболевших эхинококкозом на 38,5%, а в сельской местности за этот год увеличилась заболеваемость эхинококкозом на 50% [5].
Чаще поражается печень (44 - 85%), затем легкие (15 - 20%), в более редких случаях эхинококкоз поражает почки, кости, головной и спинной мозг и другие органы. В пораженных
органах может развиться одна или несколько кист.
Методом скрининга является рентгенография грудной клетки. Эхинококкоз легких может быть выявлен случайно при рентгенологическом исследовании. Характерные радиографические признаки неосложненных эхинококковых кист -одна или несколько хорошо очерченных гомогенных теней в легких, обычно - в средних или нижних легочных полях. Форма эхинококковой кисты в большинстве случаев овальная или овоидная, причем более широкая ее часть располагается внизу, а суженный полюс - вверху. Иногда наблюдается изменение формы тени при дыхании (симптом Неменова). Очертания тени неосложненной паразитарной кисты четкие. Нередко определяются признаки деконфигурации (выпячивания, вогнутости, уплощения поверхности) вследствие давления или сопротивления соседних анатомических формаций (сосудов, бронхов, ребер, плевры, диафрагмы и т. п.).
Мы исследовали истории болезни пациентов за период с 2008 по 2009 гг., поступивших в
По нашим данным, 86% заболевших ЭЛ составляют городские жители, 14% - сельские. Также отмечено, что 90% городских жителей проживали в Октябрьском районе города. Нами выявлено, что среди мужчин данная патология встречается на 10% больше (мужчины 55%, женщины 45%). По возрастным категориям наибольший процент (45%) составляют пациенты в возрасте 20-30 лет, в возрасте 50-60 лет (36%). В возрастном периоде 40-50 лет и после 60 лет случаев заболевания эхинококкозом нами не выявлено.
В 80% эхинококковые кисты выявлялись при медосмотрах, в остальных случаях патология сочеталась с ранее выявленным эхинококкозом других органов. Диагноз был выставлен сразу 19 больным, в 3 случаях эхинококкоз был подтвержден после консультации у фтизиатра, у 2 больных - после консультации онколога.
По литературным данным, раннее проявление клинических симптомов зависит не столько от величины кисты, сколько от локализации поражения. При локализации кисты около плевральных листков рано появляются боли в груди, у бронхиального ствола - кашель. Различают 3 стадии развития заболевания. Первая стадия — бессимптомная. В нашем случае таких больных было 15 (68%). Во второй стадии клинических проявлений (жалобы на боли в грудной клетке, одышку, кашель) мы наблюдали 2 (9%) больных.
В стадии развития осложнений поступило 5 (23%) пациентов со следующими осложнениями: 4 случая нагноившейся кисты с перифокаль-ным воспалением, в одном эпизоде нам встретилась дренированная эхинококковая киста: прорыв эхинококковой кисты в бронх сопровождался приступом сильного кашля с выделением большого количества прозрачной жидкости с обрывками хитиновой оболочки.
По данным авторов [1, 2], центрально расположенные кисты обычно круглые, периферические, кисты могут быть овальными или полициклическими. Иногда отмечается косое расположение одиночной паразитарной кисты. В этих случаях длинник ее обычно направлен параллельно ходу главных междолевых щелей. Гидатидная киста, достигающая больших размеров, может сдавить соседние бронхи и нарушить их проходимость вплоть до ателектаза доли или сегмента. В наших наблюдениях бронхи были лишь отодвину-
тыми и дугообразно изогнутыми во всех случаях.
Кальцификация легочных кист, по данным литературы, наблюдается в 0,7% случаев [2], преимущественно в перикардиальных, плевральных и медиастинальных кистах. В таких случаях по краю кисты могут определяться узкие полоски обызвествления - один из признаков гибели паразита [1]. В наших наблюдениях кальцификации не наблюдалось.
На рентгенограмме сходную с эхинококко-зом легких картину могут давать доброкачественные и злокачественные опухоли легких, аневризма аорты и сосудов легких, загрудинный зоб, киста перикарда, эхинококкоз печени поддиафраг-мальной локализации, невринома средостения.
Для дифференциальной диагностики применялась рентгенография в 2 проекциях, многоосевое просвечивание, линейная томография. При исследовании нам встречались кисты следующих размеров: до 3 см - в 32% случаев, от 3 до 5 см - в 21%, до 7 см - в 18%, более 7 см - 8%.
Многие исследователи обращают внимание на более частую локализацию гидатидом в правом легком, объясняя это более крупными размерами его по сравнению с левым. Однако по нашим наблюдениям в левом легком выявлены кисты в 58% случаев, в правом - в 42%. Локализация кист в нижних долях легких отмечалась в 60% случаев.
По литературным данным [3, 4], паразитарные кисты бывают множественными от 8 до 22% случаев, по нашим данным - в 14%. Большое количество кист является результатом одновременного инвазирования в легкое значительного количества онкосфер - первично-множественный эхинококкоз. Билатеральные кисты выявлялись, по нашим данным, в 14% случаев. Единичными были кисты в 64% случаев.
Рентгенологическая картина осложненных эхинококковых кист легких многообразна. Рост кист вызывает эрозии бронхиол, которые включены в перикисту, и, как результат, воздух проникает между фиброзной капсулой и хитиновой оболочкой. Такое скопление воздуха выглядит как вытянутый рентгенопрозрачный серп в верхней части кисты и известно как признак "воздушного полумесяца" или "мениска". При прорыве кисты в бронх после частичного откашливания кистозной жидкости и сколексов, киста опорожняется и разрушенные мембраны видны в полости кисты ("знак змеи").
Всем пациентам с целью верификации диагноза проводилась рентгеновская компьютерная томография на аппаратах низкого разреше-
Медицина и экология, 2010, 2
ния (1-срезовом) или высокого разрешения (64-срезовом). Обладая высокой разрешающей способностью, возможностью послойной визуализации и выполнения денситометрического анализа, этот метод позволил выявить даже небольшие кисты "трудной" локализации (корни легких, па-ракардиальные сегменты, базальные отделы легких), уточнить размеры кист, состояние перифо-кальной легочной ткани. Разрешающая способность КТ позволила визуализировать у 5 больных кисты легких размером от 7-8 мм, которые не были выявлены на рентгенограммах. Рентгенологическим методом выявлялись лишь кисты размером 20-25 мм и более.
КТ предоставила ценную информацию при осложненном эхинококкозе легких. Уверенно выявлялись перикистозное воспаление, частичный разрыв стенки кисты, расслоение фиброзной и хитиновой оболочек и "воздушный полумесяц" между ними.
Таким образом, рентгеновский метод остается основным для выявления эхинококкоза легких. Компьютерная томография необходима для выявления размеров кист малых размеров и при
1. Компьютерная томография в дифференциальной диагностике осложненных форм легочного эхинококкоза /А. И. Икрамов, М. Х. Ходжибе-ков, Д. Н. Акилова и др. //Медицинская визуализация. - 2002, №3. - С. 21 - 22.
2. Лучевая диагностика эхинококкоза легких /Р. Х. Аскарова, М. Х. Ходжибеков, Э. С. Исламбеков и др. //Вестник рентгенологии и радиологии. -1991, №6. - С. 5 - 9.
3. Розенштраух Л. С. Рентгенодиагностика заболеваний органов дыхания /Л. С. Розенштраух, Н. И. Виннер, М. Г. Виннер. - М.: Медицина, 1999. - 440 с.
4. Черемисинов О. В. Эхинококкоз легких: классические и необычные проявления // Медицинская визуализация. - 2004, №4. - С. 13 - 17.
5. Экспресс-информация Агентства РК по статистике от 9 февраля 2009 г.
ROENTGENODIAGNOSTICS EXPERIENCE OF LUNG HYDATID DISEASE
Author considers that roentgen method is the main for detection of hydatid disease of lung. Computer tomography is necessary for detection of small sizes cysts and also when there are complications.
During the investigation the cysts of following sizes are met to 3 sm. in 32% cases, from 3 to 5 sm. in 21%, to 7 sm. in 18%, more 7 sm. in 8%.
In left lung the cysts in 58 cases in right lung in 42 % are detected. Localization of cysts in low parts of lungs was marked in 60% cases.
9КПЕ ЭХИНОКОККОЗЫН РЕНТГЕНОДИАГНОСТИКАЛАУ Т6Ж1РИБЕС1
Автор екпенщ эхинококкозын аныктауда рентген "recrni басты эдк ретшде калады деп санайды. Компьютерлк томография шарын келемдеп кисталарды, сол сиякты аскынуларды аныктау Yшiн кажет.
Зерттеу барысында келес мелшердеп кисталар кездесл: 3 см дейш - 32% жардайда, 3 см-ден 5см дейш - 21% жардайда, 7см дейш - 18% жардайда, 7см жорары - 8% жардайда.
Сол жак екпеде кисталар 58% жардайда, оч жак екпеде - 42% жардайда аныкталды. бкпенщ теменп белiгiндегi кисталарды окшаулау 60% жардайында аныкталды.
РЕНТГЕНОДИАГНОСТИКА ВЫВИХОВ ШЕЙНЫХ ПОЗВОНКОВ ПО ПРЯМОЙ РЕНТГЕНОГРАММЕ
Карагандинский областной медицинский центр
рате при чрезмерных ротационных движениях. Соответственно механизму травмы (ротация) пара суставных отростков, лежащих по дуге вращения, претерпевает наибольшее разрывное усилие, а пара, расположенная на оси вращения, будет смещена меньше или вовсе не смещена.
Двусторонние вывихи по своему механизму чаще всего являются сгибательными, реже - раз-гибательными. Шейные вывихи подразделяются на передние, задние и боковые. Большинство составляют передние вывихи. Следует отметить, что вывихнутым является вышележащий позвонок (по З. В. Базилевской - нижележащий). Изолированный задний - казуистическая редкость, он может возникнуть при разгибательном механизме. Боковые вывихи вообще не бывают изолированными и могут осложнять передние сцепив-
Жизнь эхинококка
Взрослых эхинококков можно встретить в кишках собаки, кошки, волка, лисы, шакала, песца и других животных поедающих мясо.
Наиболее распространен эхинококк в тех местах, где население живет в тесном контакте с собаками. Собаки загрязняют яйцами эхинококка пастбища, дворы, водоемы. В организм человека яйца попадают с загрязненной пищей и через грязные руки. Овцы, коровы, лошади, свиньи, верблюды, олени, кенгуру, грызуны и другие травоядные и всеядные животные заражаются, проглатывая яйца эхинококка вместе с загрязненной травой или водой.
 |  | 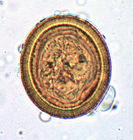 |
| Фото. А — Яйца эхинококка прилипают к шерсти собаки и к ее морде. Б, В — яйца эхинококка. | ||
В кишечнике человека, овцы, коровы и т.д. из яйца вылупляется молодая личинка (онкосфера), которая при помощи зародышевых крючочков проникает в ток крови. Печень — это первый барьер на пути миграции личинок. Печень поражается эхинококком чаще всего — в 75% случаев. Если личинка не осела в печени, то следующие органы мишени — легкие, сердце, головной мозг, почки, мышцы и даже кости. Там личинки медленно растут и превращаются в эхинококковый пузырь (финна). Вокруг паразита образуется соединительнотканная капсула, которая защищает организм от токсинов паразита.
Эхинококковый пузырь состоит из толстого наружного слоя и тонкого внутреннего зародышевого листка. Небольшие пузырьки вдоль зародышевой оболочки соединены с ней тонкой ножкой — это выводковые капсулы с протосколексами. Протосколексы по строению сходны с головкой взрослых червей. Часть протосколексов свободно плавает в пузыре. В 1 мл пузырной жидкости содержится до 400 000 протосколексов.
 |  |  |
| Фото. Строение эхинококкового пузыря: А — толстый бесклеточный наружный слой (зеленая стрелка), тонкий внутренний зародышевый слой (желтая стрелка), много протосколексов (синие стрелки), крошечная выводковая капсула с протосколексами (черная стрелка). Б — Крючья протосколекса (фиолетовая стрелка) и известковые тельца (голубые стрелки). В — Крючья внутри протосколекса (желтые стрелки). | ||
 |  |  |
| Фото. Echinococcus granulosus: А — Дочерние кисты внутри эхинококкового пузыря в почке. Б — Вскрыли эхинококковую кисту печени — внутри много дочерних пузырей. В — МРТ эхинококковой кисты печени: внутри материнского пузыря выводок дочерних кист разного размера. | ||
Хирурги удаляют эхинококковую кисту из брюха мужчины. Киста занимает всю брюшную полость от лобка до ребер. Внутри материнского пузыря очень много дочерних пузырей разного размера.
 | 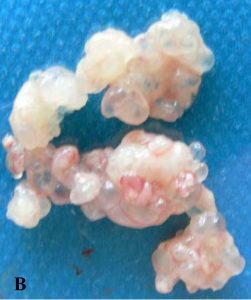 |  |
| Фото. Echinococcus multilocularis: А — Из материнского пузыря наружу вырастают дочерние пузырьки: М — материнский пузырь, Р — протосколексы, В — выводковая капсула с протосколексами, G — зародышевый листок, С — наружная оболочка. Б — Из брюха мыши выделили кисту Echinococcus multilocularis — много дочерних пузырьков. В — печень пораженная Echinococcus multilocularis: многочисленные пузырьки величиной с горошинку тесно расположены один подле другого. | ||
Животные с кистами эхинококка становятся добычей хищников, а внутренности больного эхинококкозом домашнего скота поедают собаки. В кишечнике хищников и падальщиков протосколексы превращаются в половозрелых червей, и биоцикл паразита завершается.
Признаки эхинококкоза
Эхинококк действует губительно своей величиной. Большая кистная опухоль иногда достигает величины головы взрослого человека. Из-за медленного роста эхинококковых пузырей признаки заболевания появляются спустя несколько лет после заражения. При поражении головного и спинного мозга, орбиты или сердца уже маленькие кисты могут давать видимые нарушения. В 75% случаев поражается печень, на втором месте стоят легкие, затем брюшина, селезенка, почки, подкожная клетчатка и другие органы.
При прорыве эхинококковых пузырей в желчные ходы наступает закупорка желчного протока, сопровождающаяся ознобом, рвотой, желтухой, образованием гнойников в печени.
Эхинококковые пузыри передней и нижней поверхности печени часто прорываются в брюшную полость, вызывая анафилактический шок и рассеевание эхинококка по всей брюшной полости. Материнский пузырь обычно погибает, но выводковые капсулы сохраняют жизнеспособность. Фибрин быстро фиксирует их на поверхности брюшных органов, где из них развиваются новые пузыри. При эхинококке в брюшной полости не следует делать проколы из-за опасности диссеминации, следует прямо оперировать. Другого лечения, кроме хирургического, не существует. Однако больной может без особенных расстройств целые годы ходить с эхинококком в животе, пока эхинококк либо погибнет и объизвествится, либо в конце-концов прободение пузыря повлечет за собой смерть.
С течением времени эхинококковый пузырь может прорваться — чаще всего в бронхи, реже в плевру. Этот прорыв пузыря сопровождается обильной рвотой (причем в рвотных массах находятся обрывки пузыря), мучительным кашлем, внезапной одышкой, иногда кровотечением. Прорыв эхинококковых пузырей в бронхи часто ведет к выздоровлению; в редких случаях может наступить смерть от кровотечения или от задушения оболочками и жидкостью. Наблюдалось вскрытие эхинококка в плевральный мешок с быстрым развитием гнойного плеврита и пневмоторакса.
В случае гибели паразита пузырь может нагноиться и дает картину абсцесса печени или легких, в котором лишь остатки хитиновой оболочки и крючья указывают на происхождение.
 |  |
| Фото. Содержимое вырождающейся эхинококковой кисты печени: А — разлагающийся протосколекс в окружении известковых телец. Б — Крючья — остатки протосколексов. | |
Из-за сенсибилизации организма к поступающим в кровь белком паразита, при эхинококкозе часто имеется аллергия в виде зуда, крапивницы, повышенных эозинофилов.
Как поставить диагноз эхинококкоз
На УЗИ хорошо видно эхинококковые кисты в печени, почках, селезенке и сердце. Эхинококковые кисты легкого выявляют при рентгенографии. На КТ хорошо визуализируются кисты костей, на МРТ — эхинококковые кисты головного и спинного мозга.
Тест на антитела к эхинококку вначале может быть отрицательным. После лечения альбендазолом или мебендазолом стенка кисты становятся проницаемой, антигенный материал кистозной жидкости стимулирует выработку антител, и тест на антитела к эхинококку становится положительным.
Иногда окончательный диагноза возможно поставить только с помощью биопсии.
Лечение эхинококкоза
Лекарства от эхинококка повреждают зародышевый слой эхинококковых кист. Эффект от лечения оценивают по УЗИ — в кисте появляются складки.
- Альбендазол — 10-15 мг/кг в сутки в течение 3-6 месяцев.
- Мебендазол — 40-50 мг/кг в сутки в течение 3-6 месяцев.
Важно. Лекарства убивают Echinococcus granulosus, но лишь подавляют рост Echnococcus multilocularis.
Побочные действия лекарств : повышение трансаминаз печени, тромбоцитопения, нейтропения, алопеция.
Эхинококковые кисты вырезают или полностью удаляют пораженный орган при больших поверхностно расположенных кистах (опасность разрыва), инфицированных кистах, кистах соединяющихся с желчными протоками и при действие объемного процесса на жизненно-важные органы — легкие, сердце, головной мозг, почки и т.д.
Рекомендуют принимать альбендазол или мебендазол за 4 дня до операции, и 3 месяца после операции.
Если киста во время операции вскрывается, то протосколексы дают новый рост, что обнаруживается спустя несколько лет.
Берегите себя, Ваш Диагностер!
Читайте также:


