Стронгилоидоз симптомы лечение у детей
10 февраля 2017, 16:38 Эксперт статьи: Блинова Дарья Дмитриевна 0 1,436
Стронгилоидоз — глистная инвазия, поражающая человека, в редких случаях организм лошади. Провоцирует развитие патологии паразит — кишечная угрица. Наибольший процент инвазий приходится на тропические страны, но случаи заражения встречаются повсеместно. Болезнь сопровождается яркой симптоматикой аллергии, общей интоксикации организма, желтухой. Диагноз ставится по анализу кала, крови и дуоденального содержимого. Длительность и сложность лечения зависит от степени поражения организма.

Что представляет собой заболевание?
Внедрение в организм нематоды кишечная угрица приводит к формированию гельминтной инвазии — стронгилоидоз. Первое описание заражения описано в конце 19-го столетия и получило название — кохинхинская диарея, что характеризовалась перманентными поносами. Поражению червями подвергаются различные внутренние органы, чаще — органы желудочно-кишечного тракта и гипатобилиарного комплекса.
Инвазия вызывает аллергические реакции на коже и воздействует на органы дыхательной системы. Течение заражения сопровождается зудящими высыпаниями, кашлем, пожелтением кожных покровов и глазниц. Симптомы стронгилоидоза не проходят сами по себе, а требуют эффективной противоглистной терапии. Зачастую встречается у детей разного возраста. Подтверждение диагноза проводится при помощи выявления яйцеглистов в испражнениях и обнаружении антител в плазме.
Возбудитель — Strongyloides stercoralis или кишечная угрица — круглый червь. Причисляется к классу нематод и имеет вид нитевидного глиста. Черви разнополые, размер самки составляет 1—2,2 мм, самца — 0,7 мм. Головной конец червя обладает ротовой щелью и губами. Задний конец гельминта заострен и загнут. Матка самки вмещает до 9-ти яиц, длина которых 0,2—0,3 мм. В течение дня происходит отложение 50-ти личинок. Личинки, выделяемые самкой в процессе развития, трансформируются в инвазионные филярии. Созревание протекает в окружающей среде.
Жизненный цикл паразита отличается чередованием паразитических и свободных генераций. Ввиду микроскопического размера, паразиты внедряются даже сквозь неповрежденный эпидермис, волосяные сумки, потовые и сальные железы. Попав в ткани, личинки смешиваются с кровотоком и рассеиваются по внутренним органам, откуда перемещаются в ротоглотку и заглатываются. Минуя желудок, они оседают в тонком кишечнике и двенадцатиперстной кишке. В процессе движения происходит деление паразитов на половозрелых самок и самцов. Оплодотворяется гельминт в легком либо в трахее, а завершающая стадия происходит в кишечнике. Продолжительность миграции — 17—27 дней. Инвазия может продолжаться до 30-ти лет.

Самки червя в отличие от самцов, которые погибают, способны проникать в слизистые оболочки. Большая часть половозрелых особей в организме — партеногенетические самки, которые внедрившись в мембраны, откладывают рабдитовидные личинки. Дальнейшее формирование происходит при их выделении наружу с фекальными массами. Становление личинок паразита происходит 3-мя способами:
- Прямой путь. Неинвазивные яйца самостоятельно в каловых массах либо почве трансформируются в филярии, вызывающие недуг.
- Непрямой путь. Попавшие с фекалиями в окружающую среду личинки, при определенных условиях становятся свободноживущими. Такие условия развития позволяют самкам вырабатывать яйца, которые дают старт образованию нового поколения червей. В любой момент такие личинки способны трансформироваться в инвазивные филярии.
- Внутрикишечный путь. Яйцеглисты преобразуются в филярии непосредственно в кишечнике. Аутоинвазия случается если личинки локализуются в кишечнике больше суток.
Первостепенный патогенез — угнетение организма продуктами жизнедеятельности угрицы. Влияние на организм происходит не только в период распада глиста, когда проявляются аллергические реакции, но и во время перемещения личинок. Выраженные иммунодефицитные заболевания приводят к возникновению генерализированной формы инвазии, при которой поражаются важные внутренние органы с возможным летальным исходом. При миграции яйцеглисты механически воздействуют на ткани и внутренние органы. Множественные повреждения кишечного эпителия приводят к воспалению и пропитыванию стенок кишечника эозинофилами. Наличие червя также вызывает:
- набухание фолликулов;
- образование язв и эрозий;
- внутренние кровотечения;
- мезентериальный лимфаденит;
- истощение;
- дистрофию;
- возникновение гранулем и абсцессов;
- белковую недостаточность;
- нарушение функций пищеварения.
Симптомы угрицы кишечной
С момента заражения человека до того как появятся первые симптомы, проходит от 3-х недель до года и дольше. В острый период при тениозе и стронгилоидозе симптомы отсутствуют, проявляются лишь в виде аллергических реакций. Спустя время, появляются признаки общей интоксикации организма: усталость, головные боли, лихорадка выше 38-ми градусов. Имеет место постоянная диарея. Система дыхания реагирует появлением бронхита, плеврита либо пневмонии.
Хроническое течение инвазии отличается отклонениями и делится на 5 форм:
- Желудочно-кишечную. Характеризуется резким ответом со стороны органов желудочно-кишечного тракта. Выражается тошнотой и желудочными болями, появлением водянистых испражнений. Зачатую стул с прожилками крови и слизи. Возможна язва двенадцатиперстной кишки.
- Дуодено-желчнопузырная. Прослеживается увеличение параметров печени и изменение формы мочевого и желчного пузырей. Сопровождается болями в правом боку, отсутствием аппетита, горьким привкусов во рту и рвотой.
- Нервно-аллергическая. Кожные высыпания в виде крапивницы появляются так же резко, как и исчезают. Нервная система реагирует возникновением мигрени, мышечных спазмов, потливости и чрезмерной возбудимости.
- Легочная. Такая форма патологии у людей вызывает нарушение в работе органов дыхания, проявляется кашлем, приступами астмы, одышкой.
- Смешанная. Встречаются симптомы разных форм инвазии.
Особенности у детей
В эндемичных районах необходимо подвергать проверке всех детей с повышенным уровнем эозинофилов. Если диагностика крови выявляет иммуноглобулин G, необходимо начинать лечебную терапию. Иногда наличие червей не дает специфичных симптомов, только в местах проникновения филярий на коже появляется сыпь. Важным фактом является то, что у детей с иммунодефицитом стронгилоидозы — причины умственного отставания. Прием иммунодепрессантов усложняет диагностику глистного поражения.
Диагностика
Подтвердить диагноз стронгилоидоз на первом этапе — сложная задача. Инфекционисту нужно сделать предварительные выводы на основе жалоб больного и общего анализа крови. Исследование крови показывает увеличение содержания эозинофилов и скорости оседания эритроцитов, иногда лейкоцитоз. Анализ фекалий на наличие личинок проводится несколько раз с разницей в несколько дней. Исследуемый кал не должен успевать остыть перед изучением. В ситуации, когда требуется быстро определить патологию, берется дуоденальная жидкость напрямую из двенадцатиперстной кишки путем биопсии. Анализ на стронгилоидоз проводится методом Бергмана, а используется урина, плазма и мокрота. Дополнительной диагностикой назначают анализ для определения антител к филяриям либо их антигенам.
Лечение детей и взрослых
Профилактика
- Избегать работы с почвой без перчаток.
- Не ходить босиком, особенно вблизи очистных сооружений и туалетов.
- Соблюдать правила гигиены.
- Тщательно обрабатывать употребляемые продукты.
- Проводить гигиеническое воспитание ребенка.
Постоянного наблюдения требуют люди из групп риска: дорожные работники, работники зоопарков и парниковых хозяйств, землекопы, ассенизаторы. Люди, прошедшие дегельминтизацию, должны находиться под наблюдением инфекциониста минимум год после терапии. Первостепенный метод профилактики — охрана окружающей среды от загрязнения испражнениями и проведение мероприятий по дезинфекции почвы. Для этого рекомендуют использовать калийные, фосфатные либо азотные удобрения.
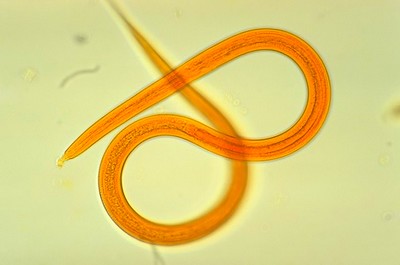
Стронгилоидоз — болезнь, возбудителем которой являются гельминты стронгилоиды (Strongyloides Grassi) из семейства Strongyloididae.
В ранней фазе заболевания превалируют аллергические проявления, в поздней — признаки поражения органов пищеварения.
Гельминты, вызывающие стронгилоидоз
Гельминт, вызывающий стронгилоидоз, является угрица кишечная или, как назвал ее Bavay в 1876 году, Strongyloides stercoralis.
Это мелкая нематода, способная переходить из свободноживущего поколения в паразитическое. Самки в этих поколениях по своей морфологии различны, в то время как самцы сходны (фото стронгилоидоза смотрите рисунок выше).
Свободноживущая самка очень мелкая (1×0,06 мм). Хорошо различимы рабдитовидный пищевод, цилиндрический кишечник, видны также половые зачатки, сравнительно крупные яйца (0,07×0,04 мм), половое отверстие вблизи середины тела и анальное отверстие на вентральной стороне хвостового конца.
Паразитическая самка более крупная (2,2×0,3 мм), бесцветная, полупрозрачная. Пищеварительная система представлена ротовой капсулой с четырьмя слаборазвитыми губами, длинным цилиндрическим пищеводом и кишечником, заканчивающимся анальным отверстием на вентральной поверхности заднего конца тела.
Половая система представлена парными яйцеводом и маткой, в которой имеются до 12 овальных сегментированных яиц. Яйца несколько меньше (0,05-0,058×0,03-0,034 мм), чем у свободноживущих самок. Заканчивается половая система половым отверстием, которое открывается наружу.
Самцы свободноживущих и паразитических поколений по своей морфологии сходны. Они меньше самок (0,07×0,04 мм), имеют рабдитовидный пищевод, хвостовой конец вентрально изогнут крючкообразно. На нем имеется рулек с двумя спикулами. Почти все тело самца занято половыми органами.
Кишечные угрицы также относятся к группе геогельминтов, но отличаются разнообразием цикла развития, который иллюстрирует рисунок выше. Свободноживущие половозрелые самцы и самки обитают обычно в почве. При благоприятной температуре, влажности и других факторах они копулируют и из оплодотворенных яиц выходят рабдитовидные личинки первой генерации. Меньшая же часть из них при отсутствии условий для развития после второй линьки отклоняются от обычной схемы развития и в третьей стадии развития превращаются не в рабдитовидные, а в филяриевидные личинки, дающие начало паразитическому поколению. Именно этим паразитам для продолжения своего развития нуждается в организме хозяина. Обычно их проникновение в организм происходит через кожу. По кровяным сосудам недоразвитые формы стронгилоид заносятся в легкие. Отсюда молодые раздельнополые особи кишечных угриц попадают в гортань, а затем в ЖКТ. Обычно стронгилоиды паразитируют в тонкой кишке человека. Здесь они копулируют. По мнению некоторых авторов (Смирнов Г.Г., 1974), оплодотворение самок начинается еще в бронхах и трахее и продолжается в кишечнике. Из отложенных яиц вылупливаются рабдитовидные личинки первой стадии. Они вскоре линяют, превращаясь в недоразвитые формы стронгилоид второй стадии.
Заражение человека может происходить и перорально. Но и тогда личинки, внедряясь в слизистую ротовой полости, проделывают тот же сложный путь миграции, прежде чем поселиться в кишечнике. Дальнейшая судьба недоразвитых форм стронгилоид может быть разной. Часть из них может развиваться по так называемому внутрикишечному пути. В этом случае после второй линьки здесь же, в просвете кишечника, формируется не рабдитовидная, а филяриевидная инвазионная личинка.
Другая часть личинок второй стадии развития с фекалиями попадает во внешнюю среду. Дальнейшее развитие может идти по прямому или непрямому пути. В первом случае личинка второй стадии линяет в филяриевидную, которая является инвазионной для человека. При непрямом пути развития недоразвитые стронгилоиды линяют в рабдитовидные 1-й генерации, которые дают начало свободноживущим самцам и самкам.
Самки откладывают до 50 зрелых яиц, а вышедшие из них рабдитовидные личинки обнаруживаются в кале спустя 28—30 дней после заражения. Они в почве сохраняют свою жизнеспособность и развиваются при температуре в пределах от 10 до 40°С и влажности не менее 18—20%.
Эпидемиология
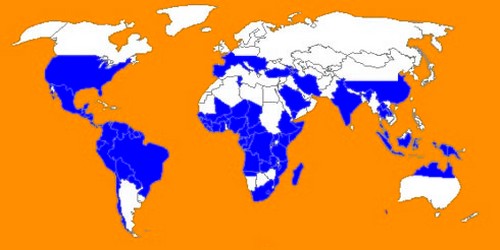
Условия, необходимые для пребывания личинок во внешней среде, определяют и ареал их распространения. Стронгилоидоз встречается чаще в субтропических и тропических зонах:
- в странах Латинской Америки (Бразилия, Панама, и др.),
- в юго-восточной Азии,
- в Европе (Италия, Франция, Бельгия, Голландия и др.),
- в России наиболее распространено заболевание в Закавказье,
- также данное заболевание встречается в Украине и Молдавии.
По данным Е.А. Шабловской (1968), на территории УССР зарегистрировано около 600 случаев стронгилоидоза, в Молдавии 140 случаев. Единичные случаи регистрируются и в республиках Средней Азии.
Поскольку при температуре почвы ниже 10°С личинки не развиваются, а при 0°С и ниже быстро погибают, в северных районах распространенность стронгилоид не регистрируется.
Единственным источником инфекции, при стронгилоидозе является человек. Но некоторые исследователи определенное значение придают собакам и кошкам, в организме которых паразиты также могут развиваться.
Механизм заражения обычно перкутанный, но может быть и пероральный, с поступлением инвазионной филяриевидной личинки в слизистые ротовой полости, откуда она совершает свой обычный путь миграции. Факторами передачи чаще всего бывает загрязненная почва, где инвазионные личинки при определенных условиях могут сохраняться 3—4 недели. Изредка факторами передачи инвазии служат свежезагрязненные фрукты, ягоды и овощи, на которых инвазионные недоразвитые формы стронгилоид могут выжить 4—5 дней. В воде они не развиваются и погибают в течение 1—2 суток, поэтому вода может служить фактором заражения только в очень редких случаях, при употреблении ее вскоре после загрязнения.
Сезонность заболевания определяется периодом года, когда суточная температура переходит порог 12°С и имеется достаточная влажность почвы. Так как в условиях низких температур личинки во внешней среде не мигрируют и в высохшей почве быстро погибают, то происходит самообеззараживание почвы. Этим объясняется низкая пораженность населения в районах с сухим и умеренным климатом.
Эти биологические особенности объясняют и более частую пораженность данным гельминтозом рабочих шахт, кирпичных и черепичных заводов, тунелестроителей, землекопов и других профессий, связанных с работой в условиях повышенной влажности и умеренных температур.
Патогенез
В патогенезе ранней, миграционной фазы болезни основное значение имеют аллерго-токсический синдром и повреждение тканей механическим способом, в частности кишечника.
Личинки стронгилоид при миграции могут попасть в различные органы и ткани, где обнаруживаются гнойные гранулемы, дистрофические изменения и микроабсцессы — в печень, легкие, почки и др. Повторные волны миграции недоразвитых форм стронгилоид сопровождаются усилением аллергических проявлений. При снижении резистентности организма (злокачественные опухоли, голодание), а также экзогенной иммуносупрессии (применение иммунодепрессантов после трансплантации, кортикостероидных гормонов) размножение паразита резко ускоряется, процесс генерализуется и может наступить летальный исход, даже если до этого болезнь протекала скрытно.
По-видимому, мигрирующие личинки стронгилоид способствуют заносу бактериальной флоры из кишечника, что может привести, в частности, к грамнегативным бактериям и может быть причиной неблагоприятного исхода болезни.
Клиника
В связи с тем, что от момента заражения до симптомов проходит срок неопределенной длительности, установление продолжительности инкубационного периода затруднено. Инвазия обычно длится долго, с периодами ремиссии и обострений. При аутореинвазиях она может продолжаться неопределенно долгое время (года и даже десятилетия).
Специфических, патогномоничных симптомов стронгилоидоза нет. В ранний период болезни больные часто жалуются на общую слабость, раздражительность, головокружения и головные боли, кожные высыпания и зуд. У многих отмечается повышение температуры тела, иногда до высоких цифр (38-39°С).
Могут развиться также при стронгилоидозе симптомы бронхита, пневмонии, аллергических летучих инфильтратов в легких.
Наряду с аллергическими проявлениями диагностируется дизентериеподобный симптомокомплекс:
- отмечаются гепатомегалия,
- в отдельных случаях с желтушностью кожи и склер,
- умеренной билирубинемией,
- повышением активности трансаминаз (Полозок Е.С., Токмалаев А.К., 1978).
Существует 3 основных формы заболевания:
- Желудочно-кишечная. Для нее характерно постепенное начало заболевания, а затем хроническое течение с элементами поражения ЖКТ. Нередко при этой форме стронгилоидоза среди симптомов резко выделяются признаки дискинезии желчного пузыря, в связи с чем некоторые авторы (Ишмухаметова А.И., Шабловская Е.А.) выделяют дуодено-желчно-пузырную форму.
- Нервно-аллергическая. Основными симптомами является уртикарная сыпь с характерной для нее клиникой и астено-невротическнй синдром.
- Смешанная. Могут быть выражены все или некоторые симптомы других форм.
Клиническая картина и симптомы стронгилоидоза разнообразны не только по развитию и симптоматике, но и по интенсивности проявлений. Болезнь может протекать в легкой, средней и тяжелой степени. В легких случаях наблюдается только эозинофилия при отсутствии жалоб.
Для симптомов стронгилоидоза любой формы течения характерна эозинофилия, выраженность которой самая сильная в ранней фазе болезни и при нервно аллергической форме, когда даже в поздней стадии заболевания она может достигать 70-80%.
Прогноз для легкой и средней степени тяжести — благоприятный, для более тяжелых случаев с повторными аутоинвазиями, наличием интеркуррентных болезней — ухудшается.
Диагностика
Клиническая диагностика стронгилоидоза крайне затруднена ввиду полиморфизма и неспецифичности клинических проявлений. Наводить на мысль о возможности стронгилоидозной инвазии может сочетание симптомов поражения органов пищеварения с упорной эозинофилией крови и крапивницей
Окончательный диагноз устанавливается только на основании обнаружения личинок кишечной угрицы в фекалиях, в мокроте, в моче. Исследуемый материал должен подвергаться лабораторному исследованию в свежем виде. Для повышения эффективности исследование фекалий рекомендуется проводить после дачи слабительного. Общепринятые унифицированные методы мазка, флотации и осаждения в данном случае малоэффективны.
Для выявления стронгилоидоза необходимо провести обследование методом Бермана. В настоящее время применяется также метод диагностики по Харада и Мори, описанный в статье по диагностике анкилостомидозов.
Для достоверного и эффективного выявления стронгилоидоза рекомендуется проводить параллельные поиски личинок стронгилоид в интестинальных, в частности дуоденальных, фекалиях. В случае обнаружения недоразвитых стронгилоид в мокроте или моче необходимы исследования фекалий и дуоденального содержимого методом Бермана.
Лечение
Для лечения стронгилоидоза назначается тиабендазол (минтезол) (ВОЗ, 1981). В процессе специфического лечения назначается десенсибилизирующая терапия, которую необходимо продолжить и после завершения лечения, так как возможно обострение аллергических проявлений и признаков воспалительных изменений в кишечнике. Контрольные паразитологические исследования проводятся через 1—2 недели.
Профилактика
Предупредительные мероприятия направлены в основном на выявление и обеззараживание источников инфекции и на охрану внешней среды от загрязнения фекалиями. Периодически проводят плановое обследование всего населения предполагаемых очагов инвазии, групп населения (профессий) повышенного риска в отношении стронгилоидоза, используя метод Бермана. Выявленных инвазированных подвергают дегельминтизации с последующим ежемесячным контрольным обследованием в течение полугода.
В целях охраны почвы от загрязнения личинками сгронгилоид фекалии больных обрабатывают 40% раствором попаренной соли, калийных, азотных, фосфорных и смешанных удобрений. Для обеззараживания в эпидемический сезон почвы в очагах стронгилоидоза вышеуказанные средства используют в 10% растворе. Надежной мерой дезинвазии является и обработка почвы 2% раствором пестицида карбатион, в присутствии которого рабдитовидные личинки погибают спустя 20 часов, а филяриевидные — 24 часа (Шабловская Е.А., 1968). В холодный период года дезинвазию почвы не проводят, так как недоразвитые формы стронгилоид при низких температурах быстро погибают и происходит самообеззараживание почвы.
Определенное профилактическое значение имеют общие принципы гигиены, охрана кожных покровов от соприкосновения с гельминтологически небезопасной почвой, то есть соблюдение мер, предотвращающих реализацию механизма заражения.
Стронгилоидозом называют паразитарную болезнь, возникновение которой связывают с наличием в организме специфического возбудителя – кишечной угрицы. Паразит может длительное время жить в организме взрослого человека либо ребёнка и при этом клиническая картина, характерная для заболевания, не будет проявляться. Симптомы болезни обычно появляются на фоне снижения иммунитета. Данная паразитарная болезнь опасна своими последствиями.
Причины
Стронгилоидоз вызван паразитированием в организме кишечной угрицы. Она локализуется преимущественно в кишечнике, но может совершать миграцию по организму. Самки угрицы откладывают яйца, которые затем превращаются в личинки. Вместе с калом больного человека они попадают в почву и могут заражать других людей.
В группе риска этого заболевания находятся дети, особенно младшего возраста, так они часто ходят босиком и играют на земле, где могут находиться личинки угрицы. К тому же дети не любят мыть руки, что также относится к предрасполагающему фактору. Заражение может произойти:
- через воду;
- через плохо обработанные продукты, плохо помытые овощи и фрукты;
- при ходьбе босиком;
- через грязные руки (особенно если ребёнок играл на земле).
Симптомы
Клиническая картина при стронгилоидозе может быть разной. Всё зависит от степени поражения, места локализации паразитов, формы заболевания. На первом этапе наблюдаются такие признаки:
- зудящая сыпь или красные волдыри;
- боли в мышцах и суставах;
- головокружения;
- общая слабость.
Примерно через неделю после инвазии клиническая картина становится обширней. К симптоматике добавляются новые признаки: мокрый кашель, затруднение дыхания, хрипы в лёгких. Это значит, что паразиты мигрировали в лёгкие. На этой стадии анализы крови показывают увеличение СОЭ, повышенный уровень лейкоцитов.
После стадии миграции наступает кишечная стадия. Здесь уже различают формы заболевания, от которых и зависит дальнейшая клиническая картина. При кишечной и дуодено-желчно-пузырной формах, которые встречаются чаще всего, наблюдаются серьёзные нарушения работы ЖКТ: тяжёлая диарея, запор, тошнота, рвота. При аллерготоксической форме заболевания по всем телу появляются высыпания, похожие на кольца и линии. Поражённые участки сильно зудят.
Болезнь тяжело протекает у маленьких детей в силу их слабого иммунитета. Кроме того, если инвазия случилась после того, как ребёнок перенес серьёзное заболевание, то клиническая картина будет обширной, а течение болезни – тяжёлым.
У детей стронгилоидоз обычно диагностируют на поздней стадии, когда появляются первые характерные симптомы. Поставить точный диагноз позволяют такие методы:
- изучение жалоб;
- осмотр пациента;
- анализ кала по методу Бергмана;
- анализ крови.
Изучение анамнеза и осмотр позволяют только предположить наличие заболевания. Самым информативным методом диагностики является анализ кала, однако его нужно проводить несколько раз, так как при первом заборе кала личинки угрицы могут быть не выявлены. По анализу крови диагностировать болезнь невозможно, однако полученные данные дополнят картину. При наличии заболевания анализ крови показывает повышение СОЭ и отклонение от нормы по количеству эозинофилов (5% и больше).
Осложнения
Осложнения стронгилоидоза обычно наблюдаются, если заболевание запустить: то есть, откладывать запись к врачу даже тогда, когда у ребёнка проявились характерные симптомы, свидетельствующие о развитии болезни. Негативные последствия также могут возникнуть на фоне ослабления иммунитета. К осложнениям болезни относят:
- менингит;
- перитонит;
- панкреатит;
- язву желудка;
- кровотечения в кишечнике;
- миокардит.
При значительной инвазии и отсутствии адекватной терапии у ребёнка может развиться кахексия. Для такого патологического состояния характерно крайнее истощение организма, которое сопровождается резким снижением веса.
Лечение
Лечение стронгилоидоза должно проходить под врачебным контролем. Задача родителей – вовремя среагировать на характерные симптомы и записать ребёнка на приём к врачу. Давать ребёнку лекарственные препараты до консультации с врачом не стоит, тем более те, которые влияют на жизнеспособность паразитов: такие средства принимают только по назначению врача после постановки точного диагноза.
После того как врач назначит терапию, родители должны следить за тем, чтобы ребёнок выполнял все рекомендации. По окончанию курса нужно ежемесячно записывать ребёнка на обследования. Важно предпринять меры, исключающие повторную инвазию.
Лечение стронгилоидоза предполагает приём препаратов, влияющих на жизнеспособность паразитов. Доза таких лекарственных средств рассчитывается с учётом возраста ребёнка. Дополнительно врач может назначить препараты, нацеленные на купирование симптомов. К ним относятся:
- антигистамины;
- жаропонижающие средства;
- противовоспалительные препараты;
- успокаивающие лекарства;
- спазмолитики.
Обычно достаточно одного курса медикаментозной терапии, чтобы избавить ребёнка от данного паразитарного заболевания. Врач контролирует лечение, по окончанию курса проводит ежемесячные обследования ещё полгода. Если личинки угрицы будут выявлены по окончанию лечения, то врач назначает повторный курс.
Профилактика
Профилактика стронгилоидоза у детей зависит от действий родителей. Чтобы избежать инвазии, необходимо:
- тщательно обрабатывать продукты;
- следить, чтобы ребёнок не ел немытые овощи и фрукты;
- следить за гигиеной рук ребёнка;
- не разрешать малышу ходить босиком и играть на земле в потенциально опасных зонах (в частности там, где могут быть фекалии);
- проявлять особую осторожность при пребывании с ребёнком в эндемических зонах.
Необходимо повышать иммунитет ребёнка, ведь при ослаблении организма болезнь может протекать крайне тяжело. Укрепить иммунитет помогут простые меры: естественная витаминизация, правильное питание, занятия спортом, закаливание. При первых симптомах нужно незамедлительно показать ребёнка врачу, так как ранняя диагностика и своевременное лечение помогут избежать осложнений.
Стронгилоидоз или кишечная угрица – это непредсказуемое и опасное заболевание. Из статьи вы узнаете о симптомах заболевания, как происходит заражение и как его избежать.
Кишечная угрица – круглый червь размером 1–2 миллиметра. Он развивается в слизистой кишечника и желудка. Яйца овальной формы, самки откладывают в день до 50 штук.
Что же делать в такой ситуации ? Для начала советуем почитать эту статью. В данной статье подробно описываются методы борьбы с паразитами. Также рекомендуем обратиться к специалисту. Читать статью >>>
После того как молодая особь появилась из яйца в кишечнике, она покидает его вместе с фекалиями. В природной среде она превращается во взрослую особь после четырёх линек. Угрица, которая прошла только две линьки, чаще всего попадает в организм носителя и является самой опасной формой. В организме человека живут и размножаются только женские особи.
Паразиты способны проникать в организм через кожу, потовые железы и волосяные фолликулы. Они попадают в кровоток, затем в лёгкие и в глотку, проглатываются и оказываются в желудке и кишечнике. Если паразит попал в организм через рот, то он проходит через слизистые в кровоток и проходит тот же путь.
Как можно заразиться?
Возбудители болезни передаются через почву. Заразиться можно, если:
- лежать на траве или ходить по ней босиком;
- есть немытые овощи и фрукты;
- пить некачественную воду;
- работать с землёй и растениями без защитных рукавиц.
Другой путь – самозаражение. В таком случае паразиты могут существовать внутри человека долгие годы. Личинки созревают в кишечнике и через его стенки попадают в кровоток, проходя весь дальнейший путь.
Распространение
Субтропический и тропический климат — лучшая среда обитания для угрицы кишечной. Для развития личинки паразита благоприятной температурой почвы можно считать от 10 до 40С. Из-за климатической зависимости заражение паразитом редко фиксируется в южных регионах России, Закавказье, Молдавии и на Украине.
В местах, где загрязнение испражнениями почвы и воды бывает редким явлением, инфицирование кишечной угрицей происходит крайне редко и имеет низкий уровень распространенности. Поэтому стронгилоидоз считается редким заболеванием в развитых странах. В городских населенных пунктах развивающихся стран паразит менее распространён в сравнении с сельской местностью, где плохие санитарные условия.
Впервые описали инфекцию в 19 веке, заражение обнаружили у французских солдат, которые возвращались домой из экспедиции в Индокитае. На сегодняшний день сохраняется эндемический стронгилоидоз в странах Лаос, Вьетнам, Камбоджа, здесь инфицируется до 10% местного населения. До недавнего времени Японские жители часто заражались угрицей кишечной, но принятая программа по борьбе с паразитом устранила инфекцию. Бразилия и Центральная Америка фиксируют в некоторых районах высокую распространенность заболевания.
Эндемичным очагом считается Африка. Сельское население Италии также инфицировалось паразитом, хотя на сегодняшний день информации о заражении нет. На Тихоокеанских островах вспышки инвазии редкость, но на Фиджи иногда бывают. Сельское население и отдаленные общины аборигенов в тропической Австралии имеют широкие масштабы заражения стронгилоидозом.
Людям, путешествующим по миру, знание географического распределения заболевания обязательно, в целях принятия мер и профилактики во время посещения эндемичных районов.
Паразит легко передается через вещи обихода (постельное белье, одежда, текстильные изделия), поэтому не рекомендуется, посещая эндемичные районы, в гостиничных номерах использовать местное постельное белье. Для таких случаев лучшим вариантом будет иметь с собой спальные мешки, а для посещения душа надевать резиновые тапочки.
Строение кишечной угрицы
Самка угрицы кишечной достигает до 2,2 мм в длину, а толщина особи варьируется от 0,03 до 0,07 мм. Самец гораздо меньше, и его длина около 0,9 мм, а толщина до 0,06 мм. Взрослые особи червей бесцветные и полупрозрачные. Оплодотворив самку, самец червя погибает.
Самка обладает парным половым аппаратом, в ее матке содержится от 5 до 9 яиц, а за сутки угрица может отложить до 50 яиц. Туловище червя с головы закруглено, а хвостовая часть имеет заостренную, коническую форму. Пищевод паразита длинный и занимают большую часть тела (1/3), его строение рабдитовидное.
В организме человека паразиты поражают все отделы кишечника, могут паразитировать в печени, лимфатических и желчных потоках.
У самца форма туловища похожа на веретено, задний конец заострен и загнут в сторону брюха (вентрально). Взрослые самцы локализуются в просветах двенадцатиперстной кишки у инфицированого человека. Самцы не имеют половой бурсы, но у них есть рулек и две спикулы изогнутого вида. Отложенные паразитом яйца сразу же имеют зрелую личинку, что угрицу кишечную отличает от многих нематод, у которых для созревания личинки требуется длительный период времени и комфортные условия.
Жизненный цикл
Угрица кишечная проходит достаточно сложный цикл развития, состоящий из нескольких жизненных путей:
- Прямой путь — самый быстрый путь развития гельминта, при котором непатогенные личинки (рабдитовидная форма) попадают во внешнюю сферу с фекалиями, где при благоприятных условиях проходят две линьки и становятся филяриевидными (патогенными), на это развитие уходит три дня и паразит готов к инфицированию человека. Попадая в организм, личинка достигает стадии взрослой особи, на этом данный цикл развития завершается.
- Непрямой путь – при нем образуются свободноживущие гельминты. Выходя из человеческого организма с испражнениями, рабдитовидные личинки попадают в почву, где пройдя четыре линьки, достигают стадии взрослой особи, способной к размножению непатогенных личинок. Непатогенные личинки могут быть свободноживущими, а могут и перейти в филяриевидную форму, в которой свободноживущий гельминт становится паразитом опасным для человека. Так как человек заражается червем не первого поколения, этот путь называют непрямым. Развитие паразита этим путем длится в течение 10 дней.
- Внутрикишечный путь – при таком развитии рабдитовидные личинки переходят в стадию патогенных в просветах кишечника, чем провоцируют аутоинвазию (повторное заражение). Этим путем червь развивается в организмах людей, страдающих заболеваниями кишечника и хроническими запорами. Результатом такого развития жизненного цикла червя приводит к проникновению личинок в кровоток через стенки кишечника.
- Инфицирование людей может быть и через поврежденную кожу извне (перкутанно), проникновение личинок в организм происходит через кожные покровы, потовые железы и волосяные сумки, далее в кровеносные сосуды. Двигаясь с кровотоком, проходят в сердце и по малому кругу кровообращения попадают в легкие, трахею и глотку. Затем с пищей либо со слюной проглатывается паразит, достигая кишечника.
Пройдя две линьки в тонкой кишке, личинки становятся половозрелыми особями. Так как у самцов нет приспособлений для закрепления к стенкам органа, они выходят с фекалиями в отличие от самок, которые мигрируют в стенки кишечника, где размножаются без оплодотворения (путем партеногенеза), однако, по другим описаниям (в том числе согласно описанию в русскоязычной Википедии) считается, что самец гибнет после копуляции, то есть после спаривания в кишечнике. Самки в кишечнике откладывают яйца, в которых развиваются рабдитовидные (непатогенные) личинки, выходящие во внешнюю среду с фекалиями.
При любом виде попадания в организм, угрица кишечная проделывает миграционный путь, который состоит из малого и большого круга кровообращения.
Развивается гельминт от личинки до состояния взрослого червя в организме человека от 17 до 27 суток.
Формы стронгилоидоза
Существует 3 основных формы заболевания:
- Желудочно-кишечная. Для нее характерно постепенное начало заболевания, а затем хроническое течение с элементами поражения ЖКТ. Нередко при этой форме стронгилоидоза среди симптомов резко выделяются признаки дискинезии желчного пузыря, в связи с чем некоторые авторы (Ишмухаметова А.И., Шабловская Е.А.) выделяют дуодено-желчно-пузырную форму.
- Нервно-аллергическая. Основными симптомами является уртикарная сыпь с характерной для нее клиникой и астено-невротическнй синдром.
- Смешанная. Могут быть выражены все или некоторые симптомы других форм.
Клиническая картина и симптомы стронгилоидоза разнообразны не только по развитию и симптоматике, но и по интенсивности проявлений. Болезнь может протекать в легкой, средней и тяжелой степени. В легких случаях наблюдается только эозинофилия при отсутствии жалоб.
Для симптомов стронгилоидоза любой формы течения характерна эозинофилия, выраженность которой самая сильная в ранней фазе болезни и при нервно аллергической форме, когда даже в поздней стадии заболевания она может достигать 70-80%.
Прогноз для легкой и средней степени тяжести — благоприятный, для более тяжелых случаев с повторными аутоинвазиями, наличием интеркуррентных болезней — ухудшается.
Диагностика
Клиническая диагностика стронгилоидоза крайне затруднена ввиду полиморфизма и неспецифичности клинических проявлений. Наводить на мысль о возможности стронгилоидозной инвазии может сочетание симптомов поражения органов пищеварения с упорной эозинофилией крови и крапивницей
Окончательный диагноз устанавливается только на основании обнаружения личинок кишечной угрицы в фекалиях, в мокроте, в моче. Исследуемый материал должен подвергаться лабораторному исследованию в свежем виде. Для повышения эффективности исследование фекалий рекомендуется проводить после дачи слабительного. Общепринятые унифицированные методы мазка, флотации и осаждения в данном случае малоэффективны.
Для выявления стронгилоидоза необходимо провести обследование методом Бермана. В настоящее время применяется также метод диагностики по Харада и Мори, описанный в статье по диагностике анкилостомидозов.
Для достоверного и эффективного выявления стронгилоидоза рекомендуется проводить параллельные поиски личинок стронгилоид в интестинальных, в частности дуоденальных, фекалиях. В случае обнаружения недоразвитых стронгилоид в мокроте или моче необходимы исследования фекалий и дуоденального содержимого методом Бермана.
Для лечения стронгилоидоза назначается тиабендазол (минтезол) (ВОЗ, 1981). В процессе специфического лечения назначается десенсибилизирующая терапия, которую необходимо продолжить и после завершения лечения, так как возможно обострение аллергических проявлений и признаков воспалительных изменений в кишечнике. Контрольные паразитологические исследования проводятся через 1—2 недели.
Кишечные симптомы угрицы
О болезни пациент долгое время может не догадываться, а узнает случайно – на плановом обследовании либо при рецидиве при ослабленном иммунитете. Симптомы стронгилоидоза могут затрагивать многие внутренние органы и системы, а объясняется это движением паразита по системному кровотоку. Поэтому следует изучить классификацию признаков, которые должны натолкнуть больного на тревожные мысли об инфицировании:
- легочные отклонения: лихорадка, одышка, плеврит, хрипы, сухой кашель, дыхательная недостаточность;
- пищеварительные нарушения: признаки диспепсии, обструктивная желтуха, перитонит, зуд анального отверстия, жидкий кал, кишечная колика, снижение массы тела, отвращение к пище;
- кожные повреждения: местные, аллергические реакции в виде крапивницы, геморрагической сыпи, отечности, покраснения кожи, сильного зуда. Не исключен анафилактический синдром.
Диагностика стронгилоидоза
Чтобы обнаружить опасного червя, требуется дополнительно исследовать каловые массы пациента под микроскопом. Например, аутоинвазия выявляется по мазкам, взятым из прямой кишки, либо врач рекомендует иммуноферментный анализ на стронгилоидоз для выявления специфических антител к вредоносным веществам. Дополнительные лабораторные исследования при подозрении на кишечную угрицу представлены ниже:
- посев кала при благоприятной для гельминта среде;
- полимеразная цепная реакция;
- аспирационная биопсия;
- реакция иммунофлуоресценции;
- УЗИ органов ЖКТ для осложненных клинических картин.
Лечение
Изучив, что может вызывать паразитирующую инфекцию, важно обеспечить профилактические мероприятия гельминтоза на каждый день. Если заболевание уже развивается в организме взрослого или ребенка, эффективное лечение стронгилоидоза предусматривает комплексный подход к проблеме. Это обязательно прием медикаментов, соблюдение правил личной гигиены, правильное питание и дополнительное употребление поливитаминных комплексов.
Важно понимать, что зараженной может быть вода, поэтому важно своевременно позаботиться о ее качественной чистке. Давать выпить жидкость из-под крана ребенку вообще противопоказано, поскольку ее химический состав может стать серьезной угрозой для здоровья, спровоцировать возникновение в органах ЖКТ угрицы кишечной. Избавиться от патогенной флоры поможет полный курс медикаментов по рекомендации лечащего врача.
Каковы бы не были причины появления глистов, путь лечения нелегкий. Эффективные таблетки от паразитов в организме человека представлены огромным ассортиментом, а их количество и способ применения важно оговаривать индивидуально с врачом. От грамотно подобранных доз угрица кишечная погибает, организм избавляется от некогда паразитирующих особей, тревожной симптоматики. Вот эффективные средства от паразитарной флоры:
- Ивермектин. Принимать утром и вечером по 100 мг на протяжении трех суток.
- Албендазол. При проявлении симптомов кишечной угрицы на протяжении трех дней принимать по 200 мг препарата. В качестве аналогов задействовать Гелмодол-ВМ, Немозол, Саноксал.
- Мебендазол. Длительность курса – 3 суток, на протяжении которых дважды за сутки принимать лекарство по 100 мг утром и вечером. Препарат можно заменить Вормином, Вермоксом, Телмоксом, Тиабендазолом.
- Декарис. Таблетку принимать единоразово, хотя более востребованы медикаменты нового поколения.
- Генцианвиолет. Используется в качестве местного антисептика, обладает бактерицидными свойствами.
Лечение народными средствами
При наличии такого паразита, как угрица кишечная, можно воспользоваться методами альтернативной медицины. Главное – подобрать надежный рецепт. Так, используя народные средства от угрицы, симптомы будет быстро проходить, а некогда жизнеспособные особи превращаться в метаболиты и выходить с каловыми массами. Вот эффективные рецепты, которые быстро приходят на помощь:
- Столовую ложку полыни горькой залить 2 стаканами кипятка, накрыть крышкой и настоять до полного охлаждения. Принять дозу после процеживания за три приема. Заменить сырье можно пижмой, мятой перечной, корой дуба, тысячелистником или календулой.
- Взять по 20 грамм чеснока и хрена, измельчить на терке. Важно, чтобы концентрат не попадал на кожу и слизистую. Залить кашицу 500 мл водки, настоять 10 суток. Принимать внутрь по столовой ложке трижды за сутки.
- Проварить 1 кг щавеля в 1 л воды на протяжении 1 часа, затем добавить 50 г сахара. На выходе получается стакан отвара, который не разбавлять, а принимать внутрь по два глотка перед каждой трапезой.
Профилактика
Частые командировки, несоблюдение правил личной гигиены, некачественная обработка продуктов питания, экологический и социальный фактор приводят пациента к заражению кишечной угрицы. Чтобы избежать осложнений, болезнь требуется своевременно предупредить. Важно знать, как проводится профилактика стронгилоидоза, что может сделать каждый человек. Профилактические мероприятия от кишечной угрицы следующие:
- Обеспечить благоустройство территории.
- Принимать медицинские препараты с целью профилактики.
- Избегать мест повышенного скопления людей при эпидемии.
- Укреплять иммунитет во время сезонного авитаминоза.
- Термически обрабатывать сырые овощи, фрукты.
Победить паразитов можно!
Антипаразитарный комплекс® - Надежное и безопасное избавление от паразитов за 21 день!
- В состав входят только природные компоненты;
- Не вызывает побочных эффектов;
- Абсолютно безопасен;
- Защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Выводит из организма продукты жизнедеятельности паразитов.
- Эффективно уничтожает большую часть видов гельминтов за 21 день.
Сейчас действует льготная программа на бесплатную упаковку. Читать мнение экспертов.
Список литературы
- Centers for Disease Controland Prevention. Brucellosis. Parasites. Ссылка
- Corbel M. J. Parasitic diseases // World Health Organization. Ссылка
- Young E. J. Best matches for intestinal parasites // Clinical Infectious Diseases. — 1995. Vol. 21. — P. 283-290. Ссылка
- Ющук Н.Д., Венгеров Ю. А. Инфекционные болезни: учебник. — 2-е издание. — М.: Медицина, 2003. — 544 с.
- Распространенность паразитарных болезней среди населения, 2009 / Коколова Л. М., Решетников А. Д., Платонов Т. А., Верховцева Л. А.
- Гельминты домашних плотоядных Воронежской области, 2011 / Никулин П. И., Ромашов Б. В.

Лучшие истории наших читателей
Тема: Во всех бедах виноваты паразиты!
От кого: Людмила С. (ludmil64@ya.ru)
Кому: Администрации Noparasites.ru
Не так давно мое состояние здоровья ухудшилось. Начала чувствовать постоянную усталость, появились головные боли, лень и какая-то бесконечная апатия. С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта.
Думала, что это из-за тяжелой работы и надеялась, что само все пройдет. Но с каждым днем мне становилось все хуже. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я-то чувствую, что мой организм не здоров.
Решила обратиться в частную клинику. Тут мне посоветовали на ряду с общими анализами, сдать анализ на паразитов. Так вот в одном из анализов у меня обнаружили паразитов. По словам врачей – это были глисты, которые есть у 90% людей и заражен практически каждый, в большей или меньшей степени.
Мне назначили курс противопаразитных лекарств. Но результатов мне это не дало. Через неделю мне подруга прислала ссылку на одну статью, где какой-то врач паразитолог делился реальными советами по борьбе с паразитами. Эта статья буквально спасла мою жизнь. Я выполнила все советы, что там были и через пару дней мне стало гораздо лучше!
Улучшилось пищеварение, прошли головные боли и появилась та жизненная энергия, которой мне так не хватало. Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили!
Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут - прочитайте эту статью, уверена на 100% вам поможет! Перейти к статье>>>
Читайте также:


