Токсикоинфекция вызванная кишечной палочкой
Токсикоинфекции, вызванные солелюбивыми вибрионами
При пищевых отравлениях рыбой в Японии обнаружены возбудители—Vibrio parahaemoliticus. Инкубационный период при этих заболеваниях короткий: 2—12 ч. Клинически заболевания протекат в двух формах: а) холероподобной — сильные боли в животе, сухость кожных покровов, цианоз, боли в суставах и мышцах; б) дизентериеподобной — частый кровянистый стул, иногда тенезмы; повышение температуры наблюдается редко.
Проводились многочисленные исследования рыбы и морских продуктов из Японского, Черного, Белого и Балтийского морей на наличие в них V. parahaemoliticus. Исследования показали, что в разных морях и в различные сезоны года процент обнаружения V. parahaemoliticus колеблется от 5 до 75. В рыбе, обитающей на дне моря, вибрион обнаруживается в 2—3 раза чаще. В свежей рыбе в разных стадиях ее обработки обнаружен в 30% исследованных проб, в мороженой— в 8—10%, в копченой — в 3,3%.
Токсикоинфекций, вызванные кишечной палочкой и протеем
По последним данным возбудителями пищевых токсикоинфекций могут являться кишечные палочки двух категорий и те, которые продуцируют энтеротоксин. Обнаружение кишечной палочки на различных объектах внешней среды, а также в воде и пищевых продуктах в санитарной практике расценивается как результат фекального загрязнения, а кишечная палочка является показателем санитарного благополучия исследуемого продукта и производства. Колититр воды 333 мл, молока 3 мл. Из некоторых штаммов кишечной палочки изготовляют лечебные препараты (колибактерин Перетца), которые используются для лечения гнилостных колитов и хронической дизентерии, так как некоторые штаммы кишечной палочки подавляют рост гнилостной микрофлоры в кишечнике.
Возбудителями пищевых токсикоинфекций являются также гнилостные микробы из рода протея, главным образом В. proteus vulgaris. Этот микроб широко распространен во внешней среде, особенно в остатках гниющего белка, может размножаться как в сырых продуктах, так и в подвергшихся тепловой обработке (мясные и рыбные блюда, ливерная колбаса, картофельное пюре и др.). Оптимальная температуpa для размножения протея 25—37 °С.
Следовательно, попадание протея в пищевые продукты происходит с плохо вымытых разделочных досок, ножей, вилок, мясорубок и другого инвентаря, с рук персонала, из почвы и с других объектов, содержащих остатки гниющего белка. Длительное хранение скоропортящихся продуктов при высокой температуре кухни, раздаточной может привести к размножению протея до сотен миллионов микробных клеток в 1 г продукта. При употреблении такого продукта без кипячения в течение 2—2 1/2 ч может возникнуть пищевая токсикоинфекция. При обильном размножении протея на пищевых продуктах их органолептические свойства не ухудшаются, так как протей неполностью разлагает белки.
Клиническое проявление заболеваний, вызванных энтеропатогенными кишечными палочками и протеем, имеет много общих симптомов с сальмонеллезами. Однако инкубационный период при этих заболеваниях короче, явления общей интоксикации выражены слабее (температура 37 °С, отсутствуют судороги икроножных мышц). Более выражены явления энтерита: понос, резкие схваткообразные боли в животе и др. Продолжительность заболевания 1—2 дня, короче, чем при сальмонеллезах.
Эпидемиология. Источником заражения пищевых продуктов энтеропатогенными видами кишечной палочки и протея является работник пищевого предприятия, не соблюдающий правила личной гигиены. Вследствие этого микробы из кишечника попадают на пищевые продукты, кухонный инвентарь, посуду. Заражение пищевых продуктов протеем может произойти при использовании для разделки готовых к употреблению пищевых продуктов досок, ножей, мясорубок и др., загрязненных гниющими остатками пищи, так как протей является гнилостным микробом.
Чаще всего обильному обсеменению этими видами микробов подвергаются мясные изделия, особенно из рубленого мяса: котлеты, блинчики с мясом, макароны по-флотски, салаты, винегреты, заливные. Заражающая доза кишечной палочки и протея составляет от сотен миллионов до нескольких миллиардов микробных тел в 1 г (мл) продукта. Такому обильному обсеменению способствуют длительное хранение готовых блюд при температуре 25—37 °С и последующее употребление без термической обработки или при недостаточном нагревании. Следовательно, эпидемиологическая сущность вспышки токсикоинфецин, вызванной протеем или энтеропатогенными кишечными палочками, так же как и сальмонел-лезов, заключается в сочетании заражения продукта, нарушения условий и сроков его реализации, недостаточной термической обработки перед едой или употребления зараженженного продукта в холодном виде.
[NEXT_PAGE]
Профилактика. С целью предупреждения указанных выше нарушений принимаются следующие меры: а) соблюдение правил личной гигиены работниками пищевых предприятий, соприкасающимися с пищевыми продуктами; б) тщательная обработка (мытье и дезинфекция) оборудования и инвентаря, соприкасающегося с пищевыми продуктами; в) уничтожение насекомых и грызунов на предприятиях общественного питания и пищевой промышленности, а также недопущение скопления гниющих остатков пищи и свободного доступа к ним насекомых и грызунов; г) строгое соблюдение условий и сроков реализации скоропортящихся продуктов, особенно готовых блюд.
Диагностика. При установлении пищевой токсикоинфекции, вызванной протеем и энтеропатогенными кишечными палочками, необходимо выполнение ряда исследований для подтверждения диагноза.
1. Выделение подозреваемого возбудителя вспышки токси-коинфекции из продукта.
2. Определение массивности обсеменения продукта (количество микробов в 1 г).
3. Выделение из рвотных масс, промывных вод желудка, испражнений пострадавших культур, идентичных по ферментативным свойствам выделенным из пищевых продуктов.
4. Изучение антигенных свойств выделенных микроорганизмов — реакции агглютинации с кровью пострадавших, на наличие агглютининов в динамике (1—3-й, 7—10-й и 15—18-й день).
Пищевые токсикоинфекции, вызванные В. cereus
В последние годы в ряде стран возникало много вспышек. пищевых токсикоинфекции, возбудителем которых была В. сеreus. Это спорообразующий аэроб, широко распространенный в окружающей среде. Особенно быстро размножается В. cereus в мясном фарше, ливерной колбасе, молоке и рыбе. При исследовании пищевых продуктое В. cereus обнаружена в колбасах (вареная, ливерная, копченая) на разных этапах технологического процесса их получения. Степень обсемененности изменялась под влиянием длительности хранения полуфабриката при высокой температуре. Интервал температуры, при которой размножается В. cereus, довольно широк; от 5 до 44 °С.
В мясном фарше, предназначенном для изготовления колбас, было обнаружено 9300 микробов в 1 г, после обжарки и варки их количество снизилось до 850 в 1 г, но в процессе охлаждения вновь увеличилось до 1200 в 1 г. При последующем нарушении условий хранения при 20—30 °С обсемененность достигала 200000—1000000 микробов в 1 г, при этом изменений органолептических свойств не отмечалось. При дальнейшем хранении в условиях оптимальной температуры (к концу 2-х суток) появлялись кислый запах, ослизнение оболочки, кашицеобразное разрыхление фарша.
Токсикоинфекции могут возникнуть при употреблении продуктов, обсемененность которых достигала 106—109 в 1 г.
Клиника. Проявления заболевания возникают после инкубационного периода (4—16 ч) и характеризуются колико-образными болями в животе, тошнотой, тенезмами и профузным поносом (частота стула достигает 10—15 раз в сутки). Испражнения водянистые, но без примеси крови. Рвота нехарактерна, температура нормальная. Течение заболевания кратковременное, в виде легкого токсикоза, продолжающегося 12—48 ч и кончающегося выздоровлением.
Однако из литературы известен случай заболевания со смертельным исходом у ребенка в результате употребления ливерной колбасы, содержащей 36000000 микробных клеток В. cereus в 1 г. Заболевание началось через 11 ч после употребления колбасы, а через 14 ч появилась рвота с кровью и наступила смерть. На вскрытии был установлен токсический энтерит.
Профилактика. Мероприятия по предупреждению пищевых токсикоинфекции, вызванных В. cereus, можно объединить в следующие группы.
1. Надлежащий контроль за качеством продуктов при хранении. Обсемененность вареных колбас В. cereus свыше 1000 в 1 г опасно для употребления: необходима термическая обработка.
2. Санитарный контроль за технологическим процессом приготовления полуфабрикатов и готовых блюд (проба на фосфатазу).
3. Стерилизация специй (перец, лавровый лист), добавляемых в колбасный фарш при изготовлении колбас и других видов мясных изделий и полуфабрикатов.
4. Соблюдение условий и сроков хранения горячих блюд в раздаточном отделении предприятий общественного питания — содержание в мармитах мясных блюд не более 2—3 ч при температуре: для первых блюд не ниже 75 °С, для вторых— не ниже 65 °С, для овощных блюд — не более 1 ч.
Диагностика. При вспышках пищевых токсикоинфекции, вызванных В. cereus, критериями распознавания являются: клиническая картина; санитарно-эпидемиологические данные расшифровки причины (в частности, нарушение условий технологической обработки и хранения готовых блюд и продуктов); подтверждение бактериологическими исследованиями:
а) выделение В. cereus из заподозренного продукта в коли-честве более 105 в 1 г,
б) обнаружение В. cereus в промывных водах желудка, рвотных м-ассах в количестве 102—103 в 1 г (мл);
в) наличие В. cereus в кале большинства пострадавших.
[NEXT_PAGE]
Пищевые токсикоинфекций, вызванные Clostridfum perfringens
Возбудителями пищевых токсикоинфекций являются типы А, В, С, D, Е ,F Cl. perfringens, выделяющие 12 видов токсических веществ: -а, -b, -у и др. Токсин а выделяют все виды Cl. perfringens. Токсины обладают лецитиназной, некротической, гемолитической, летальной и энтеродатогенной активностью. Основную роль в патогенезе токсикоинфекций играют энтеротоксические вещества, которые образуются при интенсивном обсеменении пищевых продуктов — десятки миллионов в 1 г. Типы клостридий D и Е выделяют прототоксин, активирующийся под влиянием протеолитических ферментов желудочно-кишечного тракта. Cl. perfringens — факультативный анаэроб, размножается в условиях как полного, так и неполного вакуума, оптимум температуры размножения и образования токсинов 37 °С.
Источниками заражения являются домашние животные: крупный и мелкий рогатый скот, птица. У животных заболевания протекают в виде энтеротоксемий.
Зараженными Cl. perfringens могут оказаться мясо, молоко, колбасные изделия. Cl. perfringens находится также в почве и воде, откуда может попасть на пищевые продукты при плохой обработке сырья для консервного производства.
Клиника. Заболевание проявляется в двух формах:
а) Инкубационный период длится 6—22 ч. Болезнь начинается внезапно: появляются тошнота, рвота, спазмы в кишечнике, многократный понос <до 20 раз в сутки), испражнения с резким запахом гнили, сильное газовыделение. В тяжелых случаях возникают судороги мышц конечностей, иногда падает артериальное давление (до коллапса). Болезнь протекает при нормальной температуре, а продолжается 1—2 дня;
б) заболевание носит характер некротического энтерита с гангреной части кишечника, в результате чего больные попадают в хирургическое отделение.
Эпиде миология. Источником заражения пищевых продуктов являются животные, больные токсемией (овцы, телята, ягнята, козы). Мясо и мясные продукты чаще бывают заражены типом А; из образцов мяса и почвы выделена Cl.perffingens типа С. У утомленных животных, например после дальних перевозок (более чем за 200 км), Cl. perfringens из мяса выделяют в 3—4 раза чаще, чем из мяса отдохнувших животных.
Профилактика. Предупреждение токсикоинфекций, вызванных Cl. perfringens, заключается в следующем. 1. Контроль за соблюдением санитарных правил на мясоперерабатывающих предприятиях (профилактика заражения продуктов).
2. Хранение мяса и других продуктов при низкой температуре (профилактика размножения Cl. perfingens).
3. Достаточно эффективная термическая обработка: стерилизация мяса и специй, употребляемых для приготовления колбасных и других мясных изделий.
Диагностика. При распознавании причины токсикоинфекций, вызванной Cl. perfringens, необходим ряд бактериологических исследований: а) обнаружение Cl. perfringens в заподозренных пищевых продуктах, рвотных массах пострадавших, испражнениях; б) наличие токсигенных штаммов Cl. perfringens А, В, С, D, E (подтверждение биологической пробой на животных); в) массивность обсеменения пищевого продукта [до 10б микробных тел в 1 г (мл) продукта]; г) проведение реакции нейтрализации: надосадочную жидкость фильтрата или центрифугата пищевого продукта в количестве 0,75 мл вводят внутривенно белым мышам. Другим группам мышей вводят предварительно смешанный с диагностическими сыворотками и выдержанный при температуре 37 °С в течение 30 мин фильтрат.
При опасном заражении пищевого продукта Cl. perfringens животные, которым ввели центрифугат пищевого продукта, погибают. Вид Cl. perfringens устанавливают по выживанию животных в той опытной группе, которым была введена вместе с центрифугатом нейтрализующая диагностическая сыворотка.
Критериями диагностики в таких случаях являются клиническая картина, эпидемиологические особенности вспышки токсикоинфекций и бактериологические исследования, подтвердившие высокую обсемененность продукта, токсигенность штамма Cl. perfringens, нейтрализуемого специфической сывороткой, в биологической пробе на животных (белые мыши, крысы, свинки).
Токсикоинфекций, вызванные энтерококками
При употреблении пищевых продуктов, обсемененных большим количеством Enterococcus faecalis var. liqucfaciens (десятки миллиардов живых микробов в 1 г продукта), может возникнуть заболевание типа токсикоинфекцни, проявляющееся через 15—24 ч. Клинические симптомы: учащение стула до 2—4 раз в сутки, болезненная дефекация. Температура нормальная. Выздоровление наступает через 36—48 ч.
Профилактика аналогична приведенной выше для других токсикоинфекций. Она сводится к выполнению правил личной гигиены во избежание заражения продукта, достаточной термической обработке и соблюдению сроков хранения готовых скоропортящихся продуктов.
Источник Окорокова Ю.И., Еремин Ю.Н. Гигиена питания - 3-е изд. - М. Медицина, 1981
E. coli (Escherichia coli), или кишечная палочка, это группа бактерий, обитающая в кишечнике человека и некоторых животных.
Большинство видов кишечной палочки безопасны и даже помогают поддерживать здоровье желудочно-кишечного тракта. Однако некоторые штаммы могут вызвать диарею, если вы едите загрязненную пищу или пьете загрязненную воду. Какие они и как их избежать?
Кишечная палочка в моче и кишечнике
Родственные кишечной палочке бактерии – шигеллы (Shigella) – также провоцируют сильнейшую рвоту, выделяя особый цитотоксин Шига. Этот токсин повреждает слизистую оболочку кишечника.
Опасность штамма E. coli O157:H7
Особенно сильный штамм кишечной палочки, O157:H7, способен спровоцировать острую почечную недостаточность при отсутствии лечения. Прочие симптомы включают в себя:
кровь в кале и моче;
спутанность сознания и бред;
Больному с подобными симптомами понадобится экстренная госпитализация и длительный курс лечения в условиях стационара.
Как можно заразиться кишечной палочкой?
Интоксикацию может спровоцировать попадание в желудок всего нескольких бактерий E. coli. Наиболее распространенные пути заражения:
Непастеризованное молоко. Молочные продукты подвергают термической обработке не в последнюю очередь из-за кишечной палочки. E. coli проникает в молоко из вымени коровы, либо доильного оборудования.
Овощи и фрукты. Свежая зелень, овощи, фрукты и ягоды практически неизбежно будут загрязнены бактериями, поскольку для полива используется сырая вода. В почву и воду бактерии проникают, как правило, из органических удобрений и навоза животных.
Прочие продукты питания и напитки. Любые непастеризованные и плохо вымытые продукты, будь то фруктовые соки, домашний йогурт, сыр также могут содержать кишечную палочку.
Сырая вода. Заработать кишечную инфекцию можно, случайно проглотив воду во время купания в пруду, озере или даже бассейне с недостаточным хлорированием. Обычная водопроводная вода, как правило, безопасна.
Другие люди. Носители инфекции могут сами не замечать её до поры до времени, пока бактерия не попала к ним в организм. Особенно легко ей заражаются грудные дети до года, которые любят сосать собственные пальцы, разные предметы и игрушки. Внимательно следите за личной гигиеной, когда берете ребенка на руки!
Животные. Чаще всего копытные и жвачные животные являются носителями E. coli. Инфекцию легко подхватить в контактных зоопарках, на выставках животных или при поездках в сельскую местность.
Характерно, что заработать кишечную палочку можно на собственной кухне. К примеру, если после разделки сырого мяса тем же самым ножом крошить овощи и зелень, которые не будут подвергаться тепловой обработке.
Симптомы заражения кишечной палочкой у взрослых
Инкубационный период E. coli составляет в среднем 2 – 5 суток. После этого начинаются типичные симптомы:
диарея, в ряде случаев с кровью;
тошнота и рвота;
Характерно, что кишечная палочка практически не провоцирует жара и повышения температуры. Если он всё-таки есть, то незначительно – до 37,5 градусов. В этом смысле заражение кишечной палочкой переносится значительно легче, нежели сальмонеллез. Однако симптомы у обеих инфекций в общем-то одинаковые и их легко спутать.
У здоровых людей, инфицированных кишечной палочкой, все симптомы обычно проходят в течение недели. Однако есть одно серьезное осложнение – гемолитико-уремический синдром. Это острое патологическое состояние, которое поражает почки. Оно представляет опасность для пожилых и детей.
Анализ на кишечную палочку в моче и кале
Один из надежных методов обнаружения эширихий – это бактериологический посев. Для этого, как правило, берется образец кала. Он выявляет несколько разновидностей патогенных микроорганизмов: стафилококки, сальмонеллы, шигеллы, а также атипичную кишечную палочку.
Также следы кишечной палочки можно обнаружить в моче, при этом пациент может и не чувствовать каких-то симптомов. Но в норме у здорового человека в моче не должно быть кишечной палочки.
Помимо мочи и кала обнаружить E. coli можно в мазках из половых органов, в открытой незажившей ране, либо в легком, пораженном пневмонией.
К счастью, инфекция обычно проходит сама по себе, не требуя какого-то специального лечения.
Против некоторых необычных штаммов, вызывающих диарею (так называемая диарея путешественников), может понадобиться курс антибиотиков. Их назначают в умеренно тяжелых случаях, когда организм не в состоянии сам избавиться от патогенного микроорганизма.
Однако кровавый понос, лихорадка и жар могут указывать на шигеллез. В этом случае прием антибиотиков противопоказан, поскольку может спровоцировать ещё более сильную выработку Шига-токсина и усугубить симптомы.
Во время пищевого отравления кишечной палочкой важно отдыхать и обеспечить себе обильное питье, чтобы восполнить потерю жидкости.
Не принимайте безрецептурные лекарства против диареи – они замедляют работу пищеварительной системы и препятствуют удалению инфекции из организма.
Когда наступит улучшение, придерживайтесь продуктов с низким содержанием клетчатки. Не употребляйте жирное или молочное! Это может ухудшить состояние.
Профилактика кишечной палочки
Инфицирование кишечной палочкой – это типичная болезнь грязных рук. Поэтому соблюдайте личную гигиену. Мыть руки с мылом следует обязательно:
перед приготовлением пищи;
перед подготовкой смесей для младенцев или еды для детей раннего возраста;
перед тем, как брать в руки предметы, с которыми будет играть или брать в рот маленький ребенок (сосок, пустышек, игрушек и т.д.);
после туалета или смены подгузника;
после контакта с животными – даже если это комнатные домашние животные;
после обработки сырого мяса.
Также следует проявлять осторожность с продуктами питания:
-
хорошо прожаривайте мясо (особенно котлеты). Температура внутри должна быть не ниже 71 градуса Цельсия;
пейте только пастеризованное молоко, соки или сидр;
тщательно мойте овощи и фрукты. Будьте особенно внимательными с зеленью (кинза, петрушка, листья салата, зеленый лук и т.д.), у которой есть корешки.
На личной кухне следует соблюдать несколько простых правил безопасности:
Мытье и обработка после каждой готовки! Всегда мойте ножи, разделочные доски горячей водой – особенно после разделки сырого мяса.
Держите сырое и приготовленное раздельно. Для нарезки фруктов и овощей пользуйтесь одной доской, для мяса и рыбы – другой. Не кладите приготовленное мясо в ту же тарелку, где только что лежало сырое. Обязательно вымойте её.
Тщательно убирайте за собой и мойте все поверхности после каждой готовки.
Также важно соблюдать некоторые правила на отдыхе. Если вы купаетесь в озере, пруде или море, старайтесь не глотать воду. То же самое правило касается посещения общественных бассейнов и аквапарков – вода может быть заражена, даже если её предварительно хлорировали.
МИКРОБАМИ
К условно патогенным микробам относятся бактерии групп coli, proteus, споровый анаэроб Cl.perfringens, энтерококки - Streptococcus faecalis, Streptococcus faecium и др.
Эти микробы являются постоянными обитателями кишечника человека и животных и широко распространены в окружающей среде.
Диагностика пищевых отравлений, вызванных условно патогенными микробами, значительно сложнее, чем при сальмонеллёзах. Обнаружение условно патогенных микробов в выделениях пострадавших и даже в пищевых продуктах ни в коей мере ещё не характеризует их причастность к возникновению пищевого отравления.
Профилактика пищевых отравлений, вызванных условно патогенными микробами, ничем особенно не отличается от профилактики отравлений другой этиологии.
Кишечная палочка: Escherichia coli
Различают сапрофитные (непатогенные) и патогенные штаммы кишечной палочки (рис. 2).
 |
Рис. 2. Кишечная палочка
Бактерии этой группы имеют единое происхождение-кишечник человека и теплокровных животных.
В отличие от сальмонеллёзов главная роль в обсеменении пищевых продуктов принадлежит людям (больные колиэнтеритом, холециститом, аппендицитом, парапроктитом и др., реконвалесценты и бактерионосители). До 5 % клинически здоровых людей, в основном, детей являются носителями патогенных серотипов кишечной палочки. Среди животных наиболее частыми источниками обсеменения продуктов питания являются больные колибациллёзом телята, поросята, ягнята и др. Обсеменение пищевых продуктов кишечной палочкой происходит такими же путями, как и при сальмонеллёзах.
Колитоксикоинфекции чаще всего возникают вследствие употребления мясных, рыбных, яичных овощных и других кулинарных изделий, не подвергающихся повторной тепловой обработке.
Клинические проявления похожи на таковые при желудочно-кишечной форме сальмонеллёзов. Инкубационный период составляет 4-10 часов Пищевое отравление проявляется в виде острого, но быстро проходящего гастроэнтерита, с преобладанием поноса, болей в животе, температура тела колеблется от 37 до 38°C. Длительность заболевания 1-3 дня. Могут быть массовые, групповые и семейные вспышки.
Вспышки чаще наблюдаются в тёплое время года. В случаях массовых отравлений одним и тем же продуктом тяжесть заболевания зависит от количества съеденной пищи.
При лабораторной диагностике применяют микробиологические исследования употреблявшихся продуктов и фекалий больных, определяют нарастание титра агглютининов к выделенным штаммам у заболевших.
Патогенные типы кишечной палочки (рис.2.) являются возбудителями инфекционных заболеваний у детей раннего возраста. До 70% детей в возрасте до года болеют колиэнтеритами. Заражение происходит в основном фекально-оральным путём, а источником заражения являются люди больные и бактериовыделители.
Колиэнтериты детей раннего возраста являются острыми инфекционными заболеваниями. Некоторые авторы считают, что возможна передача инфекции в детских коллективах не только фекально-оральным, но и капельным путём (плач, крик, чиханье и т.д.).
Профилактика пищевых токсикоинфекций, вызываемых кишечной палочкой, как и вызываемых сальмонеллами, основывается на следующих основных положениях:
- защита продуктов от заражения этими бактериями;
- предупреждение возможности их значительного размножения;
- тщательная тепловая обработка пищевых продуктов и готовой пищи.
Для профилактики токсикоинфекций колибактериальной природы необходимо:
- своевременное лечение работников пищевых объектов, больных колибактериальными холециститами, пиелитами, парапроктитами и др.;
- выявление среди пищевиков носителей патогенных серотипов кишечной палочки и их санация;
- выявление больных колибациллёзом животных (особенно молодняка!) и реализация их мяса для пищевых целей как условно годного после тепловой (холодильной) обработки или посола;
- строгое выполнение санитарных правил технологии изготовления пищевых продуктов и блюд, не подвергающихся повторной тепловой обработке (холодные мясные, рыбные, яичные, молочные, овощные, студни, заливные, гарниры);
- хранение продуктов и готовой пищи в условиях холода отдельно от сырья и полуфабрикатов;
- строгое соблюдение установленных сроков реализации продуктов;
- перевозка продуктов в специально предназначенном транспорте;
- тщательное мытьё и дезинфекция инвентаря и оборудования, соблюдение правил по раздельному его использованию;
- соблюдение личной и производственной гигиены.
Протей (рис. 3.) широко распространён в природе и известен как возбудитель аэробного гниения. Чаще всего в качестве причины пищевых отравлений фигурируют Proteus mirabilis и Proteus vulgaris.
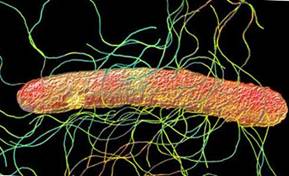 |
Бактерии резистентны к высыханию, большим концентрациям (до 17%) хлорида натрия, колебаниям рН среды. Температура размножения колеблется от 10°C до 43°C. Наиболее часто обнаруживаются в мясе, рыбе, винегретах, салатах, блюдах из картофеля.
Пищевые токсикоинфекции возникают после употребления продуктов, органолептически вполне доброкачественных, несмотря на обильное содержание в них протея. Это явление объясняется тем, что протей сам по себе не расщепляет белок. Его участие в гнилостных процессах начинается лишь со стадии разложения полипептидов.
Клиническая картина сходна с таковой при сальмонеллёзах, хотя температурная реакция обычно слабее (37,5-38,5°C).
Инкубационный период длится от 4 до 20 часов. Характерны схваткообразные боли в кишечнике, тошнота, рвота, часто многократная, жидкий стул, нередко с примесью крови. Продолжительность болезни до 3-5 суток.
Тяжёлые случаи сопровождаются цианозом, судорогами, падением сердечной деятельности.
Диагноз может быть установлен лишь на основании лабораторных данных. Ведущим является микробиологическое исследование рвотных масс, промывных вод желудка, крови и подозреваемых пищевых продуктов, биохимические тесты, постановка реакции агглютинации с выделенными штаммами протея, биологические пробы.
Источником инфекции являются человек и животные. Механизм заражения фекально-оральный. На пищевые продукты протей попадает из выделений человека и животных через промежуточные факторы передачи в процессе хранения, обработки или транспортировки.
Особенностью вспышек токсикоинфекций, вызванных протеем, является длительный, иногда рецидивирующий, характер, поэтому установить связь заболевания с потреблением какого-то одного продукта бывает затруднительно. Во многих случаях, как правило, отмечается антисанитарное состояние предприятия, вся среда которого массивно обсеменена протеем.
Такие вспышки удаётся купировать только после наведения санитарного порядка во всех звеньях приготовления пищи и усиления санитарного надзора.
Энтерококки или фекальные стрептококки как показано на рис. 4 – постоянные обитатели кишечника человека и животных. По численному содержанию не уступают E. colli и в отличие от неё встречаются не только в нижнем отделе кишечника, но и в тонком, а иногда и в желудке. Возбудители пищевых токсикоинфекций относятся к группе Streptococcus faecalis.
Источниками инфекции являются человек и животные. Обсеменение пищи происходит теми же путями, как и при других видах инфекций.
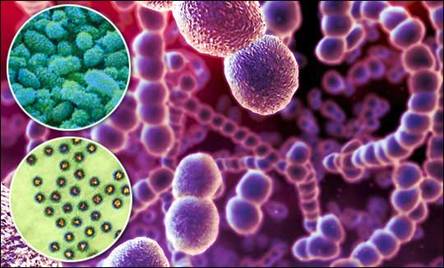 |
Особенностью энтерококков является высокая устойчивость к вредным воздействиям. Их выживаемость в воде и почве равна выживаемости кишечной палочки.
Рис. 4. Стрептококки (энтерококки)
Энтерококки способны размножаться при температуре от 10 до 45°C, переносят концентрацию хлорида натрия до 6,5%, выдерживают нагревание при 60°C в течение 30 минут. Устойчивы к высыханию, хорошо переносят низкие температуры.
Энтерококки часто обнаруживаются в объектах внешней среды, даже в воздухе закрытых помещений, воде и, разумеется, в продуктах. Энтерококки интенсивно размножаются при комнатной температуре в разнообразных пищевых продуктах, достигая максимальной концентрации в первые сутки. Они вызывают ослизнение продуктов и придают им неприятный горький вкус.
Клинические проявления токсикоинфекций, обусловленных энтерококками, мало характерны и протекают в виде острого гастроэнтерита. После инкубационного периода от 5 до 18 часов появляются тошнота, рвота, боли в животе, понос. Заболевание длится от нескольких часов до суток.
Клостридиум перфрингенс (рис. 5) является спорообразующим микробом. Споры сохраняются в продуктах и блюдах после их термической обработки. При длительном хранении готовой пищи в тепле споры могут прорасти и в течение короткого времени накопиться в огромном количестве.

Рис. 5. Клостридии
В связи с этим продукты и блюда из мяса, молока, рыбы, даже хорошо термически обработанные, подлежат быстрой реализации.
Источником инфекции являются человек и животные. Основной причиной заболевания являются мясо и мясопродукты.
Встречаются как сапрофиты этих микроорганизмов, так и патогенные их разновидности. У человека при кишечных заболеваниях, вызываемых клостридиями перфрингенс, выделяются 4 типа микроорганизмов этого вида: А, С, D и F.
Чаще заболевание протекает легко. Инкубационный период длится от 5 до 22 часов. Внезапно появляется тошнота, спазмы в брюшной полости, многократный зловонный понос характера энтерита, который может длиться 12-24 часа. Стул имеет резкий запах гнили и сопровождается сильным газообразованием. Температура поднимается редко. Микробы выделяются в большом количестве из продуктов и каловых масс заболевших и сохраняются в фекальном содержимом до 14 дней. Длительность заболевания 1-2 суток. Для диагностики используется реакция агглютинации.
Прочие условно патогенные микробы
Эти пищевые отравления занимают первое место в Японии. Природным резервуаром микробов является морская вода. Вибрионы сильно обсеменяют рыбу и ракообразных, которые используются жителями в сыром виде. Размножение вибриона происходит только в выловленной рыбе.
Вас.cereus относится к аэробным спорообразующим бактериям, является постоянным обитателем почвы и широко распространена во внешней среде, в том числе и на пищевых продуктах.
Вас.cereus способна размножаться в разнообразных продуктах животного и растительного происхождения, не вызывая их органолептических изменений. Наиболее интенсивное размножение микробов происходит при температуре 3-32°C, а при температуре 65°C вегетативные формы погибают в течение 30 минут. Микроб устойчив к низким температурам. Растворы хлорида натрия задерживают размножение только при концентрации не ниже 10%.
Хранение пищевых продуктов при температуре 4-6°C не сопровождается размножением бациллус цереус. Споры термоустойчивы: при температуре 125°C выдерживают нагревание 10 минут, могут прорастать при температуре от 3 до 70°C и РН от 4 до12,5.
Вспышки токсикоинфекций, обусловленные бациллус цереус, возникали при употреблении ванильного соуса, кремового яичного соуса, консервированного мяса в подливе, ванильного пудинга, жареной свинины и др.
Инкубационный период продолжается от 4 до 16 часов. Заболевание начинается остро: коликообразные боли в животе, тошнота, понос. Стул жидкий, водянистый, с большим количеством слизи, до 20 раз в сутки. Температура нормальная или субфебрильная. Рвота бывает редко. Продолжительность болезни до 2 суток.
Подтверждением этиологической роли бациллус цереус в случае отравления является выделение микробов из продуктов питания, испражнений, рвотных масс и промывных вод желудка. К моменту выздоровления выделение микроорганизмов с калом прекращается.
Профилактические мероприятия такие же, что и при других пищевых токсикоинфекциях.
Yersinia pseudotuberculosis (псевдотуберкулез) или Yersinia enterocolitica (кишечный иерсиниоз)
Бактерии легко переносят замораживание и последующее оттаивание, продолжительно сохраняются в воде, почве, но при этом чувствительны к солнечному свету, высушиванию, кипячению и химическим дезинфектантам. Иерсинии выделяют энтеротоксин, цитотоксины и эндотоксин.
Больной кишечным иерсиниозом или носитель при определенных условиях может явиться источником инфекции для окружающих.
Резервуаром и источником иерсиниоза являются преимущественно животные: различные грызуны, домашний скот (в основном свиньи), собаки. Люди могут распространять инфекцию, но заражение от человека происходит довольно редко. В городах инфекцию в основном разносят грызуны, именно их скопления формируют эпидемические очаги инфекции в периоды вспышек.
Иерсиниоз передается по фекально-оральному механизму пищевым и водным путем. Продукты питания животного происхождения, недостаточно обработанные термически, водные источники, загрязненные испражнениями больных животных, способствуют реализации путей заражения. В редких случаях реализуется контактно-бытовой путь передачи (как правило, связан с низкой гигиенической культурой).
Естественная восприимчивость человека к иерсиниозу – низкая. Здоровые люди практически не заболевают клиническими формами инфекции. Тяжелое и манифестное течение характерно для детей, лиц, страдающих иммунодефицитными состояниями, хроническими заболеваниями, способствующими выраженному ослаблению защитных свойств организма. Поэтому иерсиниозом чаще болеют дети от 3 до 5 лет, реже раннего и более старшего возраста. Что касается детских коллективов, то вспышки заболевания здесь чаще обусловлены единым источником питания. Эпидемические вспышки иерсиниоза довольно редки и чаще всего происходят при массовом употреблении овощей, загрязненных микробами.
Заражение происходит при употреблении инфицированной пищи и воды или контактным путем, при употреблении салатов из сырых овощей. Особенно опасна для заражения капуста. Минуя желудок, возбудитель локализуется в тонкой кишке, чаще в месте перехода тонкой кишки в слепую, где и развивается воспалительный процесс, носящий катаральный или язвенно-некротический характер. Поражает желудочно-кишечный тракт, печень, опорно-двигательный аппарат и другие органы.
Инкубационный период кишечного иерсиниоза составляет 1-6 дней, клиническая картина обычно представлена несколькими синдромами.
Чаще всего отмечается общетоксический синдром, проявляющийся в виде лихорадки, достигающей 38-40°С, озноба, головных болей, общей слабости, ломоты в мышцах и суставах. Аппетит снижен, при тяжелом течении могут отмечаться расстройства центральной нервной деятельности. Лихорадочный период обычно длиться 7-10 дней (значительно удлиняясь в случае генерализованного иерсиниоза).
При гастроинтестинальной форме общей интоксикации обычно сопутствует диспепсия (тошнота, рвота, диарея, боль в животе).
При генерализованном иерсиниозе может отмечаться гепатолиенальный синдром (увеличение печени и селезенки).
В клинической практике чаще всего встречается гастроинтестинальная форма иерсиниоза. Заболевание протекает наподобие других инфекционно-токсических поражений кишечника, характеризуется преимущественно проявлениями интоксикации и (в половине случаев) диспепсическими расстройствами. Интоксикация обычно предшествует, но может развиться и одновременно с диспепсией. Иногда эта форма инфекции сопровождается высыпаниями, катаральным или артропатическим синдромом. Выраженная интоксикация может способствовать развитию гепатоспленомегалии, а также иногда отмечается умеренная полилимфоаденопатия (лимфоузлы увеличены, но безболезненны и не утрачивают подвижность).
В зависимости от тяжести течения, продолжительность заболевания колеблется от 2-3 дней до двух и более недель. Длительно протекающий кишечный иерсиниоз приобретает волнообразный характер, появляются признаки дегидратации
Профилактика иерсиниоза подразумевает соблюдение личной гигиены, в том числе и гигиены питания, а также санитарно-эпидемический контроль лечебно-профилактических учреждений и предприятий общественного питания и пищевой промышленности.
Необходимо вести контроль над состоянием водных источников, проводить своевременно дератизацию населенных пунктов и сельскохозяйственных угодий.
Тщательно обрабатывать овощи и фрукты, предназначенные для приготовления салатов, особенно из холодильника и ошпаривать их горячей водой. С белокочанной капусты рекомендуется снять 5 верхних листьев и облить кипятком.
Так же не хранить очищенные овощи в воде, даже в холодильниках.
ИНТОКСИКАЦИИ (ТОКСИКОЗЫ)
К бактериотоксикозам относятся отравления ботулотоксином и стафилококковым энтеротоксином.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Читайте также:


