Трихиноз мышц микропрепарат описание
гельминтоз из группы нематодозов, характеризующийся лихорадкой, миалгиями, отеком лица, кожными сыпями, эозинофилией крови, а при тяжелом течении - поражением внутренних органов и центральной нервной системы.
Распространен у животных повсеместно, у человека регистрируется на всех континентах, кроме Австралии. Эндемичные очаги Т. существуют в Беларуси, Грузии, на Украине, в Центральных областях европейской части России, на Северном Кавказе, в Приамурье.
Этиология. Возбудитель - Trichinella spiralis. Половозрелые самки и самцы паразитируют в тонкой кишке. Длина тела самки 1,5-1,8 мм, после оплодотворения - до 4,4 мм; длина тела самца 1,2-2 мм. После оплодотворения самцы погибают, самки через 2 сут. после инвазии начинают рождать личинок, которые через ткани слизистой оболочки кишки проникают в кровеносные и лимфатические сосуды и разносятся по всему организму, оседая в поперечнополосатой мускулатуре. В зависимости от интенсивности инвазии выделение самками личинок продолжается 4-6 нед., после чего паразиты погибают. Юная личинка через сарколемму проникает в мышечное волокно, частично его разрушая. Вокруг личинки развивается клеточный инфильтрат, а через 3-4 нед. после инвазии формируется фиброзная капсула с сетью кровеносных сосудов. Стенки капсулы постепенно утолщаются, импрегнируются солями кальция. Личинки остаются жизнеспособными много лет. В трупах животных личинки погибают под действием очень высоких температур (сжигание) или очень низких (от -40 до -50°), переносят условия арктической зимы. В мясе личинки погибают только при воздействии температуры более 80° внутри куска. Соление и копчение действуют на личинок слабо.
Эпидемиология. Источником возбудителя инвазии для человека и животных являются свиньи, реже - кабаны, медведи (бурые и белые), барсуки, тюлени, моржи и др. Существуют антропоургические и природные очаги Т. Человек заражается чаще всего при употреблении инвазированного личинками трихинелл мяса или сала (жирового слоя) с прослойками мышечной ткани. В странах Западной Европы описаны вспышки Т. при употреблении в пищу инвазированной конины. Циркуляции возбудителей инвазии в антропоургических очагах способствуют доступность свинарников домовым и диким грызунам (источники возбудителя инвазии для животных), которых свиньи охотно поедают, а также скармливание свиньям и другим домашним животным термически не обработанных отходов охотничьего промысла - тушек пушных зверей. Распространение инвазии обусловлено употреблением в пищу и продажей свинины и мяса диких животных, не прошедшего ветеринарно-санитарный контроль.
Для Т. характерны вспышки и групповые заболевания сезонного характера. Они приурочены к периоду убоя свиней и разрешения охоты - осеннего и началу зимнего периода. Длительное хранение в домашних условиях консервированной свинины, колбас, а также браконьерство могут вызывать вспышки и в другие сезоны года.
Патологическая анатомия и патогенез. Попавшие в организм с инвазированным мясом личинки Т. под действием желудочного сока освобождаются от капсулы и проникают в слизистую оболочку тонкой кишки, в которой развивается воспалительная реакция, способствующая росту, созреванию паразита, а затем миграции юных личинок. При умеренно интенсивной инвазии к концу первой недели после поражения в тонкой кишке обнаруживаются самки трихинелл, частично погруженные в слизистую оболочку. В слизистой оболочке при этом отмечается острое воспаление с кровоизлияниями и слущиванием эпителия ворсинок, в более глубоких слоях - инфильтрация лимфоидными клетками, макрофагами и лейкоцитами с нарастающим содержанием эозинофилов. При интенсивной инвазии воспалительная реакция в слизистой оболочке развивается в первые дни, а иногда даже в первые часы после инвазии, распространяясь на все отделы кишечника и желудок. При этом процесс на 2-3-й неделе может принимать язвенно-некротический характер с кровотечениями и даже перфорациями.
На 2-й неделе при умеренно интенсивной инвазии в связи с миграцией паразитов, в поперечнополосатой мышечной ткани, миокарде, легких, почках, головном мозге могут быть обнаружены палочковидной формы личинки, окруженные воспалительными инфильтратами, что приводит к развитию миокардита, менинго-дефалита, пневмонии и др. В последующем вокруг личинок формируются гранулемы.
К концу 3-й и на 4-й неделе при умеренно интенсивной и интенсивной инвазии воспалительная реакция в стенке тонкой кишки и в кишечной ткани достигает максимального развития, отмечается резкий отек слизистой оболочки тонкой кишки. Личинки в мышцах приобретают спиралевидную форму, вокруг них формируется фиброзная капсула, в которую откладываются соли кальция.
Иммунитет. Естественный иммунитет при Т. неизвестен. Редкость клинической симптоматики у инвазированных коренных жителей северных широт связывают с рано приобретенным иммунитетом вследствие сыроядения мяса. Повторные заболевания Т. крайне редки.
Клиническая картина. Инкубационный период при стертом и легком течении болезни составляет 4-5 нед. (при заражении природными северными штаммами трихинелл при малоинтенсивной инвазии может продолжаться дольше), при Т. средней тяжести - 2-3 нед., при тяжелом течении - 7-10 дней, при злокачественном - может сокращаться до 1-3 сут.
Стертая форма Т. проявляется субфебрильной температурой, легкими миалгиями, иногда пастозностью лица или только век, эозинофилией до 10-12%. При легкой форме пастозность лица, мышечные боли более выражены, температура тела повышается до 38-39°, эозинофилия достигает 10-20%. Острые явления продолжаются около 7-10 дней, после чего в течение нескольких недель могут оставаться субфебрилитет, легкие миалгии, пастозность лица.
При тяжелом течении Т. температура повышается до 40-41°. характерны миалгии, общие отеки. Нередки в начальном периоде боль в животе, тошнота, рвота, понос. Температурная кривая постоянного или ремиттирующего типа. Высыпания на коже эритематочно-папулезного, геморрагического, иногда пустулезно-геморрагического характера. Выявляют лимфаденопатию, увеличение размеров печени, селезенки. Резкие мышечные боли приводят к контрактурам. Характерны тахикардия, артериальная гипотензия. Может развиться Инфекционно-токсический шок. Закономерно наблюдаются миокардит, пневмонические очаги аллергической природы, нередко - менингоэнцефалит. Примерно у 1 /3 больных тошнота, рвота, жидкий стул, иногда с примесью крови. У ряда больных появляются резкие приступообразные боли в животе, геморрагические высыпания на коже по типу геморрагического васкулита на фоне лейкоцитоза до 30-40․10 9 /л с эозинофилией до 80-90%. Гепатит, развивается редко. Характерны протеинурия, цилиндрурия. Поражения ц.н.с. проявляются возбуждением, бессонницей, бредом, галлюцинациями, менингизмом, связанным с отеком оболочек и вещества мозга. При развитии менингоэнцефалита выявляется очаговая симптоматика, при преимущественном поражении коры головного мозга - острые психозы, эпилептиформные припадки. Уровень эозинофилии обратно пропорционален тяжести течения этой формы Т. Анэозинофилия на фоне нейтрофильного лейкоцитоза - крайне неблагоприятный прогностический признак. СОЭ на высоте болезни достигает 50-60 мм/ч.
При злокачественном течении Т. в ближайшие дни (иногда часы) после заражения появляются тошнота, рвота, дизентериеподобный стул на фоне тяжелой интоксикации с нарушением сознания. В течение 1-й недели болезни выявляют признаки поражения миокарда, легких, ц.н.с. Мышечные боли, отек лица возникают только на 2-й неделе болезни. Причиной смерти на 1-2-й неделе являются шок, коллапс, язвенно-некротические поражения желудка и кишечника с кровотечением и перфорацией, тромбоз сосудов головного мозга. На 3-4-й неделе больные погибают от сердечно-сосудистой и легочной недостаточности в результате поражения сердца, легких, развития васкулитов, менингоэнцефалита.
Диагноз устанавливают на основании клинической картины, эпидемиологического анамнеза, подтверждают обнаружением личинок паразита с помощью трихинеллоскопии в продукте, послужившем источником инвазии. Определенную помощь оказывает серологическое исследование - реакция связывания комплемента (РСК), реакция непрямой гемагглютинации (РНГА), иммуноферментный анализ (ИФА). В затруднительных случаях используют диагностическую биопсию мышцы (икроножная, плечевая) больного с последующей трихинеллоскопией, гистологическим исследованием, определением интенсивности инвазии (число личинок на 1 г мышечной ткани) методом переваривания. Чаще биопсию проводят при необходимости проведения дифференциального диагноза Т. с системными заболеваниями - Дерматомиозитом, Периартритом узелковым, склеродермией (Склеродермия). Следует помнить, что гранулематозные поражения мышц при дерматомиозите наряду с эозинофилией и иногда невысокими титрами противотрихинеллезных антител могут привести к диагностической ошибке. Дифференциальными признаками служат длительное, прогрессирующее течение болезни и дистрофические изменения кожи, а также отсутствие личинок трихинелл при дерматомиозите. При дифференцировании Т. от случаев непереносимости лекарств, сывороточной болезни (Сывороточная болезнь) решающее значение имеет анамнез больного и эпидемиологический анамнез, поскольку клинически и по лабораторным показателям лекарственная, сывороточная болезнь и Т. схожи. Для Квинке отека (Квинке отёк) характерны ограниченность поражения и отсутствие лихорадки. Дифференциальный диагноз проводят также с острыми респираторными вирусными инфекциями (Острые респираторные вирусные инфекции), токсикоинфекциями пищевыми (Токсикоинфекции пищевые), брюшным тифом (Брюшной тиф), Иерсиниозом. Острая стадия Аскаридоза, анкилостомидозов (Анкилостомидозы), Стронгилоидоза отличается от Т. менее бурным развитием болезни с преимущественным поражением легких. Миокард, ц.н.с. при перечисленных гельминтозах поражаются крайне редко. При фасциолезе (Фасциолёз) закономерно развивается гепатобилиарный синдром, редкий при Т. Наиболее близок Т. по клинической картине острый парагонимоз (Парагонимозы), который встречается в Приамурье. Эпидемиологический анамнез, преимущественное поражение легких позволяют исключить Т.
Лечение больных со всеми формами Т., кроме стертых, проводят в условиях стационара, поскольку возможны прогрессирование болезни и тяжелые побочные реакции на специфическое лечение в результате развития ангиомиозита вокруг гибнущих личинок трихинелл (рис.). Лечение больных со стертыми и легкими формами Т., а также больных, поступивших под наблюдение в периоде реконвалесценции после заболевания средней тяжести, целесообразно проводить только противовоспалительными средствами. Наилучший эффект дают средства, подавляющие продукцию простагландинов - диклофенак-натрий (вольтарен), индометацин (метиндол), ибупрофен (бруфен). Специфическое лечение - мебендазолом (вермокс) проводят больным средней тяжести и тяжелобольным.
Вермокс назначают взрослым 0,3 г в сут. (детям в дозе 5 мг на 1 кг массы тела) в 3 приема после еды в течение 7-10 дней в зависимости от тяжести болезни. Для предупреждения побочных аллергических реакций в ответ на гибель паразитов специфическое лечение проводят на фоне противовоспалительной терапии бруфеном или вольтареном. Глюкокортикоиды назначают вместе со специфическими препаратами при тяжелом течении Т. с органными поражениями - преднизолон в дозе от 30 до 80 мг в сут. или 6-10 мг дексаметазона в сутки на период химиотерапии с быстрым снижением дозы препарата после 5-7 дней его применения. Вынужденное положение больного и его обездвиженность требуют ухода с изменением его положения в постели, после выведения из тяжелого состояния - массажа, пассивной, а затем активной гимнастики.
Прогноз при раннем установлении диагноза и рационально проводимом лечении благоприятный даже при тяжелом течении Т. Трудоспособность после Т. легкого течения и средней тяжести восстанавливается при рациональном лечении в течение 1-2 мес., при тяжелом течении - 5-6 мес.
Реконвалесценты должны быть обследованы через 2 нед. и 1-2 и 5-6 мес. после выписки из стационара участковым терапевтом со взятием крови, у перенесших тяжелую форму Т. - с повторным исследованием ЭКТ. При остаточных явлениях диспансеризацию и реабилитационные мероприятия продолжают в течение 1 года.
Профилактика Т. проводится медицинской и ветеринарной службами. Основа профилактики - ветеринарно-санитарный контроль за убоем свиней, продажей мясных продуктов, стойловым содержанием свиней в помещениях, недоступных домовым и диким грызунам, очищение территории от трупов павших животных, уничтожение бродячих кошек и собак. Важно гигиеническое воспитание населения - разъяснение путей заражения Т., распространения инвазии при скармливании домашним животным термически не обработанных мясных отходов, отходов охотничьего промысла, необходимости проведения ветеринарно-синитарного контроля мясных продуктов из индивидуальных хозяйств, мяса диких животных. Если такой контроль невозможен (геологоразведочные партии, строители дорог, заготовители леса и др.), необходимо варить (кипятить) мясо не менее 2 1 /2-3 ч, при толщине куска, не превышающей 2,5 см.
При выявлении инвазированного мяса в зависимости от его количества оно подлежит сжиганию или промышленной утилизации. При выявлении больных Т. продукты, послужившие причиной заражения, экстренно изымаются и после их исследования уничтожаются. О больных Т. составляют экстренное извещение В течение 24 ч врач-паразитолог или эпидемиолог обследует очаг, выявляет лиц, подвергшихся опасности заражения Т. Лица, употреблявшие в пищу инвазированное мясо, остаются под еженедельным наблюдением участкового врача или фельдшера в течение 6 нед. со взятием общего анализа крови и крови на серологическое исследование. Целесообразно превентивное лечение мебендазолом (вермокс) в дозе 0,3 г в сутки в 3 приема после еды в течение 5 дней, детям - из расчета 5 мг/кг массы тела. Признаком инвазии является повышение уровня эозинофилии.
См. также Гельминтозы, Нематодозы.
Библиогр.: Калюс В.А. Трихинеллез человека. М., 1952, библиогр.; Озерецковская Н.Н., Зальнова Н.С. и Тумольская Н.И. Клиника и лечение геельминтозов, с. 52, Л., 1984.

Микропрепарат поперечнополосатой мышечной ткани при ангиомиозите, обусловленном специфическим лечением трихинеллеза: видна выраженная клеточная инфильтрация вокруг гибнущих личинок трихинелл; окраска гематоксилином и эозином; ×66.
II (trichinellosis; син. трихиноз - нрк)
гельминтоз из группы нематодозов, вызываемый трихинеллой (Trichinella spiralis); характеризуется лихорадкой, болями в мышцах, диспептическими явлениями, эозинофилией; человек заражается при употреблении в пищу мяса свиней и диких животных, пораженного личинками гельминта; встречается повсеместно.


Оглавление
Трихинеллёз
Трихинеллёз (trichinellosis; синонимы: трихиноз, одутловатка) — гельминтоз из числа нематодозов, характеризующийся лихорадкой, мышечными болями, отёком лица, высыпаниями на коже, эозинофилией, а при тяжёлом течении — поражением миокарда, лёгких, центральной нервной системы.
Впервые личинки трихинелл в мышцах трупа обнаружил англ. студент-медик Дж. Педжет в 1835 год Первое наблюдение Трихинеллёз человека с летальным исходом описано Ценкером (F. A. Zenker) в 1860 год.
Географическое распространение. Трихинеллёз распространён в природе повсеместно. В последние 20—30 лет распределение заболеваемости Трихинеллёз человека в мире изменилось. Значительно снизилась заболеваемость в странах Восточной Европы, США. Благодаря совершенствованию системы свиноводства Трихинеллёз практически не регистрируется в Румынии, Венгрии, Болгарии. Устойчивый очаг ещё остаётся в вост. части Польши. Отдельные заболевания и вспышки регистрируются на севере Италии, на о. Сицилия, во Франции, Испании, Нидерландах. Возросла заболеваемость трихинеллезом в странах Азии, на островах Тихого океана, в Мексике, Чили. Заболевания Трихинеллёз стали регистрировать в Африке. В Азии наибольшая пораженность Трихинеллёз отмечена в Ливане, отдельные заболевания регистрируются в Иране, Ираке, Индии; вспышки Трихинеллёз наблюдаются в Индонезии, Таиланде, Лаосе.
В СССР Трихинеллёз зарегистрирован у 65 видов диких животных. Пораженность Трихинеллёз поголовья свиней к 1978 год резко снизилась. Заболеваемость трихинеллезом в БССР, бывшей основным очагом Трихинеллёз в нашей стране, в последние 15 лет снизилась в 38 раз. В связи с освоением территорий Севера и Востока страны повысилось количество заболеваний Трихинеллёз людей, употребляющих в пищу мясо диких животных, так в 1975 год в РСФСР оно составляло до 96% от числа всех заболевших Трихинеллёз, в то время как в 1946—1967 годы— всего 24,4%.
Этиология. Возбудитель Трихинеллёз— нематода Trichinella spiralis (Owen, 1835). Выделенные в 1972 год С. Н. Боевым и В. А. Бритовым новые виды трихинелл — Трихинеллёз nativa (Britov, Boev, 1972) и Трихинеллёз nelsoni (Britov, Boev, 1972) Международной комиссией по трихинеллезу в 1980 год признаны вариететами Трихинеллёз spiralis.
Половозрелые трихинеллы (самки длиной 1—3 миллиметров, самцы — 1—2 миллиметров) обитают в слизистой оболочке тонкой кишки. Самцы после оплодотворения самок погибают; самки находятся в тонкой кишке в течение 3— 4 недель, при интенсивных инвазиях — до 5—6 недель На 3-й день после инвазии самки рождают личинок, которые с током лимфы и крови разносятся по организму и, проникая под сарколемму поперечнополосатых мышц, оседают в них. На 3—4-й неделе после инвазии вокруг личинок формируется капсула. Инкапсулированная личинка имеет овальную форму, размер 0,5 × 0,2—0,6 × 0,3 миллиметров. Капсула постепенно импрегнируется солями кальция, но личинки остаются жизнеспособными в течение многих лет.
Эпидемиология. Источником возбудителей инвазии (смотри полный свод знаний) для человека являются свиньи, кабаны, бурые, черные и белые медведи, морские млекопитающие (киты, моржи, тюлени), а также лошади и собаки. Заражение человека Трихинеллёз происходит при употреблении в пищу не проверенного сырого, соленого, копченого или недостаточно термически обработанного мяса, а также сала, колбас. Домашние животные заражаются при поедании мясных отбросов, трупов павших животных; дикие животные заражаются в результате хищничества, а также при поедании трупов животных. Морские животные заражаются через воду, загрязненную фекалиями плотоядных птиц, где могут находиться непереваренные инвазионные личинки трихинелл.
В зависимости от круга хозяев различают три типа очагов Трихинеллёз: природные, синантропные и смешанные. В природных очагах (смотри полный свод знаний: Природная очаговость) циркуляция трихинелл поддерживается пищевыми связями между дикими животными различных видов. В синантропных очагах циркуляция возбудителя происходит между домашними животными (свиньями, кошками, собаками) и синантропными грызунами (крысами, мышами). При сохранении связи между природными и синантропными очагами возникают смешанные, природно-синантропные очаги. Этому способствует свободный выпас свиней, скармливание домашним животным отходов охоты п другие
Подъем заболеваемости Трихинеллёз в синантропных очагах обычно происходит в осенне-зимний период, что соответствует периоду забоя свиней и заготовки мясных продуктов. Заболевания Трихинеллёз обычно носят групповой характер.
Патогенез. Различают три фазы развития болезни: ферментативно-токсическую, иммунологическую и иммунопатологическую. Ферментативно-токсическая фаза болезни клинически выявляется только при интенсивном заражении. Личинки в процессе внедрения в слизистую оболочку тонкой кишки выделяют метаболиты, обладающие ферментативным, токсическим, сенсибилизирующим действием, а также способностью подавлять иммунные реакции. Происходит специфическая сенсибилизация организма. К концу 2-й и на 3-й неделе в организме накапливается достаточное количество антител, иммуносупрессивная активность кишечных трихинелл ослабевает и возникает бурная аллергическая реакция (иммунологическая фаза), сопровождающаяся нарушением свертываемости крови, повышением проницаемости стенок капилляров, тканевым отеком. Поражение внутренних органов и поражения центральной нервной системы, системные васкулиты, развивающиеся в третьей, иммунопатологической, фазе болезни, связаны с повреждением клеток организма образующимися иммунными комплексами (смотри полный свод знаний: Иммунитет).
Патологическая анатомия. При умеренно интенсивной инвазии к концу первой недели после заражения в тонкой кишке (в меньшей степени в других отделах желудочно-кишечные тракта) обнаруживаются самки трихинелл, частично погруженные в слизистую оболочку и свисающие в просвет. В слизистой оболочке при этом отмечается острое воспаление с кровоизлияниями и слущиванием эпителия ворсинок, в более глубоких слоях стенки кишки — инфильтрация лимфоидными клетками, макрофагами и лейкоцитами с нарастающим содержанием эозинофилов. При интенсивной инвазии воспалительная реакция в слизистой оболочке развивается в первые дни, а иногда даже в первые часы после инвазии, распространяясь на все отделы кишечника и желудок. При этом процесс на 2—3-й неделе может принимать язвенно-некротический характер с кровотечениями и даже перфорациями.
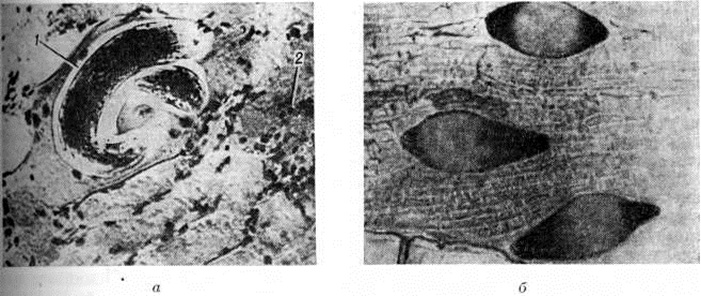
На 2-й неделе при умеренно интенсивной инвазии в связи с миграцией паразитов в поперечнополосатой мышечной ткани, миокарде, легких, почках, головном мозге могут быть обнаружены палочковидной формы личинки, окруженные воспалительными инфильтратами, содержащими значительное число эозинофилов, что приводит к развитию миокардита (смотри полный свод знаний), менингоэнцефалита, пневмонии (смотри полный свод знаний) и другие На 3-й неделе после такой инвазии личинки приобретают S-образную форму; они окружены массивными воспалительными инфильтратами (рисунок, а). Мышечные волокна по периферии личинок утолщены, с базофильной саркоплазмой, утраченной поперечной исчерченностью. В миокарде, легких, головном мозге и других органах вокруг личинок формируются гранулемы, в которых они подвергаются лизису и резорбции. При интенсивной инвазии в миокарде в эти сроки отмечаются выраженная очагово-диффузная воспалительная инфильтрация и дистрофические изменения (трихинеллёзный миокардит). Сходные изменения наблюдаются в лёгких и других органах. Возможен системный васкулит.
К концу 3-й и на 4-й неделе при умеренно интенсивной и интенсивной инвазии воспалительная реакция в стенке тонкой кишки и в мышечной ткани достигает максимального развития, отмечается резкий отёк слизистой оболочки тонкой [ кишки. Личинки в мышцах приобретают спиралевидную форму, вокруг них формируется фиброзная капсула. В дальнейшем в капсуле дифференцируется внутренний гиалиновый слой, по полюсам личинки или диффузно в капсуле откладываются соли кальция (рисунок, б). Полное её обызвествление наступает через несколько лет.
Через 5—6 недель после заражения при интенсивной инвазии воспалительные процессы сменяются дистрофическими (дистрофические изменения кожи с выпадением волос, жировая дистрофия печени). При выздоровлении воспалительные изменения в органах и тканях, как правило, проходят бесследно; ликвидация изменений, связанных с дистрофическими процессами, происходит медленно — в течение 6— 12 месяцев
Иммунитет. После перенесённого Трихинеллёз в связи с наличием в организме переболевшего личинок паразита нестерильный иммунитет остаётся пожизненно. Напряженность его зависит от интенсивности инвазии, кратности заражения, особенностей штаммов возбудителя, конституциональных особенностей организма больного. У местных жителей сев. районов СССР, Канады, США, постоянно употребляющих в пищу не подвергшееся термической обработке мясо диких животных, поражённых Трихинеллёз, заболевание проявляется клинически крайне редко.
Клиническая картина. Встречаются различные формы Трихинеллёз— от субклинических до тяжёлых с распространенными поражениями внутренних органов. Длительность инкубационного периода чаще 10— 25 дней, при стертом и лёгком течении болезни — 4—5 недель, при тяже л ом течении — 7—10 дней (иногда 1—3 дня). В сев. широтах описан инкубационный период Трихинеллёз до 43 дней при тяжёлом течении болезни. При повторном употреблении инвазированного мяса в продромальном периоде нередко появляются жидкие испражнения, при этом боли в животе отсутствуют и общее состояние больного не нарушается.
При стертых и лёгких формах температура тела не превышает 38— 38,5°, количество эозинофилов в пределах — 10—20%; болезнь длится 1—--2 недель При среднетяжелом течении Трихинеллёз температура тела достигает 39—40°, в течение 2—3 недель постепенно снижается до субфебрильной (смотри полный свод знаний: Субфебрилитет). Больные жалуются на сильные боли в мышцах, у них развивается отёк лица, конъюнктивит (смотри полный свод знаний), нередко появляются высыпания на коже экссудативного или полиморфного характера. У Vз больных в начальном периоде отмечаются жидкие испражнения, кратковременные боли в животе, при рентгенологическое исследовании иногда выявляются летучие инфильтраты в легких. Количество эозинофилов на фоне умеренного лейкоцитоза достигает 25—40%.
При тяжёлом течении болезнь нередко начинается с поноса, диспептических расстройств. Лихорадочная реакция, отеки, миалгия развиваются постепенно и достигают максимума на 3-й неделе заболевания. Мышечные боли принимают генерализованный характер, сопровождаются контрактурами с обездвижением больного, отеки распространяются с области лица и шеи на туловище, конечности. Характерны высыпания эритематозно-папулезного, иногда геморрагического характера по типу геморрагического васкулита или в виде пустул. Выражены расстройства центральная нервная система— бессонница (смотри полный свод знаний), бред (смотри полный свод знаний), галлюцинации (смотри полный свод знаний). Наблюдаются тахикардия (смотри полный свод знаний), нарушения ритма сердца, коллапс (смотри полный свод знаний). С конца первой недели выявляются поражения миокарда диффузного характера, на 3—4-й неделе развивается клиника миокардита, пневмонии, поражения центральная нервная система Иногда у больных возникают острейшие приступообразные боли, обычно в верхней половине живота, сопровождающиеся геморрагическими высыпаниями и гиперэозинофилией до 80—90%. Дистрофические поражения печени отмечаются во всех случаях тяжёлого течения Трихинеллёз, но при выздоровлении проходят бесследно. Клиника менингоэнцефалита включает общие неврологический расстройства и определяется преимущественной локализацией диффузно-очаговых поражений головного мозга. Возможно развитие острых психозов (смотри полный свод знаний: Психические болезни), истерической амблиопии (смотри полный свод знаний), эпилептиформных припадков. Количество эозинофилов чаще не превышает 30—40%. В начале болезни характерны снижение РОЭ, нарастание гипопротеинемии за счёт гипоальбуминемии, повышение активности альдолазы, холинэстеразы. На 4— 6-й неделе заболевания отмечается тенденция к гиперкоагуляции с развитием тромбогеморрагического синдрома (смотри полный свод знаний), флеботромбозов (смотри полный свод знаний: Тромбофлебит).
 |  |


