Внутрижелудочковый цистицеркоз на мрт
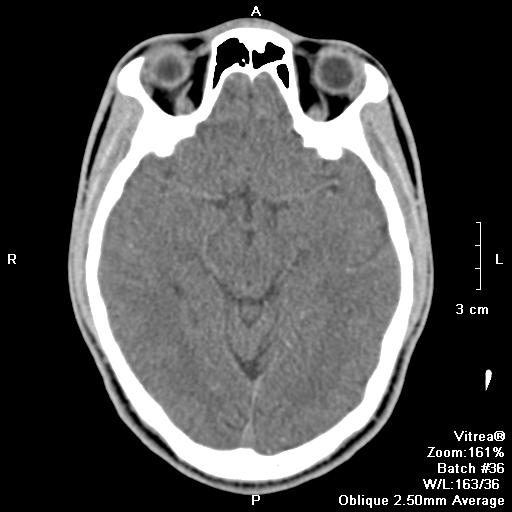
Нейроцистицеркоз (цистицеркоз головного мозга) - паразитарное заболевание, возникающее при попадании в желудочно-кишечный тракт человека яиц свиного солитера (Tanenia solium), откуда через кровеносную систему личинки свиного цепня попадают в головной мозг, где они трансформируются в инкапсулированные финны (цистицерки). Нейроцистицеркоз имеет важное значение, являетясь одной из наиболее распространённых в мире причин приобретенной эпилепсии. Встречается у 2-4% общей популяции, чаще у взрослых, одинаково часто у мужчин и женщин.
Нейроцистицеркоз распространен в Мексике, Центральной и Южной Америке, Китае, Африке, Индии и Новой Гвинее. В развитых странах большинство случаев заболевания наблюдается среди иммигрантов или лиц, путешествующих в разные регионы мира. Описаны единичыне случаи заболевания у коренных жителей США, Франции и Италии, которые не выезжали в эндемичные зоны. Реальная распространенность нейроцистицеркоза неизвестна, однако по данным аутопсии в Мексике заболевание обнаруживают в 3,6 % случаев [7].
- судороги встречаются у 36–92 % пациентов [6]
- головные боли
- гидроцефалия
- изменение ментального статуса в виде прогрессирующей деменции
- неврологический дефицит
Серологическое исследование спинно-мозговой жидкости может помочь в постановке диагноза в случае внутрижелудочковой или субаразноидальной локализации [2].
Нейроцистицеркоз (внекишечная / промежуточная форма) развивается в результате попадания в желудок яиц свиного цепня (T. solium) с загрязненными продуктами или через грязные руки. В тонкой кишке зародыш (онкосфера) освобождается от оболочки, головка выворачивается наружу, и личинка активно внедряется в стенку кишки, попадает в кровеносные сосуды и током крови разносится по организму. Цистицерки отличаются тропизмом к ЦНС, глазам и поперечнополосатой мускулатуре [5]. Тропность к этим тканям может быть объяснена высоким содержанием в последних глюкозы и гликогена.
Данный механизм отличается от “нормального” жизненного цикла паразита, при котором заражение происходит через употребление недостаточно термически обработанной свинины содержащей личинки цепня, которые попадая в кишечник окончательного хозяина созревают в половозрелую форму цепня (кишечная форма / тениоз ) [2].
Внекишечная форма инфекции обладает особыми клиническими и диагностическими особенностями и проходит через четыре стадии [1].
- везикулярная: живой паразит с неповрежденной мембраной, реакция организма хозяина отсутствует
- коллоидальная везикулярная: паразит погибает, у пациентов не получающих лечения через 4-5 лет или раньше, на фоне лечения, оболочка становиться проницаемой, формируется отек вокруг кисты, наиболее выраженная клиническая картина
- гранулярнонодулярная: отек спадает, киста спадается, имеется контрастное усиление
- нодулярнокальцифицированная: конечная стадия, кальцинированные остатки кисты, отек отсутствует
- субарахноидальный нейроцистициркоз
- наиболее частая локализация
- паренхиматозный нейроцистициркоз
- вторая по частоте локализация
- часто на границе серого и белого вещества [4]
- базальный нейроцистициркоз
- в виде грозди винограда (рацемозный)
- внутрижелудочковый цистецеркоз
- в виде кист
- частой локализацией является 4й желудочек
Цистицерки в мозговой паренхиме выглядят как наполненные жидкостью прозрачные кисты, которые представляют собой сколекс размером
1 см. Описаны гигантские кисты размером до 9 см в диаметре.
Особенности визуализации зависят от стадии и локализации.
При субарахноидальный/внутрижелудочковый локализации кисты не имеют видимого сколекса. Локализация в основной цистерне обычно в виде грозди винограда (рацемозный). Кисты обычно 1-2 см в диаметре. Содержимое кист схоже по плотности/ интенсивности сигнала с цереброспинальный жидкостью, но иногда содержимое кист может иметь отличные характеристики. При внутрижелудочковой локализации в 79% сочетается с вентрикулитом, часто приводит к стенозу водопровода с формированием гидроцефалии [2].
Обычно локализуются на границе серого и белого вещества [2].
а) Терминология:
1. Сокращения:
• Нейроцистицеркоз (НЦЦ)
2. Синонимы:
• Цистицеркоз
3. Определения:
• Внутричерепная паразитарная инфекция, вызванная свиным цепнем Taenia solium:
о Четыре патологические стадии: везикулярная, коллоидальная, гранулярнонодулярная и нодулярнокальцифицированная
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ-наиболее чувствительный метод
о Кальцифицированные образования могут лучше визуализироваться на КТ
• Совет по протоколу исследования:
о МРТ с получением Т1 -ВИ, Т2-ВИ, FLAIR, GRE/SWI и постконтрастных изображений
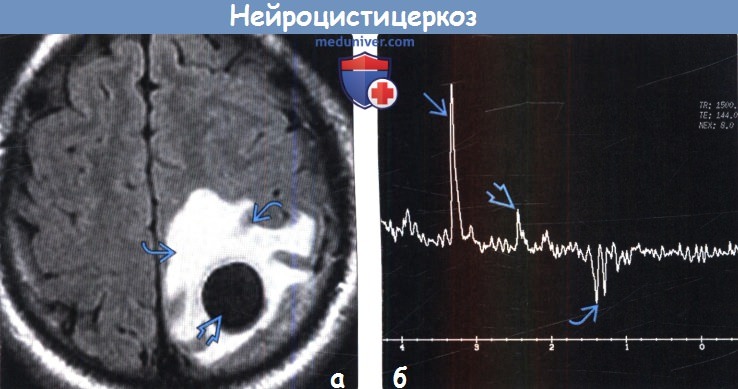
(а) МРТ, FLAIR, аксиальный срез: у пациента с НЦЦ определяется крупная киста ликворной интенсивности сигнала с обширным перифокальным вазогенным отеком. В коллоидно-везикулярной стадии НЦЦ начинается процесс дегенерации личинки, что вызывает острую воспалительную реакцию и обусловливает развитие выраженного перифокального отека.
(б) МР-спектроскопия полости кисты, TR1500, ТЕ 144: пики холина (3,2 ppm), сукцината (2,4 ppm) и лактата (1,3 ppm).
в) Дифференциальный диагноз нейроцистицеркоза:
1. Абсцесс:
• Обычно гипоинтенсивный на Т2-ВИ ободок и ограничение диффузии на ДВИ
• Множественное поражение может развиваться при септической эмболии
2. Туберкулез:
• Туберкулемы часто сочетаются с менингитом
• Кистозный характер образований наблюдается редко
3. Новообразование:
• Первичное или метастатическое (часто известна первичная опухоль)
• Характерен краевой характер контрастирования по типу толстого неравномерного ободка
• Могут наблюдаться киста и пристеночный солидный узелок (например, при пилоцитарной астроцитоме, гемангиобластоме)
4. Арахноидальная киста:
• Одиночное образование с ликворной плотностью и интенсивностью сигнала
• Не накапливает контрастное вещество
5. Расширенные периваскулярные пространства:
• Ликворная интенсивность сигнала на всех МР-последовательностях, отсутствие накопления контраста
6. Другие паразитарные инфекции:
• Могут иметь кистозный характер, но сколекс не наблюдается
1. Общие характеристики нейроцистицеркоза:
• Этиология:
о Заболевание вызывается личиночной формой свиного цепня Taenia solium
о В жизненном цикле цепня человек является промежуточным хозяином:
- Наиболее частый механизм заражения-фекально-оральный
- Первичныеличинки (онкосферы) распространяются из ЖКТ в ЦНС и скелетные мышцы
- После проникновения в структуры черепа первичная личинка превращается во вторичную (цистицерк)
о Люди также могут быть окончательными хозяевами (инфицирование цепнем):
- Обычно при употреблении в пищу сырой свинины
- Проглатывание жизнеспособных личинок, которые прикрепляются к стенкам ЖКТ
2. Стадирование и классификация:
• Патологические стадии: везикулярная, коллоидно-везикулярная, гранулярно-нодулярная и нодулярно-кальцифицированная
• Везикулярная стадия: мелкий узелок, в краевых отделах мелкой кисты с прозрачным содержимым и выступающий в полость:
о Жизнеспособный паразит, воспалительная реакция не выражена
о Может существовать в этом состоянии в течение нескольких лет или разлагаться
• Коллоидно-везикулярная стадия:
о Сколекс подвергается гиалиновой дегенерации
о Содержимое кисты становится мутным, капсула утолщается
о Перифокальные отек и воспалительная реакция
• Гранулярно-нодулярная стадия: стенка кисты утолщается, сколекс превращается в минерализованную гранулу; выраженность перифокального отека уменьшается
• Нодулярно-кальцифицированная стадия: образование полностью минерализовано; перифокальный отек отсутствует
3. Макроскопические и хирургические особенности:
• Обычно мелкая прозрачная киста с инвагинированным сколексом
4. Микроскопия:
• Стенка кисты состоит из трех слоев: внешнего (кутикулярного), среднего клеточного (псевдоэпителиального), внутреннего ретикулярного (фибриллярного)
• У сколекса имеются хоботок с крючками, мышечные присоски
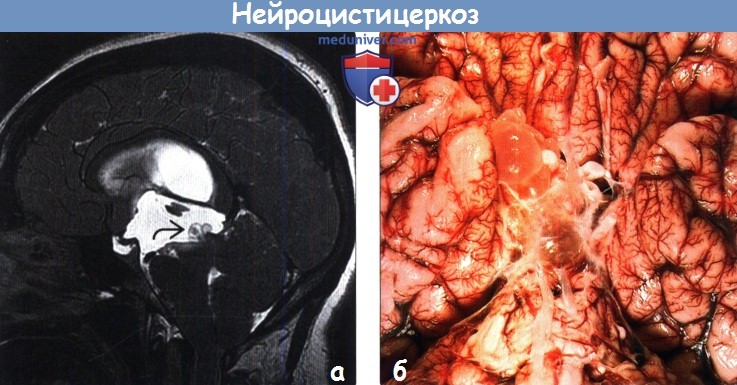
(а) МРТ, протокол FIESTA, сагиттальный срез: определяется гидроцефалия, обусловленная интравентрикулярным цистицеркозом. Обратите внимание на кисты, блокирующие отток ликвора из III желудочка в водопровод. Последовательности свободной прецессии в устойчивом состоянии полезны в визуализации интравентрикулярных кист.
(б) Патологоанатомический макропрепарат головного мозга, вид снизу: определяются множественные рацемозные НЦЦ-кисты. Локализация кист в базальных цистернах обычно осложняется менингитом, гидроцефалией и васкулитом.
д) Клиническая картина нейроцистицеркоза:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Судорожные приступы, головные боли, гидроцефалия
о НЦЦ протекает бессимптомно до дегенерации личинки
о Другие признаки/симптомы: обморочные состояния, деменция, зрительные нарушения, очаговая неврологическая симптоматика, инсульт
• Клинический профиль:
о Диагноз подтверждается по данным иммуноферментного анализа сыворотки или СМЖ
2. Демография:
• Эпидемиология:
о Цистицеркоз является наиболее частой паразитарной инфекцией
о ЦНС поражается в 60-90% случаев цистицеркоза
о Эндемичен для многих стран (Латинская Америка, регионы Азии, Индии, Африки, Восточной Европы):
- США: встречаемость увеличивается в Калифорнии, Аризоне, Нью-Мексико, Техасе
о Рост миграции привел к распространению заболевания
• Возраст: любой; обычно заболевают молодые взрослые и взрослые среднего возраста
• Этническая принадлежность: в США пациенты часто являются выходцами из Латинской Америки
3. Течение и прогноз:
• Наиболее частая причина эпилепсии в эндемичных регионах
• Время между изначальным инфицированием и развитием симптоматики вариабельно: от шести месяцев до 30 лет; обычно 2-5 лет
• Время прохождения патологических стадий вариабельно: 1-9 лет; среднее: пять лет
• Субарахноидальное поражение может быть осложнено менингитом, васкулитом и гидроцефалией
• Для интравентрикулярного НЦЦ характерно увеличение заболеваемости и смертности (Т заболеваемости связано с острой гидроцефалией)
4. Лечение нейроцистицеркоза:
• Пероральный прием альбендазола (снижение паразитной нагрузки и частоты судорожных приступов)
о Часто необходим прием глюкокортикостероидов для снижения выраженности отека
• Рассматривайте возможность хирургического удаления или дренирования паренхиматозных образований
• Рассматривайте возможность эндоскопической резекции интравентрикулярных образований
• Для лечения гидроцефалии может потребоваться отведение СМЖ
е) Диагностическая памятка. Обратите внимание:
• Комплексные паразитарные кисты могут имитировать опухоль головного мозга
ж) Список литературы:
- Del Brutto ОН: Neurocysticercosis. Handb Clin Neurol. 121:1445—59, 2014
- Hernandez RD et al: Magnetic resonance imaging in neurocysticercosis. Top Magn Reson Imaging. 23(3): 191—8, 2014
- Carpio A et al: Neurocysticercosis: Five new things. Neurol Clin Pract. 3(2):118— 125, 2013
- Вернуться в оглавление раздела "Лучевая медицина"
Редактор: Искандер Милевски. Дата публикации: 15.4.2019
Что важно знать о цистицеркозе ЦНС
- Церебральный цистицеркоз встречается у 60-90% больных цистицеркозом.
- Цистицеркоз головного мозга самая распространенная в мире паразитарная инфекция ЦНС
- Эндемичные зоны: Центральная и Южная Америка, Восточная Европа, Африка и Азия
- Также поражает лиц с нормальной иммунной системой
- Возбудитель: Свиной цепень (Taenia solium)
- Обычно человек является окончательным хозяином (при употреблении в пищу мяса, содержащего цистицерки), промежуточным хозяином служат свиньи (заражаются путем заглатывания яиц)
- При цистицеркозе человек является промежуточным хозяином (путем заглатывания яиц)
- В условиях плохой гигиены паразит может передаваться через загрязненную воду или пищу (овощи при удобрении свежим навозом)
- Локализация: в паренхиме (на границе серого и белого вещества), желудочках и субарахноидальном пространстве.
Клинические проявления
- Симптомы цистицеркоза зависят от локализации и стадии развития
- Судороги
- Внутричерепная гипертензия
- Очаговая неврологическая симптоматика.
Какой метод диагностики цистицеркоза ЦНС выбрать: МРТ, КТ, ангиографию
- МР-картина цистицеркоза головного мозга зависит от стадии.
Начальная стадия (простой пузырек):
- Во время инвазии определяется локальный отек головного мозга
- Может наблюдаться кратковременное контрастное усиление, после чего образуется простая киста (гиподенсная при КТ, гипоинтенсивная на Т1-ВИ и гиперинтенсивная на Т2-ВИ)
- Узел, локализующийся вдоль стенки (изоденсный при КТ, изоинтенсивный при МРТ) внутри кисты, представляет собой сколекс
- Отек отсутствует или выражен минимально
Стадия коллоидного пузырька:
- Отек
- Кольцевидное контрастное усиление (фиброзная капсула).
Гранулезная нодулярная стадия:
- Кальцифицированный сколекс
- Уменьшение отека
- Кольцевидное контрастное усиление.
Кальцифицированная нодулярная стадия:
- Мелкие обызвествленные узелки
- Отсутствие контрастного усиления
- Отсутствие отека.
Цистернальный и внутрижелудочковый цистицеркоз головного мозга:
- Мультилобулярное кистозное изоинтенсивное ликвору образование в базальных цистернах, сипьвиевой борозде или желудочках, которое может смещаться
- Отсутствие сколексов
- От сутствие контрастного усиления вокруг кист.
Что хотел бы знать лечащий врач
- Визуализация сколексов
- Локализация
- Наличие положительной динамики на фоне лечения.

Какие заболевания имеют симптомы, схожие с цистицеркозом ЦНС
Метастазы и мультифокальные глиальные опухоли высокой степени опухоли высокой степени:
- Относительный регионарный церебральный объем крови (орЦОК) на перфузионных изображениях как минимум в 2 раза выше, чем в нормальном белом веществе
- ИКД в зоне некроза обычно повышен
-МРС: высокие концентрации лактата в опухолевых кистах и аминокислот в нелеченых абсцессах
-РС: высокая концентрация общего холина исключает очаговое воспалительное поражение; однако низкая концентрация общего холина не является показателем очагового воспаления
Другие паразитарные болезни:
- Сколекс не визуализируется
- Результаты исследования ЦСЖ
- Токсоплазмозный энцефалит у больных с иммунодефицитом
Лечение
Цистицеркоз имеет довольно таки простое лечение:
- Противоглистные средства, например, празиквантел и альбендазол.
Врачи каких специальностей диагностируют и лечат цистицеркоз ЦНС
- Невропатолог (определение неврологического дефицита)
- Нейрохирург (определение тактики лечения)
- Врач функциональной диагностики (подтверждения диагноза)
- Инфекционист (дифференциальная диагностика)
Прогноз
- При проведении противоглистного лечения прогноз благоприятный
- В отсутствие противоглистной терапии заболевание прогрессирует, проходя через вышеописанные стадии в течение 2-10 лет.
Возможные осложнения
Последствия могут быть разные, все зависит от локализации процесса. Самые частые из них: отек головного мозга, гидроцефалия (водянка мозга), поражение 6 и 7 пар черепных нервов, а так же зрительный нерв. Не исключен летальный исход.
Следующие опухоли головного мозга могут располагаться внутри желудочков: эпендимома, субэпендимома, папиллома сосудистого сплетения, центральная нейроцитома, менингиома, гигантоклеточная опухоль.
Большинство перечисленных опухолей локализуются в боковых желудочках. Оптимальным методом диагностики внутрижелудочковых опухолей является МРТ головного мозга.
Эпендимома составляет 2-9% от внутричерепных опухолей и 6% от глиом. Из эпендимальных опухолей у взрослых встречается субэпендимома. Она составляет около 8% от эпендимальных опухолей и располагается у стенки желудочка. Пики частоты собственно эпендимомы приходится на возраст 5 лет и 34 года. Опухоль происходит из эпендимоцитов.Обычно это доброкачественные формы. В 60-70% случаев опухоль локализуется инфратенториально в области IV желудочка и в 5-8% в полушариях мозжечка. Гораздо реже обнаруживается супратенториальная локализация эпендимомы: в полушариях вблизи желудочков (на коронарных МРТ срезах по виду напоминает “цветную капусту”), в области III желудочка. Доброкачественные эпендимомы имеют экспансивный тип роста. Внутренняя структура неоднородная в связи с кистами (43-83% случаев) и кальцификацией (50% случаев). Контрастное усиление наблюдается в трети случаев. Анапластическая эпендимома (градация III) метастазирует по ликворным путям.
Менингиома – самая частая из неглиальных опухолей головного мозга, относится к оболочечным опухолям. В области сосудистых сплетений желудочков они встречаются исключительно редко, может быть проявлением нейрофиброматоза 2 типа. Внутрижелудочковые менингиомы у детей встречаются в 20%, в то время как у взрослых в 10 раз реже. Менингиомы имеют типичные черты при МРТ, обычно однородные, с четким контуром, хорошо контрастируются.
К доброкачественным образованиям боковых желудочков относятся эпендимальные кисты. Они представляют собой отшнуровку выстилки желудочка. При МРТ они ликворного сигнала, ожнородные, с четким контуром и не контрастируются.
Опухоли сосудистого сплетения желудочков в целом составляют примерно 3% опухолей мозга у детей. На первом году жизни их частота достигает 20%. Обычно они локализуются в боковых желудочках (80%) и редко в IV и III желудочках, а также мосто-мозжечковом углу. У взрослых, напротив, они встречаются обычно в IV желудочке. Описаны двухсторонние опухоли.
Папилломы относятся к доброкачественным опухолям. Их частота 0,4-0,6% от всех опухолей мозга во всех возрастных группах и 1,5-6% опухолей мозга у детей. В первые 2 мес. жизни наблюдается 40% папиллом. Клинически опухоль проявляется в виде отставания в развитии, эпилепсии и проявлений масс-эффекта (гидроцефалия, выпадение полей зрения и т.д.). При МРТ внутри желудочка выявляется образование низкой интенсивности сигнала на Т2-взвешенных изображениях и изо- или гипоинтенсивное на Т1-взвешенных. Со стороны опухоли боковой желудочек резко расширен, вокруг него отмечается сигнал высокой интенситвности, что связано с трансэпендимальной резорбцией жидкости. Образование выбухает из желудочка, инфильтрируя его края, переходит на паравентрикулярное белое вещество. Отёк вокруг опухоли выражен. Внутренняя структура опухоли может быть неоднородной за счёт кальцификации (примерно треть случаев). Контрастное усиление хорошее.
Карциномы, составляющие около 20% опухолей сосудистого сплетения, диссеминирует по желудочковой системе и субарахноидальным пространствам, прорастают ткань мозга и кость. На Т2-взвешенных томограммах они ярче папиллом и выражено неоднородны. При МРТ выявляется гипоинтенсивное или изоинтенсивное образование внутри желудочка на Т1-взвешенных томограммах. На Т2-взвешенных томограммах опухоль низкой интенсивности сигнала. Со стороны опухоли определяется выраженная гидроцефалия и высокий сигнал вокруг самих желудочков в связи с трансэпендимальной резорбцией жидкости. Образование выбухает из желудочка, инфильтрируя его края с переходом на перивентрикулярное белое вещество. Отек вокруг опухоли выраженный. Внутренняя структура часто неоднородная за счет кальцификации (примерно четверть случаев). Контрастное усиление хорошее. Карциномы ярче на Т2-взвешенных томограммах и выраженно неоднородны.
Центральная нейроцитома составляет 0,25-0,5% от опухолей мозга и относится к нейрогально-глиальным опухолям. Имеет градацию II. Прогноз благоприятный.
В 3 желудочке типично располагается и гигантоклеточная опухоль. Гигантоклеточная астроцитома служит одним из характерных проявлений туберозного склероза, заболевания из группы факоматозов. Кроме того, это типичное место коллоидной кисты 3 желудочка, относящейся к аномалиям развития, и требующей дифференциальной диагностики с внутрижелудочковыми опухолями. В отличие от коллоидной кисты она неоднородной структуры при МРТ и КТ за счет кальцинатов.
В 4 желудочке у взрослых изредка встречаются папилломы сосудистого сплетения. Там же могут быть расположены эпидермоидные и дермоидные кисты. Метастазы и гемангиобластомы локализуются изначально в стволе мозга или полушариях мозжечка, но могут распространяться на 4 желудочек. Опухоли 4 желудочка оптимально обследуются методом МРТ, так как он, в отличие от КТ, не дает артефактов. Все опухоли хорошо контрастируются. У детей опухоли 4 желудочка встречаются гораздо чаще, чем у взрослых. Это астроцитомы (чаще пилоцитарная), медуллобластомы и эпендимомы. Детские стволовые опухоли также могут расти в сторону 4 желудочка.
Медуллобластома относится к примитивным нейроэктодермальным опухолям. Она составляет 15-20% от всех опухолей мозга у детей и свыше трети опухолей задней черепной ямки в этой возрастной группе. Примерно в 75% случаев медуллобластома обнаруживается у детей первых 10 лет жизни. Соотношение полов М:Ж как 2-4:1. Опухоль злокачественная, быстро растет по средней линии вдоль червя мозжечка обтурируя IV желудочек и вызывая окклюзионную гидроцефалию. Спускаясь вниз, опухоль может проходить через большое затылочное отверстие в большую цистерну. Медуллобластома метастазирует по ликворным путям и в 5% случаев гематогенно в лимфоузлы, кости и печень. Клинические проявления состоят из тошноты, рвоты, диплопии, атаксии. При МРТ обычно выявляется однородное образование по средней линии в нижних отделах мозжечка, гипоинтенсивное на Т1-взвешенных томограммах. На Т2-взвешенных МРТ она, как правило, гиперинтенсивна, хотя встречаются исключения. Внутренняя структура опухоли обычно однородная, Кальцификаты, зоны некроза и кисты наблюдаются в 10-15% случаев. Контрастирование хорошее, однородное. Гидроцефалия имеется почти у всех больных. Часто встречаются лептоменингеальные метастазы.
Астроцитома мозжечка обычно доброкачественная (градация I) пилоцитарного подтипа. Пик частоты приходится на возраст 5-9 лет. Диффузный фибриллярный подтип встречается заметно реже, обычно у подростков. Он отличается инфильтративным ростом и неблагоприятным прогнозом. Первичным источником астроцитомы является червь мозжечка. Опухоль располагается по средней линии, но может и прорастать в полушарие мозжечка. Лишь 10% опухолей чисто солидные, остальные имеют кистозный некротический центр или почти целиком состоят из кисты с опухолевой тканью внутри ее стенки. Клинические проявления состоят в слабости, атаксии и треморе.
При МРТ опухоль гипоинтенсивна на Т1-взвешенных МРТ и гиперинтенсивна на Т2-взвешенных МРТ. Отличить кистозный компонент от солидного бывает очень затруднительно, так как киста содержит много белка. Помогает контрастирование, при котором солидная часть усиливается. Узел может быть округлым или плоским. Стенки кисты не контрастируются. В отличие от кисты стенки некротической полости контрастируются. Часто наблюдается окклюзионная гидроцефалия.
Эпендимома составляет 9-16% от опухолей ЦНС у детей, причем 60-70% из них локализуется инфратенториально. У детей эпендимома чаще возникает до 5 лет. Редко встречается эмбриональный вариант – эпендимобластома, очень злокачественная опухоль. Степень дифференцировки эпендимом может быть различной, чаще наблюдается доброкачественный подтип. Располагаясь изначально внутри IV желудочка, она имеет тенденцию к вростанию в ствол, переходу на спинной мозг или, реже, к прорастанию через отверстия Люшка в мостомозжечковый угол. Клинические проявления состоят из тошноты, рвоты, атаксии, диплопии, и выпадения функции черепных нервов.
При МРТ эпендимома почти неотличима от медуллобластомы или астроцитомы. Обычно она негомогенна за счет микрокровоизлияний, кальцификации, мелких кист и сосудов. КТ помогает подтвердить наличие кальцинатов (свыше 40% случаев), которые заметно реже встречаются при медуллобластоме. Кистозный компонент встречается в 20% случаев. В ряде случаев помогает симптом “растаявшего воска”: опухоль как бы стекает вдоль краев IV желудочка, охватывая ствол и не вызывая заметного масс-эффекта. В 90% случаев опухоль хорошо контрастируется.
При МРТ в СПб дифференциальную диагностику опухолей задней черепной ямки у детей мы проводим с сосудистой мальформацией, абсцессом, эпидермоидом и дермоидом. Эти опухоли и другие образования лучше видны в высоких полях, несколько хуже в низкопольных открытых МРТ. Обследование детей МРТ СПб дает возможность в специализированных детских учреждениях, что предпочтительнее.
Цистицеркоз является самой патогенной формой, вызываемой личинками ленточных червей. Причиной его развития являются яйца свиного цепня, которые попадают в желудок человека с обсемененной пищей и зараженной водой. Заболевание развивается при попадании яиц паразитов в желудок больного тениозом при рвоте (ретроградным путем) из кишечника. Симптомы цистицеркоза разнообразны. Они зависят от локализации паразитов, массивности и стадии их развития. Самым тяжелым проявлением заболевания является цистицеркоз глаз и центральной нервной системы. Цистицеркоз, развившийся у лиц, страдающих тениозом, расценивается как осложнение основного заболевания.
Рис. 1. На фото свиной цепень
От яйца до цистицерка. Как развивается паразит в организме человека
При миграции метаболиты и ферменты личинок оказывают на организм больного токсико-аллергическое действие. При оседании в органах и тканях они оказывают механическое давление, что обусловлено ростом паразита. При гибели паразита продукты его распада и антигены оказывают сильное токсико-аллергическое воздействие вплоть до анафилактического шока. Продолжительность жизни цистицерков составляет от нескольких лет до нескольких десятков лет.
Рис. 2. На фото слева яйца ленточных глистов, справа — финна (цистицерк).
Цистицеркоз головного мозга
Более чем в 60% случаев личинки свиного цепня попадают в головной мозг, реже — в другие органы. Их может быть тысячи, иногда встречаются единичные экземпляры. Мягкие мозговые оболочки, поверхностные отделы коры и полости желудочков — их основная локализация. После гибели цистицерки обызвествляются. Продукты распада паразита поддерживают воспалительный процесс. Высвобождение антигенов может привести к развитию анафилактического шока.
Рис. 3. На фото цистицерки, извлеченные из мозга человека (полупрозрачные, опалесцирующие, белого цвета образования — пузыри).
Рис. 4. В поверхностных структурах головного мозга видны пузырьки белого цвета, внутри которых находятся личинки (цистицерки).
Цистицеркоз головного мозга протекает волнообразно. Периоды выраженного ухудшения сменяются светлыми промежутками. Заболевание протекает многие годы. Полного излечения не происходит.
Нейроцистицеркоз не имеет патогомоничных симптомов, отчего диагностика заболевания крайне затруднена. При постановке диагноза следует учитывать следующие признаки:
- симптомы, указывающие на многоочаговое поражение мозга;
- преобладание к клинической картине симптомов раздражения;
- признаки, указывающие на повышение внутричерепного давления;
- волнообразное течение заболевания, когда тяжелое состояние больного сменяется периодами благополучия.
Рентгенографическое исследование, компьютерная и магниторезонансная томография, общий анализ крови, анализ цереброспинальной жидкости и данные серологических методов исследования с цистицеркозным антигеном помогут правильно поставить диагноз цистицеркоза головного мозга. У половины больных в кале обнаруживаются яйца тениид и членики свиного цепня, что говорит о наличии паразита в кишечнике больного.
При цистицеркозе в спинномозговой жидкости выявляется повышенное количество лимфоцитов и эозинофилов, иногда повышается уровень белка, иногда определяются обрывки цистицерка и его головка. Люмбальная пункция у больных должна проводиться с большой осторожностью, так как при локализации цистицерков в IV желудочке манипуляция может привести к смерти больного. О повышении внутричерепного давления говорят застойные диски зрительных нервов.
Общий анализ крови при цистицеркозе является обязательной диагностической процедурой. В крови часто отмечается повышенный уровень эозинофилов.
Реакция связывания комплемента (РСК), поставленная с сывороткой крови и спинномозговой жидкостью с использованием антигена цистицеркозного имеет диагностическую ценность. Анализ иммуноблота является более чувствительным и высокоспецифичным.
Рентген исследование, КТ и МРТ позволяют обнаружить декальцинированные и кальцинированные кисты (места локализаций личинок), гидроцефалию.
Цистицеркоз головного мозга следует отличать от нейросифилиса, опухоли мозга, эпилепсии, менингоэнцефалита.
Рис. 4. Компьютерная томография. Цистицеркоз головного мозга. На снимке видны множественные кисты.
Случайно обнаруженные во время обследования по поводу других заболеваний кисты лечения не требуют.
Решение о применении противопаразитарной терапии является сложной задачей. Оно зависит от стадии заболевания, количества и локализации кист с личинками, специфических симптомов.
- Кальцинированные кисты не требуют противопаразитарного лечения.
- При цистах, расположенных внутри мозговых желудочков, к лечению противогельминтными препаратами нужно подходить с осторожностью. Распадающиеся цистицерки могут стать причиной обструктивной гидроцефалии.
- У больных с судорожным синдромом противопаразитарное лечение проводится только на фоне противосудорожного лечения.
- Для лечения нейроцистицеркоза препаратом выбора является Празиквантел и/или Альбендазол. Прием препаратов длительный. Лечение проводится на фоне поддерживающей терапии кортикостероидами и противосудорожной терапии. Кортикостероиды необходимы для снижения остроты воспаления, возникающего в ответ на гибель паразитов в головном мозге.
Альбендазол применяется по 7,5 мг на 1 кг веса 2 раза в день (15 мг в сутки на 1 кг веса) в течение 15-и дней. При лечении множественных кист, расположенных в субарахноидальном пространстве, лечение продлевается до 1 месяца. Альбендазол назначается вместе с Дексаметазоном.
Празиквантел назначается в дозировке 15 мг на 1 кг веса в течение 15-и дней.
Иногда оба противопаразитарных препаратов применяются вместе.
Празиквантел и Альбендазол не применяются при цистицеркозе глаз и спинного мозга.
Рис. 5. Празиквантел и Альбендазол — противогельминтные препараты, которые применяются при лечении цистицеркоза.
Уменьшение воспаления, предотвращение судорожных приступов и уменьшение внутричерепного давления — основные направления симптоматического лечения.
Кортикостероиды уменьшают остроту воспаления и снижают внутричерепное давление. Преднизолон по 60 мг или Дексаметазон по 6 мг в сутки применяются однократно.
Больным с судорожным синдромом для лечения или с профилактической целью назначаются противосудорожные препараты.
К хирургическому удалению кист прибегают в случае повышения внутричерепного давления и гидроцефалии (внутрижелудочковый цистицеркоз), при глазном и спинальном цистицеркозе. Кисты удаляются напрямую или при эндоскопической процедуре. При повышении внутричерепного давления накладываются желудочковые шунты.
Прогноз цистицеркоза неблагоприятный при множественных кистах и локализации цистицерков в IV желудочке головного мозга. Острая окклюзионная гидроцефалия и эпилептический статус могут явиться причиной смерти больного. К потере трудоспособности приводят упорные головные боли, частые приступы эпилепсии и изменения психики.
Рис. 6. На фото множественные кисты при цистицеркозе головного мозга.
Цистицеркоз спинного мозга
Цистицеркоз спинного мозга встречается редко, протекает тяжело. Заболевание чаще всего развивается в результате заноса личинок из через субарахноидальные пространства головного мозга в спинной. Цистицерки оседают в области корешков и оболочек спинного мозга, обнаруживаются в его веществе. Воспалительный процесс протекает с развитием очагов ишемического размягчения, спаек, микроабсцессов и эндоваскулитов.
Заболевание начинается с появления симптомов раздражения корешков спинного мозга. Боли в груди, животе или конечностях — основной симптом в этот период. Образование спаек приводит к блоку субарахноидальных ликворных пространств, что является причиной сдавления органа. У больного отмечаются расстройства чувствительности, радикулопатии, парезы и параличи, недержание мочи и кала.
При постановке диагноза решающее значение имеют данные МРТ, миелографии, серологического исследования и гельминтодиагностика.
Противоглистные препараты при цистицеркозе спинного мозга применять нельзя. В ряде случаев потребуется хирургическое лечение.
Рис. 7. На фото слева цистицерк в головном мозге человека.
Рис. 8. Локализация цистицерков в области IV желудочка (фото слева) и и препонтинной цистерны (фото справа).
Читайте также:


