Бунтующие переломы предплечья это
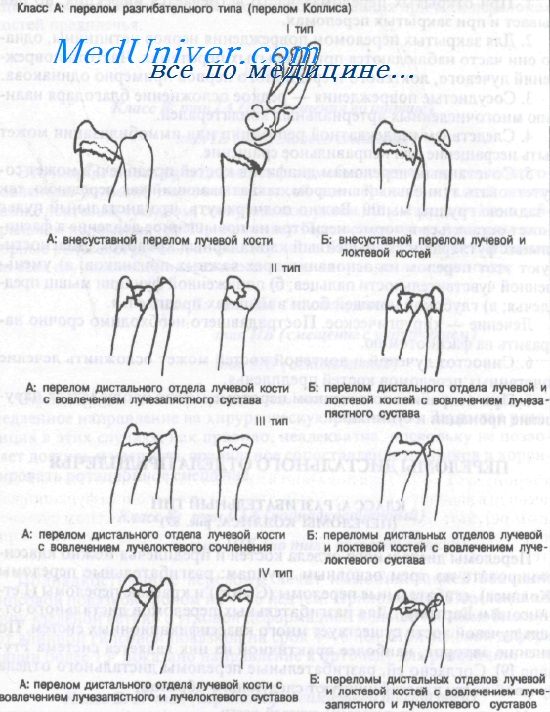
Переломы дистального отдела костей и предплечья можно классифицировать по трем основным группам: разгибательные переломы (Коллиса), сгибательные переломы (Смита) и краевые переломы (Гетчинсона и Бартона). Для разгибательных переломов дистального отдела лучевой кости существует много классификационных систем. По мнению авторов, наиболее практичной из них является система Frynann. Согласно ей, разгибательные переломы дистального отдела лучевой кости классифицируют следующим образом:
тип IA: внесуставные переломы лучевой кости
тип IБ: внесуставные переломы лучевой и локтевой костей
тип IIА: перелом дистального отдела лучевой кости с вовлечением лучезапястно-го сустава
тип IIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава
тип IIIA: перелом дистального отдела лучевой кости с вовлечением лучелоктево-го сустава
тип IIIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучелоктевого сустава
тип IVA: перелом дистального отдела лучевой кости с вовлечением лучезапястного и лучелоктевого суставов
тип IVB: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава и лучелоктевого суставов
Приблизительно 60% разгибательных переломов дистального отдела лучевой кости сопутствуют переломы шиловидного отростка локтевой кости (тип Б), и 60% переломов шиловидного отростка локтевой кости связано с переломами шейки локтевой кости.
Лучезапястный сустав в норме имеет угол, открытый в ладонную сторону, от 1 до 23°. Переломы с угловым смещением в ладонную сторону обычно заживают с хорошим функциональным результатом, в то время как перелому в лучезапястном суставе с образованием угла в дорсальную сторону будут иметь неудовлетворительный функциональный результат, если не была выполнена адекватная репозиция. На рис. 89 показан нормальный угол локтевой кости, который составляет в области лучезапястного сустава 15—30°. Оценка этого угла важна при лечении переломов дистального отдела предплечья, поскольку неудачная или неполная репозиция с потерей этого угла приведет к нарушению движений кисти в локтевую сторону.
Обследование обычно выявляет боль, припухлость и болезненность при пальпации в области дистального отдела предплечья. В типичных случаях смещенный под углом перелом напоминает вилку, как показано на рисунке. Следует подчеркнуть важность документирования неврологического состояния с особым акцентом на срединный нерв. Боль в локтевом суставе может указывать на вывих или подвывих проксимального лучелоктевого сочленения.
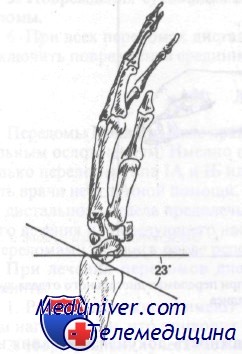
В норме лучезапястный сустав расположен под углом 23 градуса в ладонном направлении, как показано на рисунке (боковая проекция)
Для определения стояния костных фрагментов обычно достаточно прямой и боковой проекций. Оценивая эти переломы, врач должен ответить на следующие вопросы:
1. Имеется ли сопутствующий перелом шиловидного отростка локтевой кости (встречается в 60% случаев) или перелом шейки локтевой кости?
2. Вовлечен ли в перелом лучелоктевой сустав?
3. Вовлечен ли в перелом лучезапястный сустав?
Следует провести оценку боковой рентгенограммы, чтобы исключить подвывих в дистальном лучелоктевом суставе. Кроме того, надлежит оценить лучезапястный и лучелоктевой углы перед репозицией, чтобы убедиться в полном восстановлении функции.
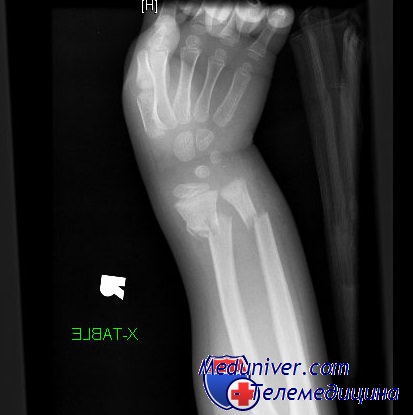
Деформация по типу вилки, описанная при переломах дистального отдела лучевой кости Коллиса
Разгибательным переломам дистального отдела лучевой кости часто сопутствуют несколько значительных повреждений.
1. Переломами шиловидного отростка локтевой кости сопровождаются 60% разгибательных переломов дистального отдела лучевой кости.
2. Иногда разгибательному перелому лучевой кости сопутствует перелом шейки локтевой кости.
3. Этим переломам часто сопутствуют переломы костей запястья.
4. Разгибательному перелому дистального отдела лучевой кости может сопутствовать подвывих в дистальном лучелоктевом суставе.
5. Повреждения сухожилия сгибателя могут сопровождать эти переломы.
6. При всех переломах дистального отдела предплечья необходимо исключить повреждения срединного или локтевого нерва.
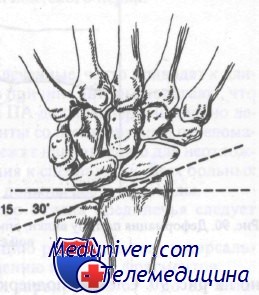
В норме угол, образованный локтевой костью и лучезапястным суставом, равен 15—30 градусам
Переломы Коллиса, даже правильно леченные, часто приводят к длительным осложнениям. Именно по этой причине авторы полагают, что только переломы типа IA и IБ или типа IIА должны первоначально лечить врачи неотложной помощи. Пациенты со всеми другими переломами дистального отдела предплечья подлежат направлению для неотложного лечения и последующего наблюдения к специалисту. Всех больных с переломами Коллиса после репозиции должны вести ортопеды.
При лечении переломов дистального отдела предплечья следует помнить:
1. Разгибатели кисти имеют тенденцию развивать тягу в дорсальном направлении, что приводит к смещению костных фрагментов.
2. Нормальный лучезапястный угол варьируется от 1 до 23° в ладонном направлении. Угол в дорсальную сторону приемлем.
3. Нормальный лучелоктевой угол равен 15—30°. Этот угол легко достичь при репозиции, но нелегко удержать в фазе консолидации, если только он не сопоставлен должным образом.
Если больного невозможно срочно направить к ортопеду, можно выполнить репозицию следующим способом:
1. Оптимальный метод анестезии — регионарная блокада. Менее эффективно, но приемлемо, отсасывание гематомы из области перелома с инъекцией 5—10 мл лидокаина (ксилокаин).
2. Рекомендуемый метод репозиции — тракция с последующей манипуляцией. Пальцы больного должны быть помещены в аппарат для вытяжения, локоть поднят в положении сгибания под углом 90°. Затем к плечу возле локтевого сустава подвешивают груз весом 3,5—4,5 кг на 5—10 мин или до расклинивания фрагментов.
3. После расклинивания и при продолжающейся тракции к дистальному фрагменту врач большими пальцами прилагает давление в ладонном направлении, а к проксимальному сегменту остальными пальцами в тыльном направлении. По достижении правильного положения отломков груз удаляют.
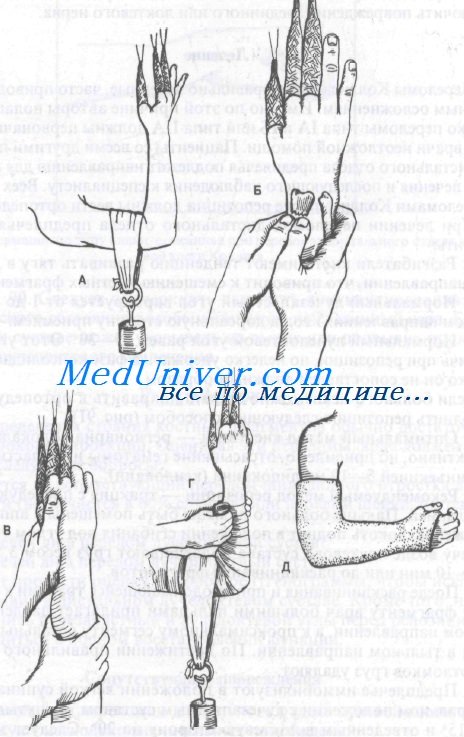
Репозиция перелома Коллиса
4. Предплечье иммобилизуют в положении легкой супинации или нейтральном положении с лучезапястным суставом, согнутым под углом 15° и отведенным в локтевую сторону на 20°. Следует заметить, что многие хирурги-ортопеды предпочитают проводить иммобилизацию в положении пронации. О положении предплечья в гипсовой повязке единого мнения нет; перед лечением рекомендуется консультация ортопеда, который будет вести больного.
5. Предплечье следует обернуть одним слоем мягкой ткани, поверх которой накладывают большие переднюю и заднюю лонгеты. Укороченные лонгеты можно использовать при вколоченных переломах, где репозиции не требуется, или при переломе у пожилого больного, который не будет заниматься физическими упражнениями для конечности.
6. Для контроля правильности положения отломков после репозиции делают снимки и документируют функцию срединного нерва.
7. После репозиции руку следует оставить поднятой на 72 ч, чтобы не допустить развития отека. Немедленно нужно начинать движения пальцами и плечевого сустава. Для документирования правильности стояния отломков на третий день и через 2 нед после травмы необходимо сделать снимки. Переломы без смещения должны быть иммобилизованы в течение 4—6 нед, в то время как переломы со смещением требуют 6—12 нед иммобилизации.
Ранняя адекватная репозиция перелома является наиболее важной мерой предупреждения осложнений. Помимо этого, следует подчеркнуть важность принципа раннего начала (активных) упражнений для профилактики вторичной скованности суставов. Возможно два вида часто встречающихся осложнений — ранние и поздние.
Ранние осложнения разгибательных переломов костей предплечья Коллиса:
1. Больной со сдавлением срединного нерва обычно жалуется на боль и парестезии по ходу срединного нерва. Если конечность в гипсовой повязке, последнюю нужно рассечь (так же как и мягкую ткань) и руку поднять на 48—72 ч. Если симптомы сохраняются, следует заподозрить туннельный запястный синдром, в этом случае показана фасциотомия. Предостережение: функцию срединного нерва в дистальном отделе предплечья всегда нужно документировать. Постоянные боли должны рассматриваться как вторичные, обусловленные сдавлением срединного нерва, если не доказано обратное.
2. Вторичное повреждение сухожилия может осложнить лечение этих переломов.
3. Ушиб или сдавление локтевого нерва следует диагностировать как можно раньше.
4. После репозиции переломы дистального отдела предплечья могут осложняться отеком с развитием вторичного синдрома сдавления.
5. При последующей рентгенографии может быть выявлено смещение фрагментов кости с нарушением репозиции.
Поздние осложнения разгибательных переломов костей предплечья Коллиса:
1. Переломы дистального отдела предплечья могут привести к тугоподвижности суставов пальцев, плечевого или лучезапястного суставов.
2. Переломы дистального отдела предплечья могут привести к развитию синдрома Зудека.
3. Переломы дистального отдела предплечья со смещением могут оставлять косметические дефекты.
4. После переломов дистального отдела лучевой кости возможен разрыв длинного разгибателя большого пальца.
5. Сращение в порочном положении или несращение обычно является следствием неадекватной иммобилизации или репозиции.
6. Рубцово-спаечный процесс сухожилия сгибателя может сопровождаться нарушением его функции.
7. Последствием этих переломов может быть хроническая боль в лучезапястном суставе при супинации.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
- S52.0. Перелом верхнего конца локтевой кости.
- S53.0. Вывих головки лучевой кости.
- S52.5. Перелом нижнего конца лучевой кости.
Классификация переломовывиха костей предплечья
Выделяют две разновидности переломовывихов костей предплечья: Монтеджа и Галеацци. В первом случае происходит перелом локтевой кости в верхней трети с вывихом головки лучевой кости. Во втором - перелом лучевой кости в нижней трети с вывихом головки локтевой кости.

[1], [2], [3], [4], [5], [6]
Переломовывих Монтеджа
- S52.0. Перелом верхнего конца локтевой кости.
- S53.0. Вывих головки лучевой кости.
Различают сгибательный и разгибательный тип повреждения.
Разгибательный тип возникает при падении и ударе верхней третью предплечья о твёрдый предмет или же при ударе по этой области. Происходит перелом локтевой кости, а продолжение насилия ведёт к разрыву кольцевидной связки и вывиху головки лучевой кости.
Сгибательный тип повреждения возникает при нагрузке, приложенной преимущественно к дистальному отделу предплечья и направленной с тыльной в ладонную сторону и по продольной оси предплечья. Происходят перелом локтевой кости в средней трети со смещением отломков под углом, открытым в ладонную сторону, и вывих головки лучевой кости в тыльную сторону.
Симптомы и диагностика
Разгибательный тип. Боль в месте перелома и резкое нарушение функций локтевого сустава. Предплечье несколько укорочено, отёчно в верхней трети и в области локтевого сустава. Движения в локтевом суставе резко ограниченные, при попытке движений - боль и ощущение препятствия по передненаружной поверхности сустава. Пальпаторно в этой зоне выявляют выпячивание. При ощупывании гребня локтевой кости в месте травмы определяют болезненность, деформацию, возможны патологическая подвижность и крепитация. На рентгенограмме выявляют вывих головки лучевой кости кпереди, перелом локтевой кости на границе верхней и средней третей с углообразным смещением. Угол открыт в тыльную сторону.
Сгибательный тип. Нарушение взаимоотношений костей и определяет клиническую картину повреждения: боль в области перелома и локтевого сустава, который деформируется за счёт отёка и выстоящей кзади головки лучевой кости, умеренное ограничение функций из-за боли, укорочение предплечья. Рентгенологическая картина подтверждает диагноз.
Консервативное лечение состоит из репозиции отломков и устранения вывиха. Манипуляцию выполняют под местной анестезией или общим обезболиванием вручную или же с помощью аппаратов для репозиции костей предплечья.
- При разгибательном типе производят тракцию за кисть согнутого под прямым углом и супинированного предплечья и сопоставляют отломки локтевой кости. Если репозиция удалась, то лучевая кость во многих случаях вправляется самостоятельно. Если этого не случилось, вывих устраняют путём давления на головку лучевой кости и смещения её кзади.
- При сгибательном типе также производят тракцию за кисть супинированного, но разогнутого предплечья. Надавливая пальцами с тыльной на ладонную поверхность предплечья, хирург сопоставляет отломки. Дальнейшие манипуляции такие же, как и при разгибательном типе повреждения.
По завершении пособия накладывают циркулярную гипсовую повязку от верхней трети плеча до головок пястных костей при сгибании в локтевом суставе под углом в 90°, супинации предплечья и функционально выгодном положении кисти на 6-8 нед. Затем приступают к восстановительному лечению, сохраняя съёмную лонгету ещё в течение 4-6 нед.
Оперативное лечение применяют в случае неудачи закрытых манипуляций. Наиболее частой причиной неудачных попыток репозиции и устранения вывиха бывает интерпозиция - внедрение мягких тканей между отломками или между сочленяющимися поверхностями.
Операция заключается в устранении интерпоната, вправлении головки лучевой кости и внутрикостном металлоостеосинтезе ретроградным способом локтевой кости. Для профилактики повторных вывихов сшивают или выполняют пластику полоской аутофасции кольцевидной связки. Иногда, чтобы предупредить релюксацию, проводят через плечелучевой сустав спицу Киршнера, извлекают её через 2-3 нед. Другой способ удержания головки - пришпилить её короткой спицей к венечному отростку.
После операции конечность фиксируют гипсовой повязкой от верхней трети плеча до пястно-фаланговых сочленений на 6 нед, затем превращают её в съёмную и сохраняют ещё в течение 4-6 нед.
В застарелых случаях переломовывиха Монтеджа проводят остеосинтез локтевой и резекцию головки лучевой кости.
Приблизительный срок нетрудоспособности
После консервативного лечения труд возможен через 12-16 нед. После хирургического лечения восстановление трудоспособности происходит через 12-14 нед.
Переломовывих Галеацци
S52.5. Перелом нижнего конца лучевой кости.
По механизму травмы и смещению отломков выделяют разгибательный и сгибательный типы повреждения.
- При разгибательном типе отломки лучевой кости смещены п о д углом, открытым в тыльную сторону, а вывих головки локтевой кости происходит в ладонную сторону.
- Для сгибательного типа повреждения характерно смещение отломков лучевой кости под углом, открытым в ладонную сторону, а головка локтевой кости смещается в тыльную сторону.
Переломовывих Галеацци возможен от прямого и непрямого механизма травмы, в результате происходит перелом лучевой кости в нижней трети и вывих головки локтевой кости.
Симптомы и диагностика
Диагноз ставят на основании механизма травмы, боли и нарушения функций лучезапястного сустава, углообразной деформации лучевой кости, болезненности при пальпации. Головка локтевой кости выстоит кнаружи и в тыльную или ладонную сторону, подвижна. Перемещения её болезненны. Рентгенограмма подтверждает диагноз и способствует определению типа повреждения.
Лечение может быть консервативным и оперативным.
Консервативное лечение начинают с достаточного обезболивания одним из способов. Затем производят ручную или аппаратную репозицию перелома лучевой кости путём тракции за кисть в среднем между супинацией и пронацией положении предплечья. Смещения по ширине и под углом хирург устраняет руками. Вправить головку локтевой кости также не представляет никакого труда. Сложность заключается в том, что не всегда возможно удержать локтевую кость во вправленном положении. Если все же это удаётся, то в область головки локтевой кости кладут пелот, а конечность фиксируют гипсовой повязкой от верхней трети плеча до основания пальцев на 6-8 нед, а затем для активного физиотерапевтического лечения иммобилизацию превращают в съёмную и сохраняют ещё на 4-6 нед.
Если консервативные мероприятия не дают успеха, переходят к хирургическому лечению. Начинают с устойчивого остеосинтеза лучевой кости интрамедуллярным штифтом или пластинкой. Чтобы удержать головку локтевой кости, применяют различные способы: пластику радиоульнарной связки, фиксацию её спицей Киршнера, фиксацию лучевой и одновременно локтевой костей с их сближением в аппарате Илизарова. Некоторые авторы в трудных случаях советуют резецировать головку.
Объём и сроки иммобилизации такие же, как и при консервативном лечении.
Следует помнить, что лечение переломовывихов всегда начинают с устранения вывиха, а затем производят репозицию отломков. Это правило. Лечение же повреждений Монтеджа и Галеацци служат исключением, когда репозицию выполняют первой и только потом устраняют вывих.
Существуют ещё две разновидности переломовывихов, описанные в литературе, но не встретившиеся нам ни разу. Это переломовывих Мальгеня (перелом локтевого и венечного отростков и вывих предплечья кпереди) и переломовывих Эссекс-Лопрести - вывих головки лучевой кости (иногда с переломом), вывих головки локтевой кости, разрыв межкостной мембраны и смещение лучевой кости проксимально. Оба переломовывиха лечат оперативно.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 11-13 нед.
Предплечье формируют две кости: локтевая и лучевая. Средняя или центральная часть кости называется диафизом. Диафизарными называются переломы, которые локализуются в средней части предплечья.
Предплечье имеет сложную анатомию. Кости предплечья окружены множеством мышц и сухожилий, через предплечье в сторону кисти проходят важные нервы и сосуды. Все эти анатомические образования способствуют нормальному функционированию кисти и всей верхней конечности. Для того чтобы полностью восстановить функции предплечья после травмы, кости должны быть установлены в правильное анатомическое положение и в этом положении должны срастись.
В этой статье мы поможем Вам понять как устроено предплечье, какие переломы бывают в области предплечья и как их лечить.
Есть две кости предплечья. Локтевая кость более тонкая и прямая, она образует ось вращения предплечья. Лучевая кость вращается вокруг локтевой кости при движениях в предплечье.
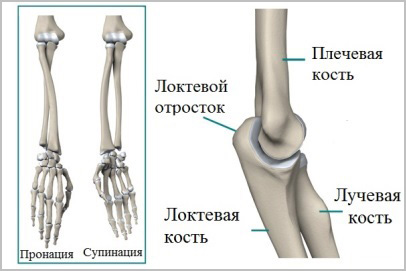
Если кости предплечья срослись со смещением или анатомия костей не была точно восстановлена после операции, вращение лучевой кости относительно локтевой будет происходить неправильно. Исходом будет резкое ограничение движений во всей конечности.
При переломах предплечья чаще всего повреждаются обе кости. В большинстве случаев предплечье ломается при падении на руку или при сильном скручивании и сгибании костей. Иногда в результате прямой травмы ломается только одна кость, например, изолированный перелом локтевой кости происходит при ударе палкой или дубинкой по области предплечья, когда человек пытается отразить атаку и прикрыть лицо рукой.
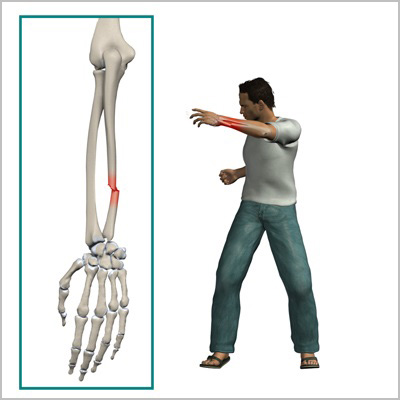
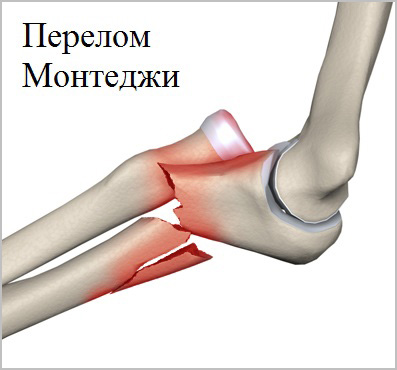
Также существует особая группа повреждений костей предплечья, которая в медицинской литературе называют переломо-вывихи Монтеджи и Галеацци.

При этих повреждениях перелом локтевой сочетается с вывихом лучевой кости в локтевом суставе или наоборот перелом лучевой кости сочетается с вывихом локтевой кости в области лучезапястного сустава. Подобные повреждения обусловлены особой анатомией и пространственным расположением костей предплечья.
На сегодняшний день все чаще встречаются переломы костей предплечья, причиной которых становятся спортивные занятия или дорожно-транспортные происшествия. При травмах в области предплечья широко встречаются открытые переломы. Открытыми переломами называются травмы, при которых кость повреждает кожу и выходит наружу. Такие переломы требуют особого лечения и чаще осложняются.
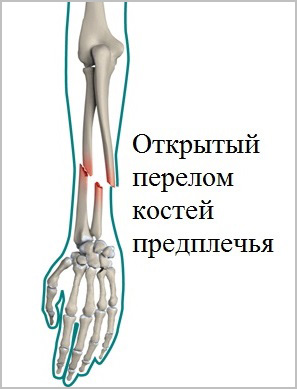
Боль и отечность сразу после травмы, являются наиболее распространенными симптомами переломов предплечья. Иногда определяется деформация контуров предплечья. После перелома значительно теряется функция конечности. При тяжелых открытых травмах, в области перелома можно увидеть рану с торчащими из нее костными отломками.
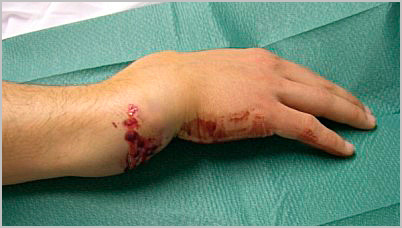
Онемение руки является симптомом того, что нерв в области предплечья, возможно был поврежден во время травмы.
Пациенты с переломами предплечья незамедлительно должны быть доставлены в больницу.
Диагноз устанавливается на основании собранного анамнеза, физикального осмотра и данных инструментальных методов обследования. Как правило, диагноз перелома лучевой или локтевой устанавливается без особых сложностей. Рентгенография позволяет уточнить характер перелома и степень смещения отломков.
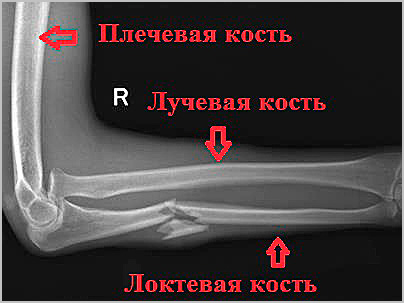
Грубое смещение отломков врач устраняется при закрытой репозиции, конечность фиксируется гипсовой повязкой. После госпитализации в клинику проводится предоперационное обследование и подготовка к оперативному вмешательству.
Переломы костей предплечья можно лечить оперативно или консервативно.
Консервативный метод лечения переломов костей предплечья чаще всего применяется при переломах без смещения, или когда состояние пациента делает операцию рискованной для его жизни.
Подобный способ лечения требует длительного нахождения в гипсе и очень часто ведет к порокам сращения. Исходом консервативного лечения является стойкое нарушение функции конечности.
Некоторые переломы изначально нестабильны и достигнуть точной репозиции при консервативных методах лечения в этих случаях не представляется возможным без операции.
На современном этапе развития травматологи во всем мире чаще применяется оперативный метод лечения подобных травм. Большое распространение получили малоинвазивные методики операций на лучевой и локтевой кости, когда во время операции производится закрытая репозиция костей и осколков в правильное положение, а соединение их осуществляется путем введения фиксаторов внутрь кости через небольшие проколы кожи под постоянным контролем рентгеновской установки.

Благодаря такой технике операции не нарушается целостность и соотношение мягких тканей в области перелома, достигается более ранее восстановление после травмы, снижаются сроки нахождения в больнице, уменьшается риск развития осложнений.
Для лечения переломов предплечья используется различные разновидности фиксаторов. Например, блокируемые интрамедуллярные (внутрикостные) стержни используются при переломах диафизов лучевой и локтевой кости и позволят достигнуть стабильной фиксации при минимальной травме мягких тканей.
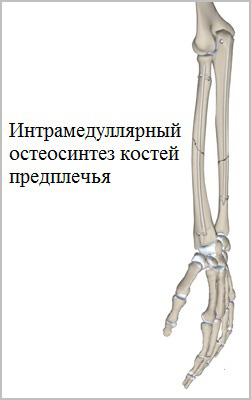
Рубцы после подобных операций настолько маленьких размеров, что заметить их не всегда удается даже специалисту.
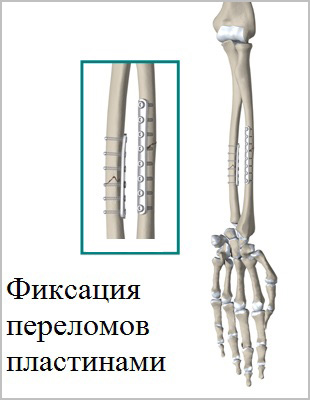
Современные пластины и винты позволяют зафиксировать отломки в области перелома в правильном с анатомической точки зрения положении, а также стабильно удержать это положение до сращения перелома.
Абсолютным показанием к операции являются открытые переломы. В таких случаях на первом этапе мы стабилизируем переломы с помощью аппаратов внешней фиксации.
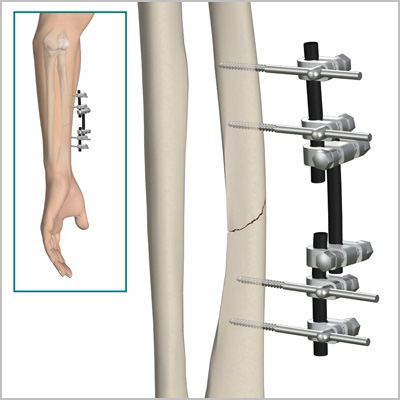
По заживлению ран, вторым этапом мы удаляем аппарат и производим окончательную фиксацию интрамедуллярным стержнем или пластиной. При таком подходе окончательная фиксация перелома осуществляется после заживления ран после травмы, тем самым вероятность инфекционных гнойных осложнений значительно уменьшается.
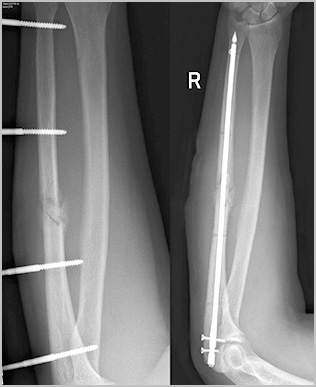
Операции в области предплечья крайне опасны с точки зрения повреждения сосудов и нервов. Исходом подобных осложнений может стать необратимое нарушение движений и чувствительности в области кисти. Возможность развития подобных осложнений накладывает на хирурга большую ответственность во время планирования и проведения операции при таких переломах.
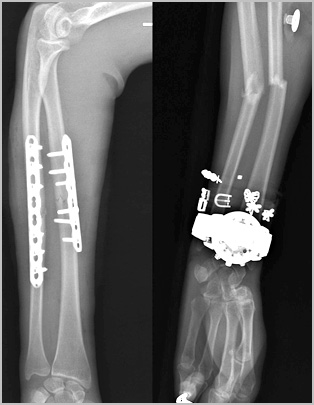
Сращение диафиза кости у взрослого занимает много времени. Через шесть недель на рентгене можно увидеть первые признаки костной мозоли. Через 10 недель прочность кости в области перелома достигает до 80 процентов от исходной. Полная консолидация и перестройка кости может занять до нескольких лет.
После того как перелом сросся, можно задуматься о удалении металлофиксатора, хотя это и является необязательным. В некоторых случаях металлофиксатор может вызывать дискомфорт, ощущение болезненности. Обычно стержни и пластины из лучевой и локтевой кости удаляются не ранее чем через 2 года, при условии наличия рентгенологических признаков консолидации перелома.
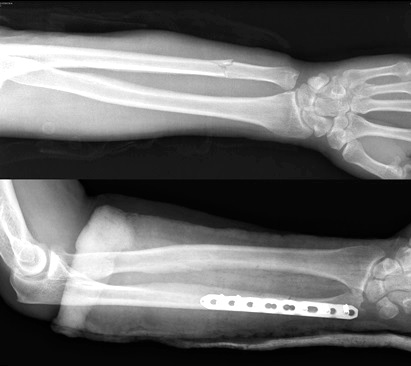
В нашей клинике мы можем предложить Вам специально разработанные металлоконструкции для фиксации переломов лучевой и локтевой кости, изготовленные из различных материалов, а также подобрать наиболее подходящий в Вашем конкретном случае.
Результат операции в большой степени зависит не только от качества импланта, но и от навыка и опыта хирурга. Специалисты нашей клиники имеет опыт лечения нескольких сотен переломов данной локализации в течении более 10 лет.
Мы также применяем минимально инвазивные методики операций на костях предплечья. Пациенты, которым выполнялась операция в условиях нашей клиники, возвращаются к двигательной активности уже на следующий день после операции.

Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
Переломы дистального отдела костей и предплечья можно классифицировать по трем основным группам: разгибательные переломы (Коллиса), сгибательные переломы (Смита) и краевые переломы (Гетчинсона и Бартона). Для разгибательных переломов дистального отдела лучевой кости существует много классификационных систем. По мнению авторов, наиболее практичной из них является система Frynann. Согласно ей, разгибательные переломы дистального отдела лучевой кости классифицируют следующим образом:
тип IA: внесуставные переломы лучевой кости
тип IБ: внесуставные переломы лучевой и локтевой костей
тип IIА: перелом дистального отдела лучевой кости с вовлечением лучезапястно-го сустава
тип IIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава
тип IIIA: перелом дистального отдела лучевой кости с вовлечением лучелоктево-го сустава
тип IIIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучелоктевого сустава
тип IVA: перелом дистального отдела лучевой кости с вовлечением лучезапястного и лучелоктевого суставов
тип IVB: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава и лучелоктевого суставов

Приблизительно 60% разгибательных переломов дистального отдела лучевой кости сопутствуют переломы шиловидного отростка локтевой кости (тип Б), и 60% переломов шиловидного отростка локтевой кости связано с переломами шейки локтевой кости.
Лучезапястный сустав в норме имеет угол, открытый в ладонную сторону, от 1 до 23°. Переломы с угловым смещением в ладонную сторону обычно заживают с хорошим функциональным результатом, в то время как перелому в лучезапястном суставе с образованием угла в дорсальную сторону будут иметь неудовлетворительный функциональный результат, если не была выполнена адекватная репозиция. На рис. 89 показан нормальный угол локтевой кости, который составляет в области лучезапястного сустава 15—30°. Оценка этого угла важна при лечении переломов дистального отдела предплечья, поскольку неудачная или неполная репозиция с потерей этого угла приведет к нарушению движений кисти в локтевую сторону.
Обследование обычно выявляет боль, припухлость и болезненность при пальпации в области дистального отдела предплечья. В типичных случаях смещенный под углом перелом напоминает вилку, как показано на рисунке. Следует подчеркнуть важность документирования неврологического состояния с особым акцентом на срединный нерв. Боль в локтевом суставе может указывать на вывих или подвывих проксимального лучелоктевого сочленения.

В норме лучезапястный сустав расположен под углом 23 градуса в ладонном направлении, как показано на рисунке (боковая проекция)
Для определения стояния костных фрагментов обычно достаточно прямой и боковой проекций. Оценивая эти переломы, врач должен ответить на следующие вопросы:
1. Имеется ли сопутствующий перелом шиловидного отростка локтевой кости (встречается в 60% случаев) или перелом шейки локтевой кости?
2. Вовлечен ли в перелом лучелоктевой сустав?
3. Вовлечен ли в перелом лучезапястный сустав?
Следует провести оценку боковой рентгенограммы, чтобы исключить подвывих в дистальном лучелоктевом суставе. Кроме того, надлежит оценить лучезапястный и лучелоктевой углы перед репозицией, чтобы убедиться в полном восстановлении функции.

Деформация по типу вилки, описанная при переломах дистального отдела лучевой кости Коллиса
Разгибательным переломам дистального отдела лучевой кости часто сопутствуют несколько значительных повреждений.
1. Переломами шиловидного отростка локтевой кости сопровождаются 60% разгибательных переломов дистального отдела лучевой кости.
2. Иногда разгибательному перелому лучевой кости сопутствует перелом шейки локтевой кости.
3. Этим переломам часто сопутствуют переломы костей запястья.
4. Разгибательному перелому дистального отдела лучевой кости может сопутствовать подвывих в дистальном лучелоктевом суставе.
5. Повреждения сухожилия сгибателя могут сопровождать эти переломы.
6. При всех переломах дистального отдела предплечья необходимо исключить повреждения срединного или локтевого нерва.

В норме угол, образованный локтевой костью и лучезапястным суставом, равен 15—30 градусам
Переломы Коллиса, даже правильно леченные, часто приводят к длительным осложнениям. Именно по этой причине авторы полагают, что только переломы типа IA и IБ или типа IIА должны первоначально лечить врачи неотложной помощи. Пациенты со всеми другими переломами дистального отдела предплечья подлежат направлению для неотложного лечения и последующего наблюдения к специалисту. Всех больных с переломами Коллиса после репозиции должны вести ортопеды.
При лечении переломов дистального отдела предплечья следует помнить:
1. Разгибатели кисти имеют тенденцию развивать тягу в дорсальном направлении, что приводит к смещению костных фрагментов.
2. Нормальный лучезапястный угол варьируется от 1 до 23° в ладонном направлении. Угол в дорсальную сторону приемлем.
3. Нормальный лучелоктевой угол равен 15—30°. Этот угол легко достичь при репозиции, но нелегко удержать в фазе консолидации, если только он не сопоставлен должным образом.
Если больного невозможно срочно направить к ортопеду, можно выполнить репозицию следующим способом:
1. Оптимальный метод анестезии — регионарная блокада. Менее эффективно, но приемлемо, отсасывание гематомы из области перелома с инъекцией 5—10 мл лидокаина (ксилокаин).
2. Рекомендуемый метод репозиции — тракция с последующей манипуляцией. Пальцы больного должны быть помещены в аппарат для вытяжения, локоть поднят в положении сгибания под углом 90°. Затем к плечу возле локтевого сустава подвешивают груз весом 3,5—4,5 кг на 5—10 мин или до расклинивания фрагментов.
3. После расклинивания и при продолжающейся тракции к дистальному фрагменту врач большими пальцами прилагает давление в ладонном направлении, а к проксимальному сегменту остальными пальцами в тыльном направлении. По достижении правильного положения отломков груз удаляют.

Репозиция перелома Коллиса
4. Предплечье иммобилизуют в положении легкой супинации или нейтральном положении с лучезапястным суставом, согнутым под углом 15° и отведенным в локтевую сторону на 20°. Следует заметить, что многие хирурги-ортопеды предпочитают проводить иммобилизацию в положении пронации. О положении предплечья в гипсовой повязке единого мнения нет; перед лечением рекомендуется консультация ортопеда, который будет вести больного.
5. Предплечье следует обернуть одним слоем мягкой ткани, поверх которой накладывают большие переднюю и заднюю лонгеты. Укороченные лонгеты можно использовать при вколоченных переломах, где репозиции не требуется, или при переломе у пожилого больного, который не будет заниматься физическими упражнениями для конечности.
6. Для контроля правильности положения отломков после репозиции делают снимки и документируют функцию срединного нерва.
7. После репозиции руку следует оставить поднятой на 72 ч, чтобы не допустить развития отека. Немедленно нужно начинать движения пальцами и плечевого сустава. Для документирования правильности стояния отломков на третий день и через 2 нед после травмы необходимо сделать снимки. Переломы без смещения должны быть иммобилизованы в течение 4—6 нед, в то время как переломы со смещением требуют 6—12 нед иммобилизации.
Ранняя адекватная репозиция перелома является наиболее важной мерой предупреждения осложнений. Помимо этого, следует подчеркнуть важность принципа раннего начала (активных) упражнений для профилактики вторичной скованности суставов. Возможно два вида часто встречающихся осложнений — ранние и поздние.
Ранние осложнения разгибательных переломов костей предплечья Коллиса:
1. Больной со сдавлением срединного нерва обычно жалуется на боль и парестезии по ходу срединного нерва. Если конечность в гипсовой повязке, последнюю нужно рассечь (так же как и мягкую ткань) и руку поднять на 48—72 ч. Если симптомы сохраняются, следует заподозрить туннельный запястный синдром, в этом случае показана фасциотомия. Предостережение: функцию срединного нерва в дистальном отделе предплечья всегда нужно документировать. Постоянные боли должны рассматриваться как вторичные, обусловленные сдавлением срединного нерва, если не доказано обратное.
2. Вторичное повреждение сухожилия может осложнить лечение этих переломов.
3. Ушиб или сдавление локтевого нерва следует диагностировать как можно раньше.
4. После репозиции переломы дистального отдела предплечья могут осложняться отеком с развитием вторичного синдрома сдавления.
5. При последующей рентгенографии может быть выявлено смещение фрагментов кости с нарушением репозиции.
Поздние осложнения разгибательных переломов костей предплечья Коллиса:
1. Переломы дистального отдела предплечья могут привести к тугоподвижности суставов пальцев, плечевого или лучезапястного суставов.
2. Переломы дистального отдела предплечья могут привести к развитию синдрома Зудека.
3. Переломы дистального отдела предплечья со смещением могут оставлять косметические дефекты.
4. После переломов дистального отдела лучевой кости возможен разрыв длинного разгибателя большого пальца.
5. Сращение в порочном положении или несращение обычно является следствием неадекватной иммобилизации или репозиции.
6. Рубцово-спаечный процесс сухожилия сгибателя может сопровождаться нарушением его функции.
7. Последствием этих переломов может быть хроническая боль в лучезапястном суставе при супинации.
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение


С â внÑÑÑиÑÑÑÑавнÑе повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¾Ð±ÐµÐ¸Ñ ÐºÐ¾ÑÑей:




Ð â ÑаÑÑиÑнÑе повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð²Ð½ÑÑÑи ÑÑÑÑава:










Ðа ÑÑкизе дана ÑÑ ÐµÐ¼Ð° ÑÑÐ°Ð²Ð¼Ñ Ð²ÐµÐ½ÐµÑного оÑÑоÑÑка ÑÑÐµÑ Ñипов

Читайте также:


