Костный нарост на ключице после перелома

Костная ткань — это один из видов соединительной ткани.
Она состоит из клеток кости, органического скелета кости, основного межклеточного вещества.
Костная ткань имеет четыре типа клеток:
- Остеобласты — это клетки роста, которые участвуют в создании костей.
- Остеокласты — клетки, противоположные остеобластам — отвечают за разрушение костей. Остеобласты и остеокласты непрерывно работают над разрушением и созданием костей. Именно этот процесс позволяет организму адаптироваться к физическим нагрузкам.
- Остеоциты — это клетки, появляющиеся из остеобластов. Они содержатся в межклеточном веществе и отвечают за метаболизм костной ткани.
- Остеогены, или их еще называют недифференцированными мезенхимальными клетками кости. Из них появляются новые остеобласты и остеокласты.
Регенерация костной ткани
После переломов костная ткань регенерируется, что позволяет костям срастаться.
Регенерация бывает двух видов:
- Физиологическая регенерация представляет собой постоянный и очень медленный процесс восстановления структур тканей.
![]()
Этот процесс происходит и в здоровом организме по мере того, как ткани стареют и отмирают. Простой пример физиологической регенерации ткани — кожа, которая отслаивается и отшелушивается. Процесс физиологической регенерации не вызывает у организма стресса. - Репаративная регенерация, напротив, вызывает в организме стрессовые реакции, так как этот процесс запускается, когда ткань повреждена или потеряна. Процесс репаративной регенерации зависит от дифференцировки ткани: чем она выше, тем сложнее будет восстановление структуры.
После того как костная ткань повреждена, она проходит несколько стадий репаративного процесса, восстановление анатомической формы, гистологической структуры и функциональной пригодности.
Перелом кости сопровождается разрывом прилежащих мягких тканей, что вызывает в организме стресс, сопровождающийся местной и общей реакцией.
Восстановление костной ткани — долгий процесс, который зависит от ряда факторов:
- возраста больного;
- состояния организма;
- качества лечения;
- кровоснабжения кости.
Что такое костная мозоль?
Репаративные процессы между костными элементами напрямую невозможны. Это происходит благодаря надкостнице.
Во время полного перелома именно она отвечает за заживление костных элементов, образовывая костные мозоли.
Сначала этот процесс происходит в поднадкостничных отделах, затем во внутренних слоях, после этого в костномозговом канале и только потом между отломками кости.

На фото костная мозоль после перелома ключицы
Выглядит это в виде множества наростов различных по размеру и расположенных беспорядочно. В процессе восстановления наросты один за другим рассасываются, и остается только один непосредственно в месте перелома.
Это и будет костная мозоль, больше всего она заметна после перелома ключицы, так как она расположена прямо под кожей.
Костная мозоль бывает нескольких видов.
- Периостальная. Выглядит как небольшое утолщение, образовывающееся на наружной части кости. Этот вид мозоли очень быстро регенерируется, так как хорошо снабжается кровью.
- Эндоостальная, которая расположена внутри кости, рядом с костномозговым клапаном.
- Интермедиальная, которая находится между обломками кости.
- Параоссальная — выступ, которым окружена часть сломанной кости.
Условия образования костной мозоли зависят от типа перелома: полный или неполный.
Неполные переломы также называются трещинами и встречаются гораздо чаще. Трещина кости диагностируется реже, так как в большинстве случаев на нее просто не обращают внимания.
Полный перелом встречается реже, но сопровождается более серьезными последствиями, такими как полный разрыв костной ткани и надкостницы.
В этом случае формирование костной мозоли будет зависеть от трех факторов:
- где произошел перелом (так как все кости заживают индивидуально);
- какой он имеет вид (оскольчатый, поперечный, спиральный или косой);
- функции пораженного участка (напрямую на формирование мозоли это не влияет, только на ее внешний вид).
Этапы формирования нароста
Формирование костной мозоли происходит поэтапно.
- Первый этап: появляется рубец через неделю после перелома.
- Второй этап: рубец превращается в хрящевой элемент через месяц после перелома.
- Третий этап: превращение хряща в окостеневшую ткань (если происходит отложение кальция). Срок превращение — от 3 до 5 месяцев.
- Четвертый этап: окончательное образование костной мозоли, которое завершается спустя минимум год после травмы.
При соблюдены все условия формирования костной мозоли, то это считается нормой. Патологическое течение она принимает, если нарушено хотя бы одно условие ее формирования.
Аномалии костной мозоли могут появиться по ряду причин:
- неправильно выбранная тактика лечения перелома;
- неправильное сопоставление отломков кости;
- нарушение правил больным (например, когда он рано начинает нагружать часть тела, на которой был перелом);
- слабость организма (нарушения в работе эндокринной системы, снижение иммунитета и другие хронические заболевания);
- нагноение перелома.
Особенности образования на разных костей
Сроки образования костной мозоли и ее характер зависимы от того, какая кость подверглась перелому.
- Ключица. При переломе этой кости костная мозоль формируется в течение 1,5-2 месяцев. В большинстве случаев быстро рассасывается, однако, может и остаться в виде нароста. Эту костную мозоль больше всего заметно, так как ключица расположена ближе всего к поверхности кожи.
- Нос. Эта кость чаще всего подвергается образованию костной мозоли. Также часто встречаются образования после ринопластики. Формируются они в среднем 3-4 месяца, а окончательное заживление носа произойдет только спустя два года после операции.
- Ребро. Костная мозоль при переломах ребер образуется в течение месяца. Часто формирование вызывает боли и неприятные ощущения. Через 3-4 месяца появляется полноценное образование. Рассасывается такая мозоль в течение года.
- Палец ноги. Костная мозоль появляется не только на пальцах, но и между ними. Мозоль на этих костях формируется достаточно быстро — за 1-1,5 месяца. В это время рекомендуется носить обувь, которая не создает трение и не препятствует нормальному заживлению перелома.
- Пятка. Образование костной мозоли на этом участке происходит за 2-3 месяца.
Диагностический подход

Узнать о появлении костной мозоли можно, сделав рентгеновский снимок. Формирование патологии будет выглядеть как облако в месте, где была сломана кость.
Если на снимке видна уже сформированная костная мозоль — это говорит о том, что перелом случился давно и кость уже начала срастаться.
По снимку врач-травматолог может точно определить, когда была получена травма и назначить соответствующее лечение.
Когда нужно удалять?
В большинстве случаев лечение костной мозоли не требуется. Однако, часто бывает так, что ее расположение мешает и создает болевые ощущения (например, если она располагается на пятке или ключице).
Также костная мозоль на носу требует лечения, так как эта часть лица принимает неэстетический вид.
Есть несколько методов удаления нароста без хирургического вмешательства происходит долго и сложно. Это целый комплекс процедур и соблюдение режима:
- полное освобождение кости от физической нагрузки и резких перепадов температур;
- специальная диета;
- постоянное наблюдение врача в стационаре;
- физиотерапевтические процедуры: электрофорез, магнито- и термотерапия.
Если мозоль сопровождается не проходящими болями, врачи идут на крайние меры — операцию. Однако, это вид избавления от костной мозоли не может гарантировать стопроцентного результата.
Профилактические меры
Предотвратить появление костной мозоли намного проще, чем лечить. Для этого нужно соблюдать несколько правил:
- обязательно обращаться к врачу даже при ушибах или трещинах;
- строго соблюдать рекомендации по фиксации переломанной кости;
- стараться избегать патологий, которые могут возникнуть в процессе срастания кости;
- соблюдать антибактериальную профилактику во время открытых переломов.
Костная мозоль как таковая не считается патологией и указывает на то, что срастание частей сломанной кости началось. Однако, это совсем не значит, что процесс будет правильным и эффективным.
Для того чтобы избежать возможных неприятностей, необходима своевременная диагностика, консультация врача и соблюдение всех его рекомендаций.
Нарушение целостности любой ткани в организме человека запускает процесс регенерации. Костная мозоль после перелома, которая формируется у многих пострадавших, свидетельствует о начале срастания кости. Образование нароста не является патологическим, но для некоторых больных такое явление при переломе может быть опасным, повлечь развитие осложнений. 
Что такое костная мозоль и почему она образуется
Специалисты используют особую классификацию для определения вида таких образований:
- наружная, или периостальная, мозоль,
- внутренняя — ее тело располагается во внутреннем пространстве кости,
- интермедиарная — ее наличие подтверждает факт, что обломки костей у пациента срослись,
- параоссальный нарост — возникает при повреждении со смещением или осложненных формах, например, при вколоченном переломе.
Если сращивание происходило с отклонениями, у пациента наблюдается утолщение и разрастание ткани в месте повреждения. Его видно на рентгеновском снимке, такая мозоль может заметно выступать на поверхности тела. Костный нарост причиняет дискомфорт человеку, сдавливает окружающие ткани, нарушает кровообращение в них, способствует развитию воспалительных реакций.
Диагностика патологии
Определить начало неправильного образования костной мозоли помогают основные признаки. Симптомы заметны специалисту визуально и определяются методами аппаратной диагностики. Некоторые признаки ощущают пациенты.

Клиническая картина:
- Сформированная на месте травмы опухоль сохраняется долго, иногда больше месяца.
- В области повреждения ощущается дискомфорт, болезненность.
- В зависимости от места расположения и вида сломанной кости ухудшается подвижность. Снижается амплитуда движений конечностей, если сломана лодыжка либо лучевая кость, или определенной области тела, например, плечевого пояса, ключицы, шейки бедра и прочих.
- Костные изменения могут быть заметны при визуальном осмотре или прощупываться, иметь вид бугра, выступающего над кожей (например, в месте, где сломана челюсть или ребро).
Особенности формирования костной мозоли, замещение обычного процесса срастания патологическим можно увидеть на рентгеновском снимке. По нему нетрудно определить, когда случилась травма.
" alt="">
Если изображение на рентгене выглядит как область с расплывчатыми очертаниями, напоминает по структуре облако, значит, срастание кости, формирование мозоли проходит с отклонениями, требует назначения дополнительных лечебных процедур.
Терапия
Большинству пациентов лечение костных мозолей, которые образовались в процессе сращивания переломов, не требуется. Убрать нарост необходимо, если он:
- вызывает боль,
- мешает выполнять движения,
- не эстетично выглядит.
Радикальным методом лечения является хирургическое вмешательство. Вескими показаниями к удалению нароста врачи считают:
- значительные размеры костных новообразований,
- сохранение припухлостей тканей дольше 1—1,5 месяца,
- развитие воспалительного процесса, яркими признаками которого становится повышение температуры тела, покраснения, резкая локализованная боль в травмированной зоне.

Операция проводится в условиях стационара, где больной остается на протяжении всей реабилитации. Несмотря на терапевтические цели вмешательства, оно может повлечь негативные последствия:
- дополнительное повреждение тканей,
- инфицирование,
- возобновление воспалительных процессов,
- продление восстановительного периода.
Другой вид лечения после травмы костей – физиотерапия. Методы подбирают для каждого пациента индивидуально.
Терапия обычно длится от 2 до 5 месяцев. С ее помощью безопасно и безболезненно избавиться от костной мозоли может даже ребенок или пожилой человек.
Врач может назначить один из видов лечения или составить комбинированный график процедур.
Как избежать патологических образований при восстановлении
Соблюдение основных принципов восстановительного периода, рекомендованных пациенту хирургом — залог успешного выздоровления после переломов.
- Неукоснительное выполнение всех рекомендаций и назначений медиков.
- Фиксация поврежденной кости в неподвижном положении на установленный врачом срок. Нельзя самостоятельно снимать гипс или фиксировать кость дольше периода, согласованного с хирургом.
![]()
- Отказ от повышенных физических нагрузок, особенно если они каким-либо образом отражаются на состоянии поврежденной области тела.
- Переход на питание, способствующее регенерации костей. Для повышения скорости восстановительных процессов больному назначают витаминно-минеральные комплексы.
- Посещение физиотерапевтических процедур.
Профилактика
Для профилактики осложнений, возникающих при любых видах переломов, главное — своевременно обратиться в медицинское учреждение.
Даже слабый ушиб может быть причиной перелома или трещины кости. Только врач может грамотно оказать помощь, провести диагностические процедуры, антибактериальную обработку и правильно зафиксировать поврежденную часть тела. 
Чтобы избежать осложнений после появления костной мозоли, нужно соблюдать правила восстановительного периода, обязательно посещать физиопроцедуры и выполнять рекомендации доктора.
Во время лечения и восстановления недопустимо подвергать организм сильной физической нагрузке. Врач запрещает посещением бани или сауны, солярия.
Нарост на ключице у ребенка и взрослого может свидетельствовать о развитии серьезных нарушений и заболеваний в организме. Оставлять без внимания такую патологию нельзя, необходимо безотлагательно обратиться в медицинское учреждение и выявить провоцирующий фактор.
Симптомы и виды наростов
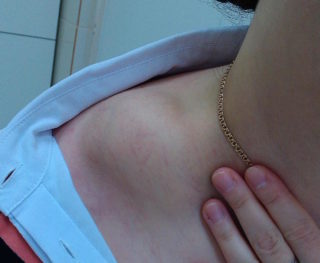
Увеличение ключицы справа или слева представляет собой внешнее проявление различных патологических состояний. Шишка в ключичной впадине может быть доброкачественным или злокачественным новообразованием. Развиваться опухоли могут стремительно и медленно. Им могут быть свойственны разные размеры и формы. Правильно выявить провоцирующий фактор и характер нароста на ключице около горла или в другом месте может только доктор на основании результатов обследования.
Представляет собой доброкачественное формирование из жировой ткани, в народе его часто называют жировиком. Припухлость может распространяться на всю шею. Распространены случаи, когда липомы, расположенные около шеи, травмируются и воспаляются.
Клиническая картина развития доброкачественной опухоли:
- отсутствие болезненности и дискомфорта;
- подвижность при пальпации;
- медленное развитие;
- округлая и немного продолговатая форма.
Чаще всего такие шишки образуются у мужчин и женщин после 30 лет. Они могут быть одиночными или множественными.
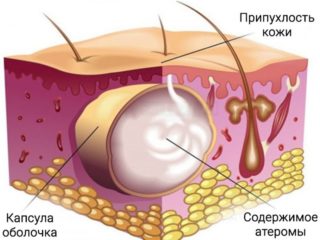
Кистозное формирование, причина появления которого – закупорка протоков. У самого русла протоков начинает активно скапливаться секрет, выделяемый сальными железами.
Чаще всего такие проблемы образуются на фоне нарушения обмена веществ, которые делают продуцируемый секрет более вязким. Благоприятные условия для развития атеромы – жирная себорея и угревая сыпь.
Особенность шишки в том, что периодически она может проходить самостоятельно. Однако требуется консультация хирурга, поскольку атерома может развиваться с осложнениями.
В экстренных ситуациях показано срочное оперативное вмешательство. Преимущественно используют лазерную терапию.

Увеличение косточки на ключице может быть признаком лимфогранулематоза. Это злокачественное новообразование, которое требует немедленного удаления. При развитии этой болезни наблюдается увеличение лимфатических узлов плечевого сплетения. Они безболезненные, но подвижные.
- резкая потеря веса;
- обильное потоотделение;
- кожный зуд.
На ранних стадиях развития лимфогранулематоз хорошо поддается лечению, высока вероятность полного исцеления пациента.

Инфекционный процесс развивается из-за воспаления фолликула волоса и рядом расположенных тканей. Фурункулы могут образовываться на разных участках шеи: на ключице сзади, слева или справа. Прогрессирование заболевания доставляет болезненность, мягкие ткани отекают, кожный покров приобретает красный оттенок. Провоцирует развитие патологии стафилококковая палочка, проникающая в организм через повреждения на кожных покровах.
Основные причины развития фурункулеза:
- нарушение обмена веществ;
- активная работа сальных и потовых желез;
- переохлаждение организма;
- ненадлежащая гигиена.
При подозрении на развитие фурункулеза следует как можно быстрее показаться доктору. Как правило, для полного излечения при помощи медикаментозной терапии достаточно нескольких дней.
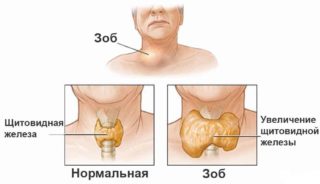
Дисфункция щитовидной железы провоцирует развитие зоба – формирование шишковидного образования в области ключицы. Зоб встречается двух разновидностей:
- многоузловая форма приводит к структурным изменениям отдельных участков щитовидной железы;
- диффузная форма поражает все ткани.
Стремительное развитие заболевания при отсутствии лечения может привести к развитию онкологии.
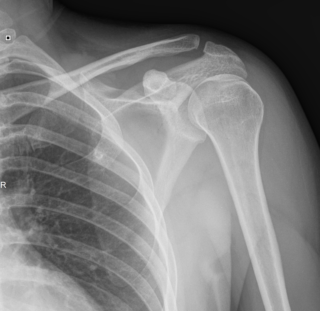
Опухоли по своей природе могут быть добро- и злокачественными. К доброкачественным формированиям относят остеохондрома и невринома. Заболевание преимущественно развивается у людей в пожилом возрасте в виде шишек в области ключицы.
Остеохондрома поражает кости, проявляясь в виде выступов на них. Размеры формирований могут колебаться от 2 до 12 см, внутри них содержится костно-мозговая жидкость, наружная капсула покрыта хрящевой тканью. Развиваться может в разном возрасте.
Хондрома – доброкачественное формирование, которое состоит из гиалинового хряща. Порой прорастает внутрь кости в самую полость костно-мозгового вещества. Характеризуется медленным развитием. Диагностируется у людей старше 30 лет. Одиночные формирования способны перерастать в злокачественные.
Саркома – злокачественная опухоль. Развивается стремительно и часто становится причиной летального исхода. Метастазирует в легкие и печень. На начальном этапе развития протекает бессимптомно. Саркома представляет собой рак кости, относится к редкой разновидности опухолей. Если очаг был выявлен с левой стороны на шее, заболевание не поддается лечению.

Если шишка образовалась под ключицей, это может сигнализировать о развитии болезни Юинга. Это злокачественное образование, которое относится к агрессивным видам. В большинстве случаев метастазирует уже на начальных этапах развития.
- кровохарканье и нарушение дыхания;
- нарушение сна;
- отечность кожных покровов;
- боли в пояснице и дискомфорт в отделе позвоночника;
- снижение аппетита или полное его отсутствие;
- повышение температуры тела;
- резкая потеря веса.
Основные провоцирующие факторы развития болезни – врожденные заболевания костей и поражения нервной системы. Может развиваться на фоне травмирования костей.
В группу риска входят дети и подростки. У взрослых болезнь чаще поражает мужчин. Применяют многокомпонентную терапию. Порой принимается решение об удалении опухоли.
Диагностика
Самый эффективный и информативный способ диагностики – биопсия новообразования. В ходе лабораторного обследования проводится гистологический и клеточный анализ. Удается выявить добро- или злокачественный характер опухоли.
Для точной постановки диагноза дополнительно могут быть назначены аппаратные методы диагностики:
- позитронно-эмиссионное томографическое обследование;
- рентгенография;
- компьютерная томография – КТ;
- остеография;
- магнитно-резонансная томография – МРТ;
- ультразвуковое исследование – УЗИ;
- ангиография.
В некоторых случаях показано оперативное вмешательство. Если в силу определенных обстоятельств это невозможно, разрабатывается медикаментозная схема лечения (поддерживающая терапия) или пластическая операция.
Если в ходе обследования была выявлена хондрома, в большинстве случаев прибегают к эндопротезированию для полного замещения костного сустава.
Разработанный терапевтический курс зависит от поставленного диагноза и от провоцирующего фактора. Лечение может быть консервативным, оперативным или комплексным.
Консервативное лечение базируется на применении Маннитола в сочетании с группой препаратов глюкокортикоидов. Применим диурез и водно-электролитический баланс. Также доктора назначают препараты, стимулирующие ток крови.
Полностью исключить вероятность патологии невозможно. Для уменьшения вероятности необходимо придерживаться здорового образа жизни – правильно питаться, заниматься спортом, полноценно отдыхать.

Кисти и стопы поражаются реже всего. Обычно выявляют наследственный экзостоз пяточной кости и плюсневой кости.
Разрастание костной ткани на ключице
Симптоматика экзостоза и особенности его лечения
Про экзостоз мало кто знает, несмотря на то что это заболевание не является редким. Болезнь может развиться как у ребенка, так и у взрослого человека. Однако чаще всего человек даже не подозревает о заболевании, так как оно не вызывает никакого дискомфорта и протекает бессимптомно.
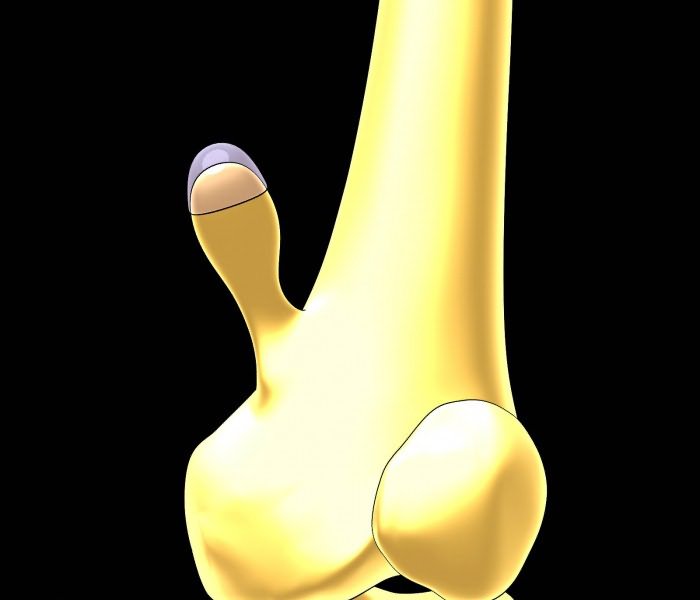
Причины заболевания
Экзостоз представляет собой костный или костно-хрящевой нарост на поверхности кости. Это доброкачественная опухоль толщиной в несколько миллиметров, состоящая из хрящевой ткани. Но по мере разрастания опухоль твердеет и преобразуется в костный нарост. Болезнь может развиться даже у малолетнего ребенка, однако до 7–8 лет, как правило, не проявляет себя.
В большинстве случаев ее диагностируют в подростковом возрасте во время осмотра. Опасность костно-хрящевого экзостоза заключается в том, что он может не проявляться очень долгое время, разрастаясь до огромных размеров. Хотя диагностировать его достаточно просто: нарост прощупывается под кожей. Также новообразования видны на рентгеновском снимке.
Причины заболевания следующие:
- травмы и повреждения в детском и подростковом возрасте, когда происходит интенсивный рост тканей;
- хронические заболевания костной системы;
- осложнения после воспалительных процессов в организме;
- врожденные аномалии скелета;
- избыток кальция в организме, оседающего на костях;
- наследственность.
При экзостозе может наблюдаться сразу несколько наростов. Иногда их количество достигает нескольких десятков. Они могут быть разных размеров и форм. Встречаются наросты в виде шара, перевернутой чаши и даже в форме цветка.
Классификация и диагностика

Проявляет себя экзостоз по-разному. Чаще всего болезнь может развиваться годами, пока ее не обнаружит врач. Но бывают случаи, когда опухоль давит на нервные окончания и сосуды. Тогда человек испытывает болезненные ощущения при надавливании на определенные участки тела или чувствует онемение.
Если нарост расположен рядом с суставом, то он ограничивает движение конечностей. Иногда экзостоз сопровождается головокружением. В таких случаях пациент проходит дополнительные обследования. Если заболевание развивается с осложнениями, а сам нарост быстро разрастается, то есть риск трансформации новообразования в злокачественную опухоль. Тогда проводят биопсию с забором тканей для лучшего изучения развития болезни.
Заболевание разделяют на 2 вида:
- Солитарный экзостоз, проявляющийся в виде одного нароста.
- Множественная хондродисплазия, характеризующаяся несколькими новообразованиями. Множественные наросты появляются сразу в нескольких участках. Именно этот вид заболевания является наследственным.

Чаще всего экзостоз диагностируют на таких частях тела:
- ключица;
- тазобедренный сустав;
- плечевой сустав;
- большеберцовая кость;
- ребро;
- лопатка.
В половине случаев диагностируется экзостоз бедренной кости и большеберцовой кости.

Одним из самых тяжелых видов заболевания является экзостоз позвоночника. Опухоль на позвоночнике может поразить спинной мозг, приводя к нарушениям в его работе. Краевые экзостозы тел позвонков мешают их нормальной подвижности. Кроме того, позвоночные наросты часто переходят в злокачественные образования.
Не менее опасен экзостоз коленного сустава. Растущая опухоль вызывает воспаление и приводит к деформации сустава, нарушая его функцию.
Кисти и стопы поражаются реже всего. Обычно выявляют наследственный экзостоз пяточной кости и плюсневой кости.
Способы лечения
Экзостоз лечат только одним способом — операцией. Однако некоторым пациентам хирургическое вмешательство может не потребоваться. Обычно операцию назначают детям, достигшим совершеннолетия. До этого времени нарост может уменьшиться и полностью рассосаться. Так, например, ведет себя экзостоз ребра, который выявляют у детей 8–18 лет. В большинстве случаев он является осложнением различных заболеваний и со временем проходит самопроизвольно. Если костный нарост не увеличивается и не доставляет никакого дискомфорта, то некоторые люди живут с ним всю жизнь, время от времени наблюдаясь у врача.
Показаниями для удаления экзостозов служат:
- значительные размеры опухоли или ее быстрый рост;
- риск трансформации наростов в злокачественные новообразования;
- болевые ощущения из-за давления наростов на сосуды и нервные окончания;
- различные косметические дефекты.

Как правило, операция по удалению новообразований не требует особой подготовки. Новообразования удаляют вместе с прилежащей к опухоли надкостницей, чтобы избежать рецидива. Операции проводят как под общим наркозом, так и под местной анестезией, если случай несложный. Даже после операции на участке бедра или стопы пациент возвращается к полноценной жизни уже через несколько недель.
Когда пораженный участок тела следует поберечь, его после операции обездвиживают на какое-то время гипсовой лонгетой. Затем пациент проходит курс восстановительных процедур. При соблюдении всех врачебных рекомендаций пациент быстро восстанавливается. Лишь в редких случаях возможны осложнения, когда происходит рецидив болезни. Нарост появляется снова и является предвестником злокачественных новообразований. Чаще всего злокачественная опухоль поражает позвонки, кости бедра и таза, а также лопатки.
Народные методы

Несмотря на то что экзостоз является заболеванием, которое требует хирургического вмешательства, многие пытаются вылечить костный нарост в домашних условиях. Одни обращаются к народным целителям, другие берут информацию из интернета, рассматривая сомнительные фото лечения и пользуясь непроверенными рецептами. К сожалению, самолечение зачастую только осложняет ситуацию.
Как правило, лечение народными средствами больные начинают тогда, когда костный нарост доставляет сильный дискомфорт. Чтобы унять боль, многие делают травяные компрессы и примочки. Подобные методы не несут вреда здоровью, но и экзостоз не лечат.
Не добившись результата с помощью травяных рецептов, больные переходят к радикальным препаратам — обезболивающим таблеткам и различным мазям. Однако подобные методы уже чреваты осложнениями.
- Во-первых, бездумное применение обезболивающих средств негативно влияет на такие внутренние органы, как печень, почки и желудок.
- Во-вторых, доброкачественная опухоль может перейти в злокачественное образование, а лекарства, применяемые без назначения, только ускоряют этот опасный процесс.

Все же народные методы не так вредны при лечении экзостоза, если они носят профилактический характер. В первую очередь это касается образа жизни.
Нормальное питание, укрепление иммунитета, занятия спортом — все это защищает от развития экзостоза даже при получении травмы.
Некоторые заболевания внутренних органов также могут спровоцировать появление опухоли на костях. Чтобы этого не произошло, необходимо тщательно следить за своим здоровьем и вовремя лечить различные недуги.
Чтобы экзостоз не поразил ноги, стоит чаще давать им отдыхать. Важно распределять нагрузку на стопы равномерно, а для этого полезно носить удобную обувь и ортопедические стельки.
Врачи нередко назначают пациентам различные компрессы и ванночки, чтобы снизить болевой синдром или снять отечность. Применение домашних методов возможно и после проведения операции, однако ни один рецепт не должен использоваться без консультации с лечащим врачом.
Читайте также:




