Что такое токсоплазмозный энцефалит
- Что такое Токсоплазмозный энцефалит
- Что провоцирует Токсоплазмозный энцефалит
- Патогенез (что происходит?) во время Токсоплазмозного энцефалита
- Симптомы Токсоплазмозного энцефалита
- Диагностика Токсоплазмозного энцефалита
- Лечение Токсоплазмозного энцефалита
- Профилактика Токсоплазмозного энцефалита
- К каким докторам следует обращаться если у Вас Токсоплазмозный энцефалит
Что такое Токсоплазмозный энцефалит
Возбудитель - Toxoplasma gondii относится к простейшим. Тип Protozoa. Подтип Sporozoa (обычно образуют споры; реснички, жгутики или псевдоподии отсутствуют). Класс Telosporea (имеется фаза полового размножения). Подкласс Coccidea (трофозоиты располагаются внутриклеточно, имеют "верхушечный комплекс"). Отряд Eucoccideia (жизненный цикл включает чередование бесполого - шизогония и полового размножения - спорогония). Подотряд Eimeriina (половая стадия в эпителии кишки у позвоночных животных; один хозяин или чередование двух хозяев; спорозоиты находятся в "споре"). Вид Toxoplasma gondii. Существует в трех основных формах: трофозоиты (эндозоиты), цисты и ооцисты. Трофозоиты имеют размеры 4-7 мкм в длину и 2-4 мкм в ширину, по форме напоминают полумесяц, хорошо окрашиваются по Романовскому. Они размножаются внутриклеточно во всех клетках млекопитающих за исключением безъядерных (эритроциты) и обнаруживаются в тканях в острой стадии инфекции. Скопление трофозоитов внутри одной клетки называют псевдоцистой. На трофозоиты активно воздействуют различные химиопрепараты (хлоридин, сульфаниламиды, макролиды и др.), они нестойки вне клетки и во внешней среде, быстро погибают при высушивании, прогревании, под влиянием дезинфицирующих средств.
Цисты формируются в организме хозяина, имеют собственную плотную оболочку. Размеры их до 100 мкм, внутри содержится 3000-5000 паразитов и более. Через плотную оболочку цист не проникают ни антитела, ни лекарственные препараты. Они очень устойчивы к различным воздействиям и в организме хозяина сохраняются десятки лет. Большая часть их локализуется в скелетных мышцах, миокарде, центральной нервной системе.
Ооцисты представляют собой образования овальной формы диаметром 10-12 мкм. Они формируются в слизистой оболочке тонкой кишки некоторых представителей семейства кошачьих и выделяются с испражнениями. Сроки появления ооцист в испражнениях кошки зависят от характера инфицирования и составляют от 3 до 24 дней. Экскреции продолжаются от 7 до 20 дней, за сутки с испражнениями может выделяться до 10 млн ооцист. Споруляция в выделенных фекалиях происходит через 2-3 дня (при температуре 24°С); она не реализуется при температуре ниже 4°С и выше 37°С. Ооцисты при благоприятных условиях сохраняются во внешней среде до 1 года и более. Именно они играют основную роль в передаче инфекции.
Культивируются токсоплазмы путем заражения лабораторных животных (белые мыши, морские свинки, кролики, хомяки), в развивающихся куриных эмбрионах, а также в культуре тканей. Имеются различные штаммы токсоплазм, некоторые из них отличаются высокой вирулентностью (штамм RH) и быстро приводят к гибели лабораторных животных, другие - маловирулентные (авирулентные) обычно не вызывают заметных клинических проявлений болезни.
Воротами инфекции чаще служат органы пищеварения, хотя известны случаи внутрилабораторных заражений высоковирулентными штаммами токсоплазм при повреждении кожи (пипеткой или шприцем с культурой токсоплазм). Внедрение возбудителя происходит в нижних отделах тонкой кишки, затем с током лимфы токсоплазмы достигают регионарных (мезентериальных) лимфатических узлов. Здесь развиваются воспалительные изменения с формированием инфекционных гранулем, напоминающих по клеточному составу туберкулезные или бруцеллезные гранулемы. Мезентериальные лимфатические узлы значительно увеличиваются. Затем токсоплазмы попадают в кровь, разносятся по всему организму и фиксируются в различных органах и тканях (печень, селезенка, лимфатические узлы, нервная система, глаза, миокард, скелетные мышцы). В этих органах образуются скопления паразитов в виде цист, которые могут сохраняться в организме десятки лет и даже пожизненно. В местах фиксации возникают воспалительные очаги, а в некоторых органах (нервная система, скелетные мышцы) - очажки некроза, в которых затем откладываются соли кальция и образуются кальцинаты.
В результате жизнедеятельности паразита и выделения антигенов и аллергенов наступает аллергическая перестройка организма (по типу реакций гиперчувствительности замедленного типа) и вырабатываются антитела, которые выявляются в различных иммунных реакциях (РСК, реакция с красителем Сэбина-Фельдмана, РПГА, ИФА и др.). В развитии иммунитета большое значение имеют как клеточные, так и гуморальные факторы. Наличие антител предохраняет от нового заражения даже высоковирулентными штаммами токсоплазм и обусловливает бессимптомное (латентное) течение токсоплазмоза у большинства инфицированных лиц. При ослаблении защитных сил организма и снижении напряженности иммунитета может наступить обострение заболевания (переход латентной формы в манифестную).
Обострение хронического токсоплазмоза, как правило, провоцируется интеркуррентными заболеваниями (грипп, ОРЗ, пневмонии и др.) и может наблюдаться иногда спустя длительное время (до 10-20 лет) после инфицирования. Описаны обострения с развитием тяжелого токсоплазмозного энцефалита после лечения лиц с латентным токсоплазмозом цитостатиками и иммунодепрессантами. В последние годы важное значение приобрела проблема генерализации латентного токсоплазмоза у ВИЧ-инфицированных. В этих случаях токсоплазмоз приобретает острое злокачественное течение с развитием некротического локализованного или диффузного менингоэнцефалита, в процесс вовлекаются глаза и многие органы (сердце, печень, легкие). На фоне развернутой картины СПИДа наслоившееся обострение (генерализация токсоплазмоза) может приводить к гибели больных.
Основная роль в развитии токсоплазмоза у лиц с иммуносупрессией отводится нарушениям продукции цитокинов. Показано, что при развитии токсоплазмоза на фоне ВИЧ-инфекции резко снижается как концентрация сывороточного гамма-интерферона, так и его способность активировать макрофаги. К факторам защиты относят интерлейкин-12, ФНО-, CD-8+, к факторам, способствующим генерализации заболевания - интрелейкины-4, -6, -10.
В патогенезе манифестных форм хронического токсоплазмоза основную роль играет развитие реакций гиперчувствительности замедленного типа к антигенам токсоплазм и продуктам их жизнедеятельности.
Токсоплазмозный энцефалит служит основной причиной заболеваемости и смертности у больных со СПИДом. Заболеваемость токсоплазмозным энцефалитом среди больных этой категории, имеющих антитела к токсоплазмам, колебалась от 6 до 12%. На основании этого полагают, что имелось приблизительно 170 случаев токсоплазмозного энцефалита среди 7000 больных СПИДом, о которых сообщалось в 1984 г., а развитие еще 150 случаев ожидается среди 7000 больных, которые должны заболеть СПИДом по прогнозу на 1985 г.
Частота случаев токсоплазмозного энцефалита у больных со СПИДом и энцефалитом, как сообщалось, колебалась от 25 до 80%. Диагноз токсоплазменного энцефалита следует иметь в виду у лиц с заболеванием центральной нервной системы, не относящихся к группе риска по СПИДу, так как гетеросексуальная передача вируса лейкоза Т-клеток человека (HTLV III) приводит к развитию СПИДа у лиц, не относящихся к типичным группам повышенного риска.
К внешним признакам и симптомам токсоплазменного энцефалита у больных со СПИДом относят озноб, лихорадку, головную боль, припадки, депрессию и неврологические нарушения; эти проявления могут возникать в сочетании с хориоретинитом. У большинства больных со СПИДом и токсоплазмозным энцефалитом в сыворотке отсутствуют специфические антитела, указывающие на наличие острого токсоплазмоза. Демонстрация повышения титра антител к токсоплазмам в спинномозговой жидкости, но не в сыворотке свидетельствует о токсоплазмозном энцефалите у больных со СПИДом.
В спинномозговой жидкости выявляют плеоцитоз, повышение содержания белка и гипогликорахию; в препаратах из центрифугата спинномозговой жидкости могут быть обнаружены тахизоиты. При исследовании спинномозговой жидкости (или тканей мозга) на наличие вирусов методами культивирования необходимо тщательно контролировать клеточные культуры с целью обнаружения токсоплазм, также способных вызывать формирование бляшек или обширные цитопатические эффекты. Клеточные культуры могут быть окрашены красителем Гимзы.
При компьютерной томографии головного мозга наблюдаются признаки диффузного энцефалита и/или одного или нескольких очагов объемного поражения. Внутривенное введение контрастного вещества может выявить кольцевидные, узелковые, мишеневидные поражения в коре или белом веществе, при этом отмечается тенденция к локализации этих поражений глубоко в пределах базальных ганглиев. В начальной фазе инфекционного процесса отклонения от нормы на сканограммах головного мозга выявляются не всегда; иногда первые признаки нарушений впервые могут появиться спустя несколько недель после заражения.
Исследования с задержкой в 1 ч с двойной дозой контрастного вещества помогают выявить поражения, неразличимые на простых сканограммах. При возможности следует произвести биопсию пораженных участков головного мозга, обнаруженных на сканограммах, так как дифференциальная диагностика этих поражений включает энцефалиты, вызываемые грибками родов Candida и Aspergillus, микобактериями и Cryptococcus neoformans, равно как и многоочаговую лейкоэнцефалопатию и лимфому.
При стандартных методах окраски токсоплазмы обнаруживаются только в 50% биоптатов головного мозга от больных с токсоплазмозным энцефалитом. Однако при использовании специфических иммуногистологических методов окрашивания тахизоиты, цисты и/или антигены токсоплазм обнаруживают в биоптатах, полученных от большинства зараженных больных.
Если у больных СПИДом появляются неврологические признаки или симптомы, а на сканограмме головного мозга очаговых изменений не выявляется, однако отмечается положительный тест Сейбина-Фельдмана или высокий уровень IgG в реакции непрямой флюоресценции антител (НФА), целесообразно проведение пробного лечения токсоплазмозного энцефалита. Если при компьютерной томографии на сканограммах выявляются очаговые нарушения, антитела к токсоплазмам, а проведение биопсии затруднено локализацией очагов поражения или клиническим состоянием больного, следует начать предварительное лечение токсоплазмоза.
В подобных случаях положительный эффект от проводимого лечения, наблюдающийся в течение первых 7- 10 дней, подтверждает диагноз токсоплазмозного энцефалита. Если лечение осуществляли с применением кортикостероидов, признаки улучшения, выявленные рентгенографическими методами, не обеспечивают надежного свидетельства в пользу терапевтического эффекта.
При установлении диагноза энцефалита больной должен быть госпитализирован в специализированное (инфекционное) или неврологическое отделение. Назначают строгий постельный режим. Больной нуждается в постоянном наблюдении.
На догоспитальном этапе показано применение дегидратационных средств (лазикс, диакарб).
При выраженных менингеальных и энцефалитических симптомах (сильная головная боль, боль в мышцах, токсикоз, рвота, очаговые симптомы) вводят изотонический раствор натрия хлорида, раствор Рингера-Локка. Одновременно подкожно или внутримышечно вводят витамины группы В, аскорбиновую кислоту (не менее 1,5 г в сутки).
Если стандартная схема лечения с применением хлоридина (по 25 мг в сутки), трисульфапиримидина (по 6 - 8 г) или сульфадизина неэффективна, суточную дозу хлоридина следует увеличить до 50 мг. В случае развития у больного неблагоприятной реакции на сульфаниламидный препарат рекомендуется использовать только пириметамин в дозе 50 мг в сутки. Необходимо применять фолиевую кислоту в дозе до 15 мг в сутки, особенно когда отмечается депрессия костного мозга в результате воздействия хлоридина. Однако если депрессия костного мозга у больных со СПИДом обусловлена иммунными механизмами, профилактический прием фолиевой кислоты не устраняет лейкопению.
Меры по профилактике инвазии включают вмешательство в цикл передачи, и их соблюдение особенно важно для больных с иммунодефицитом и серонегативных беременных женщин. Очень важно, чтобы больные из групп риска знали о том, как можно избежать заражения цистами (плохая кулинарная обработка мяса) и спорулированными ооцистами (при контактах с домашними кошками).
Для уничтожения цист мясо следует прогревать до 60°С или замораживать при - 20°С. (Бытовые морозильные камеры не способны создавать и поддерживать такую температуру.) После приготовления пищи из сырого мяса руки следует тщательно мыть; необходимо также мыть фрукты и овощи, которые могут быть загрязнены ооцистами. Обработка продуктов сухим жаром (66°С) или кипящей водой делает ооцисты неинфективными. Следует избегать контактов с экскрементами кошек.
Данных, позволяющих дать четкие рекомендации относительно использования цельной крови, переливания лейкоцитов или трансплантации органов в случае обнаружения у донора антител против токсоплазм нет. Вместе с тем не следует использовать кровь или продукты крови, полученные от лиц с наличием антител против токсоплазм, для переливания больным с иммуносупрессией, а органы для трансплантации серонегативным реципиентам следует брать от лиц с отрицательными серологическим реакциями на токсоплазмоз.
а) Терминология:
1. Сокращения:
• Токсоплазмозный энцефалит (ТЭ)
2. Определение:
• Оппортунистическая паразитарная инфекция, вызываемая Toxoplasma gondii:
о Наиболее частая оппортунистическая инфекция ЦНС у пациентов со СПИД
1. Общие характеристики токсоплазмозного энцефалита:
• Лучший диагностический критерий:
о Гипоинтенсивное на Т2-ВИ поражение с периферийным узловым контрастированием
• Локализация:
о Наиболее часто базальные ганглии, граница между корой и белым веществом, таламус, мозжечок
• Размеры:
о Вариабельны, но обычно 2-3 см в диаметре
• Морфология:
о Округлая или овоидная форма
2. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ в качестве чувствительного метода; ОФЭКТ с таллием-201 в качестве специфичного метода
• Совет по протоколу исследования:
о МРТ с получениемТ2-ВИ, FLAIR-изображений, постконтрастных Т1-ВИ, ДВИ, МРТ-спектроскопия
3. КТ признаки токсоплазмозного энцефалита:
• Бесконтрастная КТ:
о Гиподенсные поражения с нечеткими контурами и перифокальным отеком
• КТ с контрастированием:
о Множественные объемные образования с ободковым/узловым характером контрастного усиления
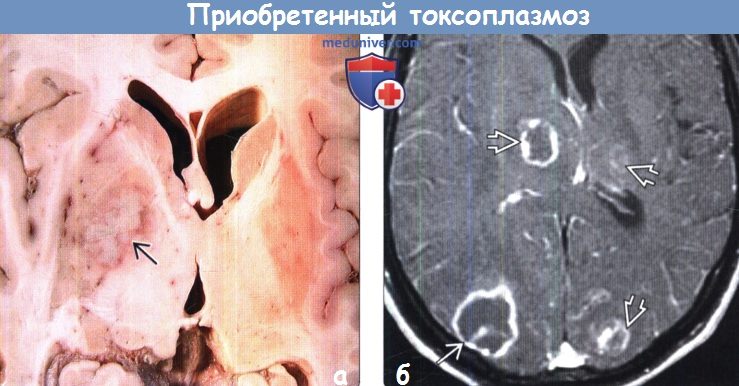
(а) Патологоанатомический макропрепарат, аксиальный срез через боковые желудочки: у пациента с ВИЧ/СПИД в правом чечевицеобразном ядре определяется токсоплазмозный абсцесс. Поражение характеризуется некрозом и плохим отграничением от окружающих структур.
(б) МРТ, постконтрастное Т1-ВИ, аксиальный срез: определяются множественные поражения с кольцевым характером контрастирования, расположенные в таламусах и левой затылочной доле ЕВ. Обратите внимание на крупное поражение классической мишеневидной структуры. Данные поражения на Т2-ВИ имели гипоинтенсивный сигнал.
4. МРТ признаки токсоплазмозного энцефалита:
• Т1-ВИ:
о Гипоинтенсивные поражения с нечеткими контурами
о Иногда поражения имеют гиперинтенсивный сигнал
- Не обусловлен кровоизлиянием или кальцификацией
- Может являться следствием коагуляционого некроза/наличия белкового компонента
• Т2-ВИ:
о Гипоинтенсивный сигнал + гиперинтенсивный периферический отек
о Отек часто непропорционально большей протяженности по отношению к размеру поражения
• FLAIR:
о Может наблюдаться симптом мишени
• ДВИ:
о Увеличение коэффициента диффузии в центральных участках некроза
• ПВИ:
о Выраженная гиповаскуляризация
• Постконтрастные Т1-ВИ
о Ободковый, узловой, пятнистый характер контрастного усиления
о Очень характерен симптом мишени
- Участок узелкового характера накопления контраста, окруженный контрастируемым ободком
• МРТ-спектроскопия:
о Выраженные пики липидов и лактата
5. Радионуклидная диагностика:
• ОФЭКТ с таллием-201 и ПЭТ с 18F-ФДГ гипометаболизм в участках токсоплазмозного поражения
в) Дифференциальная диагностика:
1. Лимфома:
• Одиночное объемное образование у пациента с ВИЧ/СПИД? о Лимфома > токсоплазмоз
2. Другие оппортунистические инфекции:
• Криптококкоз, ПМЛ (накопление контраста обычно не наблюдается)
1. Общие характеристики токсоплазмозного энцефалита:
• Этиология:
о 20-70% населения США серопозитивны по Т. gondii:
- Заболевание обычно обусловлено реактивацией латентной инфекции
о Окончательный хозяин = кошка:
- Любое млекопитающее может быть носителем (промежуточным хозяином):
Преимущественным способом заражения человека является проглатывание цист
2. Микроскопия:
• В интрапаренхиматозных токсоплазмозных поражениях различают три зоны:
о Центральная аваскулярная зона коагуляционного некроза
о Промежуточная зона с множественными кровеносными сосудами, содержащими тахизоиты (соответствует зоне кольцевого накопления контраста)
о Периферическая зона с более инкапсулированными брадизоитами (соответствует зоне отека при диагностической визуализации)
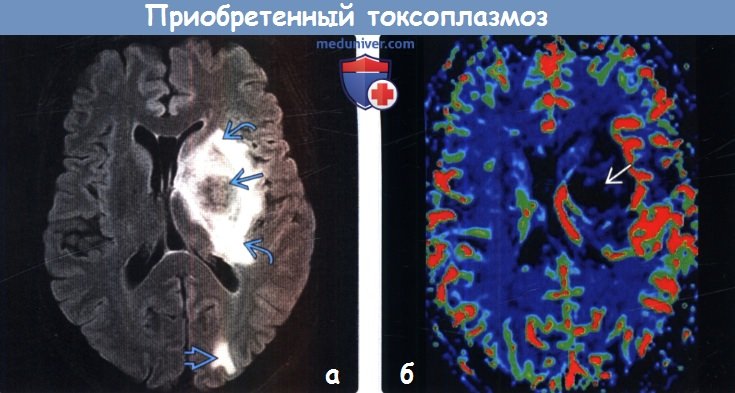
(а) МРТ, FLAIR, аксиальный срез: у пациента с ВИЧ в структуре базальных ганглиев слева определяется крупное гипоинтенсивное поражение с протяженным перифокальным отеком. Меньшее по размерам поражение визуализируется в левой затылочной области. Поражение в структуре базальных ганглиев слева на постконтрастных Т1-ВИ характеризовалось ободковым и мишеневидным характером контрастирования. Наиболее значимыми нозологическими формами в дифференциально-диагностическом ряду являются токсоплазмоз и лимфома.
(б) Перфузионная МРТ, карта CBV, аксиальный срез: наблюдается снижение rCBV. что указывает на инфекционное поражение (токсоплазмоз), а не на лимфому.
д) Клиническая картина:
1. Проявления токсоплазмозного энцефалита:
• Наиболее частые признаки/симптомы:
о Лихорадка, недомогание, головная боль
2. Демография:
• Эпидемиология:
о Токсоплазмозный энцефалит (ТЭ) возникает у 3-10% пациентов со СПИД в США
- У 35-50% пациентов со СПИД в Европе и Африке
о Более часто в условиях снижения количества CD4(+) клеток
Редактор: Искандер Милевски. Дата публикации: 17.4.2019

Токсоплазмоз является одной из частых причин гибели больных ВИЧ-инфекцией. Токсоплазмоз – заболевание, вызываемое Toxoplasma gondii, чаще всего возникающее у ВИЧ-инфицированных пациентов на фоне СПИДа. К факторам риска развития токсоплазмоза у больных ВИЧ-инфекцией относится количество CD4-лимфоцитов менее 100 клеток/мкл. Хотя токсоплазмы могут поражать все органы и ткани, но, как правило, у ВИЧ-инфицированных пациентов регистрируют церебральную форму заболевания. Церебральный токсоплазмоз в странах Европы и Северной Америки регистрируют все реже – с внедрением АРВТ в Европе заболеваемость им сократилась в 4 раза, однако он по-прежнему остается самым важным оппортунистическим поражением ЦНС у больных с ВИЧ-инфекцией. Распространенность токсоплазмоза в Центральной Европе достигает 90 %, что связано прежде всего с традицией жителей некоторых стран (Франция, Германия) употреблять в пищу сырые и полусырые мясные блюда [1, 2, 4].
Токсоплазмоз характеризуется выраженным полиморфизмом клинических проявлений при отсутствии патогномоничных симптомов. Это объясняется тем, что у токсоплазм нет какой-либо тканевой специфичности, а также наличием в патогенезе заболевания стадии гематогенной диссеминации возбудителя. Основная роль в развитии токсоплазмоза у лиц с иммуносупрессией отводится нарушениям продукции цитокинов. Показано, что при развитии токсоплазмоза на фоне ВИЧ-инфекции резко снижается как концентрация сывороточного гамма-интерферона, так и его способность активировать макрофаги. Нормальная реакция организма на инфекцию T. gondii опосредуется в основном клеточной иммунной системой. Дефект клеточной иммунной системы у больных с ВИЧ-инфекцией приводит к снижению сопротивления по отношению к внутриклеточным токсоплазмам, в результате происходит реактивация латентной инфекции и генерализация процесса: тахизоиты поступают в кровь, а затем разносятся во внутренние органы и ткани [2, 5].
Внемозговые локализации токсоплазмоза (например, хориоретинит, интерстициальная пневмония, миокардит и поражение органов пищеварительной системы) у больных СПИДом регистрируют в 1,5–2 % случаев. Диссеминация (по меньшей мере две локализации) происходит в 11,5 % случаев [4].
Максимальное количество очагов внемозговых локализаций обнаруживают при исследовании зрительного аппарата глаза (примерно в 50 % случаев). При токсоплазмозе поражения глаз встречаются в виде переднего и заднего увеита, экссудативного и пролиферативного ретинита, диссеминированного хориоретинита. Наиболее часто наблюдается центральный хориоретинит, который начинается с клинической картины острого серозного ретинита. На заднем полюсе обнаруживаются различной величины ограниченные очаги. В сетчатке или под ней видны кровоизлияния. Поражения глаз в виде хориоретинита, увеита наиболее часты, но атрофия зрительного нерва может быть иногда единственным клиническим проявлением токсоплазмоза. Диагностика токсоплазмозного поражения органа зрения должна быть основана на тщательном изучении анамнеза, офтальмологического статуса и серологических реакций. Выявление этих хориоретинитов и увеитов возможно лишь при консультации офтальмолога, и при обычном клиническом обследовании врачом-инфекционистом они нередко остаются нераспознанными [3–5, 9].
При токсоплазмозе весьма часто отмечаются также изменения со стороны органов дыхания, в частности очаговая пневмония, хронический бронхит, плеврит токсоплазмозной этиологии. Наиболее частой формой поражения легких являются интерстициальные пневмонии [5].
Со стороны сердечно-сосудистой системы, помимо расширения границ сердца, глухости тонов, гипотонии и тахикардии, отмечается экстрасистолия. При токсоплазмозе имеются существенные электрокардиографические сдвиги, выражающиеся в уменьшении вольтажа зубцов, различных нарушениях ритма (экстрасистолия, неполная предсердно-желудочковая блокада, блокада ножек пучка Гиса, синусовая тахикардия и брадикардия), увеличение систолического показателя, изменения зубца T и комплекса QRS и др. Эти изменения говорят о выраженных нарушениях миокарда преимущественно диффузного характера. При ЭКГ почти у всех больных выявляются очаговые или диффузные изменения миокарда. Перикард и эндокард не поражаются [2, 5].
Со стороны органов пищеварения отмечаются снижение аппетита, больные жалуются на сухость во рту, тошноту, тупые боли в подложечной области, вздутие живота, задержку стула, нередко наблюдается похудание. При исследовании желудочного сока выявляются снижение секреции и уменьшение кислотности [7].
Токсоплазмоз ЦНС занимает 2–3 место среди оппортунистических инфекций у больных СПИДом. Попадание токсоплазм в организм человека приводит к формированию объемных образований в ЦНС (в 50–60 % случаев) и развитию первичных эпилептических припадков (в 28 % случаев). Симптомы токсоплазмоза развиваются приблизительно у 18–20 % больных на поздних стадиях ВИЧ-инфекции. Появление симптомов токсоплазмозного энцефалита отмечается у 6–12 % больных в стадии СПИДа. Если у таких больных развивается энцефалит, то на долю токсоплазмоза приходится от 25 до 80 % всех случаев. При этом отмечают лихорадку, головные боли, возникновение в 90 % случаев разнообразной очаговой неврологической симптоматики (гемипарез, афазия, психические и некоторые другие нарушения). Иногда токсоплазмоз протекает без формирования объемных образований в головном мозге (по типу герпетического энцефалита или менингоэнцефалита). Токсоплазмозный энцефалит нередко сочетается с хориоретинитом [2, 4, 6].
Диагностировать токсоплазмоз крайне сложно. Диагноз ставят на основании клинической картины, данных магнитно-резонансной томографии или компьютерной томографии, а также при наличии антител к токсоплазме в сыворотке крови. Вместе с тем обнаружение положительных серологических реакций без учета динамики титра антител и клинической симптоматики не всегда дает возможность говорить о болезни из-за широкого распространения носительства. Полагают, что развитие токсоплазмоза – реактивация латентной инфекции, поскольку при наличии в сыворотке крови антител к токсоплазме вероятность возникновения токсоплазмоза увеличивается в 10 раз. Однако примерно у 5 % ВИЧ-инфицированных пациентов на момент постановки диагноза токсоплазмоза антитела к T. gondii отсутствуют. В форме цист токсоплазмы сохраняются до 10–15 лет, преимущественно в тканях головного мозга и органах зрения, а также во внутренних органах [2, 4, 8].
В большинстве случаев развитие токсоплазмозного энцефалита не сопровождается появлением противотоксоплазменных антител в сыворотке крови. Некоторое диагностическое значение имеет появление антител в ликворе при отсутствии их в сыворотке. Ликвор при спинномозговой пункции может быть интактным. В цереброспинальной жидкости отмечается плеоцитоз, повышенное содержание белка и нормальное содержание глюкозы. После ее центрифугирования в мазке можно обнаружить трофозоиты токсоплазм [2, 4, 10].
При выполнении МРТ или КТ с контрастированием обнаруживают множественные очаги с кольцевидным усилением и перифокальным отеком, реже – единичный очаг. Биопсию головного мозга выполняют при невозможности правильно установить диагноз, в биоптатах мозга выявляются трофозоиты токсоплазм. В диагностике церебрального токсоплазмоза используется ПЦР для определения ДНК T. gondii в спинномозговой жидкости [2, 4, 6].
Диагностическое значение имеет пробное назначение пириметамина в сочетании с сульфаниламидным препаратом. Если в течение 7–10 дней наступает заметное улучшение, то это говорит о токсоплазмозной природе энцефалита у больного СПИДом [8].
Таким образом, при комплексном применении нескольких лабораторных методов повышается надежность диагностики токсоплазмоза у ВИЧ-инфицированных больных.
Заключение
Токсоплазмоз у ВИЧ-инфицированных больных характеризуется множественными органными поражениями: нервной системы, органов зрения, миокарда и т.д. Среди них ведущее место отводится церебральному токсоплазмозу. Церебральный токсоплазмоз диагностируют на стадии СПИДа, при этом чаще отмечается снижение CD4-лимфоцитов менее 100 в 1 мкл. Оппортунистические инфекции при ВИЧ/СПИД требуют применения широкого спектра диагностических методов, а именно иммунологических, серологических, инструментальных (МРТ, КТ). С учетом многообразия клинических проявлений токсоплазмоза у ВИЧ-инфицированных больных по показаниям необходимы консультации нескольких специалистов, в частности инфекциониста, невропатолога, офтальмолога и др.
Рецензенты:
Тебенова К.С., д.м.н., профессор КарГУ им. Е.А. Букетова, г. Караганда;
Бейбитхан Д., д.м.н., профессор КарГУ им. Е.А. Букетова, г. Караганда.
Токсоплазменный энцефалит – угрожающее жизни заболевание, которое регистрируют преимущественно у ВИЧ-инфицированных или больных СПИДом лиц.
Патогенез заболевания
Заболевание провоцирует Toxoplasma gondii, относящаяся к простейшим. Микроорганизм проникает в тело человека через желудочно-кишечный тракт, однако существует вероятность заражения через поврежденную кожу.
Из тонкого отдела кишечника токсоплазма попадает в лимфатическую систему, внедряясь в регионарные узлы, провоцируя гранулематозное воспаление.
Из увеличенных лимфатических узлов возбудитель проникает в кровь, распространяясь по организму и образуя в органах и тканях своеобразные скопления (цисты).
В местах агломерации развиваются воспалительные процессы, в том числе с последующей кальцинацией.
Паразит выделяет антигены, в ответ на которые, иммунная система синтезирует антитела. Эти антитела препятствуют новому инфицированию. Они подавляют, но, как правило, не уничтожают инфекцию, которая уже закрепилась в организме, что обуславливает ее латентное течение. В таком состоянии паразит может существовать в теле человека десятки лет и никогда не проявляться.
Обострение возникает в связи с развитием другого инфекционного недуга на фоне хронического токсоплазмоза (пневмония, грипп, простуда) или в результате применения препаратов, подавляющих иммунитет.
В особую группу риска попадают ВИЧ-инфицированные люди, у которых обострение токсоплазмозной инфекции ведет к развитию менингоэнцефалита с вовлечением в процесс внутренних органов. Таким пациентам, болезнь грозит серьезными осложнениями, вплоть до летального исхода.
У людей с поражениями иммунной системы нарушается синтез цитокинов, что позволяет возбудителю активироваться. Токсоплазмоз, который развивается при наличии ВИЧ-инфекции, способствует снижению концентрации гамма-интерферона в плазме крови и подавляет активацию макрофагов.
В таких условиях простейшие бесконтрольно размножаются, что приводит к манифестации болезни.
Симптомы токсоплазмозного энцефалита
Данная патология широко распространена среди людей, больных СПИДом. Для большинства заболевших токсоплазмозный энцефалит заканчивается летально. Среди больных СПИДом, у которых зарегистрирован энцефалит, в 25- 80% случаев он обусловлен наличием токсоплазмы.
Первыми признаками заболевания выступает лихорадка, которая сопровождается помрачением сознания, психическими и неврологическими нарушениями. В некоторых случаях лихорадка отсутствует, а патология проявляется эпилептическим приступом без другой характерной симптоматики.
Больные жалуются на головную боль на фоне повышения температуры до субфебрильных или фебрильных показателей. Позднее появляются неврологические и поведенческие нарушения, депрессивные состояния.
Менингеальные симптомы проявляются:
- интенсивной головной болью;
- общей слабостью;
- ригидностью мышц затылка;
- тошнотой и рвотными позывами;
- симптомами Бехтерева, Кернинга, Брудзинского.
У некоторых больных токсоплазмозный менингоэнцефалит протекает в атипичной форме, что затрудняет постановку диагноза.
Диагностика токсоплазмозного энцефалита
Диагностика должна быть комплексной. Лечащий врач собирает анамнез больного, проводит осмотр и направляет пациента на дополнительные обследования и анализы.
Для выявления признаков инфекции проводят пункцию спинномозгового канала и исследуют ликвор. При наличии возбудителя обнаруживают повышенное количество лейкоцитов, белка и пониженное содержание сахара в спинномозговой жидкости. Посев на питательные среды и последующее исследование микроорганизмов под микроскопом выявляет токсоплазму. В некоторых случаях паразита удается выявить в центрифугате ликвора.

Проводят исследование головного мозга при помощи компьютерной томографии или магнитно-резонансной томографии. Энцефалит токсоплазмозной этиологии проявляется признаками диффузного воспаления тканей мозга с очагами поражения. В некоторых случаях очаги могут отсутствовать. Исследование с контрастным веществом выявляет в тканях головного мозга дефекты в форме узелков или колец, преимущественно в области базальных ганглиев.
На ранних этапах заболевания структурные изменения в мозге могут отсутствовать, но спустя несколько недель они будут отчетливо видны на снимках. При первых клинических проявлениях болезни целесообразно проводить исследование с задержкой и увеличенной дозой контраста, что позволяет выявить минимальные дефекты.
Желательно взять биопсию из пораженных участков, чтобы дифференцировать болезнь от воспалительных процессов, провоцируемых патогенными грибами и микобактериями, а также от новообразований. Биоптат направляют на гистологическое исследование, проводят окраску срезов. Стандартное окрашивание позволяет выявить возбудителя в половине случаев. Для увеличения достоверности метода используют иммуногистологические методики, выявляющие не только простейших и цисты, но и антигены.
Серологические исследования плазмы крови выявляют высокие титры иммуноглобулина G в НФА, а реакция Сейбина-Фельдмана дает положительный результат. Это позволяет своевременно начать лечение токсоплазмоза при отсутствии явных структурных изменений на КТ или МРТ снимках.
Если все проведенные исследования дают сомнительный результат, однако токсоплазмозный энцефалит не был исключен, то назначают пробное лечение и следят за динамикой состояния пациента.
Токсоплазмозный менингоэнцефалит: лечение заболевания
Лечение проводится в условиях стационара неврологического отделения. Больной должен соблюдать постельный режим, а терапия осуществляется под постоянным наблюдением специалистов. Для предотвращения отека мозга используют мочегонные средства, выводящие лишнюю жидкость из организма.
Энцефалические и менингеальные симптомы устраняют при помощи инфузионного введения физиологического раствора и раствора Рингера, витамина С и витаминов В.
Для борьбы с токсоплазмой используют следующие схемы:
- Внутрь 1-1,5 г сульфадиазина четыре раза в сутки, в сочетании с 0,05 г пириметамина два раза в сутки. Препараты необходимо принимать в вышеуказанных дозах в течение трех дней, после чего дозировку сокращают в два раза. Дополнительно следует принимать по 0,045 г фолината кальция один раз в семь дней.
- Внутривенно 0,6 г Клиндамицина четыре раза в сутки, и внутрь 0,05 г пириметамина два раза в сутки. Через три дня дозировку уменьшают в два раза + 0,045 г фолината кальция один раз в семь дней.
- Внутрь суспензию Атовакона по 1,5 г и Пириметамин по 0,05 г по два раза в сутки. После трех дней лечения дозу снижают в два раза. Фолинат кальция по 0,045 г один раз в семь дней.
Учитывая сложность лечения менингоэнцефалита, курс рассчитан на 4-6 недель. Как правило, при своевременно начатой терапии, улучшения наступают спустя несколько суток после применения противомикробных препаратов. Параллельно с этиотропной терапией проводят симптоматическое лечение противовоспалительными, обезболивающими, противосудорожными препаратами.
Профилактика заболевания
Профилактика заключается в недопущении инфицирования токсоплазмозом, особенно людей с ВИЧ-инфекцией и беременных женщин, своевременной диагностике и лечении несложной формы заболевания.
Токсоплазма попадает в организм человека после контакта с домашними животными, или при употреблении в пищу недостаточно обработанных продуктов животного происхождения.
- Людям с иммунодефицитом желательно отказаться от общения с питомцами, либо строго соблюдать правила гигиены. Чистку кошачьего туалета следует осуществлять в резиновых перчатках.
- Важно избегать употребления в пищу мяса, не прошедшего полноценную термическую обработку.
- ВИЧ-инфицированным с обнаруженными антителами к токсоплазме назначают профилактическое лечение сульфаметоксазолом или Дапсоном.
- Больным, перенесшим токсоплазмозный энцефалит надо пожизненное поддерживающее лечение. Без постоянного приема антибактериальных препаратов у подавляющего большинства больных случаются рецидивы.
При необходимости гемотрансфузии ВИЧ-инфицированным пациентам, надо использовать донорскую кровь без антител к токсоплазмам.
Читайте также:


