Цвет мочи при малярии
Малярия – это трансмиссивное инфекционное заболевание, передаваемое человеку при укусе комара рода Anopheles и сопровождающихся ознобами,увеличением размеров печени и селезенки, лихорадкой, анемией. Малярия имеет хроническое рецидивирующее течение.
От заражения до начала заболевания проходит от 8 до 25 суток. При трехдневной малярии (P. falciparum) инкубационный период может достигать 8–14 месяцев. Симптомы малярии: боль в суставах (артралгия), лихорадка, озноб, рвота, анемия и выделение гемоглобина в моче (гемоглобинурия). Также наблюдается увеличение размеров селезенки (спленомегалия), сильная головная боль. Наиболее тяжело, как правило, протекает тропическая малярия.
Лихорадка приходится на момент выхода паразитов из разрушенных эритроцитов. Интервал между приступами лихорадки зависят от биологического цикла паразита. Характерно острое начало, температура тела может достигать 40–41,7°С, через несколько часов падает до 35–36°С. Анемия возникает вследствие массивного разрушения эритроцитов. Подъем температуры тела обуславливает нарушения кровообращения (артериальная гипотензия, брадикардия). Последующие спазм сосудов, закупорка капилляров разрушенными эритроцитами, повышение вязкости крови приводят к ишемии тканей и органов
На малярию необходимо сдать общий анализ мочи, а также общие и специфические анализы крови, которые помогут диагностировать это заболевание.
При подозрении на малярию необходимо сдать общий анализ мочи. Результаты анализа могут указать на появление крови в моче больного.
Показателями, указывающими на присутствие крови в моче больного малярией, являются:
красноватый цвет мочи;
появление эритроцитов (красных кровяных клеток) в моче;
появление свободного гемоглобина (белка, придающего эритроцитам красный цвет) в моче;
выделение сгустков крови с мочой (гематурия).
Особенно информативны при малярии анализы крови, которые указывают на присутствие паразита в организме человека. Для его выявления необходимо сдавать анализы крови в период выраженных клинических проявлений. При малоинформативных результатах забор крови производится каждые 5 – 6 часов на протяжении суток.
Все анализы крови начинаются с гемолейкограммы. При малярии разрушаются в большом количестве эритроциты, что приводит к появлению сдвигов в общем соотношении
При малярии также необходимо сдать биохимический анализ крови, который подтверждает активное разрушение эритроцитов в сосудистом русле.
Анализ крови с микроскопией (изучением под микроскопом) необходимо сдать для обнаружения самих малярийных паразитов.
При микроскопии толстой кровяной капли обнаруживаются большие относительно бледные эритроциты, в которых находятся плазмодии малярии в различных стадиях развития. Их количество в периферической крови зависит от тяжести заболевания. Микроскопия тонкого мазка крови позволяет более детально изучить измененные эритроциты и паразитов в частности. Такой анализ назначается для определения вида паразита и его стадии развития.
Профилактика малярии

Лица, совершающие международные поездки, могут подвергаться риску заболевания малярией в 91 странах по всему миру, преимущественно в Африке, Азии и на американском континенте. Люди, инфицированные малярией, часто поначалу испытывают лихорадку, озноб и симптомы гриппозного состояния. При отсутствии лечения это заболевание может привести к серьезным осложнениям, а в некоторых случаях и к смерти.
Основной мерой профилактики является защита от укусов комаров.
При поездке в малярийный район необходимо взять с собой специальные лекарства, принимать которые надо начинать за неделю до поездки и в течение месяца после возвращения. Чаще всего используют хлорохин. Если в опасном районе присутствуют штаммы возбудителей малярии, устойчивые к этому препарату, то используют мефлохин и доксициклин. Доксициклин нельзя принимать беременным и детям до 8 лет. Следует понимать, что прием лекарств не гарантирует 100%-ной защиты от малярии, поэтому при первых признаках заболевания следует обратиться к врачу.
21 октября 2014

Обратите внимание, что здесь предоставлена справочная информация по медицине. Правильная диагностика и лечение возможны только при участии добросовестного врача.
К вашему вниманию представляется статья, посвященная такой опасной и распространенной болезни, как малярия. Подавляющему большинству наших моряков приходится посещать страны, где они подвергаются риску быть инфицированными малярией, и в связи с отсутствием иммунитета, последствия могут быть очень неприятными, вплоть до летального исхода. Поэтому знание мер предупреждения малярии и борьбы с ней, являются тем необходимым багажом знаний, который поможет вам вернуться домой живыми и здоровыми, а также уберечь ваших товарищей от этой напасти.
Малярия (итал. malaria, от mala aria — дурной воздух; раньше полагали, что болезнь вызывается плохим воздухом), перемежающаяся лихорадка, группа близких болезней, вызываемых одноклеточными организмами — плазмодиями и передающихся малярийными комарами. Малярия распространена среди населения ряда районов Африки, Азии, Южной Америки. У человека паразитируют: возбудитель трёхдневной малярии — Plasmodium vivax, четырёхдневной — Plasmodium malariae, тропической — Plasmodium falciparum, овале - малярии — Plasmodium ovale.
Половина людей Земли имеют риск к заболеванию малярией. Это связано с тем, что в эндемичных по малярии местах проживает большое количество бедных людей (Африка, Азия, Южная Америка, Океания), часто не имеющих доступ к качественной медицинской помощи. Восприимчивость к малярии всеобщая. Только к P. vivax невосприимчивы представители негроидной расы. Малярия ежегодно вызывает около 350-500 миллионов случаев инфицирования и около 1,3-3 миллиона смертей у людей. На районы Африки южнее Сахары приходится 85-90 % этих случаев, в подавляющем большинстве инфицируются дети в возрасте до 5 лет. Смертность, как ожидается, вырастет вдвое на протяжении следующих 20 лет. Каждый год около 30 000 людей, посещающих опасные районы, заболевают малярией, 1 % из них умирает.

Периоды развития малярии.
Инкубация.
В зависимости от вида возбудителя, период времени от заражения до внешних симптомов заболевания составляет от 10 до 40 дней (для вариантов с длительной инкубацией до 18 месяцев).
Длительность инкубационного периода зависит от вида плазмодия:
- Трехдневная малярия– 10 – 21 день, иногда, при заражении медленно развивающимися формами плазмодия, этот период увеличивается до 6 – 12 месяцев.
- Малярия овале – от 11 до 16 дней, при заражении медленно развивающимися формами – 6 – 18 месяцев.
- Четырехдневная малярия – от 25 до 42 дней.
- Тропическая малярия – от 10 до 20 дней.
Продромальный период.
Это так называемый период предвестников болезни. Характеризуется ухудшением общего состояния в виде появления гриппоподобных симптомов: слабость, недомогание, головные боли, боли в суставах, ощущение озноба, сухости во рту и др. Период длится в течение 3 – 4 суток.
Период первичных симптомов (приступов).
Острый период, который характеризуется появлением повторяющейся приступообразной лихорадки. Продолжительность приступа от 5 до 12 часов, иногда до суток. Первые приступы сопровождаются неправильным характером лихорадки. Период приступов лихорадки связан с циклом развития плазмодия.
Различают три стадии приступа малярии:
- Озноб– температура тела повышена до 39С, длится от 20 минут до 4 часов.
- Жар - температура тела повышена от 39 до 41С, больной ощущает облегчение и пребывает в состоянии эйфории. Это связано с тем, что на фоне высоких температур периферические сосуды резко расширяются, начинается потоотделение. Длительность жара - от 3 до 12 часов.
- Повышенное потоотделение способствует снижению температуры тела вплоть до 35С. Больной успокаивается.
После приступа лихорадки наступает межприступный период, температура тела нормализуется, а самочувствие больного улучшается.
Особенности приступов в зависимости от вида малярии:
- Трехдневная малярия- характеризуется короткими приступами лихорадки до 8 часов, приступы возникают в утреннее время. Межприступный период - 1 день через 1 день.
- Малярия овалепо клинике схожа с трехдневной, характеризуется более легким течением, приступы возникают в вечернее время. Межприступный период - 1 день через 1 день.
- Четырехдневная малярияхарактеризуется доброкачественным течением, редко приводит к осложнениям. Межприступный период - 2 дня через 1 день.
- Тропическая малярия – доминирует стадия жара, может достигать 40 часов, что значительно изматывает больного, а без немедленного лечения может привести к его смерти. Межприступный период очень короткий, иногда 3-4 часа.
Второй латентный период.
Наступает после 10 – 12 приступов лихорадки. Общее состояние и самочувствие больного в этот период удовлетворительное. Если была проведена неадекватная терапия в период приступов, то через 3 - 4 недели или через 5 – 10 месяцев может наступить период рецидивов.
Рецидивы.
Бывают такие виды рецидивов:
- Ранние(возникают в течение 3 – 4 недель, их развитие связано с активацией медленно развивающихся спорозоитов).
- Поздние(возникают через 5 - 10 месяцев, связано с активацией спящих плазмодиев). Иногда поздний рецидив может возникнуть через 2 – 3 года.
Реконвалисцентный период.
Этот период малярии наступает после полного выздоровления. Этот период требует постепенного восстановления всех функций организма и реабилитации.
Течение малярии.
Обычно течение малярии тяжелое. Возможно течение благоприятное, малосимптомное, атипичное, осложненное и летальный исход.
В эндемических по малярии регионах возможна жизнедеятельность нескольких видов малярийного плазмодия, бывает и заражение различными видами паразита, что может отразиться на течении болезни и способствовать развитию атипичной клиники малярии.
Течение малярии также может изменяться в зависимости от состояния иммунной системы (природный иммунитет к малярии, ранее перенесенная малярия, ВИЧ и др.), проведенной ранее химиопрофилактики, неадекватной терапии противомалярийными препаратами.
Более тяжелое течение наблюдается у детей (особенно раннего возраста) и беременных женщин.
Тяжелее протекает тропическая малярия и малярия у людей со сниженным иммунитетом.
Симптомы малярии:
Через одну-две недели после начала лихорадки у пациентов желтеют кожные покровы и склеры глаз, появляются тянущие боли в левой и правой подреберной области, а при прощупывании четко ощущается увеличение печени и селезенки.

При подозрении на малярию больные в срочном порядке госпитализируются в инфекционное отделение. Всем пациентам рекомендуется строгий постельный режим и обильное питье. Предпочтительны теплые солевые растворы. Назначается специфическая терапия, в зависимости от вида возбудителя и его чувствительности. Для предотвращения лихорадки назначается хинин. Эффективным средством, уничтожающим возбудителей, являются примахин или хиноцид. Помимо противомикробных препаратов применяется внутривенное вливание жидкости для снижения токсического воздействия плазмодия на организм человека, а также гемосорбция и гемодиализ.
| Препарат | Англ. название | Профилактика | Лечение | Коммерческое название |
| Артеметер-люмефантрин | Artemether-lumefantrine | - | + | Коартем |
| Артезунат–амодиахин | Artesunate-amodiaquine | + | - | |
| Атовакуон–прогуанил | Atovaquone-proguanil | + | + | Маларон |
| Хинин | Quinine | - | + | |
| Хлорохин | Chloroquine | + | + | |
| Котрифазид | Cotrifazid | + | + | |
| Доксициклин | Doxycycline | + | + | |
| Мефлохин | Mefloquine | + | + | Лариам |
| Прогуанил | Proguanil | - | + | |
| Примахин | Primaquine | + | - | |
| Сульфадоксин-пириметамин | Sulfadoxine-pyrimethamine | + | + | Фансидар |
Практические советы:
Профилактический прием противомалярийных препаратов начинается за 1-2 недели (если в рекомендациях по конкретному препарату не указано иное) до прибытия в опасную страну, продолжается весь период пребывания там, и до 4-6-ти недель после убытия.
Практически советую подготовить что-то типа крю-листа с колонками для подписей и датами приема в шапке. Блистеры с таблетками разрезать по одной штуке, и положить все это в столовой экипажа. Лучше раскладывать каждому возле тарелки перед обедом, так как люди бывают невнимательны и забывчивы. Подписи на листе означают, что человек получил препарат, а что он с ним сделал дальше (действительно принял, растер в порошок, покормил рыб в море или еще чего) уже дело личной ответственности. А вы будете юридически защищены.
Будьте с этим внимательны, так как многие моряки, особенно наши, игнорируют прием противомалярийных препаратов, боясь токсического воздействия на уставшую от тяжелых трудов (а также от вина в пакетах, индийского виски и китайской водки) печень. Берегут здоровье в общем))).
Обратите внимание на то, что иногда инкубационный период может длиться до 18-ти. месяцев. То, что человек уже давно покинул опасную страну, совсем не значит, что он не инфицирован. Если возникли подозрительные симптомы из описанных выше, то советую незамедлительно обратиться в ближайшую инфекционную больницу по месту жительства (либо в поликлинику к врачу-инфекционисту ) и сделать исследование на малярию, так называемый мазок толстой капли. Процедура очень простая, недорогая и практически везде доступная. У вас просто уколют палец, посмотрят мазок под микроскопом, и в течении 15-20 минут дадут ответ.
Берегите здоровье смолоду, и оно не подведет вас в старости. Искренне ваш, Др. Ливси
Что такое малярия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Малярия (febris intermittens, болотная лихорадка) — группа протозойных трансмиссивных заболеваний человека, вызываемых возбудителями рода Plasmodium, передающимися комарами рода Anopheles и поражающими элементы ретикулогистиоцитарной системы и эритроциты.
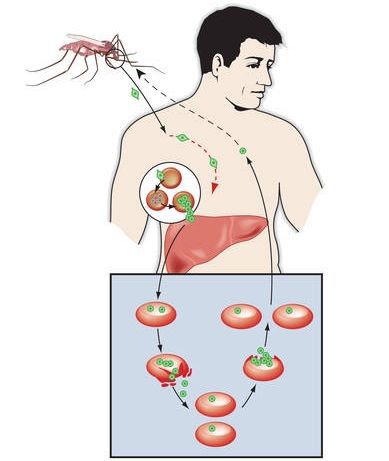
Клинически характеризуется синдромом общей инфекционной интоксикации в виде лихорадочных пароксизмов, увеличением печени и селезёнки, а также анемией. При отсутствии срочного высокоэффективного лечения возможны серьёзные осложнения и смерть.
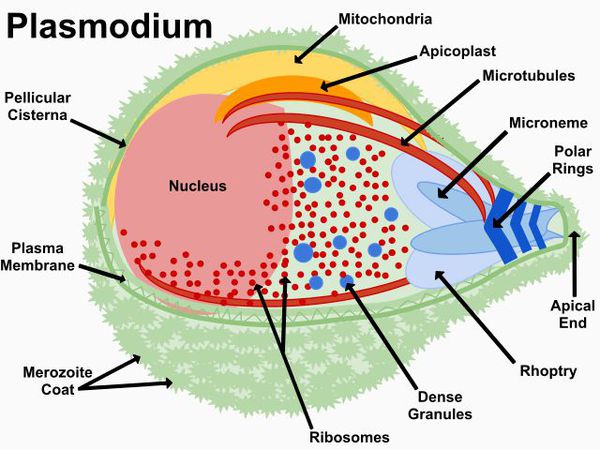
Тип — простейшие (Protozoa)
Класс — споровики (Sporozoa)
Отряд — гемоспоридий (Haemosporidia)
- P. malariae (четырёхдневная малярия);
- P. falciparum (тропическая малярия) — наиболее опасна;
- P. vivax (трёхдневная малярия);
- P. ovale (овале-малярия);
- P. knowlesi (зоонозная малярия Юго-Восточной Азии).
Продолжительность экзоэритроцитарной шизогонии (тканевого размножения):
- P. falciparum — 6 суток, P. Malariae — 15 суток (тахиспорозоиты — развитие после короткой инкубации);
- P. ovale — 9 суток, P. Vivax — 8 суток (брадиспорозоиты — развитие заболевания после длительной инкубации);
Продолжительность эритроцитарной шизогонии (размножения в эритроцитах, то есть в крови):
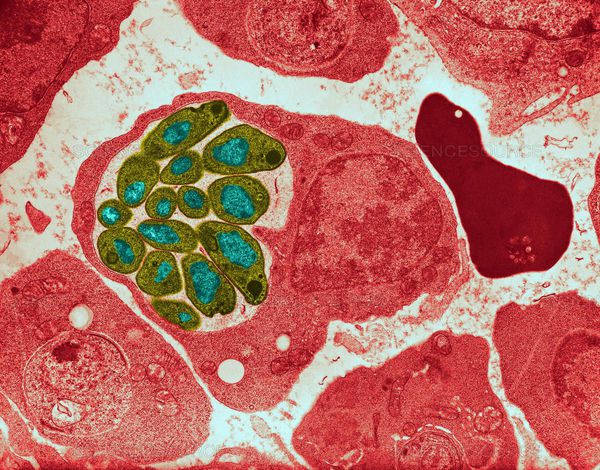
Малярия — распространённая паразитарная болезнь, характерная для стран с жарким климатом. Ежегодно заболевает более 500 млн человек, 450 тысяч из которых умирают (преимущественно в африканском регионе).
Источник инфекции — больной человек или паразитоноситель (исключение — зоонозная малярия knowlesi, источником которой могут являться длиннохвостые и свиные макаки).
Специфический переносчик — комар рода Anopheles (более 400 видов), который и является окончательным хозяином возбудителя инфекции. Человек же является лишь промежуточным хозяином. Комары активны в вечернее и ночное время. Большую роль играет наличие воды, поэтому наибольшее распространение инфекции наблюдается во влажных местах или в период дождей.
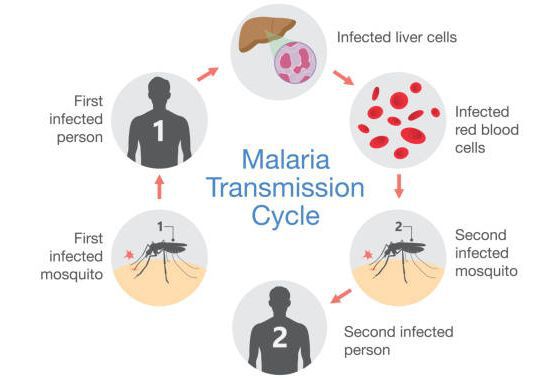
- трансмиссивный (инокуляция — укус);
- вертикальный (трансплацентарно от матери к плоду, при родах);
- парентеральный путь (переливание крови, пересадка органов).
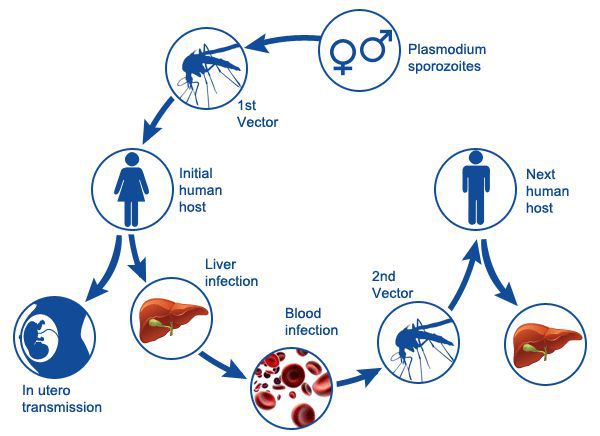
Распространение малярии возможно при наличии:
- источника инфекции;
- переносчика;
- благоприятных климатических условиях: температура воздуха окружающей среды должна быть постоянно не ниже 16°С и непрерывной в течение 30 дней — это условие является главенствующим в географическом ареале возможного распространения малярии (например в средней полосе РФ такие климатические условия практически невозможны).
Иммунитет видоспецифический, нестойкий. У жителей эндемичных регионов заболевание протекает чаще в лёгкой форме или форме паразитоносительства. [1] [2]
Симптомы малярии
Инкубационный период зависит от вида возбудителя:
- трёхдневная — 10-21 день (иногда 6-13 месяцев);
- четырёхдневная — 21-40 дней;
- тропическая — 8-16 дней (иногда месяц при внутривенном заражении, например, при переливании крови);
- овале-малярия — 2-16 дней (редко до 2 лет).
В среднем возможно около 10 малярийных приступов. К этому моменту в крови появляются антитела, которые вызывают частичную гибель плазмодиев, однако паразиты изменяют свою антигенную структуру и могут вызывать повторные заболевания. Если это брадиспорозоиты, то после последней серии приступов наступает длительная ремиссия, но весной следующего года процесс начинается снова. Отличительная особенность малярии Knowlesi — ежедневные приступы, тогда как при других формах малярии межприступный интервал может длиться несколько суток (у трёхдневной и овале-малярии повторный приступ возникают через день, у четырёхдневной — через два дня, у тропической — длительные приступы без чёткой периодичности).
При осмотре можно выявить различные степени угнетения сознания (исходя из тяжести заболевания). Положение больного так же соответствует степени тяжести болезни. Проявляется болезненность мышц и суставов, в период приступа есть некоторая вариабельность вида кожных покровов в зависимости от вида возбудителя:
- при трёхдневной малярии — бледность при ознобе и красная горячая кожа при жаре;
- при тропической малярии — бледная сухая кожа;
- при четырёхдневной болезни — постепенное развитие бледности.

Клинические критерии малярии:
- эпидпредпосылки (нахождение в странах жаркого климата последние два года);
- острое начало заболевания;
- характер лихорадки (перемежающаяся, приступы);
- гепатолиенальный синдром (из-за повышения кровенаполнения);
- анемия. [1][3][4]
Патогенез малярии
Комары различных видов рода Anopheles, выпивая кровь больного человека (за исключением зоонозной малярии), дают доступ крови больного в свой в желудок, куда попадают половые формы плазмодиев — мужские и женские гаметоциты. Прогресс спорогонии (полового развития) венчается формированием многих тысяч спорозоитов, которые, свою очередь, в значительных количествах накапливаются в слюнных железах комара. Таким образом, кровососущий комар становиться источником опасности для человека и сохраняет заразность до 1-1,5 месяцев. Инфицирование восприимчивого человека случается при укусе инфицированного (и заразного) комара.
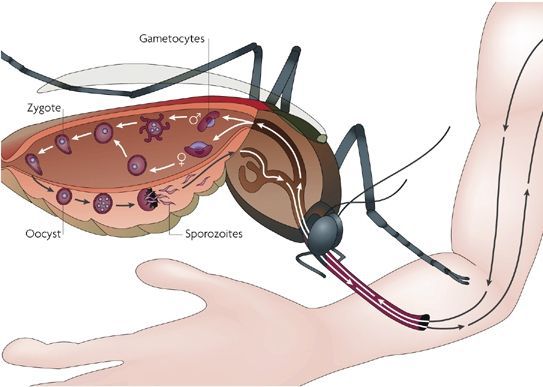
Далее спорозоиты посредством тока крови и лимфы (находятся в крови около 40 минут) проникают в печёночные клетки, где происходит их тканевая шизогония (бесполое размножение) и формируются мерозоиты. В этот период наблюдается клиническое благополучие. В дальнейшем при тропической и четырёхдневной малярии мерозоиты полностью покидают печень, а при трёхдневной и овале-малярии могут длительно квартировать в гепатоцитах.
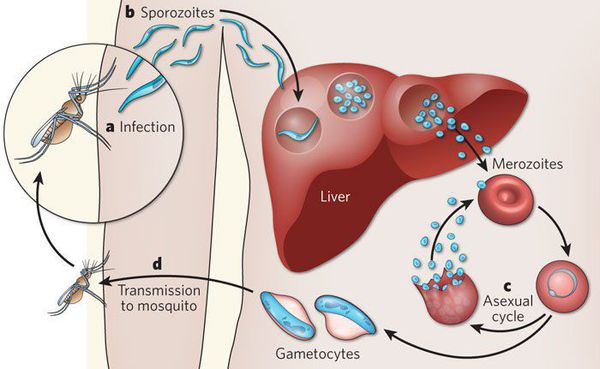
После периода латенции наступает эритроцитарная шизогония (рост и размножение в эритроцитах бесполых форм паразитов), оканчивающаяся массивным поступлением паразитов в кровь и развитием характерного малярийного пароксизма. В сосудистое русло попадают токсические продукты жизнедеятельности плазмодиев, различные пигменты, мерозоиты и части распада эритроцитов.
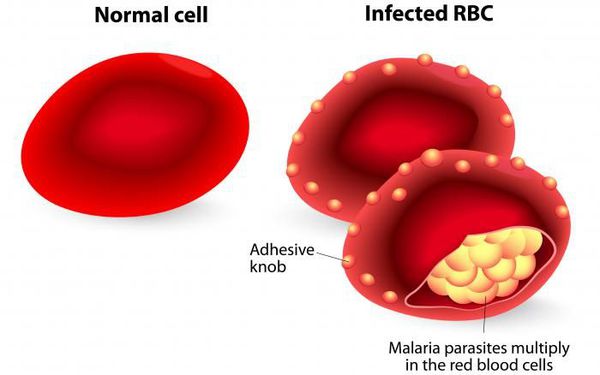
Учитывая тот факт, что в реализации приступа первостепенное значение имеет количество паразитов и аллергическая перестройка организма, следует считать, что малярийный приступ — это ответная реакция предварительно подготовленного (сенсибилизированного) организма на действие антигенов — пирогенных белков, высвобождающихся при разрушении заражённых эритроцитов. Неоднократно повторяющееся разрушение эритроцитов приводит к анемии и развитию аутоиммунных процессов (образование антител к самим эритроцитам). Увеличивается кровенаполнение печени, селезёнки и костного мозга, что усугубляет анемию. Происходит повышение концентрации гемомеланина, что приводит к гиперплазии эндотелия и фиброзным изменениям в сосудах. Приступы сопровождаются сужением периферических сосудов в период озноба, а в период жара — расширением. Это подталкивает организм к повышению синтеза кининов и, как следствие, к повышению проницаемости сосудистой стенки и вязкости крови, а также к ослаблению кровотока, что в свою очередь приводит к гиперкоагуляции и ДВС-синдрому.
Развитие гемоглобинурийной лихорадки (black water fever) связано с массивным внутрисосудистым гемолизом (разрушение эритроцитов с выделением гемоглобина) и дефицитом глюкозо-6-фосфат дегидрогеназы в эритроцитах (шоковая почка).
Малярийный энцефалит развивается при склеивании эритроцитов в капиллярах головного мозга и почек с образованием эритроцитарных тромбов, что в совокупности с общим процессом ведёт к повышению проницаемости стенок сосудов, выходу плазмы во внесосудистое русло и отёку мозга.
Малярия у беременных протекает очень тяжело, с частым развитием осложнений, характерен синдром злокачественной малярии. Летальность, по сравнению с небеременными, выше в 10 раз. При заболевании матери в первом триместре характерно значительное повышение риска абортов и гибели плода. Возможно внутриутробное заражение, ведущее к задержкам развития и клинико-лабораторным признакам малярии у новорождённого.
Дифференциальная диагностика:
- сепсис любой этиологии;
- грипп;
- лептоспироз;
- брюшной тиф;
- висцеральный лейшманиоз;
- бруцеллёз;
- геморрагические лихорадки;
- острый лейкоз. [1][4]
Классификация и стадии развития малярии
По степени тяжести:
Осложнения малярии
- Малярийная кома — развивается чаще при тропической малярии, характеризуется появлением на фоне заболевания гиперпиретической температуры (выше 41°С), невыносимой головной боли, повторной рвоты, нарушениями сознания разной степени выраженности. Прогноз неблагоприятный.
- Малярийный алгид (инфекционно-токсический шок).
- Гемоглобинурийная лихорадка — возникает при массивной паразитемии, применении некоторых противомалярийных препаратов на фоне дефицита глюкозо-6-фосфат дигидрогеназы. Характерно резкое повышение температуры тела, нарастание нарушения функции почек, моча тёмно-коричневого цвета, нарастание желтухи. При отмене препарата обычно наблюдается быстрое улучшение.
- Разрыв селезёнки — характерна резкая кинжальная боль в левых верхних отделах живота, нитевидный пульс, резкая слабость, снижение артериального давления. При отсутствии срочного оперативного вмешательства неизбежен летальный исход.
- ДВС-синдром, отёк лёгких, геморрагический синдром и другие. [1][2]
Диагностика малярии
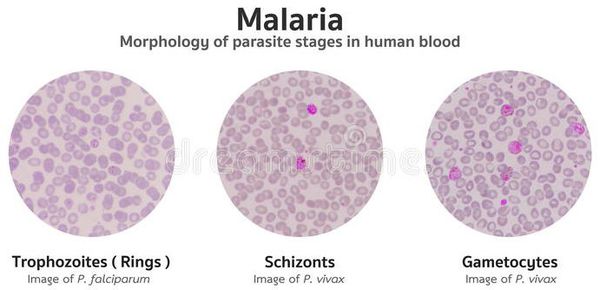
Основа лабораторной диагностики малярии — микроскопия крови методом толстой капли (выявление малярийного плазмодия) и тонкого мазка (более точное установление вида плазмодия). При подозрении на малярию исследование следует повторять до трёх раз независимо от наличия лихорадки или апирексии.
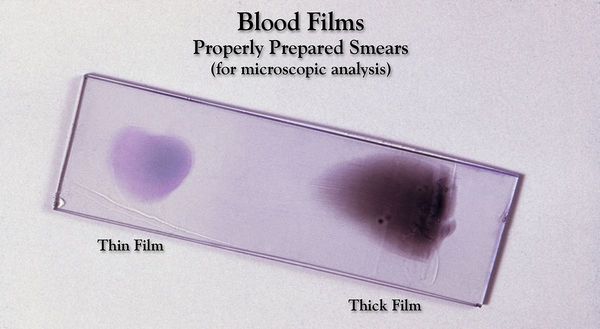
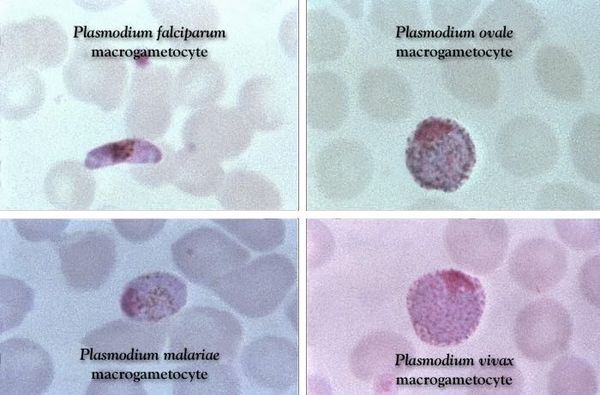
Проводятся следующие исследования:
- клинический анализ крови (анемия, тромбоцитопения, ретикулоцитоз, повышение СОЭ);
- ПЦР-диагностика;
- биохимический анализ крови (повышение общего блирубина, АЛТ, АСТ, ЛДГ);
- УЗИ органов брюшной полости (увеличение печени и в большей мере селезёнки). [1][3]
Лечение малярии
Место — инфекционное отделение больницы.
Необходимо применение противомалярийных препаратов исходя из наличия данных о возможности малярии (при недоступности метода этиологического подтверждения и высокой вероятности малярии обязательно назначение лечения), определение вида плазмодия.
Исходя из состояния больного и проявлений болезни назначается комплекс патогенетической и симптоматической терапии.
При малейших признаках малярии (температура, озноб после посещения южных стран) нужно незамедлительно посетить врача или вызвать скорую помощь. Заниматься самолечением — опасно для жизни. [1] [3]
Прогноз. Профилактика
При своевременно начатом лечении и отсутствии осложнений чаще всего наступает полное выздоровление. При запоздалом лечении (тем более у европейцев) и развитии осложнений прогноз неблагоприятен.
Основа профилактики — борьба с переносчиками инфекции. Она включает использование защитных противомоскитных сеток, пропитанных инсектицидами, применение инсектицидов в помещениях в виде распылителей репеллентов и химиопрофилактику малярии. Также достаточно эффективно осушение болот, низменностей и лишение комаров естественной природной среды. Путешественникам не следует находиться в темное время суток вне жилых защищённых помещений, особенно вне городов.
Имеет место применение ряда противомалярийных вакцин, например RTS,S/AS01 (Mosquirix™), однако её применение пока ограничено, так как оказываемый ею эффект обеспечивает лишь частичную защиту у детей (возможно применение у детей в особо опасных районах Африки). [1] [4]
Читайте также:


