Гемолиз эритроцитов при малярии
Гемолиз эритроцитов — что это такое? Необходим ли он организму, а если нет, то насколько он может быть вреден? Какие процессы вызывают гемолиз?
Многие знают о таких тяжелых заболеваниях, как гемолитические анемии. В основе этой патологии лежит гемолиз эритроцитов (красных кровяных телец), которые составляют главную массу всех клеток крови. Это достаточно тяжёлые заболевания, которые в серьезных случаях без лечения могут привести даже к летальному исходу.
Что такое гемолиз эритроцитов?
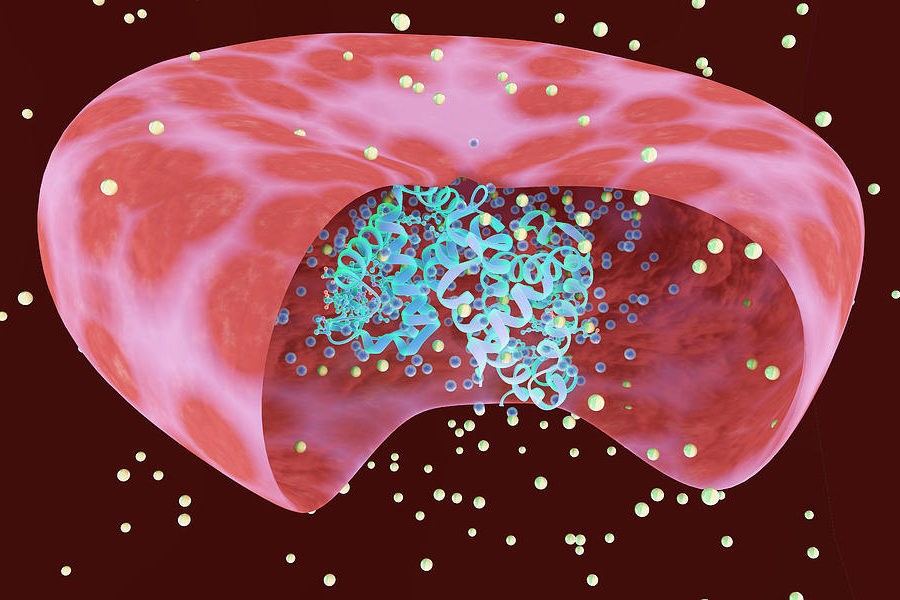
Для того чтобы в эритроцит вошло максимально много молекул гемоглобина, он имеет особую форму: диск, у которого стороны двояковогнутые. Это увеличивает площадь эритроцита, но при этом его объем не увеличивается, а уменьшается. Конечно, идеальная форма эритроцита, при которой он может транспортировать наибольшее количество молекул гемоглобина — это шар. Но при этом гемодинамика будет невыгодной, а сопротивление току крови большим. Миллиарды эритроцитов будут занимать так много места, что сферическая форма была отвергнута природой.
Но перед тем как происходит гемолиз, эритроциты разрушаются, и мембрана эритроцита меняет свою конфигурацию. Вначале она немного раздувается, а затем клетки крови становятся похожи на шарики и только потом лопаются. Именно такие изменения они претерпевают при осмотическом гемолизе, о котором речь впереди. Отсюда можно сделать простой вывод, чем больше эластичность мембраны эритроцитов, тем меньше он подвержен гемолизу, и может с большим успехом деформироваться. А если мембрана эритроцита становится дефектной, ригидной, то тогда разрушение эритроцитов — просто вопрос времени. Именно такие дефекты и существуют при многих наследственных заболеваниях крови.
Виды гемолиза
Возникает закономерный вопрос: но ведь всем известно, что эритроциты живут всего лишь 4 месяца, или 120 дней, находясь в периферической крови, постоянно выполняя свою функцию, а затем они разрушаются. Выходит, что гемолиз это физиологический и необходимый процесс? Да именно так.
В организме человека гемолиз необходим, он происходит в организме постоянно, круглосуточно ежесекундно. Эритроцитов очень много в человеческом организме. Для сравнения: в Москве проживает около 12,5 миллионов человек. Столько новых эритроцитов созревает у одного человека в красном костном мозге за 6 секунд, и столько же распадается, уничтожаясь макрофагами селезенки.
Из гемоглобина в печени синтезируется билирубин, который секретируется в желчь. Именно поэтому у здорового человека гемоглобина в плазме крови практически нет. Ведь эритроциты разрушаются не внезапно, а запрограммировано, именно для этого они транспортируются селезенку, где и происходит этот процесс.

Следует упомянуть, что у эритроцитов самая прочная мембрана и самый долгий срок жизни. Если вспомнить о других клетках крови, то можно сказать, что:
Паттологический гемолиз in vitro и in vivo
Опасны в плане гемолиза диакарб, аспирин, некоторые нитрофураны, например фурадонин, сульфаниламидные препараты. Даже некоторые средства, применяемые для лечения малярии, которая сама провоцирует гемолиз, тоже могут его вызывать. Это акрихин, делагил, плаквенил. Известно, что некоторые пероральные сахароснижающие препараты тоже обладают гемолитическим эффектом.
- Электрический гемолиз под влиянием электрического тока. Встречается нечасто, как отяжеляющий фактор при электротравмах длительного действия;
- Отдельно можно выделить протекающий в организме иммунный гемолиз, который может возникать при тяжёлом течении аутоиммунной патологии, например системной красной волчанке, или при неправильном переливании донорской несовместимой крови (ятрогенный путь), которая имеет групповую несовместимость с кровью реципиента.
- Осмотический гемолиз (не встречается в организме). Всем известен пример, когда помидоры, находящиеся в рассоле сморщиваются, по закону осмоса отдавая свою влагу в рассол. Она направляется в сторону высокой концентрации соли, поскольку природа стремится уравновесить концентрации внутри и снаружи полупроницаемой мембраны, роль которой играет кожица помидора.
Если же в роли помидора будет эритроцит, то в рассоле, в гипертоническом растворе соли он будет сморщиваться и обезвоживаться. В том случае, если эритроциты будут помещены в изотонический раствор с соленостью 0,9% хлорида натрия, с ними ничего не произойдет, поскольку именно такая концентрация соли свойственна для крови человека.
Отчего он возникает применительно к болезням?
Причины гемолиза
Причины гемолиза эритроцитов уже немного прояснились при описании механизмов гемолиза. Если быть ближе к клиническим дисциплинам, то можно отметить как врождённые, так и приобретённые причины, приводящие или к нестабильности или к разрушению эритроцитарных мембран. К врождённым можно отнести некоторые ферментопатии, талассемии, аномальный синтез гемоглобина (гемоглобинопатии).
К приобретенным причинам гемолиза эритроцитов довольно часто относят тяжелые вирусные и бактериальные инфекции, аутоиммунные заболевания, имплантацию сердечных клапанов, которые интенсивно разрушают эритроциты, соприкасающихся с искусственной поверхностью. Чем ниже качество материала клапана, тем выше завихрения, или регургитация. В итоге возникает резкое повышение скорости кровотока вблизи с его поверхностью, что усиливает гемолиз. Остальные причины гемолиза эритроцитов, такие как укусы ядовитых насекомых, отравление химикатами и лекарствами были описаны выше.
Как проявляется гемолиз?
Какими же симптомами проявляется гемолиз? Как обычно, если уровень разрушения эритроцитов незначительно превышает физиологический порог, то никаких симптомов и признаков не определяется. Могут быть изредка эпизоды слабости, озноба, симптомы, похожие на простуду и переохлаждение.
В том случае, если появляются симптомы острого гемолитического криза, например вследствие отравления или промышленной интоксикации, то возникает проникновение растворённого в крови гемоглобина в мочу. Этот феномен носит название гемоглобинурии, и моча будет также окрашена в красный цвет. Возникают признаки интоксикации: это появление головной боли, рвоты, резкой слабости. Гемоглобин резко нарушает работу паренхиматозных органов, таких как печень и почки.
В самом крайнем случае возникает тяжелейшие расстройство гомеостаза, которое называется гемолитический шок. Классической причиной гемолитического шока можно считать неправильно проведенное переливание крови, когда пациенту перелили несовместимую кровь. При этом возникают резчайшие боли в пояснице, озноб, потеря сознания, резкое снижение артериального давления, развивается анурия, резко повышается количество креатинина и мочевины.
Если гемолиз носит растянутый во времени, хронический характер, то у пациента возникает желтуха. Склеры окрашиваются в желтый цвет, темнеет моча, обесцвечивается кал, и на фоне гемолиза видно выраженная бледность, то есть существуют симптомы гемолитической анемии. Поэтому у такого пациента желтуха будет не оранжево-желтая, а лимонно-желтая.
В заключение: гемолиз как неприятность
Теперь вы знаете, как протекает гемолиз эритроцитов и его виды. К счастью, у большинства из нас нет никаких признаков гемолиза, но иногда он встречается вне сосудов и вообще вне организма. Как это может произойти? Очень просто, при взятии крови в лаборатории. Если случайно в пробирку забыли добавить антикоагулянт, например гепарин или цитрат натрия, или возникли иные причины, например, длительная транспортировка анализов в неподходящих условиях (несоблюдение преаналитического этапа), то гемолиз развивается непосредственно в пробирке. Поэтому выбирая лабораторию, постарайтесь остановить свой выбор на той, где заборный пункт и лаборатория находится как можно ближе друг к другу, в идеале – в одном здании.

Гемолиз эритроцитов (син. гематолиз, эритроцитолиз) — деструкция клеток, часто отображает вполне естественный процесс их старения. Однако их разрушение может стать следствием влияния патологических факторов. С физиологической точки зрения явление встречается у каждого человека.
Основными провокаторами выступают бактериальные токсины, проникновение в организм вирусов или паразитов, влияние токсических веществ и ядов, передозировка медикаментами и протекание аутоиммунных заболеваний.
Такое состояние имеет собственные клинические проявления, однако они неспецифичны и часто скрываются за симптоматикой базового заболевания. Главными симптомами считаются бледность кожи, тошнота и рвота, боли в животе, повышение температуры и головокружения.
В основе диагностирования того, что разрушаются эритроциты, — лабораторные изучения крови. Однако для выявления первопричины аномалии необходимо всестороннее обследование организма.
Лечение проводится консервативными методами — показано переливание крови и прием лекарственных препаратов, купирующих симптоматику. Схема устранения этиологического фактора подбирается в индивидуальном порядке.
Этиология
Гемолиз эритроцитов на постоянной основе происходит в каждом живом организме. В норме красные кровяные клетки живут примерно 120 суток, после этого начинается их постепенное разрушение. Происходит разрыв оболочки и выход гемоглобина. В физиологических условиях такие процессы протекают в селезенке при помощи клеток иммунной системы.
Эритроциты могут погибнуть в сосудистом русле. В таких случаях гемоглобин вступает во взаимосвязь со специфическим белком, находящимся в плазме крови, и поступает в печень. После этого протекает целая цепочка сложных трансформаций, после которых железосодержащий белок становится билирубином и выводится из организма вместе с желчью. Все это составляет патологический гемолиз.

Причины гемолиза могут быть самыми разнообразными, но часто связаны с протеканием какого-либо заболевания. Таким образом, в качестве провокаторов могут выступать:
- заболевания аутоиммунной природы;
- паразитарные инвазии;
- токсины — продукты жизнедеятельности вирусов или бактерий;
- проникновение в организм токсических веществ или ядов — наиболее опасны свинец и мышьяк, бензин и уксусная эссенция;
- укусы ядовитых насекомых или змей;
- нерациональное применение некоторых лекарственных веществ, в частности сульфаниламидов;
- употребление в пищу ядовитых грибов;
- переливание несовместимой крови;
- конфликт резус-фактора матери и плода;
- ДВС-синдром;
- наличие острых инфекций, например, малярии или мононуклеоза;
- попадание в кровоток кадмия, ртути или иных тяжелых металлов;
- обширные ожоги термического или химического характера;
- сепсис.
Способствовать тому, что эритроциты будут неполноценными (осмотический гемолиз) может генетическая предрасположенность.
Классификация
Опираясь на природу формирования гемолиза эритроцитов, подобное состояние бывает:
В зависимости от того, где разрушаются красные кровяные тельца, различают:
- внутриклеточный гемолиз — деструкция осуществляется в селезенке;
- внутрисосудистый гемолиз — процесс развивается в сосудистом русле.
Выделяют 2 типа эритроцитолиза:
- наследственный — отмечается неправильное строение эритроцитов, дисфункция ферментативной системы или дефектный состав красных клеток;
- приобретенный.
Если разрушение эритроцитов происходит из-за течения какого-либо заболевания или патологического процесса, основываясь на механизме развития, выделяется:
- осмотический гемолиз — развивается в лабораторных условиях;
- биологический гемолиз — результат переливания несовместимых компонентов крови, вирусемии;
- температурный эритроцитолиз — следствие попадания красных кровяных телец в специфическую среду (при лабораторном исследовании они находятся в гипотоническом растворе);
- механический гемолиз — наблюдается у лиц, обладающих искусственным клапаном сердца, возникает из-за искусственного кровообращения;
- естественный гемолиз.

Выделяют гемолиз in vitro — эритроциты разрушаются вне человеческого организма, а при заборе биологического материала для последующих лабораторных исследований. Как следствие, анализ даст ложный результат или не получится вовсе. В таких ситуациях в качестве причины выступают:
- неправильная техника взятия крови;
- загрязненная пробирка;
- неправильное хранение изъятой жидкости;
- многократное замораживание или оттаивание крови;
- сильная встряска пробирки.
На этом фоне необходимо повторное проведение анализа, что нежелательно, особенно для детей.
Симптоматика
Гемолиз эритроцитов обладает рядом собственных клинических проявлений, однако они могут остаться незамеченными пациентом — такие симптомы неспецифичны и характерны для большого количества заболеваний. Могут скрываться за клиникой базового расстройства, которая выходит на первый план.
- бледность или желтушность кожных покровов;
- повышение температурных показателей до 38–39 градусов;
- болевые ощущения, локализующиеся в верхних отделах живота;
- нарушение сердечного ритма;
- головокружения;
- мышечные и суставные боли;
- общая слабость и недомогание;
- одышка;
- гематоспленомегалия;
- тошнота и рвота;
- изменение оттенка урины;
- распространение болевых ощущений в область поясницы;
- снижение значений кровяного тонуса;
- болезненное покраснение кожи лица;
- повышенное беспокойство;
- проблемы с опорожнением мочевого пузыря и кишечника;
- сильнейшие головные боли.
Что касается младенцев, у них проявляются признаки гемолитической болезни новорожденных.
Диагностика
Главным диагностическим исследованием, указывающим на то, что разрушаются эритроциты, выступает общеклинический анализ крови. Биологический материал берут из пальца, реже требуется венозная кровь.
Лабораторными проявлениями подобного отклонения выступают:
- повышение стеркобилина;
- возрастание уробилина;
- изменение концентрации неконъюгированного билирубина в большую сторону;
- гемоглобинемия;
- гемосидеринурия.

Однако таких результатов недостаточно для выявления провоцирующего фактора, требуется проведение комплексного обследования организма, которое начинается с мероприятий, выполняемых лечащим врачом:
- изучение истории болезни — для обнаружения патологического первоисточника;
- ознакомление с семейным анамнезом;
- сбор и анализ анамнеза жизни пациента — учитывается информация о приеме каких-либо медикаментов, возможных укусах насекомых или потреблении ядовитых грибов;
- измерение значений АД и температуры;
- оценка внешнего вида кожных покровов;
- пальпация передней стенки брюшной полости — для выявления увеличения объемов печени или селезенки;
- детальный опрос больного — нужно для составления полной симптоматической картины.
Дополнительная схема диагностики — инструментальные процедуры, лабораторные исследования и консультации у иных специалистов — подбирается индивидуально.
Лечение
Принципы лечения гемолиза эритроцитов будут общими для всех этиологических факторов. Прежде всего необходимо полностью остановить поступление в человеческий организм отравляющего источника. Ускорить его выведение можно при помощи:
- форсированного диуреза;
- очистительных клизм;
- промывания желудка;
- гемодиализа;
- гемосорбции.
Терапия будет направлена на:
- переливание крови или эритроцитарной массы;
- светолечение;
- прием глюкокортикоидов и медикаментов, купирующих симптомы, например, жаропонижающих или обезболивающих средств;
- гемотрансфузионная терапия;
- применение бикарбоната натрия.
При неэффективности консервативных методов обращаются к хирургическому удалению селезенки.
Профилактика и прогноз
Не допустить появления такой проблемы, как патологический или приобретенный гемолиз эритроцитов, можно при помощи соблюдения следующих профилактических правил:
- полный отказ от пагубных пристрастий;
- прием только лекарств в соответствии с предписанием лечащего врача;
- потребление в пищу качественных продуктов;
- использование индивидуальных средств защиты при работе с химикатами и ядами;
- своевременное лечение заболеваний, которые могут привести к возникновению проблемы;
- регулярное прохождение полного профилактического осмотра в медицинском учреждении — помимо инструментальных процедур, сюда относят сдачу крови для лабораторных исследований.
Прогноз зависит от первопричины, поскольку каждый этиологический фактор с патологической основой обладает рядом собственных осложнений, нередко приводящих к летальному исходу.

Распад клеток эритроцитов с последующим выделением содержащегося в них гемоглобина в кровяную плазму именуется гемолизом. Может выступать как нормальным физиологическим процессом, так и патологическим опасным заболеванием.
Где происходит гемолиз?

Разрушение эритроцитов — гемолиз
Распадаться эритроциты способны в разных условиях. Если на них оказывает влияние кровь в циркуляции (их окружающая естественная среда), то речь идёт о внутрисосудистом гемолизе. Распад может проходить в клетках определённых органов тела, которые причастны к процессу кровообразования (гемопоэзу) или накоплению форм элементов крови — это внутриклеточный гемолиз.
Процесс может проходить и в пробирке при анализах крови:
- если забор крови или последующее хранение пробы были осуществлены непрофессионально, с нарушениями;
- если он спровоцирован специально, когда так требует лабораторное исследование.
Когда гемолиз вариант нормы
Естественный гемолиз эритроцитов происходит в селезенке
Сам по себе процесс гемолиза в организме протекает непрерывно в течение всей жизни, поскольку цикл жизни эритроцитов составляет всего 4 месяца (120 дней). Естественный внутриклеточный гемолиз, обусловленный гибелью эритроцитных клеток, не несёт организму вреда. Вместо разрушенных эритроцитов появляются новые, более стойкие и молодые.
Гемолиз носит патологический характер, если эритроцитные клетки умирают, не прожив полноценный жизненный цикл. Происходить это может под физическим или химическим влиянием деструктивных факторов, которые повреждают мембрану эритроцитов при увеличении их размеров. Оболочка клетки не имеет тянущуюся структуру, поэтому при увеличении клетки разрывается, выпуская своё составляющее наружу. При попадании красного пигмента из эритроцитных клеток в кровяную плазму она принимает неестественный ярко-красный цвет.
Виды гемолиза

Гемодиализ может стать причиной механического гемолиза
Гемолиз подразделяется на следующие виды:
- Осмотический. Случается в растворах, осмотическое давление коих ниже нормы. Вода из этого раствора попадает в эритроциты, вызывая их набухание и деструкцию мембраны.
- Механический. Является следствием повреждения эритроцитов физическим или механическим способом (при хаотичной встряске пробирки или вследствие гемодиализа).
- Термический. Случается при влиянии на кровь неестественной температуры окружающей среды: слишком низкой или слишком высокой.
- Химический. Деструкция эритроцитной мембраны при контакте с химическими веществами (например, щёлочи и кислоты).
- Биологический. Гемолиз, естественный для организма человека. Деструкция старых, изживших свой срок эритроцитов. Процесс протекает в клетках органов, а выделения не попадают в кровяную плазму.
Симптомы при гемолизе

Острый гемолиз характеризуется быстрым началом
Биологически спровоцированный гемолиз протекает для организма незаметно, поскольку это медленно текущий естественный процесс.
Хроническая форма гемолиза, которая обычно сопутствует провоцирующему его заболеванию, также не имеет явно проявляющихся симптомов.
При стадии острого гемолиза симптоматика может проявляться резко и сразу. Если больной в сознательном состоянии, он может почувствовать:
- чувство резкого сдавливания в груди;
- неестественный жар по всему телу;
- острые боли в грудной клетке, брюшной полости и области поясницы.
Иные признаки острого гемолиза:
- снижение кровяного давления;
- гиперемическое состояние сосудов на лице, а вскоре последующая бледность;
- тревожность;
- неконтролируемое мочеиспускание или дефекация (говорит об очень острой стадии).
Состояние острого гемолиза первично затихает за несколько часов, симптомы спадают, дискомфортные и болевые ощущения сходят на нет, кровяное давление нормализируется. Эту стадию многие ошибочно принимают за общее улучшение состояния, однако по истечению определённого времени все симптомы возвращаются с новой силой, а вместе с ними:
- Происходит резкий скачок температуры тела вверх;
- Проявляется желтушность;
- Появляются острые головные боли;
- Развивается почечная дисфункция. За этим нужен тщательный контроль во избежание развития более серьёзных патологий.
Причины гемолиза

Переливание несовместимой крови приводит к гемолизу
Неестественный распад эритроцита может происходить под влияние следующих факторов:
- бактериальные и вирусные инфекции;
- паразитарное влияние;
- попадание в организм токсичных соединений, веществ и ядов;
- контакт с ядовитыми насекомыми, змеями;
- контакт с ядовитой растительностью, грибами;
- индивидуальная непереносимость определённых медикаментозных препаратов;
- аутоимунные проблемы;
- механические повреждения;
- переливание крови несовместимых друг с другом типов;
- конфликт резус-факторов беременной и её плода;
- врожденная анемия, в условиях которой продолжительность цикла жизни эритроцитов укорачивается.
Зачастую гемолиз является основанием для приобретённых анемий различных видов.
Как диагностировать гемолиз

Диагностика гемолиза — дело специалиста
Диагностирование гемолиза не проводится лишь на основаниях проявления симптоматики. Для выявления недуга необходима сдача общего анализа крови, назначаемая врачом. Определение болезни является возможным только при наличии профессиональных компетенций. При диагностике выявляются определённые факторы.
Признаки внутрисосудистого гемолиза:
- Пониженное количество гемоглобина, гематокрита и эритроцитов;
- Повышено: количество непрямого билирубина, ЛДГ, ретикулоциты, свободный гемоглобин;
- Снижен гаптоглобин;
- Гемоглобинурия.
Признаки внутриклеточного гемолиза:
- Пониженное количество гемоглобина, гематокрита и эритроцитов;
- Повышено: количество непрямого билирубина, ЛДГ, ретикулоциты, свободный гемоглобин;
- Снижен гаптоглобин;
- Гепатоспленомегалия.
Лечение

Терапия острого гемолиза — неотложная!
Развитие гемолиза опасно. Острая его стадия требует немедленной медицинской помощи, чтобы избежать состояния гемолитического криза. Все меры должны проводиться только в стационарных условиях.
В случае резкого падения уровня гемоглобина в крови потребуется переливание массы эритроцитов. Если не удалось избежать гемолитического криза — будут назначены анаболические стероидные препараты.
Лечение гемолиза при наследственных состояниях или врожденных анемиях практически невозможно. Иногда положительное влияние оказывает терапия гормонами. Если гемолитические кризы происходят часто — производят удаление селезёнки.
В неострых проявлениях первой задачей врача при назначении лечения является направление мер на устранение главных признаков гемолитического состояния.
Профилактика
Профилактической мерой для недопущения гемолитического состояния будет являться регулярный контроль состояния крови посредством сдачи общих анализов. Вовремя предупредить развитие осложнений можно частыми профилактическими консультациями врача.
В особенности стоит проверить состояние крови в тех случаях, если вы сами обнаруживаете наличие у себя некоторых причин гемолиза.
Малярия – это инфекционное заболевание, которое вызывает повторяющиеся приступы озноба и лихорадки. Возбудителем малярии является плазмодий – паразит, передающийся с укусами комаров – носителей инфекции. Каждый год от малярии умирает примерно один миллион людей по всему миру, но наиболее распространена она в странах с тропическим и субтропическим климатом.
Вакцины для предотвращения малярии не существует, однако при приеме профилактических средств риск заболеть снижается.
Успешность лечения зависит от вида плазмодия, состояния больного и других факторов.
Болотная лихорадка, перемежающаяся лихорадка, пароксизмальная малярия.
Malaria, Jungle fever, Marsh fever.
Для малярии характерно периодическое повторение приступов (каждые 48-72 часа, в зависимости от вида возбудителя). Приступ длится примерно 1-2 часа и сопровождается следующими симптомами:
- озноб – от умеренного до тяжелого,
- высокая температура тела (до 39-41 °С),
- кашель,
- обильное потоотделение (появляется в конце приступа и сопровождается снижением температуры до нормальной или ниже нормы).
Кроме того, могут появляться другие симптомы:
- головная боль,
- тошнота, рвота, понос,
- усталость, быстрая утомляемость,
- потеря аппетита,
- боль в мышцах,
- желтуха.
Как правило, малярия проявляется в течение нескольких недель после укуса зараженного комара. Однако некоторые паразиты могут находиться в организме несколько месяцев или лет, не вызывая никаких симптомов.
Общая информация о заболевании
Малярия – это инфекционное заболевание, которое вызывает повторяющиеся приступы озноба и лихорадки. Возбудителем являются четыре вида паразитов, передающихся с укусами комаров – носителей инфекции. Реже малярия распространяется через переливание крови или от матери к плоду. Чаще всего она встречается в странах с тропическим и субтропическим климатом.
Жизненный цикл малярийного паразита начинается, когда самка комара вида анофелес, питаясь кровью больного малярией, проглатывает паразитов. В процессе полового развития в организме комара из них развиваются спорозоиты (одна из жизненных форм паразита), располагающиеся в слюнных железах насекомого.
При укусе комар вводит слюну со спорозоитами в организм человека, где они размножаются бесполым путем в клетках печени. После периода созревания, длящегося от нескольких суток до нескольких месяцев, паразиты высвобождаются из клеток печени и проникают в эритроциты (красные кровяные тельца), что является началом активной фазы болезни. В эритроцитах происходит дальнейшее бесполое размножение паразитов; при разрыве оболочки эритроцита (каждые 48-72 часа) плазмодии оказываются в плазме крови, что обуславливает возникновение лихорадки и озноба. Затем они проникают в непораженные эритроциты и цикл повторяется. Промежуточные формы плазмодий способны сохраняться в организме (в печени) до нескольких лет, вызывая повторное развитие заболевания даже после курса лечения.
Малярия может привести к смерти, чаще всего от нее умирают дети в возрасте до 5 лет. Обычно летальный исход связан с осложнениями заболевания:
- церебральная малярия – зараженные эритроциты могут закупоривать мелкие кровеносные сосуды мозга, вызывая его отек или повреждение;
- дыхательная недостаточность из-за накопления в легких жидкости;
- повреждение органов – печеночная или почечная недостаточность, повреждение селезенки;
- тяжелая анемия как следствие уменьшения количества нормально функционирующих эритроцитов;
- низкий уровень сахара в крови (может быть спровоцирован как малярией, так и ее лечением).
Кто в группе риска?
Чаще всего малярией болеют люди, живущие в странах с тропическим и субтропическим климатом (африканские государства к югу от пустыни Сахары, индийский субконтинент, Соломоновы острова, Папуа-Новая Гвинея и Гаити), или гости этих стран.
Более тяжелому течению малярии подвержены:
- дети до 5 лет,
- туристы из регионов, где не распространено данное заболевание, посетившие субтропические или тропические страны,
- беременные и их еще не рождённые дети,
- бедные слои населения, не имеющие доступа к квалифицированной медицинской помощи.
Заподозрить заболевание позволяют периодические приступы лихорадки, особенно если пациент находился в очагах малярии за последние два года. Для подтверждения диагноза необходимо обнаружить паразита в мазках крови.
Лабораторные методы исследования
- Микроскопия мазка крови. Этот анализ до сих пор остается ведущим методом диагностики малярии. Он достаточно простой и недорогой, однако относительно трудоемкий. Кровь для приготовления мазка необходимо брать у пациента во время приступа лихорадки – это повышает вероятность обнаружения малярийных плазмодиев. После изготовления мазка и его окраски по специальной технологии можно обнаружить самих возбудителей заболевания или характерные изменения эритроцитов. В частности, при малярии в эритроцитах определяются пятна, обусловленные включениями плазмодиев. По результатам исследования мазка крови судят о наличии инфекции, а также определяют вид паразита и стадию заболевания.
- Определение антител к возбудителю малярии – молекул, вырабатываемых иммунной системой в ответ на попадание в организм малярийного плазмодия. Отрицательный результат анализа позволяет исключить диагноз "малярия".
- Определение белков возбудителя. Современный анализ, с помощью которого можно выявить в крови молекулы, входящие в состав малярийного плазмодия. Это быстрый, недорогой метод диагностики, обладающий высокой достоверностью в отношении малярийной инфекции.
- Определение генетического материала малярийного плазмодия методом полимеразной цепной реакции (ПЦР). Позволяет определить даже незначительное число возбудителей заболевания в крови. В силу высокой стоимости исследование широко не распространено.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ).
- Гемоглобин и эритроциты. Так как при приступах малярии происходит разрушение эритроцитов (гемолиз), их уровень в крови, а также уровень содержащегося в них гемоглобина может быть снижен, свидетельствуя о развитии анемии.
- Тромбоциты. Снижение уровня тромбоцитов является характерным признаком малярии и наблюдается примерно у 70 % больных.
- Лимфоциты. При малярии в крови могут определяться измененные (атипичные)лимфоциты (белые кровяные тельца).
- Ретикулоциты – это созревающие эритроциты. Так как при приступах малярии зрелые эритроциты разрушаются, выработка ретикулоцитов возрастает.
- Лактатдегидрогеназа (ЛДГ) – фермент, который содержится во многих органах и тканях человека, в том числе в эритроцитах. Повышение ЛДГ является характерным признаком малярии.
- Аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ). Повышение уровня печеночных ферментов АЛТ и АСТ будет указывать на повреждение печени, вызванное малярией.
- Общий билирубин. Билирубин – конечный продукт распада гемоглобина. При усиленном разрушении эритроцитов его уровень повышается.
Другие методы исследования
- Компьютерная томография головного мозга. При признаках поражения центральной нервной системы может потребоваться выполнение компьютерной томографии головного мозга, которая позволяет выявить отек головного мозга и кровотечение в его оболочке.
Лечение малярии предполагает прием специальных противомалярийных препаратов, а также устранение осложнений заболевания.
Отмечается устойчивость некоторых видов малярии к лекарствам. Вакцины, позволяющей полностью избавить пациента от этого заболевания, не существует, хотя ее поиски активно ведутся.
- Применение противомалярийных препаратов при путешествиях в регионы с высоким уровнем заболеваемости малярией.
- Предотвращение заражения через укус. Избежать укусов комаров можно с помощью:
- обработки стен дома специальными спреями,
- использования москитной сетки, пропитанной препаратами против комаров,
- ношения одежды, закрывающей тело, опрыскивания одежды противомоскитными спреями.
Рекомендуемые анализы
- Общий анализ крови
- Лактатдегидрогеназа
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Общий билирубин
Читайте также:


