Лабораторные показатели при малярии

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Плазмодии в мазке крови у здоровых людей отсутствуют. Малярийные плазмодии поочередно паразитируют в 2 хозяевах: в организме самки комара рода Anopheles, где происходит половое размножение, спорогония, и в организме человека, где имеет место бесполое размножение, шизогония. Начальная фаза шизогонии происходит в гепатоцитах (экстраэритроцитарная шизогония), последующая - в эритроцитах (эритроцитарная шизогония). Развиваясь в эритроцитах, плазмодии питаются гемоглобином и разрушают поражённые эритроциты. Все патологические проявления малярии [приступы лихорадки, анемия, спленомегалия, поражение центральной нервной системы (ЦНС) при тропической форме малярии] связаны с эритроцитарной шизогонией.
Различают 4 вида плазмодиев:
Цикл эритроцитарной шизогонии повторяется у P. falciparum, P. vivax и P. ovale каждые 48 ч, у P. malariae - 72 ч. Малярийные приступы развиваются на той фазе цикла эритроцитарной шизогонии, когда основная масса поражённых эритроцитов разрушается и вышедшие из них дочерние особи плазмодиев (мерозоиты) инвазируют интактные эритроциты.
Для установления видовой принадлежности малярийных паразитов имеет значение следующее: наличие полиморфизма возрастных стадий или одной ведущей, их сочетание с гаметоцитами; морфология разных возрастных стадий, их размеры по отношению к поражённому эритроциту; характер, размер ядра и цитоплазмы; интенсивность пигмента, его форма, размеры зёрен/гранул; количество мерозоитов в зрелых шизонтах, их размеры и расположение по отношению к скоплению пигмента; склонность паразита к поражению эритроцитов определённого возраста (тропизм); склонность к множественному поражению отдельных эритроцитов несколькими особями паразитов и его интенсивность; размеры поражённых эритроцитов по отношению к непоражённым, форма поражённых эритроцитов, наличие азурофильной зернистости в поражённых эритроцитах; форма гаметоцитов.
При острых приступах малярии прослеживается определённая закономерность изменений крови. Во время озноба появляется нейтрофильный лейкоцитоз со сдвигом влево. В период лихорадки количество лейкоцитов несколько уменьшается. При появлении пота и при апирексии нарастает моноцитоз. В дальнейшем после 2-4 приступов появляется анемия, которая особенно рано и быстро развивается при тропической лихорадке. Анемия носит в основном гемолитический характер и сопровождается повышением содержания ретикулоцитов. В мазках крови обнаруживают пойкилоцитоз, анизоцитоз, полихроматофилию эритроцитов. При присоединении угнетения костного мозга количество ретикулоцитов уменьшается. Иногда отмечается картина пернициозоподобной анемии. СОЭ при малярии значительно повышается.
В межприступный (безлихорадочный) период в крови при всех формах малярии кроме тропической преобладают взрослые трофозоиты. В этот период болезни те или иные стадии плазмодиев присутствуют в крови постоянно, вплоть до полного прекращения эритроцитарной шизогонии. В связи с этим нет необходимости брать кровь на исследование только на высоте малярийного приступа, а можно исследовать её в любое время. Отсутствие плазмодиев малярии в мазках крови и толстой капле больного малярией отражает лишь тщательность проведённого исследования и профессиональную компетентность специалиста лаборатории.
В тех случаях, когда нет возможности определить количество лейкоцитов у данного больного, их число в 1 мкл по рекомендации ВОЗ условно принимают равным 8000.
Контроль за эффективностью лечения проводят путём исследования толстой капли крови с подсчётом паразитов в 1 мкл крови. Исследование необходимо выполнять ежедневно с 1-го по 7-й день от начала химиотерапии. При исчезновении паразитов в течение этого периода дальнейшее исследование крови проводят на 14-, 21- и 28-й день от начала лечения. При выявлении резистентности (оценивают по уровню паразитемии) и соответственно неэффективности лечения противомалярийный препарат заменяют на специфический препарат другой группы и исследование крови проводят по той же схеме.
За больными, перенёсшими тропическую малярию, устанавливают диспансерное наблюдение в течение 1-2 мес, при этом с интервалом 1-2 нед проводят паразитологическое исследование крови. Диспансеризацию больных, перенесших малярию, вызванную P. vivax, P. ovale и P. malariae, следует проводить в течение 2 лет. При любом повышении температуры тела у этих лиц необходимо лабораторное исследование крови с целью обнаружения малярийных плазмодиев.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Малярия – это инфекционное заболевание, которое вызывает повторяющиеся приступы озноба и лихорадки. Возбудителем малярии является плазмодий – паразит, передающийся с укусами комаров – носителей инфекции. Каждый год от малярии умирает примерно один миллион людей по всему миру, но наиболее распространена она в странах с тропическим и субтропическим климатом.
Вакцины для предотвращения малярии не существует, однако при приеме профилактических средств риск заболеть снижается.
Успешность лечения зависит от вида плазмодия, состояния больного и других факторов.
Болотная лихорадка, перемежающаяся лихорадка, пароксизмальная малярия.
Malaria, Jungle fever, Marsh fever.
Для малярии характерно периодическое повторение приступов (каждые 48-72 часа, в зависимости от вида возбудителя). Приступ длится примерно 1-2 часа и сопровождается следующими симптомами:
- озноб – от умеренного до тяжелого,
- высокая температура тела (до 39-41 °С),
- кашель,
- обильное потоотделение (появляется в конце приступа и сопровождается снижением температуры до нормальной или ниже нормы).
Кроме того, могут появляться другие симптомы:
- головная боль,
- тошнота, рвота, понос,
- усталость, быстрая утомляемость,
- потеря аппетита,
- боль в мышцах,
- желтуха.
Как правило, малярия проявляется в течение нескольких недель после укуса зараженного комара. Однако некоторые паразиты могут находиться в организме несколько месяцев или лет, не вызывая никаких симптомов.
Общая информация о заболевании
Малярия – это инфекционное заболевание, которое вызывает повторяющиеся приступы озноба и лихорадки. Возбудителем являются четыре вида паразитов, передающихся с укусами комаров – носителей инфекции. Реже малярия распространяется через переливание крови или от матери к плоду. Чаще всего она встречается в странах с тропическим и субтропическим климатом.
Жизненный цикл малярийного паразита начинается, когда самка комара вида анофелес, питаясь кровью больного малярией, проглатывает паразитов. В процессе полового развития в организме комара из них развиваются спорозоиты (одна из жизненных форм паразита), располагающиеся в слюнных железах насекомого.
При укусе комар вводит слюну со спорозоитами в организм человека, где они размножаются бесполым путем в клетках печени. После периода созревания, длящегося от нескольких суток до нескольких месяцев, паразиты высвобождаются из клеток печени и проникают в эритроциты (красные кровяные тельца), что является началом активной фазы болезни. В эритроцитах происходит дальнейшее бесполое размножение паразитов; при разрыве оболочки эритроцита (каждые 48-72 часа) плазмодии оказываются в плазме крови, что обуславливает возникновение лихорадки и озноба. Затем они проникают в непораженные эритроциты и цикл повторяется. Промежуточные формы плазмодий способны сохраняться в организме (в печени) до нескольких лет, вызывая повторное развитие заболевания даже после курса лечения.
Малярия может привести к смерти, чаще всего от нее умирают дети в возрасте до 5 лет. Обычно летальный исход связан с осложнениями заболевания:
- церебральная малярия – зараженные эритроциты могут закупоривать мелкие кровеносные сосуды мозга, вызывая его отек или повреждение;
- дыхательная недостаточность из-за накопления в легких жидкости;
- повреждение органов – печеночная или почечная недостаточность, повреждение селезенки;
- тяжелая анемия как следствие уменьшения количества нормально функционирующих эритроцитов;
- низкий уровень сахара в крови (может быть спровоцирован как малярией, так и ее лечением).
Кто в группе риска?
Чаще всего малярией болеют люди, живущие в странах с тропическим и субтропическим климатом (африканские государства к югу от пустыни Сахары, индийский субконтинент, Соломоновы острова, Папуа-Новая Гвинея и Гаити), или гости этих стран.
Более тяжелому течению малярии подвержены:
- дети до 5 лет,
- туристы из регионов, где не распространено данное заболевание, посетившие субтропические или тропические страны,
- беременные и их еще не рождённые дети,
- бедные слои населения, не имеющие доступа к квалифицированной медицинской помощи.
Заподозрить заболевание позволяют периодические приступы лихорадки, особенно если пациент находился в очагах малярии за последние два года. Для подтверждения диагноза необходимо обнаружить паразита в мазках крови.
Лабораторные методы исследования
- Микроскопия мазка крови. Этот анализ до сих пор остается ведущим методом диагностики малярии. Он достаточно простой и недорогой, однако относительно трудоемкий. Кровь для приготовления мазка необходимо брать у пациента во время приступа лихорадки – это повышает вероятность обнаружения малярийных плазмодиев. После изготовления мазка и его окраски по специальной технологии можно обнаружить самих возбудителей заболевания или характерные изменения эритроцитов. В частности, при малярии в эритроцитах определяются пятна, обусловленные включениями плазмодиев. По результатам исследования мазка крови судят о наличии инфекции, а также определяют вид паразита и стадию заболевания.
- Определение антител к возбудителю малярии – молекул, вырабатываемых иммунной системой в ответ на попадание в организм малярийного плазмодия. Отрицательный результат анализа позволяет исключить диагноз "малярия".
- Определение белков возбудителя. Современный анализ, с помощью которого можно выявить в крови молекулы, входящие в состав малярийного плазмодия. Это быстрый, недорогой метод диагностики, обладающий высокой достоверностью в отношении малярийной инфекции.
- Определение генетического материала малярийного плазмодия методом полимеразной цепной реакции (ПЦР). Позволяет определить даже незначительное число возбудителей заболевания в крови. В силу высокой стоимости исследование широко не распространено.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ).
- Гемоглобин и эритроциты. Так как при приступах малярии происходит разрушение эритроцитов (гемолиз), их уровень в крови, а также уровень содержащегося в них гемоглобина может быть снижен, свидетельствуя о развитии анемии.
- Тромбоциты. Снижение уровня тромбоцитов является характерным признаком малярии и наблюдается примерно у 70 % больных.
- Лимфоциты. При малярии в крови могут определяться измененные (атипичные)лимфоциты (белые кровяные тельца).
- Ретикулоциты – это созревающие эритроциты. Так как при приступах малярии зрелые эритроциты разрушаются, выработка ретикулоцитов возрастает.
- Лактатдегидрогеназа (ЛДГ) – фермент, который содержится во многих органах и тканях человека, в том числе в эритроцитах. Повышение ЛДГ является характерным признаком малярии.
- Аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ). Повышение уровня печеночных ферментов АЛТ и АСТ будет указывать на повреждение печени, вызванное малярией.
- Общий билирубин. Билирубин – конечный продукт распада гемоглобина. При усиленном разрушении эритроцитов его уровень повышается.
Другие методы исследования
- Компьютерная томография головного мозга. При признаках поражения центральной нервной системы может потребоваться выполнение компьютерной томографии головного мозга, которая позволяет выявить отек головного мозга и кровотечение в его оболочке.
Лечение малярии предполагает прием специальных противомалярийных препаратов, а также устранение осложнений заболевания.
Отмечается устойчивость некоторых видов малярии к лекарствам. Вакцины, позволяющей полностью избавить пациента от этого заболевания, не существует, хотя ее поиски активно ведутся.
- Применение противомалярийных препаратов при путешествиях в регионы с высоким уровнем заболеваемости малярией.
- Предотвращение заражения через укус. Избежать укусов комаров можно с помощью:
- обработки стен дома специальными спреями,
- использования москитной сетки, пропитанной препаратами против комаров,
- ношения одежды, закрывающей тело, опрыскивания одежды противомоскитными спреями.
Рекомендуемые анализы
- Общий анализ крови
- Лактатдегидрогеназа
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Общий билирубин
Общие сведения
Течение этого заболевания сопровождают лихорадка, озноб, увеличение размеров печени и селезенки, анемия. Особенно уязвимы к болезни дети до 5 лет.
Родиной малярии считается Африканский континент. Именно в Африке чаще всего фиксируется болотная лихорадка. Данные ВОЗ свидетельствуют, что в мире ежегодно фиксируется от 124 до 283 млн случаев заражения этой болезнью. Правда, в течение последних десятилетий количество случаев болезни и смертей от малярии снижается. Каждый год от этого заболевания умирает около 400 тысяч людей. Малярия в России диагностируется в основном из-за приезда зараженных и невылеченных людей.
Как свидетельствует Википедия, ученые до сих пор разрабатывают эффективную вакцину, защищающую от этой болезни. Однако заболевание поддается профилактике и лечению. Поэтому очень важно своевременно обращаться к врачу и немедленно начинать терапию, если малярия была подтверждена.
Патогенез
Возбудителем малярии являются простейшие рода Plasmodium (плазмодии). Заражение происходит во время впрыскивания в кровь или лимфу самкой малярийного комара спорозоитов (так называется одна из стадий жизненного цикла возбудителя). Это происходит, когда комар сосет кровь.
После попадания в кровь спорозоиты плазмодия оказываются в гепатоцитах печени, провоцируя начало доклинической экзоэритроцитарной (печеночной) стадии болезни. В клетках печени происходит размножение спорозоитов (шизогония), вследствие чего образуются печеночные мерозоиты. Через несколько недель они снова проникают в кровь.
Следующая стадия малярии – клиническая или эритроцитарная – начинается, когда попавшие в кровь мерозоиты прикрепляются к специфическим рецепторам на мембранах эритроцитов.
Кстати, ученые в процессе исследований доказали, что плазмодии, попадая в жертву, стимулируют организм выделять те вещества, которые привлекают комаров.
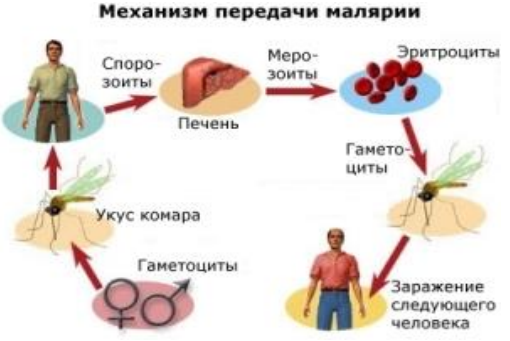
Механизм передачи малярии
Классификация
В зависимости от того, каким является возбудитель малярии, отличаются симптомы, течение болезни и прогноз. От разновидности зависит и жизненный цикл возбудителя малярии. Возбудителем малярии является несколько видов плазмодиев:
- Plasmodium vivax – является возбудителем трехдневной малярии. Длительность инкубационного периода от 1 до 3 недель, в некоторых случаях – до 14 месяцев. Приступы происходят через сутки. Возбудитель является одним из наиболее распространенных.
- Plasmodium malariae – этот вид вызывает четырехдневную малярию. Инкубационный период длится от 3 до 6 недель. Повторение приступов — через 2 суток.
- Plasmodium falciparum – вызывает тропическую малярию. Длительность инкубационного периода от 9 до 16 суток. Повторение приступов через сутки, если форма тяжелая, они продолжаются от суток до полутора, при этом периоды нормальной температуры очень короткие. Этот вид болезни может привести к нарушению функций мозга и развитию церебральной малярии. Температура повышается до 40 градусов, сильно болит голова, больной может бредить. Каждый пятый случай заканчивается летально. Это наиболее распространенная форма заболевания.
- Plasmodium ovale — вызывает малярию овале. Длительность инкубационного периода — 10-20 суток. Повторение приступов – через сутки.
Детально рассмотреть фото и картинки, посвященные особенностям разных форм возбудителей, можно в соответствующих презентациях.
Причины
Малярию вызывают укусы самки малярийного комара. Говоря о том, как передается малярия, следует отметить, что кроме укусов, болезнь может передаваться в период беременности – от матери будущему ребенку. Также возможна передача при переливании крови, при проведении инъекций шприцем.
Симптомы малярии
Признаки малярии у взрослых и детей проявляются через определенный период после заражения (от 1 до 4 недель).
Если у человека развивается тропическая малярия, симптомы ее могут быть достаточно тяжелыми. В первое время у больного появляются следующие признаки:
- Лихорадка, озноб, повышение температуры.
- Головная боль, ломота в суставах.
- Увеличение печени и селезенки (гепатомегалия и спленомегалия).
- Усиленное потоотделение.
- Тошнота, рвота, диарея.
- Анемия, гемоглобинурия.
- Сильная усталость.
Если болезнь вызывает P. falciparum, может возникнуть покалывание в коже.
Кроме того, малярия у взрослых и детей может сопровождаться расстройствами мочеиспускания, высыпаниями. Вероятны дисфункции сосудов и сердца.
Признаки малярии у взрослых и детей проявляются циклично: период обострения болезни продолжается от 6 до 10 часов. После этого острая фаза проходит. Снижается температура, человек обильно потеет и засыпает. Глубокий сон может длиться от 2 до 5 часов. Повторно приступ происходит через 2-3 дня.
В процессе развития болезни может возникать недостаточность некоторых органов (отек легких, почечная недостаточность и др.). Если болезнь прогрессирует, возможны судороги, циркуляторный коллапс, наступление комы и смерть.
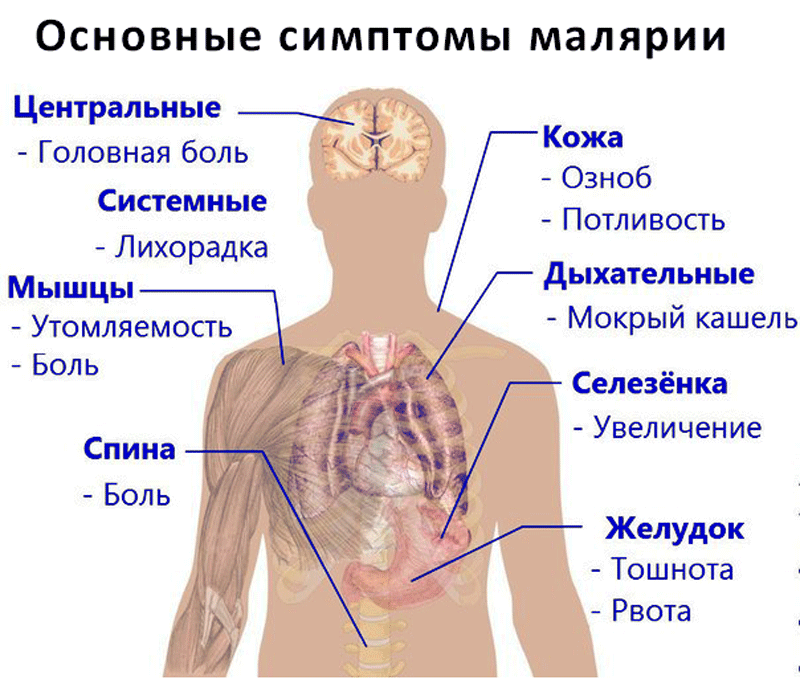
Но изначально симптомы заболевания неспецифичны, поэтому их сложно отличить от других недугов, сопровождаемых лихорадкой. Поэтому при любой лихорадке необъяснимого происхождения следует рассматривать вероятность того, что развивается тропическая малярия. Ведь если лечение не будет начато на протяжении первых 24 часов, тропическая малярия может вызвать летальный исход. Поэтому малярия, клиника которой включает выше описанные симптомы, должна быть своевременно диагностирована.
Анализы и диагностика малярии
Если у больного без видимой причины возникают периодические приступы лихорадки и озноба, необходимо обязательно исключить малярию, особенно, если человек в течение последних двух лет посещал очаги, где распространено это заболевание.
Лабораторная диагностика малярии предусматривает определение возбудителей заболевания в крови.
В процессе диагностики проводят общий анализ крови. Так как в ходе развития болезни происходит массовый распад эритроцитов, у больного развивается гемолитическая анемия, гипербилирубинемия, что приводит к пожелтению кожи. Но в первые недели болезни желтушность может отсутствовать.
Для малярии характерны полихроматофилия, эозинопения, лейкопения, нейтропения, относительный лимфоцитоз, моноцитоз. Высокий лейкоцитоз отмечается только в редких случаях. При продолжительном протекании заболевания отмечаются высокие показатели СОЭ.
Необходимо также определить тип возбудителя. Для определения Р. falciparum применяют специальные быстрые диагностические тесты, проводят микроскопическое исследование. Проводят также серологическую диагностику.
Лечение малярии
Обсуждая то, как лечить малярию, следует, прежде всего, отметить, что ее лечение проводят только в условиях стационара и под постоянным наблюдением специалистов. Медики отмечают тот факт, что в настоящее время у возбудителей малярии развилась резистентность к некоторым антибиотикам. Поэтому очень важно обеспечить правильное лечение и принимать эффективное лекарство от малярии.
Лечение малярии проводят так, чтобы купировать острые приступы заболевания, предупредить развитие патологических процессов и не допустить осложнений, а также не допустить рецидивирующего течения болезни.



Чтобы вылечить неосложненные случаи малярии, спровоцированные паразитами P. falciparum, применяется артемизинин-комбинированная терапия. Она сочетает два компонента с разным механизмом воздействия и является наиболее эффективной методикой лечения на сегодня. Ранее для лечения малярии широко использовались таблетки Артемизинин. Однако в настоящее время их прием комбинируют с другими препаратами, чтобы сохранить его эффективность в качестве главного компонента терапии.
Если у больного развился инфекционно-токсический шок, применяется Преднизолон. Также назначают раствор Дроперидола, раствор Сибазона.
С целью дезинтоксикации вводят внутривенно Реополитюкин, раствор глюкозы, Фуросемид.
С целью лечения острых симптомов заболевания, спровоцированного возбудителями P. vivax, P. ovale, P. malariae, назначают кровяные шизонтоциды.
Если у пациента диагностирована трехденвная малярия, ему назначают лекарства группы 4-аминохинолинов. Трехдневная форма болезни лечится по назначенной схеме препаратами Нивахин, Хинин, хлорохин, Мефлохин, Хинакрин гидрохлорид, Амодиахин, Делагил и др. Если отмечается резистентность вируса к хлорохину, в процессе терапии применяют комбинацию артесунат+сульфадоксин/пириметамин.
После завершения курса лечения хлорохином применяют тканевой шизонтоцид – Примахин.
При лечении тяжелой формы болезни назначают проведение инъекций Артесуната, после чего проводят артемизинин-комбинированную терапию.
В настоящее время ученые работают и над новыми препаратами для лечения малярии.
Уже в период лечения важно проводить реабилитационные мероприятия, чтобы обеспечить процесс активного восстановления после болезни.
Применение народных средств для лечения этой болезни возможно только в том случае, если их используют как дополнительные методы для общего восстановления организма. Ни в коем случае нельзя заменять таким лечением прием препаратов от малярии, так как это может привести к летальным последствиям.
С целью лечения этого заболевания используют такие народные средства:
- Апельсиновая кожура. Растолочь сухую апельсиновую кожуру и применять по половине чайной ложки этого порошка три раза в день.
- Ивовая кора. 2 ч. л. измельченной коры ивы залить 1,5 стакана воды и держать средство на медленном огне, пока количество жидкости не уменьшится до одного стакана. Пить отвар нужно утром натощак, добавляя в него немного меда.
- Горчица и вино. Половнику чайной ложки горчицы залить 100 мл вина и добавить немного соли. Пить трижды в день. Это средство помогает уменьшить проявления лихорадки.
- Чеснок. Головку чеснока нужно почистить, чтобы зубки были без кожуры. Измельчить их и залить 1 стаканом воды. Оставить настаиваться на 12 часов. Выпить готовый настой на протяжении суток мелкими глотками.
- Корень бадьяна. 4 ч. л. измельченного корня нужно залить стаканом кипяченой воды и поварить несколько минут. Пить по 3 ст. л. три раза в день.
- Сок петрушки с водкой. Пропустить через мясорубку 2 кг петрушки, отжать сок и смешать его с 150 мл водки. Пить по 100 мл утром и вечером.
- Сок черной редьки. 50 г свежего сока редьки нужно смешать с 50 г водки. Разделить средство на три части и выпить их на протяжении дня. На второй день рекомендуется выпить всю порцию утром.
- Базилик. 200 г листьев залить половиной литра воды, добавить немного порошка кардамона и черного перца и кипятить 20 минут. Через 2 часа смешать с небольшим количеством меда и пить по 3 ст. л. три раза в день.
- Грейпфрут. Половину плода нужно залить 500 мл воды и проварить несколько минут. Отцедить и пить по стакану 2 раза в день.
- Корица. 1 ч. л. корицы с небольшой щепоткой перца залить половиной литра воды и кипятить 5 мин. Остудить, добавить ложку меда и пить по 100 г 2 раза в день.
Первая помощь
При первых же признаках малярии необходимо срочно обратиться к специалистам. Очень важно быстро реагировать на проявления лихорадки и другие признаки тем, кто побывал в местах, где существует высокий риск заражения этим заболеванием. Больного обязательно госпитализируют в инфекционный стационар. При подтверждении заболевания врач сразу же назначает применение хлорохина, Хингамина, Делагила и др.
Профилактика малярии
В настоящее время профилактика малярии состоит в том, чтобы не допускать укусов комаров. Что касается вакцинации против этого недуга, то в настоящее время вакцина только разрабатывается учеными. В данный момент проводятся клинические испытания вакцины, эффективность которой составляет не более 56%. То есть прививка от малярии на данный момент невозможна.
Единственным методом химиопрофилактики являются таблетки, которые людям необходимо начать принимать за несколько недель до визита в страны, где существует риск заразиться малярией.
Поэтому тем, кто ищет, где проводится прививка от малярии в Москве или в других городах, необходимо вовремя обратиться к врачу-инфекционисту и получить консультацию по поводу начала приема профилактических препаратов. Такие лекарства специалист назначает индивидуально, в зависимости от состояния здоровья человека и страны, куда он намерен ехать. В современных лекарствах для профилактики содержится мефлохин, доксициклин, атоваквон прогуанил гидрохлорид. Применение таких препаратов продолжается и некоторое время после возвращения человека из опасных с точки зрения заражения мест.
Что касается других доступных методов профилактики, то они являются следующими:
- Уничтожение комаров с помощью обработки помещений инсектицидами.
- Защита от укусов в период пребывания на открытых территориях. Ношение одежды с длинными рукавами, обработка открытых участков тела репеллентами.
- Использование специальных сеток, обработанных инсектицидом, во время сна вне помещений.
- Немедленное обращение к врачу при первых же признаках заболевания.
Эти меры профилактики важно соблюдать, пребывая в местах, где существует риск заражения малярией.
У детей
Особенно тяжело протекает малярия у детей младшего возраста. У малышей очень быстро развивается церебральная малярия, дыхательная недостаточность, анемия в тяжелой форме. Поэтому крайне важно как можно быстрее установить диагноз и начать лечение. Серьезными осложнениями болезни у детей могут быть:
При беременности
Это заболевание очень опасно для беременных. У будущих мамы отмечается выраженная резистентность к лекарствам и медленное исчезновение симптомов. Даже при адекватной терапии деятельное время сохраняются отеки, желтуха, анемия, асцит. При отсутствии правильного лечения очень быстро развиваются осложнения, возможен выкидыш, преждевременные роды, задержка развития плода или его гибель. Согласно статистике, летальность при малярии у беременных выше в 2-3 раза по сравнению с небеременными. Вероятно заражение плода во время развития или в процессе родов. Поэтому малыш может появиться на свет с врожденной малярией.
Для лечения назначают медикаментозные препараты, так как последствия малярии для плода и женщины опаснее, чем негативные эффекты от применения лекарственных препаратов. Назначают наименее вредные для беременных лекарства (Xлороxин, Клиндамицин, Амодиахин, Xинин), строго придерживаясь относительно безопасной дозировки. Противопоказано назначение лекарств Примаxин, Доксициклин, Тетрациклин, Тафеноxин, Галофантрин.
Будущим мамам не следует путешествовать в те регионы, где повышен риск заражения малярией. В случае необходимости таких поездок беременной важно очень строго выполнять все меры профилактики. Также врач назначит применение относительно безопасных препаратов для профилактики.
Проблема малярии в настоящее время актуальна для различных регионов мира: заболевание распространено более чем в 90 странах, где проживают около 36 % человечества. По данным Всемирной организации здравоохранения, ежегодно малярией заболевают от 300 до 500 млн человек, из них от 1,5 до 2,5 млн погибают, среди которых 90 % — дети младшего возраста. Перенесенное заболевание не оставляет стойкого иммунитета даже к тому виду паразита, которым оно было вызвано.
В Российской Федерации заболеваемость малярией обусловлена завозными случаями, иногда вторичными от завозных, ежегодно наблюдаются летальные исходы тропической малярии. Серьезной проблемой для многих стран, в т. ч. для России, является так называемая аэропортная малярия, возникающая вследствие заражения посредством комаров, привезенных самолетами из эндемичных по малярии регионов.
Малярией[4] называют группу антропонозных протозойных трансмиссивных заболеваний человека, возбудители которых передаются комарами рода Anopheles. Известны четыре вида плазмодиев — возбудителей малярии человека:
- Plasmodiumvivax — возбудитель трехдневной малярии;
- Plasmodiumfalciparum — возбудитель тропической малярии;
- Plasmodiummalariae — возбудитель четырехдневной малярии;
- Plasmodiumovale — возбудитель овале-малярии трехдневного типа.
Между четырьмя видовыми формами малярии человека существуют различия в клинической картине, диагностике, эпидемиологии и профилактике. Они определяются особенностями жизненных циклов плазмодиев. Общим является то, что развитие малярийных плазмодиев происходит поочередно в организмах двух хозяев — комаров рода Anopheles и человека.
Клиническая картина малярии характеризуется периодическими лихорадочными приступами, анемией, увеличением селезенки и печени. Несмотря на многовековую практику, поставить дифференциальный диагноз на ранних стадиях весьма сложно, т. к. ведущим симптомом начала болезни является лихорадка, присущая большинству инфекционных заболеваний. В МУ 3.2.1756-03 и других нормативных актах, регламентирующих санитарно-эпидемиологический надзор за малярией, в качестве важного звена профилактики на низкоэндемичных территориях, таких как Россия, определено активное выявление и лечение больных малярией и паразитоносителей. Так, согласно п. 5.8 СанПиН 3.2.3215-14 обследованию на малярию подлежат:
- лица, прибывшие из эндемичных по малярии местностей или посетившие эндемичные страны в течение последних 3 лет, при повышении температуры, с любым из следующих симптомов на фоне температуры тела выше 37 °C: недомогание, головная боль, увеличение печени, селезенки, желтушность склер и кожных покровов, герпес, анемия;
- лица с неустановленным диагнозом, лихорадящие в течение 5 дней;
- больные с установленным диагнозом, но с продолжающимися периодическими подъемами температуры, несмотря на проводимое специфическое лечение;
- лица, проживающие в активном очаге, при любом повышении температуры.
В диагностике малярии важная роль принадлежит именно лабораторному исследованию крови. За последние 5–10 лет лабораторная диагностика малярии пополнилась многими современными методами. Среди них иммунологические реакции (непрямая реакция иммунофлюоресценции (НРИФ), иммуноферментный анализ (ИФА), иммунохроматографический тест (ИХТ)), флюоресцентная микроскопия и полимеразная цепная реакция (ПЦР). У каждого из новых методов есть преимущества перед классической микроскопией: простота и быстрота в исполнении, высокие чувствительность и специфичность, оперативное обучение персонала даже без медицинского образования, использование для массовых обследований, ретроспективной эпидемиологической диагностики. Однако все новые методы имеют недостатки, которые пока ограничивают круг их применения. Так, например, для проведения НРИФ необходим флюоресцентный микроскоп, для ИФА требуется стандартизация антигена плазмодиев, ИХТ определяет в крови пока только антиген Plasmodium falciparum, флюоресцентная микроскопия является дорогостоящим методом, который к тому же не позволяет идентифицировать плазмодии до вида, применение ПЦР также связано с ощутимыми затратами. Существенным недостатком всех новых методов является невозможность или затруднения при определении интенсивности паразитемии, что необходимо для оценки тяжести течения заболевания и контроля за эффективностью лечения.
Исследование крови на малярию классическим методом — сложный и ответственный процесс. Для его успешного выполнения от лабораторного персонала требуется точное знание методики и постоянное совершенствование навыков. Нарушения, допущенные на любом этапе метода, могут привести к получению непригодных для диагностики препаратов крови, исследование станет невозможным или будет недостоверным. В связи с этим органы Роспотребнадзора осуществляют постоянный контроль качества паразитологической диагностики малярии. Каждая лаборатория направляет для оценки все положительные, сомнительные и 10 % отрицательных препаратов крови на малярию в центральный испытательный лабораторный центр управления Роспотребнадзора в субъекте федерации.
Оценка качества диагностики малярии проводится следующим образом.
1 этап — регистрация и визуальная оценка по нижеперечисленным критериям:
2 этап — контрольная микроскопия. Оцениваются:
3 этап — оформление заключения, которое содержит:
- перечень установленных дефектов по каждой пробе;
- определение категории качества препарата (соответствует требованиям методики, условно-пригоден, непригоден для диагностики малярии);
- результат паразитологического исследования пробы.
Вашему вниманию будет представлен анализ качества препаратов для диагностики малярии за 2008–2013 гг. Речь идет о 797 пробах, которые были направлены на контроль из более чем 70 лечебно-профилактических организаций (ЛПО) Самарской области и их подразделений. Подробнее в табл. 1.
Таблица 1. Количество препаратов, представленных на контроль
Читайте также:


