Может ли быть малярия на губах у ребенка
После того как появилась малярия на губах (герпес), через нервные окончания может начаться ее распространение по организму человека. Практически каждый из нас является переносчиком этого вируса. Он может появиться по разным причинами. Но у некоторых людей вирус не проявляет себя вообще ни разу за всю жизнь. Скорее всего, это объясняется состоянием иммунной системы.
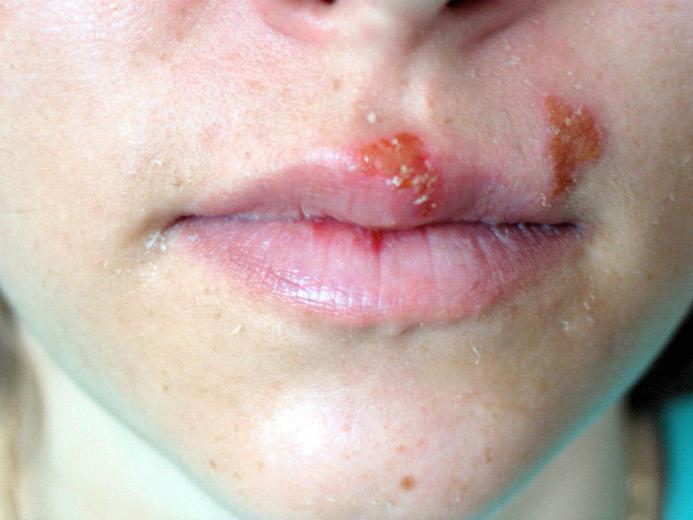
Большинство людей задаются вопросом: как вирус на губах лечить, когда он начинает свое быстрое развитие и поражает другие участки лица? Его можно диагностировать по болезненным высыпаниям красного цвета.
Причины возникновения вируса
Многие из нас не придают особого значения ситуации, когда появляются небольшие язвочки - малярия на губах. Какие же существуют причины ее проявления? Это может быть как стресс или перенапряжение нервной системы, так и простуда или бактериальное заражение. Травма, усталость, изнуренность, нахождение на холоде долгое время так же могут спровоцировать проявление вируса.
Малярия на губах может распространиться на различные участки кожного покрова. Также вирус способен развиваться на слизистой оболочке. Распространенные места заражения это: носогубной треугольник и внутренняя его область, губы.
Как лечить вирус
Не каждый человек беспокоится о небольшой простуде, которая появилась на губе и прошла в скором времени.
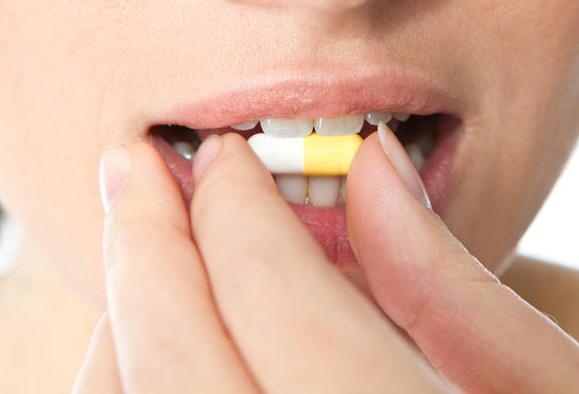
Чем лечить малярию на губах? Кремы и мази, которые реализуют в каждом аптечном пункте, способны бороться с развитием данного вируса. Их можно купить без рецепта. Но лучше всего посетить врача, он назначит препараты, которые подойдут именно вам. Если случай запущен, то могут потребоваться для лечения различные медикаменты, которые принимают внутрь. Это позволит атаковать вирус с удвоенной силой. В таком случае можно надеяться, что вероятность рецидивов болезни будет сведена к минимуму.
Малярия на губах – быстрое лечение
Не проблема вылечить вирус на губах быстро.

Быстрое лечение малярии можно осуществить при помощи чеснока или репчатого лука. Нужно смазывать их соком пораженные участки. Рекомендуют также воспользоваться соком алоэ или настойкой календулы. Приложите к пораженному месту бинт или кусочек ткани, смоченной в одном из указанных средств.
Также быстро избавиться от язвочек можно при помощи пихтового масла. В течение четырех дней смазывайте пораженные участки каждые два часа. Если в домашней аптечке рекомендуемого средства не нашлось, воспользуйтесь миндальным или облепиховым маслами. Можно смешать мед с яблочным уксусом и настойкой прополиса. Обрабатывайте язвочки этим средством, после чего используйте настойку ромашки или календулы.
Какое средство лучше выбрать?

Также было бы неплохо повысить защитные силы вашего организма и пройти иммуномодулирующую терапию, ведь вирус часто проявляется именно в периоды ослабления иммуннитета.
Профилактические меры
Чтобы предотвратить появление малярии на губах снова, необходимо содействовать своему организму. Укрепляйте свою иммунную систему и здоровье. В особенности это нужно делать в тот период, когда возникает эпидемия любого вирусного заболевания. Лучше больше времени проводить дома, а людных мест желательно избегать.
Чтобы сформировать достаточно крепкий иммунитет, ведите здоровый образ жизни. Это правильное питание, нормированный сон, закаливание, отказ от вредных привычек, косметические процедуры, занятие спортом и многое другое.
Если этим простым рекомендациям следовать, то вы проведете профилактику не только против рассматриваемого вируса, но и дадите хороший толчок для улучшения своего здоровья.
Лучше всего при возникновении вируса посетить врача, ведь вы можете ошибиться: диагноз, как и лечение, будут неверными. Особенно важно при прогрессировании заболевания соблюдать гигиену. Не трогайте пораженный участок руками, а если уж прикоснулись - нужно руки тщательно вымыть, чтобы не произошло дальнейшего распространения инфекции.
Малярия на губах может появиться вновь при снижении вашего иммунитета. Вылечиться от герпеса окончательно нельзя, этот вирус спит в вашем организме. Будьте готовы к тому, что он наберется сил и захочет вновь атаковать. Лучше пользуйтесь профилактическими методами. Но если он появился на губе, не откладывайте лечение, ведь чем быстрее вы примете меры, тем скорее получится от него избавиться. А вместе с вирусом уйдут и неприятные ощущения. В данном случае - здоровье в ваших руках!
Простой герпес на губе у ребенка – следствие инфицирования вирусом и снижения иммунитета. Данное заболевание широко распространено, отличается специфической клинической картиной и чаще всего не представляет опасности для здоровья детей.

Симптомы
У ребенка в 1-4 года герпес часто протекает в острой форме с выраженными симптомами интоксикации. В легких случаях наблюдаются только высыпания в области рта или носа. Признаками герпетической инфекции у ребенка являются:
- единичные или множественные высыпания;
- боль в мышцах и суставах;
- повышение температуры тела до 39ºC;
- головная боль;
- плаксивость;
- раздражительность;
- жжение;
- покраснение кожи;
- отечность;
- зуд.






Герпесвирус вызывает сыпь на нижней или верхней губе. Нередко в процесс вовлекаются уголки рта и крылья носа. Высыпания у ребенка при герпетической инфекции имеют следующие особенности:
- локализуются на коже или красной кайме губ;
- представлены мелкими пузырьками;
- содержат прозрачный секрет;
- располагаются группами или поодиночке;
- размером от 2-3 мм до 1,5 см;
- розового или красного цвета.
Везикулы (пузырьки) в уголках губ возникают на месте отека и покраснения тканей. Иногда они могут сливаться собой, образуя крупные пузыри с неровными краями. Пузырьки на коже губ содержат прозрачную жидкость, но при инфицировании она становится гнойной. Через несколько дней везикулы вскрываются и на коже губ у ребенка появляются желто-серые корочки. Они отпадают без лечения в течение 5-7 дней.

Если выскочил прыщ, то он может оставить после себя участок гиперпигментации (интенсивного окрашивания). Он исчезает через несколько дней. Если у ребенка поражена слизистая губ, то образуются эрозии. Высыпания сопровождаются жжением и покалыванием. При прикосновении возникает резкая боль. При распространении вируса на слизистые щек, неба и языка развивается герпетический стоматит (подробнее тут).
Общая продолжительность заболевания составляет 5-14 дней. Если мазать губы противовирусными препаратами, то сыпь исчезнет быстрее. У детей 5 лет и младше возможны специфические симптомы заболевания. К ним относятся снижение зрения и увеличение лимфатических узлов. У ослабленного ребенка герпес протекает в хронической форме с частыми рецидивами. При этом симптомы интоксикации могут отсутствовать. Пузырьки бывают единичными.
Причины возникновения
Появление сыпи на внутренней стороне губы у детей связано с инфицированием вирусом герпеса.
Заражение ребенка происходит внутриутробно, контактно-бытовым (через платки, полотенца, посуду, при поцелуях) или воздушно-капельным способом.
Обострению способствуют бесконтрольный прием лекарств, иммунодефицит, частые респираторные заболевания, эндокринные расстройства и переохлаждение. У детей, переболевших ветряной оспой, может развиться опоясывающий лишай.
Лечение герпеса на губах у детей
Эффективным способом лечения герпеса на губе у ребенка является применение противовирусных препаратов (подробнее тут). Это могут быть мази, гели, таблетки и капли. Они позволяют побороть вирус, но возможен риск рецидивов заболевания. Главными аспектами терапии являются:
- Устранение симптомов.
- Повышение иммунитета.
- Ослабление вируса простого герпеса.
- Устранение факторов риска.
Наиболее эффективна комбинированная терапия, включающая применение местных лекарств и системных препаратов для приема внутрь.

Постановка диагноза лабиального герпеса у ребенка не представляет затруднений. Понадобятся:
- осмотр кожи и слизистой полости рта;
- цитологическое исследование;
- общие клинические анализы;
- полимеразная цепная реакция;
- иммуноферментный анализ.
Нередко требуется консультация стоматолога и иммунолога. Дифференциальная диагностика проводится с сифилисом, экссудативной эритемой и вульгарной пузырчаткой.
Быстрое лечение больных обязательно предполагает применение противовирусных препаратов. Ими можно обработать высыпания, чтобы они скорее исчезли.








Наиболее часто назначаются следующие препараты:
Лекарства выпускаются в форме гелей, мазей и таблеток. Препарат подбирается врачом для ребенка индивидуально с учетом его возраста и чувствительности к компонентам. Наиболее эффективна терапия, при которой дети пользуются мазью и пьют противовирусные таблетки. Этиотропная терапия продолжается около 5-7 дней.
Нередко в схему лечения простуды на губе включают иммуностимуляторы. Они назначаются детям с иммунодефицитом и частыми рецидивами заболевания. Для повышения сопротивляемости организма применяется Виферон, Инфагель или Ликопид. По строгим показаниям ребенку назначается альфа-интерферон. Некоторым больных показано введение противогерпетической вакцины.

Наряду с приемом медикаментов при данном заболевании рекомендуется физиотерапия. Могут проводиться инфракрасное облучение, лазерная терапия и ультрафиолетовое облучение.
Больной ребенок во время обострения вируса должен пользоваться отдельными полотенцами, посудой. Для ускорения выздоровления нужно обогатить меню фруктами, ягодами и овощами, а также пить поливитамины.
Особенности лечения герпеса внутри губы. Читайте в этой статье.
При лечении герпеса на губах применяются различные травы в виде настоев, отваров, настоек, примочек и ванночек. Ускорить исчезновение сыпи помогают:
- пихтовое масло;
- прополис;
- масло чайного дерева;
- сок алоэ;
- каланхоэ;
- натертый чеснок;
- мазь на основе меда, золы и чеснока;
- сода;
- поваренная соль;
- отвар на основе перечной мяты.










Мазями можно обрабатывать пораженную область губ в месте локализации герпетических пузырьков. Настои и отвары необходимо принимать внутрь. Для повышения сопротивляемости организма ребенка к вирусу применяются растительные адаптогены. С 12 лет можно пить настойку женьшеня. Не менее эффективны таблетки на основе экстракта элеутерококка. Народные средства применяются с разрешения врача (педиатра).
Профилактика герпетической инфекции у детей направлена на:
- предупреждение рецидивов;
- повышение иммунитета;
- снижение риска заражения окружающих людей.
Чтобы снизить вероятность развития заболевания, необходимо:
- своевременно лечить все имеющиеся хронические заболевания;
- вести подвижный образ жизни;
- не курить;
- больше гулять на свежем воздухе;
- пить витамины и минеральные добавки;
- избегать стрессов;
- закаливаться;
- спать 8-9 часов;
- чередовать работу с отдыхом;
- ложиться спать до 11 часов вечера;
- не контактировать с больными герпесом;
- пользоваться индивидуальными полотенцами;
- не брать в рот руки и предметы, включая игрушки;
- соблюдать правила личной гигиены.

Ребенок должен правильно питаться. При инфицировании вирусом рекомендуется ограничить потребление шоколада, изюма и других сладостей, так как они содержат аминокислоту аргинин, которая является питательным субстратом для вируса простого герпеса. Больным с целью профилактики обострений рекомендуется есть свежие фрукты, овощи, зелень, рыбу, кисломолочные продукты и продукты, содержащие цинк.
Герпес на губе у грудничка
Вирус герпеса может передаваться от матери к плоду во время беременности или при родах. Сыпь часто выявляется у детей до года, что указывает на врожденную форму заболевания. Частота данной патологии среди новорожденных составляет около 1 случая на 10000 малышей.
Чаще всего первые симптомы врожденного герпеса у ребенка появляются через 7-14 дней после появления на свет. При простой форме поражаются кожа и видимые слизистые. Симптомами заболевания являются сыпь на губах или других участках тела, повышение температуры тела, отечность и покраснение век, слезотечение и гнойные выделения из глаз.
При локализованной (первичной) форме герпеса у ребенка выявляются сильная лихорадка и обильная сыпь. Пузырьки могут сливаться между собой. После их исчезновения остаются крупные эрозии.
Сочетание сыпи и симптомов менингоэнцефалита характерно для церебрального герпеса. Он наиболее опасен для ребенка, так как проявляется судорогами, затруднением дыхания и нарушением сознания.
Осложнения
Если не лечить простуду на губе у ребенка своевременно, то возможны следующие последствия:
- поражение оболочек глаза;
- нарушение функции нервной системы;
- снижение слуха;
- афтозный стоматит;
- ангина;
- воспаление сердечной мышцы;
- отставание в развитии;
- поражение оболочек и вещества головного мозга.
Сыпь в области рта при снижении иммунитета может привести к распространению вируса в организме, что чревато поражением внутренних органов. Если игнорировать пузырьки на участках лица, то возможны частые рецидивы и заражение остальных членов семьи.
Лечение герпеса: шоколад и цитрусовые под запретом. От чего отказаться при простуде на губах?
Опять у ребенка на губах лихорадка? Ерунда, намазал несколько раз противирусной мазью — и прошло! Какие проблемы? Большие, — считает главный врач Московского городского противогерпетического центра, д.м.н. Татьяна Семенова. — Герпес — заболевание коварное, и может обернуться серьезной опасностью для здоровья. Как ее избежать?
Вирус герпеса
Простуду на губах многие считают последствиями ОРЗ. На самом деле это заболевание вызывает вирус простого герпеса первого типа. Вообще-то науке известно около 100 видов вирусов герпеса, из них человеческих — 8. Рассказывать о них есть смысл в обратном порядке, по мере возрастания частотности заболевания. Восьмой, седьмой и шестой типы, к счастью, мало распространены и пока не очень изучены медиками.
Пятый тип — цитомегаловирус — особенно опасен для беременных женщин и маленьких детей. Вирус четвертого типа (Эпштейна — Барр) — возбудитель инфекционного мононуклеоза. Это острое инфекционное заболевание, сопровождающееся лихорадкой, ангиной и увеличением лимфатических узлов.
С другими вариантами возбудителя у многих ребят и взрослых знакомство близкое. Потому что третий тип, или, как его еще называют, герпес Зостер — виновник ветрянки у детей и опоясывающего лишая у взрослых.
И, наконец, лидеры этой непростой "семейки" — вирусы простого герпеса второго (генитального) и первого типа. Врачи считают 95 % населения планеты их носителями.
Вирус первого типа в организм попадает с легкостью и чаще всего в раннем детстве.
- Например, поцеловали малыша мама или папа — и готово дело.
- Подхватить вирус можно через игрушки или посуду в детском саду.
- Он также передается воздушно-капельным путем.
Проблема в том, что, однажды поймав инфекцию, расстаться с ней уже невозможно. Проникнув в нервные клетки, она живет в человеческом организме всю жизнь.
Болеют не все инфицированные, но окончательных объяснений причин этого у медицины пока нет.
Одно доказано точно. Вирус активизируется, когда снижается иммунная устойчивость организма. И как только появляется провоцирующий фактор, пробивающий брешь в иммунитете, — та же простуда или другое заболевание, сильный стресс, переохлаждение, перегревание и так далее — вирус начинает активную работу.
Ее результаты — чаще всего "лихорадка" на губе, хотя она может перекинуться на слизистую рта, носа, кожу подбородка, ушей, лба, проявиться герпетическим стоматитом.
Как лечить герпес? Мази, примочки и диета
Герпес на губах (врачи называют его лабиальным) не появляется внезапно, но всегда заранее предупреждает о своем приходе. Есть три классических предварительных симптома:
- жжение в месте будущего поражения,
- покалывание,
- легкая боль.
Если ребенок жалуется на такие ощущения, нужно сразу же использовать противогерпетическую мазь. Наносить ее необходимо 3–5 раз в день. Активность вируса важно гасить сразу же, тогда болезнь можно остановить на старте.
Если положительного результата достичь не удалось, появляется воспаление. На губе возникает припухлость, затем — множество крохотных пузырьков, наполненных жидкостью. В этот момент (и до выздоровления) придется наносить специальную мазь каждые 3–4 часа.
Потом пузырьки начинают лопаться, и с жидкостью выделяется масса вирусов. Это самый заразный период для окружающих. Так что мазь нужно наносить только ватными палочками, а не с помощью пальца. После процедуры необходимо тщательно вымыть руки с мылом.
Пузырьки оставляют язвочки, которые затягиваются корочками. Момент очень неприятный: болячки сильно чешутся. Главное — их не сковырнуть! В ранки может попасть инфекция, и процесс выздоровления затянется.
Уменьшить зуд помогут холодные примочки.
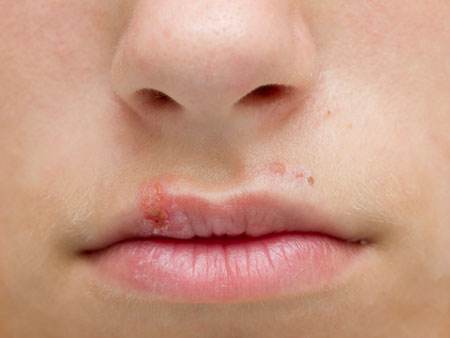
Для этого можно использовать заранее заваренные, а затем замороженные в холодильнике пакетики чая или настоя ромашки. На полное выздоровление уходит от одной до двух недель.
Нельзя давать ребенку при герпесе на губах:
Все это может привести к ухудшению состояния. Необходимо также ограничить потребление сладостей.
Добавьте в рацион продукты, богатые лизином: рыбу, йогурты, ряженку, сыр, мясо, растительное масло.
Кроме того, нужно принимать поливитамины — месяц, затем перерыв — и по-новой. Курс должен продолжаться не менее трех месяцев.
Если "лихорадка на губах" — редкий эпизод, волноваться не стоит. Однако, когда герпес появляется до шести раз в год, — это серьезно. Обязательно нужно идти с ребенком к дерматологу, но лучше в специализированный центр по лечению герпеса. Дело в том, что частые рецидивы могут сигналить о патологии иммунной системы, поэтому необходимо пройти всестороннее обследование.
Осторожно, герпетический конъюнктивит!
— Вирусы герпеса первого типа могут вызывать поражения глаз, — предупреждает детский врач-офтальмолог Марина Владимирова, — инфекцию легко занести, например, дотронувшись до век пальцами после того, как только что почесал зудящее место на губе. Вирус герпеса может попасть в органы зрения и через кровь: пробраться по зрительному нерву. Первый симптом герпетического конъюнктивита — пузырьковые высыпания в области век, чаще возле ресниц. Процесс может начаться и на внутренней поверхности глаза, что провоцирует слезотечение, светобоязнь, покраснение белков глаз. При первых же тревожных признаках — срочно к окулисту! Воспалительный процесс может вызвать поражения роговицы, сосудов глазного яблока, привести к снижению остроты зрения, катаракте.
Генитальный герпес
Вирус второго типа, иначе говоря, генитальный герпес, обычно передается половым путем. Не детская проблема? Не скажите. Например, в США к 14 годам около 70 % подростков уже обращаются к врачу по поводу этой болезни. В России нет подобной статистики. Но вряд ли наши подросшие дети менее продвинуты в этих самых отношениях. Тем более, что существует и бытовой путь передачи инфекции: из-за нарушений гигиены, в том числе использования чужого полотенца, мочалки и даже общего мыла.
Но есть и хорошая новость: согласно последним исследованиям, заболевают этим типом герпеса не более 10 % инфицированных.
Наши дети станут взрослыми и когда-то захотят быть мамами и папами. Генитальный герпес опасен тем, что у женщин он вызывает невынашивание беременности, а у мужчин сперматозоиды оказываются не способными к оплодотворению.
— Герпес II типа проявляет себя похожим образом, — поясняет профессор, д.м.н Николай Львов, — симптомы те же, что при герпесе I типа, только пузырьки появляются на слизистой половых органов и близлежащих участках кожи. Инкубационный период может продолжаться от 1 до 10 дней. Лечат этот вариант герпеса противовирусными мазями и таблетками, обычно через 5–7 дней болезнь проходит. Но впоследствии заболевание может рецидивировать чуть ли не каждый месяц. Вызвать обострение может снижение иммунитета, инфекционное заболевание, менструация, стресс, переохлаждение, смена климата.
Так что родителям нужно быть очень внимательными.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Что такое Малярия у детей -
Малярия — инфекционная болезнь, которая длится долго, проявляется периодическими приступами лихорадки, провоцирует увеличение печени, селезенки и прогрессирующую анемия.
Малярия, вызванная Plasmodium falciparum, может протекать с церебральными осложнениями или без них. Салярия, вызванная Plasmodium vivax, может привести к разрыву селезенки или иным осложнениям, а также может проходить без осложнений. Малярия, вызванная Plasmodium malariae, может проходить с нефропатией, с другими осложнениями или без них. Также болезнь может быть вызвана Plasmodium ovale.
Человек является источником инфекции. Среди детей широко распространено паразитоносительство в очагах инфекции. От человека человеку малярия передается самками комара рода Anopheles. Ребенок может заразиться, находясь в утробе больной матери. Редкие случаи, когда люди заражаются при переливании крови от человека, который является носителем инфекции. В эндемических очагах заражаются в основном дети. Новорожденные невосприимчивы, если в организме матери есть иммунитет.
Длительность пассивного иммунитета, полученного младенцем в утробе, длится от 5 до 8 месяцев. Относительно устойчивы к заболеванию дети с генетически обусловленной недостаточностью некоторых ферментов эритроцитов и коренные жители природных очагов малярии.
Малярией больше всего заболевают летом и осенью, поскольку именно в этот сезон комары активны. Зимой возбудитель живет в человеческом организме. В странах, где преобладает тропический климат, малярия является одним из самых распространенных инфекционных заболеваний. В нашей стране малярия практически не встречается, почти все случаи – болезнь детей, которые приехали из стран с тропическим климатом.
Что провоцирует / Причины Малярии у детей:
Возбудитель — малярийный плазмодий — относится к типу простейших, роду плазмодиев. Существует 4 вида возбудителей малярии у ребенка: P. malariae, P. vivax, P. falciparum, P. ovale.
Плазмодий бесполо развивается в человеческих организмах, далее происходит половое развитие в организме самок комаров рода Anopheles. Ребенок заражается, когда его кусает комар, занося со слюной возбудитель. Изначально спорозоиты с кровью попадают в печеночные клетки, где образуются мерозоиты на тканевой фазе развития. Фаза длится около 8 дней при трехдневной малярии, около 6 дней при тропической малярии, 15 дней при четырехдневной. После данной фазы мерозоиты попадают в кровь и эритроциты, начинается эритроцитарная шизогония. В итоге получается разрыв эритроцитов, что приводит к высвобождению подвижных паразитов. Они из плазмы крови вновь внедряются в другие эритроциты, и такой цикл может повторяться 3-4 раза. Далее в крови ребенка появляются женские и мужские половые клетки, которые дальше могут попасть в комариный желудок и там оплодотворяться, что приводит к образованию из гаметоцитов гамет, что называется половым циклом. Конечная форма данного цикла – спорозоиты, которые проникают в гемолимфу комара, а затем в его слюнные железы. Так комар уже опасен для человека с точки зрения возможности заражения малярией.
Патогенез (что происходит?) во время Малярии у детей:
Приступы заболевания обусловлены эритроцитарной фазой развития малярийных плазмодиев. Приступ начинается, когда зараженные эритроциты распадаются, и в кровь выходят мерозоиты, свободный гемоглобин, продукты обмена возбудителя, обломки эритроцитов с пирогенными субстанциями и т. д. Они оказывают влияние на терморегуляционный центр, что вызывает пирогенную реакцию. Также они оказывают общетоксическое действие.
Ответом на выше описанный процесс является гиперплазия ретикулоэндотелиальных и лимфоидных элементов печени и селезенки и явления сенсибилизации с возможными реакциями гиперергического типа.
Патоморфология. При заболевании малярией во многих органах откладывается коричневый пигмент. Наибольшее его количество – в печени, костном мозге и селезенке. Это приводит к тому, что внутренние органы окрашиваются в соответствующий оттенок. Фиксируется резкое увеличение печени и селезенки. При длительном течении малярии в паренхиматозных органах формируются участки склероза, что перемежаются с очагами анемических инфарктов. Наблюдается полнокровие внутренних органов больного малярией ребенка.
Симптомы Малярии у детей:
Длительность инкубации зависит от иммунореактивности ребенка и вида возбудителя, попавшего в организм. Инкубационный период при 3-дневной малярии составляет от 1 до 3 недель, при 4-дневной – от 2 до 5 недель, при тропической – меньше 2-х недель. Также его длительность зависит от климата, в котором живет ребенок, применения химиопрепаратов в целях профилактики и т. д. Чем теплее климат, тем короче инкубационный период.
Симптоматика, наблюдаемая во время болезни, в значительной мере зависит от возраста больного. Если ребенок старше 3 лет, то у него проявляется та же клиническая картина, что и у взрослых при заболевании малярией. Перед первыми симптомами возникают иногда головные боли, недомогание, температура тела незначительно повышается.
Начало болезни острое, озноб сильный, температура тела может быть незначительно повышена. Кожа становится прохладной и шероховатой. Конечности становятся особенно холодными, проявляются небольшой цианоз кончика носа и пальцев на руках, сильная головная боль, одышка. Есть вероятность мышечных болей и рвоты.
Озноб спустя 1-2 часа сменяется чувством жара, параллельно температура поднимается до уровня 40-41 ˚С. Лицо краснеет, больной хочет пить, появляются икота и рвота. Ребенок возбужден, мечется, возможны потеря сознания, бредовые явления, судороги. Пульс ослабевает, становится частым, понижается артериальное давление. Наблюдается увеличение и болезненность печени и селезенки.
Приступ длится 1-15 часов, заканчивается проливным потом. Температура сильно снижается, ребенок ощущает сильную слабость, которая быстро проходит, и состояние становится удовлетворительным. Частота и последовательность приступов зависят от вида малярии, возраста ребенка и сроков заболевания. Приступы более цикличны, чем старше ребенок.
При длительном течении болезни развивается анемия гемолитического типа, печень и селезенка могут быть очень увеличены. Также в частых случаях фиксируют на губах и крыльях носа высыпания герпетического типа, субиктеричность кожи и склер при неизмененной окраске мочи и кала.
Анализ крови в начале болезни показывает лейкоцитоз и нейтрофилез. На пике приступа количество лейкоцитов в крови уменьшается, в периоде апирексии с большим постоянством обнаруживается лейкопения с нейтропенией и относительным лимфоцитозом. Почти во всех случаях СОЭ выше нормы. При тяжелых формах малярии у детей сильно снижено количество эритроцитов и гемоглобина.
Течение. Если своевременно проведены лечебные мероприятия, заболевание оканчивается после 1— 2 приступов. Если лечение не проведено, приступы могут повторяться 10 раз и больше, также они спонтанно прекращаются, но это не означает конец заболевания. Латентный период (когда кажется, что болезнь окончилась) может длиться несколько недель (как минимум) и даже год при 4-дневной малярии у детей. Ранние рецидивы заболевания случаются в первые 2-3 месяца данного периода. По симптоматике они такие же, как и острый период малярии у ребенка. Они объясняются усиленным размножением эритроцитарных форм паразита. Но есть вероятность паразитарных рецидивов, во время которых в крови вновь обнаруживаются паразиты при полном отсутствии клинических симптомов болезни.
Поздние рецидивы случаются после 5-9 месяцев и более от начала заболевания. Приступы при этом более легкие, чем в начале малярии или при ранних рецидивах. Возникновение поздних рецидивов, предположительно, связано связывают с выходом в кровь из печени тканевых форм малярийных плазмодиев.
Если не было проведено лечение, болезнь может длиться около 2 лет при 3-дневной малярии, около 1 года при тропической, а при 4-дневной – многие годы.
Осложнения. Самыми сложными осложнениями малярии у детей считаются:
- малярийная кома,
- отек мозга,
- малярийный алгид,
- острая почечная недосточность,
- психические расстройства.
Малярийная кома, как правило, возникает у детей от 5 до 12 лет при тропической малярии. Причиной являются тяжелые нарушения церебральной гемодинамики после заполнения почти всей капиллярной сети эритроцитами, зараженными шизонтами.
У больных в таких случаях доминируют такие симптомы:
- расстройство сознания,
- оглушенность,
- менингеальные симптомы,
- судороги,
- исчезновение кожных, а затем и сухожильных рефлексов,
- клонус стоп,
- расстройства функции почек, легких и пр.,
- нарастание сердечно-сосудистых нарушений,
- самопроизвольное отхождение испражнений и мочи.
Если вовремя не проведено необходимое лечение, болезнь может закончиться смертью.
Малярийный алгид – это редкое осложнение тропической малярии. Появляется коллаптоидное состояние. Больной безучастен, но сознание сохраняется, кожные покровы бледны и цианотичны, черты лица заострены, кожа покрыта холодным потом, артериальное давление и температура тела понижены, пульс нитевидный, не вызываются сухожильные рефлексы, случаются поносы, возможна дегидратация.
Острая почечная недостаточность при малярии у детей появляется по причине интенсивного гемолиза эритроцитов, выраженной гемоглобинурии, нарушения почечной микроциркуляции.
Психические расстройства при малярии проявляются двигательным возбуждением, галлюцинациями, помрачнениями сознания и т. д. Это осложнение почти всегда появляется при тропической малярии (гораздо чаще, чем при других видах болезни).
Отек мозга знаменует злокачественную, молниеносную форму заболевания. На высоте одного из приступов внезапно появляются такие симптомы как судороги, сильная головная боль, пена изо рта, потеря сознания. Вскоре остро развиваются отек и набухание мозга, что приводит к смерти.
Малярия у детей до 12-ти месяцев. Типичные приступы малярии у младенцев до 1 года встречаются редко. Озноба нет. Типичной периодичности приступов нет. Проявляются похолодание конечностей, приступы цианоза, есть вероятность повторной рвоты, судорог, менингеальных симптомов. Часты такие симптомы как расстройство сна, отказ от груди, беспокойство. Также часто с первых дней заболевания температура тела становится очень высокой, далее температурная кривая становится неправильной формы, часто субфебрильной.
Младенцы до 1 года при заболевании малярией почти никогда не потеют, но кожа головы и торса может быть увлажнена. Аппетит сильно снижен, может быть анорексия, срыгивания, порой рвота, в особенности после еды. Характерны такие симптомы как жидкий стул и боли в животе. Упорные диспепсические расстройства могут привести к дегидратации. Анемия быстро развивается, печень и селезенка увеличены.
Малярия у детей до 1 года часто протекает тяжело, токсикоз выражен, отмечается поражение ЦНС, резко выражен гепатолиенальный синдром, тяжелая анемия и дистрофия. У ребенка до 12-ти месяцев малярия может протекать без приступов, но в определенное время появляется икота. При этом нет повышения температуры, потов и озноба. Но в таких случаях всегда увеличены печень и селезенка, фиксируется прогрессирующая анемия.
Врожденная малярия у детей. Ребенок может заразиться, находясь в утробе матери, если повреждается плацента. Если плод инфицирован в первой половине беременности, может произойти выкидыш. Если плод заражается малярией во второй половине беременности, дети рождаются в большинстве случаев слабыми, недоношенными, с проявлениями внутриутробной гипотрофии и анемии.
Врожденная малярия характеризуется цианозом, приступами беспокойства, токсико-клоническими судорогами, срыгиваниями и расстройствами желудка. Лихорадка нередко отсутствует, температурная реакция неправильного типа. Характерны явления гипохромной анемии, гепатолиенальный синдром, дистрофия. Если младенец заражается в процессе рождения, масса тела после родов нормальная, симптомы малярии не проявляются. Проходит инкубационный период, болезнь начинается и проявляется теми же клиническими симптомами, что и у детей до 12 месяцев.
Диагностика Малярии у детей:
Самый простой вариант диагностики – когда у ребенка периодически повторяются приступы (с ознобом, потами и жаром), приступы гипохромной анемии, увеличены печень и селезенка, появляется субиктеричность кожи и склер.
Диагностика малярии у младенцев затруднена. Врачу важно знать о пребывании больного малыша в эндемическом очаге малярии. Для окончательного диагноза необходимы лабораторные исследования – в периферической крови обнаруживают возбудителя малярии. Кровь для исследования лучше брать во время приступа, но можно и во внеприступном периоде.
Для серологической диагностики используют РИФ (чаще всего), РНГА и реакцию энзиммеченных антител (РЭМА). В качестве антигенов в РИФ берут препараты крови, содержащие много шизонтов. РИФ становится положительной на 2 неделе эритроцитарной шизогонии.
Малярию при диагностике дифференцируют с возвратным тифом, бруцеллезом, гемолитической желтухой, висцеральным лейшманиозом, сепсисом, лейкозом, циррозом печени, туберкулезом и т. д. Малярийную кому дифференцируют с коматозными состояниями, возникающими при брюшном тифе, вирусном гепатите В, менингоэнцефалите, реже при гнойном менингите.
Лечение Малярии у детей:
Для лечения применяют препараты, влияющие на бесполые эритроцитарные формы плазмодиев, на половые формы, находящиеся в крови, и тканевые, что находятся в гепатоцитах. Часто применяют хингамин (резохин, делагил, хлорохин).
Если есть соответствующие показания, при тропической малярии курс лечения хингамином может быть удлинен до 5 дней. Одновременно в течение этого срока назначают примахин или хиноцид. При 3- и 4-дневной малярии после трехдневного курса хингамина необходимо принимать 10 суток примахин или хиноцид для подавления тканевых форм паразитов.
Применяют также иные схемы лечения малярии у ребенка. При устойчивости плазмодиев к хингамину назначают хинина сульфат в дозе, соответствующей возрасту, курс составляет 2 недели. В некоторых случаях сочетают хинин с сульфаниламидными препаратами.
Для младенцев и дошкольников необходимо общеукрепляющее и симптоматическое лечение.
Профилактика Малярии у детей:
- Необходимо обезвреживать источники инфекции, уничтожать переносчика, предохранять взрослых и детей от от нападения комаров, рационально использовать индивидуальную химиопрофилактику по строгим показаниям.
- За переболевшими малярией и паразитоносителями необходимо наблюдение на протяжении 2,5 лет при трехдневной малярии и на протяжении 1,5 лет при тропической. На протяжении данного срока периодически исследуют кровь на малярийные плазмодии.
- В эндемичных по малярии районах широко используется комплекс мероприятий, направленных на борьбу с окрыленными комарами и их личинками. Следует тщательно выполнять рекомендации по защите жилья от залета комаров и использовать индивидуальные средства защиты, такие как кремы, мази, защитные сетки и проч.
- Дети, выезжающие в эндемичные по малярии страны, должны получать индивидуальную химиопрофилактику.
- Проводят активную профилактику рядом вакцин, приготовленных на основе аттенуированных штаммов эритроцитарных плазмодиев.
К каким докторам следует обращаться если у Вас Малярия у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Малярии у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Читайте также:


