Особенности ухода при малярии
Данным обзором мы продолжаем цикл статей, посвященных малярии. Здесь более конкретно обратим Ваше внимание на специфику ухода за больным малярией и профилактику по исключению заболевания малярией.
К профилактическим мерам, прежде всего, относится уничтожение переносчиков малярийных плазмодиев, которое включает в себя осушение болот и мелких водоемов, их основные места обитания, а также обработку акваторий инсектицидными препаратами.
Уход за больными малярией зависит от степени поражения и вида малярии. Если человек живет в районах, где малярия широко распространена, он переносит болезнь довольно легко и не нуждается в специальном уходе. Приезжие люди, напротив, могут тяжело переносить болезнь, если только не примут в целях профилактики противомалярийные препараты.
Меры профилактики малярии

Перед отъездом в неблагополучные по малярии страны вам следует обратиться к врачу инфекционисту, чтобы провести профилактическое лечение с учетом времени вашего пребывания там.
Помните, что для заражения малярией достаточно всего лишь одного укуса комара, поэтому будьте предельно внимательны в аэропортах тропических стран во время дозаправки.
Обязательно следует принимать противомалярийные препараты до выезда в опасный регион и в течение месяца после возвращения.
Во время пребывания в местах, где распространена малярия, над своей кроватью натяните антимоскитную сетку.
В комнатах следует распылять специальные средства.
Можно ли заболеть малярией в России? Существует ли опасность заражения болезнью во время отпуска?
Вы не можете заболеть малярией в России, так как в стране не обитают комары - переносчики малярии. Однако Вы можете заразиться во время отпуска в тропических странах.
Мой отец заболел малярией в Африке, во время работы по контракту. Мы с мамой ухаживаем за ним. Можем ли мы заразиться?
Нет, вы не можете заразиться непосредственно от другого человека, так как малярийный плазмодий сначала должен проникнуть внутрь комара. Даже если вас укусит комар, который только что укусил больного человека, вы все равно не заболеете, так как инкубационный период малярийного паразита протекает в самке комара.
Какие виды комаров являются переносчиками малярии?
Переносчиками малярии являются только комары рода анофелес, наиболее активные в ночное время. Поэтому перед сном следует натягивать антимоскитную сетку, открытые участки тела обрабатывать репеллентом (защитным средством от комаров).
Может ли малярийный паразит находиться в крови, не вызывая при этом никаких симптомов?
Да. В регионах повышенного риска большая часть населения часто болеет малярией, вследствие чего у них вырабатывается защитный иммунитет к местным штаммам. В этом случае в крови у человека в латентном состоянии могут находиться паразиты.
Опасна ли малярия при беременности?
Да. Малярия при беременности опасна как для матери, так и для ребенка, поскольку может привести к гибели плода или преждевременным родам. Женщины, живущие в неблагополучных по малярии районах, во время беременности теряют естественный иммунитет, и у будущей матери развиваются тяжелые осложнения, даже если до этого не проявлялось никаких признаков болезни. В некоторых странах беременным для профилактики заболевания назначают противомалярийные препараты.
Почему до сих пор не разработана эффективная вакцина против малярии?
Учеными проводится огромная работа по разработке эффективной противомалярийной вакцины. Исследования в данной области продолжаются, поэтому о промышленном выпуске вакцины говорить пока рано. Из-за наличия в природе множества видов малярийного паразита крайне трудно разработать вакцину, эффективную для всех форм малярии. Такая же проблема существует при вакцинации населения против гриппа. К тому же, тяжело создать вакцину, когда малярийный паразит растет внутри организма человека. Однако сейчас разрабатываются новые технологии для обеспечения развития паразита вне организма человека или комара, что значительно ускорит исследования.
Если симптомы малярии схожи с проявлениями некоторых других болезней, как устанавливается окончательный диагноз?
Когда врач по внешним проявлениям подозревает малярию, он предлагает пациенту сдать анализ крови. Чтобы установить окончательный диагноз, могут потребоваться неоднократные исследования для определения разновидности плазмодия, поскольку от этого зависит лечение.
Какова общая характеристика болезни?
Малярия — это острое паразитарное заболевание, характеризующееся периодически возникающими приступами, увеличением печени и селезенки, анемией.
Что представляет собой возбудитель заболевания?
Возбудителями малярии являются плазмодии, относящиеся к типу простейших: плазмодиум вивакс и плаз-модиум овале вызывают трехдневную малярию, плазмодиум маляриэ — четырехдневную, плазмодиум фальци-парум — тропическую малярию.
Кто является источником инфекции?
Источником инфекции являются больные люди или паразитоносители без признаков заболевания. Переносчиком служит самка комара рода Анофелес.
Как осуществляется госпитализация, изоляция и выписка больных?
Все больные и паразитоносители подлежат госпитализации. Могут размещаться в любом отделении, чаще в отделении палатного типа, предназначенном для обследования и лечения различных больных, кроме острозаразных (сортировочное отделение). Реконвалесценты выписываются из отделения после исчезновения приступов, нормализации картины периферической крови и при отсутствии в крови малярийных плазмодиев.
В чем заключаются особенности ухода зл больными?
Уход при неосложненном течении заболевания заключается в наблюдении за больными и оказании им помощи во время малярийного приступа. Типичный приступ малярии протекает со сменой фаз озноба, жара и обильного пота. Приступ чаще начинается в первой половине дня с потрясающего озноба. В период озноба необходимо дополнительно укрыть больного одним или двумя одеялами, к ногам положить грелки. Продолжительность озноба колеблется от 30 минут до 2 часов, затем он сменяется жаром. В периоде жара подъем температуры достигает 39— 40 °С, у больного усиливается головная боль, могут появиться рвота, бред, нарушение сознания. При повышении температуры следует снять одеяла и убрать грелки; в это время больной ощущает сильную жажду и его нужно поить. Для уменьшения головной боли используется пузырь со льдом, завернутый в полотенце. Через несколько часов температура тела у больного резко снижается, наступает период потоотделения. При первом появлении пота пузырь с головы следует сразу же снять.
Медицинскому персоналу нельзя допускать переохлаждения больного: в палате должна поддерживаться температура не ниже 20 °С при отсутствии сквозняков; необходимо вовремя менять белье и следить, чтобы больной не лежал в постели раскрытым. После окончания приступа самочувствие больного заметно улучшается, но остаются резкая слабость и сонливость — больной обычно засыпает, а после сна состояние его может быть удовлетворительным вплоть до следующего приступа.
Каковы причины и основные признаки малярийной комы?
Одним из основных и наиболее тяжелых осложнений малярии (тропической) является малярийная кома. Малярийная кома развивается вследствие закупорки капилляров головного мозга скоплениями размножившихся в них паразитов, острого отека мозга с нарушением кровоснабжения и питания головного мозга. Обычно кома наступает при нелеченной малярии. Клиническими признаками начинающейся комы могут быть оглушенность и сонливость. На этом фоне может развиваться психомоторное возбуждение, когда больные мечутся в постели, пытаются подняться, бессвязно говорят, иногда плачут. Позднее развивается глубокая кома: сознание у больного полностью отсутствует, рефлексы не вызываются, дыхание аритмичное, наблюдается непроизвольные дефекация и мочеиспускание. При подозрении на начинающуюся малярийную кому медицинская сестра должна немедленно вызвать к больному врача. Такие больные подлежат переводу в палату интенсивной терапии.
Каковы причины и основные признаки гемоглобинурийной лихорадки?
Гемоглобинурийная лихорадка возникает в результате быстрого и массивного распада эритроцитов. Развивается после приема хинина у лиц с непереносимостью этого препарата. У больного появляются боли в пояснице и в области печени, рвота, икота, моча окрашивается в темно-коричневый или черный цвет.
Постепенно нарастает желтуха, в тяжелых случаях появляется геморрагический синдром и развивается острая почечная недостаточность. Такие больные подлежат лечению в палате интенсивной терапии.
Каковы основные признаки острого отека головного мозга при малярии?
Одним из осложнений малярии может быть острый отек головного мозга, который чаще наблюдается при трехдневной малярии у детей 4—15 лет. Во время очередного приступа лихорадки возникают сильная головная боль, судороги, утрата сознания, рвота, нарушения ритма дыхания. Смерть наступает через 5—6 часов, если не начато своевременно лечение. Появление начальных признаков этого осложнения требует немедленного вызова врача и перевода больного в палату интенсивной терапии для специального лечения.
Что включает в себя противоэпидемический режим в отделении?
Противоэпидемический режим в отделении сводится к защите больных и паразитоносителей от укусов комаров путем прикрепления сеток на окна, а при наличии комаров — к проведению дезинсекции.
Каковы особенности режима и диеты, больных малярией?
Больные малярией нуждаются в постельном режиме в течение всего лихорадочного приступа и последующего периода сна. Больные вне приступа находятся на общем режиме. Специальная диета при данном заболевании не назначается, больные получают общую диету № 15. В периоде малярийного приступа у больных появляется жажда, их надо часто поить.
Как проводится лечение больных?
Для этиотропной терапии используются различные противомалярийные средства, в первую очередь делагил и примахин, применяемые внутрь в соответствии с имеющимися схемами лечения. При угрозе развития малярийной комы препараты вводят парентерально, например, 10 мл 5 % раствора делагила вводят внутривенно в 10—20 мл 40 % раствора глюкозы медленно или капельно в 250 мл 5 % раствора глюкозы. При этом в случае лекарственной устойчивости плазмодиев к делагилу или другим препаратам (обычно это наблюдается при тропи- . ческой малярии) применяют хинин, к которому никогда нет устойчивости. Первое введение хинина делается внутривенно: 1 мл 50 % раствора с 20 мл 40 % раствора глюкозы или с 20 мл изотонического раствора натрия хлорида. В последующем растворы хинина вводят под кожу сухой иглой.
Как проводится лабораторная диагностика малярии?
Не нашли то, что искали? Воспользуйтесь поиском:
Тема 5.12. Клинико-эпидемиологический обзор кровяных (трансмиссивных) инфекций (малярия).
5. Специфические осложнения.
6. Диагностика ( клинико-эпидемиологическая, лабораторные методы исследования).
7. Сестринский уход.
Малярия
Малярия (malaria) – протозойная антропонозная болезнь, характеризующаяся лихорадочными приступами, анемией, увеличением печени и селезенки.
Этиология.Возбудители болезни – малярийные плазмодии – передаются самками комаров рода Anopheles. Очаги болезни наблюдаются преимущественно в странах с теплым и жарким климатом.
Малярию вызывают 4 вида простейших:
1. Р. vivax – возбудитель vivax-малярии (3-х дневная малярия);
2. Р. malariae – возбудитель 4-дневной малярии;
3.Р. ovale – возбудитель ovale-малярии,
4.Р. falciparum – возбудитель тропической малярии.
Жизненный цикл малярийных паразитов проходит со сменой хозяев и включает две фазы:
1. половую, или спорогонию, которая развивается в организме окончательного хозяина – самках комаров рода Anopheles. Инфицирование самки комара происходит при кровососании больного или паразитоносителя. Поступающие с кровью мужские и женские половые клетки малярийных плазмодиев проходят в организме комара несколько стадий развития , в результате образуются спорозоиты, способные вызывать малярию у человека. Спорозоиты, накапливаются в слюнных железах комара, где могут сохраняться до 2—2,5 мес и попадают в организм человека при последующем кровососании. . Продолжительность спорогонии зависит от температуры воздуха: при понижении ее ниже 15°С спорозоиты не развиваются.
2. Бесполая фазав, или шизогония, протекает в организме промежуточного хозяина – человека и состоит из двух фаз шизогонии – тканевой (внеэритроцитарной) и эритроцитарной .
При укусе инфицированного комара в организм человека попадают спорозоиты, которые поступают в клетки печени, где происходит их размножение – тканевая фаза. Минимальная продолжительность этой фазы составляет 6 -15 суток. Особенностью этой стадии является то , что в случае заражения Р. Malariae или Р. Falciparum спорозоиты начинают делиться сразу после их поступления в клетки печени, а в случае заражения Р. Ovale или Р. Vivax деление может начаться через какое-то время.
В результате образуются мерозоиты, которые поступают в кровоток, и начинается следующая стадия.
Эротроцитарная фаза. Паразиты внедряются в эритроциты, размножаются там, образуя бесполые и половые формы. В результате эритроциты разрушаются.
Длительность - 48 ч у Р. vivax, Р. ovale и Р. falciparum и 72 ч у Р. malariae.
Бесполые формы плазмодиев многократно повторяют цикл эритроцитарной шизогонии- это объясняет цикличность малярийных приступов
Половые формы плазмодиев –это те ,которые инфицируют самки комаров.
Эпидемиология. Источником возбудителей является больной человек и паразитоноситель .
Основной механизм заражения – трансмиссивный, через укус инвазированной самки комаров рода Anopheles, в организме которой завершилась спорогония .
Заражение малярией возможно парентеральным путем: при трансфузиях крови от донора-паразитоносителя, при проведении лечебно-диагностических манипуляций недостаточно обработанными инструментами, а также в родах или изредка, через плаценту.
Восприимчивость к малярии высокая.
Малярии свойственна сезонность. Так как при понижении температуры воздуха ниже 15°С спорозоиты не развиваются : в умеренных климатических зонах сезон передачи малярии составляет 1,5—3 летних месяца, в субтропических зонах он увеличивается до 5—8 мес, в тропических зонах возможна круглогодичная передача малярии.
Патогенез. Малярия – циклический инвазионный процесс, склонный к рецидивирующему течению.
После попадания паразита в организм человека ,спорозоиты поступают в клетки печени, где происходит их деление – инкубационный период.
В результате образуются мерозоиты, которые внедряются в эритроциты, размножаются там, образуя бесполые и половые формы. Эритроциты разрушаются, и появляются клинические симптомы. Приступ лихорадки обусловлен разрушением эритроцитов и поступлением в кровь плазмодиев и продуктов их жизнедеятельности.
Бесполые формы плазмодиев многократно повторяют цикл внедрения в эритроциты- это объясняет цикличность малярийных приступов.
Длительность - 48 ч у Р. vivax, Р. ovale и Р. falciparum и 72 ч у Р. malariae.
В процессе развития заболевания происходит массивное разрушение эритроцитов, приводящее к развитию анемии, нарушению микроциркуляции, развитию гемморагического синдрома, поражению почек , печени, ЦНС.
Клиническая картина. Инкубационный период при трехдневной ( vivax), тропической (falciparum), и ovale-малярии- 6-15 сут.,а при четырехдневной (Р. malariae ) 3-6 нед. В случаях трехдневной или овале-малярии неактивное состояние в печени может привести к удленению инкубационного периода до 2 лет и более.
Продромальный период. У большинства пациентов с трехдневной или овале-малярией развиваются головная боль, артралгии, миалгии, слабость, снижение работоспособности продолжительностью от нескольких часов до 2-3 дней. Для тропической и четырехдневной малярии развитие продромального периода нехарактерно.
Период инициальной лихорадки. Характерен для первичного заражения. Повышение температуры тела в течение нескольких часов сопровождается ознобом различной степени выраженности, а при достижении максимального уровня лихорадки (обычно в ночное время) озноб сменяется чувством жара, в тоже время возникают сухость во рту и жажда.
К утру температура тела снижается, хотя и не достигает нормальных показателей. Лихорадка сопровождается общим недомоганием, прогрессирующей слабостью, головной болью, миалгиями, артралгиями, ломотой в пояснице.
Для четырехдневной малярии период не характерен, сразу развиваются типичные малярийные параксизмы.
Период первичных малярийных параксизмов.
Характер и продолжительность приступов зависят от вида возбудителя. При трехдневной и четырехдневной малярии приступы наступают в утренние или дневные часы, при овале-малярии – в вечернее время, при тропической малярии - в любое время суток.
Клиническая картина лихорадочного приступа имеет много общего при всех формах малярии и проходит три стадии: озноба, жара и потоотделения.
· Стадия озноба. Характеры головная боль, сухость во рту, нередко мышечные боли, боли в поясничной области, а также в области печени и селезенки. Быстро повышается температура тела с ознобом различной степени выраженности. Развивается тахикардия. Кожа становится бледной, сухой, отмечают цианоз губ, носа и кончиков пальцев. Длительность стадии от 1 до 3 часов.
· Стадия жара. Характерны нарастание интенсивности вышеуказанных жалоб и значительное ухудшение самочувствия больного. Температура тела устанавливается на уровне 39-40 0 С и выше, озноб сменяется чувством жара, присоединяются головокружение и рвота. Возможны расстройства сознания, бред, галлюцинации, судороги. Кожа больного сухая и горячая, конечности часто холодные. Лицо гиперемировано, склеры инъецированы, могут быть герпетические высыпания на губах. Отмечают одышку, отчетливую тахикардию, приглушенность тонов сердца, артериальную гипотензию. Диурез снижен. При тропической малярии наряду с этим возможны экзантема, бронхиспазм, боли в животе, диарея. Стадия жара продолжается от 1 до 12 часов.
· Стадия потоотделения. Температура тела критически снижается до нормальных показателей, ее падение сопровождается потоотделением различной степени выраженности. Самочувствие больного улучшается, боли исчезают. После приступа остаются выраженная слабость и артериальная гипотензия.
Общая продолжительность малярийного пароксизма составляет 6-12 часов; при тропической малярии он может затягиваться до суток и более.
Типичные малярийные пароксизмы разделяются между собой промежутками нормальной температуры тела, приступы повторяются через день, при четырехдневной малярии – через 2 дня.
При нормальной температуре тела самочувствие больных улучшается, но сохраняется астенизация.
После нескольких приступов становятся отчетливыми другие клинические проявления: увеличение и болезненность печени и селезенки, гемолитическая анемия, в результате чего появляется нарастающая бледность кожи и слизистых оболочек, а иногда и желтуха.
Малярийные пароксизмы могут спонтанно прекратиться у нелеченных больных.
Вторичный латентный период. Развивается после прекращения приступов. Для него характерны нормальная температура тела и исчезновение основных клинических проявлений заболевания, однако в течение еще нескольких недель или месяцев может сохраняться сублатентная паразитемия.
Ранние рецидивы. Характерны для всех видов малярии. Могут возникать через 2 недели или даже 3 месяца при окончании первичных малярийных пароксизмов.
Протекают с основными клиническими признаками, свойственными приступам малярии. В тоже время их отличают наличие предвестников (познабливания, головной боли, миалгии), отсутствие инициальной лихорадки, увеличение и уплотнение печени и особенно селезенки с первого дня рецидива, более легкое течение приступов и их меньшее количество.
Поздние рецидивы.Возникают через 6 месяцев и более, имеют те же клинические особенности, но иногда могут протекать тяжело.
Осложнения .малярийная кома, ОПН,ИТШ,
1.Распознавание малярийной инфекции основывается на выявлении ведущих клинических признаков – приступообразной лихорадки с ознобами и потливостью, гепатоспленомегалии и анемии, а также на положительных данных эпидемиологического анамнеза – пребывании в эндемичной зоне в течение 3 лет до начала болезни, гемотрансфузии или иных парентеральных манипуляций в течение 3 мес до начала лихорадки.
2.Микроскопическое исследование крови. Клинический диагноз малярии должен быть подтвержден выявлением паразитов в мазках крови, окрашенных по Романовскому –Гимза (Идентефикация возбудителя, степень паразитизма). Исследования проводят как во время приступа, так и в период апирексии.
3.Cерологическое исследованиепомогает диагностировать стертую (легкую) форму инфекции – ИФА,РНГА. Серологические методы исследования (РНИФ, ИФА) применяют при эпидемиологическом обследовании населения в малярийной зоне (серологическом скрининге), а также при обследовании доноров для предупреждения трансфузийнной малярии.
Для исследования используют капиллярную (из пальца) или венозную кровь. Забор крови производят независимо от уровня температуры. Однократный отрицательный результат анализа не исключает диагноза малярии и требует ее повторного исследования через 8—12 ч. Обнаружить плазмодии проще в толстой капле крови, позволяющей в одном поле зрения микроскопа изучить большой объем крови. Дифференцировать вид возбудителя легче удается в мазке.
Уход. Больные малярией подлежат обязательной госпитализации. Основное внимание уделяется организации ухода за пациентами в период пароксизмов (приступов).
В период озноба пациента необходимо согреть, в период жара применять физические и медикаментозные методы снижения температуры и проводить контроль за АД, ЧДД, пульсом, диурезом, температурой.
Организовать и применить аптечку на случай развития коллапса при критическом снижении температуры.
В третьем периоде лихорадки организовать и провести смену нательного и постельного белья, уход за кожей и слизистыми. А так же организуют и осуществляют сестринский процесс по другим выявленным проблемам пациента.
При начинающейся коме и других осложнениях немедленно вызвать врача, больных перевести в палату интенсивной терапии.
Профилактика.
1.активное, своевременное выявление больных и паразитоносителей и их лечение,
2.уничтожение комаров рода Anopheles путем обработки мест выплода комаров,
3.также повышение невосприимчивости населения к малярийной инфекции (химиопрофилактика).
С целью индивидуальной профилактики используют гематошизотропные средства (хингамин, фансидар, хинин и др.), которые начинают принимать за 3—5 дней до въезда в эндемичную зону, продолжают прием в течение всего периода пребывания в малярийном районе (2—3 года) и 4—8 нед после выезда из эндемичной зоны. В зависимости от типа эндемической малярии препараты принимают 1 —2 раза в неделю или ежедневно.
Лицам, живущим в очагах vivax-малярии, проводят предсезонную химиопрофилактику рецидивов болезни.
Наряду с химиопрофилактикой целесообразно предупреждать нападение комаров с помощью сеток или пологов в ночное время, нанесение на кожу или одежду репеллентов , применение защитной одежды.
С целью профилактики трансфузионной малярии необходим тщательный отбор доноров с использованием как паразитологических, так и серологических методов (РНГА,ИФА, МФА и др.).
Разработаны и испытываются методы вакцинации (шизонтная и спорозоитная вакцины) с использованием спорозоитных, шизонтных и гаметоцидных антигенов.
Обследование на малярию показано при возникновении лихорадочных состояний в следующих случаях:
1.у прибывших в течение последних 3 лет из эндемичных по малярии зон ;
2.у больных получавших переливание крови или кровезаменителей в течение последних 3 месяцев;
3.у лиц, перенесших малярию в течение последних 3 лет;
4.при лихорадке неясного генеза, сопровождающейся развитием гепатолиенального синдрома, анемии, желтухи;
5.При лихорадке неясного генеза, продолжающейся более 5 дней.
За истекший период 2016 года в Российской Федерации зарегистрировано 50 случаев впервые выявленной малярии (в 2015 году – 22) и 79 случаев лихорадки денге.
Всего за период зарегистрировано, 116 случаев Крымской геморрагической лихорадки, что на 12,4% больше аналогичного периода прошлого года, 48 случаев лихорадки (в четыре раза больше прошлого года), семь случаев туляремии, пять случаев брюшного тифа, три случая гидрофобии, один случай дифтерии, один случай лихорадки Западного Нила. На 7,8% снизилось количество обращений в больницы по поводу присасывания клещей и на 3,4% по поводу укусов животными.

МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ КАЛМЫКИЯ

За истекший период 2016 года в Российской Федерации зарегистрировано 50 случаев впервые выявленной малярии (в 2015 году – 22) и 79 случаев лихорадки денге.
Всего за период зарегистрировано, 116 случаев Крымской геморрагической лихорадки, что на 12,4% больше аналогичного периода прошлого года, 48 случаев лихорадки (в четыре раза больше прошлого года), семь случаев туляремии, пять случаев брюшного тифа, три случая гидрофобии, один случай дифтерии, один случай лихорадки Западного Нила. На 7,8% снизилось количество обращений в больницы по поводу присасывания клещей и на 3,4% по поводу укусов животными.

Трансмиссивные инфекции – это группа заболеваний, основным условием для распространения которых является наличие насекомого-переносчика. Человек при этом является носителем инфекции и при отсутствии насекомого-переносчика опасности для окружающих не представляет.
Это вирусные, бактериальные, паразитарные инфекции, пути передачи которых к человеку предполагают наличие переносчика возбудителя инфекции, в роли которых выступают кровососущие, членистоногие (насекомые, клещи) и брюхоногие моллюски. Заражение данными заболевания осуществляется при укусе человека зараженным насекомым или животным (мыши, крысы) или может произойти через продукты питания, инфицированных мочой крыс
(больных) или испражнениями блох.
Переносчики инфекции – комары, вши,

- Малярия – острая инфекционная болезнь, сопровождающаяся лихорадкой, ознобом, головной болью, вызванная результатом укуса комара.
- Возбудители- Plasmodiumvivax для трехдневной малярии
- Эпидемиология. Источник инфекции - больной человек, гаметоноситель. Механизм передачи возбудителя - трансмиссивный, реализуется через укус инвазированной самки комаров рода Anopheles.
- Инкубационный период : 10-20 дней. Если не начать лечение в течении первых 24 часов, малярия может развиться в тяжелую болезнь, заканчивающуюся летальным исходом.
- Клиника : лихорадка, головная боль, озноб, боли в мышцах, пояснице, тошнота.
- Осложнения : тяжелая анемия, дыхательная недостаточность, метаболический ацидоз.
- Лечение. Этиотропная терапия: гематошизотропные препараты - хлорохин (курс: 1 -и день 1,5,2й - Зй - по 0,5), бигумаль ; хлорохинустойчивых гистошизотропные препараты – примахин, хиноцид. При лечении штаммах - фансидар, хинин; злокачественных форм (кома) препараты вводятся внутривенно (хинин 10-20 мг/кг веса).
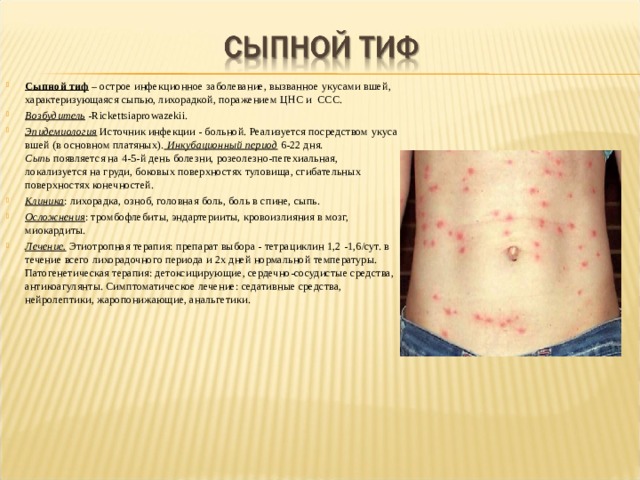
- Сыпной тиф – острое инфекционное заболевание, вызванное укусами вшей, характеризующаяся сыпью, лихорадкой, поражением ЦНС и ССС.
- Возбудитель- Rickettsiaprowazekii.
- Эпидемиология Источник инфекции - больной. Реализуется посредством укуса вшей (в основном платяных). Инкубационный период 6-22 дня. Сыпь появляется на 4-5-й день болезни, розеолезно-пегехиальная, локализуется на груди, боковых поверхностях туловища, сгибательных поверхностях конечностей.
- Клиника : лихорадка, озноб, головная боль, боль в спине, сыпь.
- Осложнения : тромбофлебиты, эндартерииты, кровоизлияния в мозг, миокардиты.
- Лечение. Этиотропная терапия: препарат выбора - тетрациклин 1,2 -1,6/сут. в течение всего лихорадочного периода и 2х дней нормальной температуры. Патогенетическая терапия: детоксицирующие, сердечно-сосудистые средства, антикоагулянты. Симптоматическое лечение: седативные средства, нейролептики, жаропонижающие, анальгетики.
ГЛПС – острая инфекционная болезнь, характеризующаяся системным поражением
мелких кровеносных сосудов, геморрагическим диатезом, расстройствами и поражением
почек и развитием острой почечной недостаточности.
Возбудитель - РНК-содержащий вирус рода Hantaan.
Эпидемиология. Источник инфекции – грызуны, клещ
Пути передачи возбудителя -алиментарный, аэрогенный, контактный;
заражение происходит чаще воздушно-пылевым путем.
Инкубационный период 1-7 недель. Начало острое.
Синдром интоксикации . Повышение температуры до 38 - 41 С в течение недели,
резкая головная боль, озноб, жажда, миалгии.
Геморрагический синдром с 3-го дня болезни, сыпь мелкоточечная, петехиальная,
в местах естественных впадин, иногда сыпь располагается в виде цепочек и полос
Почечный синдром . Олигурический период с 3-4-го по 8-11-й дни болезни: боли в пояснице,
снижение диуреза вплоть до анурии, нарастание интоксикации при снижении температуры.
Лечение. Нестероидные противовоспалительные средства (индометацин и др.),
дезагреганты (курантил), кортикостероиды (преднизолон); детоксицирующие
средства - инфузионно, ангиопротекторы (рутин, аскорбиновая кислота); глюкозо-
новокаиновая смесь для уменьшения гиперкалиемии.
Симптоматическое лечение: обезболивающие, седативные препараты.

СЕСТРИНСКИЙ УХОД ПРИ ЛИХОРАДКЕ:
4. Обеспечить обильное горячее питьё
(чай, настой шиповника и др.).
5. Контролировать физиологические
6. Обеспечить постоянное наблюдение за
3)в третий период необходимо предупредить падение АД и сердечно-сосуд
Помощь в первом периоде лихорадки:
Медицинская сестра должна:
1. Обеспечить постельный режим.
2. Тепло укрыть пациента.
3. К ногам положить грелку.
5. На лоб пациента положить пузырь со
льдом или холодный компресс, смоченный в
растворе уксуса (2 столовых ложки на 0,5
литра воды) - при выраженной головной
боли и для предупреждения нарушения
6. При гиперпиретической лихорадке
следует сделать прохладное обтирание,
можно использовать примочки (сложенное
вчетверо полотенце или холщовую салфетку,
смоченные в растворе уксуса пополам с
водой и отжатые, нужно прикладывать на 5
10 мин., регулярно их меняя).
7. Периодически протирать слабым
раствором соды ротовую полость, a губы
смазывать вазелиновым маслом.
8. Питание осуществлять по диете № 13.
9. Следить за физиологическими
отправлениями, подкладывать судно,
10. Проводить профилактику пролежней.
Помощь во втором периоде лихорадки:
Медицинская сестра должна:
1. Следить за строгим соблюдением
пациентом постельного режима.
2. Обеспечить постоянное наблюдение
за лихорадящим пациентом (контроль
АД, пульса, температуры тела, за общим
3. Заменить теплое одеяло на легкую
4. Давать пациенту (как можно чаще!)
витаминизированное прохладное питье
(морс, настой шиповника).
5 . На лоб пациента положить пузырь со
льдом или холодный компресс,
смоченный в растворе уксуса (2
столовых ложки на 0,5 литра воды) –
при выраженной головной боли и для
предупреждения нарушения сознания.

Помощь в третьем периоде лихорадки:
При критических состояниях:
1. Вызвать врача.
2. Приподнять ножной конец кровати
убрать подушку из-под головы.
3. Контролировать АД, пульс.
4. Приготовить для п/к введения 10%
раствор кофеин-бензоат натрия,
кордиамин, 0,1% раствор адреналина,
1% раствор мезатона.
5. Дать крепкий сладкий чай.
6. Укрыть пациента одеялами, к рукам и
ногам пациента приложить грелки.
7. Следить за состоянием его нательного
и постельного белья (по мере
необходимости бельё нужно менять,
При литическом снижении температуры
тела пациента медицинская сестра
1. Создать пациенту покой.
2. Контроль Т°, АД, ЧДД, РS.
3. Производить смену нательного и
4. Осуществлять уход за кожей.
5. Перевод на диету № 15.
6. Постепенное расширение режима

ТЕХНИКА ВЗЯТИЕ КРОВИ НА ОПРЕДЕЛЕНИЕ АНТИТЕЛ КЛАССОВ M, G (IGM, IGG)
Оснащение: шприц ёмкостью 10 – 20мл с иглой для в/в инъекций, спиртовые шарики
(спирт – 70%), маска, перчатки, жгут, клеёнчатая подушечка, салфетка, маска, кожный
антисептик, стерильная пробирка.
- Объяснить пациенту цель исследования и заручиться его согласием.
- Надеть маску, тщательно вымыть руки проточной водой с мылом, обработать кожным
антисептиком, надеть перчатки, обработать их спиртовым шариком или антисептиком для
- Усадить пациента на стул или уложить на кушетку.
- Освободить руку от одежды до середины плеча.
Попросить пациента максимально разогнуть руку в локтевом суставе, под локоть положить
- Проверить упаковку шприца на целостность, срок годности.
- Наложить жгут на среднюю треть плеча.
- Правила наложения жгута:
- концы жгута должны смотреть вверх;
- жгут накладывается на плечо через салфетку или одежду; тинка олстаая каапля ка

- Пульс на лучевой артерии должен прощупываться (рука не должна бледнеть или
синеть – пережимаются только вены, артерии свободны).
- Попросить пациента несколько раз сжать и разжать кулак (поработать кулачком).
- Прощупать вену и встать по ходу вены.
- Дважды обработать кожу спиртовыми шариками движениями снизу вверх вначале
10х10см и вторым шариком 5х5см по ходу вены.
-Вскрыть упаковку со шприцем, насадить иглу на шприц и проверить проходимость
иглы и наличие воздуха в шприце.
-Попросить пациента сжать кулак и зафиксировать вену первым пальцем левой
руки, оттягивая кожу вниз.
-Держа иглу срезом вверх (и делениями на цилиндре вверх)параллельно вене, под
острым углом к коже проколоть кожу.
-Продолжая фиксировать вену, слегка изменить направление иглы к вене и осторожно
проколоть вену. Возникает ощущение попадания в пустоту (провала).
- Зафиксировать шприц, слегка придавив его к руке пациента вторым пальцем правой
- Оттянуть поршень на себя и набрать нужное количество крови.
- Снять жгут. Пациент при этом разжимает кулак.

- На место прокола приложить спиртовый шарик и извлечь иглу, придерживая кожу.
Запомните! Сначала снять жгут, дать крови отток, а затем извлечь иглу!
- Попросить пациента перехватить ватный шарик свободной рукой и согнуть руку в
локте на 5 минут, резко не вставать, посидеть 5 – 10 минут в процедурном кабинете.
Снять иглу со шприца с помощью специального устройства на контейнере, поместить
в контейнер для использованных игл для дезинфекции,
-Осторожно по стеночки вылить кровь из шприца в стерильную пробирку, на
пробирке написать фамилию и номер пациента, поместить пробирку в штатив.
- Шприц освободить от остатков крови в ёмкость №1 с дезраствором, набрать полный
шприц дезраствора из ёмкости №1, и поместить в ёмкость № 2 с дезсредством. После
- Помочь пациенту лечь удобно, поправить постель.
- Снять перчатки вымыть руки.
- Отметить в медицинской карте и в процедурном листе о выполнении процедуры
- Отправить пробирку вместе с направлением в лабораторию .

1. Возбудителями сыпного тифа являются:
2. Механизм заражения сыпным тифом:
- а. Фекально-оральный б. Трансмиссивный в. Аэрозольный г. Вертикальный
3. Характерный симптом сыпного тифа:
а. Паралич мягкого неба
б. Толчкообразные движения языка
в. Желтушная окраска склер
г. Генерализованная лимфоаденопатия
- а. Паралич мягкого неба б. Толчкообразные движения языка в. Желтушная окраска склер г. Генерализованная лимфоаденопатия
4. Основной метод диагностики сыпного тифа:
5. Основное средство этиотропной терапии сыпного тифа:
ТЕСТЫ К ПРАКТИЧЕСКОМУ ЗАНЯТИЮ
- а . Вирусы б. Стрептококки в. Плазмодии г. Сальмонелла
- 7. Источником малярии является:
в. Крупный рогатый скот
г. Дикое животное
- а . Человек б. Комар в. Крупный рогатый скот г. Дикое животное
- 8. Характерный симптом малярии:
а . Розеолезная сыпь
в. Приступы лихорадки
г. Водянистая рвота типа рисового отвара
- а . Розеолезная сыпь б. Тенезмы в. Приступы лихорадки г. Водянистая рвота типа рисового отвара
- 9. Основной метод диагностики малярии:
г. Микроскопия толстой капли
- а . Биологический б. Аллергологический в. Бактериологический г. Микроскопия толстой капли
- а . Биологический б. Аллергологический в. Бактериологический г. Микроскопия толстой капли
- 10. Препараты для лечения малярии:
б. Сердечные гликозиды
в. Гематошизонтоцидные средства
- а . Противовирусные б. Сердечные гликозиды в. Гематошизонтоцидные средства г. Антациды
- а . Противовирусные б. Сердечные гликозиды в. Гематошизонтоцидные средства г. Антациды

- 1а
- 2б
- 3б
- 4в
- 5в
- 6в
- 7б
- 8в
- 9г
- 10в

В инфекционное отделение поступил больной С., 42 лет, который предъявлял жалобы
на слабость, головную боль, повышение температуры до 39 С, озноб. Болен 5-й день,
все дни отмечал слабость, периодические подъемы температуры до 40 С.
Повышению температуры предшествовал сильный озноб. Падение температуры
происходит резко и сопровождается сильной потливостью. Лихорадочные приступы
повторяются через 1 день.
При осмотре : состояние средней тяжести, бледен, склеры субиктеричны, сыпи нет.
В легких дыхание везикулярное. Температура тела 39,5 С пульс 100 уд/мин, тоны
сердца приглушены, АД 115/75 мм рт.ст. Язык обложен, влажный. Живот мягкий,
слегка болезненный в правом и левом подреберьях. Печень увеличена на 2 см.
Менингеальных симптомов нет. Физиологические отправления в норме.
Эпидемиологический анамнез : последние 2 года жил с семьей в Таджикистане,
возвратился 18 дней тому назад.
Предполагаемый диагноз – малярия
Составьте план сестринского ухода за пациентом.
Составьте план профилактических мероприятий и мероприятий в очаге.
- План сестринского ухода
- Обеспечить пациенту постельный режим
- придать удобное положение в постели
- измерять температуру каждые 2 часа
- проводить контроль пульса, АД
- обеспечить обильным питьем
- выполнить назначение врача
- Объем мероприятий в очаге при малярии зависит от климатических условий, температуры окружающей
среды, наличия в местности комаров – переносчиков инфекции. Мероприятия в очаге:
- госпитализация больного в инфекционный стационар с подачей экстренного извещения в органы санитарно-
- забор крови толстой капли для выявления плазмодии выявление и обследование " на малярию", в том числе
лиц, прибывших из Таджикистана вместе с заболевшим,
-для исключения паразитоносительства; немедленная госпитализация этих лиц при повышении температуры
- при наличии комаров по предписанию эпидемиологов проводятся дезинсекционные мероприятия;
- лица, прибывшие из Таджикистана вместе с заболевшим подлежат наблюдению сроком на два года;
- в очаге проводится санитарно-просветительная работа.
- 1.Кровососущий насекомый
- 2. насекомое-паразит, который обитает на волосистой части головы.
- 3. патологический процесс, характеризующийся временным повышением температуры тела
- 4. элементы на коже отличающиеся от нормальной кожи ,цветом, текстурой, внешним видом.
- 5. способ передачи инфекции
- 6. заболевание ,передаваемое человеку при укусах самками комаров

- 1.Комар
- 2. вошь
- 3. лихорадка
- 4. сыпь
- 5. трансмиссивный
- 6. малярия

Читайте также:


