Проверить на наличие малярии
"Добрый конь, шпага и штопор - вот спутники настоящего путешественника" - говорили в древности. Теперь этот список заметно расширился. Современному путешественнику, отправляющемуся в страны Азии и Африки, очень пригодится экспресс-тест на малярию. Ведь в этих регионах от малярии ежегодно погибает более 700 тысяч человек! А по недавним оценкам Всемирной Организации Здравоохранения в мире ежегодно происходит до 283 000 000 случаев заражения малярией. И отсутствие средств обнаружения и защиты от этого заболевания с большой вероятностью может резко и радикально изменить запланированный маршрут путешествия. И хорошо ещё если новый маршрут приведёт лишь в больницу, хотя и медицинские учреждения в этих регионах, как правило, приводят европейца в трудно описуемый ужас. Туристу проще и гораздо безопаснее позаботиться о себе заранее, добавив к штопору - тест на малярию.
Возбудитель малярии - простейшие рода Plasmodium. Для человека представляют опасность только 5 видов плазмодиев: P.vivax, P.ovale, P.malariae, P.falciparum и сравнительно недавно обнаруженный P.knowlesi. Эти плазмодии обитают в тропическом и субтропическом регионах. Природным резервуаром малярии являются комары рода Anopheles. Именно в них живут и размножаются малярийные плазмодии, а человек заражается при укусе заражённого комара.

Имеет малярия симптомы, которые возникают приступообразно. После заражения наступает инкубационный период, который длится от 7 до 42 дней в зависимости от вида плазмодия. Затем симптомы малярии возникают волнообразно каждые 24 или 48 часов. Появляется лихорадка, озноб, анемия, увеличение печени и селезенки. Это связано с длительностью цикла развития плазмодия. На конечной стадии возбудитель разрывает эритроциты и выходит в кровь, что и сопровождается соответствующей клинической картиной.
Заболевание обычно протекает тяжело и нередко заканчивается летальным исходом. При подозрении на укус малярийного комара, необходимо срочно провести тестированиеи начать лечение малярии эффективными препаратами. Однако у путешественника не всегда имеется возможность обратиться за квалифицированной медицинской помощью.

Специально для быстрого и достоверного обнаружения в организме малярийных плазмодиев специалисты немецкой компании Gabmed GmbH разработали высокоточный Тест на малярию, которым можно воспользоваться в полевых условиях. Эта компания более 10 лет с присущей немецкой точностью производит данный тест, который помог сохранить жизни многим тысячам путешественников.
Для диагностического средства Тест на малярию инструкция указывает, что результат Вы получите всего через 5 минут. Все необходимое для проведения теста уже находится в комплекте. Для проведения исследования необходимо провести дезинфекцию рук спиртовой салфеткой, сделать прокол в подушечке пальца, набрать пипеткой кровь и поместить её в тест-карту до линии заполнения. После чего в кровь добавляется 3 капли реактива из комплекта. Результат оценивается по таблице, приведенной в инструкции строго через 5 минут после добавления реактива.
Результат теста читается достаточно просто. Две видимые линии означают положительный результат: "у вас малярия". Наличие одной полоски свидетельствует об отрицательном результате: "у вас нет малярии". Если через 5 минут от начала теста полоски вообще отсутствуют, то диагностику необходимо провести заново.
Если тест показал, что у вас есть малярия - лечение должно начаться незамедлительно. На европейских интернет-форумах о средстве Тест на малярию отзывы только положительные. Благодаря быстрой и достоверной диагностики с помощью немецкого теста, многие туристы смогли начать экстренную терапию малярии и перенести её в очень легкой форме. Ранняя диагностика заболевания - это жизненно важная необходимость при подозрении на малярию, потому что чем раньше начато лечение - тем меньший урон внутренним органам успевает нанести паразит.
Экспресс тест на малярию купить лучше заранее в процессе подготовки к поездке в опасный по малярии регион. Крайне важна профилактика малярии перед отъездом. Для этого врачи рекомендуют использовать высокоэффективные препараты – Коартем, Лариам или Маларон. Эти же лекарственные средства эффективны и для лечения малярии. Выбор лекарственного средства следует делать исходя из региона путешествия с учётом распространённого именно там типа малярийного плазмодия.
Используйте для определения наличия плазмодиев в организме немецкий экспресс тест на малярию и Вы всегда сможете заблаговременно узнать о необходимости проведения экстренной терапии. Если вы собираетесь в тропические страны, то Тест на малярию следует положить в саквояж вместе со штопором!
Инфекционные и паразитарные заболевания
Общее описание
Малярия — это острое инфекционное заболевание с регулярно повторяющимися лихорадочными приступами, гепатолиенальным синдромом и анемией. Довольно распространенная патология в странах с теплым климатом.
Источником инфекции служит больной малярией человек и паразитоносители, у которых в крови находятся гаметоциты. Передача малярийной инфекции осуществляется исключительно самками малярийного комара. Возбудителем инфекции является малярийный плазмодий — представитель класса простейших, имеющий сложный цикл развития. Основным хозяином возбудителя выступают самки комара Anopheles, где происходит половое развитие плазмодий. После укуса инфицированным комаром в организме человека развиваются промежуточные стадии возбудителя неопределенного пола — спорозоиты. Они мигрируют в ток крови и оседают в печени, где развиваются до мерозоитов.
Этот период называется циклом тканевого развития. При трехдневной малярии он длится 8 суток, тропической — 6 суток и четырехдневной малярии — 15 суток. После окончания этой фазы мерозоиты проникают в эритроциты крови, в которых продолжают свой цикл развития. Эритроцитарный цикл повторяется 3–4 раза. Продолжительность этого цикла при 3-дневной малярии длится 2 суток, при тропической — 3 суток. После завершения эритроцитарных циклов появляются женские и мужские половые клетки (гаметоциты), развитие которых в дальнейшем осуществляется только в самках комара.
Симптомы малярии
Инкубационный период составляет: при трехдневной малярии 1–3 недели, четырехнедельной — от 2 до 5 недель, тропической малярии — в пределах 2 недель. Болезнь начинается внезапно с выраженного озноба, кожные покровы, особенно ног, становятся холодными на ощупь, появляется одышка, интенсивная головная боль, реже рвота. Спустя какой-то промежуток времени (от нескольких минут до 2 часов) озноб сменяется жаром, кожа становится сухой, горячей на ощупь, лицо краснеет, возникает жажда и рвота. Больной находится в возбужденном состоянии, бредит, случаются потеря сознания и судорожные припадки. Снижается кровяное давление, появляется тахикардия, увеличиваются в размерах печень и селезенка. Приступ длится от 1 часа до 10–15 часов и завершается проливным потом. В постприступный период отмечается выраженная слабость, критически снижается температура тела и состояние больного становится удовлетворительным. Периодичность возникновения и длительность приступов определяется видом малярии и возрастом больного. Они могут возникать ежедневно и повторяться через несколько дней.
В случае своевременно начатой терапии течение малярии ограничивается 1–2 приступами. При продолжительном течении болезни без лечения приступы часто повторяются, после видимого благополучия возникают рецидивы малярии, развивается гемолитическая анемия, увеличиваются печень и селезенка до значительных размеров. Следует опасаться таких осложнений малярии как отек мозга, малярийная кома, острая почечная недостаточность, малярийный алгид и психические расстройства.
Диагностика малярии
Не представляет трудностей в связи типичной клиникой приступа. Подтверждением диагноза являются лабораторное обследование, включающее обнаружение паразитов в периферической крови и серологические методы (РИФ, РНГА). При частых приступах малярии развивается анемия и тромбоцитопения.
Дифференциальный диагноз проводится с бруцеллезом, лейшманиозом, возвратным тифом, гемолитическими анемиями другой этиологии, лейкозом, циррозом, туберкулезом и сепсисом.
Лечение малярии
Имеются противопоказания. Необходима консультация специалиста.
- Хингамин (противомалярийное средство). Режим дозирования: для лечения малярии (трехдневной, четырехдневной, тропической и малярии типа трехдневной, вызываемой Plasmodium ovale) Хингамин назначается внутрь взрослым: в 1-й день лечения — по 0,5 г 2 раза в день, на 2-й и 3-й дни — по 0,5 г 1 раз в день. При тяжелых формах малярии препарат назначают внутримышечно по 10 мл 5% раствора 2 раза в день. Внутривенное введение Хингамина назначается только в особо тяжелых случаях. 10 мл 5% раствора препарата разводят в 10-20 мл 40% раствора глюкозы или изотонического раствора хлорида натрия и медленно вводят в вену. После улучшения состояния больного переводят на прием Хингамина внутрь. Для профилактики малярии взрослым препарат дается 1 раз в неделю по 0,5 г.
- Акрихин (противомалярийное средство). Режим дозирования: как противомалярийное средство принимают акрихин внутрь после еды, запивая достаточным количеством воды. На курс назначают 1,5 г: в 1-й день по 0,3 г 2 раза с интервалом 6 ч, во 2-3-4-й день — по 0,3 г в 1 прием. При тяжелом течении заболевания курс лечения может продолжаться до 7 дней.
- Примахин (противомалярийное средство). Режим дозирования: внутрь, взрослым в дозе 15 мг 1 раз в сутки. Курс лечения необходимо проводить в течение 2 нед.
Рекомендации
Рекомендуется консультация инфекциониста.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 |
Что нужно пройти при подозрении на малярию
При малярии из-за распада гемоглобина в организме уробилин повышается в крови и появляется в моче.
При малярии понижено количество нейтрофилов (Neut), отмечается относительный лимфоцитоз (Lymph) (более 35%).
При малярии наблюдается высокая концентрация антител к кардиолипину IgG, высокая концентрация антител к кардиолипину IgM.
Время первого появления этого недуга расценивается исследователями по-разному. Первые летописные источники были найдены в Китае. Давность их оценивается примерно в 2700 лет до нашей эры.
Ощутимый прогресс в открытии причины заболевания происходит в 80-х годах XIX столетия. Французский военный врач Шарль Лаверан, работая в одном из государств Северной Африки, обнаруживает в клетках крови больного малярией какой-то одноклеточный организм и причисляет малярию к паразитарным болезням. За это и другие открытия Лаверан получил Нобелевскую премию по физиологии и медицине 1907 года.
Статистика свидетельствует: на сегодняшний день заболевание продолжает оставаться одной из глобальных проблем в области инфекционных заболеваний. Цифры говорят сами за себя. По данным ВОЗ, в 2016 году было зафиксировано более 200 млн случаев малярии, около 430 тыс человек погибли от этого недуга.
В каких странах малярия свирепствует сильнее всего? Подавляющая часть всех случаев инфицирования и смертей отмечается на африканском континенте. Значительному риску заражения, болезни и гибели подвержены дети в возрасте до 5 лет. Хотя отмечается, что за пятилетний период (2010-2015 годы) смертность от нее в этом возрастном диапазоне уменьшилась почти на 30%, драматичность ситуации меньше не стала: каждые две минуты от этого недуга умирает маленький ребенок.
В России и СССР это заболевание оставалось большой проблемой до начала мероприятий по ликвидации заболоченных мест. Вплоть до 50-х годов прошлого века случаи малярии отмечались не только в республиках Кавказа, в Закавказье, в Центральной Азии, но также и в средней полосе европейской части (Поволжье и другие районы).
Малярию в СССР практически ликвидировали к 1960-му году, однако отдельные случаи (несколько десятков в год) отмечались. Они были связаны с перелетом комаров с территории Афганистана.
Краткий ликбез по малярии
Что такое малярия?
Это трансмиссивная инфекционная болезнь. Их возбудители передаются кровососущими членистоногими, среди которых насекомые и клещи.
Малярия – вирус или бактерия?
Ни то, ни другое. Возбудители - одноклеточные паразитические организмы рода Plasmodium. Для человека актуальны несколько видов этих паразитов, из которых два - P. falciparum и P. vivax - создают наибольшую угрозу.
В зависимости от разновидности возбудителя различают виды малярии. P. vivax вызывает так называемую трехдневную малярию, P. malariae - четырехдневную малярию; P. ovale - овале-малярию; P. falciparum - тропическую малярию.
Симптомы болезни
Как при многих инфекционных заболеваниях, оказывающих воздействие на многие системы организма, малярия проявляется целым рядом признаков.
Отмечаются общая слабость, недомогание, периодически возникают приступы лихорадки, озноб, потливость. Аппетит отсутствует. Увеличиваются в размерах печень и селезенка, развивается анемия (малокровие). Человека могут беспокоить боли в суставах и мышцах, поясничной области, животе, тошнота и рвота, понос. Возможны проявления со стороны нервной системы в виде головных болей, бессонницы, судорог, нарушения сознания. Могут поражаться органы дыхания (бронхит, пневмония), почки, вплоть до развития почечной недостаточности.
Подробнее о симптомах пневмонии читайте здесь
Эти и некоторые другие симптомы, их выраженность зависят от формы малярии и своевременности лечения.
Интересно, что для малярии характерен очень широкий разброс по времени появления первых симптомов после проникновения в организм паразита. Он может колебаться примерно от недели до полутора лет. Иными словами, человек, побывавший в опасном по малярии регионе, уже может забыть о поездке, когда у него начнут появляться какие-то из вышеперечисленных симптомов.
Как происходит заражение?
Передача возможна при укусах самками комаров рода Anopheles, через кровь (например при ее переливаниях, через обсемененные паразитом медицинские инструменты), а также от матери ребенку внутриутробно.
Что происходит с организмом больного малярией?
При укусе самкой комара рода анофелес больного малярией человека, паразиты попадают в ее организм, где превращаются в одну из своих форм - спорозоиты. Они и попадают в организм здорового человека при укусе инфицированным комаром. С током крови спорозоиты достигают клеток печени и размножаются в них.
По окончании периода созревания, который может продолжаться от нескольких суток до нескольких месяцев, возбудитель выходит из клеток печени и попадает в эритроциты. Здесь он продолжает размножаться. Периодически (каждые 2-3-е суток) оболочки эритроцитов разрываются, и плазмодии выходят в плазму крови, что приводит к появлению лихорадки и ознобу. После они проникают в здоровые эритроциты и цикл повторяется.
Промежуточные формы паразита могут находиться в организме (в печени) на протяжении ряда лет.
Диагностика и лечение
К кому обращаться при первых признаках малярии?
Малярией занимаются врачи-инфекционисты. Диагностика основывается на обнаружении клинических проявлений - приступообразной лихорадки с ознобом и потливостью, увеличении печени и селезенки.
Имеет значение факт нахождения в регионе, где встречается это заболевание - на протяжении 3 лет до дебюта болезни; переливание крови или иных процедур, связанных с нарушением целостности кровеносных сосудов - на протяжении 3 месяцев до начала лихорадки.
Также существует экспресс-тест.
Длительно, но эффективно. Как лечат малярию?
Лечение состоит в назначении противомалярийных препаратов, влияющих на различные фазы развития паразита.
При органных нарушениях используются соответствующие мероприятия: противошоковая терапия; гемодиализ, гемосорбция (при почечной недостаточности); переливание компонентов донорской крови.
Солнце, море, песок. Где можно заразиться малярией?
Считается (и во многом это действительно так), что малярия - удел стран и регионов с определенными климатическими условиями. По данным ВОЗ, большинство заражений ей приходится на Африку. Вместе с тем в группе риска также регионы Латинской Америки, Юго-Восточной Азии и Ближнего Востока.
Казалось бы, у нас поводов для беспокойства нет. Да, туристы понимают ответственность при поездке в потенциально опасные страны. Да, необходима профилактика, чтобы не заболеть. Но если, к примеру, я никуда не езжу и ездить не собираюсь, а малярию в России полностью ликвидировали еще в прошлом веке, то с чего бы мне беспокоиться?
Заразиться же можно там, где есть влага, тепло и инфицированные комары. А как же не заразиться?
Лучшее лечение – это профилактика. Как не заболеть малярией?
Прежде всего необходимо предупреждать укусы комаров. Особенно это актуально в промежуток времени от начала сумерек до рассвета. С этой целью во время сна следует использовать специальные сетки, обработанными средствами против комаров продолжительного действия, а также защитную одежду и репелленты.
Если вы планируете поездку в один из опасных регионов, может понадобиться использование медикаментов (химиопрофилактика) до, во время поездки и после возвращения.
Не следует выезжать в такие регионы беременным, маленьким детям, людям с ослабленной иммунной системой. Если поездка неизбежна, то необходимо получить подробные консультации по вопросам профилактики в специализированных центрах или иных соответствующих учреждениях.
Есть ли вакцина?
Да, разработки и испытания таких препаратов ведутся. Одну из таких вакцин ВОЗ планирует использовать в этом году в нескольких африканских странах.
Проблема малярии в настоящее время актуальна для различных регионов мира: заболевание распространено более чем в 90 странах, где проживают около 36 % человечества. По данным Всемирной организации здравоохранения, ежегодно малярией заболевают от 300 до 500 млн человек, из них от 1,5 до 2,5 млн погибают, среди которых 90 % — дети младшего возраста. Перенесенное заболевание не оставляет стойкого иммунитета даже к тому виду паразита, которым оно было вызвано.
В Российской Федерации заболеваемость малярией обусловлена завозными случаями, иногда вторичными от завозных, ежегодно наблюдаются летальные исходы тропической малярии. Серьезной проблемой для многих стран, в т. ч. для России, является так называемая аэропортная малярия, возникающая вследствие заражения посредством комаров, привезенных самолетами из эндемичных по малярии регионов.
Малярией[4] называют группу антропонозных протозойных трансмиссивных заболеваний человека, возбудители которых передаются комарами рода Anopheles. Известны четыре вида плазмодиев — возбудителей малярии человека:
- Plasmodiumvivax — возбудитель трехдневной малярии;
- Plasmodiumfalciparum — возбудитель тропической малярии;
- Plasmodiummalariae — возбудитель четырехдневной малярии;
- Plasmodiumovale — возбудитель овале-малярии трехдневного типа.
Между четырьмя видовыми формами малярии человека существуют различия в клинической картине, диагностике, эпидемиологии и профилактике. Они определяются особенностями жизненных циклов плазмодиев. Общим является то, что развитие малярийных плазмодиев происходит поочередно в организмах двух хозяев — комаров рода Anopheles и человека.
Клиническая картина малярии характеризуется периодическими лихорадочными приступами, анемией, увеличением селезенки и печени. Несмотря на многовековую практику, поставить дифференциальный диагноз на ранних стадиях весьма сложно, т. к. ведущим симптомом начала болезни является лихорадка, присущая большинству инфекционных заболеваний. В МУ 3.2.1756-03 и других нормативных актах, регламентирующих санитарно-эпидемиологический надзор за малярией, в качестве важного звена профилактики на низкоэндемичных территориях, таких как Россия, определено активное выявление и лечение больных малярией и паразитоносителей. Так, согласно п. 5.8 СанПиН 3.2.3215-14 обследованию на малярию подлежат:
- лица, прибывшие из эндемичных по малярии местностей или посетившие эндемичные страны в течение последних 3 лет, при повышении температуры, с любым из следующих симптомов на фоне температуры тела выше 37 °C: недомогание, головная боль, увеличение печени, селезенки, желтушность склер и кожных покровов, герпес, анемия;
- лица с неустановленным диагнозом, лихорадящие в течение 5 дней;
- больные с установленным диагнозом, но с продолжающимися периодическими подъемами температуры, несмотря на проводимое специфическое лечение;
- лица, проживающие в активном очаге, при любом повышении температуры.
В диагностике малярии важная роль принадлежит именно лабораторному исследованию крови. За последние 5–10 лет лабораторная диагностика малярии пополнилась многими современными методами. Среди них иммунологические реакции (непрямая реакция иммунофлюоресценции (НРИФ), иммуноферментный анализ (ИФА), иммунохроматографический тест (ИХТ)), флюоресцентная микроскопия и полимеразная цепная реакция (ПЦР). У каждого из новых методов есть преимущества перед классической микроскопией: простота и быстрота в исполнении, высокие чувствительность и специфичность, оперативное обучение персонала даже без медицинского образования, использование для массовых обследований, ретроспективной эпидемиологической диагностики. Однако все новые методы имеют недостатки, которые пока ограничивают круг их применения. Так, например, для проведения НРИФ необходим флюоресцентный микроскоп, для ИФА требуется стандартизация антигена плазмодиев, ИХТ определяет в крови пока только антиген Plasmodium falciparum, флюоресцентная микроскопия является дорогостоящим методом, который к тому же не позволяет идентифицировать плазмодии до вида, применение ПЦР также связано с ощутимыми затратами. Существенным недостатком всех новых методов является невозможность или затруднения при определении интенсивности паразитемии, что необходимо для оценки тяжести течения заболевания и контроля за эффективностью лечения.
Исследование крови на малярию классическим методом — сложный и ответственный процесс. Для его успешного выполнения от лабораторного персонала требуется точное знание методики и постоянное совершенствование навыков. Нарушения, допущенные на любом этапе метода, могут привести к получению непригодных для диагностики препаратов крови, исследование станет невозможным или будет недостоверным. В связи с этим органы Роспотребнадзора осуществляют постоянный контроль качества паразитологической диагностики малярии. Каждая лаборатория направляет для оценки все положительные, сомнительные и 10 % отрицательных препаратов крови на малярию в центральный испытательный лабораторный центр управления Роспотребнадзора в субъекте федерации.
Оценка качества диагностики малярии проводится следующим образом.
1 этап — регистрация и визуальная оценка по нижеперечисленным критериям:
2 этап — контрольная микроскопия. Оцениваются:
3 этап — оформление заключения, которое содержит:
- перечень установленных дефектов по каждой пробе;
- определение категории качества препарата (соответствует требованиям методики, условно-пригоден, непригоден для диагностики малярии);
- результат паразитологического исследования пробы.
Вашему вниманию будет представлен анализ качества препаратов для диагностики малярии за 2008–2013 гг. Речь идет о 797 пробах, которые были направлены на контроль из более чем 70 лечебно-профилактических организаций (ЛПО) Самарской области и их подразделений. Подробнее в табл. 1.
Таблица 1. Количество препаратов, представленных на контроль

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
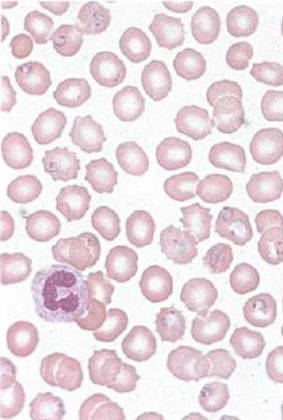
Плазмодии в мазке крови у здоровых людей отсутствуют. Малярийные плазмодии поочередно паразитируют в 2 хозяевах: в организме самки комара рода Anopheles, где происходит половое размножение, спорогония, и в организме человека, где имеет место бесполое размножение, шизогония. Начальная фаза шизогонии происходит в гепатоцитах (экстраэритроцитарная шизогония), последующая - в эритроцитах (эритроцитарная шизогония). Развиваясь в эритроцитах, плазмодии питаются гемоглобином и разрушают поражённые эритроциты. Все патологические проявления малярии [приступы лихорадки, анемия, спленомегалия, поражение центральной нервной системы (ЦНС) при тропической форме малярии] связаны с эритроцитарной шизогонией.
Различают 4 вида плазмодиев:
Цикл эритроцитарной шизогонии повторяется у P. falciparum, P. vivax и P. ovale каждые 48 ч, у P. malariae - 72 ч. Малярийные приступы развиваются на той фазе цикла эритроцитарной шизогонии, когда основная масса поражённых эритроцитов разрушается и вышедшие из них дочерние особи плазмодиев (мерозоиты) инвазируют интактные эритроциты.
Для установления видовой принадлежности малярийных паразитов имеет значение следующее: наличие полиморфизма возрастных стадий или одной ведущей, их сочетание с гаметоцитами; морфология разных возрастных стадий, их размеры по отношению к поражённому эритроциту; характер, размер ядра и цитоплазмы; интенсивность пигмента, его форма, размеры зёрен/гранул; количество мерозоитов в зрелых шизонтах, их размеры и расположение по отношению к скоплению пигмента; склонность паразита к поражению эритроцитов определённого возраста (тропизм); склонность к множественному поражению отдельных эритроцитов несколькими особями паразитов и его интенсивность; размеры поражённых эритроцитов по отношению к непоражённым, форма поражённых эритроцитов, наличие азурофильной зернистости в поражённых эритроцитах; форма гаметоцитов.
При острых приступах малярии прослеживается определённая закономерность изменений крови. Во время озноба появляется нейтрофильный лейкоцитоз со сдвигом влево. В период лихорадки количество лейкоцитов несколько уменьшается. При появлении пота и при апирексии нарастает моноцитоз. В дальнейшем после 2-4 приступов появляется анемия, которая особенно рано и быстро развивается при тропической лихорадке. Анемия носит в основном гемолитический характер и сопровождается повышением содержания ретикулоцитов. В мазках крови обнаруживают пойкилоцитоз, анизоцитоз, полихроматофилию эритроцитов. При присоединении угнетения костного мозга количество ретикулоцитов уменьшается. Иногда отмечается картина пернициозоподобной анемии. СОЭ при малярии значительно повышается.
В межприступный (безлихорадочный) период в крови при всех формах малярии кроме тропической преобладают взрослые трофозоиты. В этот период болезни те или иные стадии плазмодиев присутствуют в крови постоянно, вплоть до полного прекращения эритроцитарной шизогонии. В связи с этим нет необходимости брать кровь на исследование только на высоте малярийного приступа, а можно исследовать её в любое время. Отсутствие плазмодиев малярии в мазках крови и толстой капле больного малярией отражает лишь тщательность проведённого исследования и профессиональную компетентность специалиста лаборатории.
В тех случаях, когда нет возможности определить количество лейкоцитов у данного больного, их число в 1 мкл по рекомендации ВОЗ условно принимают равным 8000.
Контроль за эффективностью лечения проводят путём исследования толстой капли крови с подсчётом паразитов в 1 мкл крови. Исследование необходимо выполнять ежедневно с 1-го по 7-й день от начала химиотерапии. При исчезновении паразитов в течение этого периода дальнейшее исследование крови проводят на 14-, 21- и 28-й день от начала лечения. При выявлении резистентности (оценивают по уровню паразитемии) и соответственно неэффективности лечения противомалярийный препарат заменяют на специфический препарат другой группы и исследование крови проводят по той же схеме.
За больными, перенёсшими тропическую малярию, устанавливают диспансерное наблюдение в течение 1-2 мес, при этом с интервалом 1-2 нед проводят паразитологическое исследование крови. Диспансеризацию больных, перенесших малярию, вызванную P. vivax, P. ovale и P. malariae, следует проводить в течение 2 лет. При любом повышении температуры тела у этих лиц необходимо лабораторное исследование крови с целью обнаружения малярийных плазмодиев.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Читайте также:


