Токсоплазмоз локализация в организме человека






Токсоплазмоз
Возбудитель — Toxoplasma gondii широко распространена, даже в регионах, где нет представителей кошачьих. Это связано с сложным циклом развития и легким переносом цист.
Название произошло от латинского названия африканского грызуна (Ctenodactylus gundi) , в тканях которого был впервые обнаружен возбудитель в 1909 году учеными Nicolle и Manceaux.
Цикл развития
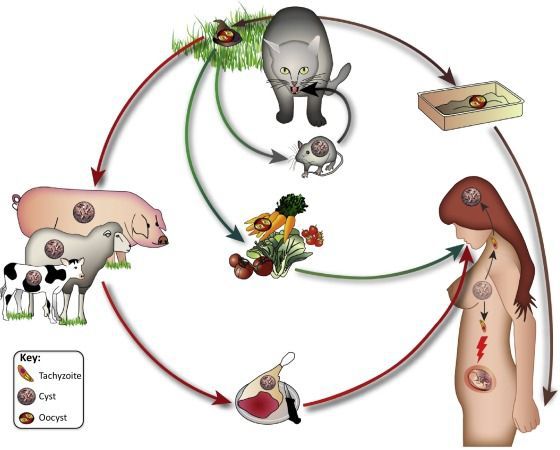
Кошка и многие другие представители кошачьих является дефинитивными (окончательными) хозяевами, способными к выделению ооцист. У них в кишечнике проходит половой процесс размножения, в результате которого образуется ооциста — которая является инвазионной форма. Ооциста содержит 2 споры, внутри каждой по 4 спорозоита. Процесс образования ооцист происходит в кишечнике и происходит после проглатывавнии кошкой цист с тканями промежуточных хозяев или ооцист, выделенных другой кошкой.
Если кошка проглатывает цисты с мясом, то она получает вместе с ней брадизоиты (медленно размножающаяся форма), содержащиеся в цисте. Брадизоиты попадают в кишечник, внедряется в клетки. Там они превращаются в гаметоциты, и происходит гаметогенез (половое размножение), и образуется ооциста, выделяющаяся в окружающую среду.
Если кошка съедает ооцисту, то из нее выходят спорозоиты, заражают кишечные клетки, образуются гаметоциты и новые ооцисты.
Кошка выделяет ооцисты очень короткий промежуток времени (1-2 недели) и один раз в жизни.
Промежуточными хозяевами могут быть многие виды млекопитающих, включая птиц, собак, человека и самих кошек. При проглатывании ооцист поражается вначале кишечные клетки, в них происходит размножение брадизоитов, проникновение в кровоток. Далее образуются тахизоиты (быстроделящиеся клетки) которые проникают во многие ткани организма. Обладают высокой тропностью к клеткам печени и головного мозга. В этот момент активизируется иммунитет у хозяина, пытающийся оградить данный процесс. После активного размножения образуются цисты, внутри которых образуются брадизоиты. Активирование инвазии происходит крайне редко, лишь в случае сильной иммунносупрессии.
Поэтому можно выделить две формы токсоплазмоза — системную (у промежуточных хозяев) и кишечную (у дефинитивных).
Существуют несколько жизненный форм токсоплазм
— Ооцисты выделяются кошкой в первые 3-14 дней после заражения. Вначале они не заразны. Для того. чтобы они стали инвазионными должен пройти процесс спорулирования в окружающей среде, занимающий по времени 1-5 дней. Зависит от температуры и влажности. Внутри образуются споры, в которых образуются спорозоиты. В среднем при температуре не менее 24 градусов и высокой влажности процесс созревания занимает всего 1 день. При 15 градусах — 5 дней.
—Брадизоиты — медленно размножающаяся форма. Локализуются в цистах в различных органах и тканях промежуточных хозяев.
—Тахизоиты — быстроделящиеся формы, встречающиеся в острой стадии заболевания и поражающие многие клетки.
Пути заражения
-Потребление воды. Так как ооцисты устойчивы в окружающей среды, и в том числе к многим дезинфектантам, применяемым при обеззараживании сточных и канализационных вод.
-Поедание зараженных тканей млекопитающих и птиц. Это наиболее часта форма инфицирования как кошки. так и человека.
-Орально-фекальный путь. Чаще наблюдается у собак и детей. Происходит проглатывание ооцист, находящихся в окружающей среде.
-Внутриутробное инфицирование. Только при первой паразитемии (когда первый раз происходит контакт с паразитом) может произойти передача токсоплазм от матери к плоду. После переболевания токсоплазмозом имеется иммунитет. Если самка будучи не беременной была больна токсоплазмозом, у нее образовались иммунные комплексы. В дальнейшем, даже при реинвазии (то есть повторном заражении через цисты или ооцисты) возбудитель будет размножаться, но во время беременности передача плоду не возможна, так как иммунитет будет отвечать и проникновение через плацентарный барьер станет недоступным.
-С молозивым и молоком. В том числе через коровье.
-Переливание крови
Инкубационный период у кошек после заражения ооцистами до момента выделения ооцист — 18 дней. При заражении брадизоитами выделение ооцист происходит уже через 3-10 дней.
Клинические признаки
У большинства кошек клинические признаки заражения отсутствуют.
Чаще у котят при массивном заражении цистами отмечается диарея. Важным моментом является то, что диарея не совпадает по времени с выделением ооцист. В момент проглатывания большого количества брадизоитов и их внедрении в стенки, происходит массовая гибель эпителиальных клеток, поэтому отмечается диарея. Но необходимо время для гаметогенеза и формирования ооцист.
У взрослых кошек заболевание проявляется системно. Симптомы затрагивают несколько систем и органов, так как размножение токсоплазм происходит везде.
Было выявлено, что у кошек с подтвержденным токсоплазмозом отмечается в 97,7% — поражение дыхательной системы; в 96% — поражение ЦНС; у большинства выявляется поражение печени; реже поражение глаз, поджелудочный железы и сердечной системы.
Дерматологическое проявление (васкулит, дерматит) токсоплазмоза не редкость, но является не отдельной формой, а лишь дополнительным симптомом.
Лабораторная диагностика
1.Исследование фекалий
Цель — обнаружение ооцист при микроскопии; ПЦР для выявления ДНК паразита; выявление антигена путем экспресс теста.
Микроскопия. Заключение при положительном результате- в данный момент у животного выделяются ооцисты. Не факт, что это причина диареи. Часто встречается вместе с цистоизоспорозом.
Процесс выделения ооцист не совпадает по времени с диареей и начинается уже после ее прекращения.
Ценность анализа ничтожна при отрицательном результате. У животных с системными признаками уже нет поражения кишечника, поэтому обнаружение ооцист практически невозможно.
Ооцисты мелкие 10*12 мкм. Для обнаружения важна правильная плотность раствора для флотации. Морфологически ооцисты токсоплазмы не отличимы от других представителей кокцидий — Besnoitia spp и Hammondia spp. Заражение происходит при поедании грызунов. Исключаем эту возможность лишь при кормлении кошек только промышленным кормом.
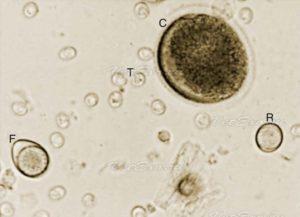
Неспорулированная ооциста Toxoplasma gondii (T), Isospora felis (F), Isospora rivolta (R), яйца нематоды Toxocara cati (C)
Цель: обнаружение антигена токсоплазмы
Если положительный результат — значит есть токсоплазмы в кишечнике.
Недостатки — в кале содержатся ингибиторы, которые подавляют ПЦР. Это надо учитывать, так как возможна ложно положительная реакция.
Выявление в кале — те же ограничения, что и у предыдущих методов, что связано с периодичностью выделения ооцист. Ценность при выявлении токсоплазм в сыворотке крови. Это свидетельствует о том, что иммунитет осуществляется не в полную силу, идет активная миграция и размножение, то есть болезнь в разгаре.
2. Серологические методы направлены на обнаружение иммуноглобулином M и G (IgM и IgG).
Иммуноглобулины М появляются в крови в течение первых двух недель после заражения токсоплазмозом. Высокие титры сохраняются до 12-16 недель. Если титр IgM более 1:64 и отсутствует IgG — в данный момент происходит фаза активного заражения.
Если и IgM и IgG обнаруживаются одновременно: реактивированная инвазия (животное уже встречалось с токсоплазмами и сейчас снова заразилось); реактивация имеющихся цист в результате иммуносупрессии (иммунодефиците, лейкозе, применении стероидов).
Иммуноглобулин G можно исследовать сразу в клинике при помощи экспресс тестов. Он появляется в организме через 2-3 недели после инвазии. Можно проводить метод парных сывороток — сравнение титра антител и изменение по времени. Их уровень нарастает начиная с 3 недели и остается высоким до нескольких лет, а иногда на всю жизнь. Четырехкратное и больше увеличение титра за 2-3 недели указывает на активное текущее заражение.
Если найдены антитела к IgG — значит кошка встречалась с токсоплазмой. Данное животное не выделяет ооцисты — оно безопасно (ооцисты выделяются задолго до образования IgG).
Образование в организме IgG начинается после того, как закончилось фаза выделения ооцист с калом. Животное — не инфекционно.
Если IgG отсутствует, значит она может заболеть и представляет опасности для человека.
3. Прямое обнаружение самих токсоплазм.
Это исследование слизи дыхательных путей, пунктатов лимфоузлов при лимфоаденопатии, пунктатной жидкости, биоптатов, редко — в крови. Окраска по Романовскому-Гимзе и Дифф-Квик.
- наличие клинических признаков (поражение легких, печени, кишечника, увеиты, нервной системы)
- серологическое подтверждение — высокий титр IgM c отсутствием IgG, либо нарастание титра IgG
- животное должно отвечать на специфическую терапию, либо должен быть выделен возбудитель из организма.
Лечение
- клиндамицин 10-12 мг/кг внутрь 2 раза в день, 14 дней. Препарат не подавляет выделение цист.
- при офтальмологических проявлениях — преднизолон 1% в виде капель каждые 6-8 часов
Профилактика для кошек
Профилактика для людей
Беременность у людей
Необходимо сдавать тест на иммуноглобулины к токсоплазмозу. Если есть IgG — можно не опасаться заразиться. Если антител нет — необходимо проверить кошку. Если у кошки нет антител — лучше убрать из контакта с беременной. Если у кошки есть антитела, то можно не опасаться.
Возбудитель токсоплазмоза Toxoplasma gondii относится к типу простейших (Protozoa), классу споровиков (Sporozoa), отряду кокцидий (Coccidia). Токсоплазмы подвижны и имеют форму дуги, арки или напоминают дольку апельсина (их длина равна 4-7 мкм, а ширина 2-4 мкм). Передний конец тела сужен, задний – расширен и закруглен. Встречаются также овальные и округлые формы. Тип движения у токсоплазмы скользящий.
Жизненный цикл. Окончательными хозяевами служат кошки и другие представители семейства кошачьих, промежуточными – различные виды птиц и млекопитающих, а также человек.
В кишечник промежуточного хозяина попадают ооцисты, содержащие спорозоиты. Последние освобождаются из ооцисты, проникают в эпителиальные клетки кишечника и там начинают размножаться путем деления надвое. В результате повторных делений в клетках хозяина образуется большое количество особей, которые окружаются общей оболочкой и образуют цисту.
При попадании цист в окончательного хозяина спорозиты, проникнув в клетки кишечника, приобретают округлую форму и превращаются в шизонты, которые начинают размножаться путем множественного деления, или шизогонии. В результате образуется группа мелких вертеновидных мерозитов, располагающихся относительно друг друга как дольки мандарина. Через некоторое время мерозиты выходят в просвет кишечника, внедряются новые клетки и вновь превращаются в шизонтов. Через несколько шизогоний бесполое размножение сменяется половым процессом. Мерозоиты, проникнув в клетки, превращаются в незрелые половые формы – микрогаметоциты (мужские) и макрогаметоциты (женские). Из микрогаметоцитов образуются нитевидные сперматозоиды с двумя жгутиками.
Макрогаметоциты растут, превращаются в макрогаметы и сливаются с микрогаметами. Зигота образует прочную двухслойную оболочку и превращаются в ооцисту. Внутри ооцист происходи спорогония, и образуются две споры с четырьмя спорозоитами в каждой. Ооцисты являются инвазионной стадией, как для промежуточного, так и для окончательного хозяина.
Ооцисты могут выделяться с испражнениями, мочой, через носовую слизь, слюну, и т.д. У млекопитающих возможно внутриутробное заражение через плаценту.
Токсоплазм отличает чрезвычайно широкий круг животных, служащих промежуточным хозяевами. Многие из них являются пищей для окончательного хозяина (грызуны, птицы), их ткани и органы при поедании служат источником заражения окончательного хозяина. Такая связь обеспечивает широкое распространение токсоплазм в природе, что способствует сохранению вида.
Человек заражается, очевидно, от домашних животных, прежде всего от кошек.
Локализация. Клетки различных органов человека. Обнаружены в головном мозгу, сердечной и скелетных мышцах, тканях глаза, иногда в легких и стенках матки, оболочках плода.
Основным методом диагностики является серологический. Диагноз врождённого токсоплазмоза может быть установлен пренатально при исследовании крови плода или амниотической жидкости . При ультрасонографии увеличение размеров латеральных желудочков являются косвенными признаками инфекции.
При подозрении на токсоплазмоз у новорожденных следует провести исследование зрительной, слуховой и нервной систем, люмбальную пункцию, компьютерную томографию головы. Так же следует попытаться выделить возбудителя из плаценты, пупочного канатика, крови путём заражения мышей. Альтернативой может быть выделение возбудителя из спинномозговой или амниотической жидкости с помощью ПЦР.
При поражении жизненно важных органов назначают комбинацию пириметамина с сульфадиазином. Альтернативой может быть комбинация пириметамина с клиндамицином при плохой переносимости сульфадиазина. При лечении хореоретинита и поражений ЦНС применяют глюкокортикоиды. ВИЧ-инфицированные пациенты с энцефалитом должны получать пожизненную супрессивную терапию для предотвращения рецидива инфекции.
Лечение токсоплазмоза, возникшего во время беременности, в том числе и у ВИЧ-инфицированных женщин, следует проводить спирамицином. При заражении женщины в третьем триместре или инфицировании плода после 17 недель гестации используется комбинация пириметамина с сульфадиазином .
Личная профилактика в основном сводится к личной гигиене при общении с домашними животными.
36. Малярийные плазмодии относятся к классу Plasmodium и являются возбудителями малярии. В организме человека паразитируют следующие виды плазмодиев: P. vivax — возбудитель трехдневной малярии, P. malariae — возбудитель четырехдневной малярии, P. falciparum — возбудитель тропической малярии, P. ovale — возбудитель овалемалярии, близкой к трехдневной (встречается только в Центральной Африке). Первые три вида обычны в тропических и субтропических странах. Все виды плазмодиев имеют сходные черты строения и жизненного цикла, отличие имеется лишь в отдельных деталях морфологии и некоторых особенностях цикла.
Жизненный цикл типичен для споровиков и состоит из бесполого размножения (шизогонии), полового процесса и спорогонии.
Малярия — типичное антропонозное трансмиссивное заболевание. Переносчики — комары рода Anopheles (они же и окончательные хозяева). Промежуточный хозяин — только человек.
Заражение человека происходит при укусе комара, в слюне которого содержатся плазмодии на стадии спорозоита. Они проникают в кровь, с током которой оказываются в ткани печени. Здесь происходит тканевая (преэритроцитарная) шизогония. Она соответствует инкубационному периоду болезни. В клетках печени из спорозоитов развиваются тканевые шизонты, которые увеличиваются в размерах и начинают делиться шизогонией на тысячи дочерних особей. Клетки печени при этом разрушаются, и в кровь попадают паразиты на стадии мерозоита. Они внедряются в эритроциты, в которых протекает эритроцитарная шизогония. Паразит поглощает гемоглобин клеток крови, растет и размножается шизогонией. При этом каждый плазмодий дает от 8 до 24 мерозоитов. Гемоглобин состоит из неорганической железосодержащей части (гема) и белка (глобина). Пищей паразита служит глобин. Когда пораженный эритроцит лопается, паразит выходит в кровяное русло, в плазму крови попадает гем. Свободный гем — сильнейший яд. Именно его попадание в кровь вызывает страшные приступы малярийной лихорадки. Температура тела больного поднимается так высоко, что в старину заражение малярией использовали как средство лечения сифилиса (испанской чесотки): трепонема не выдерживает таких температур. Развитие плазмодиев в эритроцитах проходит четыре стадии: кольца(трофозоита), амебовидногошизонта, фрагментации(образования морулы) и (для части паразитов) образования гаметоцитов. При разрушении эритроцита мерозоиты попадают в плазму крови, а оттуда — в новые эритроциты. Цикл эритроцитарной шизогонии повторяется много раз. Рост трофозоита в эритроците занимает время, постоянное для каждого вида плазмодиев. Приступ лихорадки приурочен к выходу паразитов в плазму крови и пов торяется каждые 3 либо 4 дня, хотя при длительно текущем заболевании чередование периодов может быть нечетким.
Из части мерозоитов в эритроцитах образуются незрелые гамонты, которые являются инвазивной стадией для комара. При укусе комаром больного человека гамонты попадают в желудок комара, где из них образуются зрелые гаметы. После оплодотворения образуется подвижная зигота (оокинета), которая проникает под эпителий желудка комара. Здесь она увеличивается в размерах, покрывается плотной оболочкой, формируется ооциста. Внутри нее происходит множественное деление, при котором образуется огромное количество спорозоитов. Затем оболочка ооцисты лопается, плазмодии с током крови проникают во все ткани комара. Больше всего их скапливается в его слюнных железах. Поэтому при укусе комара спорозоиты могут проникнуть в организм человека.
Таким образом, у человека плазмодий размножается только бесполым путем — шизогонией. Человек — это промежуточный хозяин для паразита. В организме комара протекает половой процесс — образование зиготы, образуется множество спорозоитов (идет спорогония). Комар — это окончательный хозяин, он же и переносчик.
Малярия:патогенное значение, диагностика, профилактика.
Малярия — это тяжелое заболевание, которое характеризуется периодическими изнурительными приступами лихорадки с ознобами и проливным потом. При выходе большого количества мерозоитов из эритроцитов в плазму крови выбрасываются много токсических продуктов жизнедеятельности самого паразита и продукты распада гемоглобина, которым питается плазмодий. При воздействии их на организм возникает выраженная интоксикация, что проявляется в резком приступообразном повышении температуры тела, появлении озноба, головных и мышечных болей, резкой слабости. Температура может достигать значительных отметок (40—41 °С). Эти приступы возникают остро и длятся в среднем 1,5—2 ч. Вслед за этим появляются жажда, сухость во рту, чувство жара. Через несколько часов температура снижается до нормальных цифр, все симптомы купируются, больные засыпают. В целом весь приступ продолжается от 6 до 12 ч. Имеются различия в промежутках между приступами при различных типах малярии. При трехдневной и овале-малярии приступы повторяются через каждые 48 ч. Их количество может достигать 10—15,
после чего они прекращаются, так как в организме начинают вырабатываться антитела против возбудителя. Паразиты в крови еще могут обнаруживаться, поэтому человек становится паразитоносителем и представляет опасность для окружающих.
При малярии, вызываемой P. malariae, промежутки между приступами составляют 72 ч. Часто встречается бессимптомное носительство.
При тропической малярии в начале заболевания промежутки между приступами могут быть различными, но затем повторяются каждые 24 ч. При этом виде малярии велика опасность летального исхода из-за возникновения осложнений со стороны центральной нервной системы или почек. Особенно опасна тропическая малярия для представителей европеоидной расы.
Человек может заражаться малярией не только при укусе инфицированного комара. Заражение возможно также при гемотрансфузии (переливании) зараженной донорской крови. Наиболее часто этот способ заражения встречается при четырехдневной малярии, так как при этом шизонтов в эритроцитах мало, они могут не обнаруживаться при исследовании крови доноров.
Не нашли то, что искали? Воспользуйтесь поиском:

Как можно заразиться токсоплазмой
Окончательным хозяином паразита чаще всего являются кошки. Именно в их организме токсоплазма достигает половой зрелости и откладывает яйца, которые вместе с калом, мочой и слюной попадают наружу. Заражение человека происходит фекально-оральным путём, если после контакта с кошачьими фекалиями не вымыть руки и дотронуться ими до рта. Тоже самое касается и меха животного, ведь со слюной на него попадают яйца токсоплазмы. Заражение может произойти и через слизистую или повреждённые кожные покровы.
Как передается токсоплазмоз через домашних кошек предельно понятно, но существуют и другие пути заражения токсоплазмозом. Это мясо сельскохозяйственных животных, употребляемое в пищу, без достаточной термической обработки. Особенно это касается свинины, баранины и оленины. После контакта с сырым мясом необходимо тщательно мыть руки, а также ножи и посуду. Доску для разделки мяса, нужно иметь отдельную.
Помимо вышеперечисленных способов проникновения токсоплазмы в организм человека, возможно также и внутриутробное заражение плода. Как заражаются токсоплазмозом дети ещё до своего рождения? Попадая в кровоток беременной женщины, токсоплазма проникает в организм плода, вызывая тяжёлые поражения нервной системы, а также множество других проблем со здоровьем. Именно по этой причине токсоплазмоз опасен во время беременности, а также на этапе её планирования.
От человека к человеку заболевание не передаётся, ведь наш с вами организм не является окончательным хозяином паразита, а значит, не даёт условий для этого.
Будьте осторожны
По статистике более 1 миллиарда человек заражено паразитами. Вы даже можете не подозревать, что стали жертвой паразитов.
Определить наличие паразитов в организме легко по одному симптому — неприятному запаху изо рта. Спросите близких, пахнет ли у вас изо рта утром (до того, как почистите зубы). Если да, то с вероятностью 99% вы заражены паразитами.
Заражение паразитами приводит к неврозам, быстрой утомляемости, резкими перепадами настроениями, в дальнейшим начинаются и более серьезные заболевания.
У мужчин паразиты вызывают: простатит, импотенцию, аденому, цистит, песок, камни в почках и мочевом пузыре.
У женщин: боли и воспаление яичников. Развиваются фиброма, миома, фиброзно-кистозная мастопатия, воспаление надпочечников, мочевого пузыря и почек. А так же сердечные и раковые заболевания.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые, по словам фармацевтов, вытравят всех паразитов. Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму.
Что же делать? Для начала советуем почитать статью с главного института паразитологии Российской Федерации. В данной статье раскрывается метод, с помощью которого можно почистить свой организм от паразитов без вреда для организма. Читать статью >>>

Как распространяется токсоплазма в организме
Возбудитель токсоплазмоза – микроскопический организм, имеющий округлую или овальную форму. Попадая в организм человека, а именно в кишечник, токсоплазма начинает размножаться и когда её численность достигает определённой отметки, распространяется по всему организму через кровь и лимфу. Но фаза, во время которой, паразит находится в кровеносной и лимфатической системе непродолжительна и длится всего несколько дней. Далее токсоплазма проникает в ткани различных органов, где образует псевдоцисты – скопления паразитов, окружённые мембраной из вакуолей клетки хозяина.
Если иммунитет человека достаточно силён и может сопротивляться болезни, то паразиты образуют настоящие цисты и в таком состоянии могут находиться очень длительное время, не нанося вред организму хозяина. Если заражение происходит на фоне ослабленного иммунитета, то паразит начинает активно размножаться, тем самым вызывая поражения внутренних органов и скелетной мускулатуры. Особенно часто страдают:
- сердечная мышца;
- головной мозг;
- органы зрения;
- печень.
В большинстве случаев токсоплазмоз у человека имеет вялотекущее или хроническое течение, но известны случаи острой формы токсоплазмоза с тяжёлыми нарушениями со стороны центральной нервной системы. Как выявить токсоплазмоз? Поможет в этом знание симптомов болезни.

Симптоматика
Как проявляется токсоплазмоз в организме человека? Симптомы заболевания у человека во многом зависят от того, каким образом произошло инфицирование больного, был ли токсоплазмоз врождённым или приобретённым. Также симптомы зависят от формы протекания болезни, а именно: хронической, острой или латентной.

Одной из особенностей болезни является то, что признаки токсоплазмоза у человека часто путают со многими другими болезнями и только полное обследование больного даёт возможность диагностировать токсоплазмоз. Диагностика токсоплазмоза подразумевает под собой исследование биоматериала на предмет наличия паразитов в организме.
Острый токсоплазмоз
После попадания токсоплазмы в организм человека, наступает инкубационный период, который длится в среднем 2-3 недели. В это время иммунная система активно вырабатывает специфические антитела, не давая болезни прогрессировать. Таким образом, инфекция переходит в первично – латентную форму. Если этого не происходит и организм не в силах бороться с возбудителем, то наступает бурное развитие болезни или острая форма токсоплазмоза. Для неё характерно внезапное начало, а симптомы будут зависеть от того, какие именно органы были поражены.
Различают энцефалитическую, тифоподобную и смешанную формы острого токсоплазмоза. Нередко острое течение болезни вызывает параличи конечностей, нарушение двигательной функции глаз, возникновение судорог, поражение печени и как следствие увеличение желтушности кожных покровов, а также повышение ликворного давления.
Но есть и общие симптомы, которые проявляются у всех больных при остром течении токсоплазмоза:
- устойчивая высокая температура тела;
- слабость;
- высыпания на коже;
- потеря тонуса мышц;
- боли в мышцах;
- нарушения сна;
- снижение аппетита;
- головные боли;
- нарушения работы глаз;
- тошнота;
- головокружение.
Обычно острая фаза длится не более 7 дней и переходит в хроническую, с периодическими обострениями. Как вылечить токсоплазмоз в такой форме, вам непременно посоветует врач.

Приобретённый токсоплазмоз
Как уже говорилось, токсоплазмоз бывает приобретённый или врождённый. Симптоматика их значительно отличается друг от друга. Приобретённый токсоплазмоз – это заболевание, полученное типичными для паразитов путями, через контакт с больным животным и его экскрементами, а также через употребление в пищу продуктов животноводства, без термической обработки или немытых овощей и фруктов.
При хронической форме приобретённого токсоплазмоза больной может даже не догадываться о паразите в своём организме. Для этой формы характерно вялотекущее развитие болезни, сопровождающееся повышенной температурой тела, ознобом, увеличением лимфоузлов, болью в мышцах, а также головной болью и слабостью. Все эти симптомы могут расцениваться как проявления простуды или гриппа. Также возможны диспепсические расстройства, такие как: рвота, тошнота, запоры, метеоризм, которые принимаются за расстройство ЖКТ. Именно по этой причине больные токсоплазмозом редко обращаются к специалистам до обострения болезни.
Что такое токсоплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Токсоплазмоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое простейшими внутриклеточными паразитами — токсоплазмами, которые попадая в организм человека могут при условиях иммунодефицита поражать нервную ткань, среды глаза, сердечно-сосудистую и ретикулоэндотелиальную системы, вызывая поражение организма той или иной степени тяжести. Болезнь относится к группе TORCH-комплекса, т. е. вызывает врождённую патологию.
- 1908 год: французские учёные Ch. Nicolle и L. Manceaux выявили у грызунов микроорганизм, получивший родовое название Toxoplasma (в пер. с франц. taxon — дуга, plasmon — форма) и видовое — gondii (по названию грызунов).
- 1923 год: чешский офтальмолог I. Yanku установил роль токсоплазмы в патологии человека, описав симптомы врождённого токсоплазмоза у погибшего ребёнка и выделив паразита из сетчатки глаза.
- 1938-1939 год: американские исследователи доказали возможность передачи инфекции от матери к плоду через плаценту и прижизненно выделили паразитов от больного ребёнка.
Таксономия:
Вид — Toxoplasma gondii
Токсоплазмы обитают в мире в трёх формах:
- трофозоиты (тахизоиты);
- цисты (брадизоиты);
- ооцисты.
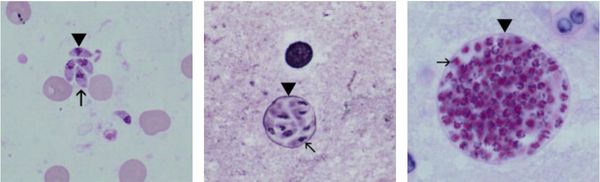
Трофозоиты достигают 4-7 мкм в длину и 2-4 мкм в ширину. Их тело по форме напоминает полумесяц с заострённым передним и закруглённым задним концами, состоит из пелликулы (покровной ткани) и различных органелл. Такие паразиты обитают во всех клетках млекопитающих кроме эритроцитов, размножаются путём деления. Могут создавать движение, активно проникая в клетки хозяина через клеточную мембрану или посредством фагоцитоза (захвата и переваривания клетки). Обнаруживаются в тканях в острой стадии инфекции. Их скопление внутри одной клетки называют псевдоцистой. Трофозоиты неустойчивы вне клетки и во внешней среде, быстро погибают при высушивании, прогревании и применении дезинфицирующих средств. Хорошо окрашиваются по Романовскому. Чувствительны к различным химиопрепаратам (сульфаниламидам, некоторым макролидам и другим).
Цисты размерами до 100 мкм отличаются плотной оболочкой, через которую не могут проникнуть антитела или лекарственные препараты. Внутри оболочки сосредоточено 3000-5000 паразитов, со временем они увеличиваются. Цисты формируются в организме хозяина (в основном в скелетных мышцах, миокарде и ЦНС) и живут там десятки лет. Чрезвычайно устойчивы к воздействиям внешних факторов. При адекватной иммунной системе могут пожизненно находиться в состоянии функционального покоя и не приносить никакого вреда организму человека.
Ооцисты играют основную роль в передаче инфекции. Они представляют собой овальные образования 10-12 мкм в диаметре. Их развитие и формирование длится 3-24 дня и проходит в слизистой оболочке тонкой кишки кошек. Затем в течение 7-20 дней паразиты выделяются с испражнениями, после этого срока новые фекалии кошки уже не заразны. За сутки с испражнениях животного выделяется до 10 миллионов ооцист. Спустя 2-3 дня при температуре 24 °C происходит споруляция ооцист — образование спор. При благоприятных условиях микроорганизмы сохраняются во внешней среде до года и дольше.
Существует множество штаммов токсоплазм, одни из которых отличаются высокой вирулентностью, а другие относительно маловирулентны. [1] [2] [7] [9]
Учитывая большое количество латентных форм, заболевание не поддаётся общему исчислению — им может быть заражено не менее 1,5 миллиардов человек. Только ежегодно регистрируется около 200 тысяч случаев внутриутробного инфицирования.
Распространение возбудителя повсеместное — токсоплазма обнаружена на всех материках. После заражения паразиты способны пожизненно сохранятся в организме большинства животных и птиц. Количество случаев приобретённого токсоплазмоза в разных странах колеблется: от 85 % во Франции и Мадагаскаре до 15 % в США и Англии.
- Фекально-оральный:
- водный и пищевой путь — при недостаточной термической обработке, чаще при употреблении сырого мяса и фарша;
- контактно-бытовой путь — при несоблюдении санитарных норм в повседневной жизни, например, при общении с кошками.
- Вертикальный путь (от матери к плоду) — преимущественно при первичном заражении матери во время беременности, часто у ВИЧ-инфицированных в стадии СПИДа.
- Артифициальный путь — при пересадке органов, в которых расположены цисты, пациенту с плохим иммунитету.
- Аэрогенный путь — при попадании инфицированной ооцистами пыли в рот человека.
- Контактный путь — при повреждении целостности кожных покровов. Встречается крайне редко, в основном у работников лабораторий и скотобоен, отмечен лишь в некоторых источниках, явного практического значения не имеет.
От человека к человеку заболевание не предаётся (кроме случаев каннибализма). Нельзя заразиться посредством укуса насекомых и при половом контакте.
Инфицирование токсоплазмой вызывает устойчивый пожизненный иммунитет к повторному заражению, однако известны случаи рецидива первичной инфекции при заражении другим высоковирулентным штаммом (у беременных, заразившихся при употреблении сырого мяса с другого континента). [1] [3] [5] [8] [9]
Симптомы токсоплазмоза
Инкубационный период при манифестных формах (явных проявлениях болезни) длится от двух недель до двух месяцев.
Специфичных симптомов, характерных именно для токсоплазмоза, не существует.
В большинстве случаев приобретённого токсоплазмоза заболевание протекает бессимптомно или со стёртой клиникой, напоминающей нетяжёлое ОРЗ: кратковременная лихорадка, слабость, недомогание, повышение температуры до 38,0 °C, увеличение периферических лимфоузлов, небольшое увеличение печени и селезёнки.
Доказано, что токсоплазма может оказывать влияние на психику человека. Это выражается в учащении рискованных действий, снижении концентрации внимания, повышенной нервозности, у лиц с тяжёлым острым или длительным хроническим активным течением повышен риск развития шизофрении.
Иногда заболевание проявляется изолированной глазной формой — длительно текущие увеиты, иридоциклиты и хориоретиниты. Как правило, эти нарушения являются поздними проявлениями нераспознанного ранее врождённого процесса.
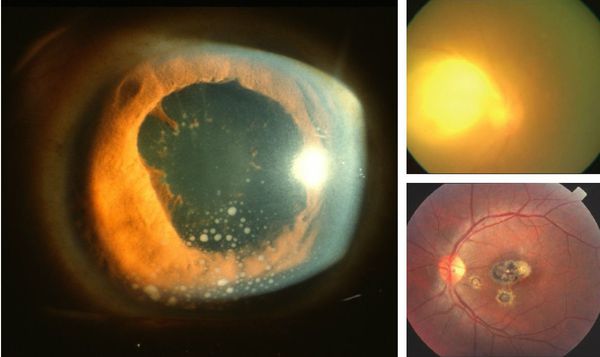
У людей с выраженным иммунодефицитом (ВИЧ, пересадка органов с последующей цитостатической терапией) возможно развитие генерализованного процесса с поражением нескольких органов (головного мозга, сердца, печени, почек, лёгких), нередко очень тяжёлого течения, проявляющегося в виде синдрома полиорганной недостаточности.
Токсоплазмоз у беременных может протекать в различных клинических вариантах и представляет опасность не столько для самой беременной (исключая тяжело протекающие патологии у беременных со СПИДом), сколько для плода.
При первичном заражении беременной токсоплазмозом имеет значение срок гестации:
- При инфицировании в первом триместре передача возбудителя плоду происходит лишь в 4 % случаев (к 13 неделе — в 6 %), но заканчивается, как правило, гибелью плода и выкидышем на ранних сроках. Если первичная инфекция у матери в первом триместре доказано, но выкидыш до 13 недели беременности не произошёл, то крайне высока вероятность, что внутриутробной передачи не было и ребёнок будет здоров.
- При инфицировании во втором триместре (особенно на 24-26 неделях) риск внутриутробной передачи резко возрастает и достигает 30-40 %, причём сопровождается развитием тяжёлых проявлений заболевания — одновременное увеличение селезёнки и печени, воспаление сосудистой оболочки и сетчатки глаза, поражения ЦНС в виде гидроцефалии, кальцификация, сыпь, миокардит, пневмония и другие.
- При заражении матери в третьем триместре передача инфекции ребёнку происходит с частотой до 90 %, однако проявления заболевания являются латентными или субклиническими и могут появиться спустя годы после рождения (отставание в развитии, нарушения зрения). [1][2][4][9]
Патогенез токсоплазмоза
Входные ворота токсоплазмоза — ротовая полость, оттуда ооцисты попадают в кишечник человека. Далее при развитии паразита (делении его клеток) образуются трофозоиты, которые мигрируют в различные органы и ткани (преимущественно в ЦНС и мышечную). В клетках они формируют псевдоцисты — большое количество размножающихся паразитов.
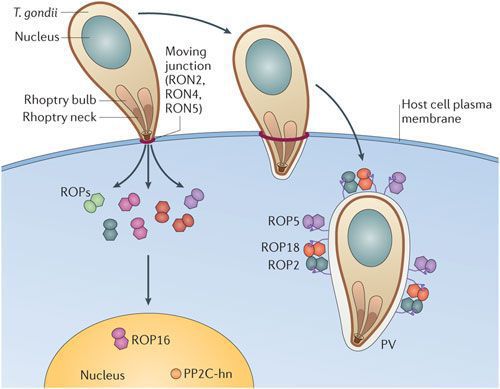
По мере развития и размножения токсоплазм поражённые клетки разрушаются, происходит заражение новых здоровых клеток, и при попадании возбудителя в кровоток паразиты разносятся по всему организму. Образуются некрозы с формированием фиброзной ткани и кальцификацией (отложение солей кальция в организме).
Под воздействием иммунитета безоболочечные трофозоиты превращаются в брадизоиты (оболочечные скопления токсоплазм), т.е. в тканевые цисты, которые сохраняются десятками лет в неактивном состоянии и при значительном снижении иммунитета способны к обратной трансформации с развитием обострения.
При первичной инфекции у беременных возбудитель проникает в ткани плода и вызывает воспалительный процесс, причём в разные периоды развития наблюдается различный характер воспаления: у эмбриона происходит лишь альтерация (дистрофия и некроз ткани без фиброза), в раннем фетальном периоде дополняется повышенным образованием соединительной ткани (фиброзом), а в позднем фетальном периоде присоединяется сосудистый компонент. Отсюда вытекают различные по характеру и тяжести поражения плода, которые зависят от сроков инфицирования матери. [1] [2]
Классификация и стадии развития токсоплазмоза
По течению процесса токсоплазмоз бывает:
- острым — до одного месяца;
- подострым - 1-3 месяц;
- хроническим — более трёх месяцев.
По клиническим признакам выделяют пять форм заболевания:
- Врождённый острый токсоплазмоз:
- манифестная форма (с указанием ведущих проявлений);
- субклиническая форма (с указанием способа верификации диагноза).
- Врождённый хронический токсоплазмоз:
- обострение / ремиссия;
- с резидуальными (остаточными) явлениями / без резидуальных явлений.
- Врождённый латентный токсоплазмоз.
- Приобретённый острый токсоплазмоз.
- Приобретённый хронический токсоплазмоз.
По степени тяжести заболевание бывает:
- лёгким;
- среднетяжёлым;
- тяжёлым (врождённая инфекция, токсоплазмоз при СПИДе).
По наличию осложнений выделяют:
- осложнённый токсоплазмоз;
- неосложнённый токсоплазмоз.
В Международной классификации болезней 10 пересмотра выделены шесть типов заболевания:
- B58.0 Токсоплазмозная окулопатия;
- B58.1 Токсоплазмозный гепатит (K77.0*);
- B58.2 Токсоплазмозный менингоэнцефалит (G05.2*);
- B58.3 Легочный токсоплазмоз (J17.3*);
- B58.8 Токсоплазмоз с поражением других органов;
- B58.9 Токсоплазмоз неуточнённый. [1][2][3]
Осложнения токсоплазмоза
При врождённой форме может возникнуть гидроцефалия, микроцефалия, задержка психомоторного развития и слепота. Эти осложнения сопровождаются увеличением или уменьшением размеров черепа, различными неврологическими расстройствами — косоглазием, судорогами, трудностью с сидением и держанием головы, рвотой и другими.
При глазной форме заболевания развивается слепота, снижение остроты зрения и воспалительные явления всех сред глаза. Причём возможно как рождение с грубыми дефектами зрения, так и появление воспалительных явлений и нарушения зрения спустя много лет после рождения.
Токсоплазмоз у иммунокомпрометированных людей осложняется шизофренией, токсоплазменный энцефалитом и полиорганной недостаточностью — тяжёлой патологией различных органов при выраженном иммунодефиците. При этом свойственна картина тяжёлого энцефалита. Прогноз, как правило, неблагоприятный. [1] [5] [8] [9]
Диагностика токсоплазмоза
- Клинический анализ крови: снижение уровня тромбоцитов, увеличение количества лимфоцитов и эозинофилов.
- Биохимический анализ крови: возможно повышение уровня трансаминаз и билирубина.
- Иммуноферментный анализ (ИФА):
- Выявление специфических антител класса M — острая инфекция или её реактивация. Имеет ряд недостатков — низкая специфичность, длительная циркуляция в организме, иногда до года после острого процесса. В сложных случаях уточнение следует производить при помощи метода "двойной сэндвич" или "иммунозахват" IgM ELISA.
- Выявление специфических антител класса G (клеток памяти) — носительство, инфицированность — появляются в среднем со второй недели заболевания и достигают пика на 1-2 месяце, сохраняются пожизненно, за исключением СПИД-ассоциированных заболеваний.
- Авидность IgG — уточнение давности заболевания. Недостатком является отсутствие стандартизации результатов, что зачастую приводит к различным ошибкам интерпретации. Наибольшее значение имеет высокая авидность, остальные результаты низкой и слабой авидности могут быть ошибочными и не должны трактоваться как недавно перенесённое заболевание при отсутствии других подтверждающих этот факт тестов.
- ПЦР-диагностика: выявление ДНК токсоплазмы в крови, других жидкостях и тканях человеческого организма. Особенно информативна в диагностике генерализованного, глазного и врождённого токсоплазмоза, в т. ч. в антенатальном периоде путём проведения амнио (не ранее 16 недель) и кордоцентеза (с 18 недели беременности).
- УЗИ-диагностика: внутриутробное выявление гидро- и микроцефалии, кальцификатов, гепатоспленомегалии и выраженной задержки развития. [1][2][4][5][6]
Токсоплазмоз — это инфекция с необычайно разнообразными проявлениями, поэтому ввиду неспецифичности проявлений основное место в дифференциальной диагностике отводиться лабораторному обследованию, а именно специфическим серологическим тестам.
Необходимо исключить следующие заболевания:
- инфекционный мононуклеоз (ВЭБ-инфекцию) — боли в горле, преимущественное увеличение затылочных и заднешейных лимфоузлов, характерные изменения гемограммы (появление большого количества атипичных мононуклеаров и отсутствие столь выраженных изменений при врождённом течении), положительные IgM и ПЦР крови;
- цитомегаловирусная инфекция — лимфоцитарный характер гемограммы, частое поражение слюнных желёз, положительные IgM, ПЦР крови;
- туберкулёз — длительное постепенное начало, лёгкий субфебрилитет (до 38,0 °C), ночная потливость, нездоровый румянец на щеках, кашель, специфические изменения в лёгких, положительные пробы на туберкулёз, выявление бациллы Коха в мокроте;
- лимфопролиферативные заболевания (лимфома Ходжкина, неходжкинские лимфомы) — специфические изменения при биопсии поражённой ткани (лимфоузлов);
- ВИЧ-инфекция — наличие факта возможного заражения, увеличение всех групп лимфоузлов, положительная серология;
- саркоидоз — специфические изменения в лёгких, положительные результаты гистологического исследования. [1][2][5]
Лечение токсоплазмоза
Большинство случаев приобретённого токсоплазмоза протекают в лёгкой или бессимптомной форме, они не регистрируются и, по-видимому, не нуждаются в каком-либо лечении.
Необходимость проведения специфической этиотропной терапии возникает лишь у некоторых групп пациентов:
- беременные с доказанным первичным инфицированием (в ряде случаев при реактивации хронической инфекции);
- дети с врождённой формой токсоплазмоза (при наличии явных клинических и лабораторных проявлений заболевания, субклинических и инаппарантных формах) — сроки и объём терапии зависят от конкретных данных;
- иммунокомпрометированные люди, у которых токсоплазмоз (острый или в фазе реактивации хронического процесса) протекает с выраженными клинико-лабораторными проявлениями. Основное направление воздействия в этом случае должно быть на устранение причины иммунодефицита, повышение уровня СД4 клеток.
Проведение лечения может осуществляться как в стационаре, так и амбулаторно в зависимости от выраженности процесса, реакции пациента на вводимые препараты, необходимости тех или иных вариантов патогенетического и симптоматического обеспечения. [1] [4] [7]
Прогноз. Профилактика
При приобретённом токсоплазмозе у иммунокомпетентных лиц прогноз благоприятный, у иммунокомпрометированных лиц (СПИД) прогноз серьёзен, нередки летальные исходы.
При врождённом токсоплазмозе исход заболевания зависит от сроков инфицирования плода:
- при инфицировании в первом триместре, как правило, происходит выкидыш;
- в более поздние сроки последствия варьируются от тяжёлых до резидуальных форм.
Основным методом профилактики приобретённого и врождённого токсоплазмоза является соблюдение санитарно-гигиенических правил, особенно беременными, не имеющими антител класса G к токсоплазмам:
- ограничение контакта с кошками;
- запрет на употребление сырого мяса, фарша и морепродуктов;
- тщательная промывка зелени, фруктов и овощей;
- мытьё рук перед едой;
- работа на приусадебном участке только в перчатках.
Для беременных особенно важен скрининг антител к токсоплазме, позволяющий выявить активно протекающее заболевание или риск его возникновения, а также вовремя провести медикаментозную профилактику острого токсоплазмоза беременной и снизить риск врождённой инфекции на 60 %. При отсутствии антител класса G в первом триместре необходимо отслеживать антитела IgM и IgG не только в тертьем, но и во втором триместре беременности.
В очаге токсоплазмоза противоэпидемические мероприятия не проводятся, вакцина на разработана. [2] [3]
Читайте также:


